Оптическая нейропатия — это одна из распространенных офтальмологических патологий. Основная причина ее развития связана с повреждением зрительного нерва. Оптическая нейропатия схожа с некоторыми другими недугами. Например, некоторые люди называют ее атрофией зрительного нерва. Подробности об оптической нейропатии узнайте из этой статьи.
Что такое оптическая нейропатия?
Довольно опасная патология зрительных органов, которая до сих пор досконально не изучена, это оптическая нейропатия. Данный термин окулисты используют для определения состояния, при котором происходит поражение волокон зрительного нерва. Следствием этого недуга является атрофическая дегенерация — деструкция нервных волокон, которые передают данные об изображении в головной мозг.
Оптическая нейропатия не входит в группу самостоятельных патологий. Это значит, что ее развитие связано с другими заболеваниями организма. Обычно пациенты, у которых был выявлен этот недуг, регулярно посещают таких узких специалистов, как, например:
- невролог;
- кардиолог;
- эндокринолог;
- травматолог;
- гематолог.
Повреждение и гибель нейронов, которые характерны для этого недуга, приводят к различным офтальмологическим нарушениям. Самым распространенным из них является искажение цветового восприятия. Следствиями нейропатии также становятся: снижение зоркости, сужение поля зрения, образование скотом — слепых участков, изменение положения глазного яблока и его подвижности.
Долгое время для обозначения этого состояния врачи использовали термин «атрофия зрительного нерва». Сегодня он редко употребляется для описания данного недуга. Это связано с определенными отличиями в клинических проявлениях патологий.
Отличия оптической нейропатии от атрофии зрительного нерва
Нейропатия глаза возникает из-за повреждения зрительного нерва, которое может происходить вследствие разных причин.
В основном они связаны с клиническими проявлениями сердечно-сосудистых болезней, заболеваний центральной нервной системы, черепно-мозговых травм, эндокринных нарушений.
Для того, чтобы понимать в чем заключается различие между этой патологией и атрофией, нужно четко представлять как устроен механизм работы зрительного нерва.
Изображения предметов передаются в головной мозг с помощью сетчатки и зрительного нерва. Данные, которые получены таким образом, соединяются подобно пазлу и формируют картинку.
Зрительный нерв содержит аксоны — продолговатые цилиндрические отростки нервных клеток.
Именно по ним импульсы движутся от клетки к иннервируемым органам — тем, которые снабжены нервными волокнами, обеспечивающими связь с центральной нервной системой.
Термин «атрофия зрительного нерва» достаточно долго использовался врачами для обозначения нейропатии глаза. Несколько лет назад окулисты приняли решение более не применять этот термин, так как он характеризует иные нарушения.
В переводе с древнегреческого языка «атрофия» означает уменьшение размеров клеток, следствием чего становится редуцирование размеров органа. При оптической нейропатии размеры зрительного нерва не уменьшаются.
В этом и заключается отличие между этими диагнозами.
Причины оптической нейропатии
Оптическая нейропатия — это сопутствующая патология, которая возникает на фоне различных заболеваний. В зависимости от того, как происходит поражение зрительного нерва, все их можно разделить на несколько категорий:
- сердечно-сосудистые болезни (тромбоз вен, атеросклероз, височный артериит, нарушения артериального давления: гипотония и гипертония);
- заболевания, для которых характерен синдром длительного сдавления (тиреотоксикоз; гемангиома, ишемия, лимфангиома);
- токсичные поражения организма (воздействие промышленных токсинов, передозировка лекарственных препаратов, алкоголизм);
- черепно-мозговые травмы (ушиб или сотрясение мозга);
- гиповитаминоз (дефицит витаминов групп В, С, Е; нарушение процессов всасывания, пищевые ограничения).
Очень часто оптическая нейропатия зрительного нерва развивается из-за глаукомы — повышения внутриглазного давления.
При этом заболевании происходит снижение зрения, нарушаются границы изображения, структуры сетчатки глаза постепенно поражаются и гибнут. Обычно это связано с деформацией склеральных пластинок.
Для глаукомы характерна гибель нейронов, после которой происходит атрофия зрительного нерва.
Причины нейропатии могут носить наследственный характер. Часто это нарушение возникает на фоне генетических патологий: синдрома Бера, Берка-Табачника. Врачи выделяют отдельный недуг, развитие которого напрямую связано с наследственной предрасположенностью.
Это оптическая наследственная нейропатия Лебера. Для данного заболевания характерна дегенерация ганглиозных клеток сетчатки, что приводит к стремительному снижению зрения. Обычно эта патология развивается у мужчин. Женщины лишь передают болезнь своим детям.
У женщин повреждение зрительного нерва обычно связано с гормональными нарушениями. Часто этот недуг развивается на фоне приема пероральных контрацептивов, гормонозаместительной терапии. Эти факторы влияют на свертываемость крови.
При нарушениях этого процесса питательные средства хуже поступают к зрительному нерву. Из-за этого развивается оптическая нейропатия.
У мужчин недуг может возникнуть как следствие приема лекарственных средств, которые улучшают потенцию.
Один из факторов, который способствует возникновению оптической нейропатии, это апноэ сна. По мнению врачей, даже храп, который многим людям кажется абсолютно безобидным, может привести к развитию этой зрительной патологии. Опасность состояния заключается в том, что храпу и апноэ сопутствует нарушение ауторегуляции сосудов, которое угнетает работу нерва глаза.
Симптомы оптической нейропатии
Самый распространенный признак развития недуга — прогрессирующее снижение зрения. Опасность этого состояния в том, что коррекция с помощью офтальмологических изделий в такой ситуации бесполезна.
Падение зрения происходит очень быстро. Изначально пациент может жаловаться на размытость, затуманивание изображения. В некоторых случаях спустя всего несколько недель у человека наступает полная слепота.
Патология сопровождается не только снижением, но и сужением границ зрения. Часто бывает так, что некоторые элементы изображения исчезают, образовываются скотомы — слепые участки, может начать развиваться туннельное зрение.
Одним из характерных симптомов оптической нейропатии является нарушение цветовосприятия. Человек испытывает трудности при различении цветов. Нарушения могут развиваться разными темпами.
Дополнительно процесс обычно сопровождается головной болью, давлением в глазных яблоках.
В зависимости от того, что стало причиной оптической нейропатии, перечень симптомов может быть гораздо шире. При наследственном типе патологии возможна временная потеря слуха, нарушение восприятия желтых и голубых оттенков, нистагм — непроизвольные колебательные движения глаз. Часто врачи отмечают побледнение височной части головы у пациентов.
Если зрительное нарушение возникло на фоне токсических поражений или недостатка витаминов, связанных с пищевыми ограничениями, то симптомы могут быть совершенно другие.
В подобных случаях нарушается восприятие красного цвета, зрение ухудшается из-за скотом, которые образуются только в центральной части. На ранних стадиях патологии может возникать тошнота, рвота, сопровождающиеся сильной головной болью.
При тяжелых формах зрачки глаз расширяются, перестают реагировать на свет.
Диагностика оптической нейропатии
При появлении первых признаков зрительной патологии нужно как можно скорее обратиться к окулисту. Если такой возможности нет, необходимо вызвать «скорую помощь». Диагностика недуга заключается в уточнении причин и условий возникновения оптической нейропатии.
Комплекс процедур, которые проводят окулисты для постановки диагноза, не является постоянным. Перечень исследований зависит от клинических проявлений патологии и возможных причин ее развития.
Важную роль играет оснащение клиники, в которой будет проводится обследование пациента.
Очень важно диагностировать заболевание, которое привело к развитию зрительного нарушения. Если этому предшествовали неврологические патологии, то окулист порекомендует получить дополнительно консультацию невролога.
Если возникновение оптической нейропатии связано с сердечно-сосудистыми болезнями, то обязательным будет визит к кардиологу. Часто оптическая нейропатия развивается из-за проблем со свертываемостью крови.
В таких случаях диагностика не будет полной без обследования у врача-гематолога.
В первую очередь окулист проводит оценку остроты зрения. В некоторых случаях можно обойтись без нее. При выраженных нарушениях врач проводит тест на цветовосприятие. Обычно для этой цели офтальмолог использует таблицы Рабкина. Обязательно врачи проводят офтальмоскопию.
Эта процедура позволяет оценить состояние глазного дна с помощью специального прибора. Перед этим обследованием в глаза пациента закапывают мидриатики. Так называются лекарственные препараты, которые расширяют зрачок.
Офтальмоскопия позволяет проанализировать состояние диска зрительного нерва, сетчатой оболочки глаза и ее сосудов.
В некоторых случаях проводится ультразвуковая допплерография, которая считается лучшим методом диагностики состояния сосудов.
Окулист может назначить проведение допплерографии артерий глазного яблока, а также тех, что расположены в околоорбитальной области. Часто врачи рекомендуют ангиографию сосудов сетчатки.
Это исследование позволяет детально изучить состояния сосудистой системы зрительных органов.
Лечение оптической нейропатии
Методика терапии при данной патологии зависит от многих факторов. Среди них причины возникновения этого недуга, степень повреждения зрительного нерва, выраженность симптомов. При острых формах патологии лечение должно быть начато как можно раньше.
Лекарственную терапию желательно согласовывать с несколькими врачами. Обычно лечением оптической нейропатии одновременно занимаются офтальмолог, невролог или кардиолог, и терапевт. Для лечения патологии используют несколько категорий лекарственных препаратов.
Врачи считают обязательным назначение сосудорасширяющих средств. Они помогают снизить рефлекторный спазм сосудов и улучшить гемодинамику. К таким препаратам относятся:
- «Аковегин»;
- «Кавинтон»;
- «Пирацетам»;
- «Ангионорм»;
- «Папаверин»;
- «Эналаприл»;
- «Мексидол».
Не обходится лечение оптической нейропатии без назначения лекарственных препаратов, которые снимают отек. Их прием позволяет сократить компрессию нерва и сосудов, обеспечивающих его питание. Это такие препараты, как:
- «Амилорид»;
- «Фуросемид»;
- «Верошпирон»;
- «Спиронолактон»;
- «Индометацин»;
- «Триамтерен»;
- «Лазикс».
Одна из распространенных причин оптической нейропатии — нарушение свертываемости крови. В таком случае для лечения этого недуга врачи обязательно назначают следующие препараты:
- «Гепарин»;
- «Курантил»;
- «Варфарин»;
- «Индандион»;
- «Кумарин»;
- «Детралекс»;
- «Гирудин».
При лечении диагноза «оптическая нейропатия» важную роль играет прием витаминов, особенно группы В. Они обеспечивают передачу нервных импульсов, повышают прочность нервных клеток, снижают риск развития глаукомы. Восполнить запас витаминов помогут продукты растительного происхождения, злаковые культуры, молочные продукты.
Чем опасна атрофия зрительного нерва?
Не всегда плохое зрение можно скорректировать очками или операцией. В некоторых случаях улучшить или даже сохранить его способна только комплексная терапия и совместная работа самых разных специалистов. Одной из таких сложных патологий является атрофия зрительного нерва (АЗН).
Что происходит со зрением при АЗН?
Любые атрофические процессы означают необратимую утрату органом своих функций. Зрительный нерв передает информацию от глаза в мозг, где она уже преобразуется в изображение.
Если его волокна истончаются, передача информации затрудняется, и картинка получается нечеткой или дефектной. Чем больше повреждений, тем хуже видит человек. В зависимости от степени повреждения говорят о частичной или полной атрофии зрительного нерва .
При этом необязательно страдает только один глаз. Зачастую заболевание двустороннее, и спустя какое-то время вовлекается парный глаз.
Атрофия зрительного нерва может начаться с одного глаза. Но, со временем, пострадать может и второй
Снижение зрения может протекать стремительно (от нескольких дней до нескольких месяцев) и закончиться полной слепотой. Может медленно и незаметно прогрессировать десятилетиями. Иногда патологические изменения достигают определенной точки и далее не развиваются.
Важно обратить внимание на тревожные симптомы как можно раньше, чтобы остановить разрушение нервных тканей и сохранить зрение в наибольшем объеме.
Как распознать атрофию зрительного нерва?
- Основной признак атрофии зрительного нерва — снижение остроты зрения и появление тумана перед глазами. Невозможно сфокусироваться на предметах как вблизи, так и вдали. Вначале затуманивание возникает периодически и бывает легким. Затем учащается и усиливается.
Проблема не связана со способностью глаза преломлять световые лучи, поэтому человек, пробуя разные очки, никакого положительного эффекта не замечает.
- Другой достоверный признак — выпадение полей зрения . Об этом симптоме мы подробно рассказывали тут.
Поля выпадают, как если бы половину глаза прикрывали ладонью: со стороны виска или со стороны носа, слева или справа, снизу или сверху. На начальной стадии атрофии зрительного нерва этот симптом может и отсутствовать, поскольку оставшиеся нейроны стараются компенсировать работу пострадавших.
- Вариантом может быть туннельное зрение — сужение оптической зоны от краев к центру. Пропадает периферический обзор. Чем глубже в ствол нерва проникают дегенеративные процессы, тем больше выражено сужение.
- Если вовлечены волокна, идущие в центре нерва, наблюдается центральная скотома — слепое пятно.
- Как правило, нарушается и цветовосприятие. Пациенты хуже различают красные и зеленые оттенки. Реже — желтые и синие.
- Многие отмечают болезненность при движениях глаз .
- Иногда — головные боли .
Почему развивается атрофия зрительного нерва?
Причины возникновения атрофии зрительного нерва очень многообразны. Это не самостоятельное заболевание, а следствие других серьезных патологических изменений в организме, при которых нарушается питание нервных клеток и они отмирают. Такие заболевания протекают с воспалением, сдавлением, отеком глазного нерва, механическим повреждением его волокон и сосудов глаза.
Причинам поражения нерва зачастую выступают:
- тяжелые бактериальные (сифилис, туберкулез), вирусные (корь, герпес) или паразитарные (токсоплазмоз) инфекции;
- системные заболевания с нарушением кровоснабжения тканей (гипертоническая болезнь, атеросклероз, сахарный диабет, анемия);
- офтальмопатологии (глаукома, дистрофия сетчатки);
- патологии центральной нервной системы (рассеянный склероз);
- одномоментная значительная потеря крови;
- всевозможные опухоли, которые сдавливают глазной нерв (из-за плохой доступности к ним их не подразделяют на доброкачественные и злокачественные);
- ранения глаза, черепно-мозговые травмы;
- тяжелое токсическое воздействие на организм (некачественный алкоголь, лекарственные вещества).
Если в анамнезе есть что-то из вышеперечисленного, совсем не обязательно зрительный нерв будет отмирать. Но важно знать о такой вероятности и внимательно относиться к изменениям в зрении. Чем раньше обнаружить болезнь и приступить к ее лечению, тем лучше прогноз.
В связи с этим пациентам из группы риска рекомендованы регулярные профилактические осмотры у офтальмолога — не реже раза–два в год. При появлении симптомов — посетить врача сразу же.
Как диагностируют атрофию зрительного нерва ?
Симптомы атрофии зрительного нерва , особенно на начальной стадии, можно спутать с проявлением других глазных патологий, например, с катарактой.
Поэтому перед назначением лечения врач обязательно проводит комплексную диагностику глаза, чтобы иметь максимально подробную информацию о работе всех глазных отделов и особенно — о состоянии глазного дна, где зрительный нерв соединяется с аксонами сетчатки.
По симптомам атрофию нерва можно перепутать с катарактой. Поэтому важно обратиться к специалисту и пройти диагностику зрения!
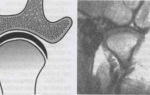
Диск зрительного нерва в норме имеет цвет от розового до оранжевого — розовое пятно почти круглой формы на красном фоне глазного дна. Цвет обусловлен количеством питающих его капилляров. Бледный диск — показатель состояния болезни.
В начальной стадии отмечается незначительное побледнение диска при обычной окраске самого нерва, при частичной атрофии зрительного нерва — бледнеют некоторые сегменты диска, при полной — тотально и равномерно бледнеет весь диск.
На основе полученных данных опытному специалисту не составит труда поставить правильный диагноз. Однако иногда симптомы поражения возникают раньше, чем изменения тканей.
Тогда дополнительно назначают лабораторные исследования (анализы крови, мочи), КТ/МРТ головного мозга. Могут потребоваться консультации нейрохирурга и невропатолога.
При подозрении на токсическое воздействие на организм важно, чтобы пациент открыто сообщал врачу, какие лекарства или вещества в последнее время принимались и в каком количестве.
Как лечить атрофию зрительного нерва?
Лечение атрофии зрительного нерва врач назначает с момента обращения пациента, не дожидаясь результатов дополнительной диагностики. Патология может прогрессировать, и изменения в тканях принимают необратимый характер, поэтому драгоценное время нельзя терять. После уточнения причины врач корректирует лечебную тактику, чтобы достичь оптимального эффекта.
При АЗН терапевтические усилия должны быть комплексными: устранение патологий, вызывающих его отмирание, улучшение кровоснабжения глазного дна, стимуляция обмена веществ, торможение повреждающих процессов. Если устранить причину невозможно — например, злокачественную опухоль, — следует сосредоточиться на восстановлении работоспособности глаз.
На сегодняшний день врачи практикуют следующие виды лечения:
- Медикаментозное — таблетки, инъекции в глаз, в висок, вену, внутримышечно: антиоксиданты, корректоры микроциркуляции, ноотропы, препараты, снижающие проницаемость сосудов, витамины, котикотеройды, антигистамины, пептидные биорегуляторы и другие.
- Хирургическое — удаление образований, которые давят на нерв.
- Физиопроцедуры — дополнительно стимулируют восстановительные процессы: электрофорез, ультразвук, лазеро- и электростимуляция, импульсная магнитотерапия, биорезонансная терапия и другие.
К сожалению, не во всех случаях можно помочь пациенту. При атрофии зрительного нерва вследствие сосудистых, травматических и некоторых токсических воздействий прогноз может быть неблагоприятным.
В остальных случаях рано начатое лечение позволяет приостановить процесс дегенерации нервных волокон и даже несколько улучшить зрение. Но полностью избавиться от этой патологии нельзя. С помощью терапии можно лишь контролировать болезнь. И для этого недостаточно краткосрочного лечения или нескольких курсов. Терапия принимается пациентом пожизненно.
Подводим итог:
- Атрофия зрительного нерва — заболевание редкое и трудно поддающееся лечению, характеризуются постепенным отмиранием волокон зрительного нерва и прогрессированием ухудшения зрения.
- Патология не самостоятельная, а следствие других болезней — есть группа риска пациентов.
- Ранняя диагностика патологии повышает шанс сохранить зрение.
- Поддерживающую терапию необходимо проводить всю жизнь.
- Помочь можно не во всех случаях.
Атрофия зрительного нерва
Атрофия зрительного нерва (оптическая нейропатия) – частичная или полная деструкция нервных волокон, передающих зрительные раздражения от сетчатки в головной мозг. Атрофия зрительного нерва приводит к снижению или полной утрате зрения, сужению полей зрения, нарушению цветового зрения, побледнению ДЗН. Диагноз атрофии зрительного нерва ставится при выявлении характерных признаков заболевания с помощью офтальмоскопии, периметрии, цветового тестирования, определения остроты зрения, краниографии, КТ и МРТ головного мозга, В-сканирующего УЗИ глаза, ангиографии сосудов сетчатки, исследования зрительных ВП и др. При атрофии зрительного нерва лечение направлено на устранение патологии, повлекшей за собой данное осложнение.
Различные заболевания зрительного нерва в офтальмологии встречаются в 1-1,5% случаев; из них от 19 до 26% приводят к полной атрофии зрительного нерва и неизлечимой слепоте.
Патоморфологические изменения при атрофии зрительного нерва характеризуются деструкцией аксонов ганглиозных клеток сетчатки с их глиально-соединительнотканной трансформацией, облитерацией капиллярной сети зрительного нерва и его истончением.
Атрофия зрительного нерва может являться следствием большого количества заболеваний, протекающих с воспалением, сдавлением, отеком, повреждением нервных волокон или повреждением сосудов глаза.
Атрофия зрительного нерва
Факторами, приводящими к атрофии зрительного нерва, могут выступать заболевания глаза, поражения ЦНС, механические повреждения, интоксикации, общие, инфекционные, аутоиммунные заболевания и др.
Причинами поражения и последующей атрофии зрительного нерва нередко выступает различная офтальмопатология: глаукома, пигментная дистрофия сетчатки, окклюзия центральной артерии сетчатки, миопия, увеит, ретинит, неврит зрительного нерва и пр.
Опасность повреждения зрительного нерва может быть связана с опухолями и заболеваниями орбиты: менингиомой и глиомой зрительного нерва, невриномой, нейрофибромой, первичным раком орбиты, остеосаркомой, локальными орбитальными васкулитами, саркоидозом и др.
Среди заболеваний ЦНС ведущую роль играют опухоли гипофиза и задней черепной ямки, сдавление области перекреста зрительных нервов (хиазмы), гнойно-воспалительные заболевания (абсцесс головного мозга, энцефалит, менингит), рассеянный склероз, черепно-мозговые травмы и повреждения лицевого скелета, сопровождающиеся ранением зрительного нерва.
Нередко атрофии зрительного нерва предшествует течение гипертонической болезни, атеросклероза, голодание, авитаминоз, интоксикации (отравления суррогатами алкоголя, никотином, хлорофосом, лекарственными веществами), большая одномоментная кровопотеря (чаще при маточных и желудочно-кишечных кровотечениях), сахарный диабет, анемии. Дегенеративные процессы в зрительном нерве могут развиваться при антифосфолипидном синдроме, системной красной волчанке, гранулематозе Вегенера, болезни Бехчета, болезни Хортона.
В ряде случаев атрофия зрительного нерва развивается как осложнение тяжелых бактериальных (сифилиса, туберкулеза), вирусных (кори, коревой краснухи, ОРВИ, опоясывающего герпеса) или паразитарных (токсоплазмоза, токсокароза) инфекций.
Врожденные атрофии зрительного нерва встречаются при акроцефалии (башнеобразном черепе), микро- и макроцефалии, черепно-лицевом дизостозе (болезни Крузона), наследственных синдромах. В 20% наблюдений этиология атрофии зрительного нерва остается невыясненной.
Атрофия зрительного нерва может носить наследственный и ненаследственный (приобретенный) характер. К наследственным формам атрофии зрительного нерва относят аутосомно-диминантную, аутосомно-рецессивную и митохондриальную.
Аутосомно-доминантная форма может иметь тяжелое и легкое течение, иногда сочетается с врожденной глухотой. Аутосомно-рецессивная форма атрофии зрительного нерва встречается у больных с синдромами Вера, Вольфрама, Бурневилли, Йенсена, Розенберга-Чатториана, Кенни-Коффи.
Митохондриальная форма наблюдается при мутации митохондриальной ДНК и сопровождает болезнь Лебера.
Приобретенные атрофии зрительного нерва, в зависимости от этиологических факторов, могут носить первичный, вторичный и глаукоматозный характер. Механизм развития первичной атрофии связан со сдавлением периферических нейронов зрительного пути; ДЗН при этом не изменен, его границы остаются четкими.
В патогенезе вторичной атрофии имеет место отек ДЗН, обусловленный патологическим процессом в сетчатке или самом зрительном нерве. Замещение нервных волокон нейроглией носит более выраженный характер; ДЗН увеличивается в диаметре и теряет четкость границ.
Развитие глаукоматозной атрофии зрительного нерва вызвано коллапсом решетчатой пластинки склеры на фоне повышенного внутриглазного давления.
По степени изменения окраски диска зрительного нерва различают начальную, частичную (неполную) и полную атрофию.
Начальная степень атрофии характеризуется легким побледнением ДЗН при сохранении нормальной окраски зрительного нерва. При частичной атрофии отмечается побледнение диска в одном из сегментов.
Полная атрофия проявляется равномерным побледнением и истончением всего диска зрительного нерва, сужением сосудов глазного дна.
По локализации выделяют восходящую (при повреждении клеток сетчатки) и нисходящую (при повреждении волокон зрительного нерва) атрофию; по локализации — одностороннюю и двустороннюю; по степени прогрессирования — стационарную и прогрессирующую (определяется в ходе динамического наблюдения офтальмолога).
Основным признаком атрофии зрительного нерва служит не поддающееся коррекции с помощью очков и линз снижение остроты зрения.
При прогрессирующей атрофии снижение зрительной функции развивается в сроки от нескольких дней до нескольких месяцев и может закончиться полной слепотой.
В случае неполной атрофии зрительного нерва патологические изменения достигают определенной точки и далее не развиваются, в связи с чем зрение утрачивается частично.
При атрофии зрительного нерва нарушения зрительной функции могут проявляться концентрическим сужением полей зрения (исчезновением бокового зрения), развитием «туннельного» зрения, расстройством цветового зрения (преимущественно зелено-красной, реже – сине-желтой части спектра), появлением темных пятен (скотом) на участках поля зрения. Типично выявление на стороне поражения афферентного зрачкового дефекта — снижения реакции зрачка на свет при сохранении содружественной зрачковой реакции. Такие изменения могут отмечаться как в одном, так и в обоих глазах.
https://www.youtube.com/watch?v=0zkzBaqrom4\u0026t=10s
Объективные признаки атрофии зрительного нерва выявляются в процессе офтальмологического обследования.
При обследовании пациентов с атрофией зрительного нерва необходимо выяснить наличие сопутствующих заболеваний, факт приема медикаментов и контакта с химическими веществами, наличие вредных привычек, а также жалоб, свидетельствующих о возможных интракраниальных поражениях.
При физикальном обследовании офтальмолог определяет отсутствие или наличие экзофтальма, исследует подвижность глазных яблок, проверяет реакцию зрачков на свет, роговичный рефлекс. Обязательно проводится проверка остроты зрения, периметрия, исследование цветоощущения.
Основную информацию о наличии и степени атрофии зрительного нерва получают с помощью офтальмоскопии. В зависимости от причин и формы оптической нейропатии офтальмоскопическая картина будет отличаться, однако есть типичные характеристики, встречающиеся при различных видах атрофии зрительного нерва.
К ним относятся: побледнение ДЗН различной степени и распространенности, изменение его контуров и цвета (от сероватого до воскового оттенка), экскавация поверхности диска, уменьшение на диске числа мелких сосудов (симптом Кестенбаума), сужение калибра артерий сетчатки, изменения вен и др.
Состояние ДЗН уточняется с помощью томографии (оптической когерентной, лазерной сканирующей).
Электрофизиологическое исследование (ЗВП) выявляет снижение лабильности и повышение пороговой чувствительности зрительного нерва. При глаукоматозной форме атрофии зрительного нерва с помощью тонометрии определяется повышение внутриглазного давления.
Патология глазницы выявляется с помощью обзорной рентгенографии орбиты. Обследование сосудов сетчатки проводится с помощью флуоресцентной ангиографии.
Исследование кровотока в глазничной и надблоковой артериях, интракраниальном участке внутренней сонной артерии производится с помощью ультразвуковой допплерографии.
При необходимости офтальмологическое обследование дополняется исследованием неврологического статуса, включающим консультацию невролога, проведение рентгенографии черепа и турецкого седла, КТ или МРТ головного мозга. При выявлении у пациента объемного образования мозга или внутричерепной гипертензии необходима консультация нейрохирурга.
В случае патогенетической связи атрофии зрительного нерва с системными васкулитами, показана консультация ревматолога. Наличие опухолей орбиты диктует необходимость осмотра больного офтальмоонкологом.
Лечебная тактика при окклюзирующих поражениях артерий (глазничной, внутренней сонной) определяется хирургом-офтальмологом или сосудистым хирургом.
При атрофии зрительного нерва, обусловленной инфекционной патологией, информативны лабораторные тесты: ИФА и ПЦР-диагностика, при атрофии наследственного генеза — генодиагностика.
Дифференциальный диагноз атрофии зрительного нерва следует проводить с периферической катарактой и амблиопией.
Поскольку атрофия зрительного нерва в большинстве случаев не является самостоятельным заболеванием, а служит следствием других патологических процессов, ее лечение необходимо начинать с устранения причины. Пациентам с интракраниальными опухолями, внутричерепной гипертензией, аневризмой сосудов головного мозга и др. показана нейрохирургическая операция.
Неспецифическое консервативное лечение атрофии зрительного нерва направлено на максимально возможное сохранение зрительной функции. С целью уменьшения воспалительной инфильтрации и отека зрительного нерва проводятся пара-, ретробульбарные инъекции р-ра дексаметазона, внутривенные вливания р-ра глюкозы и кальция хлорида, внутримышечное введение мочегонных препаратов (фуросемида).
Для улучшения кровообращения и трофики зрительного нерва показаны инъекции пентоксифиллина, ксантинола никотината, атропина (парабульбарно и ретробульбарно); внутривенное введение никотиновой кислоты, эуфиллина; витаминотерапия (В2, В6,В12), инъекции экстракта алоэ или стекловидного тела; прием циннаризина, пирацетама, рибоксина, АТФ и др. В целях поддержания низкого уровня внутриглазного давления проводятся инстилляции пилокарпина, назначаются мочегонные средства.
В случае отсутствия противопоказаний при атрофии зрительного нерва назначается иглорефлексотерапия, физиотерапия (электрофорез, ультразвук, лазеро- или электростимуляция зрительного нерва, магнитотерапия, эндоназальный электрофорез и др.). При снижении остроты зрения ниже 0,01 любое проводимое лечение не эффективно.
В случае, если атрофию зрительного нерва удалось диагностировать и начать лечить на ранней стадии, возможно сохранение и даже некоторое повышение зрения, однако полного восстановления зрительной функции не происходит. При прогрессирующей атрофии зрительного нерва и отсутствии лечения может развиться полная слепота.
Для предотвращения атрофии зрительного нерва необходимо своевременное лечение глазных, неврологических, ревматологических, эндокринных, инфекционных заболеваний; предупреждение интоксикаций, своевременное переливание крови при профузных кровотечениях. При первых признаках нарушения зрения необходима консультация окулиста.
Передняя и задняя ишемическая нейропатия зрительного нерва — причины и лечение
Ишемической нейропатией зрительного нерва называют поражение, обусловленное функциональным расстройством кровоснабжения зрительного нерва в его интрабульбарном либо интраорбитальном отделах. Патология характеризуется внезапно возникающим снижением остроты зрения, выпадением или сужением его полей, монокулярной слепотой.
Как правило, ишемическая нейропатия поражает зрительный нерв у людей 40-60 лет, преимущественно мужчин. Это серьезное состояние, способное вызывать значительное снижение зрительных функций и даже слепоту.
Патология, самостоятельным заболеванием не является, а возникает, как глазное проявление некоторых системных процессов.
Поэтому лечение проблемы, занимается не только офтальмологи, но и кардиологи, ревматологи, неврологи, эндокринологи или гематологи.
Классификация поражений
Поражение зрительного нерва развивается в виде ишемической нейропатии двух форм – передней и задней. Каждая из форм протекает по типу частичной (ограниченной) или полной (тотальной) ишемии.
Передняя ишемическая нейропатия возникает вследствие острого расстройства кровообращения интрабульбарного отдела зрительного нерва. Задняя нейропатия встречается реже и обусловлена ишемическими нарушениями кровообращения ретробульбарного (интраорбитального) отдела.
Причины возникновения
- Передняя ишемическая нейропатия возникает при нарушении кровотока в задних ресничных коротких артериях, вызывающего ишемию ретинального, хориоидального (преламинарного) либо склерального (ламинарного) слоев диска зрительного нерва.
- Задняя ишемическая нейропатия развивается вследствие расстройства кровообращения задних отделов зрительного нерва или при стенозе позвоночных и сонных артерий.
- При остром нарушении кровообращения зрительного нерва, локальными факторами выступают спазмы артерий, а также их органические изменения — склеротические поражения или тромбоэмболии.
Факторами предрасполагающими для возникновения ишемической нейропатии в отделах зрительного нерва могут служить различные системные поражения, а также обусловленные ими общие гемодинамические нарушения. Кроме того, к возникновению ишемии могут приводить локальные изменения сосудистого русла или расстройства микроциркуляции.
Особенно часто подобное поражение зрительного нерва развивается на фоне сахарного диабета, гипертонической болезни, атеросклероза, артериитов, дископатий в шейном отделе позвоночника, тромбоза магистральных сосудов.
Иногда ишемическая нейропатия развивается при острой кровопотере, вследствие желудочно-кишечных кровотечений, травм, хирургических вмешательст, анемии, артериальной гипотонии, болезней крови, а также после гемодиализа или наркоза.
Фоменко Наталия Ивановна
Главный врач клиники, офтальмолог высшей категории, офтальмохирург. Хирургическое лечение катаракты, глаукомы и других заболеваний глаз.
Яковлева Юлия Валерьевна
Рефракционный хирург, специалист по лазерной коррекции зрения (ЛАСИК, Фемто-ЛАСИК) при близорукости, дальнозоркости и астигматизме.
Симптомы
Как правило, ишемическая нейропатия поражает один глаз, но практически у трети больных встречаются и двусторонние поражения. Второй глаз в процесс вовлекается спустя какое-то время, нередко в ближайшие 2-3 года. Передняя и задняя формы нейропатии зрительного нерва нередко сочетаются, как между собой, так и с закупоркой центральной артерии сетчатой оболочки.
Развитие оптической ишемической нейропатии, происходит внезапно: после сна, физической активности или горячей ванны. Острота зрения при этом резко падает (до десятых долей, светоощущения и даже слепоты, при полном поражении зрительного нерва).
Снижение зрительных функций развивается за несколько минут или часов и пациент способен четко указать, когда это случилось.
Иногда развитию состояния предшествуют определенные симптомы — периодическое затуманивание зрения, сильная головная боль, боли за глазом.
Любая из форм данной патологии сопровождается нарушением периферического зрения. Это могут быть, как отдельные дефекты (скотомы), так и выпадения частей полей зрения или их концентрическое сужение.
Острая ишемия продолжается не менее 4-5 недель. Далее отек ДЗН медленно спадает, происходит рассасывание кровоизлияний, наступает частичная или полная атрофия зрительного нерва. При этом дефекты полей зрения значительно уменьшаются, но полностью не исчезают.
Диагностика
С целью выяснения характера патологии и ее причин, пациенты должны пройти обследование у офтальмолога, эндокринолога, невролога, кардиолога, ревматолога и гематолога.
Офтальмологическое обследование при этом включает осмотр глазных структур, выполнение функциональных тестов, а также проведение других исследований — рентгенологических, ультразвуковых, электрофизиологических.
При проверке остроты зрения, выявляется его снижение от незначительного до уровня светоощущения. Обследование полей зрения обнаруживает их дефекты, что соответствует повреждению различных участков зрительного нерва.
Офтальмоскопия выявляет бледность, обусловленный ишемией отек и увеличение размеров диска зрительного нерва, его выступание в стекловидное тело. Наблюдается отечность сетчатки вокруг ДЗН, для макулярной области характерна «фигура звезды». В зоне сдавления определяются узкие вены, в отличии от периферии, где они полнокровны. Иногда выявляется экссудация и очаговые кровоизлияния.
При ангиографии сосудов сетчатки, ишемическая нейропатия зрительного нерва проявляется ретинальным ангиосклерозом, возрастным фиброзом, неодинаковым размером артерий и вен, окклюзией цилиоретинальных артерий. Ультразвуковые исследования сонных, надблоковых и позвоночных артерий зачастую определяют нарушения кровотока.
Электрофизиологические исследования показывают снижение функций порогов зрительного нерва. Коагулограмма обнаруживает гиперкоагуляцию. Определение холестерина и липопротеидов показывает гиперлипопротеинемию.
Диференциальную диагностику ишемической нейропатии зрительного нерва проводят с ретробульбарным невритом, объемными образованиями орбиты и центральной нервной системы.
Лечение
Ишемическая нейропатия зрительного нерва – состояние неотложное, поскольку длительное нарушение кровообращение ведет к необратимой гибели нервных клеток. Помощь при резком развитии ишемии включает незамедлительное введение раствора эуфиллина в/в, нитроглицерин под язык, нашатырный спирт на ватке для вдыхания.
Для лечения ишемической нейропатии пациента обязательно госпитализируют.
Терапия в стационаре направлена на снятие отека, улучшение трофики зрительного нерва, организации дополнительных путей кровоснабжения. Очень важна терапия основного заболевания, приведение к норме показателей свертывания крови, липидного обмена, стабилизация показателей АД.
Для этого назначается прием или введение мочегонных средств, сосудорасширяющих, тромболитических, ноотропных препаратов, препаратов- антикоагулянтов. Проводится терапия, кортикостероидами, назначаются витамины В, С, Е групп. Дальнейшее лечение включает применение физиотерапевтических методов — магнитотерапии, электростимуляции, лазерстимуляции не погибших волокон зрительного нерва глаза.
Прогноз и профилактика
При развитии ишемической нейропатии зрительного нерва прогноз неблагоприятен.
Даже при своевременно начатом лечении, значительное снижение зрения часто сохраняется, остаются дефекты периферического зрения, что обусловлено атрофией зрительного нерва.
Только у 50% пациентов, удается повысить зрение на 0,1 или 0,2. Поражение обоих глаз нередко оканчивается дальнейшим слабовидением или полной слепотой.
Профилактика ишемической нейропатии зрительного нерва должна включать своевременную терапию сосудистых и системных патологий. Перенесшим ишемическую нейропатию одного глаза, показано диспансерное наблюдение специалиста-офтальмолога, регулярная профилактическая терапия.
Обратившись в Московскую Глазную Клинику, каждый пациент может быть уверен, что за результаты лечения будут ответственны одни из лучших российских специалистов.
Уверенности в правильном выборе, безусловно, прибавит высокая репутация клиники и тысячи благодарных пациентов.
Самое современное оборудование для диагностики и лечения заболеваний глаз и индивидуальный подход к проблемам каждого пациента – гарантия высоких результатов лечения в Московской Глазной Клинике. Мы проводим диагностику и лечение у детей старше 4 лет и взрослых.
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по телефону в Москве 8(499)322-36-36 (ежедневно с 9:00 до 21:00) или воспользовавшись ФОРМОЙ ОНЛАЙН ЗАПИСИ.