Содержание статьи
Лигаментит часто сопряжен с микроразрывами связки. Заболеванию подвержены люди с системными недугами (диабет, гипотиреоз) и патологиями суставного аппарата. Первым и основным симптомом лигаментита является боль.
Затем присоединяется отечность, повышение температуры кожи и ее покраснение. Нередко нарушается подвижность сустава, в области которого расположена пораженная связка.
Лечение состоит в применении противовоспалительных препаратов и физиотерапевтических методик.
Из анатомии
Скелет взрослого человека в среднем насчитывает 206 костей. Часть из них фиксированы (например, кости черепа или таза), тогда как большинство представляют собой подвижные сочленения – суставы.
Сама по себе суставная область нестабильна. Поэтому для ее укрепления эволюционно развились соединительнотканные образования – связки. Они представляют собой плотные тяжи, которые не просто стабилизируют сустав, но также направляют или тормозят движения в нем.
Особенности заболевания
Очевидно, что связки во время двигательной активности испытывают колоссальные нагрузки. По этой причине они травмируются в несколько раз чаще, чем кости или мышцы. Так, классическим проявлением перегрузок и травм связочных тяжей является их воспаление – лигаментит (с лат. «лигаментум» – связка, «итис» – воспаление).
Провоцируют недуг как значительные повреждения связок (разрывы), так и микротравмы вследствие предельных нагрузок на сустав.
В ряде случаев воспалительная реакция является ответом на инфекционное заражение при бруцеллезе, лептоспирозе или сифилисе.
Способствуют недугу соматические заболевания: диабет, нарушение функции щитовидной железы, ожирение и различные суставные патологии артрит или артроз.
Реже лигаментит возникает у новорожденных и детей. Причиной тому врожденная аномалия развития – образование на связочном тяже «узелка», затрудняющего функции прилегающих сухожильного и мышечного аппаратов.
В чем опасность лигаментита?
Длительная воспалительная реакция провоцирует нарушение местного обмена веществ в связке, из-за чего лигаментит может трансформироваться в лигаментоз.
Подобное осложнение характеризуется замещением связки на хрящевую ткань с последующим окостенением. Патологический процесс начинается в месте крепления связочного аппарат к кости, после чего распространяется на весь тяж.
Данные трансформации значительно ограничивают объем движений в суставе. Тогда как с развитием недуга возникает анкилоз – полная неподвижность костного сочленения, способствующая инвалидизации пациента.
Симптоматика
Связочные тяжи богаты нервными окончаниями. По этой причине основным симптомом лигаментита является боль. Клиническая картина также сопровождается воспалительными явлениями: покраснением, отеком и повышением температуры окружающих тканей. При этом нередко нарушается функция костного сочленения, в области которого наблюдается воспалительный процесс.
Симптоматика во многом зависит от локализации и формы недуга. Теоретически воспаление может возникать в любой связке тела. Однако наиболее частыми вариантами являются межостистый, коленный, подошвенный и стенозирующий лигаментит кисти.
Межостистый лигаментит
Межостистый лигаментит характеризуется воспалением и уплотнением связок между остистыми отростками позвонков (их можно прощупать по срединной линии спины, если наклониться вперед). Провоцирующими факторами являются травмы позвоночника, инфекционные заболевания и специфическая профессиональная деятельность (сварщики, каменщики, закройщики).
Чаще всего воспаление развивается в поясничной области. Так, пациентов беспокоят ноющие или жгущие боли, усиливающиеся при наклонах туловища или ощупывании поясницы. В запущенных случаях ограничивается объем движений, а при поворотах или сгибании позвоночника возникают характерные «щелчки».
Изолированное воспаление связок позвоночника считается довольно редким недугом. Зачастую подобный диагноз ставится после исключения всевозможных патологий позвоночного столба (остеохондроза, спондилеза, болезни Бехтерева и пр.).
Коленный лигаментит
Воспаление коленных связок в большинстве случаев спровоцировано микротравмами. Чаще всего заболевание развивается на фоне интенсивных занятий спортом, прыжков или падений.
Клинические проявления лигаментита связаны с микроскопическими надрывами связочного тяжа. Так, пациентов беспокоит тупая боль в области колена, усиливающаяся при ощупывании.
Сам сустав увеличивается в объеме за счет отека окружающих тканей. Кожа над коленом краснеет, а ее температура повышается. Нередко наблюдается кровоподтек – «синяк». Больному трудно сгибать и разгибать ногу в коленном суставе.
При этом затрудняется ходьба и опора на пораженную конечность.
При хроническом течении воспаления болевой синдром менее выраженный, а объем движений практически не ограничен. Однако со временем состояние пациента ухудшается: связочные тяжи становятся плотными, значительно уменьшая подвижность сустава.
Ортопед: «Если ноют колени и тазобедренный сустав, немедленно исключите из рациона…
Не губите больные суставы мазями и уколами! Артрит и артроз лечится…
Микроповреждения связок колена стоит отличать от полных разрывов. Во втором случае будет наблюдаться характерный «треск» во время травмы, а также нестабильность («расшатанность») сустава после.
Подошвенный лигаментит
Поражение подошвенных связок может возникать из-за травм ранее, носки некомфортной обуви, повышенных нагрузок или воспаления в окружающих тканях.
Обычно пациентов беспокоит ноющая боль, которая усиливается во время шаговых движений (ходьбы, бега). Как правило, болезненность локализуется в области пораженного связочного тяжа. Однако в ряде случаев болевые ощущения могут иметь разлитой характер – т.е. ощущаться во всей стопе.
В зоне воспаления лигаментита нередко наблюдается отечность, онемение или напротив повышенная чувствительность кожи. Часто больным трудно сгибать/разгибать, как саму стопу, так и пальцы. В некоторых случаях затруднена опора на пораженную конечность.
Если в патологический процесс вовлекается длинная подошвенная связка, боль может наблюдаться в области пятки, имитируя плантарный фасциит («пяточную шпору»). В таком случае требуется дополнительная диагностика в виде рентгена или компьютерной томографии.
Стенозирующий лигаментит кисти
Данный вариант воспаления приводит к сдавлению сухожильных каналов, из-за чего возможны три формы: с поражением кольцевидных (недуг Нотта), поперечных связок (синдром запястного канала) и первого канала запястья (патология де Кервена).
При болезни Нотта в воспалительный процесс чаще всего вовлекается большой палец, из-за чего невозможно его нормальное разгибание (во время движения слышен характерный звук – «щелкающий палец»). Способствуют недугу перенапряжение кистей и работа на производстве (воздействие вибрации и пр.).
Патология де Кервена характеризуется сужением первого запястного канала. В результате основание большого пальца отекает, кожа над ним воспаляется – краснеет и теплеет. Пациент испытывает жгущую боль, которая усиливается при отведении первого пальца, его сгибании или ощупывании.
При синдроме запястного канала происходит сдавление срединного нерва поперечной связкой и сухожилиями.
По этой причине возникают неврологические расстройства в виде боли, жжения или онемения большого, указательного и среднего пальцев руки. Также наблюдается слабость сгибания кисти и ее сжатия в кулак.
Недуг считается профессиональным заболеванием среди сурдопереводчиков, художников и пианистов.
Диагностика
Диагностические мероприятия при лигаментите основываются на клиническом осмотре и исключении сопутствующих патологий (переломов, разрывов связок и пр.). С этой целью проводится рентгенография и компьютерная томография.
Для непосредственной визуализации связочного тяжа прибегают к использованию ультразвука или ядерно-магнитного резонанса (УЗИ, МРТ). При значительных повреждениях связок может проводиться артроскопия – лечебно-диагностическая процедура, в ходе которой в полость сустава вводятся микроинструменты и камера.
При подозрении на инфекционный процесс необходимо дополнительное исследование крови на наличие маркеров тех или иных инфекционных агентов (реакция Вассермана при сифилисе и пр.).
Лечение лигаментита
Лечебные мероприятия в остром периоде направлены на снижение болевого синдрома. С этой целью больным необходимо обездвижить пораженную конечность, ограничив всевозможные нагрузки на нее.
Для купирования боли и уменьшения воспалительной реакции рекомендуется каждые 4 часа на 10-15 минут прикладывать к очагу поражения холод в виде компресса со льдом. Подобные процедуры необходимо повторять в течение двух суток, после чего заменить на прогревание (теплые компрессы, парафиновые аппликации и пр.).
Медикаменты
В качестве обезболивающих средств можно применять нестероидные противовоспалительные препараты (Индометацин, Кеторолак, Анальгин, Ибупрофен). Эти вещества также назначаются местно в виде мазей (Диклофенак, Кетопрофен, Фенилбутазон).
При ярко выраженном болевом синдроме возможно применение инъекций с гормональными противовоспалительными (Гидрокортизон) и анестетиками (Лидокаин, Прокаин).
В качестве местнораздаражающего действия (так называемой «отвлекающей терапии») используют мази с капсаицином (экстрактом перца), пчелиным и змеиным ядами.
Современным вариантом лечения лигаментита являются тканевые препараты, например, обогащенная тромбоцитами плазма крови пациента. Вводится данное средство в очаг поражения с целью уменьшения воспалительного ответа и ускорения восстановления поврежденных тканей.
Физиотерапия
Укоротить срок реабилитации пациента могут физиотерапевтические процедуры, способствующие регенерации связочных тяжей. Обычно назначают высокочастотное или ультразвуковое воздействие. Также применяют грязевые и озокеритовые аппликации.
Для поддержания подвижности костного сочленения пациентам рекомендуется периодически выполнять комплекс лечебной физкультуры, практиковать самомассаж.
Хирургическое лечение
Операции в случае воспаления связок выполняются редко. Однако при стенозирующем лигаментите может потребоваться хирургическое рассечение связки или удаление ее врожденных «узлов».
Профилактика
Профилактические мероприятия, направленные на предупреждение воспаления связок, включают:
- Изменение рациона питания с целью снижения массы тела до нормы;
- Избегание травм суставов и околосуставных тканей;
- Адекватные физические нагрузки с исключением малоподвижного образа жизни или чрезмерно интенсивных занятий спортом;
- Коррекцию системных заболеваний (диабета, нарушений функции щитовидной железы и пр.);
- Лечение суставных патологий – артроза, а также артрита вследствие ревматизма, псориаза, подагры;
- Предупреждение заражения бруцеллезом, лептоспирозом, сифилисом, туберкулезом и прочими инфекциями.
Актуальны данные профилактических мер среди спортсменов, сурдопереводчиков, сварщиков, швей, художников, секретарей, писателей и пианистов.
Вторичная профилактика заключается в предотвращении прогрессирования лигаментита в лигаментоз. С этой целью проводится своевременное медикаментозное лечение воспалительной реакции и хирургическая коррекция (рассечение связки или удаление врожденных «узелков»).
Помните, запущенное воспаление связочного аппарата грозит окостенением соединительнотканных тяжей. Подобное «уплотнение» связок является причиной неподвижности сустава и последующей инвалидизации пациента!
Сколько раз повторять! Если начали болеть колени или поясница, втирайте каждой утро…
Ортопед: «Если ноют колени или тазобедренный сустав, возьмите в привычку…
При боли в суставах, шеи или спине, в организме сильнейшая нехватка…
Источник: https://artosustav.ru/ligamentit/
Причины, симптомы и лечение стенозирующего лигаментита
Ежедневно человек совершает огромное количество движений кистью. Это возможно благодаря мышцам предплечья и сухожилиям, отходящим от каждого пальца и зафиксированным кольцевидными связками на поверхности человеческой ладони. Последние и обеспечивают плавное разгибание и сгибание, когда фаланги тянутся за сухожилиями при сокращении мышц.
Когда происходит утолщение одной из кольцевидных связок, движение пальцев сопровождается щелчком. Такой характерный звук является предвестником стенозирующего лигаментита связок и сухожилий сгибателя, его терапию необходимо начинать сразу же, чтобы в дальнейшем обойтись без помощи хирургов.
Стенозирующий лигаментит или болезнь Нотта: что это такое
Человеческая кисть – это сложная анатомическая система комплекса сухожилий и мышц, позволяющая выполнять многие необходимые человеку движения и функции: письмо, питание, ежедневное обслуживание себя, удерживание мелких вещей и т.д.
Стенозирующий лигаментит – патология сухожильно-связочного аппарата кисти, при которой происходит блокирование пальца в согнутом или распрямленном состоянии без возможности его изменить.
Часто причиной этого становятся однотипные повторяющиеся движения. Сначала человек ощущение препятствие при выполнении действия, слышится щелчок. При отсутствии своевременной терапии наступает полная блокировка в одном положении.
Стенозирующий лигаментит часто провоцируют воспалительные и дегенеративно-дистрофические болезни опорно-двигательного аппарата. Он часто сопровождается артрозами суставов конечностей, лопаточным периартритом, эпикондилитом и спондилоартрозом. Эти процессы обусловлены нарушением обмена веществ и слабостью соединительной ткани.
Причины возникновения и факторы, провоцирующие стенозирующий лигаментит
Развитие патологии обусловлено различными факторами, но чаще стенозирующий лигаментит возникает на фоне анатомических особенностей связочно-сухожильного аппарата кисти, состоящего из сгибательных и разгибательных мышц. Пучки мышц плотно прилегают к костям благодаря сухожильной ткани, которая имеет оболочку в виде плотных связочных волокон.
Уплотнение связок в этих местах часто сопровождается отложением фиброзной ткани, что провоцирует нарушение эффективной работы сухожилий. Чем больше просвет сухожильного канала сужается, тем менее подвижным становится палец.
Стенозирующий лигаментит часто развивается вследствие патологий:
- Частые перегрузки мышц и сухожилий, связанные с профессиональной деятельностью (у музыкантов, операторов ПК, доярок, каменщиков, швей, парикмахеров и других);
- Наследственность;
- Аномальное строение аппарата кисти, врожденные патологии тканей ОДА;
- Воспалительные и дегенеративные процессы;
- Травмы связок (удары, растяжения);
- Травмы костей (ушибы, переломы, трещины);
- Некоторые хронические заболевания (атеросклероз, сахарный диабет и болезни щитовидной железы, ревматизм, артрит).
Формы лигаментита
Возникновение стенозирующего лигаментита возможно на любом пальце, но чаще патология встречается на большом:
- Болезнь де Кервена – воспалительные процессы в сухожилии короткого разгибателя и отводящей мышцы большого пальца руки. Характеризуются натиранием оболочек сухожилия о канал, по которому двигаются, вызывая болезненность у основания. Чаще возникает как следствие перенапряжение кисти, протекая болезненно и остро;
- Болезнь Нотта – лигаментит, сопровождающийся появлением уплотнения у основания пальца и невозможности изменения положения.
Симптомы стенозирующего лигаментита
Патология сопровождается специфической ярко выраженной симптоматикой:
- Щелчок при попытке изменения положения пальцев;
- Движение пальчика затруднено, в тяжелых случаях он обездвижен;
- Болезненные ощущения в основании пораженного участка и ладони при прикосновениях;
- Боль непосредственно в месте развития патологии, в более тяжелой форме она распространяется на кисть, запястья, предплечья;
- Образование припухлой выпирающей шишечки в области кисти;
- Болевые ощущения в состоянии покоя слабо выражены, ноющие, при движении руками значительно усиливаются;
- В основании больного пальчика легко прощупать болезненное уплотнение;
- Изменение цвета кожи в области поражения: бледность, синева;
- Онемение кистей на поздних стадиях заболевания.
Стадии заболевания стенозирующего лигаментита
В зависимости от степени поражения, вовлечения в процесс новых областей и распространения симптомов принято различать 3 стадии патологии:
- Легкие периодические болевые ощущения в области пальца, небольшие щелчки при движении кистью;
- Происходит утолщение сухожилий, при котором пальчики меняют положение, разгибаются и сгибаются с трудом. Ощущается боль при надавливании на ладонь в области уплотненного сухожилия;
- Положение пораженного пальца зафиксировано в согнутом виде, самостоятельно и при помощи усилий не разгибается. На этой стадии необходимо хирургическое лечение.
Диагностика стенозирующего лигаментита
Для определения патологии и степени вовлечения в процесс областей кисти не требуется специальных методов обследования. Врач оценит возможность фиксации пальца при разгибании, его способность к распрямлению, наличие «Пружинящего» эффекта, а также степень болезненных ощущений в области кольцевидной связки.
В отдельных случаях потребуется пройти ультразвуковое исследование или ультрасонографию с целью исключения синовиальных кист.
По статистике ортопедические нарушения у детей могут начать формироваться в раннем возрасте. Патология стеноза сухожилий в детском возрасте затрагивает лишь большие пальцы, что обусловлено их физиологическим строением и особенностями развития.
Первичное нарушение функций сухожилий и связок провоцируется хватательным рефлексом у младенцев как результат дисбаланса в нервно-мышечном проведении импульса.
Первичный клинический симптом патологии, т.е. щелкающие звуки при движениях кисти, со временем может либо самоустраниться по мере взросления и роста ребенка, либо перерасти в более сложную форму, требующую лечения.
Точный диагноз специалисты смогут поставить после двух лет. Если к тому времени сохранятся признаки нестабильности сухожильно-связочного аппарата, ребенку показана консультация ортопеда.
В случае необходимости назначают реабилитационное лечение, часто при небольшом поражении достаточно специального курса гимнастики рук, проводимой для полного восстановления функций большого пальца.
Такая терапия должна проводиться до поступления в школу, чтобы избежать проблем с письменностью у ребенка.
Лечение стенозирующего лигаментита
Терапия, проводимая при патологии, различается в зависимости от степени выраженности недуга, скорости его развития и возраста пациента. Начинать ее необходимо при появлении первых симптомов, это позволит обойтись без хирургического вмешательства и минимальными средствами.
Не стоит дожидаться нарушения разгибания пальца и его фиксации в одном положении, обращение к специалистам на ранней стадии – залог быстрого выздоровления.
Лечение первой стадии стенозирующего лигаментита
Пациентам рекомендуется уменьшение нагрузки на пораженную кисть, назначаются противовоспалительные препараты, электрофорез и осуществляют фиксацию больной руки во избежание трения.
Вторая стадия стенозирующего лигаментита
Шансы на восстановления при консервативной терапии значительно ниже, но все еще можно попробовать обойтись без хирургического лечения. Врач назначает интенсивное лечение рассасывающими и противовоспалительными ферментными препаратами, обязательную фиксацию пораженного пальца и кисти, ЛФК, электрофорез и корригирующий массаж.
Для уменьшения выраженности болевого синдрома применяют теплый местно направленный душ, орошают поврежденный участок хлорэтилом, проводят специальные массажи и т.д. Выраженное воспаление снимают глюкокортикостероидными препаратами и блокадами на новокаине.
Консервативная терапия стенозирующего лигаментита на второй стадии имеет длительное течение, до нескольких месяцев. При достижении положительного лечебного эффекта для профилактики рецидива пациенту рекомендуется смена деятельности (если его труд связан с ручной работой) и избежание травмирующих факторов.
В случае отсутствия эффективности консервативного лечения больному показана хирургическая операция.
Лечение третьей стадии стенозирующего лигаментита
Осложненное течение стенозирующего лигаментита является прямым показанием к хирургическому лечению для пациентов трудоспособного возраста. Лечение пациентам с тяжелыми соматическими заболеваниями и преклонного возраста назначается индивидуально, с учетом состояния здоровья.
Чаще всего это консервативное лечение, при неэффективности которого, если сохраняется сильная болезненность и контрактура, также возможно проведение операции.
Хирургическое вмешательство осуществляется в плановом режиме, с предварительным сбором анамнеза и результатов анализов. Кожу в области повреждения иссекают, формируя разрез до 3 см длиной.
Раздвигают мягкие ткани над сухожилиями и спаянной кольцевидной связкой. Для определения локализации стеноза поврежденный палец сгибают и разгибают.
Если позволяет структура сухожильно-связочного аппарата, под связкой внедряют зонд, а после рассекают ее ткани, визуально контролируя.
Для оценки текущего состояния сухожилия вновь проводят проверку путем сгибания и разгибания. Если препятствие отсутствует, то больше никаких разрезов не делается, при несвободном движении мышц проводят вскрытие сухожильного влагалища.
После завершения манипуляций разрез обрабатывают, зашивают, накладывают резиновый дренаж, а поверх него стерильную повязку. Во избежание воспалений после операции назначается прием антибиотиков, для купирования боли – анальгетики. Также необходимы физиопроцедуры для уменьшения сроков восстановления.
Другим вариантом хирургического вмешательства, менее травматичным, но с часто рецидивирующем после него заболеванием, является лигаментотомия. При ней рассечение связки проводится не через разрез, а небольшой прокол.
Ни один из способов устранения стеноза, даже хирургическое лечение, не гарантирует отсутствия рецидивов заболевания и его развития на других пальцах. Единственно эффективной мерой предупреждения недуга является уменьшение нагрузки на кисти рук.
Что можно сделать самостоятельно при первых проявлениях стенозирующего лигаментита
Болезнь Нотта хорошо поддается лечению на ранних стадиях без операции и приводит к серьезным последствиям при его отсутствии. Помимо назначенных врачом медикаментозной терапии и физиолечения, пациент может дополнить восстанавливающий комплекс другими процедурами, способствующими скорейшему выздоровлению.
Но не надо ими злоупотреблять и применять вместо рекомендаций врача, т.к. они являются лишь хорошим дополнением.
Прогревание кисти при стенозирующем лигаментите
Метод сухого тепла – популярный, дешевый в исполнении и эффективный. Для него нагревают некоторое количество морской или поваренной соли на сковороде или в духовке, высыпают в плотный мешочек. Кисть с пораженным участком поворачивают ладонью вверх, выкладывая сверху мешок.
Повторять процедуру лучше дважды подряд, после чего мышцы и сухожилия слегка размять. Важно не допустить переохлаждения больного участка после процедуры.
Компрессы и ванночки при лигаментите
Особенно эффективны на 1 стадии, пока степень поражения не очень глубока и в процесс не вовлечены широкие участки.
- Корневище девясила заливают кипятков в соотношении 6ст.л на 1 литр, кипятят на слабом огне треть часа. Процеживают, слегка остужают. ХБ ткань окунают в отвар, накладывают на кисть и формируют компресс с помощью целлофана и теплого полотенца. Держат до остывания;
- Несколько горстей листочков бузины настаивают в литре кипятка, добавляют 1,5 ст.л. соды. Отвар остужают, затем можно использовать как компресс или ванночку;
- Семена подорожника настаивают 30 минут, залив кипятков. Соотношение: 4 ст.л. на 400 мл. воды. Добавить 1-2 капли масла календулы, подогреть и использовать в качестве ванночки;
- Траву сены залить кипятком, кипятить треть часа. Соотношение: 5 ст.л. на литр воды. Процедить и остудить до 45 градусов. Применять как ванночку;
- Солевые ванны с хвойными маслами. Соотношение: 1 ст.л. морской соли, пара капель масла на литр воды.
Мази при стенозирующем лигаментите
Эффективны на начальных стадиях заболевания:
- Цветки календулы измельчить, смешать 1:1 с детским кремом. Настоять в темном месте 1 сутки, затем смазывать пораженные участки несколько раз в день;
- Любую жирную основу для крема (100 грамм) растопить на водяной бане или тихом огне. Измельчить траву полыни, смешать и проварить 8-10 минут, охладить. Наносить мазь тонким слоем, сопровождая массирующими движениями.
Масла при стенозирующем лигаментите
Эфирные и растительные масла при заболевании полезны в качестве растирок:
- 1 часть сухой измельченной лаванды залить 2 частями растительного масла, томить на водяной бане 1,5 часа. Применять средство для растираний, не процеживая;
- Смешать в 50 мл. растительного масла по 5 капель масла гвоздики, лаванды, герани. Хорошо взболтать, применять до четырех раз в сутки;
- Смешать 1:1 масло пихты и лаванды, растирать пораженный участок ежедневно дважды в сутки. Для каждого применения следует готовить смесь заново.
Парафинотерапия при стенозирующем лигаментите
В качестве прогревания при патологии применяют теплый растопленный парафин, вылитый в миску с калькой. После застывания верхнего слоя всю конструкцию накладывают на поврежденную кисть, утепляя полотенцем. Держат до полного остывания. После процедуры можно применить растирания, мази или провести массаж.
Дополнительными методами лечения патологии на всех ее стадиях рекомендуется применять массаж и лечебную гимнастику для пораженной кисти. Комплексное лечение медицинскими и народными методами ускоряет выздоровление.
Источник: https://mysustavy.ru/prichiny-simptomy-i-lechenie-stenoziruyuschego-ligamentita/
Стенозирующий лигаментит большого пальца руки, стопы, коленного сустава, надколенника: лечение
Лигаментит или стенозирующий лигаментит – это воспалительное заболевание с преимущественным поражением сухожильно-связочного аппарата кистей рук, реже – стопы. Но также встречается лигаментит коленного сустава, особенно после различных травм, при котором чаще всего в воспалительный процесс вовлекается внутренняя боковая связка и связка надколенника собственная.
Стенозирующий лигаментит может проявляться в любом возрасте: как у детей и подростков, так и у взрослых. Чаще всего страдают люди в возрасте 40–60 лет.
Причина развития лигаментита
Несмотря на то что заболевание было описано ещё в конце 19-го века, до сих пор точная причина не установлена. У взрослых ведущую роль играет постоянное перенапряжение кистей рук, связанное с профессиональной деятельностью. У детей причиной развития стенозирующего лигаментита может послужить травматический фактор, системные воспалительные заболевания или эндокринные нарушения.
Стенозирующий лигаментит пальцев рук ещё называют «щёлкающими пальцами», узловатым тендовагинитом или теносиновитом.
Клиническая картина
Основным признаком заболевания является боль. При воспалении сухожильно-связочного аппарата кистей рук боль возникает на ладонной поверхности, которая может переходить на пальцы и предплечье. Нередко возникает ощущение онемения пальцев и ограниченная припухлость.
https://www.youtube.com/watch?v=3HqEG7dgq1g
Наблюдается характерный симптом «щелка», благодаря которому стенозирующий лигаментит также называют «щёлкающий или пружинящий палец». Это связано с затруднением движения сухожилия в области утолщения кольцевидной связки.
При лигаментите стопы появляется блуждающая боль в подошвенной области стопы, усиливающаяся при физической нагрузке.
При воспалительном поражении внутренней боковой связки коленного сустава и связки надколенника развивается резкая болезненность и некоторая отёчность колена.
Независимо от того, где локализуется патологический процесс (большой палец руки, стопа, коленный сустав) и в каком возрасте (дети, подростки, взрослые), в течении стенозирующего лигаментита различают следующие стадии:
- острая;
- подострая;
- хроническая.
Острая стадия
На этом этапе заболевания очень выражены болевые ощущения. Отмечается усиление боли при выполнении каких-либо движений и надавливании на связки, ограничение подвижности. Возникают проблемы с трудоспособностью. Острая стадия продолжается до 2 месяцев.
Подострая стадия
Характерно волнообразное течение с периодическими обострениями клинических проявлений. Симптом «щёлкающего пальца» наблюдается часто и устраняется довольно-таки болезненно и затруднительно. Страдает трудоспособность. Длительность этого периода заболевания составляет от 2 до 6 месяцев.
Хроническая стадия
Боли носят хоть и непостоянный характер, но вызывают весьма серьёзный дискомфорт для пациента. Наиболее серьёзные нарушения функции выражены при поражении пальцев рук, по сравнению с воспалением связок стоп или коленного сустава.
Трудно не заметить характерное щёлканье пальцев и существенное ограничение пассивных движений в суставе. Все эти симптомы могут продолжаться годами.
Диагностика
Обычно уже на основании клинических данных можно поставить точный диагноз. Тем не менее как у детей, так и у взрослых ультразвуковое исследование и магнитно-резонансная томография позволяет полноценно изучить характер поражения сухожильно-связочного аппарата кисти рук и стоп, внутреннюю боковую связку коленного сустава и связку надколенника при лигаментите.
Лечение
Выбор того или иного вида лечения непосредственно зависит от характера течения заболевания и возраста пациента. Как правило, применяют консервативное и оперативное методы лечения. В некоторых случаях возможно использование народных средств, но только после консультации у лечащего врача.
При любой локализации (большого пальца руки, кисти, стопы, коленный сустав) у взрослых и детей стараются остановить развития стенозирующего лигаментита на ранней стадии.
Консервативное лечение
Консервативный подход показан на ранних этапах заболевания. Для каждого пациента расписывается индивидуальная схема лечения. При назначении учитывается:
- Характер патологического процесса.
- Выраженность клинических признаков.
- Возраст (дети, подростки, взрослые, пожилые).
- Профессиональная деятельность.
- Эффективность предыдущего лечения.
Медикаментозная терапия
Чтобы справиться с болевым синдромом и остановить воспалительный процесс в связках назначают лекарственные препараты. Наибольшей эффективностью обладают:
- Нестероидные противовоспалительные средства (ибупрофен, толметин, пироксикам).
- Глюкокортикоидные препараты (гидрокортизон).
Как у детей, так и у взрослых острое и подострое течение стенозирующего лигаментита пальцев кистей рук, стоп и другой локализации считается показанием для использования гидрокортизона.
Физиотерапия
В качестве физиотерапевтических процедур применяют ванны с дальнейшим наложением компресса с ронидазой. Положительный эффект оказывают парафиновые аппликации или грязи на область поражения, фонофорез с гидрокортизоном или электрофорез. При сильно выраженных болях прибегают к лазеротерапии в различных спектрах.
Иммобилизацию кисти, стопы или коленного сустава при лигаментите не рекомендуют, поскольку активные движения улучшают региональное кровообращение и снижают застойные явления.
Местная терапия
При хроническом течении, при повторных обострениях после пройденного консервативного курса терапии и, в особенности при возникновении выраженных ограничений пассивных движений пальцев назначают гиалуронидазоактивные лекарственные средства (лидаза) в виде местных инъекций.
Если возникают аллергические реакции на введение ферментных препаратов как детям, так и взрослым показан приём антигистаминных лекарств.
Оперативное лечение
В случае отсутствия эффекта от консервативной терапии, длительном течении с выраженными контрактурами пальцев и при частых обострениях приходится обращаться к оперативному вмешательству. Как правило, восстановление функции наблюдается через 4–5 недель.
Операция по иссечению поражённых связок может быть выполнена амбулаторно под местной или проводниковой анестезией.
Лечение народными средствами
В отдельных случаях консервативное лечение стенозирующего лигаментита любой локализации можно дополнять средствами народной медицины. Рассмотрим наиболее действенные народные средства, способствующие уменьшению воспалительного процесса в связках и избавлению от болевого синдрома:
- Массаж поражённой области кусочками льда или заранее охлаждёнными предметами, особенно при острой стадии заболевания.
- Компресс с картофелем.
- Компресс с чесноком и эвкалиптовым маслом.
- Компресс с яблочным уксусом.
Исключительно с разрешения лечащего врача возможно использовать средства народной медицины в лечении стенозирующего лигаментита.
Порой самые эффективные и популярные народные средства не только не приносят ожидаемого результата, но и могут серьёзно усугубить текущее состояние больного.
Стенозирующий лигаментит: что делать, если палец не разгибается?
Источник: https://MedOtvet.com/bolezni-svyazok/prichiny-i-lechenie-stenoziruushego-ligamentita-sindrom-shelkaushego-palca.html
Болезнь Нотта лечение детей и взрослых. Описание диагноза. Болезнь Нотта причины, симптомы, методы лечения
В Международной Классификации Болезней десятого пересмотра (МКБ 10) нет сложного названия «стенозирующий лигаментит», зато есть простое M65.3 — «щелкающий палец».Так давайте же разберемся, почему эти два словосочетания, простое и сложное, обозначают одно и то же.
Причины заболевания
Щелкающий палец — это объяснение со стороны пациента, т.е. палец действительно защелкивается при сгибании и разгибается с внешним усилием. Стенозирующий лигаментит — это объяснение с точки зрения анатомии. Стеноз означает сужение, а лигаментит — воспаление связки.
- А теперь подробнее: дело в том, что за сгибание пальцев отвечают мышцы-сгибатели с брюшками на предплечье и длинными сухожильями на ладони и пальцах.
- Для движения пальцев эти сухожилья должны скользить вдоль суставов пальцев внутри специальных костно-фиброзных каналов.
- Иногда это скольжение нарушается из-за воспаления кольцевидной связки, либо самого сухожилья, тогда и возникает защелкивание пальца, а иногда и боль при движении.
httpv://www.youtube.com/watch?v=embed/St-36Dxq6Hk
В большинстве случаев, у этого заболевания нет какой-либо явной причины. Предрасполагающими факторами могут быть ревматоидный артрит, диабет, подагра или небольшая травма.
Лечение «щелкающего пальца»
В своей практике я начинаю лечение с местной инъекции со стероидами (дипроспаном). Эта процедура весьма действенна и относительно безопасна.
Если перед введением препарата попросить пациента подвигать пальцем, то можно ощутить скольжение сухожилий у кончика иглы.
Это ощущение позволяет ввести небольшую дозу препарата точно туда, куда надо и не повредить сухожилье. Как правило эта быстрая манипуляция дает моментальный эффект.
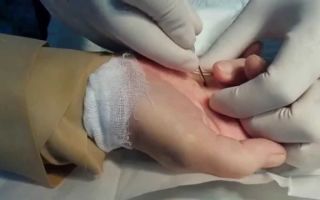
Местная инъекция в области сухожилий сгибателей.
Операция при стенозирующем лигаментите
Однако нередки случаи, когда щелчки или боль возвращаются после выполнения инъекции (блокады). Тогда не остается сомнений в необходимости небольшой операции, которая заключается в рассечении кольцевидной связки, удерживающей сгибатели.
Такую операцию можно сделать амбулаторно под местной анестезией, функция кисти восстанавливается полностью через несколько недель.Операция при стенозирующем лигаментите может быть выполнена открытым доступом с непосредственной визуализацией кольцевидной связки, также возможно подкожное ее рассечение без разреза кожи.
- Оба способа имеют свои преимущества и недостатки, а поэтому требуют предварительного обсуждения.
- Вы можете подробнее обсудить свой случай при личной встрече
- Ориентировочная стоимость хирургического лечения данной патологии 12000 рублей
- Возможно, Вас заинтересует:
Когда обращаться к врачу
Обращаться к специалистам рекомендуется уже при первых щелчках в пальцах, которые сопровождаются нарушением двигательных функций суставов.
Перед визитом к врачу
Перед тем как обратиться к врачу, важно четко сформулировать свои симптомы, о которых впоследствии нужно сообщить специалисту. Также стоит составить список употребляемых препаратов и пищевых добавок, вспомнить о ранее перенесенных травмах и повреждениях суставов
Более того, нужно сформулировать вопросы, которые хотите задать доктору. Требуется взять все необходимые документы и выписки о состоянии здоровья, диагнозы с хроническими болезнями и т.п. Это поможет составить подробную клиническую картину и точно установить диагноз.
Лечение
Тактика лечения определяется с учетом стадии болезни, наличия провоцирующих факторов и возраста пациента. Больным с первой стадией рекомендуют уменьшить нагрузку на кисть, при необходимости осуществляют иммобилизацию, назначают противовоспалительные препараты и электрофорез с гиалуронидазой.
На второй стадии консервативная терапия стенозирующего лигаментита менее эффективна, однако ее следует провести, потому что шансы на выздоровление без операции еще достаточно высоки. При второй стадии назначают интенсивную противовоспалительную и рассасывающую терапию с использованием ферментных препаратов.
Проводят иммобилизацию пальца, корригирующий массаж, электрофорез и ЛФК. Для уменьшения болей используют местное орошение хлорэтилом, теплый местный душ, специальный массаж и другие средства. При выраженном воспалении выполняют блокады с новокаином и глюкокортикостероидными препаратами. Лечение длительное, продолжается в течение нескольких месяцев.
При успешном исходе для профилактики рецидивов необходимо устранение травмирующих факторов и смена работы. При неэффективности терапии больным трудоспособного возраста с второй стадией болезни показано хирургическое вмешательство. При третьей стадии стенозирующего лигаментита трудоспособных пациентов обычно сразу направляют на операцию.
Тактику лечения людей преклонного возраста и больных, страдающих тяжелыми соматическими заболеваниями, определяют индивидуально, в ряде случаев проводят консервативную терапию. При неэффективности лечения, упорном болевом синдроме и контрактуре, затрудняющей самообслуживание, оперативное вмешательство осуществляют независимо от возраста.
Операцию проводят в плановом порядке. Над областью повреждения делают разрез длиной 2-3 см, мягкие ткани отодвигают, обнажая сухожильное влагалище и утолщенную, иногда хрящевидную, спаянную с окружающими тканями кольцевидную связку. Затем сгибают и разгибают палец, точно определяя локализацию стеноза.
Под связкой проводят зонд (если возможно) и рассекают ткань связки под контролем зрения. Потом снова сгибают и разгибают палец, оценивая состояние сухожильного влагалища. Если движения осуществляются свободно, влагалище не трогают, если есть препятствие – вскрывают. Рану промывают, ушивают и дренируют резиновым выпускником.
Накладывают стерильную повязку. В послеоперационном периоде назначают антибиотики, анальгетики и физиопроцедуры. Швы обычно снимают на 10 день.
Еще одним вариантом лечения является закрытая лигаментотомия, при которой связку рассекают через небольшой прокол, однако по статистике рецидивы после таких вмешательств наблюдаются чаще, чем после использования традиционной оперативной методики.
Следует учитывать, что консервативное или оперативное устранение стеноза не гарантирует от последующих рецидивов и развития стенозирующего лигаментита других пальцев. Достаточно эффективной профилактической мерой в таких случаях становится изменение профессии и уменьшение бытовой нагрузки на руки.
Наряду с этим проводят обучение пациента правильной рабочей позе и расслаблению мышц рук. Специалисты в области хирургии кисти отмечают, что из-за многолетних трудовых привычек люди редко расслабляют руки даже на отдыхе. Дополнительным фактором, способствующим возникновению мышечного напряжения, становится защитная реакция на периодическую или постоянную боль. Эта реакция иногда частично сохраняется после устранения болевого синдрома. Таким образом, выработка новых двигательных стереотипов становится одним из действенных способов снизить нагрузку на руки и уменьшить вероятность развития рецидивов.
Кто подвержен заболеванию большого пальца руки болезни Нотта
Скажу сразу, что во всех случаях операции имеют положительны результаты без последствий, без рецидивов и вполне хорошо переносятся детками.
Каких-то неудачных случаев, о которых бы писали в сети молодые мамаши, я тщательно просматривая контент по этой теме, не встречала.
Так что мамочкам нет повода волноваться — решайтесь на операцию смело, чтобы вернуть подвижность пальчику вашего малыша.
- У взрослых болезнь встречается не столь часто, чаще у женщин в возрасте от 45 до 55 лет в период гормонального изменения в организме, на фоне артроидных заболеваний суставов.
- Возможно возникновение заболевания у людей, подверженных постоянной статической нагрузкой на мышцы и связки кисти, при постоянном напряжении запястья, при неудобном положении рук во время работы за клавиатурой и мышью. Подобная работа приводит к онемению пальцев и самой кисти, застою кровотока и развитию воспаления в суставно–связочном аппарате.
Дополнительные факты
Стенозирующий лигаментит – заболевание, при котором нарушается свободное скольжение сухожилия пальца по сухожильному влагалищу. В результате вначале возникают затруднения при движениях, а затем палец блокируется в положении сгибания или разгибания. Болезнь провоцируется повторяющимися однотипными движениями.
Стенозирующий лигаментит чаще выявляется у женщин 35-50 лет, однако может наблюдаться и у детей. По данным специалистов, I палец поражается в 25,5% случаев, II – в 3,3%, III – в 19,7%, IV – в 43,8%, V – в 7,7% случаев.
Стенозирующий лигаментит нередко развивается на фоне других воспалительных и дегенеративно-дистрофических заболеваний опорно-двигательного аппарата и может сочетаться с артрозами крупных суставов конечностей или мелких суставов кисти, с эпикондилитом, спондилоартрозом и плечелопаточным периартритом.
Это обусловлено слабостью соединительной ткани, нарушениями обмена веществ Лечение стенозирующего лигаментита осуществляют ортопеды и травматологи.
Лечение болезни Нотта
Проводится как консервативными методами, так при помощи хирургического воздействия. На ранних стадиях эффективным методом устранения болезни Нотта будет безоперационный способ лечения, проводимый под наблюдением врача. На последних стадиях решением проблемы будет только оперативное вмешательство.
Консервативный путь терапии
Этот способ устранения заболевания проводится при помощи физиотерапевтических и лекарственных процедур, среди которых:
- электрофорез и ионофорез;
- прогревающие ванны (хвойные или солевые);
- инъекции в область волокон сухожилия;
- массаж суставов руки в домашних условиях;
- лечебная гимнастика и физкультура;
- парафиновая терапия;
- накладывание на ночь шины в течение 1-го месяца.
Операция
В случае неэффективности физиотерапевтических и лекарственных процедур или при обращении пациента на последней стадии заболевания будет проводиться операция.
С помощью анестезии врач делает надрез в области пораженного сустава, и удаляет препятствующий движению фрагмент связки. По завершении процедуры накладываются швы. Операция занимает 10-20 минут. Пребывание в клинике длится 2-3 дня. Швы снимаются по истечении недели.
Оперативная терапия является самым быстрым и действенным методом устранения синдрома щелкающего пальца.
Болезнь Нотта или стенозирующий лигаментит представляет собой тяжелое заболевание, которое поражает опорно-двигательную систему человека.
Болезнь Нотта у взрослых, лечение которой должно подбираться для каждого пациента отдельно, является самой распространенной формой поражения сухожилий. Окончательные причины развития патологии не установлены. В некоторых случаях выявляется заболевание Нотта у детей, однако наиболее часто патология обнаруживается у взрослых.
Помните! Данное заболевание поражает связки пальцев. В медицине оно имеет разные названия, поэтому нередко можно встретить такие обозначения болезни как «синдром щелкающего пальца» или «пружинящий липаментит».
Симптомы и стадии патологии у детей и взрослых
Общие проявления недуга выражаются в таком виде:
- щелчок при разгибании/сгибании пальца;
- болевой синдром в процессе движения кистью руки;
- появление уплотнения в сухожилиях;
- невозможность двигать пораженным суставом.
Болезнь Нотта имеет четыре стадии развития и соответствующую им симптоматику:
- Первая. Характеризуется возникновением болевого синдрома, который усиливается при выпрямлении и сгибании пальца. Происходит ограничение подвижности сустава. Щелчок появляется в редких случаях.
- Вторая. Наблюдается ярко выраженная болезненность. Разгибание конечности практически недопустимо.
- Третья. Происходит «защелкивание». Палец закрепляется в одном положении, разгибание его уже невозможно.
- Четвертая. Активизируется, если не лечить. Отсутствие подвижности сустава кисти руки становится непоправимым действием.
Причины развития
Болезнь Нотта (МКБ-10 которого определяется как М65) у взрослых может возникнуть по таким причинам:
- наследственная предрасположенность;
- хронические воспалительные процессы в сухожилии;
- перенапряжение пальцев рук и микротравмы;
- ранее перенесенные травмы;
- нарушение обменных процессов в организме.
Повышают риск заболевания следующие факторы:
- однообразные резкие движения рукой;
- частое повторение неудобных захватов руками;
- наличие артрита или диабета.
Больше всех заболеванию подвержены женщины в возрасте 35-50 лет.
Что касается детей, то чаще всего от заболевания Нотта страдают малыши в возрасте от одного года. Доктор Комаровский указывает, что в такой период рост сухожилий опережает развитие связок, поэтому им становиться тесно в канале. Вследствие этого связка перетягивает сухожилие и вызывает щелканье в канале связки.
Факторы риска
Помимо стандартных причин для развития болезни Нотта, выделяют также факторы риска. Наличие этих факторов не обязательно приводит к развитию болезни, но вкупе с причинами значительно увеличивает вероятность формирования патологических изменений в сухожилиях.
- вынужденное использование однообразных движений в кисти (работа или хобби связаны с выполнением однообразных, часто ритмичных последовательностей действий, например, вышивание только правой рукой);
- наличие хронических заболеваний, которые не контролируются пациентом;
- половая принадлежность (болезнь чаще диагностируется у представительниц прекрасного пола).
Обстоятельства, повышающие риск развития болезни Нотта, включают:
- Однообразные хватательные движения. Работа и хобби, требующие многократного повторения одних и тех же движений пальцами, зачастую приводят к стенозирующему лигаментиту.
- Определенные проблемы со здоровьем. Пациенты с диабетом или ревматоидным артритом находятся в группе риска.
- Пол. Чаще всего болезнь Нотта диагностируется у женщин.
Лечение
Традиционное лечение данной патологии медикаментозное. Оно направлено на устранение боли, воспаления и отека.
Также на начальных стадиях эффективно проведение иглоукалывания, массажа и физиотерапии (парафиновые аппликации, электрофорез). Дома человек может применять лечебные ванночки и прикладывание компрессов на пораженную область.
Консервативное лечение
В больничных условиях пациентам с болезнью Нотта назначается электрофорез с лекарствами, ионофорез и массаж. При сильных болях могут использоваться анальгетики. При воспалении – препараты группы НПВС в виде местных гелей или пероральных таблеток (Диклофенак).
Во время терапии пациентам нужно обязательно придерживаться таких рекомендаций:
Операция
Оперативное лечение назначается тогда, когда ожидаемых результатов после консервативной терапии не наступило. В подобном случае хирургическое вмешательство будет направлено на удаление части связочной ткани.
Такая процедура проводиться под наркозом в условиях стационара. Спустя неделю после операции человек выписывается и в дальнейшем проходит курс физиотерапии.
Важно знать, что оперативное вмешательство – это радикальный, но в то же время самый эффективный метод лечения болезни Нотта. После процедуры у больного остается небольшой шрам на руке
Восстановление после операции
В большинстве случаев после операции у пациентов благоприятный прогноз. Для закрепления результата в течение месяца нужно носить специальный поддерживающий ортез на руке.
После потребуется проведение восстанавливающего курса массажа. Длительность реабилитации в среднем составляет 1-2 месяца.
Как лечить в домашних условиях
Домашняя терапия предусматривает проведение массажа и использование некоторых лечебных рецептов. При этом, правильно подобранные народные средства для лечения болезни Нотта помогут снять болезненность и воспалительный процесс.
Согласно отзывам пациентов, лучшими рецептами при заболевании являются:
Помните! Перед применением пероральных народных рецептов важно предварительно посоветоваться с врачом. Особенно тщательно рецепты стоит подбирать для тех людей, которые имеют хронические заболевания (сахарный диабет, гипертония и т.п.)
Источник: https://revmatolog.net/newest/bolezn-notta-mkb-10