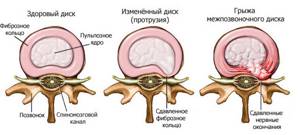
Грыжа – это патология, для которой характерно выпячивание одного (нескольких) органов или тканей в другую полость. При этом процесс выхода происходит через отверстия, образовавшиеся в результате патологии (в случае повреждения позвоночного диска), или через нормальные отверстия, образовавшиеся естественным путем.
Она образовывается либо в различных отделах позвоночника (грудном, поясничном, шейном), либо в брюшной полости. Если это не врождённая патология, то её появление чаще всего связано с чрезмерными нагрузками на ту или иную область.
В случае благоприятного течения болезни нарушается только функциональность органов, а вышедший орган остается неповреждённым. При этом выраженные симптомы могут отсутствовать достаточно длительный период, а при обострении может потребоваться экстренное хирургическое вмешательство.
«Важно! О наличии грыжи можно узнать только в том случае, если появится реакция органа, который изменил анатомическое положение. По этой причине в большинстве случаев заболевание проходит бессимптомно».
Грыжа имеет следующие составляющие:
- Ворота. Это дефект в мышечной стенке, через который при определённых условиях орган способен выйти за свои пределы. В брюшной полости это от рождения ослабленные места (выход семенного или пупочного канатика), в позвоночнике – выходы нервных волокон или сосуды. Приобретённые ворота появляются в результате травмы или ранее проведённой операции.
- Грыжевой мешок. Это мягкие и эластичные ткани организма, которые выходят через грыжевые ворота, и образующие полость.
- Содержимое. Это орган (его часть), которая находится внутри грыжевого мешка.
При грыже живота – это петли кишечника, отдел толстого кишечника, брыжейка. В редких случаях – селезёнка, яичник, мочевой пузырь или маточные трубы.
При позвоночной – это жидкость и ткань пульпозного ядра, выпавшие через повреждённую хрящевую оболочку и трещины диска, защемляющие нервы или спинномозговые каналы.
Грыжа живота имеет несколько разновидностей: паховая, пупочная, бедренная и белой линии. При внимательном отношении к своему здоровью, она может диагностироваться пациентом самостоятельно, поскольку выпуклость ощущается в положении стоя или сидя, и исчезает в положении лёжа.
Межпозвоночную грыжу диагностировать может только врач, проведя ряд исследований – МРТ, КТ, рентгенографию и т.п.
Виды операций при грыже позвоночника
Операция сложная и назначается только в том случае, если неэффективны основные способы медикаментозного лечения. Показаниями к её назначению являются угроза утратить способность двигаться и возможный паралич конечностей, в некоторых случаях – нарушение выделительных функций органов малого таза.
Хирург подбирает наиболее щадящий и эффективный способ с учётом расположения грыжи и её величины. На сегодня применяют 6 различных видов операций на позвоночник, при проведении которых применяются различные методики. Открытые операции проходят под общей анестезией, для остальных видов достаточно введения обезболивающего.
В зависимости от сложности и вида операции, квалификации и опытности хирурга может продолжаться от 30 минут до 2-х часов.
Подготовка к операции
За несколько дней до назначенной даты врач назначает необходимые клинические анализы:
- общий анализ крови;
- анализ на содержание сахара в крови;
- ЭКГ;
- результаты МРТ, КТ или рентгенографии (в каждом конкретном случае свои требования).
За день до операции проводится беседа с анестезиологом для подбора обезболивающего или средства анестезии, не вызывающего аллергической реакции у пациента. Затем разъясняется суть и план вмешательства, проводится тщательный осмотр хирургом, который будет оперировать.
Если назначена открытая операция (дисэктомия или ламинэктомия), за 7-8 часов до её проведения пациент должен отказаться от употребления пищи и жидкости.
Дискэктомия
Суть операции заключается в том, что межпозвоночный диск удаляется через открытый разрез.
К недостаткам дискэктомии можно отнести высокий риск внесения инфекции, кровотечения и других осложнений, необходимость в перевязках и длительный период восстановления. Пациент около недели находится в стационаре под наблюдением.
Положительная сторона: после дискэктомии повторное появление грыжи бывает крайне редко.
Эндоскопическое удаление
Операция проводится при помощи спинального эндоскопа, которым корректируется грыжа. Это малоивазивный способ, который возможен далеко не во всех случаях выпячивания.
Недостатки: высокий риск рецидива, длительные головные боли после анестезии, высокая стоимость процедуры.
Положительная сторона: практически не травмируются мышцы и связки, низкая вероятность кровотечения.
Микрохирургическое удаление
Недостатки: есть риск рецидива вследствие образования развития рубцово-спаечного эпидурита, для чего потребуется дополнительное лечение и в случае осложнений ещё одна операция.
Положительная сторона: наиболее щадящий метод для организма.
Ламинэктония
Как и дискэктомия, это открытая форма операции. Удаляется не весь межпозвоночный диск, а лишь его часть.
Недостатки: высокий риск инфицирования, кровотечения и появления других осложнений, необходимость в перевязках и длительный период восстановления, нахождение в стационаре в течение недели.
Положительная сторона: достаточно быстро происходит восстановление повреждённых тканей.
Дисковая нуклеопластика
Этот один из самых современных методов, который проводится под контролем рентгенографии. В повреждённый межпозвоночный диск вводится специальная игла, при помощи которой подаётся лазерное, плазменное или радиочастотное излучение, разогревающее вещество внутри диска и уменьшающее величину выпячивания.
Недостатки: может проводиться только в том случае, если величина выпячивания не более 7 мм.
Положительная сторона: быстрое избавление пациента от боли, протекает практически без осложнений.
Лазерное удаление
Современный способ удаления межпозвонковой грыжи. Может использоваться при проведении полноценной операции, или как дополнительный метод реконструкции диска при радикальном удалении образования.
Положительная сторона: малотравматично, протекает практически без осложнений.
Реабилитация в период после удаления межпозвонковой грыжи
Большинство пациентов в послеоперационный период рассчитывают на быстрое возвращение к полноценной жизни.
Для полного восстановления потребуется как минимум около полугода, в некоторых случаях этот срок может быть значительно больше.
Это зависит от многих составляющих: способа операции, размера грыжи и её локации, общего состояния организма, соблюдения рекомендаций врача, выполнения всех предписаний.
Первая неделя после хирургического вмешательства проходит под контролем врача, который контролирует все изменения и ощущения, появляющиеся в месте проведения операции. Назначается медикаментозное лечение и терапевтическая поддержка. Полностью исключаются физические нагрузки.
«Важно! После операции пациенту рекомендуется ношение поддерживающего корсета в течение одного месяца. Его надевают в дневное время, а перед сном обязательно снимают».
Через 2 недели, если не появляются осложнения, специалисты корректируют лечение; начинается постепенное введение небольших физических нагрузок. Назначаются упражнения лечебной физкультуры.
Виды операций по удалению грыжи живота
При грыже живота любого типа назначается плановая операция. Безоперационное лечение в этом случае исключено, поскольку медикаментозным способом невозможно закрыть ворота грыжи и устранить дефект брюшной стенки.
Срочное оперативное вмешательство проводится в том случае, если есть ущемление грыжи и высокая вероятность перитонита.
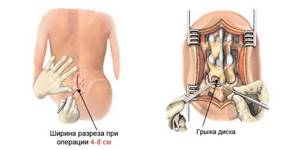
Операция по удалению грыжи живота проводится либо открытым методом – через небольшой разрез, либо лапароскопическим – когда через несколько небольших отверстий в полость живота вводится специальное оборудование, при помощи которого проводятся все необходимые манипуляции под видеоконтролем.
Пластика собственными тканями
Это полостная операция, которая проводится через разрез величиной 8-10 см. Производится ушивание грыжевых ворот мышцами, апоневрозом или фасциями.
Недостатки: Косметический дефект в виде широкого шрама, длительный восстановительный процесс; ограничение физических нагрузок в течение полугода и более. Высокий риск рецидива или развитие грыжи, поскольку шов, оставшийся в результате операции, может превратиться в грыжевые ворота
Положительная сторона: Метод применяется только в случае, если размер грыжи не превышает 3 см.
Лапораскопия
При этом методе пациенту делается несколько разрезов небольшого размера, через которые в полость вводится лапароскоп – специальный инструмент, при помощи которого хирург может следить за проводимыми манипуляциями на мониторе. Процесс удаления проводится мини-инструментами.
Недостатки: Высокая стоимость операции.
Положительная сторона: Отслеживается точность манипуляций врача, короткий реабилитационный период, нет послеоперационного косметического дефекта.
Герниопластика
Наиболее современный и эффективный способ лечения. Предполагает использование специальной эластичной сеточки, благодаря установке которой происходит фиксация и укрепление тканей брюшной стенки. Лоскут из сетки воспринимается организмом как родная ткань, и благодаря эластичности не даёт выпадать грыже повторно.
Недостатки: успех операции зависит от правильно выбранной тактики и мастерства хирурга.
Положительная сторона: после операции практически исключены рецидивы.
Подготовка к операции
За несколько дней до начала операции врач назначает сдать все необходимые анализы:
- ЭКГ;
- общий анализ крови;
- анализ крови на содержание сахара;
- анализ крови на резус-фактор;
- анализ крови на протромбиновый индекс;
- биохимический анализ крови;
- анализ крови на гепатит В
За 7-8 часов до проведения операции пациент должен прекратить приём пищи и пить воду. Накануне вечером рекомендуется сделать очистительную клизму.
Сколько длится операция
Все виды операций, как у взрослых и у детей проводятся под общим наркозом. В исключительных случаях взрослым показано местное обезболивание.
Среднее время составляет от 35 до 40 минут, минимум – около 15 минут. Во многом это зависит от величины грыжи, её положения, запущенности и возможных осложнений.
Лапароскопический метод всегда занимает значительно меньше времени, чем открытый.
«Важно! В случае ущемления грыжи и перехода в стадию перитонита операция может длиться до нескольких часов».
Послеоперационный уход, реабилитация
В зависимости от типа операции пациент максимум через неделю выписывается домой. В местах, где проводились манипуляции, у него возникает дискомфорт. Обычно возникают проблемы с ходьбой по ступенькам, подъёмом и приседаниями, неосторожными движениями.
Полностью исключаются физические нагрузки и рекомендовано соблюдение диеты, при соблюдении которой у больного не будет создаваться давление на кишечник в определённых местах. Исключаются продукты, вызывающие вздутие и метеоризм, рекомендуется дробное питание. Если выполнять все предписания врача, реабилитационный период может длиться 1-2 недели. Если допускаются нарушения рекомендаций, возможно проявление остаточных симптомов на более длительный срок.
Резюмируя хочется отметить что грыжа, если она не является врождённым эффектом, проявляется вследствие недостаточного внимания к собственному здоровью. Следите за физическими нагрузками, ведите правильный образ жизни, и вопрос грыжи останется для вас на уровне информации. Ведь нет ничего важнее, чем собственное здоровье.
Источник: https://onevrologii.ru/gryzhi/udalenie-gryzhi
Что такое эндоскопическое удаление грыжи позвоночника и как проводится операция
Эндоскопическое удаление грыжи позвоночника относится к малоинвазивным операциям, что предполагает хирургическое вмешательство без обширных разрезов. Для хирургического лечения межпозвоночной грыжи при помощи эндоскопической дискэктомии потребуется сделать надрез не более одного сантиметра. Достоинством данного метода является короткий послеоперационный период реабилитации пациента.
Эндоскопическое удаление грыжи позвоночника относится к малоинвазивным операциям, что предполагает хирургическое вмешательство без обширных разрезов.
Симптомы заболевания
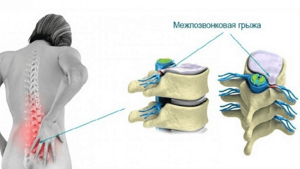
В силу того, что большая часть нагрузки приходится на поясничный отдел позвоночника, чаще межпозвоночная грыжа поражает этот отдел (около 80% случаев).
Кроме болевых симптомов, характерных для межпозвоночной грыжи поясничного отдела позвоночника, в период обострения отмечаются онемение конечностей, ноющие боли в стопах, пальцах ног или легкое покалывание. Это происходит из-за давления выпирающего хряща на отдельные участки спинного мозга.
Грыжа шейного и грудного отдела позвоночного столба встречается во врачебной практике намного реже.
Преимущества данного метода
Эндоскопический доступ к грыже позвоночника обеспечивает сохранность его структур, позволяет удерживать хрящевую ткань внутри позвоночного диска. За счет этого удается снизить вероятность рецидива и сохранить целостность костно-связочных структур, которые обеспечивают стабильность позвоночного столба.
Кроме болевых симптомов, характерных для межпозвоночной грыжи поясничного отдела позвоночника, в период обострения отмечаются онемение конечностей, ноющие боли в стопах, пальцах ног или легкое покалывание.
Операция по удалению грыжи позвоночника предполагает использование особого приспособления — эндоскопа. Прибор представляет собой трубку-канюлю, диаметр которой не превышает диаметра карандаша: до 6 мм. Внутри него имеются три канала:
- оптический (для доступа видеозонда);
- промывной (для подачи жидкости для промывания);
- инструментальный (для инструмента, которым проводится операция).
Существенным преимуществом удаления межпозвоночной грыжи при помощи эндоскопа является возможность проведения операции с использованием местной анестезии.
Эндоскопическая операция проводится под общим наркозом, но для пожилых пациентов применение такого метода анестезии является неоправданным риском. Главное преимущество этого метода — возможность оперирования больных с противопоказаниями к общему наркозу.
Сам инструмент проходит сквозь кожу и мышечную ткань, не оставляя рубцов вокруг нервных окончаний.
Существенным преимуществом удаления межпозвоночной грыжи при помощи эндоскопа является возможность проведения операции с использованием местной анестезии.
Благодаря этому реабилитация после оперативного вмешательства проходит быстро: через сутки пациента выписывают из стационара, а спустя несколько месяцев разрешаются небольшие физические нагрузки и умеренные спортивные нагрузки.
Противопоказания
Противопоказанием к проведению эндоскопической дискэктомии может стать возраст пациента, когда общий наркоз может повлечь за собой тяжелые последствия. В таком случае с учетом возможных рисков удаление межпозвоночной грыжи проводят с применением местной анестезии. Кроме того, исключено оперативное вмешательство в случае:
- диагностики у больного сердечно-сосудистой недостаточности;
- гипертонического криза;
- комы;
- беременности;
- инфекции, наличия в области грыжи очага воспаления;
- недавно перенесенного инфаркта миокарда или инсульт;
- злокачественной опухоли в области грыжи.
Противопоказанием к проведению эндоскопической дискэктомии является беременность.
Предоперационная подготовка
Эндоскопическое удаление грыжи диска проводится после комплексного обследования, по результатам которого врач определяет возможные противопоказания. В обследование входят:
- ОАМ (общий анализ мочи);
- ОАК (общий анализ крови);
- ревмопробы;
- гемостазиограмма (комплексный анализ показателей на свертываемость крови);
- анализ на уровень сахара в крови;
- для женщин обязательно обследование гинеколога;
- ЭКГ (электрокардиограмма).
Пациенту запрещено принимать пищу и пить воду за 6-8 часов до операции. Кроме того, перед проведением эндоскопической дискэктомии необходимо уточнить у анестезиолога детали обезболивания. Следует проинформировать врача о наличии хронических заболеваний или аллергических реакций на обезболивающее средство.
Ход операции
Перед оперативным вмешательством делается рентгенологическая разметка, чтобы врач мог точно установить расположение грыжи. Для установки эндоскопа делают разрез не более 5 мм в длину.
Для предупреждения болевых ощущений больному внутривенно вводят физраствор с анальгетиком.
Преимуществом данного метода хирургического вмешательства является минимальное воздействие на мышцы и связки больного (в ходе операции рассекается только участок кожи).
Затем в полученное отверстие вставляется эндоскоп, через него вводится необходимый хирургический инструмент. Грыжа или секвестр (отделившаяся часть хрящевой ткани) удаляются через боковое межпозвоночное отверстие.
Через оптический канал эндоскопа вводится видеокамера, которая позволяет врачу наблюдать за ходом собственных действий.
Чтобы во время операции не были повреждены мышцы, врач с ассистентом раздвигают их при помощи трубочных ранорасширителей. Общая продолжительность эндоскопической дискэктомии составляет около 50 минут. На разрез кожи пациента накладывают шов.
Оперативное вмешательство проходит бескровно. По окончании процедуры пациента помещают в условия стационара, где ведется наблюдение за его состоянием в течение суток.
Грыжа или секвестр (отделившаяся часть хрящевой ткани) удаляются через боковое межпозвоночное отверстие.
Возможные послеоперационные осложнения
Хотя осложнения возникают лишь в 10% случаев, после операции по удалению межпозвоночной грыжи пациенту необходимо строго придерживаться рекомендаций врача. Все нарушения чувствительности конечностей и ухудшения двигательной активности происходят из-за несоблюдения режима физических нагрузок после операции. Осложнения после операции разделяют на общехирургические и специфические.
После хирургического вмешательства возможно возникновение гематомы мягких тканей на месте введения эндоскопа.
К специфическим осложнениям относят рецидив грыжи оперированного диска и рубцово-спаечный эпидурит (воспаление в пространстве между твердой оболочкой и каналом спинного мозга).
Кроме того, в послеоперационный период возможно возникновение нестабильности позвоночно-двигательного сегмента, а также дегенеративного стеноза позвоночного канала. Нередко возникает обострение болевых ощущений в области проведения операции.
В послеоперационный период возможно возникновение нестабильности позвоночно-двигательного сегмента и дегенеративного стеноза позвоночного канала. Нередко возникает обострение болевых ощущений в области проведения операции.
Реабилитация
Чтобы после проведения эндоскопического удаления межпозвоночной грыжи наступило выздоровление, врач дает пациенту ряд рекомендаций, которые необходимо выполнять в течение всего реабилитационного периода.
В течение 10 дней после операции больному назначается курс противовоспалительных препаратов. Кроме того, на протяжении месяца после оперативного вмешательства больному запрещено заниматься спортом, посещать бассейн. Умеренная активность при этом в реабилитационный период не ограничена: ходьба, работа по дому.
Следует исключить нагрузки на спину, например мытье полов или выбивание ковров. Нередко прописывают носить утягивающий корсет в течение месяца после операции.
По окончании периода реабилитации необходимо приложить усилия для того, чтобы улучшить состояние позвоночника и предотвратить рецидив заболевания. Для этого необходимо регулярно выполнять упражнения для укрепления пресса, посещать бассейн.
Отзывы
Вероника, 31 год, Пермь: «Были постоянные ноющие боли в пояснице. Долго терпела, даже привыкла. Но по совету подруг сходила к специалисту. Там и обнаружилась позвоночная грыжа поясничного отдела.
Долго подыскивала клинику, легла на операцию. Меня порадовала посильная для моего бюджета стоимость операции. Через месяц уже вернулась к привычному образу жизни, боли прекратились. Но теперь стала осторожнее с нагрузками на позвоночник».
Андрей, 42 года, Уфа: «Моя тетя последние 10 лет страдала болями в спине, начала сгибаться при ходьбе. После обследования вариантом решения проблемы была операция по удалению грыжи. Мы рискнули и не жалеем: у тети прекратились хронические боли».
Источник: https://vseogryzhe.ru/vidy/pozvonochnika/lechenie/udalenie/endoskopicheskoe.html
8 последствий эндоскопической операции по удалению грыжи позвоночника
В 75% случаев позвоночная грыжа поддается консервативной терапии.
Но у ряда пациентов симптоматику купировать не удается, возникают постоянные рецидивы или имеются абсолютные показания к хирургическому вмешательству. Эндоскопическое удаление грыжи позвоночника является одним из наиболее безопасных и эффективных методов.
Опасность заболевания
Если проводить сравнение позвоночника здорового человека и с грыжей, то на снимках картина будет следующей: в первом случае хрящевые диски ровные, их края не выходят за пределы тел позвонков, а во втором заметны выпячивания в ту или иную сторону.
Симптомы грыжи позвоночника и ее вероятные последствия в основном зависят от локализации образования.
Самые опасные – задние грыжи, направленные в сторону спинномозгового канала.
Латеральные (боковые) нередко сдавливают нервные корешки, нарушая проводимость импульсов от спинного мозга в головной и провоцируя сильные боли. Возможные последствия ущемления корешков и спинного мозга в зависимости от местонахождения грыжи описаны в таблице 1.
Таблица 1
| Отдел позвоночника | Симптомы | Последствия |
| Крестцовый | Синдром конского хвоста (каудальный): боли в пояснице, бедрах, промежности, слабость в ногах, задержка либо недержание мочи и кала. Симптомы могут проявиться в острой форме либо развиваться постепенно | Паралич ног, кишечника, мочевого пузыря, вероятен заброс мочи в почки. Необходимо хирургическое удаление |
| Поясничный | Люмбаго: внезапная острая боль при нагрузке, сопровождающаяся мышечным спазмом. Ишиас: боль и жжение в районе поясницы и задней поверхности ноги со стороны поражения корешка | Сдавление грыжей спинного мозга приводит к частичному или полному параличу |
| Грудной | Боль между лопаток, в грудине, шее, руках. При грыже в нижнегрудном отделе вероятно нарушение функционирования желчного пузыря, поджелудочной железы | Возможно развитие сахарного диабета, острого инфаркта миокарда, желчекаменной болезни, образование камней в почках и прочие тяжелые соматические патологии |
| Шейный | Боль в плечах, руках, голове, головокружение, онемение кистей, слабость | Инсульт головного мозга, параличи |
Без адекватной терапии симптомы могут развиваться постепенно от обострения к ремиссии до того момента, когда лечить грыжу консервативными методами будет бессмысленно и потребуется удаление.
Преимущества и недостатки эндоскопических операций
Эндоскопическая операция – малоинвазивный (минимально травматичный) тип хирургического вмешательства, при котором все манипуляции производятся через разрез до 2 см длиной без отворачивания лоскутов кожи и рассечения мышц.
Высокая точность, крайне необходимая при операциях по позвоночнике, обеспечивается визуальным контролем под многократным увеличением.
Специальный инструментарий, вводимый посредством троакара (рабочий порт, канюля), гарантирует максимально аккуратное иссечение патологической ткани.
Советуем почитать: 5 видов грыжи Шморля — чем опасна и как её избежать?
Последствия эндоскопического удаления грыжи позвоночника (чем данный метод лучше других операций):
- толщина спинального эндоскопа всего 6 мм, что позволяет минимально травмировать кожу, обходить мышцы, связки и нервные корешки;
- позвоночный диск остается целым;
- предотвращается развитие нестабильности позвоночно-двигательного сегмента в постоперационный период благодаря сохранению костных тканей;
- кровопотери и риск инфицирования минимальны. Ультравысокочастотный коагулятор останавливает кровотечение в водной среде;
- низкая вероятность рецидивов;
- отсутствие после операции хронических болей и эпидурального фиброза (рубцово-спаечный процесс, в результате которого жесткая фиброзная ткань начинает повторно сдавливать нервные корешки);
- сокращение реабилитационного периода (вставать можно через два часа), снижение потребности в анальгетиках;
- отсутствие косметических дефектов – остается небольшой шов 7 мм длиной.
Бывают случаи, когда операция неэффективна или несет другое негативное влияние. Подобное происходит из-за некачественной диагностики, непринятии во внимание противопоказаний, недостаточном изучении анамнеза пациента для выявления сопутствующих заболеваний.
На сегодняшний день разработаны методики эндоскопического удаления большинства типов позвоночных грыж, важно подобрать правильный вариант. Во избежание отрицательного результата проводить операцию рекомендуется в специализированных центрах.
Показания и противопоказания
В ходе предварительного обследования пациента выясняется, существуют ли ограничения для проведения эндоскопического удаления грыжи. Расширенная МРТ или КТ дает развернутую картину состояния позвоночника, по которой можно принять решение о необходимости и возможности данного вида хирургического вмешательства.
Показания к удалению грыжи:
- сдавление нервных окончаний;
- отсутствие положительной динамики от консервативного лечения на протяжении месяца;
- секвестрированная грыжа (часть дискового ядра отсоединилась и вышла за пределы фиброзного кольца);
- частые рецидивы болевого синдрома в течение года;
- нарушения мочеиспускания, дефекации, половой функции, чувствительности ног.
Размер грыжи не является решающим фактором при принятии решения о ее удалении.
Воспитанники различных академических школ нередко расходятся во мнениях, в каком случае проводят операцию закрытым методом (эндоскопия) , а в каком открытым доступом (ламинэктомия) и когда хирургическое вмешательство не нужно вовсе. Поэтому по возможности лучше проконсультироваться с несколькими врачами в независимых центрах.
Противопоказания к эндоскопическому удалению:
- наличие злокачественных опухолей, метастаз, активных воспалительных процессов в позвоночнике и рядом с ним;
- тяжелые сердечно-сосудистые патологии;
- беременность;
- генерализованные инфекции;
- стеноз позвоночного канала;
- медианное расположение грыжи – по центру задней части позвоночника. Доступ осложняется, поскольку выпячивание скрывается за нервными корешками.
Советуем почитать: 6 упражнений на турнике при грыже спины. Польза и вред
В вышеуказанных случаях врачи используют другие методики удаления (ламинэктомию, микродискэктомию).
Видео
Удаление грыжи позвоночника эндоскопическое
Ход операции
Предоперационная подготовка заключается в отказе пациента от приема пищи и жидкости за 8-10 часов до вмешательства. Анестезия может быть как спинальной, так и общей.
В основном применяется первый вариант, при котором через катетер предварительно производят внутривенное вливание препаратов, предотвращающих побочные эффекты (в 3% случаев в течение 7-10 дней возможны головные боли).
Самая безопасная и популярная методика эндоскопической дискэктомии грыжевых выпираний − артроскопическая (чрескожная) с трансфораминальным доступом (система TESSYS). При этом не повреждается задняя часть фиброзной капсулы и задняя продольная связка, что помогает избежать рецидивов.
Для доступа достаточно одного небольшого надреза, через который вводится единый рабочий порт и для эндоскопа, и для инструментов. Перед операцией врачи тщательно изучают все имеющиеся снимки, чтобы точно рассчитать расположение точки прокола и угол наклона рабочего порта.
Важно попасть в фораминальные отверстия между дужками позвонков, сквозь которые из спинного мозга выходят корешки нервов.
Алгоритм действий при операции грыжи с помощью эндоскопа трансфораминальным доступом следующий:
- Сбоку от позвоночника производится разрез длиной 7-8 мм, в который под рентген-контролем устанавливается рабочий порт. Его необходимо правильно позиционировать, чтобы обеспечить доступ к нужной области.
- В порт вводится эндоскоп, после чего изображение с его камеры начинает отображаться на мониторе. Также осуществляется постоянный рентген-контроль в двух проекциях и промывание (ирригация) рабочей области физраствором.
- Сверху в трубку эндоскопа погружаются инструменты, при помощи которых открывают доступ к грыже, отделяют и иссекают ее ткани с последующим полным или пофрагментным выводом наружу.
- Хирург убеждается, что нервные корешки освобождены. Об этом свидетельствует смена их цвета с бледного на розовый и появление дыхательной пульсации. Выполняется реконструкция диска при помощи лазера (лазерная абляция), что помогает избежать рецидивов и ускоряет регенерационные процессы.
- Инструменты удаляются, разрез ушивается (один кожный шов).
Операция длится 45-60 минут, в сложных случаях – 2-2,5 часа. Через сутки при отсутствии осложнений пациента выписывают под наблюдение невропатолога. Шов снимается через 10 дней.
Ограничения к осуществлению трансфораминального доступа:
- узкое межпозвонковое отверстие;
- перемещение секвестра за пределы отверстия;
- высокое положение подвздошного гребня.
При наличии вышеуказанных факторов производится удаление интерламинарным способом (система iLESSYS) – задний доступ между дужек позвонка.
Осложнения и реабилитация
Удаление грыжи эндоскопическими методами в 96% случаев проходит успешно. Повторное выпячивание появляется в 4-6 % случаев в основном в первые 2 года.
Вероятность рецидива зависит от состояния диска:
- степень склерозирования;
- количество удаленной ткани;
- степень разрыва фиброзного кольца.
Если грыжа была расположена неудачно, то из-за вынужденного смещения нервного корешка в течение 2-3 дней возможно частичное онемение или слабость конечностей. В таких случаях назначается нейротропная терапия, задачей которой является обеспечение питания тканей.
Из общехирургических осложнений вероятно появление гематом (проходят самостоятельно), крайне редко бывает травма корешка или инфицирование. Из специфических осложнений фиксировались отдельные случаи рубцово-спаечного эпидурита, нестабильности позвоночного сегмента, дегенеративного стеноза канала.
Программу реабилитации и ее продолжительность определяет лечащий врач. В ряде случаев пациенту некоторое время нельзя садиться, поскольку нагрузка по позвонки, возрастающая в таком положении в 200 раз, может спровоцировать выпадение оставшихся тканей диска.
Первую неделю после удаления грыжи пациент принимает противовоспалительные препараты. Также могут быть назначены «Трентал», «Нейромедин», «Фуросемид», «Дексаметазон». В течение первого месяца недопустимы серьезные физические нагрузки (в том числе плавание, спортзал), наклоны, рекомендовано ношение корсета. Через 2 месяца разрешается плавание, ЛФК, физиопроцедуры.
Полное восстановление фиброзного кольца и стабилизация давления внутри диска занимает 2 месяца. По истечении данного периода пациент проходит контрольный осмотр для оценки результата.
Эндоскопический способ удаления грыжи позволяет избежать многих осложнений после операции, а эффективные методы восстановления предупредят рецидивы.
Однако итог оперативного вмешательства во многом определяется дисциплинированностью пациента, поскольку полную реабилитационную программу, курируемую лечащим врачом, предлагают только крупные специализированные центры.
Сохранить здоровье позвоночника помогут регулярные физические упражнения (без больших весов и резких движений) на укрепление мышечного корсета (пресс, разгибатели спины), плавание, поддержание оптимального веса.
Источник: https://SkeletOpora.ru/gryzhi-i-protruzii/endoskopicheskoe-udalenie-gryzhi-spini
Как делают эндоскопическое удаление грыжи позвоночника
Грыжа межпозвоночного диска — частое заболевание среди населения в возрасте от 30 до 50 лет. В России этот диагноз ставят более чем 500 тысячам человек ежегодно. Не всем пациентам помогает консервативное лечение.
Зачастую встает вопрос об оперативном лечении, которое улучшит качество жизни больного и избавит его от изматывающих корешковых болей. Существует несколько видов операций по удалению грыжи. Какой из них выбрать, решает исключительно врач.
Что такое эндоскопическое удаление грыжи диска
Хирургическое вмешательство предполагает удаление самого диска или его фрагментов и освобождение нервного корешка. Классический метод дискэктомии достаточно травматичен. Эндоскопическое удаление грыжи позволило сделать операцию малоинвазивной и высокоэффективной для пациентов.
Иссечение грыжи осуществляется с помощью спинального эндоскопа, который снабжен прибором видеонаблюдения и специальным захватом для удаления грыжи. Толщина эндоскопа составляет всего 6 мм.
Для проведения подобной операции медицинское учреждение должно иметь соответствующее оборудование, поэтому такие услуги предлагают институты, специализированные больницы или крупные частные клиники.
Сколько же стоит операция? В Санкт-Петербургском научно-исследовательском институте имени В.М. Бехтерева эндоскопическая операция на позвоночнике стоит 74 600 рублей.
В частных клиниках цена варьирует от 100 до 300 тысяч рублей.
Преимущества и недостатки
Иссечение межпозвоночной грыжи эндоскопическим способом имеет ряд преимуществ в сравнении с открытыми операциями на позвоночнике:
- мышцы и связки позвоночника травмируются меньше;
- хирургический разрез имеет длину около 1,5 см;
- нет риска кровопотери;
- сохраняется целостность межпозвоночного диска при иссечении его нездоровой части;
- благодаря встроенной видеокамере можно наблюдать за процессом и избежать травматизации нервного корешка;
- время операции на шейном отделе составляет 14–30 минут, а в поясничном — не более 45 минут;
- на вторые сутки после операции пациент может самостоятельно передвигаться;
- болевой синдром исчезает сразу после операции, для полного восстановления пациента нужно всего 1–3 суток;
- в большинстве случаев достаточно местного наркоза.
Как и у любого оперативного вмешательства, у этого метода есть свои недостатки:
- вероятность рецидивов и осложнений составляет 10%;
- метод применим не для всех видов грыж;
- при использовании спинальной анестезии возможны осложнения в виде головных болей;
- высокая стоимость операции.
Показания
У пациентов часто возникает вопрос — стоит ли делать операцию? Операцию нужно делать, если есть следующие показания:
- при неэффективности консервативных методов лечения;
- выраженном болевом синдроме, который снимается только наркотическими анальгетиками;
- при секвестрированной заднелатеральной или фораминальной грыже;
- произвольное испражнение или мочеиспускание;
- половая дисфункция;
- нарушение основной функции опорно-двигательного аппарата.
Противопоказания
Есть состояния, при которых оперировать не нужно:
Как проходит операция
Операция проводится под местным или общим наркозом, в зависимости от конкретной ситуации. Вначале под контролем рентгеновского аппарата в диск направляется игла, затем по ней вводится рабочий тубус с оптикой.
Удаление грыжи межпозвоночного диска проходит под непосредственным визуальным контролем. При этом в рану постоянно подается физиологический раствор. Это позволяет уменьшить рубцово-спаечный процесс и улучшить послеоперационное восстановление нервного корешка и мышц спины.
Данным методом удаляется небольшая часть диска, в дальнейшем диск продолжает выполнять свою амортизирующую функцию, а в результате удаления секвестра проходит боль в ноге. Все манипуляции производятся вне позвоночного канала.
Возможные осложнения
После эндоскопического грыжесечения возможно развитие следующих осложнений:
- рецидив грыжи позвоночника;
- дегенеративный стеноз позвоночного канала;
- гематома на месте хирургического вмешательства;
- травмы нервного окончания или твердой мозговой оболочки;
- инфицирование.
Послеоперационная реабилитация
Правильная реабилитационная программа и выполнение пациентом всех рекомендаций врача позволяют предупредить развитие возможных послеоперационных осложнений.
В первый месяц при нагрузках на оперированный отдел позвоночника пациентам рекомендуется ношение полужесткого корсета.
Гимнастика после удаления грыжи поясничного отдела позвоночника играет ключевую роль в восстановлении.
В первые 2–3 недели пациент принимает положение лежа или стоя. Садиться в туалете можно, только опираясь полусогнутыми руками на унитаз. Зарядка после операции заключается в отработке наклонов и выходов из наклона с удержанием поясничного лордоза, повороты тела выполняются вокруг оси вместо осевого скручивания поясницы.
Во вторые 2–3 недели к упражнениям после удаления межпозвоночной грыжи добавляется отработка поворотов на стуле всем корпусом, с удержанием таза и плеч в одной плоскости. Наклоны в положении сидя выполняются с сохранением поясничного лордоза.
Пациенты учатся вставать с кровати из положения лежа через переход в положение сидя. В этот период больные начинают сидеть, начиная с нескольких минут, доводя этот промежуток до нескольких часов к концу периода.
В следующие 2–3 недели пациенты продолжают выполнять вышеперечисленный комплекс упражнений лечебной физкультуры и учатся безопасно ложиться на пол и вставать с него. Весь комплекс ЛФК после операции направлен на освоение и закрепление защитного стереотипа движений, который поможет предотвратить повторное образование грыж.
Внимание! Операция помогает избавиться только от симптомов заболевания, а не от его причины. Для предупреждения развития межпозвоночных грыж необходимо следить за весом.
Лишний вес увеличивает нагрузку на позвоночник. Укрепляйте мышечный корсет, он должен удерживать поясничный лордоз.
Если вы почувствовали сильную боль в спине, не пытайтесь устранить ее самостоятельно, постарайтесь в ближайшее время обратиться к врачу.
Заключение
При диагностировании грыжи межпозвоночного диска в конечном итоге решение, нужно ли оперировать или нет, принимает врач.
Эндоскопическое удаление грыжи диска — это одно из современных миниинвазивных хирургических вмешательств.
Эффективность проведенного лечения при подобных операциях зависит не только от квалификации врача, но и от усилий пациента по выполнению всех предписаний в реабилитационном периоде.
Операция облегчает состояние больного, но не избавляет от причин патологии. Для улучшения работы позвоночника необходимо менять образ жизни.
Источник: https://revmatolog.org/lechenie/hirurgiya/endoskopicheskoe-udalenie-gryzhi-pozvonochnika.html
Противопоказания к операции по удалению грыжи позвоночника — Лечение Суставов
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Безуспешно пытаясь вылечить свой недуг таблетками и уколами, всяческими народными рецептами и еще бог знает чем, вы согласились с врачом, что операция по удалению межпозвонковой грыжи вам необходима. Теперь дело за малым – решить, каким способом проводить операцию и где это сделать. В государственной клинике или в частной? На родине или за границей?
Выбирать окончательно будете, конечно же, вы. А чтобы облегчить ваш выбор, мы постараемся объяснить, как проводится операция по удалению грыжи позвоночника. Расскажем и о том, какие разновидности операций применяются в современной медицине.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Но прежде, чем рассказывать, как проводится оперативное лечение, хотим заострить ваше внимание на следующем. Любая операция должна проводиться только по абсолютным медицинским показаниям! В случае с удалением грыжи дело обстоит так.
Абсолютные показания к операции – это:
- Секвестр или секвестрированная грыжа. В этой ситуации пульпозное ядро межпозвоночного диска выпадает именно в ту область спинномозгового канала, где расположены спинномозговые нервы и оболочка спинного мозга. Секвестр характеризуются не только сильнейшей болью, осложнением такой грыжи может быть паралич.
- Компрессия (сдавление) спинного мозга, которая возникла в результате грыжи. Прогнозы такого состояния так же крайне неблагоприятны – онемение конечностей, парезы, параличи.
Оперирование грыжи иногда проводится и по относительным показаниям. К ним относятся:
- Отсутствие эффекта при длительном медикаментозном лечении;
- Отсутствие результатов при нефармакологических методах лечения (вытяжение и др.).
Виды операций
Современная медицина предлагает несколько способов, которыми может проводиться операция по удалению грыжи:
- Малоинвазивный метод или лазерная вапоризация;
- Радикальный метод — ламинэктомия, дискэктомия.
Теперь разберем подробно преимущества и недостатки каждого метода.
Лазерная вапоризация
При лазерной вапоризации в хрящевую ткань вводится лазерный световод, который нагревает ядро диска до очень высокой температуры. Таким образом, ядро диска теряет воду, отчего резко уменьшается его объем. Вследствие этого величина грыжи значительно уменьшается.
Малоинвазивная (лазерная) операция в настоящее очень популярна. Лечение грыжи с помощью лазера широко рекламируется, десятки клиник предлагают пациентам свои услуги.
Заметим, лечение лазером стоит недешево. В Москве цена подобной операции колеблется от 15000 до 80000 рублей.
По рекламным описаниям, межпозвоночная грыжа – пустяк, с которым лазер расправляется в 2 счета. Но так ли это на самом деле?
Преимущества
- Малая травматичность;
- Низкая степень структурных изменений в послеоперационном периоде;
- Короткий период реабилитации (до месяца) и пребывания в больнице (2 – 4 дня).
Недостатки
- Из-за новизны метода сведений об отдаленных последствиях не описано;
- Возникновение отека и воспалительных изменений в месте проведения операции;
- Невозможность восстановления двигательной активности позвонка;
- Наличие множественных противопоказаний. Лазерная вапоризация может быть проведена пациенту только в том случае, если грыжа является неосложненной.
Радикальная операция
Если грыжа позвоночника у пациента осложнена секвестрированием, ему проводится радикальная операция по удалению больного диска. Этот хирургический метод носит название дискэктомии. Операция может проводиться с заменой больного диска на титановый протез, чтобы максимально сохранить двигательную активность позвоночника.
Современные хирурги все чаще прибегает к микродискэктомии – операции с использованием микроскопов. Микрохирургическая операция позволяет удалить пораженный диск через маленький разрез, не травмируя окружающие ткани.
Удаление диска проводится под общей анестезией, после тщательного предоперационного обследования.
Преимущества
- Высокая эффективность данного метода. Лишь в 10% случаев грыжа может рецидивировать;
- Восстановление двигательной функции в поврежденном отделе;
- Достаточный опыт в проведении подобных вмешательств.
Недостатки
- Возможность повторного возникновения грыжи;
- Спаечные процессы;
- Воспалительные процессы в оболочках спинного мозга;
- Длительный период реабилитации после операции.
Мы рассказали о методах оперативного лечения по удалению межпозвоночной грыжи, теперь рассмотрим такую патологию, как грыжа Шморля. Требуется ли при ней хирургическая помощь?
Выше мы говорили, что радикально лечится межпозвоночная грыжа только при абсолютных медицинских показаниях. Так вот, грыжа Шморля таким показанием не является, так как она не сдавливает спинной мозг и не задевает нервные окончания.
Этот диагноз – своеобразное предупреждение пациенту о том, что может возникнуть истинная или секвестрированная грыжа, при которых без операции не обойтись.
Правильно подобранное консервативное лечение, здоровый образ жизни в комплексе с лечебной физкультурой и физиотерапевтическими процедурами помогут вам справиться с грыжей Шморля без радикальных мер.
Восстановительный период
Говоря о послеоперационном периоде, особо следует остановиться на реабилитационных мероприятиях. Конечно, идеальный вариант – реабилитация после операции в профильном санатории, где процессом восстановления будет руководить врач.
Но если такой возможности нет, реабилитацию можно проходить и в амбулаторных условиях. Главное здесь – все тот же врачебный контроль и неукоснительное соблюдение всех медицинских рекомендаций.
После операции необходимо носить специальный жесткий корсет, который фиксирует спину. Но делать это нужно тоже по определенным правилам, а не круглосуточно, как делают многие пациенты в надежде скорее поправиться.
Физиопроцедуры можно проводить в поликлинике. Там же вас обучат упражнениям лечебной физкультуры. Наберитесь терпения, восстановление – процесс длительный. Даже при несложной радикальной операции на него уйдет не менее трех месяцев.
Нагрузки после операции вводятся очень и очень постепенно. Но совсем ограничивать их нельзя.
Срок восстановительного периода напрямую зависит от того, какая у вас была грыжа, и какой метод оперативного вмешательства применялся. Для каждого пациента этот временной промежуток строго индивидуален. Бывают случаи, когда и во время восстановительного периода пациенту назначаются лекарственные препараты.
Не форсируйте события, восстановительный процесс не менее важен, чем сама операция. Правильно проведенная реабилитация поможет вам не попасть в число пациентов с рецидивом заболевания.
Источник: https://gryzha.sustav-med.ru/lechenie/protivopokazaniya-k-operatsii-po-udaleniyu-gryzhi-pozvonochnika/
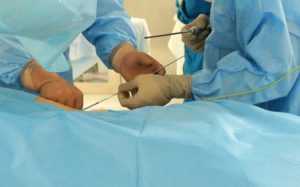 Это полостная операция, которая проводится через разрез величиной 8-10 см. Производится ушивание грыжевых ворот мышцами, апоневрозом или фасциями.
Это полостная операция, которая проводится через разрез величиной 8-10 см. Производится ушивание грыжевых ворот мышцами, апоневрозом или фасциями. Противопоказанием к проведению эндоскопической дискэктомии является беременность.
Противопоказанием к проведению эндоскопической дискэктомии является беременность.