Хондродисплазия – редкое заболевание, проявляющееся у детей в период формирования, в процессе которого, рост суставов и скелета претерпевает патологических изменений из-за чрезмерного либо недостаточного окостенения хряща.
Вопреки массовому заблуждению, следует заметить, что множественные хрящевые экзостозы — не врожденная патология, хоть и встречаются случаи внутриутробной аномалии. В большинстве эпизодов, недуг начинает проявлять себя в период, когда происходит формирование скелета и во время полового созревания, а это дети от 6 лет до 18.
Что происходит во время развития болезни?
При прогрессировании недуга, продуцируется избыток хрящевой ткани. Происходит корелляция остановки роста экзостозов. Разрастание хряща приводит к тому, что поверхность костей и суставов срастается, соответственно, нарушается двигательная активность. Нижние конечности деформируются, искривляются, становятся более объемными. В результате останавливается формирование скелета.
- Патологические изменения в стопе сопровождаются увеличением пальцев. Они становятся несоизмеримо большими и мешают полноценно передвигаться.
- Если болезнь коснулась черепа, то в результате разрастания хряща происходит нагнетание на мозг, что чревато эпилепсией.
- При поражении голеностопов наблюдается усиленный рост голени и бедра, при этом длина суставов не меняет размер.
В случае если в ходе течения хондродисплазии хрящевая ткань образовывается в недостаточном количестве, происходит истощение суставов, которое можно диагностировать по характерной «утиной походке». Такая патология также усложняет качество жизни, так как пациент часто получает вывихи, либо в результате затрудненности в перемещении происходит деформация нижних конечностей.
Причины развития хондродисплазии
Вопрос о том, что вызывает заболевание у новорожденных и более старших детей, до конца не изучен. Если речь идет о внутриутробной патологии младенца, то велика вероятность, что это наследственный фактор либо результат перенесенного женщиной в период вынашивания плода инфекционного недуга.
На фоне ослабленного иммунитета могут проявляться самые неожиданные виды серьезных заболеваний, хондродисплазия не является исключением.
Большое влияние на развитие ребенка оказывают различные осложнения при родах. Родовые и послеродовые травмы увеличивают вероятность развития патологии хрящей в 2 раза.
При гормональном сбое, вызванном различными причинами, патологиях кровотоков, асфиксии в сосудистых стенках, хондродисплазия может проявиться в любом возрасте после 20 лет. Среди научных объяснений существует также версия негативного влияния экологической обстановки.
Учитывая то, что версии относительно причин не подтверждены, не стоит отказываться от генетических тестов, так как они же являются методом диагностики недуга на ранних сроках беременности.
Виды заболевания
Множественная дисплазия (эпифизарная хондродисплазия) — характеризуется чрезмерным разрастанием хряща. Патология распространяется на суставную поверхность и рядом расположенные органы. На пораженном участке меняется оттенок кожи, строение кожного покрова, изменяется форма и структура конечностей.
Если речь идет об одностороннем поражении эпифизарной хондродисплазии, то наблюдается деформация голеностопа, при этом нарушения касаются берда и голени, так как на том или ином участке происходит быстрый рост. Длина ноги при всех этих процессах не меняется. При таком нарушении в развитии пациент хромает, испытывает боль, избегает лишней активности.
Кроме всего, люди с таким течением недуга, предрасположены к артрозам.
Физарная хондродисплазия подразделяется на:
- Ахондроплазия – врожденная патология, в результате течения которой очагами поражения являются скелет и череп. Синдром Парро-Мари является результатом мутационных изменений гена FGFR3. Как следствие – плод часто погибает.
- Гипохондроплазия – наследственное заболевание, для которого свойственно патологическое изменение в формировании структуры кости. Заболевание наблюдается как у мужчин, так и у женщин. Протекает в легкой форме и приводит к карликовости.
Обе болезни в процессе развития затормаживают рост скелета, так как касаются ростковой зоны.
- Метафизарная хондродисплазия — проявляется деформацией костей нижних конечностей. Недуг вызывается между головкой и костью тела. В результате образовываются диспластические очаги. При этом отмечается сильное искривление голеней. Пациент ходит как утка, появляется поясничный лордоз.
- При метафизе трубчатых костей отмечается отличие в размерах хрящей. Обычно такой пациент стоит на учете под контролем лечащего врача. Недуг поражает голень, ребра и предплечье и, если размер хряща увеличивается, показано хирургическое вмешательство.
- Экзостазная множественная хондродисплазия – распространенная патология, отличающаяся коварным течением. В процессе развития заболевания симптомы не проявляются. Боль появляется, когда хрящевые разрастания достигают нервов. Из-за поздней диагностики происходит интенсивный процесс деформации костей и значительное укорачивание нижних конечностей.
Характерные признаки
Определить диагноз хондродисплазия не сложно по клинической картине и анамнезу. При патологии наблюдаются следующие изменения:
- Нарушение пропорций в телосложении: низкорослость, укороченные конечности при нормальном туловище, несоизмеримо большая форма черепа, на лице сдавлена переносица и наблюдается гиперплазия надбровных дуг.
- Образование липом, чрезмерной пигментации на кожных покровах.
- Дисфункция органов дыхания.
- Избыточный вес (ожирение).
- Искривление и замедление роста кости.
- Увеличение сустава.
- Болевые ощущения.
- Дискомфорт при двигательной активности.
- На верхних конечностях – гигантизм пальцев с анкилозами между фалангами.
- Гиперкератоз на стопах.
При дистрофической дисплазии новорожденных признаки хондродисплазии следующие:
- Можно наблюдать косолапость.
- Верхние и нижние конечности не пропорциональны, не соответствуют размерам.
- Наблюдается вывих суставов.
- Грудная клетка развивается в виде киля.
- Четко выраженная деформация позвоночника (искривление).
Как лечить хондродисплазию?
Прежде чем приступить к лечению хондродисплазии, даже если признаки недуга очевидны, необходимо пройти медицинское обследование. Поводом для постановки диагноза является анамнез, клиническая картина, результаты лабораторных исследований, дополнительные методы установки диагноза.
Окончательное подтверждение патологии получают рентгенологической диагностикой. Так как хондродистрофия бывает разных видов, проводят рентген симметрической области очага. Количество экзостозов может варьировать от 1 до 100 и более.
Заболевание важно дифференцировать от опухолей, остеом, сарком.
Терапия хондродисплазии применяется в основном консервативная. При такой болезни показана лечебная гимнастика, массажи, санаторно-курортное лечение. Имея диагноз, взрослый пациент при выборе профессии должен понимать, что длительное пребывание на ногах крайне нежелательно. Тяжелые силовые нагрузки на опорно-двигательный аппарат недопустимы.
Сгибательные контрактуры в суставах коленей лечат, перемещая надколенники хирургическим путем. В некоторых случаях параллельно проводят надмыщелковую остеотомию бедренных костей. Лечение проводят до проявления вторичной деформации. При операции удаляют чрезмерные костно-хрящевые разрастания.
Важно! Заболевание не поддается медикаментозному лечению. Оперативное вмешательство, бесспорно, дает положительный результат, но велика вероятность проявления рецидивов и усугубления и без того плачевной ситуации.
Прогноз
Для конечностей и их функциональности при хондродисплазии прогноз неблагоприятный. У пациентов рано начинают проявляться признаки артроза. Хирургическое вмешательство — единственный способ лечения патологии, но даже операция не дает гарантий, так как велика вероятность рецидивов.
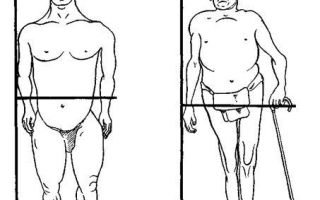
При тяжелом течении, в первый год существования при обследовании фиксируют ограничение в отведении бедра. В процессе роста появляется хромота, походка утки, упадок сил при перемещении. Движения в суставах бедер, коленей и голеней ограничены.
Углубление вертлужных впадин приводит к сужению поперечного диаметра входа в малый таз (7 лет). Далее при визуально нормальном развитии увеличивается лордоз поясничной области. Наблюдаются явные сгибательные контрактуры в суставах нижних конечностях.
Часто у пациента можно увидеть вывих подколенника.
Наряду с вышеперечисленным, может наблюдаться поражение мышечных тканей, увеличение органов (печень, селезенка), поражение органов зрения.
Стоит отметить, что прогноз зависит от многих факторов. При своевременно выявленном недуге, правильном образе жизни и внимательном, бережном отношении к организму, можно значительно улучшить качество жизни, но излечиться от заболевания полностью, нельзя. Практически всегда прогноз для функционирования конечностей неблагоприятный, но для жизни при консервативном лечении — положительный.
Терапию ахондроплазии проводят с первых часов после рождения. Ребенка укладывают на ровную поверхность для профилактики сгибательных контрактур конечностей, малыша выкладывают на живот. Новорожденному показан постоянный массаж спины, живота, мышц рук и ног.
Дети с таким диагнозом позже начинают садиться и ходить, важно дождаться, когда малыш сам справится с задачей. Таким образом, можно избежать деформации коленей. Если же в ногах сформированы очаги деформации, проводят корригирующие остеотомии. Для удлинения сегмента конечности применяют дистракционно-компрессионные аппараты. Удлинение начинают с голени, завершают бедрами.
При эпифизарных зонах роста проводят дистракционный эпифизиолиз проксимальной и дистальной зон роста большеберцовой кости либо дистальной зоны роста бедренной кости. Необходимо понимать, что постепенное удлинение нижних конечностей потребует такой же операции на верхних конечностях.
К чему приводит патология:
- Чрезмерное нарастание хряща. Он практически покрывает весь сустав, благодаря чему поверхности соединяются воедино. В дальнейшем интенсивный рост приводит к деформации костей.
- Нарушается формирование скелета.
- Патология распространяется на рядом расположенные органы.
- Преимущественно поражаются верхние конечности и ноги. Они искривляются, становятся объемнее, ухудшается двигательная активность. При изменениях стоп наблюдается гигантизм пальцев. Ощущаются боли при попытках передвигаться.
- Если патологические процессы затрагивают череп, возможно появление эпилепсии, так как разрастающаяся ткань давит на мозг.
- Патология суставов бывает причиной инвалидности.
Профилактика
Профилактические меры по предотвращению хондродистрофии включает консультацию медико-генетического характера. Цель — выявление вероятности рождения ребенка с заболеванием, диагностируя хондродисплазию у зародыша. Особенное внимание уделяют семьям, в которых были случаи такого недуга. Выявив патологию на раннем сроке, ставится вопрос о целесообразности сохранения беременности.
Заболевание код МКБ-10 (хондродисплазия), может проявиться, если оба родителя являются носителями мутации. Вероятность появления больного ребенка в такой семье составляет 25 %.
Болезнь не изучена до конца, но перед планированием зачатия важно укрепить барьерные функции организма. В период вынашивания плода, нужно избегать мест массового скопления людей, контакта с больными людьми. Следует одеваться по сезону и не допускать простудных заболеваний. Также важно проходить плановые обследования и сдавать необходимые анализы.
Детей после рождения ежемесячно осматривает педиатр, и систематически обследует ортопед, невропатолог, хирург. Раннее выявление хондродисплазии у детей значительно улучшает прогноз на полноценную жизнь.
Питание ребенка должно быть правильным, сбалансированным, при патологии важно не допустить развитие ожирения. Вместе с лечащим врачом подбирается спортивная секция с умеренными нагрузками на опорно-двигательный аппарат.
Также важно следить за здоровьем зубов и ротовой полости.
Восстановление работы суставов после оперативного вмешательства зависит от многих факторов. Важно состояние иммунитета, места локализации очага, своевременности диагностики и соблюдения пациентом рекомендаций врача. Чтобы избежать ремиссий после хирургических манипуляций, необходимо ответственно подойти к длительному реабилитационному периоду.
(2
Источник: https://orto-cure.ru/hondrodisplazija/
Хондродистрофия у детей: код по МКБ-10, фото, лечение, симптомы, прогноз
Хондродистрофия представляет собой системную патологию, для которой характерны нарушения в развитии хрящей. Это происходит во время внутриутробного развития плода.
Полностью вылечить это нарушение невозможно. Потому терапия направлена на устранение основных признаков аномалии.
Особенность патологии
Потому заболевание в большей степени затрагивает костные элементы конечностей и основания черепа. Также наблюдается отклонение в периостальном и эндостальном развитии. По МКБ-10 аномалия относится к категории Q78.9. Остеохондродисплазия неуточненная.
С гистологической точки зрения, недуг характеризуется аномальной локализацией элементов эпифизарной пластике. При микроскопическом исследовании удается выявить разные этапы дегенеративного поражения хрящей. При этом новые столбики хондроцитов не формируются, не присутствуют участки обызвествления.
Это врожденное заболевание удается диагностировать на 4-5 неделе внутриутробного развития. При таком диагнозе существует высокий риск гибели плода. Если малыш рождается доношенным, по жизнеспособности он не уступает остальным детям.
При выявлении хондродистрофии до рождения ребенка необходимо проводить операцию кесарева сечения. Это поможет избежать опасных родовых травм. Люди с таким нарушением имеют маленький рост. Также для них характерны непропорциональные размеры конечностей и головы.
Виды эпифизитарной хондродисплазии
Виды
Существует несколько разновидностей хондродистрофии, для каждой из которых характерны определенные особенности.
Гипопластическая
При этой аномалии у человека наблюдается слабое развитие хрящей. Помимо этого, у людей с таким нарушением присутствует сильное уменьшение костных эпифизов.
Гиперпластическая
Маляцийная
Для этой формы хондродистрофии характерно аномальное размягчение хрящей. По структуре эти ткани напоминают желатин.
Чаще всего встречается гипопластическая хондродистрофия. Иногда у ребенка диагностируются одновременно три разновидности аномальных поражений хрящевых структур.
Сейчас довольно часто рождаются малыши с атипичными видами недуга. При этом аномалия не подходит под клиническую картину стандартных форм патологии.
Достоверные причины развития хондродистрофии пока неизвестны. Врачи предполагают, что появление недуга обусловлено серьезной интоксикацией будущей матери в первом триместре беременности. Развитие аномалии может быть спровоцировано курением или алкоголизмом беременной женщины.
Помимо этого, к вероятным причинам хондродистрофии относят следующее:
- Инфекционная патология у будущей матери. К развитию недуга у ребенка может привести сифилис или патологии эндокринной системы у женщины во время беременности.
- Дисгармония при формировании ребенка и амниотического мешка. Специалисты подозревают генетическую природу болезни. Однако они не исключают и спорадичные случаи хондродистрофии.
- Диэнцефально-гормональный дисбаланс у беременной женщины.
Клиническая картина и симптомы
Люди с таким диагнозом имеют крупную голову. Также для них характерно выпирание бугров темени и лба. Они нависают над относительно маленьким лицом. Люди с таким недугом имеют довольно широкий седловидный нос.
Костные элементы меняются симметрично. При отклонении в формировании костей от нормы наблюдается деформация эпифизов. Это влечет развитие вальгусного и варусного искривления нижних конечностей. Признаки заболевания проявляются, когда ребенок делает первые шаги.
Аномалия сопровождается искривлением и скручиванием внутрь костных тканей бедра. Позвоночник не имеет нормальных изгибов. В результате у ребенка формируется абсолютно плоская спина. Иногда в районе поясницы нарастает физиологический лордоз.
При таком диагнозе кисти являются квадратными. Это обусловлено одинаковой длиной пальцев. Мышечные ткани формируются нормально. Потому пациенты с хондродистрофией являются физическими сильными.
Чтобы оценить состояние внутренних органов, врач назначает детальное обследование. Обязательно следует получить консультации узких специалистов. Чтобы исключить наличие гидроцефалии, новорожденного малыша должен осмотреть нейрохирург. Если у него возникает подозрение на наличие такого нарушения, проводят магнитно-резонансную и компьютерную томографию мозга.
Чтобы оценить состояние ЛОР-органов, пациента направляют к отоларингологу. Помимо этого, нередко требуется консультация пульмонолога.
Обязательным методом диагностики патологии считается рентгенография. Она позволяет выявить нарушение пропорций между лицом и мозговой областью. Для ребенка с таким диагнозом характерно уменьшение затылочного отверстия. Костные элементы свода черепа и нижняя челюсть больше нормы. Турецкое седло по форме напоминает башмак и имеет плоское основание.
При проведении обследовании грудной клетки аномалии обычно не выявляют. Иногда грудная клетка слегка выдается вперед и имеет чуть изогнутую форму. Также при таком диагнозе может наблюдаться утолщение ребер и их искривление в районе перехода в хрящевые дуги. Помимо этого, могут отсутствовать физиологические изгибы ключиц.
Обследование позвоночника тоже не показывает грубых отклонений. При таком диагнозе у ребенка физиологических изгибы проявляются не так сильно. Иногда возникает гиперлордоз в области поясницы.
Обследование тазовой области помогает обнаружить нарушение размера и строения крыльев подвздошных костей. Они обладают прямоугольной укороченной структурой и имеют аномальный разворот. При этом крыша вертлужных впадин укорочена.
Рентгенологическое исследование трубчатых костей помогает обнаружить тонкую структуру и укорочение диафизов. При этом метафизы утолщаются и имеют бокаловидное расширение. Эпифизы погружаются в метафизы.
При выполнении обследования суставов можно выявить деформацию и неконгруэнтность их поверхностей. У человека с таким диагнозом наблюдается расширение суставных щелей. Также для этого заболевания характерно нарушение структуры эпифизов.
Рентгенография колена позволяет выявить нарушение структуры малоберцовой кости – она удлиняется. Обследование голеностопа помогает диагностировать ротацию и супинацию.
На фото рентгеновский снимок хондродисплазии у ребенка
Методы лечения
Главная задача терапии кроется в устранении искривления конечностей. Радикальные методики не применяются. Чтобы улучшить состояние пациента, используют ортопедические приспособления.
При общей слабости и нарушении формирования костей ребенок должен купаться в море, принимать солнечные ванны.
Очень важно малышам с таким диагнозом больше времени проводить на морском побережье. Врачи нередко выписывают витаминные комплексы. Также очень важно принимать препараты железа.
При наличии патологии обязательно стараются активизировать формирование костных структур. Для этого вводят соматотропин, который является гормоном передней доли гипофиза. Но действие этого вещества пока остается малоизученным.
Чтобы устранить искривления конечностей, может применяться остеотомия. Такую операцию проводят исключительно после окончания развития костных структур. Это определяют по состоянию эпифизарного окостенения.
Если наблюдается сильный кифоз, показана длительная реклинация. Для этого используют гипсовую кровать. Чтобы справиться с косолапостью, используют стандартные методики.
У взрослых пациентов с таким диагнозом могут возникать артрозы, которые сопровождаются болевыми ощущениями. В такой ситуации назначается временный покой. Хороших результатов помогают добиться тепловые процедуры. Очень полезно применение лечебных грязей.
Прогноз
Если вовремя начать терапию и заниматься предотвращением негативных последствий патологии, прогноз для жизни является благоприятным. Однако полностью вылечить эту патологию невозможно.
Хондродистрофия – серьезное врожденное нарушение, которое провоцирует выраженное снижение качества жизни. Чтобы улучшить состояние пациента, обязательно нужно обратиться к врачу и четко следовать его рекомендациям.
Подробнее о заболевании и прогнозах, смотрите в нашем видео:
Источник: http://gidmed.com/ortopediya-i-travmatologiya/sustavu-kosti/deformastya/vrozhdennye/hondrodisplazii.html
ХОНДРОДИСТРОФИЯ
Хондродистрофия, впервые описанная под этим названием Кауфманом (Kaufmann) в 1892 г. и под названием ахондроплазии Парро (Parrot) еще в 1878 г., является врожденным, сравнительно редким, системным заболеванием, симметрично поражающим главным образом кости коНечностей и основания черепа.
В основе хондродистрофии лежит нарушение энхондрального развития костного скелета вследствие дистрофии (склероза) конгенитального эпифизарного хряща.
Поражение эпифизарного хряща при нормальной функции периоста влечет за собой резкое уменьшение роста костей конечностей в длину, при сохранении почти нормального их диаметра.
Кости основания черепа (базилярная часть затылочной, каменистая часть височной и тело клиновидной), развивающиеся из хряща, значительно уступают нормальным физиологическим размерам, а кости свода черепа, обызвествляющиеся по соединительнотканному типу, достигают нормальных размеров и резко выступают кверху.
Процесс начинается обычно уже на третьем месяце внутри-, утробной жизни, а иногда еще в периоде бластогенеза (3—4 недели), под влиянием инфекции (специфической — туберкулез, сифилис — и неспецифической), интоксикации, механического воздействия и других патологических факторов, действующих или непосредственно на ядра окостенения или на трофические либо секреторные центры, регулирующие нейро-гуморальные и обменные процессы в хряще. Описаны заболевания явно наследственной природы в нескольких (до третьего) поколениях (Понсе — Poncet, Лериш и др.).
Зачастую такие дети умирают внутриутробно или во время родов. Благополучно родившиеся дети обычно жизнеспособны. Они достигают зрелого возраста, живут до глубокой старости и часто обладают большой ловкостью и силой. Среди этих последних в дошкольном возрасте наблюдается известная летальность (А. К. Шенк), но в дальнейшем жизнеспособность у них увеличивается.
Кауфман и другие различают по патологоанатомической картине три формы хондродистрофии: гиперпластическую, гипопластнческую и маляцийную.
Всем трем формам гистологически свойственно патологическое, беспорядочное расположение хрящевых клеток в ростковом хряще и неправильный способ обызвествления с нарушением роста кости и ранним синостозированием.
Но при гиперпластической форме имеется чрезмерное увеличение размеров эпифизарного хряща; при гипопластической форме, наоборот, выраженное уменьшение его, маляцийная форма отличается размягчением хряща. Последняя форма не имеет практического значения, так как она несовместима с жизнью, и плод рождается мертвым.
Хондродистрофия: клиническая симптоматология
Основные клинические признаки типической формы хондродистрофии, свойственные всем возрастам, достаточно полно описаны еще Парро: малый, карликовый рост, значительное укорочение верхних и нижних конечностей (микромелия) при сохранении нормальных размеров туловища и ключицы и правильной формы грудной клетки; диспропорция размеров головы (увеличение) по отношению к конечностям и росту, выстояние вперед и кверху лобных и теменных бугров, брахиоцефалический тип черепа, нос уплощен и кажется укороченным благодаря западению и расширению корня его; высокое куполообразное твердое нёбо, квадратная форма кисти, утолщение и деформация эпифизов длинных трубчатых костей конечностей при нормальной или увеличенной толщине диафизов и хорошо развитой мускулатуре.
ХОНДРОДИСТРОФИЯ
У новорожденных, кроме того, обращает на себя внимание обильное развитие подкожной клетчатки с образованием благодаря этому многочисленных поперечных складок на протяжении конечностей, а особенно — на уровне суставов. Рост новорожденных колеблется в пределах 30— 38 см вместо нормальных 45—50 см за счет укорочения нижних конечностей, так как туловище сохраняет нормальные размеры.
У детей (иногда и у взрослых) сверх указанных общих признаков наблюдаются: выраженный избыточный лордоз поясничного отдела позвоночника, сужение размеров таза, малый размер лица, значительное развитие чешуйчатой части затылочной кости (развивающейся из соединительной ткани), варусные или вальгусные искривления голеней и коленных суставов, а иногда и задний подвывих голеней, наклонность со стороны верхних конечностей к отхождению от туловища, а также три признака, впервые отмеченные Пьером Мари (Pierri Marie, 1900) — ризомелическая форма микромелии (т. е. сравнительно большее укорочение плеча и бедра, нежели предплечья и голени), характерная форма руки в виде «трезубца» и участие высокостоящей головки малоберцовой кости в образовании коленного сустава (далеко не постоянное явление).
Роднички закрываются у них довольно поздно. Зубы появляются в обычное время, ходить такие дети начинают, как и здоровые, с 1 года или несколько запаздывают, общее психическое развитие все же несколько задерживается. При первом взгляде на ребенка обращает внимание общая его недоразвитость, он выглядит всегда моложе своего возраста.
Верхние конечности поражают своими малыми размерами; руки, опущенные вдоль туловища, отступают от него в стороны и при стоячем положении едва достигают уровня тазобедренных суставов. Мускулатура развита вполне удовлетворительно, что подростку придает атлетический вид. Со стороны нервной системы патологии обычно не определяется.
Дети с хондродистрофией нередко страдают врожденной двусторонней косолапостью, двусторонним врожденным вывихом бедра, контрактурами и искривлением позвоночника. Встречаются также дети с водянкой головного мозга.
Клинический диагноз типической формы хондродистрофии обычно настолько прост, что нет надобности в других специальных способах распознавания. Этот вид карликового роста представляется чрезвычайно характерным, и больных хондродистрофией, необычайно похожих друг на друга, можно узнать с первого взгляда.
Характерна также и рентгеновская картина: трубчатые кости, дугообразно искривленные, плотны, коротки, неуклюжи и дают очень интенсивную тень, корковый их слой утолщен; места прикрепления мышц значительно утрированы и грубы; деформированы и недоразвиты головки бедер и плеч; метафизарные концы костей вздуты, эпифизы расширены и нависают над метафизами; закрытие ростковых зон происходит обычно раньше срока; все пальцы укорочены и имеют одинаковую длину, а костные фаланги имеют почти квадратную форму, они в 2 или 3 раза . короче, чем при нормальных условиях; ключицы не имеют нормальных Искривлений и др. «Рентгеновские признаки хондродистрофии настолько типичны, — пишет С. А. Рейнберг, — что дифференциальной рентгенодиагностики в сущности практически и нет. Трудности могут возникнуть лишь при так называемых атипичных формах хондродистрофин».
Лечение. Оно ограничивается только исправлением деформаций: варуса, вальгуса, косолапости и т. д., так как не существует способов возвращения ростковому хрящу его нормальной биологической функции. Исправление косолапости и контрактур производится по Обычной методике, следует только иметь в виду большую склонность этих деформаций к рецидиву.
Для устранения выраженных искривлений костей голени производят обычно сегментарную остеотомию большеберцовой и закрытую остеотомию малоберцовой кости после предварительного закрытого удлинения ахиллова сухожилия по Байеру с последующим наложением гипсовой повязки на 2—2,5 месяца. Валыусные деформации коленного сустава легко устраняются дугообразной надмыщелковой остеотомией бедра.
Последняя применяется н для исправления статики при подвывихах голени кзади. Сращение у таких детей наступает в обычные сроки после удаления гипсовой повязки, но наблюдается длительное ограничение подвижности коленного сустава, требующее применения физиотерапевтических процедур и лечебной гимнастики.
Во избежание рецидива искривления дети должны в течение года после операции пользоваться фиксационными беззамковьми аппаратами.
Попытки вправления у них вывиха бедра (закрытые и открытые) не обоснованы вследствие трудности вправления (деформация головки, мощная мускулатура) и необычайной склонности к последующей тугоподвижности.
Более обосновано рекомендуемое некоторыми авторами (Н. А. Богораз, Л. Е. Рухман, 1955,1957 и др.
) оперативное анатомическое удлинение конечностей (бедер), которое может быть произведено начиная с 7—8-летнего возраста.
Кроме типической формы, наблюдаются и случаи атипических хондродистрофий, характеризующихся наличием не всех вышеперечисленных основных признаков.
В последние годы к так называемой атипической форме хондродистрофии относят и случаи с врожденной генерализованной деформацией эпифизов трубчатых костей, напоминающей различные фазы остеохондропатий.
У таких детей одновременно рентгенологически обнаруживаются отклонения со стороны энхондрального окостенения, смещение головки луча в локтевом суставе, укорочение дистального отдела локтевой кости (деформация типа противоположной Маделунга), вальгусные искривления коленных суставов и варусные искривления шейки бедра.
Эти дети также часто обладают недостаточным ростом вследствие уменьшения высоты тел позвонков (платиспондилия), но по своему внешнему виду они резко отличаются от детей с типичной формой хондродистрофии. У них отмечается нормальная форма лица и черепа, конечности не укорочены по сравнению с туловищем.
В отличие от больных типичной формой хондродистрофии у них отмечается пониженная мышечная сила и неловкость в движениях. Все они, как правило, страдают утиной походкой вследствие двусторонней coxa vara. По нашим наблюдениям и по данным детского института им. Г. И. Турнера (Р. В. Горяйнова), это заболевание встречается значительно чаще, чем типичная хондродистрофия.
Ортопедическое лечение у этих атипичных больных хондродистрофией также сводится к устранению имеющихся у них деформаций.
Источник: http://travma-ro.ru/informatsiya/biblioteka/osnovyi-ortopedii-i-protezirovaniya-u-detey-a-e-ruhman-moskva-meditsina-1964-god/hondrodistrofiya/
Классификация, диагностирование и лечение хондродистрофии
Хондродистрофия — системная патология врожденного характера, имеющая связь с нарушением образования хрящевой ткани плода. Формирование аномалии осуществляется с третьей-четвертой недели жизни эмбриона, при этом определенная часть их гибнут в период внутриутробного формирования. Рожденные, имеющие подобную патологию, являются жизнеспособными детьми. Когда патологический процесс обнаруживается еще до рождения, производится кесарево сечение с целью предотвращения сложного родового травмирования.
Классификация патологического процесса
Самым распространенным нарушением формирования скелетной системы является хондродистрофия. Такая патология приводит к характерному непропорциональному карликовому росту. Немецкий патолог Э. Кауфман, изучивший эту болезнь, установил ряд форм хондродистрофии:
- Гипопластическая. Отмечается недоразвитие хрящевой ткани и уменьшение эпифизарной части костей.
- Гиперпластическая. Которая характеризуется быстрым беспорядочным ростом эпифизарного хряща.
- Маляцийная. Отмечается желатиноподобное размягчение хрящевой ткани.
Зачастую наблюдается гипопластическая форма ходродистрофии. В некоторых случаях зафиксирована комбинация всех трех форм патологического процесса.
В настоящее время диагностируется достаточно большое количество атипичных форм, не похожих на классический тип заболевания.
Патогенетический процесс
Смысл хондродистрофического процесса заключается в расстройстве энхондрального формирования костных структур. В формировании патпроцесса повреждается целостность костной ткани, развиваемой из хондробластной системы.
Причем формирование ее, имеющей соединительнотканное происхождение, осуществляется без каких- либо изменений. Все это объясняет, что во время аномального развития повреждаются кости конечностей и основания черепа. Однако, рост периоста и эндоста в норме.
Гистологически аномалия определяется как неправильная локализация клеток роста хряща.
Дополнительно наблюдается различная степень дегенеративного процесса, когда не формируются столбики клеток хрящевой ткани. Отсутствуют участки препараторного обызвествления. По этой причине хондральные узлы пропитывают костномозговую ткань, а сосудистая сеть и костный мозг распространяются в эпифизарную костную ткань.
Этиологический фактор
Патологическое развитие считается достаточно редким. Чаще всего поражаются лица женского пола. Появляется болезнь на начальных этапах формирования плода.
Причем этиологический фактор на сегодня остается неизвестным. Некоторые авторы считают, что этиология состоит в интоксикации.
К формированию патологического процесса способны привести вредные привычки в виде табакокурения и привязанностик к спиртным напиткам будущих родителей.
Причинный фактор может скрываться в инфекционных процессах у матери в период беременности. К примеру, сифилис и эндокринные дисфункции. Некоторые авторы предполагают, что заболевание развивается в следствие нарушений развития плода и амниона. Другие же установили, что болезнь имеет наследственную предрасположенность.
Статистические данные утверждают о наличии спорадических случаев. Существует теория, в соответствии с которой этиология скрывается в диэнцефало-гормональных расстройствах.
Клиническая картина
Лицам свойственный характерный внешний вид, заключающийся в уменьшении длины конечностей за счет уменьшения бедер и плеч на фоне нормальных размеров туловища. Они имеют больших размеров голову с выпяченными буграми на лбу и темени. Дополнительно к описанной картине имеется широких размеров седловидный нос.
В костной ткани формируются симметричные трансформации. При аномальном развитии костной ткани по эпифизарной пластинке происходит деформирование концов костей. Вследствие чего образуются варусные и вальгусные деформирования нижних конечностей. Проявления интенсифицируются во время начала хождения ребенка.
Этой патологии характерно также искривление и скручивание внутрь бедренных костей. На позвоночном столбе отсутствуют нормальные изгибы, спина становится плоская. В некоторых случаях происходит усиление поясничного физиологического лордоза. Поскольку пальцы имеют одинаковую длину, кисти становятся квадратной формы.
Мышечная система формируется без каких-либо аномалий, поэтому таким пациентам свойственна большая физическая сила.
Диагностирование
Диагностирование заболевания достаточно несложное, оно осуществляется на основе клинических признаков: квадратные кисти и маленький рост за счет укорочения конечностей.
Рентгенографическое обследование помогает выявить изменения в костях конечностей.
Необходимо отдифференцировать от рахита у детей раннего возрастного периода. Помогает в этом проведенный безрезультатный курс лечения витамином D.
Лечебные мероприятия
Суть этих мероприятий заключается в устранении и предотвращении деформирования конечностей. С лечебной целью применяются ортопедические устройства.
Следующим методом является остеотомия, которая направлена на исправление искривления. Она проводится исключительно после окончания роста костей, который оценивается по эпифизарной оссификации.
При наличии общей слабости и запоздалом костеобразовании показан курс морской терапии, которая предусматривает морское купание, пребывание на морском берегу, солнечные ванны.
Дополнительно прописываются железосодержащие медпрепараты и витамины. В любом случае врач пытается усилить рост костных структур. Попытка такая состоит в введении в организм гормона соматотропина.
- При наличии сильного кифоза используется длительная реклинация в гипсовой кроватке.
- Косолапость устраняется существующими методами.
- При болезненных артрозах у взрослого показан некоторый покой и физиотерапевтическое лечение.
Источник: https://nashynogi.ru/raznoe/klassifikaciya-diagnostirovanie-i-lechenie-xondrodistrofii.html
Хондродистрофия
Одним из наиболее частых врожденных заболеваний скелета является хондродистрофия (chondrodystrophia foetalis), вызывающая непропорциональный карликовый рост.
Представление о сущности хондродистрофии, как и ее название (chondrodystrophia foetalis), связано с именем Кауфмана (Kaufmann), подробно изучившего это заболевание. Автор установил три формы хондродистрофии:
- гиперпластическую форму с ускоренным, но беспорядочным ростом эпифизарного хряща и увеличением эпифизов,
- гипопластическую форму со слабо развитым хрящом и уменьшением эпифизов и
- маляцийную форму с желатинообразным размягчением хряща.
Чаще всего встречается гипопластическая форма. В ряде случаев отмечается сочетание всех трех форм изменений хряща.
Для определения хондродистрофии предложено много различных названий: rachitis foetalis, achondroplasia, chondrodystrophia foetalis, micromelia chondromalacica, chondrodysplasia, chondrohypoplasia.
Однако наибольшим признанием пользуется термин, предложенный Кауфманом, хотя слово «chondrodysplasia», казалось бы, больше соответствует сущности заболевания.
В последние десятилетия выделено много так называемых атипических форм хондродистрофии, имеющих, однако, мало общего с классической формой заболевания.
Хондродистрофия встречается редко, среди больных отмечается незначительное преобладание лиц женского пола. Возникновение заболевания относится к раннему периоду эмбриогенеза. Этиология его неизвестна.
Некоторые авторы причиной хондродистрофии считают интоксикацию, никотинизм или алкоголизм родителей, инфекционные болезни матери в период беременности, сифилис, эндокринные нарушения. По мнению Янсена, заболевание является следствием дисгармонии в развитии плода и амниона.
Наблюдениями ряда авторов установлена возможность передачи заболевания по наследству в нескольких генерациях.
Например, в наблюдении Яроши здоровая женщина в первом браке со здоровым мужем имела двух нормальных детей, во втором браке с больным хондродистрофией у нее родилось двое нормальных детей и двое с типичной хондродистрофией. Возможны и спорадические случаи заболевания. Существует мнение, что причиной заболевания являются диэнцефало-гормональные нарушения.
Сущность хондродистрофии, по Кауфману, состоит в нарушении энхондрального роста костей. Поражаются кости, развивающиеся из хондробластической системы. Рост костей, имеющих соединительнотканное происхождение, не нарушается. Таким образом, при хондродистрофии поражаются кости конечностей и основания черепа. Периостальный рост, эндостальный рост не нарушен.
Гистологически хондродистрофия проявляется в ненормальном, беспорядочном расположении клеток росткового хряща, нарушении интерстициального роста, в различной степени дегенерации, отсутствии образования столбиков хрящевых клеток и зоны препараторного обызвествления. Поэтому, с одной стороны, хрящевые узелки глубоко проникают в костномозговую полость, с другой стороны, костный мозг и сосуды распространяются в костную ткань эпифизов за пределы зоны покоящегося хряща.
Симптомы хондродистрофии
Симптомы типичны: заболевание распознается, как правило, тотчас при рождении. Дети и взрослые, страдающие хондродистрофией, отличаются маленьким ростом, большой головой, короткими и толстыми верхними, нижними конечностями и сравнительно длинным туловищем.
Руки у новорожденных доходят до пупка, у взрослых — до паховой складки или большого вертела. Мозговой череп сильно увеличен, лобные, височные, теменные и затылочные бугры выступают, что свидетельствует о внутриутробно перенесенной водянке головного мозга. У многих больных явления гидроцефалии наблюдаются и после рождения.
Широко расставленные глаза глубоко сидят в орбитах, короткий нос втянут у основания, нижняя челюсть хорошо развита и выделяется немного вперед, язык толст. Дентогенез не нарушен. В ряде случаев лицо не изменено. Шея короткая и толстая, плечи широкие, грудь хорошо развита, большой живот выпячивается вперед.
Таз наклонен вперед, ягодицы резко выступают кзади. Позвоночник в грудном отделе уплощен, поясничный лордоз усилен; у некоторых больных в нижнегрудном и поясничном отделах он кифотически искривлен.
Происходящие при этом дегенеративные изменения со стороны межпозвоночных дисков могут способствовать смещению пульпозного ядра кзади и вызывать сдавление спинного мозга или элементов конского хвоста.
Укорочение конечностей при хондродистрофии имеет ризомелический характер, т. е. происходит главным образом за счет плеча, бедра. Все сегменты конечностей искривлены, суставы утолщены и также деформированы. Несколько удлиненная лучевая кость ограничивает разгибание локтевого сустава.
Пальцы кисти коротки и толсты, почти одинаковой длины, особенно III и IV пальцы, в связи с чем кисть напоминает трезубец Нептуна. Большой палец, наоборот, несколько удлинен. Изодактилия обычно сочетается с брахидактилией и брахиметакарпией.
Укорочение конечностей может достигать очень большой степени и давать картину фокомелии (achondroplasia pseudophocomelica). Со стороны нижних конечностей обычно отмечается высокое стояние большого вертела, инкурвация и варусная деформация бедер, коленных суставов и голеней.
Головка малоберцовой кости поднимается до уровня коленного сустава и отчетливо выступает кнаружи. Вальгусное искривление коленных суставов происходит редко. Иногда наблюдается двусторонняя косолапость или приведенная стопа.
Рост взрослых, больных хондродистрофней, обычно не превышает 90—120 см. Туловище имеет почти нормальную длину. Поэтому соотношение между ростом в положении стоя и ростом в положении сидя значительно отличается от нормальных соотношений. Середина тела передвигается в проксимальном направлении.
Мускулатура туловища и конечностей при хондродистрофии обычно хорошо выражена и отчетливо выступает под кожей в виде мощных валиков. Кости массивны и крепки. Многие больные хондродистрофней отличаются большой силой, ловкостью. Движения в суставах могут быть ограничены. Походка больных неуклюжая, с мелкими шажками, переваливающаяся.
Со стороны внутренних органов особых изменений не отмечается. Устойчивость к различным заболеваниям довольно высокая. Психика нормальная.
Около 80% больных хондродистрофией умирает в период внутриутробного развития или при рождении вследствие нежизнеспособности или родовых травм. Выживающие в большинстве случаев отличаются хорошим здоровьем, доживают до старости.
Диагностика хондродистрофии
Рентгенологически основание черепа укорочено, гипофизарная ямка уплощена, клиновидные отростки плохо развиты. Отмечается ранний синостоз между затылочной и основной костями черепа. Свод увеличен; лобная область выступает вперед и нависает над запавшим корнем носа и лицом. Вертикальный размер черепа увеличен.
Большое затылочное отверстие несколько сужено, как и позвоночный канал. Ключицы не изменены. Ребра несколько укорочены, грудинные их концы утолщены и деформированы. Тела позвонков в большинстве случаев имеют правильную форму, однако окостенение их происходит замедленно, ядра долго остаются гипопластичными.
У некоторых больных наблюдается трапециевидная или клиновидная деформация тел отдельных позвонков, вызывающая дугообразное или ангулярное искривление позвоночника. В отдельных случаях отмечается генерализованная платиспондилия с увеличением высоты межпозвонковых дисков, принимающих в таких случаях двояковогнутую или выпуклую форму.
Таз имеет почкообразную форму, что может затруднять течение родов. Вертлужные впадины увеличены, с неровными очертаниями, ориентированы несколько кзади.
Все трубчатые кости конечностей укорочены и толсты. Анатомические бугры, выступы и места прикрепления мышц увеличены. Кортикальный слой утолщен, костномозговые каналы сужены. Метафизарные отделы костей расширены, имеют вид плоских чаш или бокалов, в которых лежат уплощенные расширенные эпифизы.
Эпифизарные хрящи сужены, имеют неровные прерывистые границы, местами они исчезают. Эпифизы деформированы, уменьшены по высоте и как бы сдвинуты в сторону эпифизарной линии, в результате чего создается впечатление расширения суставной щели.
Ядра окостенения нередко деформированы и появляются несколько раньше нормального срока. Особенно сильно деформируются верхние концы плечевых и бедренных костей. В эпифизах последних нередко отмечаются явления остеохондропатии.
Фаланги пальцев, а также метакарпальные и метатарзальные кости укорочены, толсты, имеют четырехугольную форму. Сроки окостенения в большинстве случаев ускоряются.
Диагностика хондродистрофии легка, так как ее трудно смешать с каким-либо другим заболеванием. Характерная триада — малый рост, макроцефалия и микромелия — позволяют безошибочно поставить диагноз уже при рождении.
В этот период возможно смешение лишь с врожденной внутриутробной формой ломкости костей, при которой также может быть укорочение конечностей и относительное удлинение туловища.
Однако нормальная форма головы, дугообразное искривление длинных костей, множественные переломы при несовершенном остеогенезе говорят против хондродистрофии. Углообразный кифоз может дать внешнее сходство с туберкулезом позвоночника.
Возможны комбинации хондродистрофии с атипическими экзостозами, микседемой, болезнью Дауна и даже с врожденной ломкостью костей.
Лечение хондродистрофии
Лечение при общей физической слабости и замедленном костеобразовании должно состоять в пребывании на морском берегу, морских купаниях, солнцелечении, назначении препаратов железа, рыбьего жира, витаминов.
Попытка усилить рост костей путем введения гормона передней доли гипофиза (соматотропин) должна быть сделана в каждом случае заболевания. Длительных наблюдений над действием этого гормона нет.
Стимуляция роста с помощью костных штифтов, вводимых в метафизы длинных костей, малоэффективна.
Деформации нижних конечностей при хондродистрофии устраняют с помощью различного вида корригирующих остеотомий после окончания роста, о чем можно судить по состоянию эпифизарного окостенения. В случаях выраженного кифоза показана длительная реклинация в гипсовой кроватке. Косолапость устраняют общепринятыми способами.
При болезненных артрозах крупных суставов конечностей и позвоночника у взрослых с хондродистрофией показаны временный покой, тепловые процедуры и особенно рапо-грязелечение.
При беременности женщин, страдающих хондродистрофией, надо помнить о трудности родов и возможности кесарева сечения.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.
Источник: http://surgeryzone.net/bolezni/xondrodistrofiya.html