Главная » Список болезней » Гипоксия
Статья подготовлена специалистом исключительно в ознакомительных целях. Мы настоятельно призываем вас не заниматься самолечением. При появлении первых симптомов — обращайтесь к врачу.
Гипоксемия – это снижение уровня кислорода в крови. Гиперкапния – это накопление углекислого газа в крови.
Оба этих состояния развиваются при условии, что во вдыхаемом воздухе содержится недостаточное количество кислорода. Если его уровень не восстановить до нормы, то гипоксемия и гиперкапния спровоцируют гипоксию.
Именно эти два состояния считают основными симптомами, которые указывают на развитие дыхательной недостаточности.
В острой форме дыхательная недостаточность может быть гиперкапнической и гипоксемической.
В первом случае дыхательная недостаточность развивается при повышении в крови уровня углекислого газа, а во втором случае к ней приводит недостаточное снабжение крови кислородом.
Зачастую у человека с острой дыхательной недостаточностью наблюдается и гиперкапния, и гипоксемия, но для врача важно определить, какое именно состояние превалирует, так как от этого зависит тактика ведения пациента.
Патогенез гиперкапнии и гипоксемии
Итак, если уровень углекислого газа в крови повышен, то у человека диагностируется гиперкапния. При понижении содержания кислорода в крови говорят о гипоксемии.
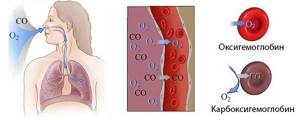
Кислород, который поступает в лёгкие вместе с вдыхаемым воздухом, разносится с током крови по организму с помощью эритроцитов, связываясь с гемоглобином. Гемоглобин, который несёт кислород к тканям, носит название оксигемоглобина.
Когда он доходит до пункта назначения, оксигемоглобин отдаёт кислород, после чего становится дезоксигемоглобином, который может вновь присоединить к себе кислород, либо углекислый газ, либо воду. Однако, в норме, в тканях, куда гемоглобин доставил кислород, его уже ждёт углекислый газ.
Он подхватывает его и выводит из тканей в лёгкие, которые во время выдоха избавляют тело от углекислого газа. Гемоглобин, который переносит углекислый газ, носит название карбогемоглобина.
Если рассматривать этот процесс в виде схемы, то он будет выглядеть следующим образом:
- Hb, находящийся в эритроцитах + О2 из воздуха = HbO2 (эта реакция происходит в лёгких, из которых обогащённый кислородом гемоглобин отправляется в ткани).
- HbO2> Hb + O2, при этом оксигемоглобин отдаёт кислород тканям.
- Hb + СО2 (дезоксигемоглобин забирает углекислоту из тканей) = HbСО2 (этот карогемоглобин отправляется обратно в лёгкие, чтобы избавиться от углекислого газа).
- HbСО2 из тканей распадается в лёгких на Hb и СО2. При этом СО2 выводится, а Hb берёт новую молекулу О2, чтобы вновь доставить кислород в ткани.
- Цикл повторяется вновь.
В этой формуле:
- Hb – гемоглобин.
- HbО2 – нестабильный оксигемоглобин.
- О2 – кислород.
- СО2 – углекислый газ.
- HbО2 – нестабильный карбогемоглобин.
Такая реакция обмена кислорода и углекислого газа происходит при условии, что человек вдыхает чистый воздух, в этом случае, ткани не испытывают кислородного голодания. Однако известно, что восстановленный гемоглобин может присоединить к себе любую молекулу, так как не имеет прочных связей.
Говоря простым языком, он присоединяет любой компонент, который ему попадается. Если в лёгких будет мало молекул кислорода, то гемоглобин заберёт молекулы углекислого газа и отправит их к тканям вместе с артериальной кровью.
В результате у человека развивается гипоксия, то есть кислородное голодание.
Гипоксия, гипоксемия и гиперкапния – это три симптома, которые характерны для острой дыхательной недостаточности.
Причины кислородного голодания организма
Спровоцировать гипоксию могут множество факторов.
Однако, в зависимости от природы её происхождения, выделяют два вида гипоксических реакций:
- Гипоксия экзогенная. При этом гипоксия развивается в результате того, что уровень кислорода во вдыхаемом воздухе становится низким. Поэтому кровь человека не насыщается О2, что приводит к кислородному голоданию тканей. Экзогенная гипоксия развивается у людей, которые летают на больших высотах, у скалолазов, покорителей горных вершин, аквалангистов. Также экзогенная гипоксия развивается у любого человека, который вдыхает воздух с вредными включениями.
- Гипоксия, которая развивается на фоне различных патологий органов дыхания или кровеносной системы.
Такая гипоксия делится на 4 подвида:
- Респираторная гипоксия, которая манифестирует при нарушении функции внешнего дыхания. При этом реальный объём вентиляции альвеол за единицу времени ниже, чем необходимо организму. К респираторной гипоксии приводят травмы грудной клетки, нарушение проходимости дыхательных путей, уменьшение рабочей поверхности лёгочной ткани, угнетение работы дыхательного центра (на фоне приёма лекарственных препаратов, при отеке лёгких, при воспалении тканей лёгких). Респираторная гипоксия может являться следствием таких заболеваний, как пневмония, эмфизема, пневмосклероз, хроническая обструктивная болезнь лёгких. Также она способна развиваться на фоне отравления организма ядовитыми веществами.
- Циркуляторная форма гипоксии, которая развивается на фоне острой или хронической недостаточности системы кровообращения. К таким нарушениям могут приводить врождённые пороки сердца, например, открытое овальное окно.
- Тканевая гипоксия развивается при отравлениях. В этом случае ткани просто отказываются принимать поступающий с кровью кислород.
- Кровяная гипоксия, которая развивается на фоне падения уровня эритроцитов или гемоглобина в крови. Чаще всего причиной выступает анемия, которая является следствием острой потери крови или иных патологических состояний.
На тяжёлую гипоксию указывают такие симптомы, как: цианоз кожных покровов, тахикардия, падение уровня артериального давления, судороги, обморочное состояние. При тяжёлой гипоксии у больного быстро нарастают симптомы сердечной недостаточности. Если пострадавшему не оказать экстренной помощи, то он погибнет.
Причины и симптомы гиперкапнии
При гиперкапнии происходит накопление в тканях организма и в крови углекислого газа. Показатель такого накопления РаСО2. Уровень этого показателя не должен превышать 45 мм. рт. ст.
Причины гиперкапнии могут быть следующими:
- Нарушение вентиляции лёгких на фоне обструкции дыхательных путей. Иногда человек сознательно делает вдох менее глубоким, например, если во время дыхания он испытывает боль (при травме грудной клетки, при перенесённых операциях на органах брюшины и пр.).
- Нарушения в функционировании дыхательного центра, что сказывается на регуляции функции дыхания. Это может происходить при травме головного мозга, при его деструктивных поражениях, при отравлениях лекарственными препаратами.
- Слабый мышечный тонус грудной клетки, что случается при различных патологических состояниях.
Итак, основными патологиями, которые способны вызвать гиперкапнию, являются:
- Ацидоз.
- Хроническая обструктивная болезнь лёгких.
- Атеросклероз.
- Инфекционные заболевания органов дыхания.
Также стать причиной гиперкапнии могут особенности профессиональной деятельности человека. Так, от неё часто страдают пекари, водолазы, сталевары. Привести к чрезмерному накоплению углекислоты в тканях и в крови может неблагополучная экологическая обстановка в зоне проживания человека, вдыхание табачного дыма и длительное время препровождения в непроветриваемых помещениях.
На гиперкапнию указывают следующие симптомы:
Если уровень углекислого газа в крови значительно превышает допустимые границы нормы, то возможно развитие гиперкапнической комы. Она опасна остановкой сердца и дыхания.
Причины и симптомы гипоксемии
Гипоксемия развивается при условии, что артериальная кровь не насыщается кислородом в лёгких. На уровень кислорода в крови указывает такой показатель, как PaO2. Его нормальный уровень составляет 80 мм. рт. ст., но не менее.
Причины гипоксемии:
- Альвеолярная гиповентиляция, которая чаще всего развивается при недостаточном содержании в воздухе кислорода. Однако приводить к ней могут и иные причины.
- Нарушения вентиляционно-перфузионных связей, что наблюдается при различных заболеваниях лёгких.
- Шунтирование справа налево, когда венозная кровь попадает в левое предсердие, минуя лёгкие. Причиной такого состояния часто становится тот или иной порок сердца.
- Нарушение диффузии в альвеолярно-капиллярной мембране.
Причины нарушения вентиляционно-перфузионных связей в лёгких и диффузионной способности альвеолярно-капиллярной мембраны
Газообмен в лёгких обеспечивается вентиляцией лёгких и током крови по малому кругу. Но перфузия и вентиляция происходят в разных соотношениях. Так, некоторые участки лёгких вентилируются лучше, но не снабжаются кровью.
В некоторых зонах, напротив, кровь активно прибывает, но вентиляция отсутствует, например, это наблюдается в альвеолах верхушек лёгких.
Если таких областей, которые принимают участие в газообмене, но недостаточно омываются кровью, становится много, то это влечёт за собой сперва гипоксемию, а затем гиперкапнию. Такие отношения носят название вентиляционно-перфузионных.
Нарушение этого соотношения может наблюдаться в следующих случаях:
- Лёгочная гипертензия.
- Резкая потеря крови в больших объёмах.
- Шок различного генеза.
- ДВС-синдром с формированием небольших тромбов в кровеносном русле.
- Тромбоэмболия лёгочной артерии.
- Васкулит.
Диффузная способность альвеолярно-капиллярной мембраны может увеличиваться и уменьшаться, что зависит от конкретных обстоятельств. Например, какова интенсивность компенсаторно-приспособительных механизмов у конкретного человека во время физической нагрузки, при перемене положения тела и пр.
Снижаться диффузная способность альвеолярно-капиллярной мембраны начинает у людей после 20 лет, что является физиологической нормой для каждого человека. Её значительное снижение наблюдается при патологиях органов дыхания, например, при воспалении лёгких, при эмфиземе или обструктивной болезни лёгких.
Все это становится предпосылками для развития гипоксемии, гиперкапнии и гипоксии.
Признаки гипоксемии
Гипоксемия может нарастать быстро, либо постепенно.
Ее симптомами являются:
- Цианоз кожных покровов. Чем он интенсивнее, тем ниже уровень кислорода в крови. Если гипоксемия слабая, то цианоз кожи не развивается, просто человек выглядит бледнее, чем обычно.
- Тахикардия или учащённое сердцебиение – это компенсаторный механизм организма, который пытается таким образом компенсировать нехватку кислорода.
- Падение уровня артериального давления.
- Обморок, который развивается при снижении показателя РаО2 до 30 мм. рт. ст.
Недостаточное содержание кислорода в крови влечёт за собой развитие синдрома хронической усталости, ухудшение памяти и внимания, нарушение сна, появление ночного храпа и пр.
Лечение гиперкапнии и гипоксемии: в чём разница?
Эти два состояния имеют прочную взаимосвязь, диагностировать превалирование того или иного патологического процесса может только специалист. Для этого ему потребуется выполнение газового исследования крови.
Общими принципами терапии являются:
- Проведение оксигенотерапии, то есть поставка кислорода через дыхательные пути. Его дозировка подбирается в индивидуальном порядке.
- Выполнение искусственной вентиляции лёгких. Эта процедура показана при тяжёлых состояниях, когда человек находится без сознания, либо в коме.
- Проведение антибактериального лечения, назначение препаратов, способствующих расширению бронхов, назначение диуретиков и муколитиков.
- Если состояние пациента удовлетворительное, то ему может быть показан массаж грудной клетки, занятия лечебной гимнастикой.
Обязательно нужно отталкиваться от причины, которая привела к гиперкапнии или гипоксемии. Только так удастся подобрать действительно эффективную терапию и снизить негативное влияние этих состояний на организм.
Гиперкапния
Гиперкапния – это повышение содержания углекислого газа в артериальной крови более 45 мм рт. ст. Состояние чаще всего развивается при снижении вентиляции легких на фоне ХОБЛ и обострения бронхиальной астмы. Причиной синдрома также выступают нервно-мышечные патологии, травмы ребер, критические состояния. Гиперкапния проявляется повышением частоты и нарушением ритма дыхания, дисфункцией миокарда, разнообразной неврологической симптоматикой. Для диагностики используется анализ газов крови, рентгенография ОГК, спирометрия. Лечение включает адекватную респираторную поддержку и комплексную медикаментозную терапию.
Гиперкапния не является самостоятельной нозологической единицей. Она представляет собой клинический синдром в пульмонологии, который отражает неспособность системы органов дыхания поддерживать физиологический уровень углекислого газа в крови.
Термин гиперкапния в медицинской литературе отождествляется с вентиляционной («насосной») дыхательной недостаточностью.
Истинная частота синдрома не установлена, что обусловлено его высокой распространенностью и частым развитием на фоне других жизнеугрожающих состояний.
Гиперкапния
Появление гиперкапнии связано с резким падением или неадекватным возрастанием альвеолярной вентиляции в тех случаях, когда ресурсов дыхательной системы не хватает для поддержания функции внешнего дыхания.
Самыми частыми причинами синдрома выступают эмфизема при тяжелой ХОБЛ и астматический статус, которые сопровождаются резким снижением объема вентиляции в легких.
Другие провоцирующие факторы гиперкапнии:
- Длительная интубация. При проведении ИВЛ объем мертвого пространства легких возрастает до 50-70%, в результате чего углекислый газ не может в должной мере выводиться из организма. Риск гиперкапнической дыхательной недостаточности повышается, если интубация проводилась на фоне развития ТЭЛА.
- Нервно-мышечные заболевания. При миастении, полинейропатии, боковом амиотрофическом склерозе поражается дыхательная мускулатура и резко ухудшается легочная вентиляция. Все пациенты с тяжелыми формами таких заболваний страдают от гиперкапнической недостаточности функции дыхания.
- Патологии ЦНС. Причиной гиперкапнии выступают травмы, опухоли и другие патологические процессы, протекающие с поражением дыхательного центра. Без центральной регуляции процессы внешнего дыхания становятся хаотичными и неэффективными.
- Травмы. Изредка гиперкапнический синдром развивается при серьезных повреждениях мышечного и реберного каркаса грудной клетки. Сильные боли и механическое препятствие ограничивают возможности расправления легких, повышают показатели мертвого пространства.
- Критические состояния. Гиперкапния может возникать при относительной гиповентиляции на фоне возрастающей нагрузки на дыхательную систему. Такое состояние наблюдается при сепсисе, разных видах шока, тромбоэмболии.
В норме во вдыхаемом воздухе находится около 0,03% углекислого газа, тогда как в выдыхаемом – до 4%.
Такая разница в концентрациях обусловлена процессами тканевого дыхания, в результате которых в венозную кровь попадает большое количество CO2.
Еще больше углекислого газа (до 5,5%) находится в альвеолярной среде, которая включает анатомическое мертвое пространство, не участвующее в процессах газообмена.
Удаление двуокиси углерода из организма происходит по градиенту давления: газ диффундирует через альвеолярные стенки, выделяется в окружающую среду на выдохе.
Проницаемость легочных мембран для СО2 составляет до 600 мл в минуту при давлении в 1 мм рт. ст., что в 20-25 раз больше, чем показатель диффузионной способности кислорода.
Поэтому гиперкапния встречается реже гипоксемии, в основном при тяжелых дыхательных расстройствах.
При нарушении вентиляционной функции легких и развитии гиперкапнии в крови снижается показатель рН, возникает респираторный ацидоз.
Патологическое состояние вызывает сужение сосудов легких при одновременном расширении артерий других органов тела, что ухудшает диффузию газов и усугубляет имеющиеся нарушения.
При острой гиперкапнии происходит церебральная вазодилатация, увеличивается внутричерепное давление.
Гиперкапния
В клинической картине на первый план выходит одышка.
Частота дыхания увеличивается боле 30-35 раз в минуту, иногда наблюдается парадоксальное дыхание – втяжение живота и выпячивание грудной клетки на вдохе.
Пациенты испытывают постоянную нехватку воздуха, дыхание становится шумным и пыхтящим. При попытках вдохнуть полной грудью необходимо напрягать вспомогательную мускулатуру грудной клетки, живота и шеи.
Вследствие патологических влияний углекислоты возникают признаки нарушения работы сердечно-сосудистой системы.
Наблюдается системное расширение сосудов, из-за чего кожа приобретает интенсивную розовую окраску, становится очень теплой на ощупь.
При гиперкапнии учащается сердечный ритм и повышается сила сокращений миокарда. Поражение ЦНС представлено нарушениями сна, головными болями, хлопающим тремором.
При быстром нарастании количества СО2 в крови развивается отек головного мозга, который результирует гиперкапнической комой.
При этом в нервной ткани активизируется гликолиз и образование лактата, что усиливает явления ацидоза и усугубляет состояние больного. Опасным для жизни признано значение рН крови менее 7,2.
При хронической вентиляционной недостаточности нарушается работа дыхательного центра и его адаптация к изменениям показателей кислорода в крови.
Обследованием пациентов с острой формной гиперкапнии занимаются врачи-реаниматологи в рамках экстренного оказания медицинской помощи. Хронические варианты дыхательных нарушений находятся в компетенции пульмонолога. По показаниям к консультации привлекают кардиолога, невролога. Для оценки степени тяжести гиперкапнии и выявлении первопричины ее развития проводится:
- Рентгенография грудной клетки. При острой гиперкапнической недостаточности на фоне ХОБЛ или бронхиальной астмы определяется картина «чистых» легких. Другие причины нарушений состава газов крови могут визуализироваться в виде диффузных двусторонних затемнений, лобарного или сегментарного поражения. На рентгенограммах также можно определить травмы ребер.
- Спирометрия. Исследование функциональной способности легких необходимо пациентам с хронической гиперкапнией для поиска возможных провоцирующих факторов. При эмфиземе наблюдается необратимое снижение ОФВ и ФЖЕЛ, тогда как для бронхиальной астмы типична частично обратимая обструкция.
- ЭКГ. При исследовании определяются признаки перегрузки правых отделов сердца, ишемии миокарда, гипертрофии левого желудочка. У пациентов с длительно существующей пульмонологической патологией диагностируется типичная картина хронического легочного сердца.
- КТ головного мозга. Исследование проводится для исключения неврологических причин гиперкапнии, при подозрении на развитие отека легких на фоне острой быстропрогрессирующей дыхательной недостаточности. Для уточнения диагноза назначается МРТ головного мозга.
- Анализ газового состава крови. По результатам исследование определяется повышение уровня СО2 при одновременном снижении содержания кислорода. Дополнительно исследуется уровень бикарбонатов: возрастание значение более 26 ммоль/л указывает на хроническую гиперкапнию, поскольку для активации компенсаторных механизмов требуется время.
Оксигенотерапия при гиперкапнии
При острой гиперкапнии назначаются неотложные лечебные мероприятия, которые направлены на стабилизацию дыхательной функции.
Терапия проводится в ОРИТ и начинается с восстановления адекватной вентиляции: проверки проходимости дыхательных путей, назначения неинвазивной или инвазивной респираторной поддержки с положительным вентиляционным давлением. Фармакотерапия гиперкапнии включает такие группы препаратов:
- Бронходилататоры. Лекарства расширяют просвет бронхов и облегчают вентиляцию легких, уменьшают размеры мертвого пространства, благодаря чему избыток СО2 быстрее выводится из организма.
- Муколитики. Медикаменты усиливают дренажную функцию бронхов, способствуют выведению вязкой мокроты из дыхательных путей, которая может препятствовать нормальному газообмену.
- Диуретики. Препараты используются при осложнении гиперкапнии отеком мозга и перегрузкой кардиоваскулярной системы. Назначаются под постоянным контролем водного баланса, иногда в комбинации с внутривенной инфузионной терапией.
После стабилизации состояния пациентам проводится этиопатогенетическая терапия, направленная на ликвидацию основного заболевания, вызвавшего гиперкапнию.
Помимо медикаментов, в комплексном лечении применяются методики постурального дренажа, лечебной физкультуры, физиотерапии.
При некоторых нервно-мышечных болезнях длительная ИВЛ является единственно возможным способом поддержания баланса газов крови.
Течение гиперкапнии определяется ее первопричиной, скоростью развития и степенью тяжести симптоматики. Более благоприятный прогноз определяется для пациентов с отсутствием органических поражений легочной паренхимы или дыхательной мускулатуры. Профилактика заключается в предупреждении и раннем выявлении хронических заболеваний легких, индивидуальном подборе параметров при проведении ИВЛ.
Гиперкапния и гипоксемия: признаки, возникновение, диагностика, как лечить
Все материалы на сайте несут информационный характер, обязательно проконсультируйтесь со специалистом!
Много раз мы слышали, как вредно находиться в помещении с повышенным уровнем углекислого газа и как важно нормальное содержание кислорода в воздухе, которым мы дышим.
Вместе с тем, всем известно, что кислород в организм должен попадать бесперебойно и в достаточном количестве, в противном случае снижение кислорода в крови (гипоксемия) и накопление углекислого газа (гиперкапния) приводят к развитию состояния, называемого гипоксией.
И коль гипоксия имеет место, то уже ясно, что без гиперкапнии и гипоксемии тоже не обошлось, поэтому их считают универсальными симптомами дыхательной недостаточности (ДН).
Различают две формы острой дыхательной недостаточности: гиперкапническую, обусловленную повышенным уровнем углекислого газа, и гипоксемическую форму ОДН, когда проблемы возникают вследствие низкой оксигенации артериальной крови.
Для острой дыхательной недостаточности характерно и то, и другое: и повышенная концентрация углекислого газа, и низкое содержание кислорода, то есть, и гиперкапния, и гипоксемия, но все же их нужно отделять друг от друга и разграничивать при выборе методов лечения, которые хоть, в принципе, и похожи, но могут иметь свои особенности.
Свято место пусто не бывает
Гиперкапния – повышение уровня углекислого газа (СО2) в крови, гипоксемия – снижение содержания кислорода (О2) там же. Как и почему это происходит?
Известно, что транспорт кислорода из легких с артериальной кровью осуществляют красные кровяные тельца (эритроциты), где кислород находится в связанном (но не очень прочно) с хромопротеином (гемоглобином) состоянии.
Гемоглобин (Hb), несущий кислород к тканям (оксигемоглобин), по прибытию на место назначения отдает О2 и становится восстановленным гемоглобином (дезоксигемоглобин), способным присоединять к себе тот же кислород, углекислый газ, воду.
Но так как в тканях его уже ждет углекислый газ, который нужно с венозной кровью доставить в легкие для выведения из организма, то гемоглобин его и забирает, превращаясь в карбогемоглобин (HbСО2) – тоже непрочное соединение.
Карбогемоглобин в легких распадется на Hb, способный соединиться с кислородом, поступившим при вдохе, и углекислый газ, предназначенный для вывода из организма при выдохе.
Схематично эти реакции можно представить в виде химических реакций, которые, возможно, читатель хорошо помнит еще из школьных уроков:
- Hb (в эритроцитах) + О2 (приходит при вдохе с воздухом) → HbО2 – реакция идет в легких, полученное соединение направляется в ткани;
- HbО2 → Hb (дезоксигемоглобин) + О2 – в тканях, которые получают кислород для дыхания;
- Hb + СО2 (отработанный, из тканей) → HbСО2 (карбогемоглобин) – в тканях, образованный карбогемоглобин направляется в малый круг для газообмена и обогащения кислородом;
- HbСО2 (из тканей) → в легкие: Hb (свободен для получения кислорода) + СО2↑ (удаляется с выдохом);
- Hb + О2 (из вдыхаемого воздуха) – новый цикл.
Однако следует отметить, что все так хорошо получается, когда кислорода хватает, избытка углекислого газа нет, с легкими все в порядке – организм дышит чистым воздухом, ткани получают все, что им положено, кислородного голодания не испытывают, образованный в процессе газообмена СО2 благополучно покидает организм. Из схемы видно, что восстановленный гемоглобин (Hb), не имея прочных связей, всегда готов присоединить любой из компонентов (что попадается, то и присоединяет). Если в легких на тот момент окажется кислорода меньше, чем может забрать гемоглобин (гипоксемия), а углекислого газа будет более, чем достаточно (гиперкапния), то он заберет его (СО2) и понесет к тканям с артериальной кровью (артериальная гипоксемия) вместо ожидаемого кислорода. Пониженная оксигенация тканей – прямой путь к развитию гипоксии, то есть, кислородному голоданию тканей.
Очевидно, что трудно разделить такие симптомы, как гипоксия, гиперкапния и гипоксемия – они лежат в основе развития острой дыхательной недостаточности и определяют клиническую картину ОДН.
Тесные связи
Привести ткани к кислородному голоданию могут различные причинные факторы, однако, учитывая неразрывную связь гипоксии, гиперкапнии и гипоксемии, эти категории целесообразно рассматривать, не отрывая друг от друга, тогда читателю будет понятно, что из чего вытекает.
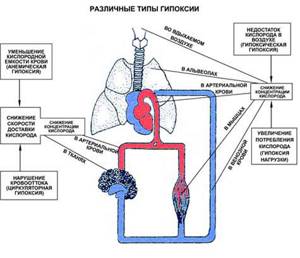
Итак, гипоксию по ее происхождению делят на две группы:
-
типы гипоксии
Экзогенная гипоксия – кислородное голодание, возникающее вследствие снижения парциального давления О2 в воздухе, который мы вдыхаем и, соответственно, к недостаточному насыщению артериальной крови кислородом (менее 96% – гипоксемия).
Такая форма гипоксии хорошо известна любителям полетов на больших высотах, покорения высоких гор, а также лицам, чья профессия связана с различными системами, обеспечивающими дыхание в необычных условиях (акваланг, барокамера), или людям, случайно попавшим в зону сильного загрязнения атмосферы вредными для человека газообразными веществами.
-
Гипоксия, связанная с патологическими состояниями органов дыхания и системы крови, она разделяется еще на 4 подвида:
- Респираторную гипоксию, формирующуюся в результате альвеолярной гиповентиляции, которая возникает при различных обстоятельствах: травмах грудной клетки, непроходимости дыхательных путей, уменьшении поверхности легких, осуществляющих дыхательную деятельность, угнетении дыхательного центра, например, лекарственными средствами, воспалительных процессах и отеке легких. Это – различные заболевания органов дыхания: пневмония, эмфизема, пневмосклероз, ХОБЛ (хроническая обструктивная болезнь легких), а также поражение органов дыхания агрессивными ядами: фосгеном, аммиаком, сильными неорганическими кислотами (соляная, серная) и др.;
- Циркуляторную форму, в основе которой лежит острая и хроническая недостаточность системы кровообращения (врожденные пороки сердца, при которых венозная кровь, не заходя в малый круг кровообращения, попадает в левые отделы сердца, что случается, например, при открытом овальном окне);
- Тканевой вариант гипоксии, который имеет при отравлениях, затормаживающих передачу тканям кислорода, поскольку из-за подавления функциональной активности дыхательных ферментов те перестают его принимать и усваивать;
- Гемическую (кровяную) гипоксию – результат уменьшения в циркулирующей крови красных кровяных телец (эритроцитов) или снижения уровня красного пигмента (гемоглобина), связывающего кислород. Такая форма, как правило, характерна для различного рода анемичных состояний (острая кровопотеря, ЖДА, гемолитические анемии).
Тяжелую форму гипоксии легко отличить по таким признакам, как цианоз, учащенное сердцебиение, снижение артериального давления, возможны судороги и потеря сознания, что чревато быстрым развитием сердечно-сосудистой недостаточности, которая, если немедленно не ликвидировать первопричину, так же быстро может привести к гибели больного.
Излишнее накопление делает этот газ вредным для организма
В основе развития гиперкапнии находится нарушение соотношения между альвеолярной вентиляцией и накоплением СО2 в тканях и в крови (HbСО2) (показатель этого накопления – РаСО2, который в норме не должен превышать 45 мм. рт. ст.).
К гиперкапнии приводят следующие обстоятельства:
- Расстройства вентиляции, вызванные патологическим состоянием органов дыхания (обструкция) или нарушения, формируемые самим пациентом при попытке снизить дыхательный объем за счет глубины дыхания, поскольку вдох вызывает дополнительные болевые ощущения (травмы грудной клетки, операции на органах брюшной полости и др.);
- Угнетение дыхательного центра и нарушение регуляции в результате этого (травмы, опухоли, отек головного мозга, деструктивные изменения в тканях ГМ, отравление отдельными лекарственными средствами);
- Ослабление мышечного тонуса грудной клетки в результате патологических изменений.
Таким образам, к причинам возникновения гиперкапнии относят:
- ХОБЛ;
- Ацидоз;
- Инфекции бронхо-легочной системы;
- Атеросклероз;
- Профессиональную деятельность (пекари, сталевары, водолазы);
- Загрязнение воздуха, длительное пребывание в непроветриваемых помещениях, курение, в том числе, и пассивное.
рисунок: уровень углекислого газа в помещении и влияние на человека
Признаки увеличения в крови концентрации двуокиси углерода:
- Увеличивается частота сердечных сокращений;
- Проблема – уснуть ночью, зато сонливость днем;
- Кружится и болит голова;
- Тошнит, иной раз доходит до рвоты;
- Повышается внутричерепное давление, возможно развитие отека ГМ;
- Стремится вверх артериальное давление;
- Трудно дышать (одышка);
- Болит в груди.
При быстром увеличении содержания углекислого газа в крови существует опасность развития гиперкапнической комы, которая, в свою очередь, грозит остановкой дыхания и сердечной деятельности.
Факторы, тормозящие оксигенацию
Основу гипоксемии составляет расстройство насыщения кислородом артериальной крови в легких. Узнать, что в легких кровь не оксигенируется можно по такому показателю, как парциальное напряжение кислорода (РаО2), значения которого в норме не должны опускаться ниже 80 мм. рт. ст.
Причинами снижения оксигенации крови являются:
- Альвеолярная гиповентиляция, возникающая в результате влияния различных факторов, в первую очередь, недостатка кислорода во вдыхаемом воздухе, что влечет его снижение в альвеолах и приводит к развитию экзогенной гипоксии;
- Расстройство вентиляционно-перфузионных соотношений, возникающих при хронических заболеваниях легких – это самый частый причинный фактор развития гипоксемии и респираторной гипоксии;
- Шунтирование справа налево при нарушении кровообращения и попадании венозной крови сразу в левое сердце без посещения легких (пороки сердца) с развитием циркуляторной гипоксии;
- Нарушение диффузных способностей альвеолярно-капиллярной мембраны.
Чтобы читатель мог представить роль вентиляционно-перфузионных отношения и значение диффузных способностей альвеолярно – капиллярной мембраны, следует разъяснить суть данных понятий.
Что происходит в легких?
В легких человека газообмен обеспечивается вентиляцией и током крови по малому кругу, однако вентиляция и перфузия происходит не в равной степени.
К примеру, отдельные зоны вентилируются, но не обеспечиваются кровью, то есть, в газообмене не участвуют или, наоборот, на каких-то участках кровоток сохранен, но они не вентилируются и тоже исключены из процесса газообмена (альвеолы верхушек легких).
Расширение зон, не участвующих в газообмене (отсутствие перфузии), приводит к гипоксемии, которая чуть позже повлечет за собой и гиперкапнию.
Нарушение легочного кровотока вытекает из различных патологических состояний жизненно важных органов и, в первую очередь – кровеносной системы, которые становятся причинами гипоксемии:
-
пример развития гипоксемии при ТЭЛА
Легочная гипертензия;
- Острая кровопотеря;
- Обезвоживание;
- Состояние шока различного происхождения;
- ДВС-синдром с образованием микротромбов в кровеносном русле;
- ТЭЛА (мелких ветвей);
- Патологические состояния с поражением стенок легочных сосудов (васкулиты).
Диффузная способность альвеолярно-капиллярной мембраны, зависящая от многих параметров, может менять свои значения (увеличиваться и уменьшаться) в зависимости от обстоятельств (компенсаторно-приспособительные механизмы при нагрузке, изменении положения тела и др.).
У людей взрослых молодых людей (за 20 лет) она снижается естественным образом, что считается физиологическим процессом.
Чрезмерное уменьшение этого показателя наблюдается при заболеваниях органов дыхания (воспаление легких, отек, ХОБЛ, эмфизема), которые значительно снижают диффузионную способность АКМ (газы не могут преодолеть длинные пути, образованные в результате патологических изменений, а кровоток нарушается из-за уменьшения количества капилляров). По причине подобных нарушений начинают проявляться основные признаки гипоксии, гипоксемии и гиперкапнии, указывающие на развитие дыхательной недостаточности.
Признаки снижения О2 в крови
Признаки снижения кислорода могут проявиться быстро (концентрация кислорода падает, но организм пытается компенсировать потерю собственными силами) или запаздывать (на фоне хронической патологии основных систем жизнеобеспечения, компенсаторные возможности которых уже закончились).
Симптомы гипоксемии:
- Синюшность кожных покровов (цианоз). Цвет кожи определяет тяжесть состояния, поэтому при слабой степени гипоксемии до цианоза обычно не доходит, но бледность, тем не менее, имеет место;
- Учащенное сердцебиение (тахикардия) – сердце пытается компенсировать недостаток кислорода;
- Снижение артериального давления (артериальная гипотензия);
- Обморочные состояния, если РаО2 падает до очень низких значений (менее 30 мм.рт. ст.)
Снижение концентрации кислорода в крови, конечно, ведет к страданиям головного мозга с нарушением памяти, ослаблением концентрации внимания, расстройствам сна (ночное апноэ и его последствия), развитием синдрома хронической усталости.
Небольшая разница в лечении
Гиперкапния и гипоксемия настолько тесно связаны между собой, что разобраться в лечении может только специалист, который проводит его под контролем лабораторных показателей газового состава крови. Общим в лечении этих состояний являются:
- Вдыхание кислорода (оксигенотерапия), чаще газовой смеси обогащенной кислородом (дозы и методы подбираются врачом с учетом причины, вида гипоксии, тяжести состояния);
- ИВЛ (искусственная вентиляция легких) – в тяжелых случаях при отсутствии сознания у больного (кома);
- По показаниям – антибиотики, препараты, расширяющие бронхи, отхаркивающие лекарственные средства, диуретики.
- В зависимости от состояния больного – ЛФК, массаж грудной клетки.
При лечении гипоксии, вызванной снижением концентрации кислорода, или повышением содержания углекислого газа нельзя забывать о причинах, повлекших данные состояния. По возможности стараются устранить их или хотя бы минимизировать влияние негативных факторов.
Видео: мини-лекция на тему гипоксии
Симптомы и методы лечения гипоксемии Кислородное голодание (нехватка кислорода, гипоксия) — понятие, симптомы, лечение, последствия Сатурация от 70 до 95 при коронавирусе — что значит? Гипоксия миокарда: причины, формы, течение, диагностика, терапия Оксигемоглобин: понятие, роль, образование, кривая диссоциации Тромбоэмболия легочной артерии (ТЭЛА) — понятие, развитие, факторы риска, клиника, лечение



 Симптомы и методы лечения гипоксемии
Симптомы и методы лечения гипоксемии  Кислородное голодание (нехватка кислорода, гипоксия) — понятие, симптомы, лечение, последствия Сатурация от 70 до 95 при коронавирусе — что значит? Гипоксия миокарда: причины, формы, течение, диагностика, терапия Оксигемоглобин: понятие, роль, образование, кривая диссоциации Тромбоэмболия легочной артерии (ТЭЛА) — понятие, развитие, факторы риска, клиника, лечение
Кислородное голодание (нехватка кислорода, гипоксия) — понятие, симптомы, лечение, последствия Сатурация от 70 до 95 при коронавирусе — что значит? Гипоксия миокарда: причины, формы, течение, диагностика, терапия Оксигемоглобин: понятие, роль, образование, кривая диссоциации Тромбоэмболия легочной артерии (ТЭЛА) — понятие, развитие, факторы риска, клиника, лечение