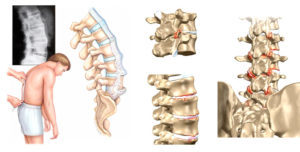
Ревматоидный артрит позвоночника — это тяжелое системное заболевание, характеризующееся поражением позвоночника, а именно хрящевой прослойки, суставных поверхностей и связочного аппарата.Ревматоидный артрит относится к числу самых распространённых аутоиммунных заболеваний, которые плохо поддаются лечению и ведут к постепенной утрате физической активности и потере трудоспособности. Несмотря на то, что своевременная диагностика и начатое лечение помогает уменьшить дегенеративные изменения в суставах, вопрос об излечимости болезни до сих пор остро стоит в современной медицине. Артрит позвоночника при этом одно из самых тяжелых ревматических болезней, т.к. клинические проявления начинаются уже на запущенных стадиях болезни.
Каковы причины болезни?
По поводу возникновения данного заболевания до сих пор идут споры среди ученых всего мира. В настоящее время выделяют несколько основных причин:
- Наследственность. Нарушение в хромасомном наборе приводит к передачи заболевания от поколения к поколению.
- Сбой в иммунной системе. В связи с нарушением иммунитета происходит нарушение гомеостаза организма, при этом специальные клетки, которые выполняют охранительную функцию, начинают атаковать собственные среды, а именно, соединительную ткань в организме человека, это лежит в основе аутоиммунного процесса
- Инфекции. Воздействие на организм некоторых вирусов (например, вирус Эпштейна-Барра, цитомегаловирус, вирус краснухи и герпеса) является катализатором для возникновения ревматоидного артрита.
Структура вируса Эпштейна-Барра
Классификация ревматоидного артрита позвоночника
Существует несколько классификаций ревматоидного артрита позвоночника, рассмотрим основные из них.
В зависимости от распространённости воспаления:
- Моноартрит – локализация воспаления между двумя соседними позвонками (одна область поражения)
- Олигоартрит – в воспаление вовлекаются 2 межпозвоночных сочленения
- Полиартрит – поражаются больше 2-х суставов позвоночника (генерализованная форма)
В зависимости от лабораторных показателей крови (ревматоидного фактора):
- Серонегативный – отсутствие в крови или синовиальной жидкости ревматоидного фактора (20 %)
- Серопозитивный – наличие в крови или синовиальной жидкости ревматоидного фактора (80%)
В зависимости от локализации воспаления в позвоночнике:
- Артрит шейного отдела позвоночника;
- Артрит грудного отдела;
- Артрит поясничного и крестцового отделов.
В зависимости от рентгенологической картины выделяют 4 стадии:
- Начальная. Характеризуется началом разрушения сустава и развитием остеопороза.
- Характеризуется сужением межсуставных щелей и признаками остеопороза.
- Присоединяются образование эрозий и наростов на костной и хрящевой тканях.
- Характеризуется сращением межпозвоночных промежутков, т.е. образованием анкилоза.
Симптоматика и физические изменения в суставах
Клинические проявления болезни различны и включают себя не только поражения позвоночного тракта, но и других систем и органов. Также заболевание характеризуется не только местными изменениями в суставах, но и ухудшением общего состояния организма.
Начальный этап артрита позвоночника включает в себя следующие симптомы:
- Повышение температуры тела (до 37,8-38,5);
- Боли в глазах, в лобной области, головные боли;
- Общая слабость, быстрая утомляемость;
- Резкое снижение массы тела, потеря аппетита;
- Тошнота и рвота, головокружение;
- Слабость и спазм в мышцах.
Также уже вначале заболевания артритом появляется болезненность в пораженных отделах позвоночника. Боль начинается с утра, сопровождается скованностью и затруднением в движениях. После двигательной активности болезненные ощущения стихают.
Поражение каждого отдела позвоночника имеет свои особенности:
- Шейный отдел – интенсивные головные боли, головокружение. Возможно онемение мышц рук, кистей, груди. Затруднение движения в шеи. Является наиболее распространённым местом поражения.
- Грудной отдел – периодические боли в груди, схожие с болями при межреберной невралгии. Возможно затруднение дыхания, уменьшение экскурсии грудной клетки, одышка. Со временем возникает чувство онемения в верхних конечностях.
- Поясничный отдел – резкие продолжительные боли в проекции седалищного нерва (люмбоишалгия), порезы и чувства онемения в нижних конечностях, ягодицах. На поздних стадиях присоединяется нарушение работы пищеварительного тракта, мочевыводящей системы.
Помимо суставов ревматоидный артрит также поражает другие системы и органы:
- Кожа: появление плотных безболезненных узелков, сухость, шелушение
- Кровеносные сосуды: хрупкость, увеличение проницаемости сосудистой стенки, васкулиты и тромбоваскулиты. На поздних стадиях присоединяется поражение средних и крупных сосудов
- Сердце: уменьшение сократительной функции сердца, миокардиодистрофия, перикардит. Клинически проявляется нарушению сердечного ритма, слабыми болями в области сердца, патологическими шумам
- Почки: на поздних стадиях развивается амилоидоз (отложение белка — амилоида), гломерулонефрит
- Легкие: пневмонии, плеврит, образование ревматоидных узелков на гортани и плевре, легочная гипертензия
- Печень: гепатоз, амилоидоз, некроз гепатоцитов и, как следствие, цирроз печени.
- Нервная система: различные невропатии с ощущениями жжение, боли. Возможны судороги вплоть до потери сознания
- Пищеварительная система: амилоидоз, атрофические изменения, образование язв, колиты и энтериты.
При обнаружении первых симптомов болезни (утренняя скованность в конечностях, боли в позвоночнике) необходимо пройти обследование у врача-терапевта или врача-ревматолога.
Диагностика ревматоидного артрита позвоночника
Диагностика начальных стадий аутоиммунного заболевания часто затруднительна. С присоединением типичных симптомов болезни, типичной лабораторной и рентгенологической картин, постановка диагноза не вызывает трудностей.
При обнаружении первых симптомов болезни необходимо обратиться к врачу — терапевту, который, в свою очередь, при подозрении на аутоиммунное заболевание, направит к ревматологу. Обязателен осмотр невролога, травматолога, хирурга.
Диагностика при артрите позвоночника складывается из нескольких частей:
1) Лабораторные исследования:
- Общий анализ крови: СОЭ (увеличение свидетельствует о воспалении), лейкоциты (увеличение свидетельствует об иммунных нарушениях ), также смотрят тромбоциты, гемоглобин, эритроциты.
- Биохимический анализ крови: ревматоидные пробы (С-реактивный белок, Ревматоидный фактор и др.), Иммуноглобулины А, М, G, сиаловые кислоты, серомукоид ( маркеры воспаления), также смотрят протеины, АЛТ, АСТ, КФК, КФК-МВ.
Наличие антицетруллиновых антител (тест АЦЦП) является маркером ревматоидного артрита.
- Анализ синовиальной жидкости может указывать на аутоиммунный характер заболевания. Наличие протеиновых комплексов, увеличение количества белка, снижение уровня глюкозы свидетельствует о ревматической природе заболевания. Жидкость при этом желтоватая, мутная с пониженной вязкостью.
2) Инструментальные методы исследования:
- Сцинтиграфия – радиоизотопный метод лечения, позволяющий определить воспалительные процессы в организме.
- Рентгенография – метод выбора, позволяющий определить не только стадию процесса, но и костные деформации: эрозии, остеопороз, анкилоз, наросты. Для определения стадии процесса разработаны специальные методы (по Шарпу, Ларсену).
- Артроскопия – микроскопическое исследование суставов. Данное исследование также позволяет взять материал для гистологического исследования.
- Магнитно-резонансная и компьютерная томография — один из современных методов исследования и определения объема поражения. Позволяет определить стадию, эрозии, наросты.
- Ультразвуковая диагностика – дополнительный метод исследования, позволяющий оценить состояние внутренних органов и распространённость аутоиммунного процесса.
Лечение артрита позвоночника
В лечении артрита позвоночника важную роль играет комплексный подход. Ведь только грамотное сочетание терапии, физических упражнений, массажа позволяет не только остановить болезнь, но и вернуть пациента к полноценному образу жизни.
Для полноценного лечения артрита, помимо использования медикаментов, необходимо придерживаться здорового образа жизни: исключить алкоголь и табакокурение, заниматься лечебно-оздоровительной физкультурой, контролировать вес и придерживаться диеты.
Лечение условно можно разделить на несколько видов:
Консервативное
Общая терапия включает назначение следующих групп препаратов:
- Противовоспалительные средства (диклофенак, мелоксикам, лорноксикам) позволяют снимать боль и уменьшают воспаления.
- Гормональные средства — кортикостероиды (преднизолон, метипред, делагил) применяются в острой фазе заболевания, уменьшают воспалительный процесс.
- Иммуносупрессивные средства (метотрексат, имуран) оказывают противовоспалительно действие, а также ослабляет аутоиммунную атаку на ткани организма.
- Местная терапия (мази, компрессы) применяется для снятия болевых ощущений, уменьшения отека и воспаления. По показаниям также проводится внутрисуставное введение препаратов (дипроспан, гидрокортизон).
Дополнительные методы лечения
С наступлением ремиссии артрита позвоночника рекомендуется проходить курсы массажа, заниматься лечебно — оздоровительной гимнастикой, плаванием, больше бывать на свежем воздухе. Хорошие результаты можно достичь с применением физиопрцедур: лазерная и магнитная терапия, парафиновые ванны, электрофорез, рефлексотерапия.
Лечение артрита народной медициной
Народные методы лечения, в дополнении к традиционной медицине, позволяют снизить болевые ощущения, уменьшить воспаление.
- Жжение и болезненность в спине поможет уменьшить согревающие мази на основе красного перца, горчицы, камфоры и глицерина. Затем втирают содержимое в болезненный участок, накрывают пленкой и укутывают шерстяным платком.
- Компресс с медом обладает противовоспалительной активностью. Для его приготовления нужно смешать сок алоэ, 100 гр. меда и 100 гр. водки. Ингредиенты смешать, намочить марлю и приложить к пораженному артритом отделу позвоночника, оставить на ночь.
- Травяные настои подсолнечника, сельдерея хорошо помогают снять воспаления. Сухие травы заливают кипятком и настаивают в течение 1-2 часов. Принимают отвар 2 раза в день по 100 мл.
Несмотря на широкое применение и эффективность народной медицины, для диагностики и ревматоидного артрита позвоночника необходима консультация терапевта, ревматолога, травматолога. Только специалисты могут назначить грамотную диагностику и оптимальное лечение.
Лечебная гимнастика для позвоночника
Ежедневные занятия гимнастикой в период ремиссии заболевания позволяют улучшить самочувствие, сделать суставы более подвижными и гибкими.
Упражнения на растяжения позвоночника помогают болезненные ощущения, улучшить подвижность и кровообращение в пораженных суставах.
Благоприятное действие оказывают занятия пилатесом, йогой с подбором индивидуальной программы.
Пешие прогулки, бег трусцой, плавание, скандинавская ходьба также благотворно влияют как на пораженный позвоночник, так и на организм в целом. Тренировки 1-2 раза в неделю можно довести до 4-5 разовых занятий.
Вот несколько упражнения, которые позволят уменьшить болезненность и снизят нагрузку на позвоночник:
- Упражнение «лодочка». Лежа на животе, руками обхватываем голеностопный сустав и совершаем покачивания вперед-назад. Совершаем 2 подхода по 15 раз.
- Поза эмбриона. Лежа на спине, обхватываем колени руками и подтягиваем их к груди, отрывая от пола низ спины. «Застываем» в таком положении на 15-20 сек. Совершаем 2 подхода по 10 раз.
- В положении стоя, наклоняясь вперед, стараемся дотронуться ладонями до пола, при этом, не сгибая коленей. Спина должна быть расслаблена. Выполняем упражнение постепенно, без резких движений. Совершаем 3 подхода по 10 раз
- Встаем спиной к стене. Голова, лопатки и ягодицы должны касаться стены. Поднимаем руки и прикладываем тыльную сторону рук к стене на уровне глаз. Затем, сохраняя эту позу, двигаем руки вверх над головой, локти при этом должны быть прижаты к стене, руки держим над головой. После этого принимаем начальное положение. Совершаем 2 подхода по 10 раз.
- Лежа на бок, вытягиваем ноги, тело при этом приподнято, делаем упор на руки. Бедро, которое находится сверху попеременно закидывать вперед-назад. Совершаем 2 подхода по 10 раз.
Прогноз заболевания
Существуют факторы, по которым можно предположить прогноз ревматоидного артрита. Медленное течение болезни, возраст начала заболевания артритом больше 40-45 лет, редкие эпизоды обострения (не больше 1-3 в год) могут свидетельствовать о благоприятном прогнозе заболевания. При условии выполнения всех рекомендаций врача.
Если же обострения болезни возникают часто, ревматоидный артрит перешел на несколько отделов позвоночника, а также другие органы и ткани (сердце, почки, легкие, печень), при этом в лабораторных показателям обнаруживаются высокие цифры воспалительных маркеров, можно сделать вывод о неблагоприятном течении болезни. При этом высока вероятность потери трудоспособности и летального исхода заболевания.
Источник: https://lechsustavov.ru/pozvonochnik/artrit-pozvonochnika.html
Артрит позвоночника: причины, симптомы, лечение
Артрит позвоночника – это воспаление суставных тканей. Развивается приступообразный либо хронический болевой синдром. Отмечается скованность, любые движения причиняют боль.
Артрит развивается на фоне различных болезней – инфекций, дегенеративно-дистрофических изменений позвоночника, травматических воздействий и их осложнений. Чтобы победить артрит, недостаточно использовать различные медикаменты и мази.
Нужно изменить образ жизни – начать больше двигаться, посещать массажные и физиотерапевтические процедуры.
Почему развивается
Артрит не является самостоятельным заболеванием, он всегда развивается на фоне другого патологического процесса или травматического воздействия на позвоночника.
Чаще всего артрит развивается как последствие артроза позвоночника. Одним из факторов развития артроза, в свою очередь, является спондилез – разрастание на краях позвонков острых костных наростов (остеофитов). Происходит это по причине дегенеративно-дистрофических процессов межпозвоночных дисков позвоночника и солевых отложений на позвонках.
- Артроз шейного отдела позвоночника – что это такое?
Отдельные признаки разрушения суставов и хрящей позвоночника можно наблюдать практически у всех людей.
Разрушение хрящевой ткани позвоночника – это нормальный процесс, неизбежный вследствие старение организма и постоянных небольших либо редких, но сильных травматических воздействий.
Разрушаются суставные соединения позвоночника, сопутствующим фактором становится образование костных наростов. Суставы позвоночника при артрите начинают испытывать трение между друг другом, становясь причиной болевого синдрома и воспалительного процесса.
Симптомы
При артрите позвоночника симптомы могут быть очень разнообразными, но в первую очередь все пациенты отмечают боль и скованность. Кроме того, могут наблюдаться следующие проявления:
- Становится хуже после нагрузки на спину, после долгого нахождения в статичных позах;
- Боль приходит медленно, но подолгу не уходит. Иногда наоборот развивается приступами;
- Дискомфортные ощущения отдают в плечи, таз, колени – в зависимости от локализации артрита;
- При локализации в поясничном отделе позвоночника может быть нарушена работа мочевого пузыря и прямой кишки;
- В спине при движениях слышны неприятные звуки: хрустит, трещит, щелкает;
- Появляется ощущение, будто суставы позвоночника трутся друг о друга;
- Затруднена подвижность, в том числе из-за страха боли;
- Может покраснеть кожа в болезненной области;
- Немеет спина, иногда конечности;
- Слабеют руки или ноги (в зависимости от области локализации артрита в позвоночнике).
Разновидности артрита
Артрит позвоночника имеет разнообразные причины и в зависимости от них классифицируется на следующие группы:
- Ревматоидный. Чаще всего этот тип артрита затрагивает шею, в очень редких случаях – поясницу. При артрите шейного отдела люди чаще жалуются на боли не в шее, а в затылке – чувствуется спазм мышц и скованность. Диагностируется легко;
- Травматический. Происходит как осложнение травматического воздействия. Клиническая картина может очень разниться в зависимости от особенностей повреждения;
- Инфекционный. Возникает, если в позвоночный столб проникают инфекционные возбудители. Чаще всего происходит на фоне туберкулеза. Симптоматика включает жар, общую слабость. Болевые ощущения резко усиливаются, если надавить на пораженную область или походить на пяточках. Становится особенно тяжело двигать спиной. Осложнениями могут стать гнойные скопления, абсцессы позвоночника;
- Псориатический. Выступает в случае осложненного псориаза в одном из десяти случаев;
- Анкилозирующий спондилоартрит. Иначе называется болезнью Бехтерева. Аутоиммунное заболевание, имеющее генетическую природу. В позвоночнике больного содержатся клетки, которые при контакте с инфекцией «маскируют» клетки суставов позвоночника под вредоносного возбудителя. В результате организм направляет собственную иммунную систему против своих же клеток. Хрящевые ткани погибают, и на их месте активно вырастает костная ткань. Позвоночник пациента превращается в монолитную, неподвижную структуру – как правило, изменяется осанка, человек сгибается. Сопровождается хроническими болями и полной невозможностью двигать туловищем.
Лечение
Лечебные процедуры должны быть регулярными и комплексными. К сожалению, нельзя восстановить состояние хрящевой ткани. Можно только замедлить необратимое течение негативных изменений. А также снять мешающую жить симптоматику. Но все это возможно, только если пациент действует в соответствии с рекомендациями врача.
Причем одних медикаментов будет недостаточно для того, чтобы остановить развитие артрита позвоночника. Понадобится изменить образ жизни. Больше двигаться, отказаться от вредной пищи и привычек, посещать лечебные процедуры, такие как физиотерапия и массаж.
Медикаментозное
Как уже сказано, для того, чтобы бороться с артритом, потребуется поменять стиль жизни. Но когда пациента сковывают болевые приступы, и нет возможности нормально двигаться – думать об этом еще рано.
Поэтому, чтобы снять неприятные симптомы и стабилизировать состояние больного, в первую очередь назначаются обезболивающие (Кеторол, Кетанов).
Если боли нестерпимые, врачи могут посоветовать новокаиновую блокаду позвоночника.
Кроме того, так как артрит – это в общем и целом воспалительный процесс, применяются нестероидные противовоспалительные препараты, какие как Диклофенак или Ибупрофен. Их также используют и в виде наружных мазей или гелей.
- Также в зависимости от этиологии могут быть назначены:
- Антибиотики, если причина артрита в инфекционных возбудителях;
- Разогревающие наружные средства;
- Охлаждающие обезболивающие мази или гели;
- Антигистаминные медикаменты, если артрит развился на фоне аллергии;
- Витамины группы В.
В последнее время входят в моду препараты-хондропротекторы. Это новая разработка на фармацевтическом рынке. Изобретатели и продавцы утверждают, что эти комплексы запускают механизмы регенерации хрящевой ткани. Однако не все врачи доверяют этим заявлениям.
Многие считают, что эффект хондропротекторов основан на плацебо и проявляется только на фоне других лечебных мер. Но считают так не все медики, и прибегнуть ли к помощи хондропротекторов – решать только вам вместе с вашим лечащим врачом.
Ортопедические приспособления
Используя воротники, шины или корсеты (в зависимости от пораженной области) вы можете снизить боль, которую причиняет артрит. А также облегчить подвижность в период обострения. Ортопедическое устройство не даст вам сделать резкое движение и вызвать резкую боль. Исчезнут мышечные спазмы.
- Ретролистез позвоночника – что это такое?
Использовать корсет длительное время нельзя – могут атрофироваться мышцы. Поэтому проконсультируйтесь с лечащим врачом перед тем, как использовать такие поддерживающие модели.
Элементарные поддерживающие конструкции, вроде трости, помогут нормально передвигаться, снизят болевой синдром. В период обострения, даже если необходимости в них, можно использовать костыли. Не обращайте внимания на психологический барьер перед ними как атрибутом инвалидности. Если вам тяжело двигаться, они будут иметь и лечебный эффект, растягивая позвоночник.
ЛФК
Хоть двигательная активность и необходима больным артритом позвоночника, во время обострения нужно снизить ее до минимума. Когда придет ремиссия, поговорите с лечащим врачом по поводу возможности занятий ЛФК. Первые сеансы проводите под руководством опытного инструктора, а потом переходите к занятиям в домашних условиях.
Упражнения при артрите делятся на три вида:
- Движения на подвижность позвоночника. Делаются каждый день в качестве утренней разминки, помогают бороться с ощущением скованности, делают суставы более гибкими;
- Укрепляющие мышцы движения. Делаются каждый день, но не подходят в острый период. Когда мышцы становятся крепче, они лучше поддерживают позвоночник. И при нагрузках суставы уже не так сильно травмируют друг друга. Но с этими упражнениями нужно быть очень осторожно – уровень нагрузки должен определять лечащий врач вместе с инструктором;
- Аэробные нагрузки. Делают позвоночный столб выносливее, ускоряют кровообращение. Поначалу будет достаточно двух тренировок по полчаса в неделю. Это и бег трусцой, и велосипедная езда, и упражнения в бассейне.
Приводим список простейших упражнений при артрите позвоночника:
- Висы на перекладине – помогают растянуть позвоночник, освободить суставы от давления;
- Упражнения с доской Евминова;
- Сидя, напрягите мышцы брюшного пресса, давя на ноги, разводите их в стороны;
- Встав на ноги, прикасайтесь кончиками пальцев к ступням, следя за тем, чтобы ноги оставались прямыми;
- Займите горизонтальное положение на спине. Согните ноги в коленном суставе, соединив пятки. Напрягая мышцы, сильно раздвигайте коленные суставы друг от друга;
- Встав на четвереньки, прогибайтесь поясницей то вниз, то вверх. Задерживайтесь в крайней точке на пару секунд. Голова при этом должна направляться в противоположную пояснице сторону;
- Встав ровно и расставив немного ступни, выполняйте плавные повороты телом. Двигаться должен только корпус, в крайней точке плечо должно находиться максимально близко к голове;
- Плавные прогибы в пояснице. Делать нужно по очереди – то встав, то на полу, то усевшись.
| Пожалуйста, оцените статью |
СОВЕТУЮ ПОЧИТАТЬ ЕЩЁ СТАТЬИ ПО ТЕМЕ
Источник: https://pozvonochnik.guru/dorsopatiya/artrit-pozvonochnika.html
Проявления и терапия ревматоидного артрита позвоночника — Позвонок
- Рекомендации ортопеда и ревматолога…
- Ревматоидный артрит
- информация для прочтения
- Рассмотрим подробнее ревматоидный артрит, что это такое, каковы его отличительные характеристики и формы проявления.
Природа возникновения
Ревматический артрит может развиться как у пожилых людей, так и маленьких детей. Точную причину этой патологии до сих пор не установили, но есть предположения относительно природы ее возникновения:
- Аутоиммунные процессы. Это первоочередный фактор, так как наблюдается сбой работы защитных механизмов организма, и он начинает атаковать собственные клетки. Аутоиммунные патологии часто сопровождаются проблемами опорно-двигательного аппарата.
- Инфекция. Воспалительный процесс часто имеет признаки наличия инфекции, но при этом болезнь не является заразной.
- Вирус. Наличие вируса Эпштейн-Барра, герпеса или гепатита увеличивает риск поражения суставов, но не является прямой предпосылкой.
- Генетическая составляющая. Некоторые люди имеют предрасположенность к РА, так как в организме присутствует ген, провоцирующий подобные аномалии.
Болезнь провоцируется аутоиммунной реакцией организма
Важно: также влияние оказывают травмы и хирургические манипуляции, аллергия, ослабленный иммунитет, климатические условия и подобные факторы.
Клинические проявления
На начальном этапе развития ревматоидного артрита симптомы имеют общий характер и не указывают на конкретную патологию. К ним относятся:
- слабость;
- потеря веса;
- головные боли;
- повышение температуры до субфебрильных отметок;
- быстрая утомляемость;
- легкая тошнота.
В дальнейшем начинают проявляться внутрисуставные признаки:
- болевые ощущения разного характера;
- скованность движений, в особенности по утрам;
- мышечный дискомфорт;
- отечность;
- появление уплотнений — ревматоидных узелков;
- деформация сустава.
Характерные ревматоидные узлы
Чаще всего поражаются мелкие суставы, а именно фаланговые сочленения стоп и кистей. Наблюдается симметричность изменений. В дальнейшем возникают внесуставные симптомы, которые касаются всех систем и органов, где присутствует соединительная ткань.
Виды патологии
Существует сложная классификация форм и видов ревматоидного артрита. Симптомы и лечение каждого типа патологии отличаются, поэтому при обследовании пациента важно определить точный диагноз.
По количеству вовлеченных в патологический процесс суставов различают:
- моноартрит;
- олигоартрит;
- полиартрит.
Базовым считается разделение на серопозитивный и серонегативный РА. В первом случае в крови человека присутствует ревматоидный фактор, который стимулирует воспалительный процесс. При негативных результатах анализа ревматоидный артрит имеет лучшие прогнозы, но отличается более продолжительным лечением.
Также выделяют системный ревматоидный артрит. Он отличается присутствием выраженных признаков внесуставного поражения организма. Затронута может быть абсолютно любая система, что делает эту форму болезни весьма опасной.
-передача с Еленой Малышевой о ревматоидном артрите
У детей и подростков может быть диагностирован ювенильный РА. Он может спровоцировать нарушения физического развития, касающиеся не только опорно-двигательного аппарата, но и других систем.
Особыми формами патологии являются следующие:
- Синдром Фелти. Выраженная нейтропения, поражение внутренних органов, увеличение селезенки.
- Болезнь Стилла. Рецидивирующий субфебрилитет, кожная сыпь.
Варианты РА
Стадии и степени активности
Развитие ревматоидного артрита происходит в несколько этапов. Всего выделяют три стадии:
- начальная — до полугода, возникает отечность и воспаление суставной сумки;
- развернутая — до года, соединительная ткань уплотняется, усиливается скованность движений;
- поздняя — более года, происходит деформация сустава и его окостенение, развиваются внесуставные осложнения.
- Важно: на поздних этапах развивается костный анкилоз, когда суставные сочленения деформируются и окончательно срастаются между собой.
- Стадии от начальной до тяжёлой
- Одним из критериев оценки прогрессирования заболевания является вычисление степени его активности по индексу DAS:
- низкая;
- умеренная;
- высокая.
Чем выше активность, тем быстрее развивается патология, охватывая все новые участки.
Читатели часто изучают вместе с этим материалом:
- Как распознать болезнь Стилла у взрослых и детей
- Правильное питание в борьбе с развитием артрита суставов
Источник: https://pozvon0k.ru/proyavleniya-i-terapiya-revmatoidnogo-artrita-pozvonochnika.html
Ревматоидный артрит позвоночника
Ревматоидный артрит позвоночника – это хроническое воспалительное заболевание, характеризующиеся поражением соединительной ткани позвоночника, которая представлена суставными поверхностями между позвонков, хрящевыми прослойками и связочным аппаратом суставов позвоночника.
Заболевание характеризуется также системным поражением организма, т. е кроме суставов позвоночника в патологический процесс вовлекаются кожа, мышцы, кровеносные сосуды, селезенка, легкие, сердце, почки, желудочно-кишечный тракт, глаза, нервная система.
Заболевание распространено на всей территории земного шара, во всех климатических зонах частота встречаемости данной патологии приблизительно одинаковая и составляет от 0,6 до 1,3%. Чаще болеют женщины по сравнению с мужчинами, это соотношение достигает 4:1. Возраст таких больных варьирует от 20 до 50 лет.
Прогноз заболевания складывается из ряда признаков.
Благоприятные признаки:
- мужской пол;
- первые признаки заболевания появляются после 40 лет;
- острое начало воспалительного процесса.
Неблагоприятные признаки:
- заболевание начинается постепенно;
- вовлечение в процесс всех отделов позвоночника;
- выявление в крови высоких цифр воспалительных изменений.
Даже при правильно подобранном и своевременно начатом лечении ревматоидного артрита позвоночника, при наличии неблагоприятных факторов наступает летальный исход.
Причины возникновения ревматоидного артрита позвоночника
Существует несколько теорий, согласно которым развивается данное заболевание:
- нарушение иммунитета человека, вследствие которого происходит дисбаланс защитной системы организма, и клетки, которые вырабатываются для борьбы с вирусами и бактериями начинают уничтожать соединительную ткань в организме здорового человека, этот процесс называется аутоиммунная агрессия;
- наследственная предрасположенность (передача заболевания от больных родителей к детям);
- инфекционные причины, вследствие воздействия ряда вирусов (например, вирус Эпштейна-Барра).
Классификация ревматоидного артрита позвоночника
В зависимости от количества пораженных суставов выделяют:
- моноартрит (поражение одного сустава в позвоночнике);
- олигоартрит (поражение двух суставов);
- полиартрит (поражение больше чем двух суставов).
По лабораторным характеристикам выделяют:
- серонегативный артрит (в крови не регистрируется ревматоидный фактор);
- серопозитивный артрит (в крови регистрируется ревматоидный фактор).
По течению заболевания выделяют:
- быстропрогрессирующее течение;
- медленно прогрессирующее течение.
По степени активности процесса выделяют:
- I – низкую степень;
- II – среднюю степень;
- III – высокую степень;
- Ремиссию.
Стадии по рентгенологическим данным:
- I – вокруг пораженного сустава формируется остеопороз (разрушение костной ткани);
- II – наличие остеопораза и сужение межсуставной щели;
- III – наличие остеопророза, сужения суставной щели и появление узур (эрозий и костных выростов в области пораженных суставов);
- IV – наличие остеопороза, сужение суставной щели, узур и анкилоза (сращение двух костей которые формируют сустав).
По функционированию суставов выделяют:
- O – функциональная способность больного сохранена;
- I – сохранена профессиональная способность;
- II – утрачена профессиональная способность;
- III – утрачена способность к самообслуживанию.
Симптомы ревматоидного артрита позвоночника
Заболевание начинается постепенно с общеклинических проявлений:
Затем постепенно начинают проявляться поражение суставов позвоночника:
- боли в пораженных отделах позвоночника (шейном, грудном, поясничном);
- нарушения двигательной функции (поворотов и наклонов головы, туловища), которое наступает после ночи рано утром, проявляется ощущением скованности в позвоночнике, которая постепенно проходит к обеду, а в тяжелых случаях заболевания, скованность может длиться до вечера;
- интенсивные головные боли, обморочные состояния при поражении в шейном отделе позвоночника;
- одышка, боли при вдохе и выдохе, онемение, покалывание пальцев рук при поражении в грудном отделе позвоночника;
- нарушение работы органов малого таза (стула, мочеиспускания), боли в ягодичной мышце и по задней поверхности бедра, онемение, покалывание пальцев ног при патологическом процессе в пояснично-крестцовом отделе позвоночника.
Поражение органов вне суставов позвоночника:
- Кожа – сухость, утончение кожных покровов, снижение температуры, посинение кистей и стоп. На коже появляются ревматоидные узелки – не болезненные, круглые, плотные образования розовато-желтоватого цвета от 2 мм до 2 см в диаметре.
- Мышцы – боли, а затем со временем атрофия мышц.
- Поражение кровеносных сосудов – сосудистые звездочки на коже, сыпь, кровоизлияния на теле, носовые, маточные кровотечения.
- Селезенка – увеличение размера, болезненность в левом подреберье.
- Анемия – снижение эритроцитов и гемоглобина в крови.
- Поражение легких – боли в грудной клетке, одышка, скопление жидкости в плевральной полости.
- Поражение сердца – боли в области сердца, нарушение ритма сердца.
- Поражение почек – боли в области поясницы, отеки нижних конечностей и лица.
- Поражение желудочно-кишечного тракта – тошнота, рвота, вздутие, боли в животе, желудочные кровотечения.
- Поражение глаз – усиление сосудистого рисунка глаза, кровоизлияния, снижение зрения.
- Поражение нервной системы – чувство жжения, ползанья мурашек, боли по телу. Повышение потоотделения, снижение или повышение температуры тела. Судороги, потеря сознания.
Выявление степени активности ревматоидного артрита позвоночника
| Интенсивность боли (определяется по условной шкале от 0 до 10, где 10 самая интенсивная боль) | 1 – 3 | 4 – 6 | 7 – 10 | |
| Продолжительность утренней скованности в минутах | 15 – 30 | 30 – 60 | До 12 часов | В течении дня |
| Число болезненных суставов | До 3 | 4 — 6 | Более 6 | |
| Число внесуставных органов, которые вовлечены в процесс поражения | 1 – 3 | Более 3х | ||
| Количество гемоглобина в крови, г/л | Более 130, при норме 120 – 150 | 129 – 120 | 119 – 110 | Менее 109 |
| Скорость оседания эритроцитов (СОЭ), мм/ч | Менее 10, при норме 1 – 10 | 11 – 20 | 21 – 40 | Более 40 |
| С-реактивный белок | Менее 1,0, при норме – 0 | 1,1 – 1,5 | 1,6 – 2,0 | Более 2х |
Диагностика ревматоидного артрита позвоночника
- Общий анализ крови.
- Общий анализ мочи.
- Глюкоза крови.
- Биохимические исследования (общий и прямой билирубин, общий белок, и его фракци, уровень трансаминаз – АЛТ, АСТ, щелочная фосфатаза, тимоловая проба, мочевина, креатинин).
- Исследование белковых фракций (протеинограмма).
- Ревматологические пробы (ревматоидный фактор, С-реактивный белок, фибриноген).
- Исследование сыворотки крови (иммуноглобулины А, М, G).
- Инструментальные исследования:
- Осмотр специалистов:
- терапевта;
- невропатолога;
- травматолога;
- ревматолога.
Лечение ревматоидного артрита позвоночника
Нестероидные противовоспалительные препараты:
- диклофенак (диклоберл, диклак) по 3,0 мл внутримышечно 1 раз в сутки – утром, в течении 7 — 10 дней;
- мелоксикам (мовалис, ревмоксикам) по 1,5 мл внутримышечно 1 раз в сутки – утром, в течении 7 — 10 дней;
- лорноксикам (ксефокам) 16 мг внутримышечно 1 раз в сутки – утром, в течении 7 — 10 дней.
Инъекционные препараты сочетают с приемом таблетированных форм:
- ибупрофен (имет, ибуфен) 200 мг 1 таблетка вечером;
- нимесулид (нимид, найз) 200 мг 1 таблетка или пакетик вечером;
- диклофенак (диклоберл, диклак) 75 мг 1 капсула вечером.
Гормональные препараты:
- преднизолон 30 – 40 мг/ в сутки;
- целестон по 2 – 4 мг в сутки;
- метипред 1000 мг на 150 мл изотонического раствора натрия хлорида внутривенно капельно 3 дня подряд.
Препараты хинолинового ряда:
- делагил в ампулах по 5 мл 5% раствора, в таблетках по 0,25г. Препарат вводят внутримышечно или в виде таблеток 2 раза в сутки в течении 14 дней. Затем по 1 таблетке назначают на длительное время.
- плаквенил таблетки по 0,2 г 1 таблетка 2 раза в сутки 10 – 14 дней с переходом на однократный прием в течении длительного времени.
Препараты золота:
- кризалон 2,0 мл 5% суспензии, в 1 мл препарата содержится 17 мг золота. Вводится внутримышечно по 8,5мл 1 раз в неделю, а затем по 1 – 2мл 1 раз в 2 – 4 недели. Курс лечения 5 – 10 лет.
- тауредон – ампулы по 0,5, 10, 20, 50 мг. Препарат вводят внутримышечно 2 раза в неделю, начальная доза 10мг, через каждый месяц дозу поднимают на 10 мг. При наличии положительного эффекта дозу начинают снижать и затем полностью прекращают прием препарата.
Цитостатические иммунодепрессанты:
- метотрексат в дозе 7,5 мг 1 раз в неделю;
- азатиопри, имуран в дозе 150 мг в сутки до получения положительного лечебного эффекта, затем дозу снижают до 50 мг в сутки.
Сульфаниламидные препараты (сульфасалазин, салазодин) по 1,0 г в сутки.
Местное лечение
- Внутрисуставное введение препаратов:
- дипроспан по 0,5 мл 3 – 4 введения;
- гидрокартизон по 5 мг 4 – 5 введений.
- Апликации на область пораженного позвоночника с анальгином, гепарином, эуфилином ежедневно по 25 – 30 минут.
Курс процедур 8 – 10 дней;
- Ультрафиолетовое облучение пораженных позвонков;
- Магнитотерапия;
- Наложение парафина.
Осложнения ревматоидного артрита позвоночника
- косметические дефекты на коже;
- полная утрата двигательной функции позвоночника;
- сердечно-сосудистая недостаточность;
- легочная недостаточность;
- почечная недостаточность;
- полная потеря зрения.
Профилактика ревматоидного артрита позвоночника
На данном этапе изучения данного заболевания меры профилактики не разработаны.
Источник: http://spinomed.ru/bolezni/revmatoidniy-artrit-pozvonochnika
Причины симптомы и лечение артрита позвоночника
Патологический процесс начинается в затылочной области, появляются боли, отдающие в глаза и уши. Симптомы патологического процесса:
- головокружение;
- ощущение дискомфорта в руках и плечах;
- появление покалывания и чувства онемения на задней поверхности шеи.
Со временем развивается атрофия мышц.
Если процесс распространяется на грудной отдел позвоночника, возникают боли по типу межреберной невралгии, нарушение походки, появляются проблемы с мочеиспусканием.
Нередко развивается спастическое сокращение мышц на руках. Поражение шейного отдела позвоночника сопровождается болью, усиливающейся при физической нагрузке.
На начальной стадии воспалительного процесса неприятные ощущения появляются периодически и быстро проходят. Ревматоидный артрит позвоночника характеризуется постепенным нарастанием болевых нарушений, не исчезающих после отдыха, часто усиливающихся в ночное время.
Наличие сопутствующей патологии ухудшает состояние человека. Чем больше появляется изменений в шейном отделе позвоночника, которые затрагивают нервы и сосуды, тем сильнее степень заболевания. Особенно страдает затылочный нерв, который поражается при воспалении шейных позвонков.
С течением времени пациент становится неподвижен.
Лечение обострения боли проводят в несколько этапов. Пациенту надежно фиксируют позвоночник, представляют постель с жестким матрацем. Назначают проведение тепловых процедур, внутримышечных инъекции анальгетиков. При появлении жгучей боли вводят следующие препараты:
- Анальгин;
- Реопирин;
- Вольтарен.
Рекомендуется использовать лекарственные средства:
- перцовый пластырь;
- Капсикам;
- Финалгон.
Пациенту назначают инъекции витаминов группы В.
В случае прогрессирования болезни проводят обмен плазмы в течение 2 недель. Принимают иммуносупрессоры:
- Азатиоприн,
- Метилпреднизолон.
Лечение должно быть интенсивным в периоды обострения и ремиссии болезни. Пациенту назначают антигистаминные средства и антидепрессанты. При тазовых расстройствах помогают массаж, лечебная гимнастика.
Лечение анкилозирующего спондилоартрита длительное. Врач назначает нестероидные противовоспалительные препараты:
- Вобэнзим;
- Найз;
- Ортофен;
- Индометацин;
- Напроксен;
- Ибупрофен.
Традиционными лекарствами для лечения при поражении внутренних органов являются кортикостероиды. Их вводят в полость суставной сумки. Неэффективны для терапии препараты золота, иммунодепрессанты. Лечить заболевание можно с помощью физиотерапевтических процедур и массажа.
Особое внимание уделяют разработке подвижности суставов. Больному рекомендуют занятия восстановительной физкультурой. Упражнения выполняют 2 раза в сутки в течение 30 минут. Улучшение наступает через 2-3 недели лечения. Однако стойкий эффект может быть достигнут лишь в случае их регулярного выполнения (в течение 8–12 месяцев).
Лечение на начальной стадии болезни для предупреждения искривления позвоночника включает ходьбу на лыжах и плавание. Пациенту противопоказан бег, прыжки, пребывание в холодном и сыром помещении. Во время обострения патологического процесса упражнения выполняют лежа на животе или стоя на четвереньках.
По месту локализации выделяют:
- шейный артрит;
- грудной (встречается нечасто);
- пояснично-крестцовый или поясничный.
Этиологически различают:
- артрит на фоне артроза, о котором преимущественно мы и говорим;
- ревматоидный артрит (аутоиммунное заболевание);
- посттравматический;
- подагрический;
- инфекционный;
- септический;
- ювенильный;
- псориатический (осложнение псориаза);
- анкилозирующий спондилоартрит (болезнь Бехтерева).
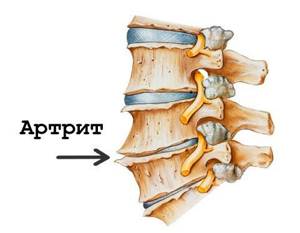
На средней картинке показано воспаление фасеточных суставов при болезни Бехтерева.
По времени возникновения различают первичный и вторичный артрит (то есть возникающий на фоне разных болезней).
По форме выделяют острый артрит (протекает с сильной болью, отёком, повышением температуры, возникает часто как осложнение инфекционных заболеваний) и хронический (развивается длительно, возникает скованность позвоночника, боли чаще мучают утром, вечером).
По количеству поражённых суставов:
- моноартрит – воспалён один сустав;
- олигоартрит – два сустава;
- полиартрит – поражено много суставов.
Прежде чем принимать решение о лечении, следует учитывать образ жизни пациента, тяжесть боли и историю заболевания. К лечению артрита следует подходить ответственно. Также необходимо рассмотреть возможные последствия и взаимодействие препаратов, витаминов и добавок. Лечение артрита сопровождается применением медикаментов. Актуальные препараты:
- Анальгетики — обезболивающие средства, такие как «Ацетаминофен». Имеют относительно небольшое количество побочных эффектов, снимают боль, но не уменьшают отечность. Лечение анальгетиками назначают на первой стадии заболевания.
- НПВС. Противовоспалительные препараты контролируют умеренную и сильную боль, уменьшают воспаление и отек. Представители НПВС: «Аспирин», «Адвил», «Напроксен», ингибиторы COX-2.
- Актуальные анальгетики. Кремы содержать зимний экстракт и эвкалипт. Они стимулируют нервные окончания и отвлекают мозг от боли в позвоночнике. Известные бренды: «Bengay», «Icy-Hot» и «Zostrix». Большинство из них можно использовать в комбинации с оральными обезболивающими средствами.
- Актуальные НПВС наносят непосредственно на больной участок. Препараты содержат диклофенак, признаны эффективными при лечении изолированной боли. Перечень: «Вольтарен», «Флектор». Актуальные лекарства являются хорошим выбором для пациентов с диагнозом «артрит позвоночника», которые хотят минимизировать желудочно-кишечные побочные эффекты.
- Лечение легкими наркотическими болеутоляющими средствами. Наркотические препараты эффективны для уменьшения боли, но могут вызывать привыкание и поэтому часто не назначаются.
- Мышечные релаксанты. Препараты назначают временно, если больной артритом позвоночника страдает от мышечных спазмов.
Некоторым пациентам назначают проведение инъекций. Они бывают двух типов: кортикостероиды и гиалуроновая кислота. Стероиды уменьшают отечность, снимают боль. Гиалуроновая кислота имитирует вязкую синовиальную жидкость.
Артродез выполняют при трении тел позвонков. Операция подразумевает соединение нескольких позвонков для устранения возможности их дальнейшего смещения. Между позвонками ставят трансплантат, который закрепляют винтами или другим оборудованием. Такая операция уменьшает гибкость позвоночника и может оказывать большее давление на окружающие ткани и фасеточные суставы.
Источник: https://sustaw.top/artrit/prichiny-simptomy-lechenie-artrita-pozvonochnika.html
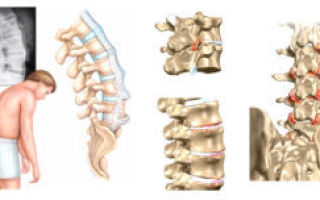
 Ревматоидный артрит относится к числу самых распространённых аутоиммунных заболеваний, которые плохо поддаются лечению и ведут к постепенной утрате физической активности и потере трудоспособности. Несмотря на то, что своевременная диагностика и начатое лечение помогает уменьшить дегенеративные изменения в суставах, вопрос об излечимости болезни до сих пор остро стоит в современной медицине. Артрит позвоночника при этом одно из самых тяжелых ревматических болезней, т.к. клинические проявления начинаются уже на запущенных стадиях болезни.
Ревматоидный артрит относится к числу самых распространённых аутоиммунных заболеваний, которые плохо поддаются лечению и ведут к постепенной утрате физической активности и потере трудоспособности. Несмотря на то, что своевременная диагностика и начатое лечение помогает уменьшить дегенеративные изменения в суставах, вопрос об излечимости болезни до сих пор остро стоит в современной медицине. Артрит позвоночника при этом одно из самых тяжелых ревматических болезней, т.к. клинические проявления начинаются уже на запущенных стадиях болезни.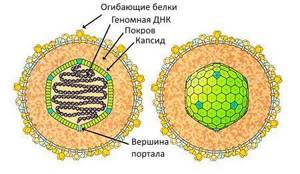 Структура вируса Эпштейна-Барра
Структура вируса Эпштейна-Барра