Рак шейки матки встречается достаточно часто, занимая среди всех гинекологических онкозаболеваний второе место после рака тела матки.
В нижней части матки находится шейка, которая соединяет ее и влагалище (родовой канал). Первые изменения в этой части матки, которые в последующем могут перерасти в рак, часто возникают в возрасте 20–30 лет.
Этот вид онкологии считается медленно прогрессирующим. 45-50 лет – таков средний возраст женщин, которым поставлен диагноз «рак шейки матки». Лечение, начатое вовремя, позволяет предотвратить развитие болезни.
9 из 10 случаев рака шейки матки – плоскоклеточный. Он развивается из плоскоклеточных клеток в той части шейки матки, которая ближе всего к влагалищу. Еще один вид рака шейки матки – аденокарциномы, которые развиваются в железистых клетках наиболее близкой к матке части.
Следует знать, что раку шейки матки предшествуют доброкачественные и предраковые процессы.
К доброкачественным изменениям относятся:
- простая эктопия;
- эндоцервикоз;
- лейкоплакия;
- эндометриоз;
- рубцовая деформация шейки матки и др.
К предраковым — дисплазия шейки матки различной степени тяжести.
Статистика
Согласно статистическим данным, заболеваемость данным видом онкологии год от года снижается.
В европейском списке распространенных женских онкоболезней рак шейки матки на 7-м месте, в России – на 5-м. В мире этот недуг занимает четвертое место среди женских онкологических заболеваний.
В 2018 году, по оценкам экспертов, 570 000 новых случаев составляют 6,6% всех случаев рака среди женщин.
Примерно 90% случаев смерти от рака шейки матки произошло в странах с низким и средним уровнем дохода.
В странах с развитым уровнем экономики благодаря раннему проведению скрининга и вакцинации от вируса папилломы человека процент заболеваемости ниже – примерно 3,8%. В США с 1980 года она снизилась на 45%.
В странах Восточной Европы – показатели заболеваемости выше.
В начале XXI-го века произошло некоторое увеличение процента больных, у которых выявлена IV стадия злокачественного поражения шейки матки, – от 37,1 до 47,3.
В возрасте до 30–35 лет болезнь встречается довольно редко. Группа риска – женщины от 35 до 55 лет. Лишь в 20% случаев женщинам после 65-ти ставится диагноз «рак шейки матки». Лечение и прогноз выживаемости зависят от своевременности посещения врача и раннего обнаружения болезни.
В случае раннего выявления онкологии 92% больных живут от 5 лет и больше.
Факторы риска
Большинство случаев рака шейки матки вызвано продолжительной инфекцией одним из вирусов папилломы человека (ВПЧ). ВПЧ-инфекция очень распространена, и у большинства людей с ВПЧ-инфекцией рак не развивается. Существует более 100 типов ВПЧ, и только определенные типы связаны с раком.
Свою роль в возникновении рака шейки матки играют следующие факторы:
- курение
- наличие нескольких сексуальных партнеров
- ослабление иммунной системы (пациентка после пересадки органов, ВИЧ-положительная и пр.)
- прошлая или текущая хламидийная инфекция, а также если были/есть другие инфекции, передающиеся половым путем (ИППП)
- избыточный вес
- наличие трех или более доношенных беременностей
- долгий прием (пять и более лет) пероральных контрацептивов (противозачаточных таблеток)
- наличие первой доношенной беременности до 17 лет
- ранняя половая жизнь
- низкий социальный статус
- семейная предрасположенность к онкологическим заболеваниям и, в частности, к раку шейки матки
Симптомы
На ранней стадии каких-либо заметных изменений в состоянии человека рак шейки матки может не вызывать. Признаки болезни обычно проявляются тогда, когда раковые клетки начнут прорастать через верхний слой шейки в близлежащие ткани под ней.
Обратиться к врачу необходимо, если женщину стали чаще беспокоить:
- аномальное кровотечение
- более длинные или тяжелые, чем обычно, менструации
- болезненность мочеиспускания
- кровотечение после менопаузы
- боль при половом акте
- кровотечение после секса
- болевые ощущения в малом тазу
- вагинальный дискомфорт
- кровотечение или пятнистость между периодами
- другие аномальные выделения из влагалища, необычные по количеству, цвету, консистенции или запаху
Заболевание может сопровождаться быстрой потерей веса, утомляемостью, частотой мочеиспускания, ощущением трудно определяемого дискомфорта, слабостью, анемией, потерей аппетита, небольшой длительной держащейся температурой в пределах 37,0 – 37,5°С, повышением в крови СОЭ, отеком одной или обеих ног.
Важно отметить, что все перечисленные выше симптомы для рака шейки матки не являются специфическими. Их могут вызвать различные состояния.
Диагностика рака шейки матки
Одним из самых важных методов раннего выявления любой женской болезни является регулярность гинекологического осмотра. Так как клинические проявления предраковых и фоновых заболеваний не ярко выражены, обнаружить изменения поможет дифференциальная диагностика рака шейки матки, включающая:
- цитологический скрининг
- визуальный осмотр половых органов
- кольпоскопию
- бактериоскопическое/бактериологическое исследование
- прицельную биопсию шейки матки
- биопсия ткани из вызывающих подозрение участков шейки матки
- выскабливание (соскоб) шеечного канала
- обследование на инфекции, передаваемые половым путем
Цитологический скрининг – это исследование мазков, помогающее выявить начинающийся патологический процесс.
Кольпоскопия – основной диагностический метод. При необходимости его дополняют манипуляциями (биопсией, цитологией мазков, обработкой шейки уксусной кислотой для обнаружения плоских кондилом, выскабливанием цервикального (шеечного) канала и пр.).
Предраковые поражения в шейке матки можно лечить при помощи криохирургии, прижигания либо лазерной хирургии. При подозрении на онкологию во время перечисленных манипуляций делают биопсию, чтобы определить степень поражения органа и стадию рака.
Биопсия шейки матки – это хирургическая процедура, при которой небольшое количество эпителия берется из шейки. Этот метод забора ткани используют обычно проводят после того, как во время обычного обследования гинеколог обнаружил какую-либо аномалию. Биопсия может показать на присутствие вируса папилломы человека (ВПЧ) или предраковых клеток, или рака шейки матки.
При мониторинге эпителия шейки используют и такие методы диагностики, как:
- оптическая когерентная томография
- УЗИ
- флуоресцентная спектроскопия
- ирригоскопия
- рентгенография лёгких
- ректоскопия
- МРТ
- урография
- цистоскопия
- ПЭТ КТ
- использование опухолевого маркера SCC
- КТ
Лечение рака шейки матки
Лечение зависит от многих факторов, в том числе и от стадии злокачественного новообразования. Распространенные методы лечения – хирургия, лучевая терапия, химиотерапия, таргетная терапия. К участию в них могут быть привлечены разные специалисты, в том числе:
- гинеколог-онколог – врач, который специализируется на лечении рака женских половых органов, в том числе операции по его удалению
- радиационный онколог – врач, который использует радиацию для лечения различных видов онкологии
- медицинский онколог – специалист по применению химиотерапии, других медицинских методов лечения
Рак шейки матки: стадии и лечение
Стадия отражает степень, в которой распространилась болезнь.
- В нулевой стадии на поверхности шейки матки есть предраковые клетки
- При первой – опухоль в шейке матки, но может прорасти в матку, находящиеся рядом лимфоузлы
- При второй стадии – рак распространился за пределы шейки матки, на верхнюю часть влагалища
- При третьей – опухоль поразила нижнее влагалище, стенки таза, может блокировать мочеточники
- При четвертой стадии рак добрался до прямой кишки или мочевого пузыря, или отдаленных органов
На нулевой стадии онкологии обычно используется хирургия – в качестве единственного и самостоятельного терапевтического подхода. Предраковые клетки удаляются под местной анестезией.
Лечение рака шейки матки 2 стадии (и иногда 1-й) проводится комбинированно: облучение с хирургическим вмешательством. Лучевую терапию используют после операции, если врач считает, что в организме могут присутствовать раковые клетки. Облучение может также снизить риск возвращения опухоли.
При распространении рака за пределы шейки матки, как правило, хирургию уже не применяют. Лечение рака шейки матки 3 стадии требует более обширного лечения, которое обычно включает радиационную терапию либо комбинацию ее с химиотерапией.
На 4-й стадии рака применяются лучевую и паллиативная терапию.
Хирургическое лечение
Распространенный метод лечения рака шейки матки, когда злокачественные клетки находятся в пределах этого органа.
Существует три основных типа оперативного вмешательства при данном виде онкологии:
- Удаление шейки матки, окружающих ее тканей и верхней части влагалища. Но матка остается.
- Удаление шейки вместе с маткой. В зависимости от стадии заболевания могут потребоваться удаление яичников, маточных труб.
- Хирургическое лечение рака шейки матки. Во время вмешательства могут быть удалены шейка матки, яичники, влагалище, мочевой пузырь, матка, маточные трубы, прямая кишка.
- Рецидив болезни. Операция предлагается только тогда, когда рак вернулся.
Удаление рака шейки матки может сопровождаться радиационной терапией.
Химиотерапия
Способ лечения, когда используются специальные лекарства для уменьшения либо уничтожения рака. Лекарства могут быть таблетками или препаратами, которые вводятся в вены, а иногда сочетание и тех, и других.
Способ лечения опухоли шейки матки химиотерапией менее изучен. Чаще всего этот метод используют при злокачественном поражении органа либо в случае рецидива болезни, либо при опухоли с метастазами, проникшими в отдаленные участки тела.
Химиотерапия рака шейки матки направлена на облегчение течения болезни или замедление ее развития. Хотя ее можно назначать перорально, чаще всего все препараты, применяемые для лечения, вводятся внутривенно – или непосредственно в вену, или через тонкую трубочку, называемую катетером, который для облегчения инъекций временно вводится в большую вену.
Пациенткам с раком шейки матки часто назначают химиотерапию в сочетании с лучевой.
Лучевая терапия
- Используются высокоэнергетические лучи (похожие на рентгеновские), чтобы убить рак.
- На ранней стадии онкозаболевания может использоваться радиационная терапия – самостоятельно либо в сочетании с хирургией.
- На поздних стадиях болезни лечение комбинируют – облучение объединяют с химиотерапией.
- Лечение рака шейки матки лучевой терапией выполняется тремя методами:
- Дистанционно. Высокоэнергетический внешний луч извне направлен на новообразование в малом тазу. Наружное облучение с помощью дистанционной лучевой терапии проводится на протяжении от одного до полутора месяцев ежедневно.
Длительность, терапевтическая методика зависят от очага опухоли, стадии рака, зоны распространения метастазов и др.
- Расположение рядом со злокачественным образованием (брахитерапия).
Это контактная внутренняя радиационная терапия, при которой радиоактивный имплантат через влагалище вводится внутрь полости шейки поближе к опухоли и остается там на определенное время.
- Радиотерапия с модуляцией интенсивности.
Такое химиолучевое комбинирование (лучевая + химиотерапия в низких дозах) используется при увеличенных лимфоузлах либо определенной форме новообразования в лечении местно-распространенной онкологии. Используют метод лечения и для предотвращения рецидива опухоли.
Прогноз заболевания
Ранняя диагностика, вакцина для профилактики ВПЧ-инфекции, скрининговые тесты, лечение рака шейки матки у женщин имеют решающее значение для снижения уровня смертности. Если новообразование выявлено в нулевой и первой стадии, то процент излечиваемости колеблется от 80 до 100%.
Пятилетняя выживаемость по стадиям рака шейки матки:
- I-я – 80–93%
- II-я – 58–63%
- III-я – 32–35%
- IV-я – 15–16%
Показатели выживаемости основаны на обследованиях больших групп пациентов. Другие факторы, например, общее состояние здоровья, реакция рака на лечение и т. п., могут повлиять на прогноз для конкретного пациента.
Прейскурант цен
* Примечание: Цены указаны для иностранных граждан. Граждане Республики Беларусь могут получить медицинские услуги без взимания платы. Подробнее …
*Цены в бел. руб. *Ознакомиться со всеми видами услуг и точными ценами можно на странице
| Широкая локальная эксцизия опухоли вульвы | 466 |
| Широкая локальная эксцизия опухоли влагалища | 708 |
| Односторонняя аднексэктомия | 578 |
| Двусторонняя аднексэктомия | 1 025 |
| Двусторонняя аднексэктомия, оментэктомия | 1 156 |
| Двусторонняя аднексэктомия, резекция большого сальника, хирургическое стадирование | 1 268 |
| Подкожная вульвэктомия | 727 |
| Раздельное диагностическое выскабливание | 186 |
| Гистерэктомия без придатков | 1 454 |
| Пангистерэктомия | 1 752 |
| Пангистерэктомия, оментэктомия | 2 181 |
| Пангистерэктомия, тазовая перитонэктомия, оментэктомия | 4 362 |
| Операция Вертгейма (пангистерэктомия с тазовой лимфаденэктомией) | 3 206 |
| Операция Вертгейма с оментэктомией | 3 486 |
| Операция Вертгейма (пангистерэктомия с тазовой лимфаденэктомией) с забрюшинной лимфаденэктомией | 4 362 |
| Вульвэктомия с бедренно-паховой лимфаденэктомией через раздельные разрезы | 3 095 |
| Вульвэктомия с бедренно-пахово-подвздошной лимфаденэктомией через раздельные разрезы | 3 542 |
| Моноблочная вульвэктомия с двусторонней бедренно-паховой лимфаденэктомией с пластикой вульвы комбинированным способом | 4 921 |
| Вульвэктомия с бедренно-паховой лимфаденэктомией через раздельные разрезы и пластикой вульвы двусторонними островковыми нижне-ягодичными лоскутами | 4 921 |
| Вульвэктомия с бедренно-паховой лимфаденэктомией через раздельные разрезы и пластикой вульвы TRAM-лоскутом | 4 940 |
| Операция Штурмдорфа | 1 025 |
| Ножевая биопсия шейки матки | 130 |
Публикации в СМИ
Рак шейки матки — инвазивный процесс, начинающийся обычно в месте перехода многослойного плоского эпителия в однослойный цилиндрический и представленный либо многослойным плоским, либо железистым эпителием. Рак шейки матки — одна из основных причин смерти от онкологических болезней, несмотря на снижение частоты этого заболевания за последние 30 лет на 50%.
Статистические данные • Заболеваемость: 15,9 на 100 000 женского населения в 2001 г • Преобладающий возраст •• Инвазивный рак шейки матки наиболее часто обнаруживают в возрасте 40–50 лет •• До 30 и после 70 лет первичный рак шейки матки выявляют приблизительно у 7 и 16% женщин соответственно.
Факторы риска • Инфицирование вирусом ВПЧ, ВПГ второго типа (ВПГ-2), ВИЧ • Курение • Воздействие диэтилстильбэстрола во внутриутробном периоде • Раннее начало половой жизни • Большое количество сексуальных партнёров • Ранние первые роды • Венерические заболевания • Приём пероральных контрацептивов.
Патоморфология • Наиболее часто встречают инвазивный плоскоклеточный рак (80–85%) • Второе место по частоте занимает инвазивная аденокарцинома (15–20%) • Реже диагностируют мелкоклеточный рак, бородавчатый рак, лимфому.
Клиническая картина • Нерегулярные спонтанные влагалищные кровотечения • При распространённом местном поражении возникают зловонные кровянистые выделения и тупые боли в низу живота • Влагалищные кровотечения после полового сношения • Диспареуния • Гематурия • Ректальные кровотечения • Увеличение шейки матки.
Классификация
• По системе TNM •• Tis — рак in situ •• Т1 — рак шейки матки, ограниченный (распространение на тело не учитывается) •• T1a — инвазивная карцинома, диагностируемая только микроскопически ••• T1a1 — инвазия стромы не более 3,0 мм в глубину и до 7,0 мм по горизонтали ••• T1a2 — инвазия в строму не более 5,0 мм, горизонтальное распространение до 7,0 мм •• T1b — клинически видимая опухоль, ограниченная шейкой матки, либо микроскопическая опухоль больше Т1а2 ••• T1b1 — клинически определяемая опухоль до 4,0 см в наибольшем измерении ••• T1b2 — клинически определяемая опухоль более 4,0 см в наибольшем измерении • Т2 — опухоль выходит за пределы матки, но без прорастания стенки таза или нижней трети влагалища •• T2a — без инвазии параметрия •• T2b — с инвазией параметрия • Т3 — рак шейки матки с распространением на стенку таза и/или вовлечением нижней трети влагалища, и/или приводит к гидронефрозу, или нефункционирующей почке •• T3a — опухоль прорастает нижнюю треть влагалища, но не распространяется на стенку таза •• T3b — опухоль распространяется на стенку таза и/или приводит к гидронефрозу, или нефункционирующей почке • Т4 — опухоль вовлекает слизистую оболочку мочевого пузыря или прямой кишки и/или распространяется за пределы малого таза (наличие буллёзного отёка не свидетельствует о категории опухоли, как Т4) •• Регионарные лимфатические узлы •• N1 — метастазы в регионарных лимфатических узлах • Отдалённые метастазы M1 — есть отдалённые метастазы.
• Группировка по стадиям •• Стадия 0: TisN0M0 •• Стадия IА1: T1a1N0M0 •• Стадия IA2: T1a2N0M0 •• Стадия IB1: T1b1N0M0 •• Стадия IB2: T1b2N0M0 •• Стадия IIA: T2aN0M0 •• Стадия IIB: T2bN0M0 •• Стадия IIIA: T3aN0M0 •• Стадия IIIB: ••• T1N1M0 ••• T2N1M0 ••• T3aN1M0 ••• T3bN0–1M0 •• Стадия IV A: T4N0–1M0 •• Стадия IV B: T0–4N0–1M1.
Лабораторные исследования • ОАК (возможна анемия вследствие хронической кровопотери) • Содержание креатинина в сыворотке крови (возможна обструкция мочевых путей) • Функциональные пробы печени (возможно метастазирование) • Мазки по Папаниколау. Специальные исследования • Кольпоскопия включает исследование зоны трансформации и границы плоского и цилиндрического эпителиев при 7,5–30-кратном увеличении после аппликации 3–5% р-ра уксусной кислоты • Выскабливание канала шейки матки проводят в сочетании с кольпоскопией для исключения дисплазии, не выявляемой при кольпоскопии • Биопсия шейки матки. Кусочек должен быть достаточных размеров, чтобы присутствовала строма шейки матки, что необходимо для определения степени инвазии • Цервикальную коническую биопсию используют при начальной степени инвазии или для уточнения глубины поражения • Обследование перед лечением при гистологически подтверждённом инвазивном раке шейки матки направлено на исследование известных путей распространения (прямое распространение, вовлечение лимфатических сосудов или гематогенное распространение) •• Обязательные исследования ••• Рентгенография органов грудной клетки ••• Внутривенная пиелография ••• Ирригография ••• Цистоскопия и ректороманоскопия под анестезией •• Необязательные исследования включают КТ, МРТ, лимфангиографию, биопсию опухоли тонкой иглой.
Дифференциальная диагностика • Цервицит выраженной степени • Полип шейки матки • Рак эндометрия с распространением на шейку матки • Метастатическое поражение, включая хориокарциному.
ЛЕЧЕНИЕ
Тактика ведения зависит от возраста больной, общего состояния и клинической стадии рака.
• Дисплазии и карциномы in situ лечат хирургическим путём: • В IA стадии: •• При микроинвазии (до 1 мм) молодым женщинам возможно выполнение широкой и высокой конизации •• При инвазии до 3 мм (Т1а1) — экстирпация матки (до 45 лет — без придатков) •• При инвазии 3–5 мм (Т1а2) — расширенная экстирпация матки с придатками •• В возрасте старше 50 лет, при локализации в цервикальном канале, распространённом анапластическом варианте, сочетании с миомой матки или опухолями придатков, рецидиве после предыдущих операций, показано выполнение экстирпации матки. При противопоказаниях к операции проводят внутриполостную лучевую терапию. • В стадиях IВ–IIА женщинам репродуктивного возраста проводят комбинированное лечение (операция Вертгайма и лучевая терапия). • В стадии IIВ и более, а также при менее распространённых опухолях и наличии противопоказаний к операции, методом выбора является сочетанная лучевая терапия. • Полихимиотерапия дополняет лечение больных в IV стадии (параллельно с лучевой терапией).
• Рецидивы •• Если процесс локализованный, проводят частичную или тотальную тазовую экзентерацию (удаление единым блоком матки, шейки матки, влагалища, параметрия, мочевого пузыря и прямой кишки) •• При наличии отдалённых метастазов больные обычно получают химиотерапию. Лучевую терапию можно использовать для паллиативного лечения болезненных метастазов.
Лекарственная терапия • Для усиления эффекта лучевой терапии •• Фторурацил •• Гидроксикарбамид •• Цисплатин • При рецидивировании и метастазировании •• Блеомицин •• Этопозид •• Цисплатин или карбоплатин •• Ифосфамид • Для профилактики и снятия тошноты и рвоты — ондансетрон, метоклопрамид.
Наблюдение • Во время лечения — физикальный осмотр и мазки по Папаниколау • После лечения — периодические посещения врача для обследования органов малого таза и взятия мазка по Папаниколау; также исследования включают рентгенографию органов грудной клетки и внутривенную пиелографию •• В течение первого года — каждые 3 мес •• Затем в течение 5 лет — каждые 6 мес •• Через 5 лет контроль осуществляют ежегодно • Подозрительные признаки и симптомы •• Хроническое воспаление шейки матки •• Необъяснимое уменьшение массы тела •• Отёк нижней конечности с одной стороны •• Боль в низу живота или в проекции седалищного нерва •• Слизисто-кровянистые выделения из влагалища •• Прогрессирующая обструкция мочеточников •• Увеличение надключичных лимфатических узлов •• Устойчивый кашель или кровохарканье.
Профилактика • Исследование мазков по Папаниколау •• Регулярные обследования следует начинать с началом половой жизни •• При наличии факторов высокого риска обследование проводят ежегодно •• При низком риске развития опухоли и при двух последовательных отрицательных результатах мазка по Папаниколау обследование можно проводить через каждые 2 года • Отказ от курения • Профилактика ЗППП.
Осложнения • Фистула в уретру (менее 2% случаев при лечении) • Гидронефроз • Уремия.
Течение и прогноз • 5-летняя выживаемость после хирургического лечения •• Стадия IБ — 84% •• Стадия IIА — 52% • 5-летняя выживаемость после лучевой терапии •• Стадия IБ — 85% •• Стадия IIА — 80% •• Стадия IIБ — 67% •• Стадия IIIА — 45% •• Стадия IIIБ — 33% •• Стадия IVА — 14% • Локально ограниченные рецидивы. 25% больных, первоначально подвергшихся хирургическому лечению, могут быть избавлены от рецидива заболевания при помощи лучевой терапии тазовых органов • Метастатические рецидивы. Случаи излечения исключительно редки, а лечебный эффект индивидуален и непродолжителен.
Сопутствующая патология • Рак in situ и инвазивный рак влагалища • Рак in situ и инвазивный рак вульвы • Бородавки.
Особенности при беременности. Рак шейки матки у беременных встречают в 1% всех случаев рака этой локализации • Рак in situ. Лечение откладывают до родоразрешения (можно провести через естественные родовые пути) • Инвазивный рак •• I триместр — радикальная гистерэктомия или лучевая терапия после прерывания беременности •• II триместр — плод удаляют путём гистеротомии, затем проводят лучевую терапию или хирургическое лечение •• III триместр — лечение откладывают до достижения жизнеспособности плода. Роды через естественные пути противопоказаны.
МКБ-10 • C53 Злокачественное новообразование шейки матки • D06 Карцинома in situ шейки матки
Рак шейки матки
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Рак шейки матки: причины появления, симптомы, диагностика и способы лечения.
Определение
Рак шейки матки (РШМ) — это заболевание женской репродуктивной системы, характеризующееся развитием на шейке матки злокачественной опухоли, прорастающей из слизистой оболочки шейки матки (цервикального канала или эктоцервикса).
Шейка матки – это мышечно-соединительнотканный орган, покрытый эпителиальной тканью, который соединяет влагалище с телом матки, и представляющий собой полый цилиндр размером 2-6 см.
Его нормальное функционирование влияет на сексуальную жизнь, способность к зачатию, протекание беременности и нормальные роды.
Шейка матки состоит из плотной мышечной ткани, которая расслабляется к моменту овуляции, чтобы сперматозоиды свободно проникли к яйцеклетке, и плотно смыкается во время беременности, чтобы ребенок не родился раньше времени.
На сегодняшний день РШМ входит в пятерку самых распространенных онкологических заболеваний и занимает 5-е место среди поражений женской половой сферы. В России ежегодно выявляется около 18 000 новых случаев, причем до 40% патологический процесс определяется на поздних (III–IV) стадиях заболевания. В последние годы в нашей стране отчетливо выражена тенденция роста заболеваемости РШМ у женщин моложе 35 лет.
Причины появления рака шейки матки
Развитие рака шейки матки не связано с наличием известных наследственных синдромов. Врачи считают основной причиной заболевания вирус папилломы человека (ВПЧ) онкогенных генотипов.
В России у большинства пациенток с РШМ обнаруживаются преимущественно вирусы 16 и/или 18 типов. ВПЧ привносит свои гены в строение клеток ДНК, они перестают созревать и могут активно делиться. В результате на месте мутировавшей клетки появляется злокачественная опухоль. Со временем она увеличивается и метастазирует. В качестве факторов риска развития данной патологии рассматриваются:
- раннее начало половой жизни;
- беспорядочная смена сексуальных партнеров;
- отказ от барьерных контрацептивов;
- длительное применение гормональной контрацепции;
- иммуносупрессивная терапия при аутоиммунных заболеваниях и лечении онкологических заболеваний других локализаций;
- инфекции, передающиеся половым путем: генитальный герпес, ВИЧ, хламидиоз;
- длительная зависимость от курения.
Наибольший процент инфицирования и, соответственно, заболеваемости РШМ наблюдается среди молодых женщин, скорее всего, ввиду их большей сексуальной активности.
Классификация заболевания
Кодирование по Международной статистической классификации болезней и проблем, связанных со здоровьем МКБ-10: C53 – Злокачественное новообразование шейки матки.
Клиническая стадия РШМ устанавливается до начала специальной терапии, что необходимо для выбора метода и планирования лечения.
Стадия 0. Раковые клетки находятся только на поверхности канала шейки матки. На этом этапе они еще не образуют опухоль и не проникают вглубь тканей.
Стадия I. Опухоль локализована в шейке, может прорастать в матку и близлежащие лимфоузлы. Новообразование не выходит за пределы органа и не распространяется на другие внутренние органы.
Стадия II. Новообразование проникает в тело матки или выходит за ее пределы, распространяется на верхние отделы влагалища. В опухолевый процесс не вовлечены стенка таза и нижняя треть влагалища, не затронуты окружающие органы и лимфоузлы.
Стадия III. Опухоль поражает нижнюю треть влагалища и стенки таза, может блокировать мочеточники, достигать крупных размеров и поражать ближайшие лимфоузлы.
Стадия IV. Опухоль широко распространена вокруг шейки матки, поражены лимфоузлы, мочевой пузырь, прямая кишка, другие отдаленные органы.
У каждой стадии есть несколько подстадий – А1, А2, В1 и т. д. Их используют врачи при постановке точного диагноза.
Гистологически различают 2 основные группы РШМ: плоскоклеточный рак (70-80%), железистый, или аденокарцинома (10-20%). Приблизительно в 10% случаев выявляют низкодифференцированный рак. Другие гистологические типы злокачественных опухолей этой локализации составляют не более 1%. Наиболее злокачественный и крайне редкий тип РШМ – саркома.
Симптомы рака шейки матки
На начальных стадиях онкологический процесс протекает бессимптомно и обнаруживается только при расширенном гинекологическом осмотре. К признакам того, что опухоль проросла через верхний слой слизистой в подлежащие ткани, можно отнести:
- кровянистые выделения или влагалищные кровотечения – контактные (после полового акта) и спонтанные;
- водянистые обильные бели (лейкорея);
- продолжительные, обильные и болезненные менструации;
- вагинальные кровотечения в менопаузе;
- боль при половом акте;
- болезненные мочеиспускания;
- продолжительные спазмические боли внизу живота и области матки, отдающие в поясницу.
Нередко наблюдаются и общие симптомы: резкая потеря веса, присутствие крови в моче и учащение мочеиспускания, отечность конечностей, слабость, быстрая утомляемость, беспричинное обильное потоотделение, повышение температуры без признаков простуды до 37,5-37,8℃. При распространенной злокачественной опухоли пациентки жалуются на дизурию (нарушение мочеиспускательного процесса) и трудности в процессе дефекации. Мутные выделения, имеющие неприятный запах, характерны для присоединения бактериальной инфекции. Также наблюдаются метастатическое изменение подключичных и паховых лимфоузлов.
Диагностика рака шейки матки
При постановке диагноза врач принимает во внимание данные анамнеза, физикального обследования, которое включает ректовагинальное исследование, пальпацию органов брюшной полости и всех групп периферических лимфатических узлов, аускультацию и перкуссию легких, пальпацию молочных желез, а также результаты лабораторных и инструментальных исследований.
Лабораторная диагностика:
- общий (клинический) анализ крови развернутый;
Гемостазиограмма (коагулограмма), скрининг
Синонимы: Гемостазиограмма, коагулограмма. Coagulation studies (coagulation profile, coag panel, coagulogram). Краткая характеристика исследования «Гемостазиограмма (коагулограмма), скри�…
Дифференцированное определение ДНК ВПЧ 21 типа (6, 11, 16, 18, 26, 31, 33, 35, 39, 44, 45, 51, 52, 53, 56, 58, 59, 66, 68, 73, 82) с контролем взятия материала (КВМ) в соскобе эпителиальных клеток урогенитального тракта (Human Papillomavirus, HPV DNA, Scr
Синонимы: Анализ урогенитального соскоба на ВПЧ. HPV DNA, 21 Types, Scrape of Urogenital Epithelial Cells. Краткое описание исследования «Дифференцированное определение ДНК…
Дифференцированное определение ДНК ВПЧ (Вирус папилломы человека, Human papillomavirus, HPV) высокого онкогенного риска 14 типов (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66, 68) + КВМ в соскобе эпителиальных клеток урогенитального тракта
Синонимы: Анализ урогенитального соскоба на ВПЧ. HPV DNA, 14 Types, Scrape of Urogenital Epithelial Cells. Краткое описание исследования «Дифференцированное определение ДНК ВПЧ…
Инструментальные диагностические исследования, которые рекомендуются всем пациенткам с подозрением на РШМ:
- расширенная кольпоскопия (аппаратный осмотр слизистой шейки матки под увеличением) с целью оценки текущей клинической ситуации и выявления наиболее информативного паталогически-измененного участка для биопсии шейки матки;
Кольпоскопия
Кольпоскопия проводится с целью уточнения характера патологических изменений шейки матки, обнаруженных при осмотре её с помощью влагалищных зеркал. Кольпос…
Диагноз «РШМ» устанавливается только на основании гистологических результатов биопсии.
Всем пациенткам с РШМ в целях определения распространенности опухолевого процесса рекомендуются:
- ультразвуковое исследование органов малого таза, брюшной полости, пахово-бедренных, забрюшинных и надключичных лимфоузлов;
К каким врачам обращаться
При обнаружении признаков заболевания следует обратиться к врачу-гинекологу.
Для подбора методов лечения могут потребоваться консультации гинеколога-онколога (врача, который специализируется на лечении рака женских половых органов, в том числе операциях по его удалению), радиационного онколога (врача, который использует радиацию для лечения различных видов онкологии), медицинского онколога – специалиста по применению химиотерапии, других медицинских методов лечения.
Лечение рака шейки матки
Выбор метода лечения определяется индивидуально и зависит от распространенности процесса и тяжести сопутствующей соматической патологии. При лечении рака шейки матки используют хирургические методы, лучевую и химиотерапию, таргетную (целевую) терапию, а также их комбинации. На нулевой стадии онкологии обычно применяют хирургический метод в качестве единственного и самостоятельного терапевтического подхода. Предраковые клетки удаляются под местной анестезией. На первой стадии без признаков сосудистой инвазии рекомендована конизация шейки матки – иссечение клиновидного лоскута с опухолью и окружающими здоровыми тканями. При инвазивном РШМ показана радикальная гистерэктомия с тазовой лимфодиссекцией – хирургическое иссечение матки с шейкой, придатками и регионарными лимфоузлами. В зависимости от стадии рака используют лучевую дистанционную терапию или внутреннее облучение с влагалищным аппликатором.
- Для некоторых стадий лучевая терапия назначается как самостоятельный метод или как дополнение к хирургическому лечению. В большинстве случаев лучевую и химиотерапию проводятся совместно, поскольку химиопрепараты усиливают действие облучения.
- Для лечения рака шейки матки на поздних стадиях (с метастазами) или при рецидиве опухоли.
Химиотерапия рака шейки матки направлена на облегчение течения болезни или замедление ее развития. Таргетные препараты действует иначе, чем стандартная химиотерапия. Они препятствуют развитию опухолевых клеток, но не повреждают здоровые ткани, что является существенным преимуществом методики. Это позволяет эффективнее атаковать опухоль, вызывая меньше побочных эффектов. В настоящее время активно изучается вопрос сохранения иммунитета при лучевой и химиотерапии с целью обеспечения организму возможности задействовать собственные противоопухолевые механизмы. Считается, что относительно эффективным является введение интерферонов. При распространении рака за пределы матки хирургическое лечение противопоказано. Стандартная терапевтическая схема для таких больных включает лучевую, химио- или паллиативную терапию. Разовые и суммарные дозы, периодичность сеансов определяют на основании клинической картины.
Осложнения
При оперативном лечении рака шейки матки описаны случаи инфицирования ракового очага. В литературе отмечается, что осложнения чаще всего встречаются при неоперабельных стадиях рака. Болевой синдром появляется на поздних стадиях заболевания, когда опухоль прорастает в тазовые нервные сплетения, тазовую брюшину и сдавливает соседние органы. Как правило, боли характеризуются как постоянные, ноющие и зачастую плохо поддающиеся терапии.
Синдром сдавления органов малого таза заключается в нарушении работы мочевыводящей системы и прямой кишки. Опухоль может приводить к ухудшению проходимости мочеточников, что приводит к гидронефрозу и нарушению функций почек. Нарушение функции прямой кишки проявляется болью при дефекации, изменениями формы стула и запорами.
Сдавление вен и лимфатических сосудов может приводить к отекам нижних конечностей. Кровянистые выделения из половых путей могут появиться и на ранних стадиях, но на поздних они становятся обильными, сложно купируются и часто становятся причиной смерти больных раком шейки матки. На поздних стадиях возможно формирование свищей между влагалищем и мочевым пузырем или влагалищем и прямой кишкой, которые проявляются в виде выделения мочи или каловых масс из половых путей. Непосредственной причиной смерти в запущенных случаях, как правило, становятся:
- тяжелая местная инфекция, переходящая в сепсис и перитонит;
- инфекция мочевых путей (пиелонефрит, уремия);
- тромбоз сосудов (легких, брыжейки);
- острая анемия в результате обильных кровотечений; метастатическая пневмония.
Профилактика рака шейки матки Развитие РШМ рассматривается как последовательный многоступенчатый процесс: от неизмененного эпителия шейки матки через предраковые заболевания (дисплазию) и преинвазивный рак до инвазивного рака. Длительность перерождения, как правило, занимает около 10 лет, поэтому раннее выявление и лечение предраковых поражений шейки матки является наиболее важным аспектом профилактики, позволяющим предотвратить развитие заболевания.
Основным методом скрининга и ранней диагностики считается доступный, простой и весьма информативный метод — исследование мазка с наружной части шейки матки и цервикального канала для выявления патологических клеток.
В Российской Федерации цитологическое исследование обязательно для всех женщин, самостоятельно обратившихся в смотровой кабинет. С целью предотвращения заболевания ВПЧ, являющегося основной причиной развития рака шейки матки, проводится вакцинация.
- минимум раз в полгода проходить осмотр у гинеколога;
- один раз в год выполнять кольпоскопию, чтобы оценить состояние шейки матки и исключить патологии;
- отказаться от курения (оно нарушает кровообращение в органах малого таза).
Источники:
- Клинические рекомендации. Рак шейки матки. Ассоциация онкологов России, Российское общество клинической онкологии, Российское общество специалистов по профилактике и лечению опухолей репродуктивной системы. 2020. – 66 с.
- Минкина Г.Н. Цитологический скрининг рака шейки матки: от традиционного ПАП-теста к компьютерным технологиям // Акушерство, гинекология и репродукция. 2017; 11 (1): 56-63. DOI: 10.17749/2313-7347.2017.11.1.056-063.
- Клиническая онкогинекология : руководство / под ред. В. П. Козаченко. — 2-е изд., перераб. и доп. – Москва: БИНОМ, 2016. – 424 с.
- Рак шейки матки / под ред. И. В. Берлева, А. Ф. Урманчеевой. – Санкт-Петербург: ЭкоВектор, 2018. – 437 с.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.




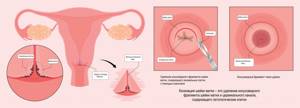 При инвазивном РШМ показана радикальная гистерэктомия с тазовой лимфодиссекцией – хирургическое иссечение матки с шейкой, придатками и регионарными лимфоузлами. В зависимости от стадии рака используют лучевую дистанционную терапию или внутреннее облучение с влагалищным аппликатором.
При инвазивном РШМ показана радикальная гистерэктомия с тазовой лимфодиссекцией – хирургическое иссечение матки с шейкой, придатками и регионарными лимфоузлами. В зависимости от стадии рака используют лучевую дистанционную терапию или внутреннее облучение с влагалищным аппликатором.