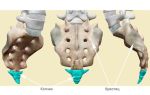
Анемия при беременности — это уменьшение уровня гемоглобина, возникшее в период гестации и связанное с ней патогенетически. Проявляется слабостью, быстрой утомляемостью, головокружениями, извращением вкуса и обонятельных предпочтений, кардиальными болями, мышечной слабостью, парестезиями, поражением слизистых, изменением кожи, ногтей, волос. Диагностируется с помощью общеклинического анализа крови и лабораторного исследования метаболизма железа. Для лечения применяют железосодержащие препараты, фолиевую кислоту, цианокобаламин, по показаниям проводят комплексную противогипоксическую терапию.
Существование физиологических предпосылок для возникновения гестационной анемии (гидремии) делает это заболевание одним из наиболее распространенных видов патологии при беременности.
Манифестные формы болезни с клинически выраженной симптоматикой в экономически развитых государствах встречаются у 16-21% пациенток, в развивающихся странах их распространенность достигает 80%.
При этом скрытый (латентный) дефицит железа с учетом полноценности рациона к концу беременности наблюдается у 50-100% женщин. Преобладающая форма анемии гестационного периода — железодефицитная, диагностируемая в 75-95% случаев.
Актуальность своевременного выявления патологии связана с высокой вероятностью осложненного течения беременности и возникновения гипоксических состояний на фоне физиологического повышения потребности в кислороде на 15-33%.
Анемия при беременности
Недостаточное содержание гемоглобина и эритроцитов в крови беременной женщины обусловлено как факторами, непосредственно связанными с гестацией, так и предшествующими заболеваниями. По наблюдениям специалистов в сфере акушерства, у большинства пациенток гестационная гидремия имеет такие легко объяснимые физиологические причины, как:
- Повышенная потребность в железе. Начиная со II триместра беременности, для адекватного обслуживания фетоплацентарного комплекса требуется больше железа. Этот микроэлемент ускоренно потребляется растущим плодом, поступает в плаценту, используется для увеличения общего числа эритроцитов, циркулирующих в крови женщины. К началу III триместра суточная потребность беременной в железе составляет минимум 4-6 мг, а на 32-34 неделях его требуется не менее 10 мг/сут.
- Физиологическая гемодилюция. При беременности объем циркулирующей плазмы возрастает на 40-50%, а объем эритроцитарной массы лишь на 20-35%. Это обусловлено повышенной потребностью организма в железе и пластических веществах, при недостаточном поступлении которых темпы эритропоэза не соответствуют скорости нарастания ОЦК. Согласно рекомендациям ВОЗ, допустимый уровень гемоглобина у беременных снижен до 110,0 г/л, а гематокрит — до 33%.
Фактором, усугубляющим анемию в послеродовом периоде, становится физиологическая потеря до 150 мл крови в родах, в каждых 2,0-2,5 мл которой содержится до 1 мг железа. Специалисты также выделяют ряд патологических причин, вызывающих заболевание.
Уменьшение объема эритроцитов (микроцитарный вариант анемии) с соответствующим падением уровня гемоглобина наблюдается при отравлении производственными ядами (например, свинцом), многих хронических болезнях (ревматизме, сахарном диабете, язвенной болезни, гастрите, хронических инфекционных процессах), сидеробластной анемии, талассемии. Данное состояние также возникает при железодефиците, обусловленном недостаточностью в рационе мяса и потреблением продуктов, содержащих негемовые формы микроэлемента (растительная пища, молоко и молокопродукты).
Нормоцитарная анемия со сниженным содержанием нормальных эритроцитов чаще отмечается при кровопотерях вследствие патологии плаценты, хронической почечной недостаточности, гипотиреозе, гипопитуитаризме, аутоиммунной гемолитической форме заболевания, угнетении эритропоэза в костном мозге. Макроцитарный тип анемии с увеличением объема эритроцитов характерен для дефицита фолиевой кислоты и витамина В12, острого миелодиспластического синдрома, печеночной патологии (гепатиты, цирроз), алкогольной зависимости, ретикулоцитоза. Дополнительными факторами риска являются низкий материальный уровень жизни беременной, частые роды, многоплодная беременность, долгое вскармливание грудью с коротким межродовым промежутком, осложненное течение настоящей беременности (выраженный ранний токсикоз с многократной рвотой, гестозы).
Механизм формирования анемии при беременности обычно связан с нарушением баланса между поступлением железа в организм, особенно в сочетании с дефицитом белка, фолиевой кислоты, витамина В12, и их высоким расходом в пластических целях.
Дополнительным звеном патогенеза является угнетение эритропоэза за счет повышения концентрация эстрадиола и накопления метаболитов, токсически воздействующих на костный мозг. Ситуация усугубляется иммунологическими изменениями, связанными с постоянной стимуляцией организма матери антигенами плода, что повышает противотканевую сенсибилизацию.
Результатами патофизиологических процессов становятся тканевая, гемическая и циркуляторная гипоксия с нарушениями метаболизма и дальнейшим накоплением вредных продуктов обмена.
Оптимальными критериями систематизации форм анемии беременных являются концентрация гемоглобина в крови и элемент или вещество, дефицит которого привел к возникновению заболевания. Такой подход к классификации позволяет более точно прогнозировать вероятные осложнения и подбирать схему ведения беременности. Современные акушеры-гинекологи выделяют следующие формы гестационной анемии:
- По степени тяжести: согласно классификации ВОЗ с учетом уровня гемоглобина заболевание бывает легким (90-109 г/л), умеренно выраженным (70-89 г/л), тяжелым (менее 70 г/л).
- По типу дефицита: наиболее распространенной является железодефицитная анемия (в структуре заболеваемости занимает около 95%), реже встречаются фолиеводефицитная и В12-дефицитная формы болезни.
Легкая степень обычно протекает латентно. При понижении концентрации железа менее 90 г/л становятся заметными признаки гемической гипоксии (собственно анемического синдрома) и железодефицита в тканях (сидеропенического синдрома).
О возможном развитии кислородного голодания свидетельствуют общая слабость, головокружения, шум в ушах, дискомфорт и боль в прекардиальной области, жалобы на учащение сердцебиения, одышка при физнагрузках. Слизистые оболочки и кожа выглядят бледными.
Женщина становится раздражительной, нервозной, невнимательной, у нее снижается память, ухудшается аппетит.
Тканевый железодефицит проявляется быстрой утомляемостью, извращенным вкусом (желанием есть штукатурку, мел, глину, песок, фарш, сырое мясо), утолщением и ломкостью ногтевых пластин, сухостью и выпадением волос, мышечной слабостью, недержанием мочи вследствие ослабления сфинктерного аппарата.
У части пациенток поражаются эпителиальные оболочки: возникают трещины («заеды») в уголках рта, воспаляется слизистая ротовой полости, появляются жалобы на зуд, жжение в области вульвы.
При умеренно выраженных и тяжелых анемиях нередко наблюдается незначительная желтизна ладоней и носогубного треугольника, связанная с нарушенным метаболизмом каротина при железодефиците, и «синева» склер, вызванная дистрофическими процессами.
Вероятность осложнений беременности напрямую зависит от выраженности нарушений и времени возникновения заболевания. Особенно неблагоприятна анемия, развившаяся до зачатия.
В таких случаях возможны первичная плацентарная недостаточность, гипоплазия плодных оболочек, низкое расположение плаценты и ее предлежание, ранний выкидыш, неразвивающаяся беременность.
При появлении анемического симптомокомплекса во II-III триместрах повышается риск гестозов, поздних выкидышей и преждевременных родов, преждевременной отслойки нормально расположенной плаценты.
При тяжелом течении заболевания возникает миокардиодистрофия, ухудшается сократительная способность сердечной мышцы.
Как следствие, гемическая и тканевая гипоксии усугубляются циркуляторной, в результате страдают паренхиматозные органы беременной, наблюдается декомпенсация их функции.
В родах у 10-15% рожениц выявляется слабость родовых сил, часто наблюдаются обильные кровотечения гипотонического типа. После родов у 10-12% родильниц и у 35-37% новорожденных развиваются различные гнойно-септические процессы. У 4 кормящих матерей из 10 отмечается гипогалактия.
Наличие у беременной анемии представляет непосредственную угрозу для ребенка. Перинатальная заболеваемость при такой патологии может возрастать до 100%, а смертность — до 14-15%. Вследствие фетоплацентарной недостаточности в 63% случаев отмечается гипоксия плода, в 40% — гипоксическая травма мозга, в 32% — задержка развития.
Почти треть новорожденных рождаются в асфиксии. Дефицит витамина В12, фолиевой кислоты вызывает аномалии развития позвоночника и нервной системы (spina bifida и др.). У детей, матери которых при беременности страдали выраженной или тяжелой анемией, хуже устанавливается функция внешнего дыхания.
В постнатальном периоде они чаще отстают в росте и массе тела, более склонны к возникновению инфекционных заболеваний.
Ключевыми задачами диагностического поиска при подозрении на анемию при беременности считаются оценка степени тяжести расстройства и своевременное выявление осложнений. Поскольку в большинстве случаев анемия является железодефицитной, для постановки диагноза наиболее информативны лабораторные методы определения уровня железа и гемоглобина:
- Общий анализ крови. Содержание гемоглобина составляет менее 110 г/л. Цветовой показатель снижен до 0,85. Количество эритроцитов ниже 3,5х1012 клеток/л. Отмечаются признаки микроцитоза (уменьшения диаметра эритроцитов менее 6,5 мкм). В морфологической картине эритроцитов возможны пойкилоцитоз, анизоцитоз.
- Исследование обмена железа. Уровень сывороточного железа составляет менее 12 мкмоль/л. Общая железосвязывающая способность сыворотки (ОЖСС) повышена до 85 мкмоль/л и более. Снижены концентрация ферритина (менее 15 мкг/л) и насыщение железом трансферрина (менее 16%). Увеличена латентная железосвязывающая способность крови (ЛЖСС).
Для исключения В12-дефицитного и фолиеводефицитного вариантов анемии, возникшей при беременности, определяют сывороточный уровень цианокобаламина и фолиевой кислоты.
С учетом возможных осложнений со стороны плода рекомендована оценка его состояния в динамике с проведением фетометрии, кардиотокографии, фонокардиографии.
Дифференциальная диагностика осуществляется между разными формами заболевания, гемоглобинопатиями, синдромом анемизации, вызванным осложнениями беременности, и экстрагенитальной патологией.
Основными задачами терапии у беременных со сниженным гемоглобином являются коррекция железодефицита, устранение проявлений гипоксии, стабилизация гемодинамики и метаболизма. При умеренно выраженном и тяжелом течении анемии особое внимание уделяется поддержке адекватного функционирования фетоплацентарного комплекса. Схема лечения включает лекарственные средства, позволяющие:
- Восстановить содержание гемоглобина. При железодефицитной анемии рекомендован пероральный прием оптимально высоких доз железа в удобной для усвоения двухвалентной форме. Предпочтительно использование препаратов-депо с медленным высвобождением элемента. Парентеральная коррекция анемии проводится при непереносимости двухвалентного железа, принимаемого внутрь, нарушении его всасывания слизистой ЖКТ, обострившейся язвенной болезни желудка или двенадцатиперстной кишки. Для более эффективного усвоения микроэлемента назначают аскорбиновую кислоту. Эксперты ВОЗ рекомендуют дополнять прием железосодержащих препаратов фолиевой кислотой, предупреждающей развитие фолиеводефицитной анемии. Дефицит цианокобаламина является основанием для парентерального введения витамина В12.
- Устранить последствия гипоксии. Чтобы обеспечить адекватное снабжение плода кислородом и питательными веществами, комплексно воздействуют на разные элементы системы маточно-плацентарного кровотока. Для усиления притока крови к плаценте применяют токолитики, расслабляющие маточную стенку. Микроциркуляцию можно улучшить при помощи ангиопротекторов и препаратов, оказывающих влияние на реологию крови. Назначение мембраностабилизаторов, антикосидантов, актовегина позволяет повысить устойчивость плода к гипоксии. Антигипоксическую терапию обычно применяют при II-III степенях анемии, осложнившейся фетоплацентарной недостаточностью. При необходимости используют препараты для коррекции метаболического ацидоза и улучшения сердечной деятельности беременной.
Противоанемическая терапия обычно является длительной, позволяет полностью нормализовать показатели красной крови только на 5-8 неделях лечения. Для повышения эффективности лекарственных средств обязательна коррекция диеты.
Рекомендуется дополнить рацион продуктами, богатыми железом: говядиной, телятиной, нежирной ветчиной, свиной, говяжьей, куриной печенью, рыбой. Следует уменьшить количество пищи, ухудшающей всасывание железа: хлебных злаков, отрубей, сои, кукурузы, чая, кофе, молока, карбонатной, гидрокарбонатной, фосфатной минеральной воды.
С осторожностью назначают альмагель, тетрациклины, соли магния и кальция, способные усугубить анемию.
Анемия легкой степени, диагностируемая у большинства беременных женщин со сниженным уровнем гемоглобина, не представляет угрозы жизни матери и плода. Своевременная коррекция умеренной и тяжелой форм заболевания позволяет существенно улучшить показатели крови, предупредить развитие осложнений.
Для предупреждения перинатальных и материнских осложнений рекомендованы сбалансированное питание, раннее назначение препаратов железа пациенткам с меноррагиями в анамнезе, коротким интервалом между родами, длительной лактацией после предыдущих родов, многоплодием.
Женщинам с анемией следует уделять повышенное внимание в период родов для быстрого выявления и коррекции возможных нарушений родовой деятельности, послеродовых кровотечений.
Железодефицитная анемия при беременности: причины, риски, рекомендации – Medaboutme.ru
Анемия – общий термин для группы заболеваний, под которым понимают снижение количества эритроцитов, красных кровяных клеток, и гемоглобина – белка, переносящего кислород, в единице объема крови менее определенного значения. Нередко анемию называют малокровием. Беременность, со всеми изменениями в работе организма, делает женщин предрасположенными к анемии, что грозит рядом осложнений. Как не допустить развития анемии при беременности?
Как было сказано выше, при недостаточном количестве здоровых эритроцитов или низком гемоглобине можно говорить об анемии. Это заболевание, связанное с рядом неприятных и в некоторых случаях серьезных осложнений для всего организма.
Дело в том, что при снижении уровня гемоглобина организм не получает достаточного количества кислорода, транспортная функция нарушается. В итоге органы и системы перестают функционировать должным образом, чем и можно объяснить появление симптомов.
Железо – элемент, активно участвующий в переносе кислорода и формировании эритроцитов. При дефиците этого элемента развивается железодефицитная анемия, связанная с рядом серьезных последствий для беременных женщин.
Причина развития железодефицитной анемии – дефицит железа. К числу общих причин дефицита можно отнести:
- Нерациональное питание и дефицит продуктов, содержащих этот элемент
Пациенты, следующие «жестким» и ограничивающим диетам, находятся в группе риска. Исключение из рациона таких продуктов, как мясо, яйца, являющихся источниками железа – одна из основных причин анемии.
- Хроническая или острая потеря крови
Железо в организме сконцентрировано в крови, а именно в эритроцитах. При значительной кровопотере, например, после травм или же при обильных менструациях у женщин, а также после родов вероятность развития анемии повышается в разы. Нельзя забывать про ряд хронических заболеваний.
- Нарушение процессов усвоения железа
Ряд заболеваний может влиять на процессы усваивания железа. Болезнь Крона, целиакия или удаление части тонкого кишечника – причины, приводящие к нарушению усвоения железа, что создает его дефицит.
Дефицит железа и развитие анемии при беременности – распространенная проблема. Растущий плод нуждается в дополнительном железе, что может привести к его дефициту у будущей матери. Увеличение объема циркулирующей крови при беременности – также одна из причин и одновременно предрасполагающих факторов для развития анемии.
Беременность – не единственный фактор риска. Но женщинам в положении необходимо быть особенно внимательными к состоянию своего здоровья, строго следовать всем рекомендациям и принимать назначаемые препараты.
В группу риска по развитию железодефицитной анемии входят:
Пациенты, намеренно отказывающиеся от продуктов животного происхождения, лишают себя основных источников железа. И если решение следовать таким принципам питания твердое, нужно делать акцент на растительные источники железа: бобовые, обогащенные злаки, морепродукты.
- Женщины с обильными менструациями
При обильных менструациях до беременности выше риск развития анемии при вынашивании плода и после родов. Об этом обязательно необходимо сообщить гинекологу, ведущему беременность. Железодефицитная анемия при беременности может быть опасна.
Как показывают исследования, 35% всех возможных осложнений беременности, а именно выкидыши и преждевременные роды, связаны именно с ее развитием. В ходе исследований удалось установить, что у 20% беременных женщин с диагнозом железодефицитная анемия отмечался клинический гипотиреоз – снижение функции щитовидной железы.
Известно, что при недостаточной выработке гормонов щитовидной железы на ранних сроках беременности страдает развитие мозга плода.
Железодефицитная анемия может длительное время оставаться нераспознанной, а имеющиеся симптомы часто списывают на повседневную деятельность – усталость связывают с насыщенным рабочим днем, переутомлением или просто с симптомами беременности.
Однако при появлении следующих симптомов необходимо проконсультировать с врачом и пройти соответствующее обследование:
- слабость и повышенная утомляемость;
- головокружение;
- учащенное сердцебиение;
- изменение волос и ногтей – повышенная ломкость, потеря естественного блеска;
- бледность кожных покровов;
- одышка;
- головные боли;
- холодные руки и ноги;
- изменения в полости рта: частые стоматиты, бледность десен, воспаление языка;
- странные вкусовые пристрастия: погрызть мел, съесть сырой картофель, фарш и др.;
- нарушения аппетита.
Основной метод диагностики железодефицитной анемии – анализ крови, который обязательно назначается при беременности. При интерпретации результатов оцениваются следующие показатели:
- процент эритроцитов в единице объема крови;
- размер, форма и цвет эритроцитов;
- уровень ферритина;
- уровень гемоглобина.
Кроме диагностики самой анемии, необходимо вычислить причины ее формирования. Поэтому может потребоваться дополнительное обследование и проведение некоторых тестов.
Лечение железодефицитной анемии при беременности может проходить несколькими способами: коррекция питания с преобладанием продуктов, содержащих железо, прием препаратов железа, а также лечение основного заболевание, спровоцировавшего дефицит.
Всем женщинам при беременности назначается железо, входящее в состав поливитаминных комплексов. «Чистые» препараты железа могут назначаться не всем с учетом рисков, а также состояния будущей матери. Важно принимать препараты согласно рекомендациям врача, строго следовать дозировке, кратности и продолжительности приема.
Коррекцию питания можно рассматривать не только как лечение, но и профилактику железодефицитной анемии, что особенно актуально в период подготовки к беременности, а также вынашивания плода и после родов. В рационе должны присутствовать продукты-источники железа, а также витамина С: бобовые, красное мясо, сухофрукты, злаки, цитрусовые, листовые овощи, зелень и др.
Улучшение состояния может наблюдаться уже через несколько дней лечения, но для полного устранения дефицита железа и стабилизации работы организма потребуется время – несколько месяцев, а может быть, и дольше.
Железодефицитная анемия при беременности: симптомы и последствия
Во время вынашивания ребенка женский организм нуждается в большом количестве полезных веществ, которые участвуют в процессах, протекающих при беременности, обеспечивают рост и развитие плода. Один из важнейших микроэлементов – железо.
К сожалению, у 40% беременных развивается его дефицит – это состояние называют железодефицитной анемией. Оно вызвано снижением уровня гемоглобина – сложного железосодержащего белка, который связывает кислород и доставляет его в ткани и органы.
В результате анемии клетки получают недостаточно кислорода, что опасно для здоровья и женщины, и ребенка.
Почему при беременности возникает дефицит железа, каковы его признаки и последствия?
Причины возникновения в женском организме дефицита железа при беременности
В период вынашивания ребенка объем крови в женском организме возрастает на 50%. Одновременно увеличивается и количество жидкости, в результате чего кровь «разжижается». Поэтому снижение уровня гемоглобина закономерно: нижняя граница гемоглобина в крови у беременных установлена на уровне 110 г/л.
Для сравнения: норма у небеременных женщин – от 120 до 140 г/л. Стоит учесть, что нередко женщины вступают в беременность с дефицитным или пограничным содержанием железа в крови.
Уровень железа может быть низким из-за обильных менструаций длительностью больше 5 дней, неполноценного питания, проблем с ЖКТ, при которых этот микроэлемент не может полноценно усваиваться в организме.
О железодефицитной анемии при беременности говорят тогда, когда уровень гемоглобина опускается ниже 110 г/л. Выделяют три степени анемии:
- Легкая степень тяжести (уровень гемоглобина – от 90 до 110 г/л).
- Умеренно выраженная (от 70 до 89 г/л).
- Тяжелая (от 40 до 69 г/л).
Симптомы анемии при беременности
При дефиците железа при беременности наблюдаются следующие симптомы:
- Постоянная слабость, возможны обмороки.
- Головокружение.
- Бледная, сухая, шелушащаяся кожа.
- Бледные слизистые (губы, веки и т. д.).
- Подавленное настроение, раздражительность, сонливость.
- Тахикардия (сердце часто бьется – больше 90 ударов в минуту).
- Ломкие ногти с белыми пятнами.
- Ломкие, тусклые волосы с секущимися кончиками.
- Нестандартные вкусовые предпочтения (например, когда хочется есть мел или песок).
Если уровень гемоглобина снижается постепенно, то будущая мама долгое время может чувствовать себя хорошо, хотя проблема все-таки существует. Поэтому важно регулярно сдавать все анализы, которые назначают при беременности. Анемию выявит общий анализ крови.
Чем опасен дефицит железа при беременности?
Анемия повышает риск развития осложнений беременности. У женщин с железодефицитом чаще отмечается токсикоз. У 40% беременных с анемией диагностируют гестоз, при котором повышается артериальное давление, появляются отеки, в моче обнаруживается белок. У 15–42% женщин с анемией случаются выкидыши, роды начинаются преждевременно.
Острый дефицит железа может приводить к серьезным последствиям:
- Преждевременные роды.
- Слабая родовая деятельность.
- Преждевременная отслойка плаценты.
- Задержка внутриутробного роста, развития плода.
- Кровотечения после родов.
- Повышенный риск воспалений после родов.
- Уменьшение количества молока при грудном вскармливании.
У детей, матери которых испытывали нехватку железа во время беременности, к первому году жизни также нередко обнаруживают анемию. Кроме того, такие малыши больше подвержены вирусным заболеваниям. Дело в том, что железо требуется для правильного формирования иммунной системы. Если железа во время внутриутробного развития было мало, то и иммунитет ребенка будет слабым.
Как восполнить дефицит железа при беременности?
Для того чтобы не столкнуться с анемией во время беременности, необходимо принимать железо дополнительно и правильно питаться.
Прием препаратов железа
При выборе железосодержащих препаратов следует отдавать предпочтение тем, в состав которых входит липосомное железо. Дело в том, что другие формы железа плохо усваиваются (только на 10%) и негативно влияют на работу ЖКТ (рвота, раздражение, запор встречаются в 25% случаев). Из-за этого беременные часто прекращают принимать препараты железа.
В отличие от традиционных форм липосомное железо намного лучше усваивается и при этом не вызывает проблем с ЖКТ. В качестве примера комплекса с липосомным железом можно назвать Прегномаму (подробнее о продукте можно узнать здесь).
Комплекс рекомендован женщинам во время и после беременности. 1 капсула содержит 14 мг липосомного железа. Исследования показали, что такого количества достаточно для профилактики анемии у беременных.
Также Прегномама содержит активную форму фолиевой кислоты, Омега-3, 13 витаминов и минералов.
Диета
Диета для профилактики железодефицитной анемии требует обогащения рациона продуктами, богатыми животным белком, который содержит железо в гемовой форме. Это красное мясо (говядина, индейка), субпродукты (говяжий язык, печень) и красная рыба.
Продукты растительного происхождения не помогут предупредить анемию во время беременности. Хотя в гречке и пшенке, персиках, чернике, хурме и яблоках содержится много железа, оно находится в таком виде, что практически не усваивается в организме человека.
Однако продукты, которые содержат витамин С (смородина и другие сезонные ягоды, щавель, все виды капусты, цитрусовые) вносят заметный вклад в профилактику анемии, так как витамин С улучшает усвоение железа.
Лечение анемии построено на двух принципах – это прием препаратов железа и диета.
Следует учесть, что устранить анемию быстро не получится: значительное увеличение уровня гемоглобина и улучшение самочувствия, как правило, наступает через 4–6 недель.
За это время в развитии плода могут произойти необратимые изменения. Поэтому будущей маме следует приложить все усилия, чтобы не допустить развития анемии.
НЕ ЯВЛЯЕТСЯ РЕКЛАМОЙ. МАТЕРИАЛ ПОДГОТОВЛЕН ПРИ УЧАСТИИ ЭКСПЕРТОВ.
Анемия: «железный» аргумент — статьи от специалистов клиники «Мать и дитя»
В нашей крови есть особые клетки — эритроциты, их еще называю «красные клетки крови», потому что именно они и придают ей такой цвет. Эритроциты переносят кислород от легких по кровеносным сосудам к мозгу и другим органам и тканям. В эритроцитах есть гемоглобин — красный, богатый железом белок: вот он-то и доставляет кислород к каждой клетке нашего организма. Если железа будет мало, значит, снизится уровень гемоглобина, и тогда наши клетки начнут страдать от нехватки кислорода. Это состояние и называется анемией.
Чем неприятна анемия во время беременности? Во-первых, не хватает кислорода как маме, так и ребенку, значит, у малыша еще внутриутробно может возникнуть кислородное голодание (гипоксия).
Во-вторых, у ребенка тоже может появиться анемия, причем как во время беременности, так и после рождения. Еще при анемии чаще бывает токсикоз и какие-то другие осложнения беременности.
Есть и другой важный момент: в родах женщина всегда теряет какое-то количество крови, и если у нее есть анемия, то восстановить свое здоровье после рождения ребенка может быть сложнее.
Чтобы узнать уровень гемоглобина и есть или нет анемия, делают общий анализ крови.
Нормальным для женщины считается уровень гемоглобина 120–140 г/л. Во время беременности цифры немного другие:
- 110 г/л — это нижняя граница нормы;
- 90–110 г/л — легкая степень анемии;
- 70–90 г/л — средняя степень анемии;
- менее 70 г/л -тяжелая степень анемии.
Почему возникает анемия
Вообще, есть разные виды анемии, но во время беременности практически всегда она появляется из-за нехватки железа.
Само по себе железо в нашем организме не синтезируется, мы получаем его с пищей или водой. Поэтому если в пище его мало или оно плохо усваивается в желудочно-кишечном тракте, будет его дефицит. И беременность этому дефициту только способствует.
- Эстрогены, уровень которых во время беременности сильно повышается, тормозят всасывание железа в кишечнике.
- Токсикоз и особенно рвота — еще одна причина, из-за которой всасываемость железа уменьшается.
- Во время беременности многие женщины перестают есть мясо. Им просто его не хочется или оно даже вызывает отвращение. А мясо — это основной поставщик железа в наш организм. Цепочка простая: меньше мяса — меньше железа — анемия.
- Ребенок в животе у мамы растет, ему для развития тоже нужно железо. Где его взять, сам-то он пока не ест? Только из организма мамы. Если железа на двоих не хватает, то у мамы возможна анемия.
- Если женщина забеременела повторно, а между родами прошло мало времени, то запасы железа у нее еще не восстановились. Вот почему врачи рекомендуют планировать следующую беременность через два года после предыдущей (чтобы уровень железа успел восстановиться).
И вот какой тройной дефицит железа получается: 1) мяса мама не ест или ест мало, значит, железа извне к ней поступает меньше; 2) плюс железо у беременных еще плохо всасывается; 3) ребенок забирает железо для себя. Вот отсюда и анемия.
Как это выглядит
Самые первые симптомы анемии — это слабость, усталость, сонливость, головокружение, плохое настроение. Но все эти признаки часто встречаются у будущих мам, особенно в I триместре, когда идет резкая гормональная перестройка и организм адаптируется к новому состоянию.
И женщина нередко думает, что это обычные неудобства беременности. Да и вообще, если анемия легкой степени, то никаких симптомов может и не быть (низкий гемоглобин выявляют только при общем анализе крови).
И только при среднетяжелой и тяжелой формах анемии появляются уже характерные симптомы:
- Кожа становится бледной, слизистые тоже бледнеют. Но сама по себе бледная кожа еще не значит, что есть анемия, надо еще посмотреть на цвет слизистых оболочек (глаз) или ногтей.
- Кожа сохнет, на ней могут быть трещины, волосы и ногти становятся ломкими. Все это возникает из-за нехватки кислорода. На что еще можно обратить внимание — у беременных обычно волосы становятся густыми, при анемии же они могут выпадать, причем усиленно.
- Во рту появляется стоматит, на губах — заеды (хейлит). Кислорода не хватает, нарушается питание в тканях — отсюда и эти болячки на коже и слизистых.
- Меняются вкус и обоняние: хочется нюхать ацетон, краски или есть мел — это возникает из-за атрофии вкусовых сосочков языка и нарушения восприятия запахов.
- Кожа может не только побледнеть, но еще и пожелтеть. При железодефицитной анемии часто нарушается обмен каротина (витамина, А). Наиболее выражена желтизна в области носогубного треугольника.
Как выявить анемию
Как мы уже говорили, в самом начале анемию можно и не распознать, а когда она станет явной, то уровень гемоглобина может быть уже достаточно низким. Поэтому всем беременным надо сдавать общий анализ крови (ОАК) как минимум два раза.
Первое, на что смотрят, — это уровень гемоглобина. Если гемоглобин в ОАК будет менее 110 г/л и к тому же уменьшится количество эритроцитов, то, значит, анемия есть. Но этого еще мало, надо исследовать и другие показатели.
При железодефицитной анемии в клиническом анализе крови также будет:
- Уменьшение цветового показателя (это содержание гемоглобина в одном эритроците) ниже 0,85.
- Уменьшение диаметра эритроцитов, тогда в анализе крови будет написано слово «микроцитоз» (то есть средний диаметр эритроцитов меньше нужной нормы). Иногда при анемии эритроциты будут разных размеров, в анализе будет написано «анизоцитоз».
- Снижение гематокрита — это баланс объема жидкой части крови и эритроцитов. Он будет до 0,3 и меньше.
Но анемия не всегда бывает только из-за нехватки железа. Остается еще 2% на другие причины. Поэтому, чтобы убедиться, в чем дело, сдают биохимический анализ крови. Если все дело в железе, то в биохимии крови будут следующие показатели:
- снижение сывороточного железа — менее 12,6 мкмоль/л;
- повышение общей железосвязывающей способности сыворотки (ОЖСС) — более 64,4 мкмоль/л;
- снижение насыщения трансферрина (белок плазмы крови, который осуществляет транспорт ионов железа железом) — менее 16%.
Важный момент: Анемия может возникнуть не только из-за беременности. Вообще, обычная анемия беременных развивается чаще всего во II триместре (иногда она может возникнуть и в конце беременности). Если анемия обнаружена в самом начале беременности, то, скорее всего, она была и до нее и с вынашиванием ребенка никак не связана.
Как предотвратить и лечить анемию
Кто-то скажет, что анемия во время беременности — это обычное дело и в этом нет ничего страшного. Да, это так, анемия есть у 40–60% будущих мам, но это не значит, что надо просто сидеть и ждать, когда она появится. Анемию можно предотвратить, и это гораздо лучше, чем потом лечить ее. Железо поднимается очень долго, к тому же лечение не всегда хорошо переносится, а лекарства недешевы.
Начать можно с самого простого — питаться правильно, ведь железо поступает в организм именно с пищей. Лучше всего усваивается железо из продуктов животного происхождения. Поэтому для профилактики железодефицитной анемии врачи советуют есть мясо (говядину, свинину), птицу, рыбу или печень.
Но даже из этих продуктов железо всосется только на 10–30% — здесь все зависит от состояния конкретного организма. Есть железо и в некоторых растительных продуктах: гречке, яблоках, гранатах. Очень часто именно их советуют есть сторонники всего натурального и здорового.
Но одними яблоками или гречкой гемоглобин не удержишь, железа там хотя и много, но вот усваивается всего лишь примерно 5–7% этого микроэлемента. Так что мясо пока лидер по содержанию и усвоению железа, и отказываться от него не надо.
Ну, а если женщина не хочет его есть или она вегетарианка? Тогда стоит принимать поливитамины, биодобавки или лекарства с железом.
Если анемия уже появилась, то рассчитывать только на питание не стоит. Надо идти к врачу и начинать лечение анемии. Обычно доктор назначает препараты железа. Они безопасны дл ребенка, но у многих есть побочные эффекты: тошнота и запор. Поэтому не всегда препарат сразу подходит, иногда приходится его менять.
Что еще надо знать про лечение анемии? Уровень гемоглобина быстро поднять сложно, обычно он увеличивается через три-пять недель, так что ждать результатов лечения придется долго. И даже когда гемоглобин придет в норму, это не значит, что лечение надо прекратить.
Препараты придется принимать еще некоторое время, чтобы создать запас железа и для себя, и для ребенка.
Но даже из лекарств железо может всасываться не полностью, кроме того, оно совместимо не со всеми веществами. Например, кальций и магний уменьшают всасывание железа. Поэтому пищу, которая содержит много кальция и магния, лучше съесть через два часа после приема железа.
Как это выглядит в жизни: мясо не едим вместе с молоком, препараты железа молоком не запиваем и не едим вместе с ними бутерброд с сыром. Еще затрудняют усвоение железа кофеин и танин. Так, одна чашка чая вдвое снижает усвояемость железа. Поэтому кофе и чая во время лечения анемии лучше пить поменьше.
Но есть вещества, которые улучшают всасывание железа. Это — витамин С: чтобы железо хорошо усваивалось, надо ежедневно получать 75 мг этого витамина. Для хорошего гемоглобина нужна еще и фолиевая кислота, ее тоже можно принимать дополнительно.
Поэтому продукты, в которых много витамина С и фолиевой кислотой, едят вместе с продуктами, содержащими много железа: например, после мяса можно съесть апельсин или готовить мясо со шпинатом.
Если железа будет мало, значит, снизится уровень гемоглобина, и тогда наши клетки начнут страдать от нехватки кислорода.
Обычная анемия беременных развивается чаще всего во II триместре (иногда она может возникнуть и в конце беременности).
Анемия есть у 40–60% будущих мам, но это не значит, что надо просто сидеть и ждать, когда она появится. Анемию можно предотвратить, и это гораздо лучше, чем потом лечить ее.
Памятка для будущих мам
- Во время беременности сдайте анализ крови как минимум два раза — это самый надежный способ вовремя обнаружить анемию.
- Ешьте продукты, в которых много железа: и мясо, и птицу, и рыбу, и свежие фрукты и овощи.
- Предупредить анемию гораздо легче и дешевле, чем ее лечить.
Если вы не едите мясо, то спросите врача, может быть, вам надо принимать что-то дополнительно.
- Не надейтесь только на правильное питание. Если гемоглобин снизился, поднять его без препаратов железа сложно.
Как видим, до анемии лучше дело не доводить.
Поэтому сдавайте анализы крови, питайтесь правильно, прислушивайтесь к советам врача — и тогда ваш гемоглобин, а значит, и здоровье всегда будут на высоте!
- В целях улучшения работы сайта использует cookie
Анемия при беременности: что это, симптомы, лечение, причины, диагностика
Анемия – это патологическое состояние человеческого организма, при котором снижается концентрация эритроцитов в крови и уменьшается показатель гемоглобина. В МКБ-10 обозначается кодом D63 (анемия, вызванная хроническими состояниями организма) или D64 (другие анемии), а также D50 (железодефицитная анемия) и D50-D53 (анемии, связанные с питанием).
Анемия во время беременности – это проблема, при которой уменьшается способность крови переносить кислород.
Патология является серьезной проблемой для самой женщины и будущего ребенка, поскольку кислород в крови мамы нужен для нормального формирования, роста и развития плода.
Анемия характеризуется снижением показателя гемоглобина в крови и определяется путем обычного лабораторного исследования. В норме показатель гемоглобина у женщин должен быть на уровне 120 г/л, а у мужчин – 130 г/л.
Поскольку анемия очень распространена во время беременности, врачи стараются не бить тревогу. Как правило, данное состояние хорошо поддается диагностике и при своевременном лечении позволяет исправить сложившуюся ситуацию. В то же время, отказ от медицинской помощи при анемии во время беременности приводит к необратимым последствиям.
Во время беременности в организме будущей мамы происходят серьезные изменения: как внешние, так и внутренние. В норме при вынашивании увеличивается общее количество жидкости в организме, а также объем циркулирующей крови.
Это приводит к тому, что кровь разжижается, а показатели ее составляющих могут снижаться. Поэтому для будущих мам общепринятая норма гемоглобина в крови – 110 г/л, что на 10 г/л меньше, чем для небеременных женщин.
Если показатель гемоглобина еще ниже, то уже говорят о степени анемии:
- Легкая степень. Характеризуется снижением показателя гемоглобина во время беременности до уровня 90 г/л. Как правило, не проявляется выраженными симптомами. Женщина может ощущать незначительную усталость, сонливость. Работоспособность обычно сохраняется, а для плода нет серьезных опасных последствий. Хорошо поддается коррекции.
- Умеренно выраженная анемия. Характеризуется уменьшением показателя гемоглобина до 70 г/л. Сопровождается выраженной клинической картиной. Будущую маму беспокоит слабость, одышка, раздражительность. Поддается лечению при точном соблюдении врачебных рекомендаций.
- Тяжелая анемия. Характеризуется снижением показателя гемоглобина до 40 г/л. Сопровождается острым проявлением симптоматики. Как правило, женщину беспокоят диспепсические расстройства, присутствует сонливость, обморочное состояние, практически утрачивается работоспособность, появляются проблемы с работой сердца и других жизненно-важных органов. Требует госпитализации и комплексного лечения, а также вспомогательной терапии для поддержания жизнеспособности плода.
У беременных женщин обычно обнаруживается 1-2 степень анемии. Поскольку будущая мама регулярно сдает анализ крови и посещает врача, до тяжелой формы патологии доходит крайне редко.
Тяжелой степенью анемии во время беременности обычно страдают женщины, которые игнорируют визиты к гинекологу, отказываются от анализов и УЗИ, придерживаются особого типа питания (веганы и вегетарианцы), а также не следуют рекомендациям врача относительно приема лекарственных средств.
Чем опасна анемия при беременности
У большинства женщин появляется вопрос по поводу того, как анемия может повлиять на развитие и рост плода. Статистика показывает, что самым распространенным последствием анемии является самопроизвольное прерывание беременности. Это может быть выкидыш или остановка развития эмбриона (замершая беременность), преждевременные роды – зависит от срока.
Основная проблема, которая развивается при анемии беременных – это низкое поступление гемоглобина к ребенку. В результате появляется тканевая гипоксия, дефицит питательных веществ. Это нарушает развитие и тормозит рост плода. При низком гемоглобине у беременных происходят изменения в структуре плаценты.
Последствия анемии при беременности:
- остановка развития плода;
- выкидыш;
- преждевременное рождение ребенка;
- задержка внутриутробного развития (ЗВУР);
- рождение маловесного ребенка;
- различные формы угрозы прерывания беременности;
- гестоз второй половины беременности;
- колебания и скачки артериального давления;
- отслоение плодных оболочек;
- анемия у новорожденного ребенка.
Чем ниже показатель гемоглобина у беременной женщины, тем выше риск развития проблем. Поэтому при обнаружении патологии необходимо принять все возможные меры для нормализации или хотя бы небольшого повышения показателя гемоглобина в крови.
Причины анемии при беременности
Главной и самой простой причиной снижения показателя гемоглобина в крови беременной женщины считается увеличение потребностей организма будущей мамы для формирования, развития и роста плода.
Также причиной недостатка железа может стать особое питание в период вынашивания. На ранних сроках беременности многие женщины страдают от симптомов токсикоза: тошноты, утренней рвоты, искажения вкусовых пристрастий.
Нередко женщины отказываются от мяса и других продуктов, которые необходимы для сохранения нормального уровня гемоглобина.
Анемия во время беременности может быть обусловлена различными патологиями органов пищеварения и печени. В организме будущей мамы может наблюдаться дефицит витаминов и минералов, которые необходимы для правильного усвоения железа. Другими словами, женщина может полноценно питаться, но по каким-то причинам ее организм просто не усваивает полезные вещества.
Если низкий уровень гемоглобина у женщины наблюдался до беременности, то речь может идти и о других причинах анемии. Но, как правило, они обнаруживаются еще до зачатия.
Распространенные причины анемии во время беременности:
- недостаточное питание;
- дефицит витаминов С и группы В;
- токсикоз первой половины беременности;
- тяжелые формы гестоза;
- беременность после недавних родов или аборта;
- многоплодная беременность;
- аномальные маточные кровотечения в анамнезе;
- анемия до беременности;
- инфекционные заболевания;
- патологии печени;
- нарушение функции системы кроветворения;
- особые предпочтения в питании (вегетарианство).
В период вынашивания ребенка гемоглобин необходим не только для нормальной функции организма женщины. По мере роста плода увеличивается его потребность в железе и кислороде. Обычно признаки анемии наблюдаются у женщин на сроке 15-20 недель, а при отсутствии терапии могут усилиться к 30 неделе. После родов организм женщины истощен, а для полного восстановления ему требуется от 1 до 3 лет.
У четверти совершенно здоровых женщин в первую неделю после родов наблюдается низкий показатель гемоглобина. Как правило, при сохранении правильного питания и образа жизни, он восстанавливается в течение первого месяца.
Симптомы анемии у беременных женщин
В период вынашивания ребенка потребность женского организма в гемоглобине увеличивается на 15-40%. В связи с этим у будущей мамы могут появиться признаки анемии. Выраженность клинических проявлений напрямую зависит от показателя гемоглобина в крови.
Симптомы анемии:
- одышка;
- бледность кожных покровов;
- головокружение;
- ощущение «кувыркания» сердца (экстрасистолия);
- повышенная раздражительность;
- нарушение функции пищеварительной системы;
- снижение работоспособности;
- повышенная усталость;
- сонливость;
- нарушение сна;
- шум в ушах;
- головная боль;
- обмороки.
На дефицит железа могут указывать такие внешние признаки, как трещины кожных покровов, повышенная сухость и снижение эластичности кожи, формирование «заедов» в уголках губ, ломкие и сухие волосы, слоящиеся ногти.
Яркость клинической картины при анемии во время беременности часто определяется чувствительностью самой женщины. У одних нет проявлений даже при достаточно низких показателях гемоглобина. Другие могут терять сознание уже при уровне гемоглобина 90 г/л. Все индивидуально.
Также многие женщины игнорируют симптомы анемии, воспринимая их за естественные проявления беременности. Поэтому трудно полагаться на жалобы и симптомы при постановке диагноза и выборе методики коррекции.
Необходимо провести диагностику и точно определить уровень гемоглобина в крови беременной женщины.
Диагностика при анемии во время беременности
Клинический анализ крови – основной метод диагностики анемии во время беременности. Как правило, женщина сдает анализ несколько раз в триместр. Поэтому иногда анемия обнаруживается неожиданно и становится сюрпризом для будущей мамы.
Диагноз ставится на основании показателя гемоглобина, сывороточного ферритина, эритроцитов, гематокрита. Нижней границей нормы гемоглобина при беременности считается показатель 110 г/л. Во втором триместре допустимо снижение этого значения еще на 5 г/л, как и в третьем.
| 1-13 недель | 110 г/л и менее | 70 г/ л и менее |
| 14-27 недель | 105 г/л и менее | |
| 28-40 недель | 100 г/л и менее |
По нормам ВОЗ, при определении анемии необходимо учитывать показатель гематокрита. Для подтверждения патологии он должен составлять меньше 33%.
Лечение анемии у беременных
При назначении схемы лечения анемии во время беременности учитывается срок гестации, самочувствие и образ жизни будущей мамы, показатели крови. Легкие степени хорошо поддаются лекарственной терапии и лечатся в амбулаторных условиях.
При незначительном снижении гемоглобина иногда достаточно диетотерапии.
Тяжелые формы анемии у беременных требуют обязательной госпитализации и использования комплекса препаратов, которые будут увеличивать показатель гемоглобина и помогут поддержать нормальное развитие будущего ребенка.
Диета при анемии во время беременности
Женщине во время беременности свойственно набирать вес. В норме прибавка колеблется на уровне 12-17 кг и часто зависит от исходного телосложения будущей мамы.
Однако многие женщины стараются сохранить стройную фигуру, сильно ограничивая себя в питании.
Отказываясь от полноценной пищи в пользу диетических продуктов, будущая мама рискует заработать не только анемию, но и более серьезные заболевания.
При анемии рекомендуется:
- иметь не менее 5 приемов пищи ежедневно (3 основных и 2 перекуса);
- употреблять пищу дозировано (не переедать и не ограничивать порцию);
- употреблять продукты- источники витаминов группы В (бобовые, крупы, зелень, орехи);
- в ежедневном рационе иметь продукты животного происхождения;
- в достаточном количестве употреблять овощи и фрукты, богатые витамином С (для лучшего усвоения железа).
Несмотря на то, что в некоторых растительных продуктах содержится железо, в такой форме оно усваивается гораздо хуже (4-5%), чем из продуктов животного происхождения (45-50%). Поэтому сидеть на овощах и яблоках во время анемии при беременности – не самый лучший метод лечения.
Лечение анемии у беременных препаратами
ВОЗ утверждает, что примерно с 12-14 недель беременности в организм женщины ежедневно должно поступать 60 мг железа. Если у женщины появляются симптомы анемии, а лабораторные исследования это подтверждают, то доза железа должна возрасти в два раза.
Как правило, с едой невозможно получить такое количество биологически значимого микроэлемента. Поэтому при анемии традиционно проводится медикаментозное лечение. Будущим мамам не стоит опасаться приема препаратов железа. Отказ от лечения может быть гораздо опаснее, чем прием таких добавок на всем сроке гестации.
Важно использовать только медикаменты, которые рекомендовал врач и в строго оговоренных дозировках.
Препараты для лечения анемии во время беременности могут назначаться в форме таблеток и в виде инъекций. Уколы выписывают в стационаре, когда речь идет о тяжелой или умеренно-тяжелой стадии болезни. Одновременно женщине назначаются средства для насыщения крови кислородом и витаминные комплексы. Это позволяет облегчить страдания ребенка и минимизировать риск осложнений в будущем.
Препараты железа в форме таблеток могут повлиять на работу пищеварительного тракта.
Если на фоне приема лекарств у женщины появились запоры, то врач скорректирует лечение и при необходимости добавит медикаменты для повышения моторики кишечника. Как правило, женщинам назначается от 65 до 200 мг железа в сутки.
Обычно результат лечения заметен уже через 2-4 недели и оценивается на основании лабораторного исследования крови (показатель гемоглобина увеличивается на 20 г/л или более).
Современная фармакология предлагает лекарственные средства для повышения гемоглобина и биологические добавки (БАД). Медикаменты содержат большие дозировки, чем добавки. К тому же, лекарства выписываются врачом.
БАД женщина может принимать после нормализации уровня гемоглобина самостоятельно, проконсультировавшись с гинекологом.
Не следует принимать БАДы с железом при индивидуальной непереносимости организмом, болезнях крови и кроветворения, а также избыточном содержании железа в организме.
Если путем лечения препаратами удалось добиться нормализации показателя гемоглобина в крови, то рекомендуется продолжать прием в профилактической дозировке. Также аналогичные медикаменты назначаются в послеродовой период для профилактики послеродовой анемии.
Записаться на осмотр к гинекологу
Сопутствующие заболевания
На фоне анемии у беременных женщин могут присутствовать другие заболевания. Нередко низкий гемоглобин сочетается с токсикозом ранних сроков. Патологии пищеварительного тракта и органов кроветворения могут сопровождать дефицит железа в организме.
Кроме того, повлиять на показатели крови способны инфекционно-воспалительные заболевания. Поэтому на ранних сроках при постановке на учет по беременности женщина проходит полное обследование.
Диагностика всего организма позволяет предположить возможные проблемы во время вынашивания и предотвратить их.
Профилактика анемии при беременности
Эксперты отечественной и зарубежной медицины уверены, что профилактика анемии у беременных женщин гораздо эффективнее, чем лечение. Легче предупредить развитие патологии, чем потом пытаться с ней справиться.
На этапе планирования беременности женщина уже должна начать более внимательно относиться к своему здоровью.
Поскольку во время беременности нагрузка на работу внутренних органов увеличивается в разы, лучше проверить их состояние еще до зачатия.
Если на этапе планирования беременности обнаружится анемия, то ее можно будет вылечить, а в дальнейшем поддерживать уровень гемоглобина уже во время вынашивания. Это позволит избежать негативного влияния дефицита железа на будущего ребенка.
Беременным женщинам следует понимать, как легко и быстро может развиться анемия: при недостаточном питании в организме возникает дефицит аскорбиновой кислоты, который в дальнейшем не позволяет железу полноценно усваиваться из пищи. Это приводит к понижению показателя гемоглобина, который влечет за собой развитие симптоматики анемии. Во избежание раскручивания такого сценария, для профилактики анемии во время беременности рекомендуется:
- не соблюдать строгих диет;
- питаться полноценно;
- принимать витаминные комплексы, назначенные врачом;
- регулярно сдавать анализ крови;
- при ухудшении самочувствия обращаться к гинекологу, не дожидаясь планового приема.