Варикозное расширение вен пищевода — серьезная патология, спровоцированная заболеваниями печени, сердца, органов пищеварения и значительно реже венозных стенок. Чаще наблюдается в нижних отделах вместе с поражением вен желудка у мужчин после 50 лет.
Массивное кровотечение может быть неожиданным и единственным признаком. Своевременно поставить диагноз необходимо для принятия профилактических мер. Чтобы устранить варикоз пищевода, в сосудистой хирургии разработаны специальные оперативные подходы.
В Международной классификации болезнь учитывается под разными кодами:
- I85.9 — без кровотечения;
- I85.0 — с кровотечением;
- I98.2 — на фоне другой патологии.
Как происходит отток крови по венам пищевода?
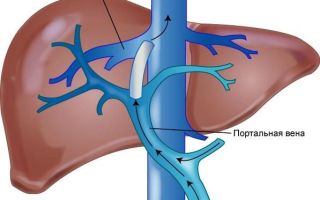
Пищевод кровоснабжением связан со многими органами грудной и брюшной полости. Артериальные ветки к нему идут от грудного отдела аорты. Венозный аппарат развит неравномерно. Кровь по венам пищевода стекает в сосуды непарной и полунепарной вены, затем проходит по анастомозам через вены диафрагмы в нижнюю полую вену, а по венозной сети желудка — в воротную вену печени.
Из верхних отделов пищевода венозный отток идет в сосуды верхней полой вены. Анатомическое расположение и связи формируют венозный аппарат пищевода, как посредник между тремя системами оттока: воротной веной, нижней и верхней полой.
Эта особенность провоцирует возникновение компенсаторного варикозного расширения вен на уровне пищевода за счет открытия вспомогательных сосудов (коллатералей) при заболеваниях селезенки, кишечника, сопровождающихся блоком их собственных вен.
Причины расширения
Варикозное расширение вен пищевода обеспечивается двумя механизмами. Происходит либо затруднение оттока из-за механического препятствия в нижележащих отделах венозной системы (повышенное давление, тромбоз, флебит), либо потеря тонуса венозной стенки в связи с нарушенным синтезом коллагеновых волокон (варикозная болезнь вен ВБВ).
Причиной застоя в верхних отделах чаще служит злокачественный зоб. В нижней части пищевода венозный кровоток задерживается из-за:
- портальной гипертензии, вызванной циррозом печени;
- тромбоза портальной вены.
Редкими причинами формирования варикозного расширения вен пищевода (ВРВП) считают сосудистую опухоль (ангиому) и венозные изменения при синдроме Рандю-Ослера.
Цирроз печени — длительное хроническое заболевание, осложняющее гепатиты (на первом месте — вирусный гепатит В), алкогольную болезнь с жировой дистрофией. Патологические изменения выражены в нарушении структуры печеночных долек и окружающего пространства.
Происходит разрастание плотной рубцовой (соединительной) ткани, замена функционирующих клеток на бугры с формированием печеночной недостаточности. В этих условиях сдавливаются сосуды как артериальные, так и венозные. Снижение поступления кислорода усугубляет ситуацию, вызывая ишемию органа.
Нарушение венозного оттока приводит к росту давления в портальной системе (гипертензии)
Цирроз печени способны вызвать:
- медикаменты (Метотрексат, Изониазид);
- застойная сердечная недостаточность при пороках, осложнении обширного инфаркта, миокардиодистрофии, кардиопатиях;
- наследственные заболевания с изменениями метаболизма (галактоземия, гепатоцеребральная дистрофия, гемохроматоз);
- фетальный гепатит у новорожденных малышей возникает при перенесенной матерью инфекции (краснуха, герпес, цитомегаловирус), когда возбудитель передается плоду через плацентарный барьер.
Варикозное расширение вен пищевода за счет открытия коллатералей могут спровоцировать опухоли кишечника и печени, перитонит, любое увеличение селезенки, лимфоузлов.
Синдром Банти — нарушение циркуляции в венах селезенки (спленогепатомегалия) протекает у молодых женщин на фоне анемии, тромбоцито- и лейкопении, застойных явлений в печени с портальной гипертензией и циррозом. Его вызывают инфекционные заболевания (бруцеллез, малярия, сифилис, лейшманиоз).
Синдром Рандю – Ослера (наследственная телеангиэктазия), кроме поражений кожи и слизистых, вызывает множественные ангиоматозные изменения во внутренних органах со склонностью к кровотечениям. Локализация в пищеводе создает условия для расширения вен. Для предупреждения кровотечения из расширенной венозной сети пищевода требуется лечить заболевание-причину.
Действующая классификация
Существует несколько предложенных классификаций заболевания. Признаки выявляют при эзофагогастроскопическом исследовании. Наиболее приемлемой считается подразделение варикоза пищевода по степени изменения вен.
- 1 степень — максимальный диаметр сосудов 5 мм, они вытянуты, локализуются в нижней части пищевода;
- 2 степень — определяется извитость вен, диаметр увеличен до 1 см, доходят до средней трети органа;
- 3 степень — обращает внимание истончение и напряженности стенок венозных сосудов, диаметр свыше 10 мм, идут рядом, на поверхности имеются характерные маркеры красного цвета из мельчайших капилляров.
Начальная стадия характеризуется отсутствием извитости вен
Согласно другой классификации (Витенасома и Тамулевичюте) предлагается учитывать 4 стадии течения заболевания:
- 1 — допускается диаметр вен 2–3 мм, они по цвету синеватые, по форме прямые;
- 2 — вены становятся извилистыми, узловатыми, в диаметре увеличиваются свыше 3 мм;
- 3 — отчетливо различаются варикозные узлы, значительна извитость, появляется выпячивание в просвет пищевода;
- 4 — узлы вырастают до гроздевидной формы, существенно суживают просвет пищевода, на наружной поверхности просматривается тонкая сетка из мелких капилляров.
Кроме того, диагностика учитывает:
- врожденную форму, протекающую на фоне патологий неясного происхождения;
- приобретенную — вызванную разными заболеваниями.
Как проявляется варикозная болезнь пищевода?
Симптомы заболевания зависят от патологии, вызвавшей варикоз вен пищевода. Начальный период протекает без клинических проявлений, пациенты не подозревают о развитии патологии. Но нередки случаи прогрессирующего течения с внезапным кровотечением.
Почему анализ на скрытую кровь в кале положительный?
Ухудшение состояния возникает за 4–5 дней. Больные ощущают нарастающую тяжесть за грудиной, сдавление. Этот признак считается предвестником массивного кровотечения и требует проведения неотложных мер, поскольку наблюдения хирургов связывают его с летальным исходом.
Все симптомы варикоза определяются угрожаемыми проявлениями кровопотери. При хроническом течении с малым количеством выделенной крови организм постепенно ослабевает. Формируется гипохромная анемия. Пациент отличается бледностью, худеет, с трудом передвигается, его беспокоит одышка. Иногда наблюдается жидкий черный кал.
Предвестниками кровотечения и начальными признаками варикоза могут быть:
- неясные боли в грудной клетке;
- выраженная изжога;
- отрыжка после еды;
- трудности при проглатывании сухой пищи.
Изжога и отрыжка объясняются нарушением функции сфинктеров пищевода, обратным (рефлюксным) забросом из желудка. Некоторые пациенты ощущают перед началом кровотечения «щекотание в горле», першение, солоноватый привкус во рту.
При остром кровотечении появляются:
- нарастающая бледность кожи;
- рвота с кровью («кофейной гущей»);
- постоянное головокружение;
- жидкий дегтеобразный стул;
- потемнение в глазах;
- резкая слабость.
Кровотечение провоцируется поднятием тяжести, физической работой, повышенной температурой тела, приемом антикоагулянтов, процедурой фиброгастроскопии. Но иногда возникает спонтанно на фоне общего здоровья. Дифференцировать кровотечение необходимо от распадающейся опухоли пищевода и желудка, прорастания опухоли в крупный сосуд и его прорыв, травмирования сосудов инородным телом.
Диагностика
Диагноз можно заподозрить, но нельзя подтвердить без эзофагогастродуоденоскопии. Это практически единственный способ установить связь кровотечения с варикозом пищевода, часто одновременно обнаруживают варикозное расширение вен желудка.
По рентгенограмме можно выявить воспаление, опухоли, спастическое сокращение с нарушением проходимости
Процедура позволяет установить степень деформации вен, стадию заболевания, визуально определить состояние сосудистых стенок, прогнозировать разрыв. Проводить исследование во время кровотечения практически невозможно.
В плановом порядке назначается контрастная рентгенография пищевода, перед снимком пациенту дают выпить смесь бария. По серии рентгенограмм отслеживают движение контраста и растекание его в просвете пищевода.
Лабораторным путем:
- необходимо установить наличие анемии по содержанию эритроцитов, тромбоцитов, цветному показателю;
- при остром кровотечении подсчитывают гематокрит;
- обязательно делают анализ показателей свертываемости;
- определяют функцию печени по ферментным тестам, уровню белка, глюкозы, билирубина, отклонения результатов дают возможность заподозрить влияние печеночной патологии на изменение в венозной системе пищевода;
- при наличии признаков кровотечения определяют группу крови и резус-фактор на случай необходимого переливания крови.
Даже минимальное выделение крови с калом подтверждается реакцией Грегерсена на скрытую кровь.
Лечение варикозного расширения вен пищевода отличается плановым вариантом и схемой, зависящей от возникновения экстренной проблемы, опасного для жизни кровотечения.
При отсутствии массивного кровотечения пациент нуждается в терапии основного заболевания, усиленном введении кровоостанавливающих средств. Больного необходимо госпитализировать в профильное отделение. Режим — постельный, головной конец кровати приподнимают.
Требования к диете
Лечебное питание предусматривает отсутствие раздражающих продуктов (острых приправ, жареных и копченых мясных изделий, грубых овощей, цельных фруктов, корок хлеба, костей, газированной воды). Категорически запрещен алкоголь, шоколад.
Диета строится из достаточно калорийной, но жидкой остывшей пищи. Рекомендуются чуть теплые бульоны, проваренные жидкие каши, молочная лапша, творог, сладкий кисель из фруктов, остывший чай, мякоть белого хлеба, мясо в виде проваренного фарша.
Предпочтение отдают вареным продуктам
Лечение медикаментами
С целью снижения активности цирротических изменений в печени в схему лечения включают:
- противовирусные препараты (при вялотекущем гепатите);
- стероидные гормоны;
- антибиотики при бактериальном поражении;
- мочегонные средства для снижения давления в системе нижней полой вены;
- сердечные гликозиды, если цирроз вызван декомпенсацией миокарда;
- гепатопротекторы;
- витаминные препараты в высоких дозах для восстановления всех видов метаболизма.
Особое значение в терапии варикоза придается витаминам К, С, D, Е. Викасол вводится внутримышечно или внутривенно. Если у пациента выявлена анемия с нарушенной свертываемостью, то назначается переливание свежезамороженной одногруппной плазмы (1–2 дозы), эритроцитарной или тромбоцитарной массы.
Для остановки кровотечения широко практикуется внутривенное введение Октреотида. Препарат способен подавить выход в кровь гормонов, расширяющих сосуды. Еще применяются Вазопрессин и Терлипрессин, но по сравнению с Октреотидом у них наблюдается больше побочных эффектов. Внутривенно вводится раствор кальция хлорида.
Осторожно следует относиться к средствам, повышающим артериальное давление, они усиливают кровотечение.
При продолжении кровотечения используют: промывание пищевода горячей водой (40–45 градусов) через зонд, установку резинового раздувающегося зонда — существуют стандартные гофрированные изделия (зонды-обтураторы) для прижатия кровоточащего сосуда в пищеводе и в язве желудка.
Баллонную дилатацию пищевода применяют как для остановки кровотечений, так и в лечении суженых участков
Чем помогает хирургия?
Неблагополучное клиническое течение служит показанием для проведения эндоскопического лигирования. Методика заключается в прошивании вен пищевода при использовании эндоскопа. Хирурги считают ее более эффективной, чем введение в вены склерозирующих средств (склеротерапия), которая требует повторения не менее четырех раз в год.
Лечение варикоза пищевода при неустраненном терапевтическими способами кровотечении требует операции по экстренным показаниям. Цель хирургического вмешательства — снижение давления в воротной вене путем создания шунтов и сброса в нижнюю полую.
Создание искусственного анастомоза (установка металлического стента) между портальной и печеночной венами называется трансъюгулярным внутрипеченочным портосистемным шунтированием. Операция сложна технически. Специалисты считают, что ее можно удачно выполнить в 95% случаев.
Сопровождается не только техническими трудностями, но и ранним рецидивом кровотечения, воспалением. У 1/3 больных требуется повторная установка, поскольку стент быстро тромбируется, перекрывая просвет. В течении месяца погибают до 13% больных. Это относит операцию к чрезвычайным мерам выбора.
Другой метод улучшения портокавального кровотока — создание анастомоза между селезеночной и левой почечной веной. Техника операции сложна и рискована для пациента, сопровождается высокой летальностью. Операция деваскуляризации заключается в иссечении и удалении пораженных вен и их замене протезами.
Создание обходного пути снижает давление в портальной системе наполовину
Можно ли лечиться народными средствами?
Применение народных средств при наличии кровотечения безрезультатно. Но можно их использовать в терапии основной причины варикоза — поражения печени. Для этого подходит длительный прием отваров:
- из расторопши;
- корня цикория;
- кукурузных рыльцев;
- японской софоры;
- овса;
- плодов рябины;
- шиповника.
Прогноз заболевания
В начальных стадиях варикоза пищевода при постоянном лечении, достаточном функциональном состоянием печени, соблюдении рекомендаций по режиму и диете удается добиться остановки кровотечения у 80% пациентов. У 2/3 больных после однократного повторяются кровотечения в течение 1–2 лет. Они постоянно находятся в группе высокого риска. Выживаемость лиц с выраженным циррозом низкая.
Варикозное расширение вен пищевода относится к болезням-осложнениям. Оно само по себе уже является признаком тяжелого поражения организма. Поддержку можно обеспечить только своевременным выявлением с помощью метода эндоскопии и наблюдением за пациентом.
Варикозное расширение вен пищевода
Варикозное расширение вен пищевода – патология эзофагеальных вен, характеризующаяся их извитостью и мешотчатым расширением за счет формирования флебоэктазов. Причиной данного заболевания может служить поражение печени, сердца и других органов. Чаще всего варикоз пищевода никак не проявляется до возникновения самого грозного осложнения – кровотечения. Основной метод диагностики варикоза – ЭГДС, в процессе которой производится лечебный гемостаз. Также лечение включает в себя консервативные мероприятия: терапию основного заболевания, медикаментозную остановку кровотечения. При неэффективности терапевтических мероприятий проводится шунтирующая операция.
I85 Варикозное расширение вен пищевода
Варикозное расширение вен пищевода (ВРВ пищевода) – патология его венозной системы, развивающаяся вследствие повышения давления в системе воротной или полой вены. Сосуды пищевода тесно связаны с венозной системой органов брюшной полости и, в первую очередь, с системой воротной вены.
Повышение давления в портальной вене приводит к нарушению оттока и застою крови в эзофагеальных венах, провоцируя развитие варикоза.
В последние годы частота выявления портальной гипертензии значительно возросла, что связано с широкой распространенностью вирусных гепатитов, других заболеваний печени, алкоголизма.
Опасность данной патологии заключается в том, что примерно половина больных погибает уже при первом кровотечении. Риск повторных геморрагий очень высок, а смертность доходит до 80%.
Заболевание неизлечимо, увеличить продолжительность жизни возможно только при регулярном обследовании и проведении мероприятий по предупреждению кровотечений.
При появлении первых признаков заболевания последующая выживаемость составляет обычно не более нескольких лет.
Варикозное расширение вен пищевода
Причины варикоза пищевода зачастую связаны с повышением давления в системе портальной вены, гораздо реже флебоэктазии развиваются на фоне системной гипертензии (гипертонической болезни) или врожденной патологии. Чаще всего давление в v.
portae повышается при циррозе или другой тяжелой печеночной патологии, опухолях печени или поджелудочной железы, которые сдавливают воротную вену, портальном тромбозе или аномалиях развития. При этом кровь сбрасывается из системы воротной вены по коллатералям через сосуды желудка в вены пищевода, вследствие чего давление в них значительно повышается.
Так как пищеводные вены расположены в рыхлой клетчатке, а стенки их очень тонкие, при перегрузке объемом крови они растягиваются с образованием варикоза. При поражении печени варикозные узлы чаще всего располагаются в нижнем отделе пищевода и при входе в желудок, в то время как при системной гипертензии узлы более мелкие и расположены обычно по всей длине органа.
Также варикоз может сформироваться при сдавлении верхней полой вены, при тяжелом поражении щитовидной железы, синдроме Киари. Более подвержены ВРВ пищевода мужчины после 50 лет.
Первым симптомом болезни зачастую бывает кровотечение из флебоэктазов пищевода Изредка больные могут отмечать появление чувства давления и тяжести за грудиной за несколько дней до начала геморрагических осложнений.
Иногда кровотечению предшествует эзофагит – из-за близости сосудистой стенки слизистая становится рыхлой, легко повреждается твердой пищей, воспаляется.
При этом пациента может беспокоить чувство жжения, изжога и отрыжка кислым, затруднения при глотании плотной пищи.
Нормальное давление в пищеводных венах обычно не превышает 15 мм.рт.ст., при варикозе оно может значительно повышаться. Достижение уровня 25 мм.рт.ст. является критичным. При этом значение имеет не столько цифра давления, сколько выраженные колебания этого показателя.
Кровотечение может быть незначительным, но примерно у 60% больных оно массивное, приводит к значительному ухудшению состояния или смерти. Чаще всего геморрагические проявления возникают на фоне колебаний давления – после физической нагрузки, переедания, часто во сне.
Постоянные незначительные кровопотери могут не проявляться выраженной симптоматикой, но приводить к истощению и железодефицитной анемии. Такие кровотечения сопровождаются рвотой с прожилками крови, тошнотой, слабостью, меленой (черный стул из-за примеси свернувшейся крови), снижением веса.
Если же кровотечение массивное, у пациента возникает обильная кровавая рвота, сильная слабость, нарушения сознания, потливость, давление понижается одновременно с повышением частоты сердечных сокращений.
Обследование по поводу заболеваний печени позволяет обнаружить снижение уровня гемоглобина на фоне кровотечения.
УЗИ органов брюшной полости, МРТ печени помогают выявить фоновое заболевание, которое привело к формированию варикозного расширения вен пищевода.
Рентгенография пищевода с введением контрастного вещества дает возможность определить его сужение и деформацию стенок, вызванную выпячиванием варикозных узлов в просвет пищеводной трубки.
Наиболее информативным методом диагностики варикоза пищевода является эзофагогастродуоденоскопия – при осмотре просвета органа через эндоскоп видны синеватые узловые выпячивания вен. При обследовании на фоне профузного кровотечения определить его источник бывает затруднительно.
ЭГДС позволяет выставить правильный диагноз, определить степень варикоза и опасность разрыва флебоэктаза, провести лечебные мероприятия.
Следует помнить и о том, что кровотечение на фоне флебоэктазии пищевода может развиваться из других отделов ЖКТ (например, желудочно-кишечное кровотечение) и из-за других причин: опухолей ЖКТ, язвенной болезни, патологии свертывающей системы крови (тромбоцитопений, болезни Виллебранда, гемофилии, тромбоцитопенической пурпуры), синдрома Меллори-Вейса и др.
В зависимости от симптомов заболевания пациент может находиться под наблюдением в отделении гастроэнтерологии или хирургии. Задачей гастроэнтеролога является лечение основного заболевания и предупреждение развития кровотечения.
Для этого пациент получает гемостатические препараты, антациды, витамины. В обязательном порядке осуществляют профилактику пищеводного рефлюкса. Рекомендуют строгое соблюдение правильного режима питания, отдыха и физических нагрузок.
При развитии кровотечения проводят гемостатическую терапию – назначают препараты кальция, витамин К, свежезамороженную плазму.
Производят экстренную эзофагоскопию для установления источника геморрагии и эндоскопического клипирования кровоточащей вены, нанесение клеевой пленки и тромбина, электрокоагуляцию сосуда.
Для остановки кровотечения применяют введение зонда Блэкмора – он имеет специальные баллоны, которые при надувании перекрывают просвет пищевода и сдавливают сосуды. Однако даже после этих манипуляций в 40-60% случаев положительный эффект не достигается.
После остановки кровотечения и стабилизации состояния применяют хирургические методы лечения – их эффективность намного выше, чем у консервативных методов.
Обычно оперативное лечение заключается в наложении шунтов между портальной веной и системным кровотоком, благодаря которым давление в воротной вене снижается и вероятность кровотечения становится минимальной.
Наиболее безопасным и популярным методом является эндоваскулярный трансъюгулярный метод наложения шунта (доступ через яремную вену), также накладывают портокавальные и спленоренальные анастомозы, практикуют удаление селезенки, перевязку непарной и воротной вен, селезеночной артерии и прошивание или эмболизацию вен пищевода.
Прогноз и профилактика ВРВ пищевода
Прогноз заболевания неблагоприятный – варикоз пищевода неизлечим, при появлении этого заболевания должны предприниматься все меры для предотвращения прогрессирования патологии и фатальных кровотечений. Даже впервые возникшее кровотечение существенно отягощает прогноз, сокращая продолжительность жизни до 3-5 лет.
Единственным методом профилактики варикозного расширения пищеводных вен является предупреждение и своевременное лечение заболеваний, провоцирующих данную патологию.
Если в анамнезе имеется заболевание печени, которое может приводить к циррозу и повышению давления в портальной вене, пациент должен регулярно проходить обследование у гастроэнтеролога для своевременного выявления расширения сосудов пищевода.
При сформировавшемся варикозе следует соблюдать строгую диету: пища должна быть приготовлена на пару или сварена, желательно протирать еду и не употреблять плотные продукты в виде больших кусков.
Не следует принимать блюда слишком холодными или горячими, грубую и твердую пищу для предотвращения травматизации слизистой пищевода. Для профилактики рефлюкса содержимого желудка в пищевод изголовье кровати приподнимают во время сна.
Чтобы избежать кровотечений, рекомендуют исключить тяжелые физические нагрузки и подъем тяжестей.
Варикозное расширение вен пищевода: причины возникновения, первые симптомы, методы лечения и профилактика заболевания
Варикозное расширение вен пищевода – это заболевание, которое развивается в результате нарушения кровооттока в воротной вене и верхней полой вене. Такая патология может иметь врожденный или приобретенный характер.
Чаще всего варикозное расширение пищеводных вен выявляют наряду с повышенным давлением различной локализации и происхождения.
Боль в животе может быть симптомом патологии
На фоне данного состояния выделяют:
- внутрипеченочная портальная блокада кровотока;
- внепеченочная блокада;
- смешанная форма блокады.
Варикоз пищеводных вен у пациентов молодого возраста чаще всего бывает вызван внепеченочной блокадой, а у пациентов старшего и пожилого возраста – внутрипеченочной.
Причины
Болезнь развивается по множеству причин
Варикозное расширение пищеводных вен вызвано особенностями анатомического соединения их с системой воротной вены, селезенки и крупных вен брюшной полости.
При внутрипеченочной форме блокады кровообращения варикоз распространяется на нижние отделы пищевода, самой главной причиной застойных явлений в воротной вене являются такие состояния:
- увеличение селезенки различного происхождения (спленомегалия);
- цирроз печени;
- перитонит;
- опухоли злокачественного и доброкачественного характера;
- гепатит;
- тромбоз.
Внепеченочная блокада кровотока чаще всего возникает на фоне сдавливания воротной вены опухолями, кистами, конкрементами желчевыводящих путей, увеличенными лимфатическими узлами. Расширение сосудов верхнего отдела наблюдается при злокачественных опухолях, ангиоме пищевода, сосудистых изменениях.
Редко, но все же бывает, что данное заболевание развивается в результате постоянного повышенного давления в общем кровотоке – это характерно для хронической сердечнососудистой недостаточности.
Причины врожденного ВРВ пищевода невыяснены, но считается, что предрасполагающими факторами для развития данной патологии еще на этапе закладки органов плода в процессе эмбриогенеза являются перенесенные заболевания матери, прием лекарственных препаратов во время беременности, курение и употребление алкоголя.
Симптомы заболевания
Варикозно расширенные сосуды диагностируются при обследовании пациента, но патологию можно заподозрить еще раньше, для нее характерны следующие клинические симптомы:
- ощущение тяжести в груди и области эпигастрия;
- отрыжка воздухом;
- изжога;
- боли по ходу пищевода;
- тошнота после приема пищи.
Чаще всего заболевание встречается у мужчин 40-50 лет, но могут болеть и женщины, причем молодого возраста.
Возможные осложнения
Кровотечения из расширенных сосудов пищевода являются наиболее частым и распространенным осложнением. При этом оно может протекать для больного бессимптомно, а иногда начинается резко, чем представляет угрозу для жизни. Главным признаком начала кровотечения из расширенных вен пищевода является рвота алой кровью.
Внимание! При появлении даже небольших прожилок яркой алой крови в рвотных массах необходимо срочно вызвать скорую помощь. Кровотечение может резко прогрессировать и в этом случае возникает угроза жизни больного.
Опасность для здоровья и жизни больного также представляют и вялотекущие кровотечения. Несмотря на отсутствие выраженных клинических симптомов патологии, такое осложнение грозит развитием железодефицитной анемии, в результате чего нарушается кровоснабжение всех органов и систем, возникает постоянная гипоксия, страдает головной мозг.
Основной причиной развития кровотечений из ВРВ являются следующие состояния:
- поднятие тяжестей и усиленные физические нагрузки;
- натуживание при запоре или при родах у женщин;
- частое повышение артериального давления;
- лихорадочные состояния;
- полученные травмы и удары в область эпигастрия и грудной клетки.
Внимание! Спровоцировать массивное кровотечение из вен пищевода могут эндоскопические вмешательства, поэтому если пациент знает о наличии такого заболевания у себя, то нужно обязательно предупредить об этом врача.
Патология при циррозе печени
ВРВ пищевода при циррозе печени выявляют более, чем у 75% пациентов. Такое явление обусловлено тем, что при прогрессирующем циррозе образуются рубцовые изменения тканей, которые постепенно вытесняют здоровые клетки. Таким образом, нарушается кровоток по сосудам желудочно-кишечного тракта, возникают застойные явления – это служит предрасполагающим фактором для варикоза вен пищевода.
Так как больные с циррозом печени в 10% случаев умирают от прогрессирующего кровотечения из ВРВ, то лица из группы риски обязаны регулярно посещать врачей и планово обследоваться, даже если их ничего не беспокоит. Пациентам, страдающим циррозом, необходимо проходить диагностическое обследование не менее 1 раза в год, даже при отсутствии симптоматики заболевания.
В лечении больных с циррозом и варикозом наиболее первостепенное значение придается профилактике кровотечений, причем прогноз благоприятный в том случае, если меры были предприняты еще до начала кровотечений.
Врач подбирает больному индивидуальную схему лечения и профилактики, она включает в себя:
- лекарственные препараты, которые понижают портальное давление;
- проведение склеротерапии эндоскопическим путем;
- хирургическое вмешательство (устанавливают лигатор для ВРВ пищевода).
Методы диагностики
Поводом для обращения к врачу при подозрении на варикоз пищеводных вен являются перечисленные выше клинические симптомы. Особенно это касается пациентов из группы риска – страдающих артериальной гипертензией, циррозом печени, желчнокаменной болезнью).
Для подтверждения диагноза врач назначает пациенту пройти ряд исследований:
- анализы крови – общий и биохимический;
- фиброэзафагоскопия;
- УЗИ органов желудочно-кишечного тракта;
- рентгенологическое исследование.
Самым информативным методом диагностики патологии является фиброэзофагоскопия. Этот способ диагностики заключается во введении в пищевод трубки, оснащенной на конце оптической системой. Изображение выводится на экран монитора.
Благодаря такому исследования врач может оценивать:
- состояние венозной стенки;
- степень расширения вен;
- риск развития аневризмы (истончения венозной стенки и последующего ее разрыва);
- наличие кровотечений и их причину.
Внимание! Если кровотечение из вен пищевода уже началось, то в ходе эзофагоскопии становится трудно определить причину данного осложнения, более того, исследование может спровоцировать еще большее прогрессирование осложнений.
Менее информативным, но более безопасным для пациента с подозрением на кровотечение, является рентгенография с контрастированием. Это исследование позволяет оценить состояние пищевода в целом и определить степень запущенности болезни.
Так как в большинстве случаев варикоз пищеводных сосудов чаще всего протекает наряду с заболеваниями печени и других органов ЖКТ, то в ходе диагностики следует уделить внимание дифференциации следующих патологий:
- полипоз желудка;
- грыжа;
- язвенная болезнь;
- онкологические новообразования в органах ЖКТ;
- геморрагический диатез.
Методы лечения
Лечение ВРВ осуществляется комплексно, в зависимости от степени тяжести заболевания.
О методах терапии патологии подробнее представлено в таблице:
| Способ лечения | Что для этого применяют? |
| Медикаментозная терапия | Антигипертензивные средства, антациды, кровеостанавливающие, антианемические препараты |
| Эндоскопические вмешательства | Склеротерапия, баллонная тампонада |
| Хирургическая операция | Деваскуляризация, шунтирование, удаление селезенки, опухоли, камней в печеночных протоках, которые могли стать причиной застойных явлений и привели к развитию варикоза |
Лечение патологии заключается в устранении заболеваний и состояний, которые спровоцировали повышение давления в воротной и полой вене, а также в проведении профилактики возможных кровотечений из истонченных расширенных вен. Симптоматическое лечение заключается в приеме антацидных препаратов, витаминных комплексов, средств, повышающих моторику кишечника.
Если возникает кровотечение, то принимают следующие лечебные меры:
- вводят сосдосуживающие препараты;
- проводят электрокоагуляцию;
- используют специальный зонд, через который на кровоточащий участок воздействуют холодом;
- сдавливают сосуды пищевода тугой тампонадой.
При потере большого количества крови больному проводят переливание, вливают эритроцитарную массу и плазму. При массивном кровоизлиянии пациенту в срочном порядке выполняют хирургическое вмешательство, во время которого устраняют очаг поражения, ушивают вену, накладывают различные приспособления на венозную стенку, чтобы ее укрепить.
Эндоскопическое лечение
Одним из самых распространенных эндоскопических методов лечения заболевания является склеротерапия.
Склеротерапия
В хирургии выделяют два метода проведения эндоскопического склерозирования пищевода:
- интравазальный – склерозирующее вещество вводят таким способом, что в месте локализации тромба или варикоза развивается соединительная ткань, данный метод используется редко, так как чреват тяжелыми осложнениями, среди которых некроз стенок пищевода;
- паравазальный – склерозирующее вещество вводят в субмукозный слой, в результате чего развивается рубцевание паравазальной клетчатки, которая сдавливает собой патологически расширенные сосуды.
Паравазальный метод склерозирования является щадящим и имеет меньший риск развития осложнений в сравнении с интравазальным способом. На видео в этой статье вы сможете увидеть, как вводится склерозирующее вещество в пищевод и что при этом происходит с сосудами.
Цена такого вмешательства зависит от степени ВРВ, места локализации патологического процесса и наличия осложнений в виде кровотечения.
Лигирование
Важен комплексный подход к терапии
Одним из распространенных и эффективных методов лечения ВРВ является легирование. Лигатор имеет вид кольца, которое накладывают на расширенные участки вены, искусственно прекращая в нем кровоток.
Таким образом, у пациента снижается риск развития кровотечения при прогрессировании заболевания и уменьшается вероятность рецидива патологии.
Баллонная тампонада
Данный метод терапии используется при начавшемся кровотечении и позволяет быстро устранить кровоточивость сосудов. Баллонная тампонада является опасным способом терапии и может выполняться только квалифицированным и опытным врачом.
В ходе операции в пищевод пациента вводится зонд, оснащенный баллоном. Как только зонд достигает кровоточащего места, баллон начинает постепенно раздуваться, увеличиваясь в размерах.
Своими размерами баллон сдавливает кровоточащие сосуды и останавливает кровотечение. Такой метод лечения используется в настоящее время редко, так как с ним связано много осложнений.
Хирургическое лечение
К хирургическому вмешательству при пищеводном ВРВ прибегают в том случае, когда другие методы терапии не привели к нужному результату, болезнь прогрессирует или развилось массивное кровотечение.
Для лечения варикоза используют несколько видом хирургического вмешательства:
- шунтирование;
- деваскуляризация;
- внутрипеченочное портосистемное шунтирование.
Операции при кровотечении из варикозных вен в большинстве случаев проводят при помощи методики внутрипеченочного портосистемного шунтирования. Процедура заключается в создании внутрипеченочного искусственного прохода между печеночной и воротной веной и в установке в его протоках металлического стента.
При использовании данной методики врачам удается остановить даже самое сильное кровотечение. Главным недостатком такого вида шунтирования является практически 100%-ное последующее развитие энцефалопатии печени.
Деваскуляризация сосудов основана в пересечении пищевода и наложением анастамоза. Во время данной процедуры врачи попутно при необходимости удаляют селезенку или перевязывают перигастральные или периэзофагиальные вены.
Недостатком деваскуляризации сосудов является то, что в ходе операции останавливается только кровотечение, а сама причина варикоза остается. В результате этого у пациента быстро случается рецидив заболевания.
Прогноз заболевания
Прогноз заболевания во многом зависит от того, на каком этапе развития варикоза пациенту поставили диагноз и, как быстро начали адекватное лечение.
При прогрессировании патологии и отсутствии своевременного медицинского вмешательства смертность достигает порядка 50% случаев, причем летальность развивается не на фоне кровотечения, а характеризуется сопутствующими тяжелыми заболеваниями печени.
Если кровотечение из расширенных вен случалось хотя бы один раз, то практически в 80% случаев рецидив обязательно возникнет на протяжении 1-2 лет.
Помните, что любое заболевание проще предупредить, чем лечить. Не оттягивайте визит к врачу, если у вас есть предпосылки к развитию варикозной болезни – наследственность, артериальная гипертензия, хронические заболевания органов ЖКТ и особенно печени.