- Различают следующие основные виды иммунных тромбоцитопений: 1) аутоиммунная; 2) гетероиммунная;
- 3) аллоиммунная.
- Аутоиммунная тромбоцитопения (идиопатическая тромбоцитопеническая пурпура, болезнь Верльгофа) обусловлена уменьшением продолжительности жизни тромбоцитов и их повышенным разрушением в связи с воздействием антитромбоцитарных аутоантител.
Эта нозологическая форма наиболее распространена среди всех тромбоцитопений и в среднем встречается с частотой 5:100 000 населения в год. Заболевание чаще возникает у женщин 20-40 лет и в большинстве случаев характеризуется длительным индолентным течением (в течение многих месяцев и лет).
Этиология и патогенез аутоиммунных тромбоцитопений
Причиной аутоиммунной тромбоцитопении являются антитромбоцитарные аутоантитела, которые синтезируются преимущественно в селезенке лимфоцитами и плазмоцитами. В 50-80% случаев антитела относятся к IgG, реже IgA или обоим классам иммуноглобулинов. Антитромбоцитарные антитела связываются с антигенами тромбоцитов, расположенными на их мембране (обычно ГП IIb/IIIа и Ib/IX).
- Тромбоциты, соединенные с антителами, имеют укороченный период жизни (от десятков минут до 2-3 дней вместо 7-10 дней) и удаляются из кровеносного русла фагоцитами селезенки (реже печени и костного мозга) после соединения с Fc-рецептором. Таким образом, селезенка имеет большое значение в патогенезе аутоиммунной тромбоцитопений: 1) принимает участие в выработке аутоантител;
- 2) является основным местом деструкции сенсибилизированных тромбоцитов.
- При выраженной тромбоцитопений отмечается повышение содержания М-КСФ, стимулирующего фагоцитарную активность макрофагов.
В генезе заболевания имеют значение нарушения клеточного иммунитета, что подтверждается увеличенным уровнем CD8+ и снижением CD4+ лимфоцитов. В ряде случаев (чаще у детей) выявляются аутореактивные Т-лимфоциты, реагирующие с собственными тромбоцитами.
Укорочение жизни тромбоцитов ведет к стимуляции тромбоцитопоэза, в результате чего в костном мозге определяется повышенное количество мегакариоцитов. В тяжелых случаях антитела могут вырабатываться и к мегакариоцитам, обусловливая мегакариоцитарную аплазию.
Клиническая картина аутоиммунной тромбоцитопении
Начало аутоиммунной тромбоцитопении обычно скрытое, без видимой причины. Геморрагический синдром проявляется кожными кровоизлияниями, носовыми кровотечениями, а у женщин, кроме того, — меноррагиями. Кожные кровоизлияния обычно возникают без видимых внешних причин или после незначительных ушибов.
Кровоизлияния имеют вид петехий и экхимозов и чаще возникают на конечностях. При большом количестве экхимозов кожа приобретает характерный внешний вид («шкура леопарда»).
Типичны также кровоизлияния в местах инъекций. Иногда кровоизлияния возникают на лице, губах и конъюнктиве. Появление таких геморрагий свидетельствует о риске развития кровоизлияния в головной мозг и требует своевременной и адекватной терапии.
Нередко у больных наблюдаются кровотечения при экстракции зубов, которые начинаются сразу же после вмешательства, могут продолжаться несколько часов или даже дней. После остановки, в отличие от гемофилии, кровотечения не рецидивируют.
При объективном обследовании выявляются положительные пробы на ломкость капилляров («щипка», «жгута»). Увеличения размеров лимфатических узлов, печени и селезенки не отмечается (в отличие от ряда симптоматических тромбоцитопений).
При тяжелых и длительных кровотечениях может развиваться анемический синдром (слабость, быстрая утомляемость, одышка при физических нагрузках, усиленное сердцебиение и др.), выраженность которого зависит от тяжести анемии.
Течение аутоиммунной тромбоцитопений, как правило, волнообразное, с периодами обострений и ремиссий, во время которых уровень тромбоцитов может нормализоваться. В ряде случаев заболевание компенсировано и манифестирует только при воздействии провоцирующих факторов, чаще всего на фоне инфекции.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
— Также рекомендуем «Лабораторная диагностика аутоиммунной тромбоцитопении — анализы»
Оглавление темы «Нарушения тромбоцитарного гемостаза»:
Тромбоцитопения: подсказки врачу-практику
Наиболее распространенные изменения в общем анализе крови связаны с тромбоцитопенией.
Об особенностях диагностики заболевания, нюансах лечения пациентов с идиопатической тромбоцитопенической пурпурой и о тромбоцитопении у беременных корреспонденту «Медвестника» рассказал заведующий кафедрой клинической гематологии и трансфузиологии БелМАПО, кандидат мед. наук, доцент Игорь Искров.
Тромбопоэтин (ТПО) — основной регулятор продукции тромбоцитов, представляет собой белковую молекулу, основным местом синтеза которой является печень. Рецептор к ТПО (TПO-Р) представлен на ранних мультипотентных предшественниках, ранних предшественниках мегакариоцитов, зрелых мегакариоцитах и тромбоцитах.
Тромбопоэтины регулируют пролиферацию и дифференцировку клеток-предшественниц тромбоцитов:
- связывание ТПО с ТПО-Р на поверхности мегакариоцита активирует процессы пролиферации и созревания, что приводит к увеличению количества зрелых тромбоцитов в кровотоке;
- связывание ТПО с ТПО-Р на поверхности тромбоцита приводит к инактивации ТПО, тем самым снижая стимуляцию выработки тромбоцитов.
Так запускается механизм обратной связи и регулировки количества тромбоцитов в периферической крови.
Показатели нормы устанавливаются по стандартным сывороткам и критериям. То есть уровень тромбоцитов 149 или 148×10⁹/л не является тромбоцитопенией. В то же время повышение уровня тромбоцитов выше 460, 470×10⁹/л считается статистической погрешностью, связанной с механизмом определения количества тромбоцитов в периферической крови.
У тромбоцитов большая суммарная площадь поверхности, где представлено множество рецепторов для активации и связывания факторов свертывания.
А процессы свертывания крови происходят на фосфолипидной матрице тромбоцита.
Активированные тромбоциты сильно ускоряют гемокоагуляцию, поскольку имеют специальные рецепторы, необходимые для активации фактора X и стимуляции трансформации протромбина в тромбин.
Тромбоцитопения — это состояние, при котором число тромбоцитов в крови не превышает 140×10⁹/л. Кровь — наиболее лабильная среда нашего организма, поэтому однократное определение уровня тромбоцитов не дает истинного понятия об уровне тромбоцитов в периферической крови.
О тромбоцитопении (наследственной или приобретенной) можно говорить, если в двух последовательно выполненных анализах крови с промежутком не менее трех дней наблюдается снижение количества тромбоцитов.
Наследственная — такая форма встречается редко и наблюдается при наследственной апластической анемии, тромбоцитопении с отсутствием лучевых костей (TAR-синдром) и синдроме Вискотта — Олдрича. То есть когда заболевание передается с поломками генетического материала.
Достаточно часто недуг развивается вследствие перенесенной внутриутробной инфекции (чаще всего краснухи, цитомегаловирусной инфекции).
Приобретенная делится на 2 группы. Первая связана со снижением продукции тромбоцитов в костном мозге:
- вследствие общей функциональной недостаточности костного мозга (апластическая анемия, миелодисплазия, цитотоксическая терапия, лучевая терапия, инфильтрация костного мозга опухолевыми клетками);
- из-за селективного угнетения продукции мегакариоцитов (некоторые лекарства (сульфаниламиды, тиазиды, НПВС), врожденные инфекции (цитомегаловирус, краснуха), врожденное отсутствие мегакариоцитов);
- по другим причинам: мегалобластная анемия, ВИЧ и другие вирусные инфекции, в том числе вирусные гепатиты В и С.
Вторая группа — когда снижение уровня тромбоцитов объясняется усиленным их расходом. Расход тромбоцитов может быть:
- иммунный (аутоиммунные и аллоиммунные антитела могут синтезироваться в организме и вырабатываться против собственных тромбоцитов. Тромбоциты, покрытые этими антителами, разрушаются в селезенке, печени и костном мозге системой макрофагов);
- тромбоз мелких сосудов: ТТП (тромботическая тромбоцитопеническая пурпура), гемолитико-уремический синдром, васкулиты, микроангиопатии;
- ДВС — один из самых ярких примеров тромбоцитопении потребления, связанный с усиленным расходом тромбоцитов;
- снижение числа циркулирующих тромбоцитов может быть обусловлено спленомегалией, гигантской гемангиомой, разбавлением крови вследствие массивного переливания плазмы или других препаратов крови и ее заменителей.
При тромбоцитопении характерен микроциркуляторный (петехиально-пятнистый) тип кровоточивости, который характеризуется мелкоточечной петехиальной сыпью, экхимозами или синяками, кровотечениями из слизистых оболочек — носовыми, десневыми.
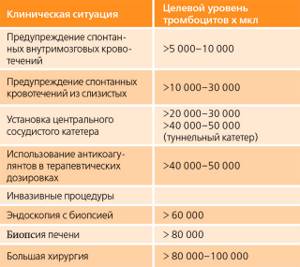
Кровотечения, вызванные тромбоцитопенией или нарушениями функции тромбоцитов, обычно происходят из слизистых (кровотечения в ЖКТ и носовые, меноррагии) или поражают кожу в виде пурпуры, петехий, кровоподтеков. Эта симптоматика развивается при количестве тромбоцитов 80–100×10⁹/л. Эндоскопии с биопсией — >60×10⁹/л.
Приведенные целевые показатели оптимальны с точки зрения предупреждения развития кровотечений у пациентов с тромбоцитопениями различной этиологии.
Целевые значения уровня тромбоцитов для различных клинических ситуаций
Идиопатическая тромбоцитопеническая пурпура (ИТП), или иммунная тромбоцитопения
С этим заболеванием встречаются все врачи-гематологи. Это та нозологическая единица, которая при небольших эпидемиологических показателях является социально значимым заболеванием и характеризуется снижением уровня тромбоцитов до
Тромбоцитопения
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Тромбоцитопения: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Тромбоциты – клетки крови, имеющие форму пластинки, которые участвуют в процессах свертывания крови. Их основная функция – закрытие раны при кровотечении путем образования тромба, или сгустка крови. Тромбообразование является естественным процессом защиты от массивной кровопотери при любых травмах. Дефицит тромбоцитов в крови называется тромбоцитопенией. Данное состояние достаточно часто протекает бессимптомно, однако может являться опасным для жизни при значительном уменьшении числа тромбоцитов крови.
Эти функции активизируются при любом повреждении эндотелия (внутреннего слоя, покрывающего стенки сосудов). Недостаток тромбоцитов приводит к нарушению системы свертывания крови и, как результат, повышенной кровоточивости, гематомам (синякам) и темно-красной сыпи на коже и слизистых (при надавливании такая сыпь не исчезает).
Продолжительная кровоточивость десен, большой объем кровотечений из маленьких ран и при менструациях – тревожный сигнал, говорящий о возможной проблеме системы свертывания крови. Разновидности тромбоцитопении Под тромбоцитопенией понимают уменьшение количества тромбоцитов в периферической крови ниже 150 тыс./мкл. Среди всех тромбоцитопений выделяют следующие состояния:
- Тромбоцитопения разведения – возникает при массивных кровотечениях и восполнении объема циркулирующей крови растворами.
- Тромбоцитопения распределения – часто возникает при избыточной патологической утилизации тромбоцитов в увеличенной селезенке.
- Продуктивная тромбоцитопения – возникает при нарушении функции костного мозга в результате различных заболеваниях или лучевой терапии.
- Тромбоцитопения потребления – возникает при ДВС-синдроме (диссеминированном внутрисосудистом свертывании крови – патологическом состоянии, когда образуются тромбы в кровеносном русле многих органов) или при постоянном аутоиммунном повреждении эндотелия сосудов. Происходит патологическая активация тромбоцитов и их быстрое расходование (потребление) организмом.
- Псевдотромбоцитопения – возникает при нарушении техники проведения анализа с развитием агрегации тромбоцитов.
Возможные причины тромбоцитопении
Одной из частых причин тромбоцитопении является избыточное потребление тромбоцитов в организме, например, при ДВС-синдроме.
Иммунная форма тромбоцитопении считается самой частой иммунной патологией крови. Развивается быстро, с подъемом температуры тела и появлением обильной сыпи на коже нижних конечностей, ягодиц, вокруг крупных суставов, иногда достигая лица.
Сыпь представляет собой мелкие кровоизлияния в кожу, часто сопровождается болью в суставах, отеками и нарушением движения в пораженных суставах. Иногда проявляется схваткообразной болью в животе, тошнотой, рвотой и жидким стулом.
Описаны случаи появления крови в моче.
Аутоиммунная тромбоцитопения (идиопатическая тромбоцитопеническая пурпура, болезнь Верльгофа) вызвана уменьшением продолжительности жизни тромбоцитов из-за воздействия антитромбоцитарных аутоантител. Такая тромбоцитопения может протекать волнообразно – с чередованием периодов обострения и ремиссии. Нередко заболевание дает о себе знать на фоне инфекционных заболеваний: гриппа, вируса иммунодефицита человека (ВИЧ), вируса Эпштейна–Барр (ВЭБ), парвовируса В19, цитомегаловирусной инфекции (ЦМВ), вирусных гепатитов В и С.
Среди продуктивных тромбоцитопений особое место занимают апластические анемии, опухолевые процессы в костном мозге, лучевые поражения.
Для всех перечисленных состояний характерно резкое снижение гемопоэтической (кроветворной) функции костного мозга за счет тех или иных структурных изменений. Апластическая анемия характеризуется уменьшением продукции всех трех ростков кроветворения: эритроцитов, лейкоцитов и тромбоцитов. Каждый росток отвечает за определенные функции в организме, и уменьшение производимых клеток приводит к появлению соответствующих симптомов. Уменьшение тромбоцитов ведет к повышенной кровоточивости, снижение количества эритроцитов говорит о признаках анемии (бледность, утомляемость, ломкость волос, боль за грудиной), а уменьшение лейкоцитов ведет к инфекционным осложнениям в виде рецидивирующих ангин, пневмоний и др. В некоторых случаях костный мозг замещается жировой тканью, что также нарушает образование клеток крови.
При В12- и фолиеводефицитной анемиях происходит нарушение созревания будущих тромбоцитов, они погибают еще до стадии созревания. Заболевание проявляется бледностью кожи, учащенным сердцебиением, одышкой. При выраженном дефиците витамина В12 возможны нарушение чувствительности, парезы и параличи.
Различные виды лейкозов приводят к появлению опухолевых клеток, которые делятся с огромной скоростью и вскоре замещают собой костный мозг. При этом нарушается функция всех трех ростков кроветворения. В костном мозге и крови появляются незрелые клетки, неспособные выполнять свою функцию.
Медикаментозная тромбоцитопения может развиться в результате приема некоторых лекарственных препаратов, например, цитостатиков, которые угнетают образование тромбоцитов в костном мозге.
Заболевания, сопровождающиеся увеличением размера селезенки (спленомегалией), способны привести к повышенному разрушению тромбоцитов, или гиперспленизму (увеличению утилизации тромбоцитов селезенкой). Помимо тромбоцитов также разрушаются эритроциты, что ведет к развитию не только тромбоцитопенического состояния, но и к гемолитической анемии.
К таким заболеваниям относят цирроз печени, в том числе алкогольной этиологии, хроническую сердечную недостаточность, лимфопролиферативные заболевания. К каким врачам обращаться при тромбоцитопении Диагноз «тромбоцитопения» устанавливается с помощью лабораторных исследований. Чаще всего пациенты, у которых впоследствии обнаруживается тромбоцитопения, обращаются к терапевту с жалобами на повышенную кровоточивость, сыпь, недомогание, усталость. При обнаружении снижения количества тромбоцитов терапевт назначит консультацию гематолога. В некоторых случаях требуется консультация онколога, гепатолога, ревматолога.
Диагностика и обследования при тромбоцитопении
При выявлении признаков тромбоцитопении врач назначит комплекс лабораторно-инструментальных методов исследования:
- клинический анализ крови: общий анализ с подсчетом тромбоцитов, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
С-реактивный белок (СРБ, CRP)
С-реактивный белок – белок острой фазы, чувствительный индикатор повреждения тканей при воспалении, некрозе, травме. Синонимы: Анализ крови на СРБ; С-реактивн�…
Гемостазиограмма (коагулограмма), скрининг
Синонимы: Гемостазиограмма, коагулограмма. Coagulation studies (coagulation profile, coag panel, coagulogram). Краткая характеристика исследования «Гемостазиограмма (коагулограмма), скри�…
Витамин B12 (цианокобаламин, кобаламин, Cobalamin)
Витамин В12 необходим для синтеза ДНК, процессов кроветворения и нормального функционирования нервной системы. Синонимы: Кобаламин; Цианокобаламин; Анти…
Ревматоидный фактор (РФ IgM, Rheumatoid Factor, RF)
Синонимы: Анализ крови на ревматоидный фактор; Ревмофактор. Rheumatoid factors (RFs); Rheumatoid Factor Blood Test. Краткая характеристика определяемого вещества Ревматоидный фактор
…
Антинуклеарные антитела, IgG, скрининг, ИФА (Антиядерные антитела, Аntinuclear antibodies, ANAs, EIA)
Синонимы: Антинуклеарные антитела, Антинуклеарный фактор; АНФ. Antinuclear Antibody; ANA; Antinuclear factor; ANF. Краткое описание теста «Антинуклеарные антитела, IgG, скрининг, …
Антистрептолизин-О (АСЛ-О, Antistreptolysin-O, ASO)
Синонимы: Анализ крови на антистрептолизин-О; АСЛО. ASLO; AntiStrep; Antistreptolysin O Titer. Краткое описание определяемого вещества Антистрептолизин-О
АСЛ-О (антистрептолизин О)…
ФиброТест (FibroTest)
Комплекс расчётных тестов для определения степени гистологической активности при наиболее распространённых формах патологии печени. Диагностика проводится БЕЗ …
ФиброМакс (FibroMax)
Синонимы: Безбиопсийная оценка состояния печени. FibroMax, Non-invasive tests for liver fibrosis, steatosis, and necroinflammatory activity. Краткое описание профиля ФиброМакс
Профиль ФиброМакс включа�…
Что делать при тромбоцитопении При выявлении снижения тромбоцитов в анализе крови необходимо обратиться к врачу для выяснения причины и подбора терапии. Самолечение может быть опасно для жизни.
Лечение тромбоцитопении
При иммунной тромбоцитопении основным методом лечения является «бдительное ожидание и наблюдение» в связи с частыми спонтанными самоизлечениями, однако в тяжелых случаях врачи могут использовать практику введения иммуноглобулина и глюкокортикостероидов для подавления аутоиммунного разрушения тромбоцитов. В редких случаях прибегают к хирургическому лечению – спленэктомии (удалению селезенки). Пациенты с иммунной тромбоцитопенией подлежат диспансерному наблюдению.
Лечение анемий, сочетающихся с тромбоцитопенией, начинают обычно после пункции костного мозга с оценкой его функционального состояния и клеточного состава. В случае возникновения симптомов, указывающих на тромбоцитопению при применении лекарственных средств, следует обратиться за консультацией к лечащему врачу для коррекции терапии. Лечение лейкозов проводится по специальным программам в онкогематологических центрах с применением методов химиотерапии, лучевой терапии и трансплантации костного мозга. В редких случаях для лечения тромбоцитопении используют переливание тромбоцитарной массы.
Источники:
- Клинические рекомендации «Идиопатическая тромбоцитопеническая пурпура (ИТП) у взрослых». Разраб.: Национальное гематологическое общество. – 2021.
- Клинические рекомендации. Детская гематология / под ред. А.Г. Румянцева, А.А. Масчана, Е.В. Жуковской. – М.: ГЭОТАР-Медиа, 2015. – 265 с.
- Баранов А.А. Федеральные клинические рекомендации по оказанию медицинской помощи детям с тромбоцитопенической пурпурой. Минздрав России, Союз педиатров России. 2015.
- Бокарев И.Н., Попова Л.В. Внутренние болезни. Дифференциальная диагностика и лечение: Учебник. – М.: Издательство «Медицинское информационное агентство», 2015. – 776 с.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Тромбоцитопеническая пурпура | благотворительный фонд «Подари жизнь»
Идиопатическая тромбоцитопеническая пурпура (ИТП) — болезнь, которая характеризуется существенным снижением уровня тромбоцитов в крови, что обычно приводит к геморрагическому синдрому, то есть повышенной кровоточивости. Употребляется и термин «болезнь Верльгофа» в честь врача, впервые описавшего болезнь. Также предложено использовать термин «первичная иммунная тромбоцитопения».
В организме больного образуются антитела к его собственным тромбоцитам, скорость разрушения тромбоцитов крови повышается в несколько раз, и возникает дефицит этих клеток. Именно ИТП является наиболее частой причиной геморрагического синдрома у больных, наблюдающихся врачами-гематологами.
Выделяют острые и хронические формы ИТП. Острые формы (составляющие большинство случаев болезни у детей) продолжаются менее 6 месяцев. Хронические формы различаются по частоте рецидивов: от ИТП с редкими рецидивами до непрерывно-рецидивирующего течения.
Частота встречаемости и факторы риска
Частота ИТП составляет, по разным данным, от 5 до 20 случаев на 100 000 человек.
Болезнь встречается как у взрослых, так и у детей любого возраста, но частота зависит от возраста: чаще всего заболевают молодые взрослые от 20 до 40 лет, реже всего — дети и пожилые люди.
Девушки и женщины страдают ИТП в несколько раз чаще, чем юноши и мужчины. У детей раннего возраста чаще наблюдается острая форма заболевания, у подростков и взрослых — хроническая.
Причины и механизм развития болезни до сих пор изучены не полностью.
Но известно, что болезнь может быть спровоцирована предшествующей вирусной инфекцией: ОРВИ, краснухой, корью, действием цитомегаловируса (ЦМВ), вируса Эпштейна-Барр (ВЭБ) и др.
Кроме того, среди возможных провоцирующих факторов называют беременность, прием ряда лекарств, стрессы, физические перегрузки, избыточное пребывание на солнце и др. ИТП не является наследственным заболеванием.
Признаки и симптомы
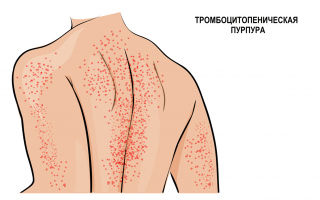
ИТП характеризуется геморрагическим синдромом, то есть признаками повышенной кровоточивости. Как правило, болезнь возникает внезапно. Наблюдаются подкожные кровоизлияния: точечные (петехии) и более крупные (экхимозы), участки кровоизлияний могут сливаться между собой. Легко образуются синяки, особенно на руках и ногах.
Могут возникнуть кровоизлияния в слизистые оболочки и кровотечения из них. Нередки кровотечения из носа, десен, у девочек — маточные кровотечения. Реже наблюдаются кишечные кровотечения и присутствие крови в моче. При совсем низком уровне тромбоцитов возможны смертельно опасные осложнения, такие как кровоизлияния в мозг.
Опасна также значительная потеря крови с развитием тяжелой анемии.
С другой стороны, если снижение числа тромбоцитов не слишком значительно, болезнь может не иметь никаких явных симптомов и обнаруживаться только по результатам анализа крови, появлению отдельных синяков, а у девушек – также по более продолжительным и обильным менструациям.
Диагностика
Первым признаком ИТП является сниженный уровень тромбоцитов крови — тромбоцитопения. Остальные показатели крови остаются в норме. Наблюдаются изменения коагулограммы, такие как увеличение времени кровотечения.
Однако для точной диагностики необходимо исключить другие причины снижения уровня тромбоцитов: лейкоз, миелодиспластический синдром, апластическая анемия, системная красная волчанка и другие аутоиммунные заболевания и т. д.
При исследовании костного мозга наблюдается нормальное или повышенное количество мегакариоцитов (клеток, из которых образуются тромбоциты); это означает, что дефицит тромбоцитов связан не с недостаточной выработкой, а с их разрушением в крови.
При анализах часто обнаруживаются антитела к тромбоцитам в значительных количествах. Увеличение селезенки для ИТП нехарактерно.
При диагностике может быть полезным изучение анамнеза, в том числе перенесенных вирусных инфекций, так как они, как сказано выше, могут спровоцировать развитие ИТП.
Лечение
Терапия больных ИТП основана на индивидуальном подходе.
Необходимость лечения определяется требованием достижения и поддержания безопасного уровня тромбоцитов — ведь при глубокой тромбоцитопении возможны жизнеугрожающие кровоизлияния.
Конкретная терапия определяется и такими факторами, такими как степень кровоточивости (выраженность геморрагического синдрома), сопутствующие заболевания и др.
Скажем, если уровень тромбоцитов снижен не слишком сильно, на коже нет признаков кровоизлияний или они постепенно уменьшаются, а сильных кровотечений нет, то может быть рекомендовано просто тщательное наблюдение за больным.
В более тяжелых случаях, однако, необходимо лечение. В качестве первой линии терапии часто используются гормоны-глюкокортикоиды (преднизолон, метилпреднизолон, дексаметазон).
Но их длительное применение связано с нежелательными побочными эффектами. Может также применяться внутривенное введение иммуноглобулинов («Пентаглобин», «Октагам» и др.
), которые предотвращают усиленное разрушение тромбоцитов крови.
Если болезнь постоянно рецидивирует и не поддается терапии, то больным может быть показано удаление селезенки (спленэктомия). Эта процедура в большинстве случаев приводит к успеху, однако связана с определенными рисками и ведет к нарушению иммунной защиты организма. Поэтому ее нередко стараются избегать, особенно у детей.
«Энплейт» (ромиплостим) — препарат, в последние 10-15 лет совершивший революцию в лечении многих больных хроническими и рецидивирующими формами ИТП. «Энплейт» стимулирует усиленную выработку тромбоцитов, обладает высокой эффективностью, быстротой достижения результата, хорошей переносимостью.
Другой препарат, эффективный при хронической форме заболевания, — «Револейд» (элтромбопаг).
Оба препарата сохраняют эффективность даже при долгом применении, могут использоваться амбулаторно («Энплейт» вводится подкожно, «Револейд» применяется в форме таблеток), но высокая стоимость пока ограничивает их использование.
Иногда применяются и другие лекарства, такие как иммунодепрессанты («Мабтера», «Азатиоприн» и др.). Для улучшения состояния сосудов могут использоваться лекарства-ангиопротекторы.
Есть и другие варианты лечения, которые могут подбираться индивидуально.
Переливания донорских тромбоцитов не рекомендуются, за исключением ситуаций жизнеугрожающего кровотечения, так как подобные переливания усиливают процесс образования антител к тромбоцитам.
Больные с ИТП должны соблюдать определенные ограничения, особенно в периоды обострений. Им необходимо избегать любых травм (что резко ограничивает возможности для занятий спортом); приема аспирина и других препаратов, снижающих свертываемость крови; контакта с аллергенами, излишнего пребывания на солнце, вакцинаций и т.п.
Прогноз
Острые формы ИТП обычно проходят в течение нескольких недель или месяцев, так как антитела к тромбоцитам могут циркулировать в крови до 6 месяцев.
При хронической форме ИТП в большинстве случаев удается добиться стойкой ремиссии, но иногда, к сожалению, болезнь принимает часто рецидивирующее течение.
Однако считается, что в среднем эта болезнь имеет хороший прогноз, тем более при использовании современных лекарственных препаратов.
Идиопатическая тромбоцитопеническая пурпура: от Верльгофа до наших дней
Спонтанное кожное кровотечение, известное более 2500 лет, уже тогда, в греческом и римском периоде врачевания, называлось «пурпурой».
В 1735 году Паул Верльгоф (ИТП называют также «болезнью Верльгофа») описал 16-летнюю девочку с носовым кровотечением и кровотечением слизистых, которые купировались применением лимонной кислоты. Он назвал это заболевание «Morbus Maculosus Haemorhhagicus».
Но заметного прогресса в лечении больных с ИТП достигли позже: в 1916 году в Праге профессор Шлоффер удалил селезенку у женщины с этим заболеванием. После операции последовало значительное увеличение числа тромбоцитов.
И до сих пор спленэктомия является одним из вариантов лечения пациентов при ИТП. Однако наиболее полная картина этой патологии, наше представление о механизмах ее возникновения и подходах к диагностике и терапии начали складываться лишь в последнее время.
Идиопатическая тромбоцитопеническая пурпура (ИТП), или первичная иммунная тромбоцитопения (ИТП), является аутоиммунным приобретенным заболеванием, которое характеризуется изолированной тромбоцитопенией числом тромбоцитов ниже 100х109/л.
Оно может проявляться геморрагическим симптомом различной степени выраженности – от петехиальных кожных кровоизлияний до угрожающих жизни кровотечений. Болеют и дети, и взрослые. Этиология ИТП неизвестна. Поэтому и называется «идиопатическая».
Среди пусковых факторов наибольшую группу составляют инфекции, беременность, а также прививки, стрессы.
Известно, что доминирующий механизм развития тромбоцитопении при ИТП обусловлен выработкой аутоантител к структурам мембраны тромбоцитов и их предшественников – мегакариоцитов, которые приводят к повышенному разрушению тромбоцитов фагоцитами, главным образом в селезенке, реже в печени, и недостаточной выработкой тромбоцитов в костном мозге. У пациентов с ИТП вырабатываются главным образом IgG аутоантитела против гликопротеинов GPIIb/IIIa или GPIb/IX поверхности тромбоцитов. Процесс формирования иммунной реакции на собственные тромбоциты – сложный, многоступенчатый, циклический. В нем принимают участие В-лимфоциты, Т-лимфоциты, NK-клетки, макрофаги. Помимо антителообразования, большую роль в патогенезе ИТП играют субпопуляции Т-лимфоцитов, развитие дисбаланса Т-клеточного звена иммунного ответа. Выявлена связь между ИТП и некоторыми генами-кандидатами, что указывает и на наличие генетической предрасположенности к ИТП.
С учетом сопутствующей патологии у пациента образуется определенный фенотип заболевания. Таким образом, патогенез ИТП связан с глубокими нарушениями иммунной системы.
В связи с этим идиопатическая тромбоцитопеническая пурпура переименована на первичную иммунную тромбоцитопению с неизвестной этиологией.
Соответственно, при всех других формах иммунная тромбоцитопения с известной этиологией будет симптомом других аутоиммунных заболеваний – системной красной волчанки (СКВ), антифосфолипидного синдрома (АФЛС), ревматоидного артрита (РА) и др.
В настоящее время продолжается поиск этиопатогенетических механизмов развития этой редкой патологии, которые могли бы стратифицировать пациентов на группы риска для индивидуализации лечебной тактики.
В литературе ИТП описывается как редкое, орфанное, заболевание. Надо сказать, что в медицинском мире не существует единого определения этой группы заболеваний. В одних странах орфанные патологии выделяют в зависимости от количества страдающих, в других – от доступности методов лечения, в третьих – к редким заболеваниям относят только хронические, угрожающие жизни.
Идиопатическая тромбоцитопеническая пурпура (ИТП) у взрослых. Клинические рекомендации
- Идиопатическая тромбоцитопеническая пурпура;
- первичная и вторичная иммунная тромбоцитопения;
- антитромбоцитарные антитела;
- терапия 1-й, 2-й и 3-й линий;
- глюкокортикостероиды;
- внутривенный иммуноглобулин;
- миметики тромбопоэтина (агонисты рецепторов тромбопоэтина);
- спленэктомия;
- беременность и идиопатическая тромбоцитопеническая пурпура.
Список сокращений
|
Термины и определения
Вторичная иммунная тромбоцитопения – иммунная тромбоцитопения, являющаяся симптомом других аутоиммунных заболеваний: системной красной волчанки (СКВ), антифосфолипидного синдрома (АФЛС), ревматоидного артирита (РА) и др.
Идиопатическая тромбоцитопеническая пурпура (ИТП) — это аутоиммунное заболевание, обусловленное выработкой антител к структурам мембраны тромбоцитов и их предшественников мегакариоцитов, что вызывает не только повышенную деструкцию тромбоцитов, но и неадекватный тромбоцитопоэз. Это изолированная тромбоцитопения ниже 100,0 х 109/л, сопровождающаяся или нет геморрагическим синдромом различной степени выраженности.
- Первичная иммунная тромбоцитопения — идиопатическая тромбоцитопеническая пурпура.
- Тромбоцитопения – патологическое состояние, характеризующееся снижением количества тромбоцитов ниже 100,0х109/л.
- Терапия 1-й, 2-й и 3-й линии – очередность схем лечения ИТП.
1. Краткая информация
1.1 Определение
Идиопатическая тромбоцитопеническая пурпура (ИТП) — это аутоиммунное заболевание, обусловленное выработкой антител к структурам мембраны тромбоцитов и их предшественников мегакариоцитов, что вызывает не только повышенную деструкцию тромбоцитов, но и неадекватный тромбоцитопоэз. Это изолированная тромбоцитопения ниже 100,0 х 109/л, сопровождающаяся или нет геморрагическим синдромом различной степени выраженности [1].
1.2 Этиология и патогенез
Этиология ИТП не известна.
ИТП является аутоиммунным заболеванием, характеризующимся выработкой антител подкласса IgG1 к гликопротеинам (ГП) мембраны тромбоцитов и мегакариоцитов (МКЦ), в основном к ГП IIb/IIIa, реже к ГП Ib-IX-V, Ia/IIa, IV или VI и формированием комплекса антиген-антитело, фиксирующегося своим Fc-фрагментом иммуноглобулина к Fcy рецепторам макрофагов и дендритических клеток ретикулоэндотелиальной системы. Разрушение патологического комплекса антиген-антитело идет путем его деструкции (опсонизации) в основном в селезенке, реже в печени и лимфатических узлах (ЛУ), а также путем цитотоксического лизиса Т-клетками. Помимо антителообразования большую роль в патогенезе ИТП играют субпопуляции Т-лимфоцитов [2].
1.3 Эпидемиология
Заболеваемость ИТП в мире составляет 1,6?3,9 случаев на 100 000 населения в год, распространенность — от 4,5 до 20 случаев на 100 000 населения. ИТП не имеет географических особенностей.
Мужчины болеют в 5—6 раз реже женщин [3,4].
По предварительным данным Регистра национального гематологического общества общая заболеваемость ИТП в одном регионе РФ (Тульская область) составляет 3,2/100 000 человеко-лет: 2,29 и 3,91 среди мужчин и женщин соответственно.
1.4 Кодирование по МКБ-10
D69.3 – идиопатическая тромбоцитопеническая пурпура;
D69.4 – тромбоцитопении.
1.5 Классификация ИТП
По длительности течения заболевания [1, 5-6]:
- впервые диагностированная с длительностью до 3 месяцев от момента диагностики;
- персистирующая с длительностью 3—12 месяцев от момента диагностики;
- хроническая с длительностью более 12 месяцев от момента диагностики.
По характеру и выраженности геморрагического синдрома (классификация ВОЗ) [1, 5-6]:
- 0-й степени – отсутствие геморрагического синдрома;
- 1-й степени – петехии и экхимозы (единичные);
- 2-й степени – незначительная потеря крови (гематурия, кровохарканье);
- 3-й степени – выраженная потеря крови (кровотечение, требующее переливания крови или кровезаменителей);
- 4-й степени – тяжелая кровопотеря (кровоизлияния в головной мозг и сетчатку глаза, кровотечения, заканчивающиеся летальным исходом).
- К тяжелой ИТП относят случаи, сопровождавшиеся симптомами кровотечения в дебюте заболевания, потребовавшие назначения терапии, или случаи возобновления кровотечений с необходимостью проведения дополнительных терапевтических мероприятий, повышающих число тромбоцитов, или увеличения дозировки используемых лекарственных средств.
- Рефрактерная форма ИТП устанавливается при наличии следующих критериев: отсутствие непосредственного ответа на спленэктомию, потеря ответа после спленэктомии и необходимость проведения дальнейшей терапии для купирования клинически значимых кровотечений.
- К резистентной форме ИТП следует относить случаи отсутствия или потери ответа после 2 и более курсов терапии, требующие возобновления лечения [1,5-6].
1.6 Клиническая картина
При ИТП регистрируется изолированная тромбоцитопения ниже 100,0 х 10^9/л, сопровождающаяся или нет геморрагическим синдромом различной степени выраженности [6].
Клинически ИТП проявляется геморрагическим синдромом: спонтанным или посттравматическим кожным (единичная или генерализованная петехиальная сыпь и экхимозы), петехиями и экхимозами на слизистых, носовыми и десневыми кровотечениями, мено- и метроррагиями, реже ? желудочно-кишечными кровотечениями и гематурией. Частота жизнеугрожающих субарахноидальных кровоизлияний не превышает 0,5% [7].
2. Диагностика
Специфических диагностических маркеров ИТП в настоящее время не существует, диагноз ИТП является диагнозом исключения, для установления которого требуется проведение комплексного обследования, исключающего заболевания и состояния иммунной и неиммунной природы, протекающие с тромбоцитопенией [1,8].
2.1 Жалобы и анамнез
- Рекомендуется при сборе анамнеза заболевания и семейного анамнеза выяснять следующее:[1,3,4].
-
установление предшествующих развитию тромбоцитопении факторов: (бактериальная или вирусная инфекция, вакцинация или лекарственные препараты, стресс, алкогольные и хинин-содержащие напитки, варикозная болезнь, тромбозы, сердечно-сосудистая патология, сопутствующие заболевания, трансфузии, пересадка органов в анамнезе, беременность, наличие и длительность кровотечений после хирургических вмешательств);
-
семейный анамнез: кровоточивость, тромбоцитопения, тромбозы и болезни системы кроветворения у кровных родственников.
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2++)