При бурсите локтевого сустава происходит воспалительный процесс в суставной сумке. В самом начале болезни человек не чувствует дискомфорта или каких-либо других изменений. По мере развития бурсита, при отсутствии лечения, может произойти полная утрата трудоспособности.
Бурсит может развиваться в разных суставах, но чаще появляется в локте. Механизм прогрессирования болезни особенный. Суставная сумка – полость, в которой содержится специальная жидкость, выполняющая функцию смазки суставов. Она же нужна для защиты костей от различных негативных воздействий.
Во время воспалительного процесса происходит увеличения объема жидкости. Постепенно она меняет свои свойства и характеристики. Человек начинает чувствовать боль, рядом расположенные ткани начинают отекать.
В крайних случаях бурсит приводит к слишком большому увеличению сумки. Если причиной стали инфекции, могут начаться процессы нагноения. Последствия такого процесса непредсказуемые. При затяжном характере болезни могут появиться спайки и другие более серьезные недуги.
Особенность сустава локтевой зоны: он не защищен жиром или мышцами. Поэтому любое воздействие может привести к развитию недуга. В этой части находятся три синовиальные сумки. По статистике, воспаление чаще встречается в той, которая располагается около окончания локтя.
Причины развития бурсита локтевого сустава
При бурсите локтевого сустава в лечении учитывается основной фактор, который привел к формированию патологии. Предпосылкой может стать:
- Регулярная сильная нагрузка на руки или постоянное расположение верхних конечностей в одной позе. В группе риска офисные сотрудники, спортсмены.
- Травмы различных частей локтя. Реакция может быть отсроченной. Поэтому часто первопричину не сразу удается установить правильно.
- Воспалительные процессы. Артриты, подагра и некоторые другие заболевания приводят к снижению подвижности всей верхней конечности. Могут наблюдаться разрывы сумки и ее заполнение лимфатической жидкостью.
- Наличие в организме вирусов и бактерий. Если локтевой сустав оказывается слабым местом, то патогенная микрофлора может очень быстро привести к развитию гнойного поражения.
К причинам относятся и различные аутоиммунные заболевания, специфические болезни и интоксикация. Врачи отмечают, что бурсит часто вызывают сразу несколько причин. Что усложняет не только диагностику, но и лечение.
Виды бурсита
Недуг имеет в острую или хроническую форму. В первом случае развитие происходит неожиданно при механическом повреждении или инфицировании. Симптоматика ярко выражена, требует незамедлительной помощи врача. Для хронической формы характерным является рецидивирующее течение. Подвижность зоны оказывается не нарушенной, но при исследовании можно почувствовать плотное образование.
При бурсите локтевого сустава лечение должно быть назначено очень быстро. В обратном случае может происходить инфицирование серозной жидкости. Такое состояние угрожает жизни.
Разделяется такая патология и по тому, какая именно жидкость образовалась в сумке:
- Серозная форма. При ней жидкость остается неинфицированной.
- Геморрагическая. В сумке выявляется кровь из других суставов и тканей.
- Гнойная. В этом случае происходит заражение с присоединением плохой микрофлоры.
Симптомы болезни
При локтевом бурсите проявления могут быть разными. Они зависят от формы болезни. При серозном или геморрагическом процессе отмечается небольшая болезненность. В зоне поражения повышается температура, видна припухлость. Движения в локте становятся ограниченными. Возможно появление выпячивания, имеющего форму шара. Общее состояние обычно не страдает.
При хроническом течении локтевой бурсит выражается умеренной болезненностью и чувством дискомфорта. Человек может двигать рукой практически в полном объеме. Но под постоянным воздействием раздражающего фактора происходит уплотнение образования.
Диагностика
Врач составит схему воздействия и расскажет, как лечить бурсит локтевого сустава, после диагностических мероприятий. Диагноз ставит ортопед или травматолог после сбора анамнеза и визуальной оценки состояния. Если ситуация запущенная, то назначаются методы исследования:
- Рентген. Выявляет наличие воспалительного процесса и его локализацию.
- УЗИ. Уточняет размеры и месторасположение пораженных тканей. Определяется с его помощью и количество экссудата.
- МРТ. Используется в крайних случаях, когда речь идет о заболеваниях удаленной суставной сумки.
Важно знать! «Эффективное и доступное средство от боли в суставах реально помогает…» Читать далее…
Лечение бурсита локтевого сустава
Независимо от разновидности болезни нужно соблюдать несколько правил:
- При появлении воспаления или при подозрении на локтевой бурсит рекомендуется сразу же наложить тугую эластичную повязку. С ее помощью снизите уровень двигательной активности, а значит, обеспечите отдых.
- Для уменьшения болевого синдрома травматологи рекомендуют чередовать холодный и горячий компресс.
- Чтобы заболевание не прогрессировало, пораженной области обеспечивается полный покой.
- По мере выздоровления увеличение нагрузки должно происходит постепенно.
Медикаментозная терапия
Лечение бурсита локтевого сустава всегда начинается с наложения эластичной повязки. Если боль сильная, врач может выписать противовоспалительные препараты. Популярны сегодня средства на основе ибупрофена.
В острой стадии хорошо помогают мази с глюкокортикостероидами или инъекции. Гидрокортизон помогает убрать воспалительный процесс, уменьшить количество жидкости в синовиальной сумке.
При подозрении на инфекционный процесс проводится аспирация. Процедура носит как лечебный, так и диагностический характер. Врач снимает боль за счет уменьшения количества жидкости. Она же отправляется на бактериологическое исследование. По его результатам назначаются антибиотики. Такие препараты подходят и при серозном или геморрагическом виде. Они не позволяют начаться гнойному процессу.
Эффективным средством для лечения воспалительного процесса является Димексид, используемый для компрессов. Сначала он разводится кипяченой водой в соотношении 1:4. Наносится марлевая повязка на 30-40 минут. Средство вытягивает гной и не дает ему появиться.
Среди мазей доказали свое положительное действие при локтевом бурсите следующие:
- Траумель С,
- Вольтарен,
- Диклофенак,
- Индометацин.
Если воспалительный процесс развился из-за профессиональной деятельности, человеку рекомендуют сменить место работы. Всегда после первого курса воздействия для предотвращения развития рецидивов назначаются физиотерапевтические процедуры.
Лечение бурсита народными средствами
Одним из альтернативных методов воздействия являются пиявки. Их ставят выше или ниже локтевого сустава. За счет такого лечения улучшается скорость движения крови в пораженной области, уменьшается застои ишемия тканей.
Пиявка при воспалительном процессе действует сразу несколькими активными компонентами. Один из них эффективно справляется с тромбами, сгустками крови, которые могут появиться в пораженной области.
Лечение в локтевом суставе народными средствами может происходить с использованием различных компрессов. Врачи предупреждают: согревающие средства использовать нельзя. Поэтому используются менее агрессивные средства:
- Капустный лист. Возьмите мягкий листок и побейте по нему молотком для мяса. Это позволит быстрее выделиться соку. Приложите его к пораженной зоне, а сверху зафиксируйте эластичным бинтом. Такое лечение должно продолжаться на протяжении всей ночи, при этом курс лечения составляет не менее 25 подходов. В отличие от других средств, такое лечение может применяться и при гнойных процессах в локтевом суставе.
- Лопух. Корень заготавливается в межсезонье, когда зеленой части еще нет. Для лечения потребуется отвар из перемолотых корней. Берется их столовая ложка, заливается стаканом очень горячей воды. Выпивать нужно по 150 мл трижды в сутки. Такой же объем используется и для компрессов.
При лечении бурсита народными средствами часто используется лепешка с добавлением меда и лука. Для этого из средней по размеру луковицы отжимается сок, который смешивается с 2 ложками меда.
Муки добавляется столько, чтобы получилось густое тесто. В полученную смесь добавляется немного спирта. Полученный состав прикладывается к больному локтю на ночь.
Сверху желательно поверх эластичной повязки повязать шерстяное изделие.
Хирургическое лечение
Когда медикаментозное средство не помогает, используются хирургические методы. Они же эффективны и при наличии осложнений. Во время манипуляции хирург частично удаляет стенку синовиальной сумки или иссекает бурсы. При гнойном отделяемом возможно вскрытие пораженной области, ее обработка йодовым раствором.
После оперативного воздействие продолжается консервативное. Оно включает прием антибактериальных средств и лекарств для уменьшения воспаления. Сегодня чаще всего вскрытие суставной сумки происходит с применением лазера.
В заключение отметим, что профилактика воспаления сустава локтя достаточно простая. Нужно не забывать обрабатывать раны и травмы сустава, проводить комплексное воздействие при любых воспалениях. Если работа связана с постоянной травматизацией этой части руки, то рекомендовано применение защитных повязок.
Источник: https://sustav-life.ru/lechenie-bursita-loktevogo-sustava/
Как лечить бурсит локтевого сустава: медикаменты, компрессы и физиопроцедуры
При воспалении синовиальной сумки у любого человека ухудшается общее состояние.
Это первый признаки бурсита. Он может обнаруживаться в области любого сустава: тазобедренного, плечевого, коленного.
Однако чаще у пациентов разного возраста диагностируется серозный или травматический бурсит локтевого сустава: симптомы, причины и эффективное лечение в домашних условиях и в стационаре будет рассматривать далее статья.
Болезнь достаточно серьезная, поэтому остановить воспалительный процесс лучше на начальной стадии. Последствия и осложнения бывают довольно непредсказуемыми.
Надо знать, как правильно проводится лечение бурсита локтевого сустава, к какому специалисту можно обратиться, что делать, если нестерпимо болит рука в сгибе.
Причины бурсита локтевого сустава
Травма локтя – довольно частое явление. Бывает у взрослых и детей. Одни не обращают внимания до возникновения боли, другие испытывают травматический шок, долго не могут оправиться.
Незначительные повреждения, нечаянные движения, резкие удары могут привести к травмам. В результате развивается бурсит локтевого сустава, основные симптомы и методы лечение предлагает для знакомства статья.
Бурсит правого и левого локтей появляется по разным причинам. Воспаление суставной сумки, нервов, сухожилий и мышц, расположенных по соседству, происходит от удара, ушибов, микротравм, ссадин.
Бурсит локтевого сустава в следствии травмы
Другие не менее частые причины, вызывающие посттравматический бурсит локтя:
- нахождение руки на протяжении длительного периода времени в очень неудобном положении, когда локоть оказывается напряженным, зажатым или опущенным с рабочей поверхности;
- отложение солей рядом с суставами;
- наличие артрита, сахарного диабета;
- неудачное движение конечностью;
- медикаментозное лечение стероидами.
В группу риска попадают лица, получающие повышенные нагрузки на область локтя: спортсмены, чертежники, офисный профессионал.
Механизм развития заболевания
- Болезнь, называемая бурсит локтевого сустава, имеет свои особенности возникновения и протекания.
- Происходит воспаление суставной или локтевой сумки, которая представляет собой небольшую капсулу, наполненную синовиальной жидкостью.
- Ей отведена роль амортизатора, защищающего околосуставные ткани и кости от трения.
Стоит инфекции попасть в бурсу, как начинается процесс воспаления.
Сразу увеличивается количество синовиальной жидкости, постепенно меняется ее состав.
Заметно, что локоть опух. Ощущается боль, воспаляется сустав. Сумка продолжает расширяться, набухать.
Заметным становится отек. Совсем скоро в воспаленной сумке кроме синовиальной жидкости появится гнойная слизь или сгустки крови.
При подобных симптомах обычно констатируется наличие бурсита геморрагического локтевого сустава.
Инфицирование сопровождает гнойный процесс. Он локализуется не только в области левого или правого локтя, но и переходит на соседние ткани. Гнойный бурсит локтевого сустава непредсказуем, опасен.
Последствия могут быть разными:
- кальцификация;
- некроз тканей;
- формирование спаек.
В отличие от других заболеваний хронический бурсит локтевого сустава имеет отличительные особенности:
- На локтях отсутствует жировая прослойка, поэтому мышцы не защищены. Примерно так же болят колени, когда воспаляется синовиальная сумка.
- Поражает сразу три синовиальные сумки, но больше страдает бурса, находящаяся в районе локтевого отростка на разгибательной поверхности.
В остальном бурсит локтевой имеет симптомы схожие с другими заболеваниями.
Симптомы бурсита локтевого сустава
Выяснив, почему возникает бурсит локтевого сустава, необходимо выявить его симптомы, по которым заболевание определяется. Симптоматика напрямую зависит от вида заболевания.
Серозный бурсит бывает острый и хронический. Он отличается тем, что жидкость в синовиальной сумке напоминает сыворотку, но экссудат не инфицированный.
Его симптомы выражены, но мало обращают на себя внимание:
- локоть немного распух, болит при совершении любых движений;
- появляется отек в зоне локализации боли;
- температура незначительно повышается (до 37,5º), но чувствуется прилив жара в месте поражения сустава;
- вокруг бурсы кожный покров краснеет.
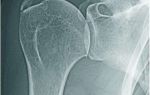
Рентген показывает, что внутренних повреждений суставов нет, но полость синовиальной сумки значительно увеличена (до 10 см), значит, произойдет нарушение двигательной функции.
При отсутствии лечения бурсит локтевого сустава из острого серозного превратится в хронический, а симптомы станут менее заметными.
Отечность при бурсите локтевого сустава
Остановимся, как выглядит острый гнойный инфицированный бурсит локтевого сустава. Его признаки иные. Ключевым моментом становится боль, ощущаемая даже при легком прикосновении.
Другие симптомы:
- наличие значительного отека из-за скопления синовиальной жидкости;
- припухлость резко увеличивается в размерах (до куриного яйца);
- расползание отечности на соседние ткани;
- покраснение кожных покровов в области локтя;
- происходит ограничение движений;
- повышается температура до 39º;
- при пальпации чувствуется пульсация в месте поражения.
На кожных покровах можно заметить гной, если имеются раны от травм.
Если локоть распух, продолжается воспаление локтевого сустава при бурсите, лечение необходимо начинать немедленно.
Иначе появятся новые симптомы: открытые свищи, флегмоны, ухудшение общего состояния. Вылечить полностью такую патологию сможет только хирург.
Пункция при локтевом бурсите
Предстоит пункция, операция и длительная реабилитация после курса терапии.
Острый геморрагический бурсит отличается нахождением в жидкости кровяных клеток. Полость сумки увеличивается, воспаляется. Появляется отечность тканей.
Чтобы остановить распространение, приходится делать тугую повязку для фиксации сустава. Иногда требуется оперативное удаление сумки.
Виды патологий
Заболевание посттравматический и травматический бурсит локтевых суставов бывает разным по течению, причинам.
Современная медицина дает классификацию по нескольким направлениям. Разделение проводится по интенсивности боли, учитываются последствия и осложнения.
По характеру протекания определяют три формы патологии:
- Острая. Основным признаком бурсита локтевого отростка является боль. Часто повышается температура. На ее фоне наблюдается интоксикация. Обнаруживается ограничение движений конечности. Любые незначительные нагрузки вызывают дискомфорт.
- Хроническая. Болевые ощущения практически отсутствуют, однако периодически проявляются признаки физической слабости. Болит область локтя, опухоль незначительна. При ощупывании пальцами очага заболевания чувствуется уплотнение в области бурсы.
- Рецидивирующая. Если посттравматический бурсит вызвал ушиб локтя, после завершенного лечения может произойти инфицирование из-за нарушения целостности кожных покровов. В экссудат попадают патогенные микроорганизмы, начинается новый виток заболевания.
Состав синовиальной жидкости необходимо учитывать, решая, как лечить после диагностики бурсит локтя.
В данном случае классификация выглядит так:
- Серозный: в синовиальной сумке образуется жидкость, напоминающая по консистенции сыворотку. Данный вид отличает легкая боль в суставе. Чувствуется недомогание, обнаруживается небольшая припухлость. Ее цвет светлый. Заболевание проходит довольно быстро при ограничении физической нагрузки. Операционное лечение не требуется. Медицина предлагает ряд эффективных способов лечения, включая оказание помощи народными средствами.
- Гнойный: в составе жидкости в разном количестве выявляется гной. Инфицированный бурсит вызывают патогенные микроорганизмы. Пациент становится вялым, порой раздражительным из-за постоянно чувствующейся боли. Вылечить полностью можно, но придется пройти терапевтический курс. Иногда необходимо удаление зараженной бурсы. Недуг опасен, но эффективно лечится. Пройти курс терапии необходимо немедленно, чтобы справиться с возникшими симптомами.
- Геморрагический: основным признаком заболевания является наличие в жидкости крови. Экссудат выглядит довольно необычно: заметен розовый оттенок из-за присутствия в нем эритроцитов. Причиной возникновения может быть травма.
Нередко медицина отмечает, что бурсит бывает смешанным. При наличии фиброзного выпада он называется серозно-фиброзным. Может развиваться заболевание по гнойно-геморрагическому типу.
Нередко причиной заболевания, когда локоть опухает, становится инфекция.
Деление проводится по двум видам:
- Неспецифический: вызывается стафилококками, стрептококками, другими патогенными микроорганизмами.
- Специфический: причиной воспаления синовиального мешка становятся гонококки, бледная спирохета.
Диагностика бурситов
Проведя визуальный осмотр левого и правого локтя, сравнив их, выслушав жалобы пациента, врач определяет бурсит локтевой, но медикаментозное лечение или операция будет назначена после дополнительных исследований.
Бурсит локтевого сустава на рентгене
Для уточнения диагноза и выявления вида заболевания предлагается сделать:
- Рентген: рекомендуется для выявления состояния отростка кости, на которой могут сформироваться остеофиты. По результатам рентгеновского исследования врач решает, будет проводиться операция или медикаментозное лечение.
- Пункцию: из суставной сумки через прокол извлекается синовиальная жидкость для изучения ее состава. Пункция при бурсите проводится иглой 18-20 G при разогнутом суставе. Исследование экссудата проводится в лаборатории.
Клинические исследования проводятся, чтобы определить, сколько длится воспаление, какой характер оно имеет.
Сдаются анализы:
- крови из пальца на лейкоцитоз и увеличение СОЭ;
- кровь из вены для проведения серологического исследования на выявление антигена.
Если указанного медицинского исследования недостаточно, назначается УЗИ, МРТ и КТ.
Лечение бурсита локтевого сустава
Только врач, получивший результаты всех назначенных исследований, осмотревший пациента решает, сколько и как лечить локтевой бурсит.
Ограничение физической активности назначается сразу, если распух локоть. Физкультура не практикуется, зато эффективными окажутся фиксирующие повязки.
При сильной боли можно накладывать компрессы с обезболивающими медикаментами, смазывать локоть гелями. Появления инфицирования и осложнения удастся избежать, если сразу назначить пациенту антибиотики.
Лекарства для лечения бурсита локтевого сустава
Курс длится, пока не наступит восстановление. Выявив гнойный или геморрагический бурсит локтевого сустава, как эффективно лечить решает хирург. Потребуется извлечь экссудат из локтевой сумки.
Назначается сначала рентген, затем пункция. Врач решает, где делать прокол. В стерильных условиях в сумку вводится игла для извлечения жидкости. Чувствуется неприятная боль, но она проходит после завершения манипуляции.
Для избегания осложнения рекомендуется реабилитационное и медикаментозное лечение:
- вводится в сумку Кеналог;
- местно назначаются мази Ибупрофен, Вольтарен;
- рекомендуются физиотерапевтические процедуры.
Операция назначается при локтевом бурсите, когда консервативное лечение оказывается бесперспективным. Обычно к столь радикальному методу прибегают, когда прокол, медикаментозное восстановление неэффективны, болезнь становится рецидивирующей.
Операция помогает остановить заболевание, не дать распространиться гною на соседние ткани, уйти дальше отростка.
Операция для устранения бурсита локтя
Оперативное вмешательство бывает двух видов:
- иссечение части пораженной бурсы;
- полное удаление врачом синовиальной сумки.
Какое оперативное вмешательство лучше выбрать, решит врач. Обязательно после процедуры требуется продолжительная реабилитация. Могут назначаться физиопроцедуры.
Заключение
Данная статья лишь рассказ о заболевании суставов. Она не заменяет поход к врачу и не берет на себя лечебную функцию.
Восстановите в памяти ее сведения и обязательно посетите специалиста. Помните, бурсит сам не проходит.
Он опасен, поэтому вылечить его полностью может только специалист: хирург, ревматолог, мануальный терапевт, ортопед.
Сколько продлится восстановление, зависит от поведения больного, правильно выбранных методов. Реабилитация ускорит процесс возвращения работоспособности.
Видео: Лечение бурсита локтевого отростка
Источник: https://bursit.info/loktevoy/bursit-loktevogo-sustava.html
Гнойный бурсит
Гнойный бурсит – это воспаление околосуставной синовиальной сумки, вызванное гноеродной микрофлорой. Обычно протекает остро. Сопровождается нарастающей болью, появлением локального отека, гиперемии и гипертермии в зоне поражения, повышением температуры тела, симптомами общей интоксикации и последующим формированием очага флюктуации. При хроническом гнойном бурсите клинические проявления сглажены, в области сустава образуется свищ с гнойным отделяемым. Заболевание диагностируется на основании жалоб и данных осмотра, для исключения поражения костей и определения распространенности процесса назначается рентгенография. Лечение – вскрытие, дренирование гнойного очага, антибиотикотерапия.
M71.1 Другие инфекционные бурситы
Синовиальная сумка (бурса) – небольшое анатомическое образование, представляющее собой щелеобразную полость, заполненную жидкостью. Бурсы располагаются около суставов в области костных выступов, предохраняют окружающие мягкие ткани от повреждения при давлении или трении.
Воспаление синовиальных сумок является распространенной патологией, однако обычно носит асептический характер. Гнойные бурситы встречаются реже. Первое место по частоте занимает инфекционно-септическое воспаление локтевой, второе – препателлярной сумки. Встречаемость других видов бурситов (при Hallux valgus, в области большого вертела и др.
) существенно ниже. Среди пациентов преобладают лица мужского пола молодого и среднего возраста.
Гнойный бурсит
Непосредственной причиной гнойного бурсита становится попадание гноеродных микробов в полость синовиальной сумки. Обычно воспалительный процесс возникает вследствие инфицирования монокультурой стафилококка или его ассоциациями с другими микроорганизмами. Реже в качестве возбудителя выступают стрептококки, протей, синегнойная палочка. Возможны два варианта развития заболевания:
- Первичное инфицирование. Патогенные микробы проникают в полость неизмененной сумки в результате острой травмы. Причиной повреждения обычно становятся колотые, резаные или рваные раны околосуставной области.
- Вторичное инфицирование. Гноеродные бактерии попадают в экссудат, образовавшийся на фоне уже существующего асептического воспаления. Преобладают лимфогенный и контактный пути распространения микроорганизмов из других очагов (фурункула, остеомиелита, абсцесса, рожистого воспаления и пр.), реже наблюдается гематогенное инфицирование.
Вероятность нагноения при первичном инфицировании зависит от обсемененности раны, временного периода с момента повреждения до обращения к врачу, объема ПХО и некоторых других факторов.
Риск развития гнойного бурсита при первичном и вторичном бактериальном обсеменении синовиальной сумки увеличивается при хронических соматических заболеваниях (особенно – сахарном диабете), местных нарушениях кровообращения, снижении иммунитета на фоне общих инфекционных заболеваний, алкоголизма, истощения, переохлаждения, лечения глюкокортикоидами.
Внедрение и размножение патогенных микроорганизмов провоцирует выброс медиаторов воспаления. Возникают местные нарушения кровообращения, включающие повышение проницаемости мелких сосудов, выход плазмы в воспалительный очаг с образованием экссудата, содержащего большое количество нейтрофильных лейкоцитов.
Погибшие лейкоциты, микробы, продукты распада поврежденных тканей и жидкая часть экссудата образуют гной. Количество жидкости в сумке резко увеличивается. В результате местных воспалительных реакций, воздействия медиаторов и сдавления нервных волокон возникают боль, отек и гиперемия. Попадание токсинов в общий кровоток обуславливает явления интоксикации.
При отсутствии лечения гной расплавляет тонкие стенки бурсы с формированием затеков.
Динамика развития клинических проявлений на начальных стадиях заболевания зависит от вида инфицирования.
При первичном проникновении микробов в бурсу болевой синдром, отек, гиперемия и локальная гипертермия возникают в первые дни после травмы. Симптоматика быстро прогрессирует, боли становятся «дергающими», нарушают ночной сон.
Температура тела повышается до фебрильных цифр. Через 1-2 дня после появления симптомов в проекции синовиальной сумки образуется очаг флюктуации.
При вторичном попадании инфекционных агентов в полость бурсы болезнь развивается постепенно. В области поражения под неизмененной кожей формируется безболезненное или слабоболезненное флюктуирующее образование. Признаки интоксикации отсутствуют. При инфицировании асептической жидкости присоединяются боли, покраснение кожи и отек мягких тканей.
В дальнейшем патология протекает так же, как при первичном инфицировании. При хроническом бурсите в пораженной области обнаруживается свищ, общие симптомы отсутствуют, местные слабо выражены. Закрытие свища провоцирует обострение процесса с клиникой острого бурсита. Открытие свища обеспечивает дренирование бурсы и уменьшение воспалительных явлений.
При поражении локтевой сумки воспалительный очаг располагается по задней поверхности локтевого сустава. Размер бурсы может достигать 7-8 сантиметров. При бурсите в препателлярной области зона поражения локализуется на передней поверхности коленного сустава.
Воспаление сумки, находящейся между задней поверхностью большого вертела бедренной кости и большой ягодичной мышцей, считается трудным для распознавания из-за глубокого расположения очага, сопровождается симптомами глубокого абсцесса.
Все перечисленные бурситы склонны к острому течению с быстрым расплавлением стенок бурс и проникновением гноя в окружающие клетчаточные пространства.
При поражении сумки в области деформированного Hallux valgus I плюснефалангового сустава из-за поверхностной локализации гнойник чаще прорывается на кожу, воспаление приобретает хронический характер.
Наиболее распространенным осложнением острых гнойных бурситов являются флегмоны, возникшие вследствие проникновения гноя в окружающую клетчатку. При локтевом бурсите затеки обычно располагаются поверхностно в области плеча или предплечья. При воспалении препателлярной сумки гной распространяется под кожей в зоне сустава и передней поверхности бедра.
При прорыве гноя из околовертельной бурсы формируется глубокая флегмона области ягодицы. Местное распространение гнойных процессов влечет за собой утяжеление состояния больного, может стать причиной сепсиса. Артриты близлежащих суставов наблюдаются редко, что обусловлено отсутствием сообщения между сумками и суставными полостями.
При хроническом течении, неадекватном хирургическом лечении возможно развитие контактного остеомиелита.
Постановка диагноза гнойного бурсита обычно не вызывает затруднений. В зависимости от этиологии заболевания диагностику осуществляют травматологи (при наличии острой травмы) или гнойные хирурги (при инфицировании асептического содержимого сумки). План обследования включает следующие объективные методики и дополнительные исследования:
- Опрос, внешний осмотр. Врач собирает анамнез, выясняет наличие предшествующей травмы либо асептического воспаления, длительность заболевания и динамику развития симптомов. Производит пальпацию пораженного участка, уточняет границы воспалительного очага и зоны флюктуации.
- Лабораторные анализы. О наличии гнойно-септического процесса свидетельствует повышение СОЭ, увеличение количества лейкоцитов со сдвигом формулы влево в ОАК. В БАК выявляются маркеры воспаления (антистрептолизин-О, С-реактивный белок). В ходе микробиологического исследования жидкости из полости бурсы обнаруживаются возбудители, определяется чувствительность высеянной микрофлоры к антибиотикам.
- Рентгенография. Стандартное рентгенологическое исследование назначается для оценки состояния близлежащих суставов и костных структур. При хронической форме дополнительно выполняется фистулография для уточнения расположения свищевого хода.
Дифференциальную диагностику проводят с другими процессами, вызванными гноеродной микрофлорой: гнойным артритом, остеомиелитом, абсцессом и флегмоной конечности.
В пользу гнойного бурсита свидетельствует характерный анамнез и типичное расположение очага, соответствующее локализации бурсы, в сочетании с четкими границами зоны воспаления.
В процессе обследования исключают наличие осложнений (гнойных затеков, контактного остеомиелита).
После выявления острой формы заболевания пациента в экстренном порядке госпитализируют в отделение гнойной хирургии или травматологии. При хронической патологии рекомендуется плановая госпитализация. Основной метод лечения – оперативный. Производится вскрытие гнойного бурсита и его дренирование на фоне антибиотикотерапии.
Вначале применяют антибиотики широкого спектра действия, после проведения микробиологического исследования осуществляют коррекцию медикаментозной терапии с учетом чувствительности возбудителя.
План хирургических мероприятий обязательно включает в себя иссечение синовиальной сумки для предупреждения хронизации процесса или устранения источника хронического воспаления.
Вид вмешательства определяется локализацией нагноившейся сумки. При локтевом и препателлярном гнойном бурсите гнойник вскрывают продольными разрезами по боковым поверхностям бурсы, избегая повреждения более толстых кожных покровов над ее центром.
При околовертельном бурсите используют доступ кзади от большого вертела. В последующем при всех перечисленных видах бурсита показано открытое ведение раны для обеспечения оттока содержимого, выявления и дополнительного иссечения оставшихся участков бурсы.
При воспалении в зоне плюснефалангового сустава сумку удаляют без вскрытия, рану ушивают и дренируют.
При своевременном обращении за медицинской помощью, адекватном оперативном лечении прогноз благоприятный, наступает полное выздоровление. При отказе от лечения или недостаточном дренировании бурсы возможно развитие гнойно-септических осложнений, представляющих угрозу для жизни больного.
Профилактические меры включают в себя предупреждение бытового и производственного травматизма, обеспечение условий профессиональной деятельности, снижающих вероятность хронической травматизации синовиальных сумок и возникновения асептического бурсита.
Существенную роль играют мероприятия по поддержанию иммунитета: отказ от вредных привычек, полноценное питание, соблюдение режима труда и отдыха, лечение соматических и инфекционных заболеваний.
Источник: https://www.KrasotaiMedicina.ru/diseases/traumatology/purulent-bursitis
Гнойный бурсит: причины заболевания, основные симптомы, лечение и профилактика
Представляет собой воспалительное поражение околосуставной синовиальной сумки, которое вызывается гноеродной микрофлорой.
Причины
Одной из основных причин возникновения гнойного бурсита является проникновение гноеродных микробов в середину синовиальной сумки. Чаще всего воспалительный процесс возникает вследствие инфицирования стафилококком или его ассоциациями с другими микроорганизмами. В редких случаях возбудителем являются стрептококк, протей, синегнойная палочка. Выделяют два варианта развития заболевания:
первичное инфицирование обусловлено проникновением патогенной флоры в полость неизмененной сумки при травмировании околосуставной области;
вторичное инфицирование обусловлено проникновением гноеродных бактерий в экссудат из уже существующего асептического воспаления, в этом случае передача инфекции происходит лимфогенным, гематогенным и контактным путем из уже имеющихся в человеческом организме очагов инфекции.
Риск нагноения при первичном инфицировании зависит от обсемененности раны, прошедшего времени с момента повреждения до обращения к врачу, объема и качества первичной хирургической обработки.
Вероятность развития гнойных процессов при первичном и вторичном бактериальном обсеменении синовиальной сумки повышается при хронических соматических заболеваниях, местных нарушениях кровообращения, снижении иммунитета на фоне общих инфекционных заболеваний, хронического алкоголизма, истощения, переохлаждения, лечения глюкокортикоидами.
Симптомы
Клиническая картина и скорость формирования патологического процесса на начальных стадиях заболевания зависит от типа возбудителя.
При первичном проникновении патогенной флоры в бурсу болевой синдром, отек, гиперемия и локальная гипертермия появляются в первые дни после травмы. Выраженность симптомов быстро нарастает, боли приобретают дергающий характер и могут вызывать нарушение ночного сна.
Температура тела у больного повышается. Через 1 или 2 дня после появления симптомов в проекции синовиальной сумки образуется флюктуирующий очаг.
При вторичном проникновениимикробов в полость бурсы патологический процесс отличается постепенным прогрессированием. В области поражения под неизмененной кожей формируется безболезненное или слабоболезненное флюктуирующее образование.
У больного не отмечается возникновения признаков интоксикации. При инфицировании асептической жидкости возникает боль, гиперемия кожи и отек мягких тканей. В дальнейшем заболевание протекает так же, как и при первичном инфицировании.
При хроническом бурсите в очаге поражения может обнаруживаться свищ, общие симптомы отсутствуют, местные слабо выражены. При закрытии свища происходит обострение процесса с дальнейшим развитием клинической картины, характерной для острого бурсита.
Открытие свища обеспечивает дренирование бурсы и снижение выраженности симптомов воспаления.
В случае поражения локтевой сумки воспаление локализируется по задней поверхности локтевого сустава. В этом случае размер бурсы может варьироваться от 7 до 8 сантиметров. При бурсите в препателлярной области зона поражения располагается на передней поверхности коленного сустава.
Воспаление сумки, находящейся между задней поверхностью большого вертела бедренной кости и большой ягодичной мышцей, считается трудным для распознавания, что обусловлено глубоким расположением очага и характеризуется развитием симптомов, характерных для глубокого абсцесса.
Все перечисленные бурситы предрасположены к острому течению с быстрым расплавлением стенок бурс и проникновением гноя в окружающее клетчаточное пространство.
При поражении сумки в области деформированного Halluxvalgus I плюснефалангового сустава в результате поверхностной локализации гнойник чаще прорывается на кожу, в результате чего отмечается хронизация воспаления.
Диагностика
В большинстве случаев постановка диагноза не вызывает затруднений. Для подтверждения диагноза план обследования может включать внешний осмотр пораженной области, назначение общего и биохимического анализов крови, микробиологическое исследование пунктата, рентгенографию патологической области и при ниобходимости проведение фистулографии.
Лечение
При хроническом типе течения заболевания потребуется проведение плановой госпитализации. Основной метод лечения – хирургический.
На начальном этапе проводится вскрытие гнойного бурсита и его дренирование на фоне антибиотикотерапии.
План хирургического лечения обязательно включает в себя иссечение синовиальной сумки для предупреждения развития хронизации процесса либо устранения источника хронического воспаления.
Профилактика
Профилактические меры основаны на предупреждении бытового и производственного травматизма, обеспечении нормальных условий профессиональной деятельности, снижающих риск хронической травматизации синовиальных сумок и возникновения асептического бурсита.
Источник: https://www.obozrevatel.com/health/bolezni/gnojnyij-bursit.htm
Гнойный бурсит локтевого и коленного сустава: причины и лечение
Говоря о гнойном бурсите, можно быть практически уверенным в том, что это заболевание не останется без медицинской помощи. Почему? Потому, что подавляющее число бурситов, при которых нет гнойного воспаления, лечатся дома, «своими руками».
Довольно часто подобное воспаление бывает серозным, вызывается стереотипными профессиональными движениями, и периодический отдых конечности, аппликация димексида, прием противовоспалительных препаратов способен облегчать состояние. А гнойный бурсит проявляется симптомами, которые заставляют человека обратиться к врачу.
Конечно, и из этого правила бывают исключения.
Например, гнойный процесс при тяжелой форме сахарного диабета протекает на фоне полинейропатии, при которой резко снижены все виды чувствительности. И пациент может несколько дней, или даже недель не обращать внимания на это опасное заболевание, которое нередко является причиной ампутации нижних конечностей.
Но, к счастью, чаще всего, боль – этот «сторожевой пес организма», по меткому замечанию И. П. Павлова, вынуждает обратиться к хирургам уже через два – три дня после развития гнойного процесса. Что же представляет собой гнойный бурсит, и почему он возникает?
Гнойный бурсит – что это?
Бурсит (от лат. bursa – сумка) – это воспалительный процесс, возникающий в синовиальных сумках. Они являются вспомогательным аппаратом крупных суставов.
Современная хирургия редко имеет дело с серозным, асептическим бурситом. Иногда приходится проводить пункцию сумки, удалять из нее экссудат, и на этом, оперативное вмешательство заканчивается.
А гнойный бурсит часто требует расширенного оперативного вмешательства.
Причины возникновения
Гнойный процесс в суставной сумке может быть как первичным, так и вторичным. Причины первичного гнойного воспаления – это почти всегда травма, открытая рана, или мелкие ссадины.
Чаще всего поражаются сумки локтевого и коленного сустава, поскольку при падении наиболее часто травмируются именно они. При травматической природе воспаления, практически всегда процесс является неспецифическим: какие микроорганизмы загрязнили рану, те и вызвали нагноение.
Чаще всего, это различные стрептококки и стафилококки, реже – кишечные палочки с патогенными свойствами.
Но бывает и специфический гнойный бурсит. Он вызывается микобактерией туберкулеза, пневмококками другой флорой. Специфические возбудители определяют особую клиническую картину. Так, туберкулезный бурсит характеризуется наличием творожистого гноя, и часто склонен к формированию внешних свищей.
Довольно часто причиной воспаления сумки является фурункул, стрептодермия и пиодермия, или гнойно – воспалительные заболевания кожи.
Вторичный гнойный бурсит встречается без травм, и на фоне отсутствия кожных инфекционных очагов. В данном случае, возникает «занос» инфекции из других участков организма.
Наиболее часто это остеомиелит, трофические язвы голени, пролежни у лежачих больных.
При септических состояниях может быть гематогенный занос возбудителей (с кровью), например, при бактериальном септическом эндокардите, который часто встречается у внутривенных наркоманов. Встречаются и иные причины.
Наиболее частые локализации
Острый гнойный бурсит возможен только рам, где есть суставные сумки. Чаще всего, кроме локтевого сустава и колена, в процесс вовлекаются следующие образования:
- Плечевой сустав, и сообщающиеся с его полостью сумки: поддельтовидная, а также субакромиальная сумка и надключичная. В случае поддельтовидного бурсита выявляется наибольшая болезненность.
- Тазобедренный бурсит. Возникает часто у лежачих, ослабленных больных и поражает в основном подвздошно – гребешковую сумку, которая лежит пониже паховой связки, либо сумки trochanter major (большого вертела).
- Довольно часто возникает гнойный ахиллобурсит, как осложнение пяточного гнойного процесса.
В коленном суставе чаще поражаются подкожная, а также подсухожильная и реже — подфасциальная сумки. Все они относятся к сумкам надколенника, и имеют одну «счастливую» особенность – они не сообщаются с коленным суставом, что задерживает распространение инфекции. Иногда развивается подколенный бурсит.
Особенно нужно отметить, что на стопе часто встречается гнойное воспаление сумки рядом с головкой первой кости плюсны, при вальгусной деформации большого пальца у пожилых.
Симптомы
Острый гнойный бурсит, прежде всего, проявляется выраженными местными проявлениями признаков воспаления: на местный (а затем и общий) жар, покраснение, припухлость, выраженные боли и ограничение функции сустава.
В месте (проекции) сумки определяется смягченная, флюктуирующая (зыбкая) припухлость, сильно болезненная при нажатии. Конечно, эти симптомы характерны иногда для обычного серозного бурсита. Но при нагноении экссудата возникает резкое ухудшение состояния:
- возникает выраженный отек тканей;
- иногда заметны симптомы лимфангиита (сопутствующего воспаления лимфатических сосудов, наиболее часто это встречается при гонорейных бурситах);
- появляется «рвущая», «грызущая» боль, которая не дает уснуть, и очень беспокоит даже в покое;
- повышается температура, даже до 40° С;
- вследствие отека мягких тканей суставом бывает трудно пошевелить, поскольку движению мешает отек, но сами движения в суставе не «прибавляют» боли.
Если не принимать меры, то воспаление распространяется на окружающие мягкие ткани, и такой бурсит уже называют флегмонозным. Флегмона – это разлитое и неограниченное анатомическими образованиями гнойное воспаление мягких тканей.
О диагностике
Если врач хорошо знает анатомию, то диагноз бурсита вообще несложен. Главным отличием его от артрита является сохранность движений в суставе, а выраженность боли почти не зависит от движения. Конечно, она может усиливаться, ведь при движении сустава и мягкие ткани также смещаются. Но, во всяком случае, явной связи движения с резким нарастанием боли не прослеживается.
Иногда по локализации и характеру поражений можно поставить предварительный диагноз. Так, глубокая поднадколенниковая сумка часто воспаляется вследствие острого гонита (воспаления коленного сустава), а оно чаще всего имеет туберкулезную природу. Гонорейные бурситы всегда сопровождаются выраженным отеком, и чаще других страдают пяточные и препателлярные сумки.
Главное, что необходимо сделать для диагностики – это пунктировать сумку, а полученный гнойный пунктат направить на исследование. Из него готовятся окрашенные мазки, которые сразу могут помочь поставить диагноз (например, при обнаружении гонококков). Затем производится посев гноя на питательные среды, выделение чистой культуры и определение чувствительности возбудителя к антибиотикам.
Раньше для диагностики глубокорасположенных гнойных бурситов применяли рентгенографию, в настоящее время для этого с успехом применяется МРТ. При гнойном процессе нужно быть максимально осторожным при проведении артроскопии (в дифференциальной диагностике бурсита и артрита), поскольку возможно занести инфекцию в полость сустава.
Лечение
Консервативные способы вылечить острый гнойный бурсит, как правило, не имеют эффекта, и носят лишь вспомогательный характер. Основным способом, с которого начинается лечение – это пункция сумки. Часто их приходится делать несколько раз. Общая курсовая продолжительность, например, еженедельных пункций может достигать двух месяцев.
Целью пункции является не только извлечение гноя и предупреждение его распространения под давлением за пределы сумки, но и промывание очага антисептическими растворами и антибиотиками. После пункции обязательно накладывается повязка.
Перевязка не обязательно должна быть давящей: при продолжающемся воспалении гной будет все равно выделяться в полость сумки, и ничего, кроме боли, это не принесет.
Давящая повязка показана при асептических процессах, а также при прекращении образования гноя.
Лечение гнойного бурсита обязательно предусматривает введение антибиотиков после пункции в сумку, а также их прием внутрь. В случае специфических процессов их выбор определяется возбудителем (доксициклин, офлоксацин, азитромицин), а при эмпирической терапии и отсутствии результатов посева прибегают к введению антибиотиков широкого спектра действия, например, полусинтетических пенициллинов.
Оперативное лечение
В том случае, если пункции неэффективны, то приходится прибегать к оперативному вмешательству. Наиболее часто применяются следующие виды операций:
- вскрытие суставной сумки, либо частичное ее иссечение, с обработкой антисептиками, дренированием и ушиванием «матрасным» швом;
- резекция сумки, или удаление верхней кожной стенки;
- вскрытие сумки и тампонада.
Все эти способы ведут к облитерации (запустеванию и исчезновению) полости сумки, после ликвидации очага образования гноя.
В том случае, если поражена вся сумка, и процесс грозит гнойным расплавлением ее тканей и образованием флегмоны, то приходится прибегать к бурсэктомии – удалению сумки.
Ее осторожно выделяют и удаляют, поскольку она представляет собой «мешок» с гноем. После этого рану ушивают — или наглухо, или оставляя дренажи для обработки полости.
После операции продолжается антибактериальная терапия, при слипчивом процессе показано применение ферментов для промывания полости раны. При назначении антибиотиков внутримышечно или перорально нужно не забывать о коррекции дисбактериоза кишечника при помощи эубиотиков.
Для того чтобы ускорить послеоперационный период, показаны различные физиотерапевтические процедуры – УВЧ, электрофорез, УФО – облучение сустава. После операции, по мере стихания воспалительных явлений, применяется лечебная физкультура, кинезиотерапия, а также индуктотерапия с токами до 200 мА, наложение парафина и озокерита на область сустава.
В заключение нужно сказать, что острый гнойный бурсит – это опасное заболевание.
В случае хронического иммунодефицита, при ослабленных защитных силах и наличии сопутствующей соматической патологии, он может стать причиной развития гнойного артрита, и даже сепсиса.
У пожилых и истощенных пациентов нередко именно это заболевание, особенно у «лежачих» больных быстро приводит к сепсису, развитию пареза кишечника, пневмонии, острой полиорганной недостаточности и смерти.
Чтобы избежать возникновения и прогрессирования этой патологии, нужно тщательно избегать травмирования кожи и суставов, своевременно лечить все гнойничковые заболевания кожи, ликвидировать воспалительные очаги во внутренних органах, а при осуществлении ухода за лежачим пациентом – предупреждать образования пролежней, которые являются главной причиной образования гнойного бурсита.
Не пропустите: Бурсит стопы
Видеоматериалы
Источник: https://diartroz.ru/bursit/gnojnyj-bursit.html