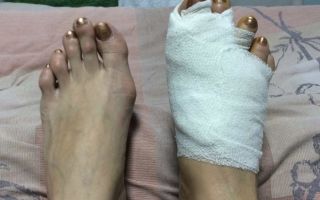
Одним из самых распространенных видов ортопедических патологий надо считать вальгусную деформацию большого пальца стопы, лечение без операции которой возможно лишь на начальных стадиях развития болезни. Следует рассмотреть подробно, каковы причины возникновения указанной патологии и эффективные консервативные способы лечения.
Причины образования вальгусной деформации большого пальца стопы
Вальгусная деформация стопы представляет собой патологическое искривление сустава большого пальца внутрь стопы и выпирание наружу первой плюсневой кости. Указанное заболевание негативно сказывается на всех составных костных элементах стопы, сухожилиях, связках из-за неправильного распределения нагрузки на ногу.
При запущенной форме болезни единственным эффективным способом борьбы считается оперативное вмешательство. Но если обратиться к специалисту при первых признаках патологии, возможно консервативное лечение. Необходимо обратить внимание на следующие проявления заболевания:
- незначительный наклон большого пальца к другим фалангам (менее 20°);
- болевые ощущения при ношении обуви;
- формирование небольшой косточки сбоку от большого пальца;
- покраснение и отек указанного образования из-за воспаления околосуставной сумки;
- появление мозолей;
- изменение формы стопы.
Для назначения правильного лечения важно установить причину вальгусной деформации. Факторов, при которых может деформироваться стопа, существует достаточно много. Наиболее распространенными из них считаются:
- плоскостопие поперечного типа;
- косолапость;
- ношение неправильно подобранной обуви (высокий каблук, узкие туфли);
- избыточный вес;
- генетическая предрасположенность;
- травмы;
- некоторые болезни стопы и пр.
Указанная патология чаще всего наблюдается у женского пола. Это связано с постоянным ношением узкой модельной обуви на высоких неустойчивых каблуках. При ходьбе в таких туфлях сверхсильную перегрузку испытывает передняя часть ступни.
Такой дисбаланс со временем перерастает в вальгусную деформацию стопы: плюсне-фаланговый сустав становится нестабильным, плюсневая кость разворачивается, первый палец искривляется.
Частое хождение босиком тренирует мышцы и сухожилия ног и служит отличной профилактикой указанной патологии.
Если небрежно относиться к своему здоровью и игнорировать признаки вальгусной деформации, то могут развиться серьезные осложнения: утолщение головки кости, бурсит, сколиоз и др.
Общие правила консервативного лечения вальгусной деформации
В основе консервативного лечения лежит:
- исключение причин искривления стопы;
- устранение самой деформации ног;
- избавление от сопутствующей симптоматики — боли, воспаления, отека.
При первичном обращении больного к специалисту, для выработки эффективных лечебных мероприятий, проводится полное диагностическое обследование. Распространенными методами диагностики при данной патологии надо считать:
- зрительный осмотр деформации ноги;
- рентгенографию, при которой легко видны костные изменения;
- МРТ или КТ;
- компьютерную плантографию, при которой определяется нагрузка на различные участки стопы и др.
После тщательного анализа результатов исследования врач подбирает больному подходящие способы консервативного лечения. Важно при этом учитывать:
- возраст больного (обычно больше 50 лет);
- угол деформации не должен превышать 30°;
- отсутствие сопутствующих нарушений стопы.
На данный момент существует несколько продуктивных методик безоперационного лечения вальгусной деформации. Часто для получения положительного результата используется одновременно несколько медицинских подходов и средств лечения.
К эффективным консервативным методам борьбы с вальгусной деформацией стопы на современном этапе можно отнести:
- медикаментозную терапию;
- использование специальных приспособлений;
- проведение лечебных мероприятий;
- применение средств народной медицины.
Только комплексный подход и гармоничное сочетание нескольких методов лечения даст стойкий положительный результат.
Проведение лечебных мероприятий при вальгусной деформации
Эффективность лечебных мероприятий по избавлению от вальгусной деформации стоп на ранних стадиях развития болезни доказана длительной медицинской практикой. Такими лечебными мероприятиями надо считать:
- физиотерапевтический курс;
- физическую культуру;
- массаж;
- специальную диету;
- правильный отдых для ног.
Регулярные лечебные упражнения укрепляют ослабленные мышцы, возвращают стопе нормальное положение, разрабатывают пальцы ног. К наиболее популярным упражнениям ЛФК можно отнести:
- круговые движения большими пальцами ног;
- передвижение на внутренних и внешних сторонах стоп, с чередованием;
- ходьба босиком;
- плавный перенос тяжести тела с носков на пятки и обратно и др.
Умение расслаблять ноги после длительной ходьбы принесет огромную пользу в лечении и профилактике многих заболеваний нижних конечностей, в частности вальгусной деформации. Для этого необходимо в конце насыщенного дня принять горизонтальное положение и поднять ноги выше головы. Находиться в таком положении 15–20 минут. Затем следует опустить ноги в подготовленную прохладную воду.
Описанные процедуры позволяют эффективно бороться с патологией без операционного вмешательства.
Специальные приспособления при лечении вальгусной деформации
Консервативное выправление деформированной стопы невозможно без применения специальных ортопедических приспособлений. К ним относятся:
- стельки;
- стяжки;
- ортопедическая шина;
- ночной корректор и др.
Лечебные стельки со специальным основанием, выполненные индивидуально для каждого пациента, снимают основную нагрузку с больного сустава, возвращают стопе ее амортизирующие свойства. Выровнять фаланги пальцев и уменьшить деформацию помогают специальные супинаторы и межпальцевые перегородки. Ночной бандаж-корректор надежно удерживает большой палец ноги в правильном положении.
Ортопедические шины при помощи накладки на поврежденное место фиксируют пальцы в неподвижном состоянии и со временем выравнивают стопу. Такие приспособления можно носить постоянно. Иногда применяются стяжки для поддержания поперечного свода стопы.
Устранение главной причины развития патологии — ношения узкой обуви на высоком каблуке — является непременным условием успешного лечения. Подходящая для постоянного ношения обувь должна быть комфортной, выполненной из мягких натуральных материалов, с широким носком, каблуком не выше 4–5 см. Только такая обувь позволит правильно распределить нагрузку на стопу.
Средства народной медицины в борьбе с деформацией ног
Дополнительными средствами при консервативном лечении вальгусной деформации стоп являются рекомендации народной медицины. Они эффективны при снятии основных симптомов заболевания.
Болевые ощущения хорошо устраняют лечебные составы, приготовленные самостоятельно. К ним относятся:
- глиняный компресс, составленный из красной глины, скипидара, воды и морской соли;
- спиртовая мазь на основе нашатырного и этилового спирта, красного перца, камфары;
- яичная мазь, состоящая из яйца, уксусной кислоты, свиного сала, скипидара.
Указанные составы наносятся на больное место на 2 часа перед сном. После этого на ногу следует надеть теплый носок.
Снимают боль, воспаление ванночки на основе травяных настоев — корня лопуха, ромашки, зверобоя. Часто применяются при данной патологии прохладные ванночки с морской солью и йодом.
Прикладывание холодного компресса несколько раз в сутки значительно облегчает состояние больного. Для этого может служить пакет замороженных овощей, завернутых в чистую ткань.
Кусочки размягченного прополиса можно привязывать на всю ночь к месту выпирающей косточки. Популярны среди больных с вальгусной деформацией ног лечебные аппликации капустными или лопуховыми листами. Лопуховые листья для большего эффекта намазывают скипидаром. Аппликации делаются на всю ночь.
- Для получения стойкого результата средства народной медицины необходимо использовать длительное время — до 2-3 месяцев.
- В основе всех народных рецептов находится прогревание места деформации, что позволяет улучшить в нем обменные процессы, усилить местное кровообращение.
Заключение по теме
Таким образом, консервативное лечение вальгусной деформации ног возможно при своевременном обращении к специалисту и четком выполнении всех его рекомендаций.
Источник: https://OrtoCure.ru/kosti-i-sustavy/deformatsiya/valgus-bolshogo-paltsa-lechenie-bez-operatsii.html
Халюс вальгус (hallux valgus) — причины, симптомы, степени, диагностика и способы лечения
Халюс вальгус (Hallux valgus) — патология, при которой первый палец ноги искривляется в области плюснефалангового сустава, в результате чего происходит его отклонение наружу.
Болезнь представляет собой вальгусную деформацию первого пальца, который становится кривым по отношению к остальным пальцам. Чаще всего заболевание возникает у женщин, мужчины страдают от халюс вальгус в 10 раз реже. У детей патология может быть врожденной.
Причины и механизм развития
Считается, что основная причина искривления пальца по типу халюс вальгус — нарушение функции соединительной ткани, которое имеется с рождения. У таких людей изначально проявляется поперечное плоскостопие, отмечается гипермобильность суставов ступни, голеностопа и прочих.
Может отмечаться раннее развитие варикозной болезни, сильная растяжимость кожи, сколиоз, искривления грудной клетки. Позже на ноге начинает деформироваться сустав большого пальца, на нем растет косточка.
Факторы риска по появлению болезни при наличии наследственной предрасположенности:
- ношение обуви на высоких каблуках;
- хождение в неудобной обуви — с узким носком, тесной, очень короткой;
- неврологические заболевания.
Если каблуки высокие, давление на переднюю часть стопы растет. Это способствует развитию плоскостопия, а пальцы как бы вжимаются в обувь. При узком носике ботинка пальцы не могут двигаться, что вызывает деформацию костей и суставов. Короткая обувь провоцирует нахождение стопы в неестественном положении, что способствует появлению воспаления в суставах пальца.
Халюс вальгус (хальгус) может не зависеть от наследственной предрасположенности и развиваться по ряду причин, действующих в течение жизни человека: травмы и перенесенные заболевания, которые дали осложнения. Например, вальгусная деформация большого пальца стопы может возникать на фоне полиомиелита, который нарушает нервную регуляцию мышц конечностей.
Как развивается болезнь? Из-за слабости связок, неравномерного натяжения мышц, по иным причинам угол между 1 и 2 плюсневыми костями увеличивается. Это вызывает еще большее усугубление проблем, плюснефаланговый сустав становится нестабильным.
Его внутренняя часть раздражается обувью, поэтому головка 1 плюсневой кости сильнее смещается, на ней формируется костный нарост. Сам первый палец отклоняется наружу.
Из-за перегрузки головок 2 и 3 плюсневых костей появляются боли, постепенно развивается артроз, артрит, бурсит.
Симптомы патологии
Халюс вальгус развивается длительно — не за один месяц, порой процесс растягивается на годы. На первой стадии косточки на пальце еще нет, патология протекает смазано. Далее возникает лишь эстетический дефект, а только на запущенных стадиях появляются мешающие жить симптомы.
Боль в области плюснефалангового сустава при халюс вальгус бывает разной — от легкого дискомфорта до жгучей, дергающей, нестерпимой. Сила болевого синдрома зависит от степени деформации стопы по вальгусному типу.
Ношение неудобной обуви, слишком большие физические нагрузки на ногу всегда усиливают боль, а в покое и после сна она уменьшается. У некоторых людей боль особенно сильна ночью, если днем были высокие нагрузки на ногу.
Прочие возможные признаки заболевания:
- визуально заметное деформирование ноги, смещение пальцев вплоть до накладывания одного на другой;
- уплощение стопы, отклонение большого пальца;
- разрастание косточки на первом плюснефаланговом суставе;
- трудности с выбором и ношением обуви;
- ограничение подвижности в суставе, при сильном разгибании — резкая боль;
- появление зоны покраснения, воспаления, отека;
- наличие твердой мозоли в местах наибольшего трения обуви.
Со временем кожа может обретать синюшный оттенок. Начинает нарушаться кровообращение пальца, его иннервация. Отеки могут быть стойкими, усугубляется течение варикоза (если есть). До ноги становится больно дотрагиваться даже в покое.
Степени деформации ноги
В зависимости от того, насколько может отклоняться первый палец ноги, выделяют несколько степеней развития вальгусной деформации:
- Первая степень. При первой стадии развития заболевания искривление пальца не превышает 25 градусов, угол между плюсневыми костями — не более 12 градусов. Болевые признаки могут появляться только после серьезных физических нагрузок.
- Вторая степень. При второй степени болезни угол между плюсневыми костями равен 12 – 18 градусам, а палец отклоняется более чем на 25 градусов. Дискомфорт становится регулярным, боли появляются все чаще.
- Третья степень. Угол между плюсневыми костями на третьей стадии — более 18 градусов, первый палец отклонен на 35 градусов и более. Боль становится практически постоянной, на пальце появляется плотный костный вырост. Лечение на этой стадии преимущественно оперативное, консервативные методы могут лишь сгладить симптоматику болезни.
Диагностика халюс вальгус
Обычно опытный ортопед без труда ставит правильный диагноз и подбирает терапию. Для определения стадии патологии обязательно назначают делать рентген стопы и пальцев.
На рентгеновском снимке можно увидеть тяжесть отклонения большого пальца, степень деформации сустава, высчитать аномальный угол между большим и остальными пальцами и т. д. Рентгенография позволит визуализировать подвывих, вывих первой фаланги пальца, выявить признаки бурсита, артроза, расхождения головок плюсневых костей.
Если в дальнейшем планируется операция, проводится более точное исследование — КТ. Основным методом диагностики остается рентген, тем более что его можно сделать по медполису.
Варианты лечения заболевания
Пациентов интересует, можно ли лечить халюс вальгус без оперативного вмешательства. Полностью удалить вырост на ноге на запущенной стадии патологии может только хирургия. На ранней стадии чаще всего назначается консервативная терапия. Подбирается индивидуальная программа коррекции положения большого пальца, регулярно проводятся обследование и замена, добавление новых методов.
В народе есть ряд средств для нетрадиционного лечения косточки на ноге. Истинного терапевтического эффекта такие рецепты не принесут, но снизить боль и отек могут.
От воспаления и покраснения хорошо помогают соляные растворы. На литр воды кладут 2 ложки соли, вливают 10 капель йода. В таком растворе делают ванночки для ног по 15 минут дважды в сутки.
При сильной боли можно накладывать компрессы из лопуха и скипидара. На лист растения капают немного белого скипидара, привязывают к ноге, надевают носок. Носят компресс 2 часа ежедневно, до месяца.
Консервативное лечение
На 1 – 2 стадиях халюс вальгус возможно лечение в домашних условиях без операции. Для начала меняют образ жизни. Важно снизить массу тела, чтобы уменьшить нагрузку на стопу, обязательно заниматься ЛФК, гимнастикой. Для предотвращения дальнейшей деформации и с целью выправления пальца проводят курсы массажа. Первые сеансы обычно причиняют боль, повторные переносятся намного легче.
При сильном болевом синдроме при халюс вальгус назначаются обезболивающие средства — нестероидные противовоспалительные препараты.
Можно купить крем или мазь с НПВС, которые быстро снимут неприятные ощущения. Поможет облегчить симптомы физиотерапия — электрофорез, магнитотерапия, микротоки.
Полностью избавиться от боли на несколько месяцев может укол с кортикостероидом — Кеналогом, Дипроспаном.
Еще один хороший способ снять боль — носить специальный пластырь для косточки Вальгус Флекс. Средство не только способствует возвращению пальца в нормальное положение, но и согревает, обезболивает благодаря содержанию озокерита.
Прочие консервативные методы лечения:
- тейпирование стопы (кинезиотейпирование) — наложение специальных эластичных лент для бережной коррекции положения ступни и пальцев;
- лечение лазером — разрушение косточки на пальце лучом медицинского лазера;
- ударно-волновая терапия — удаление косточки и восстановление положения стопы.
В целях исправления деформации большого пальца назначается ношение ортопедической обуви. Пара включает особой формы каблук, стельку и супинатор, жесткий задник, прочный широкий носик. Регулярное применение способствует нормализации положения ноги.
Существуют специальные фиксаторы (корректоры) положения большого пальца, которые бывают на шарнирах, с винтами, сделанными из силикона — точную модель укажет врач после тщательной диагностики.
Оперативное лечение
Операции по поводу лечения патологии могут быть разными, уровень их сложности и конкретная разновидность выбирается специалистом в зависимости от показаний.
Основные разновидности вмешательств:
- Миниинвазивные операции. Делаются при минимальных разрезах, через проколы, лазером, мягкие ткани и сухожилия почти не затрагиваются. Вероятность рецидива после такого вмешательства сохраняется, зато реабилитация проходит быстро и почти без боли. Используются на 1 – 2 стадиях болезни.
- Реконструкция. Рекомендована при серьезной стадии патологии. Предполагает применение специальных креплений для возвращения нормального положения пальцу.
Намного реже рекомендуется артродез, ведь такая операция делает сустав неподвижным, зато убирает боль при ходьбе. Иногда проводится операция скарф — в ее ходе из большого пальца удаляют клиновидный участок, края костей сопоставляют.
К выполнению хирургии есть ряд противопоказаний:
- облитерирующий атеросклероз и прочие серьезные болезни сосудов ног;
- запущенная стадия диабетической стопы;
- патологии крови;
- гнойные заболевания.
Анализы и обследования на операцию
В обязательном порядке перед вмешательством проводят рентгенографию или КТ в прямой и боковой проекциях. Из анализов потребуются общие анализы крови и мочи, биохимия крови, на группу крови и резус-фактор.
Прочие необходимые исследования:
- ВИЧ/сифилис/гепатиты;
- свертываемость крови;
- флюорография;
- ЭКГ.
Самые популярные операции
Миниинвазивная операция выполняется под рентген-контролем (ЭОП), открытого хирургического поля у врача нет. Вначале делают два малых прокола с каждой стороны большого пальца.
Последующие действия хирурга:
- открывается суставная капсула;
- восстанавливается верное положение оси большого пальца;
- ряд косточек подпиливаются микрофрезами;
- проколы ушиваются или остаются без швов для самостоятельного заживления, какие-либо фиксаторы, скобы, винты не устанавливаются.
Реконструктивные операции выполняются таким образом:
- производится небольшой разрез на боковой поверхности стопы;
- выполняется латеральный релиз плюснефалангового сустава 1-го пальца (возвращается нормальное положение);
- удаляется костный нарост с дальнейшим восстановлением суставной связки.
Затем проводится остеотомия — перепиливается плюсневая кость, после чего костные фрагменты закрепляются титановыми конструкциями, которые удержат кости от деформации в будущем.
Реабилитация после операции
Скорость восстановления пациента будет зависеть от вида проведенной операции. В первые сутки соблюдается постельный режим, так как возможны осложнения (кровотечения, тромбоз, инфекция раны и прочие).
Сразу после вмешательства человеку назначается курс антибиотиков на 7 – 10 суток, при боли вводят обезболивающие средства. Перевязки вначале выполняют в больнице, затем — дома. Швы снимают на 12 день, торчащие спицы (если есть) убирают через 21 день.
Против отеков в течение 1,5 месяца выполняется эластическое бинтование ноги вместе с голенью. Ходить обычно разрешается через 3 дня, но только в специальной обуви. Заменить ее может только гипсование на несколько месяцев.
После миниинвазивных операций используют полужесткие корректоры большого пальца. В дальнейшем рекомендуется ходить в ортопедической обуви со специальными стельками.
Профилактические меры
Для недопущения халюс вальгус надо исключать ожирение, правильно питаться, пить больше жидкости, чтобы предотвращать сбои водно-солевого баланса. При склонности к ортопедическим проблемам надо носить правильную обувь, не злоупотреблять высокими каблуками и узкими носиками.
Полезен для ног и профилактический массаж, ЛФК, применение ортостелек. Дополняют комплекс мер профилактики регулярные осмотры у ортопеда, которые помогут вовремя обнаружить болезнь.
Источник: https://vseonogah.ru/zabolevanie-kostej/deformacii/xalyus-valgus.html
Как избавиться от вальгусной деформации большого пальца стопы, лечение без операции
Врачам ортопедам очень часто приходится сталкиваться с такой проблемой, как вальгусная деформация большого пальца стопы. Лечение без операции этой патологии возможно только лишь на самых ранних этапах развития. Оно достаточно трудоемкое и длительное.
Но, несмотря на это, большинство людей выбирает именно этот способ лечения, ведь оперативное вмешательство имеет свои противопоказания, может закончиться длительной реабилитацией и возникновением осложнений.
Чтобы правильно принять решение в пользу того или иного метода, необходимо разобраться с причинами появления деформации и ознакомиться с вариантами консервативного лечения.
Деформация Hallux valgus
Общая информация
Hallux valgus – это патологическое изменение первого плюснефалангового сустава стопы.
Происходит смещение большого пальца от его нормальной оси таким образом, что с внутренней поверхности стопы начинает выпирать головка первой плюсневой кости. Это и есть та самая косточка, как называют её в народе.
Это отрицательно сказывается не только на костях, связках и мышцах ступней, но и в целом может искривлять позвоночник из-за неравномерной нагрузки на мышцы ног и спины.
Для того чтобы повысить шансы на выздоровление, не прибегая к помощи ортопедической хирургии, необходимо выявить признаки деформирования как можно раньше. Для этого важно знать основные проявления заболевания:
- дискомфорт и болезненные ощущения во время ходьбы;
- небольшой наклон первого пальца по отношению к соседним пальцам;
- постепенное формирование косточки;
- гиперемия и повышенная отечность медиальной поверхности стопы;
- появление болезненных мозолей и натоптышей;
- изменение конфигурации стопы из-за перераспределения веса тела на другие отделы ступни.
Четыре степени деформации
Почему возникает косточка на пальце
Факторов, которые могут спровоцировать деформацию плюснефалангового сустава стопы, достаточно много. Для того чтобы назначить правильную схему лечения, необходимо точно определить причину заболевания. Наиболее распространенные из них:
- уплощение поперечного свода стопы;
- косолапость;
- узкая обувь на тонких каблуках;
- избыточная масса тела;
- наследственная предрасположенность;
- травмы ступней;
- системные заболевания соединительной ткани;
- болезни обмена веществ, например подагра.
Вполне закономерно, что этой деформации больше подвержены женщины. В вечной погоне за модельными идеалами они подвергают свои ноги длительной ходьбе в тесной обуви на тонких неустойчивых каблуках. В такой ситуации вес тела смещается с пятки на передние отделы ступней.
Ткани как бы распластываются под действием возросшей нагрузки, но узкий носок туфлей не дает это сделать, упор идет на место, где сопротивление минимально – плюснефаланговый сустав. Он постепенно начинает отклоняться.
Регулярное ношение такой обуви и приводит к вальгусной деформации, так как связки и капсула сустава растягиваются, он становится нестабильным, а плюсневая кость разворачивается по отношению к первому пальцу.
Если на этом этапе не предпринимать экстренных мер по устранению патологии, возникает воспаление сустава, то есть бурсит и артрит, головка плюсневой кости утолщается и может разрушиться.
Положение стопы в обуви на каблуке
Интересно! Консервативное лечение применяют во всех случаях, когда риск возникновения осложнений после оперативного вмешательства превышает его лечебные эффекты. Особенно это касается пожилых людей с множественными сопутствующими заболеваниями других органов и систем.
Диагностика
Для того чтобы врачу было проще определиться с тактикой лечения, он проводит комплекс диагностических мероприятий. Сперва специалист осматривает стопы пациента и детально оценивает место деформации пальцев.
Для получения более подробной информации о состоянии сустава и костей ортопеды назначают рентгенографию ступней либо магниторезонансную или компьютерную томографию.
В диагностическом арсенале врачей существует уникальный метод плантографии, который позволяет определить распределение нагрузки на те или иные участки стопы.
Диагностика при помощи компьютерной плантографии
После глубокого изучения результатов дополнительных методов исследования врач подбирает наиболее эффективный метод лечения. В начальных стадиях вальгусного искривления, когда угол отклонения большого пальца невелик и еще не развились сопутствующие деформации стоп, показана консервативная терапия.
Методы лечения без оперативного вмешательства
Лечение деформации без операции должно решать следующие проблемы:
- Устранение причин, которые приводят к искривлению костей пальцев ног.
- Устранение симптоматики болезни – боли, покраснения и отека.
- Устранение деформации плюсневой кости.
Современная медицина может предложить несколько эффективных методов исправления вальгусного искривления большого пальца на ноге. Зачастую для получения быстрого и стойкого терапевтического эффекта одновременно используют несколько методик лечения. Ортопеды своим пациентам назначают:
- противовоспалительные лекарственные средства;
- курсы физиотерапии, массажа и других лечебных мероприятий;
- применение фиксирующих приспособлений;
- применение рецептов народной медицины.
Медикаментозные препараты призваны купировать воспалительный процесс в тканях. Для быстрого обезболивания внутрь принимают таблетки (Ибупрофен, Парацетамол). В домашних условиях также можно пользоваться мазями и гелями для наружного применения, которые могут называться так же, как и таблетированные формы. В комплексе с таблетками они дают более выраженный и быстрый результат.
Достаточно широко распространен метод внутрисуставных инъекций. Для этого используют препараты стероидных гормонов, например Дипроспан, Гидрокортизон. Одновременное применение нескольких лекарственных форм оказывает мощное противовоспалительное действие.
Очень эффективно помогают излечить заболевание специальные лечебные мероприятия, которые включают в себя:
- курс физиотерапевтических процедур;
- занятия лечебной физкультурой;
- массаж стоп;
- специальную лечебную диету.
Физиотерапевтические методы усиливают кровообращение в тканях вокруг пораженного сустава и улучшают их трофику. Благодаря этому интенсивнее протекают процессы регенерации, уменьшается отечность и болезненность в стопе. Назначают ударно-волновую, лазерную терапию, диатермию, лечение озокеритовыми аппликациями и электрофорез с лечебными веществами.
Не менее важны регулярные физические упражнения. Лечебная гимнастика укрепляет ослабленные мышцы, помогает разработать суставы, восстановить правильную нагрузку на ступни, тем самым возвращая ей нормальное строение.
Обычно тренировка включает в себя общие упражнения, однако большее внимание уделяют непосредственно стопам.
Очень полезна ходьба босиком, плавный перенос тяжести тела с пяток на носки и обратно, попеременная ходьба на внутренних и внешних поверхностях стоп, сгибательные, разгибательные и круговые движения большими пальцами ног.
Гимнастика в сочетании с лечебным массажем дает очень хороший результат. В руках опытного массажиста усиливается циркуляция крови, восстанавливается подвижность суставов и эластичность связок.
Массаж стоп
Важным компонентом в лечении вальгуса большого пальца является здоровое питание. Из ежедневного рациона нужно исключить жирную, жареную и копченую пищу. Также рекомендуется резко сократить употребление кондитерских изделий и сдобной выпечки.
Нужно кушать продукты, которые богаты витаминами, особенно А, Е и С. Полезно кушать овощи, фрукты и злаки. Здоровая диета будет способствовать восстановлению нормального обмена веществ, снижению массы тела и уменьшению нагрузки на суставы ног.
Интересно знать! Правильный рацион питания оздоравливает организм, улучшает сопротивляемость иммунитета и повышает способность тканей к саморегенерации.
Консервативное лечение деформации обязательно включает в себя применение специальных ортопедических приспособлений. На данный момент их ассортимент достаточно велик и включает в себя:
- стельки;
- стяжки;
- ортопедические шины;
- корректор для ночного применения;
- силиконовые перегородки.
Силиконовый суставной ортез
Лечебные стельки для обуви изготавливаются индивидуально для каждого пациента. Их назначение – устранение нагрузки с больного сочленения и перераспределение массы тела на пятку. Таким образом, стопа полноценно выполняет свои амортизирующие функции.
Для коррекции фаланги применяют специальные шины, силиконовые перегородки и ночные бандажи. Они крепко удерживают большой палец ноги в анатомически правильном положении. Такие шины можно носить постоянно. Со временем они выравнивают первый палец.
Применение шины при вальгусе
Нельзя оставить без внимания рецепты народной медицины, которые помогают избавляться от недуга в комплексе с традиционными методами. В основе их действия лежит эффект прогревания тканей. Таким образом, уменьшается отечность, боль и улучшается функционирование сустава. Чаще остальных используют следующие рецепты:
- На сковороде разогревают поваренную соль в течении 8-10 минут, пересыпают её в тканевый мешочек или обыкновенный носок. Прикладывают соль к пораженному суставу примерно на 15 минут. Такую процедуру можно делать 2 раза в день на фоне основного лечения.
- Компресс из листьев каланхоэ делают следующим образом: предварительно охлажденные листья обдают крутым кипятком, а затем отбивают, чтобы растение пустило сок. Полученную кашицу нужно нанести на марлю, уложить на палец, а сверху укрыть полиэтиленом и теплой тканью. Через два часа компресс следует снять. Рекомендуется провести курс из 7-10 процедур.
- Хвойные ванночки также помогают останавливать воспаление в суставе. Для приготовления необходимо сделать хвойный концентрат. Берут 300 грамм шишек, мелких веточек и иголок, заливают пятью литрами воды и ставят на плиту. Далее нужно довести до кипения и уменьшить огонь. Томить еще в течении получаса и настаивать в сухом прохладном месте в течении суток. В тазу с теплой водой развести 100 грамм концентрата. Принимать ванну для ног необходимо в течении 15-20 минут.
Важно! Для успешного консервативного лечения деформации очень важно постоянно носить натуральную удобную обувь с достаточно плотной подошвой. Максимально допустимая высота каблука — 5 сантиметров. Он должен быть достаточно широким и устойчивым.
В каких случаях необходима операция
У некоторых пациентов, у которых есть вальгусное отклонение первого пальца стопы, лечение возможно только оперативное, а изолированное проведение консервативной терапии не даёт желаемого результата.
К этой категории больных относятся люди в возрасте младше 50 лет, угол вальгусной деформации у которых превышает 30°.
Также одним из факторов, который склоняет выбор в сторону операции, является наличие изменений всей стопы в целом.
Профилактические рекомендации
Для профилактики заболеваний ступней важно соблюдать некоторые правила. В конце насыщенного рабочего дня нужно прилечь, а ноги поднять на высокие подушки или валик. Через 15-20 минут избыток крови уйдет из сосудов нижних конечностей, уменьшится отечность голеней и щиколоток. Дополнительно можно сделать прохладную ванночку для стоп.
При любом удобном случае нужно ходить босиком. Такая привычка укрепит мышцы и связки ног, что будет отличной профилактикой возникновения деформаций пальцев.
Можно сделать вывод, что вариантов лечения вальгуса стопы достаточно много, однако их эффективность напрямую зависит от степени запущенности заболевания. Поэтому залогом успешного избавления от проблемы является своевременное обращение к ортопеду и четкое следование его рекомендациям.
Источник: https://LechiSustavv.ru/zabolevaniya-golenostopnogo-sustava/7644-valgusnoy-deformatsii-bolshogo-paltsa-stopyi-lechenie-bez-operatsii.html
Hallux valgus
Hallux valgus – это заболевание, при котором первый палец стопы деформируется на уровне плюснефалангового сустава и отклоняется кнаружи. Патология сопровождается прогрессирующим артрозоартритом первого плюснефалангового сустава. Болезнь развивается постепенно и обычно усугубляется с возрастом. Проявляется болями при ходьбе, возможны ночные боли. При выраженной деформации возникает ограничение движений в I плюснефаланговом суставе. Диагноз выставляется на основании клинических признаков и данных рентгенографии. Лечение на ранних стадиях консервативное, симптоматическое. При значительной деформации выполняется хирургическая коррекция.
M20.1 Наружное искривление большого пальца (hallus valgus)(приобретенное)
Hallux valgus – вальгусная деформация первого пальца стопы в плюснефаланговом суставе. Вследствие деформации палец отклоняется кнаружи под углом к остальным.
Заболевание широко распространено в травматологии и ортопедии, выявляется у женщин в 10 раз чаще, чем у мужчин.
Предполагается, что причиной такой разницы является слабость связочного аппарата у представительниц слабого пола, а также ношение неудобной узкой обуви на высоких каблуках. Патология широко распространена, диагностируется у лиц всех возрастов.
Hallux valgus
Основной причиной развития Hallux valgus обычно является недостаточность соединительной ткани, которая может проявляться поперечным плоскостопием, чрезмерной подвижностью суставов, варикозной болезнью, повышенной растяжимостью связок, фасций и кожи. Выявляется наследственная предрасположенность – как правило, у ближайших родственников больных (мам или бабушек) также есть данная деформация.
Остальные факторы: высокие каблуки, хождение в неудобной узкой, тесной или короткой обуви – вторичны и лишь способствуют формированию Hallux valgus.
Вторая группа причин развития патологии – врожденные деформации стоп, травмы и некоторые другие патологии.
В частности, в эту группу входит ряд заболеваний, при которых наблюдается нарушение нервной регуляции мышц голени и стопы (например, полиомиелит).
Наряду со слабостью связок определенную роль в развитии Hallux valgus играет неравномерное натяжение мышц, приводящих и отводящих I палец, а также генетическая склонность к образованию экзостоза по внутренней поверхности головки I плюсневой кости. При формировании деформации неравновесие в натяжении мышц еще больше усугубляется, плюснефаланговый сустав становится нестабильным.
Внутренняя поверхность сустава постоянно раздражается при контакте с обувью, в результате чего смещение головки I плюсневой кости дополняется образованием костного нароста, что еще больше усугубляет деформацию.
Из-за изменения формы стопы происходит перераспределение нагрузки – область головок III и II плюсневых костей постоянно перенагружается во время ходьбы.
Это приводит к возникновению болей и формированию артроза не только в области I, но и в области II и III плюснефаланговых суставов.
Степень выраженности патологии определяют с учетом двух величин: угла между II и I плюсневыми костями (Intermetatarsal angle) и угла, под которым I палец отклонен по отношению к I плюсневой кости (Hallux valgus angle). Степени Hallux valgus:
- 1 степень – угол между плюсневыми костями менее 12 градусов, угол отклонения I пальца менее 25 градусов.
- 2 степень – величина угла колеблется от 12 до 18 градусов, I палец отклоняется более чем на 25 градусов.
- 3 степень – угол между костями плюсны составляет более 18 градусов, угол отклонения первого пальца достигает более 35 градусов.
Пациенты жалуются на боль в области I плюснефалангового сустава. Боль усиливается после продолжительной ходьбы или длительного пребывания на ногах и уменьшается в покое.
Возможны ночные боли, особенно после значительной нагрузки на стопу.
Болевой синдром может значительно различаться как по характеру, так и по силе – от ощущения дискомфорта (обычно на ранних стадиях) до резкой жгучей или постоянной ноющей боли.
Выраженность болей не всегда четко коррелирует с тяжестью артроза и величиной деформации, хотя при значительном смещении головки I плюсневой кости симптоматика обычно более яркая. По мере развития деформации стопа все больше теряет нормальную форму, расширяется и уплощается, I палец «ложится» на II, нередко возникают сопутствующие деформации II пальца (молоткообразный палец).
Все перечисленное в сочетании с «шишкой» в проекции I плюснефалангового сустава существенно влияет на внешний вид стопы. Поэтому, наряду с болью, причиной обращения пациентов с Hallux valgus к ортопедам зачастую становится косметический дефект и проблемы при подборе обуви. Особенно часто подобные жалобы предъявляют молодые женщины.
Диагноз Hallux valgus выставляется травматологом-ортопедом. При установлении диагноза и определении степени выраженности патологии специалист ориентируется на данные внешнего осмотра и результаты визуализационных методик. Применяются следующие методы исследования:
- Внешний осмотр. Стопа распластана. Выявляется видимая деформация и незначительная или умеренная гиперемия в проекции I плюснефалангового сустава. Первый палец отклонен кнаружи под углом к остальным. Пальпация безболезненна или нерезко болезненна, по внутренней поверхности I плюснефалангового сустава определяется костный экзостоз и уплотнение кожи. Движения обычно ограничены, при максимальном разгибании I пальца может возникать боль.
- Рентгенография стопы. Является основным диагностическим методом при Hallux valgus. Рентгенолог производит специальные измерения, на основании которых определяет степень патологии. Наряду со степенью деформации при изучении рентгеновских снимков оценивают выраженность артрозных изменений. О наличии артроза свидетельствует сужение суставной щели, деформация суставной площадки, краевые разрастания и остеосклероз субхондральной зоны.
- Томография. Применяется в отдельных случаях. При необходимости детализировать перечисленные изменения пациента направляют на КТ стопы. По показаниям назначают МРТ стопы для исследования мягких тканей.
Рентгенография стопы. Вальгусная девиация первого пальца стопы, с увеличением угла отклонения 1-го пальца и угла между осями 1-й и 2-й плюсневых костей.
Заболевание невозможно устранить без операции. Тем не менее, на ранних стадиях болезни у молодых пациентов, а также при любых степенях деформации в старческом или пожилом возрасте рекомендуется консервативное лечение.
Основными целями являются устранение болевого синдрома и предотвращение прогрессирования болезни. Лечение осуществляется в условиях амбулаторного приема. При болях используют противоспалительные и согревающие мази.
В период ремиссии применяют:
При наличии признаков воспаления больного направляют на УВЧ или магнитотерапию. Пациентам советуют снизить вес (при излишней массе тела).
Следует оптимизировать нагрузку: выполнять комплекс упражнений для укрепления связок и мышц стопы, по возможности исключить длительное стояние и ходьбу.
Необходимо использовать специальную ортопедическую обувь применять вкладыши, чтобы устранить чрезмерное давление на область I плюснефалангового сустава и предотвратить дальнейшее вальгусное отклонение I пальца.
Хирургическое лечение Hallux valgus
При неэффективности консервативной терапии показано оперативное лечение, проводимое в условиях стационара. Существует около 300 вариантов операций при Hallux valgus. Все методики можно разделить на 3 группы:
- На мягких тканях. Эффективны только при I степени деформации. Возможно использование методики Сильвера, при которой отсекается сухожилие приводящей мышцы I пальца, или операции Мак-Брайда, при которой это сухожилие перемещается. Цель лечения – восстановить равномерность тяги приводящей и отводящей мышц.
- На костных и мягкотканных структурах. Нередко перечисленные хирургические операции выполняются в сочетании с иссечением костного нароста и подкожной слизистой сумки в области I плюснефалангового сустава (операция Шеде).
- На костях. При лечении II и III степени Hallux valgus выбор делается между двумя методами: шевронной и Scarf остеотомией. При шевронной остеотомии удаляют небольшой V-образный фрагмент в дистальной части I плюсневой кости. При Scarf остеотомии выполняют Z-образный разрез (распил) практически на всем протяжении I плюсневой кости, а затем «сдвигают» фрагменты с тем, чтобы устранить угол между I и остальными плюсневыми костями. Отломки фиксируют винтами.
Реабилитация
В послеоперационном периоде больному сразу разрешают дозированно нагружать ногу в специальном ортезе, который обязателен для ношения в течение 6 недель.
В этот период рекомендуют чаще держать ногу в возвышенном положении и избегать перегрузок.
В последующем следует носить широкую обувь, выполнять специальный комплекс ЛФК и проводить самомассаж свода стопы с использованием теннисного мяча.
Прогноз определяется стадией заболевания.
При незначительной деформации и отсутствии выраженных артрозных изменений консервативная терапия и соблюдение врачебных рекомендаций позволяют устранить болевой синдром, существенно замедлить развитие болезни.
На поздних стадиях перечисленные меры неэффективны, однако операция обеспечивает хороший функциональный и косметический результат. При несоблюдении рекомендаций врача в отдаленном периоде после вмешательства возможны рецидивы.
Профилактические меры включают подбор удобной обуви, сокращение периодов стояния и длительной ходьбы. Людям, имеющим предрасположенность к данному заболеванию (выявленное поперечное плоскостопие, наличие Hallux valgus у ближайших родствеников) следует использовать ортопедические стельки, отказаться от обуви на высоком каблуке, выполнять специальные комплексы упражнений.
Источник: https://www.KrasotaiMedicina.ru/diseases/traumatology/hallux-valgus