Тромбоэмболия легочной артерии – окклюзия легочной артерии или ее ветвей тромботическими массами, приводящая к жизнеугрожающим нарушениям легочной и системной гемодинамики. Классическими признаками ТЭЛА служат боли за грудиной, удушье, цианоз лица и шеи, коллапс, тахикардия. Для подтверждения диагноза тромбоэмболии легочной артерии и дифференциальной диагностики с другими схожими по симптоматике состояниями проводится ЭКГ, рентгенография легких, ЭхоКГ, сцинтиграфия легких, ангиопульмонография. Лечение ТЭЛА предполагает проведение тромболитической и инфузионной терапии, ингаляций кислорода; при неэффективности – тромбоэмболэктомии из легочной артерии.
Тромбоэмболия легочной артерии (ТЭЛА) — внезапная закупорка ветвей или ствола легочной артерии тромбом (эмболом), образовавшимся в правом желудочке или предсердии сердца, венозном русле большого круга кровообращения и принесенным с током крови. В результате ТЭЛА прекращается кровоснабжение легочной ткани. Развитие ТЭЛА происходит часто стремительно и может привести к гибели больного.
От ТЭЛА умирает 0,1% населения земного шара ежегодно. Около 90% больным, умершим от ТЭЛА, во время не был установлен правильный диагноз, и не было проведено необходимое лечение.
Среди причин смерти населения от сердечно-сосудистой заболеваний ТЭЛА стоит на третьем месте после ИБС и инсульта. ТЭЛА может приводить к летальному исходу при некардиологической патологии, возникая после операций, полученных травм, родов.
При своевременном оптимальном лечении ТЭЛА наблюдается высокий показатель снижения уровня смертности до 2 – 8%.
Тромбоэмболия легочной артерии
Наиболее частыми причинами развития ТЭЛА служат:
Факторы риска
Факторы риска тромбозов вен и ТЭЛА — это:
- длительное состояние обездвиженности (постельный режим, частые и продолжительные авиаперелеты, поездки, парез конечностей), хроническая сердечно-сосудистая и дыхательная недостаточность, сопровождаются замедлением тока крови и венозным застоем.
- прием большого количества диуретиков (массовая потеря воды приводит к дегидратации, повышению гематокрита и вязкости крови);
- злокачественные новообразования — некоторые виды гемобластозов, истинная полицитемия (большое содержание в крови эритроцитов и тромбоцитов приводит к их гиперагрегации и образованию тромбов);
- длительный прием некоторых лекарственных препаратов (оральные контрацептивы, заместительная гормональная терапия) повышает свертываемость крови;
- варикозная болезнь (при варикозном расширении вен нижних конечностей создаются условия для застоя венозной крови и образования тромбов);
- нарушения обмена веществ, гемостаза (гиперлипидпротеинемия, ожирение, сахарный диабет, тромбофилия);
- хирургические операции и внутрисосудистые инвазивные процедуры (например, центральный катетер в крупной вене);
- артериальная гипертензия, застойная сердечная недостаточность, инсульты, инфаркты;
- травмы спинного мозга, переломы крупных костей;
- химиотерапия;
- беременность, роды, послеродовый период;
- курение, пожилой возраст и др.
В зависимости от локализации тромбоэмболического процесса различают следующие варианты ТЭЛА:
- массивная (тромб локализуется в главном стволе или основных ветвях легочной артерии)
- эмболия сегментарных или долевых ветвей легочной артерии
- эмболия мелких ветвей легочной артерии (чаще двусторонняя)
В зависимости от объема отключенного артериального кровотока при ТЭЛА выделяют формы:
- малую (поражены менее 25% легочных сосудов) — сопровождается одышкой, правый желудочек функционирует нормально
- субмассивную (субмаксимальную — объем пораженных сосудов легких от 30 до 50%), при которой у пациента отмечается одышка, нормальное артериальное давление, правожелудочковая недостаточность мало выражена
- массивную (объем отключенного легочного кровотока более 50%) — наблюдается потеря сознания, гипотония, тахикардия, кардиогенный шок, легочная гипертензия, острая правожелудочковая недостаточность
- смертельную (объем отключенного кровотока в легких более 75%).
ТЭЛА может протекать в тяжелой, среднетяжелой или легкой форме.
Клиническое течение ТЭЛА может быть:
- острейшим (молниеносным), когда наблюдается моментальная и полная закупорка тромбом главного ствола или обеих основных ветвей легочной артерии. Развивается острая дыхательная недостаточность, остановка дыхания, коллапс, фибрилляция желудочков. Летальный исход наступает за несколько минут, инфаркт легких не успевает развиться.
- острым, при котором отмечается быстро нарастающая обтурация основных ветвей легочной артерии и части долевых или сегментарных. Начинается внезапно, бурно прогрессирует, развиваются симптомы дыхательной, сердечной и церебральной недостаточности. Продолжается максимально 3 – 5 дней, осложняется развитием инфаркта легких.
- подострым (затяжным) с тромбозом крупных и средних ветвей легочной артерии и развитием множественных инфарктов легких. Продолжается несколько недель, медленно прогрессирует, сопровождаясь нарастанием дыхательной и правожелудочковой недостаточности. Могут возникать повторные тромбоэмболии с обострением симптомов, при которых нередко наступает смертельный исход.
- хроническим (рецидивирующим), сопровождающимся рецидивирующими тромбозами долевых, сегментарных ветвей легочной артерии. Проявляется повторными инфарктами легких или повторными плевритами (чаще двусторонними), а также постепенно нарастающей гипертензией малого круга кровообращения и развитием правожелудочковой недостаточности. Часто развивается в послеоперационном периоде, на фоне уже имеющихся онкологических заболеваний, сердечно-сосудистых патологий.
Симптоматика ТЭЛА зависит от количества и размера тромбированных легочных артерий, скорости развития тромбоэмболии, степени возникших нарушений кровоснабжения легочной ткани, исходного состояния пациента. При ТЭЛА наблюдается широкий диапазон клинических состояний: от практически бессимптомного течения до внезапной смерти.
Клинические проявления ТЭЛА неспецифические, они могут наблюдаться при других легочных и сердечно-сосудистых заболеваниях, их главным отличием служит резкое, внезапное начало при отсутствии других видимых причин данного состояния (сердечно-сосудистой недостаточности, инфаркта миокарда, пневмонии и др.). Для ТЭЛА в классическом варианте характерен ряд синдромов:
1. Сердечно – сосудистый:
- острая сосудистая недостаточность. Отмечается падение артериального давления (коллапс, циркуляторный шок), тахикардия. Частота сердечных сокращений может достигать более 100 уд. в минуту.
- острая коронарная недостаточность (у 15-25% больных). Проявляется внезапными сильными болями за грудиной различного характера, продолжительностью от нескольких минут до нескольких часов, мерцательной аритмией, экстрасистолией.
- острое легочное сердце. Обусловлено массивной или субмассивной ТЭЛА; проявляется тахикардией, набуханием (пульсацией) шейных вен, положительным венным пульсом. Отеки при остром легочном сердце не развиваются.
- острая цереброваскулярная недостаточность. Возникают общемозговые или очаговые нарушения, церебральная гипоксия, при тяжелой форме — отек мозга, мозговые кровоизлияния. Проявляется головокружением, шумом в ушах, глубоким обмороком с судорогами, рвотой, брадикардией или коматозным состоянием. Могут наблюдаться психомоторное возбуждение, гемипарезы, полиневриты, менингиальные симптомы.
2. Легочно-плевральный:
- острая дыхательная недостаточность проявляется одышкой (от ощущения нехватки воздуха до очень выраженных проявлений). Число дыханий более 30-40 в минуту, отмечается цианоз, кожные покровы пепельно-серые, бледные.
- умеренный бронхоспастический синдром сопровождается сухими свистящими хрипами.
- инфаркт легкого, инфарктная пневмония развивается на 1 – 3 сутки после ТЭЛА. Появляются жалобы на одышку, кашель, боли в грудной клетке со стороны поражения, усиливающиеся при дыхании; кровохарканье, повышение температуры тела. Становятся слышны мелкопузырчатые влажные хрипы, шум трения плевры. У пациентов с тяжелой сердечной недостаточностью наблюдаются значительные выпоты в плевральную полость.
3. Лихорадочный синдром — субфебрильная, фебрильная температура тела. Связан с воспалительными процессами в легких и плевре. Длительность лихорадки составляет от 2 до 12 дней.
4. Абдоминальный синдром обусловлен острым, болезненным набуханием печени (в сочетании с парезом кишечника, раздражением брюшины, икотой). Проявляется острой болью в правом подреберье, отрыжкой, рвотой.
5. Иммунологический синдром (пульмонит, рецидивирующий плеврит, уртикароподобная сыпь на коже, эозинофилия, появление в крови циркулирующих иммунных комплексов) развивается на 2-3 неделе заболевания.
Острая ТЭЛА может служить причиной остановки сердца и внезапной смерти. При срабатывании компенсаторных механизмов пациент сразу не погибает, но при отсутствии лечения очень быстро прогрессируют вторичные гемодинамические нарушения. Имеющиеся у пациента кардиоваскулярные заболевания значительно снижают компенсаторные возможности сердечно-сосудистой системы и ухудшают прогноз.
В диагностике ТЭЛА главная задача – установить местонахождение тромбов в легочных сосудах, оценить степень поражения и выраженность нарушений гемодинамики, выявить источник тромбоэмболии для предупреждения рецидивов.
Сложность диагностики ТЭЛА диктует необходимость нахождения таких пациентов в специально оборудованных сосудистых отделениях, владеющих максимально широкими возможностями для проведения специальных исследований и лечения. Всем пациентам с подозрением на ТЭЛА проводят следующие обследования:
- тщательный сбор анамнеза, оценку факторов риска ТГВ/ТЭЛА и клинической симптоматики
- общий и биохимический анализы крови, мочи, исследование газового состава крови, коагулограмму и исследование Д-димера в плазме крови (метод диагностики венозных тромбов)
- ЭКГ в динамике (для исключения инфаркта миокарда, перикардита, сердечной недостаточности)
- рентгенографию легких (для исключения пневмоторакса, первичной пневмонии, опухолей, переломов ребер, плеврита)
- эхокардиографию (для выявления повышенного давления в легочной артерии, перегрузок правых отделов сердца, тромбов в полостях сердца)
- сцинтиграфию легких (нарушение перфузии крови через легочную ткань говорит об уменьшении или отсутствии кровотока вследствие ТЭЛА)
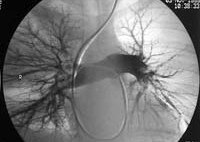
- ангиопульмонографию (для точного определения локализации и размеров тромба)
- УЗДГ вен нижних конечностей, контрастную флебографию (для выявления источника тромбоэмболии)
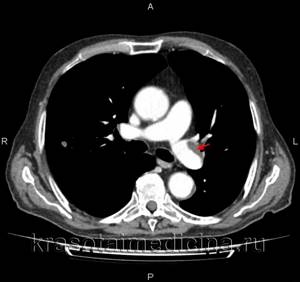
КТ-ангиография легочных артерий. Протяженный пристеночный тромб в просвете основного ствола левой легочной артерии
Пациентов с тромбоэмболией помещают в реанимационное отделение. В неотложном состоянии пациенту проводятся реанимационные мероприятия в полном объеме. Дальнейшее лечение ТЭЛА направлено на нормализацию легочного кровообращения, профилактику хронической легочной гипертензии.
С целью предупреждения рецидивов ТЭЛА необходимо соблюдение строгого постельного режима. Для поддержания оксигенации проводится постоянная ингаляция кислорода. Осуществляется массивная инфузионная терапия для снижения вязкости крови и поддержания АД.
В раннем периоде показано назначение тромболитической терапии с целью максимально быстрого растворения тромба и восстановления кровотока в легочной артерии. В дальнейшем для предупреждения рецидивов ТЭЛА проводится гепаринотерапия. При явлениях инфаркт-пневмонии назначается антибактериальная терапия.
В случаях развития массивной ТЭЛА и неэффективности тромболизиса сосудистыми хирургами проводится хирургическая тромбоэмболэктомия (удаление тромба). Как альтернативу эмболэктомии используют катетерную фрагментацию тромбоэмбола. При рецидивирующих ТЭЛА практикуется постановка специального фильтра в ветви легочной артерии, нижнюю полую вену.
При раннем оказании полного объема помощи пациентам прогноз для жизни благоприятный. При выраженных сердечно-сосудистых и дыхательных нарушениях на фоне обширной ТЭЛА летальность превышает 30%.
Половина рецидивов ТЭЛА развивается у пациентов, не получавших антикоагулянты. Своевременная, правильно проведенная антикоагулянтная терапия вдвое снижает риск рецидивов ТЭЛА.
Для предупреждения тромбоэмболии необходимы ранняя диагностика и лечение тромбофлебита, назначение непрямых антикоагулянтов пациентам из групп риска.
Тромбоэмболические осложнения, ВТЭО: причины, риски, лечение, профилактика
Тромбоэмболические осложнения являются довольно серьезной проблемой в хирургии, потому что не только вызывают тяжелое течение послеоперационного периода, но и могут привести к внезапной гибели пациента. По статистике, около 100 тысяч пациентов в России ежегодно погибают от внезапной тромбоэмболии легочной артерии (ТЭЛА).
Летальность при развитии массивной тромбоэмболии легочной артерии составляет около 5%. Тромбоэмболия представлена тромбами, образующимися в просвете сосудов и разносящимися с потоком крови по организму. Чаще тромбы образуются в просвете вен нижних конечностей, а затем попадают в правую половину сердца и далее в артерии легких.
Вне зависимости от размера тромба происходит закупорка артерии того или иного диаметра, вследствие чего участок легочной ткани, кровоснабжаемый отходящими от закупоренной артерии ветвями, не получает должного питания, и ткань отмирает.
Чем больше тромб, тем шире просвет закупоренной артерии, тем большее число ветвей не получают крови, тем в более обширном участке легкого гибнут клетки. Гибель, или некроз, клеток называется инфарктом легкого.
Это патогномоничный морфологический признак для тромбоэмболии легочной артерии (ТЭЛА).
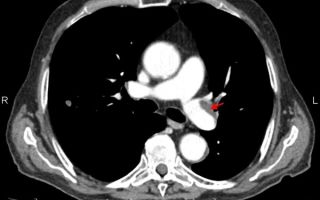
тромбоэмболия легочной артерии с последующим инфарктом легкого
Если инфаркт легкого вследствие обтурации легочной артерии тромбом привел к поражению большого количества легочной ткани, наступает острая сердечно-легочная и дыхательная недостаточность, что без лечения приводит к летальному исходу. Вот почему профилактика тромбоэмболии в постоперационном периоде является одной из актуальных проблем хирургии.
Но тромбоэмболия легочной артерии представляет опасность для больных не только хирургического, но еще и урологического, травматологического, гинекологического и акушерского профиля. То есть для всех больных, которым планируется или уже проведено оперативное вмешательство.
Кроме тромбоэмболии легочной артерии, к тромбоэмболическим осложнениям относится тромбоз нижней полой вены и острый флеботромбоз нижних конечностей. Эти тромбозы не только являются непосредственным фоном для развития ТЭЛА, но и сами по себе несут угрозу для здоровья пациента.
тромбоз глубоких вен голени (слева) и нижней полой вены (справа)
Причины тромбоэмболии
Причинные факторы венозных тромбоэмболических осложнений (ВТЭО) можно условно подразделить на нарушения нормального кровотока в венах нижних конечностей, а также на предрасполагающие факторы.
К первой группе причин можно отнести все факторы, способствующие активации так называемой триады Вирхова, суть которой заключается в следующем.
Образование тромба в просвете сосуда возможно в том случае, если в вене замедляется ток крови, присутствует нарушение целостности сосудистой стенки, а также имеется склонность к гиперкоагуляции крови.
Все эти условия возникают во время раннего постоперационного периода у пациентов с заболеваниями, требующими экстренного или планового хирургического вмешательства.
Так, развитие ВТЭО возможно при следующих состояниях (в скобках указан процент больных с венозными тромбоэмболическими осложнениями из общего числа прооперированных):
- Операции на органах брюшной полости, в том числе лечебная или диагностическая лапароскопия (19)%,
- Гинекологические операции, в том числе лечебно-диагностическое выскабливание полости матки и операция кесарева сечения (11.2%),
- Урологические операции, в том числе резекция аденомы простаты (7.1%),
- Нейрохирургические операции (24%),
- Операции по поводу злокачественных опухолей различной локализации (30%),
- Протезирование коленного или тазобедренного суставов, а также сочетанная травма и переломы, требующие операции или длительной иммобилизации (обездвиживания) пациента (84%).
К предрасполагающим факторам относятся:
- Пол – у женщин тромбы в венах образуются чаще в силу гормональных особенностей,
- Возраст – чем старше человек, тем выше вероятность тромбообразования в венах,
- Образ жизни – «сидячая» и малоподвижная работа способствуют застою крови в венах,
- Наличие варикозно расширенных вен в нижних конечностях – чем больше узлов и чем выше несостоятельность клапанов вен, тем медленнее ток крови по сосуду и выше склонность к агрегации тромбоцитов,
- Прием гормональных контрацептивов (КОКи – комбинированные оральные контрацептивы), которые значительно изменяют реологические свойства крови,
- Наследственные нарушения свертывающей системы крови – тромбофилия, или склонность к повышенному тромбообразованию.
Как оценить риск возникновения ВТЭО?
Любой врач хирургической специальности, планирующий оперативное вмешательство своему пациенту, должен уметь оценить риски возникновения тромбоэмболических осложнений, и в частности, риск развития ТЭЛА.
Оценка рисков ВТЭО определяется исходя из характера хирургического вмешательства:
- Низким риском тромбоэмболических осложнений в послеоперационном периоде у хирургических больных характеризуются неосложненные малые операции. Риск ТЭЛА при их проведении составляет менее 0.2% от числа всех прооперированных, в том числе с 0.002% летальных случаев в результате массивной тромбоэмболии. К подобным относятся лапароскопические вмешательства, чрезуретральные урологические манипуляции на простате.
- Средняя степень риска с частотой возникновения тромбозов у менее, чем 5% прооперированных пациентов, характерна для больших операций. К ним относятся удаление желчного пузыря, аппендэктомия с осложнениями (флегмонозный, гангренозный аппендицит), операция кесарева сечения или ампутация матки, удаление части желудка или кишечника, удаление аденомы простаты с чрезпузырным доступом.
- К вмешательствам, которые сопровождаются высокой частотой ВТЭО (более 80% тромбозов в глубоких венах голеней, более 40% тромбозов в нижней полой вене и более 10% ТЭЛА, в том числе с летальным исходом), относятся расширенные операции – удаление злокачественных новообразований, травматологические и ортопедические с протезированием суставов операции, а также нейрохирургические вмешательства.
В связи с этим первая группа операций подразумевает под собой низкую степень риска ВТЭО, вторая группа – умеренную степень риска, и третья группа – высокую степень риска ВТЭО.
Какими симптомами проявляются тромбоэмболические осложнения?
Такие осложнения, как тромбоз глубоких вен нижних конечностей, характеризуют выраженные болевые ощущения в голени и в стопе, сопровождающиеся синим или фиолетовым цветом кожи ниже места тромбоза.
Эти симптомы обусловлены тем, что при закупорке вены кровь не оттекает от конечности, приводя к распирающей боли.
Даже незначительный дискомфорт в одной или в обеих конечностях после операции не должен оставаться без внимания врача.
острый тромбоз вен ног
Тромбоэмболия легочной артерии имеет проявления различной степени выраженности. Иногда в силу незначительности симптоматики ТЭЛА мелких ветвей может остаться нераспознанной, приводя к осложнениям со стороны легких и сердца, например, к развитию хронической тромбоэмболической легочной гипертензии.
больной с ТЭЛА
Обычно ТЭЛА мелких ветвей сопровождается приступами сухого кашля или кровохарканья с болью в грудной клетки различной локализации. Часто у пациента отмечаются приступы внезапной одышки и чувство нехватки воздуха. Может присутствовать потеря сознания.
Массивная ТЭЛА характеризуется выраженным болевым синдромом в грудной клетке, одышкой, кровохарканьем и цианозом (посинением) кожи лица, шеи, мочек ушей и груди строго до горизонтальной линии между сосками. Мгновенно может наступить клиническая смерть, без лечения переходящая в биологическую смерть. В некоторых случаях пациент может просто встать и умереть.
Диагностика ВТЭО
Диагноз тромбоза глубоких вен голени или нижней полой вены может быть подтвержден с помощью УЗИ сосудов.
рентген-признаки ТЭЛА (рис.: ННЦ «Институт кардиологии Н.Д. Стражеско»)
ТЭЛА подтверждается с помощью рентгенографии органов грудной клетки, но отсутствие характерных рентгенологических признаков не является обоснованием для исключения диагноза. Другими словами, диагноз тромбоэмболии даже при нормальной рентгенограмме ОГК может быть установлен на основании клинических данных.
Обязательным исследованием при подозрении на ВТЭО является исследование крови на Д-димер, а также исследование свёртывающей системы крови (показатели МНО, фибрин, время свертывания крови, ассоциированное частичное тромбиновое время – АЧТВ, протромбиновое время – ПТВ и протромбиновый индекс – ПТИ).
После комплексной оценки полученных данных начинается лечение.
Лечение тромбоэмболических осложнений
Любому врачу необходимо помнить, что смертность при массивной ТЭЛА без лечения составляет более 90%, поэтому терапию нужно начинать как можно раньше.
- Низмолекулярные гепарины – гепарин в дозе 31-33 000 ЕД/сут в течение 5-7 дней или эноксапарин в дозе 180 мг/сут в течение 5-7 дней,
- Препараты для проведения тромболизиса – стрептокиназа в дозе 250 000 ЕД в первые 30 минут, затем 100 000 ЕД в первые сутки или альтеплаза в дозе 100 мг в первые сутки.
Из таблетированных препаратов применяется варфарин в дозе 10 мг в течение 5-7 дней.
- кава-фильтр, улавливающий тромбы
- При наличии показаний пациенту может быть проведено хирургическое лечение тромбозов – установка кава-фильтра в просвет нижней полой вены или эмболэктомия нижней полой вены.
- Показаниями для операции являются следующие:
- Рецидивирующая ТЭЛА при проведении адекватной антикоагулянтов терапии,
- Обширный или прогрессирующий тромбоз нижней полой вены,
- Планирующаяся или проведенная операция у пациента с перенесенной ТЭЛА.
Профилактика тромбоэмболических осложнений
Профилактические мероприятия в отношении тромбозов и тромбоэмболии можно разделить на физические и фармакологические.
К первой группе относятся ранняя активизация пациента после операции (на 2-3-и сутки), ношение компрессионного трикотажа до и после операции, а также перемежающую пневмокомпрессию. Ношение компрессионного белья препятствует застою крови в венах нижних конечностей, что значительно уменьшает риск возникновения тромбоза.
Так, ношение эластических гольф до колена снижает риск возникновения ТЭЛА до 8.6% у пациентов с высокой степенью риска, в то время как ношение чулок до паха – до 3.2%. Ношение компрессионного белья у пациентов с низкой и со средней степенями риска возникновения ВТЭО снижает риск тромбозов и тромбоэмболии в общем-то до 0%.
Компрессионный трикотаж можно приобретать всем пациентам, планирующимся на операцию в аптеке или в ортопедическом салоне. Если же операция проведена по экстренным показаниям, родственники пациента должны передать ему чулки или гольфы как можно раньше после операции.
Перемежающая пневмокомпрессия представляет собой накладывание манжеты, нагнетающей воздух, попеременно на лодыжку и на бедро с разным давлением – 20 мм рт ст в зоне голени и 35 мм рт ст в зоне бедра. Это способствует улучшению тока крови по венам нижних конечностей.
Фармакопрофилактика осуществляется с помощью раннего введения гепарина подкожно (уже за два часа до операции 5000 ЕД), а затем введения в дозе 5000 ЕД х 3-4 раза в день на протяжении 7-10 дней. Кроме этого, пациенты, не имеющие противопоказаний для приема варфарина, получают его в дозе 2.5 мг/сут на протяжении 1-1.5 месяцев.
Вопросы и ответы
Диагностика ТЭЛА
Клинические проявления ТЭЛА зависят от локализации эмболов, степени нарушения лёгочного кровотока и сопутствующих заболеваний. Клинические признаки, хотя и не специфичны, дают основание заподозрить заболевание и ориентировочно судить о локализации поражения.
При эмболии дистальных ветвей лёгочных артерий у большинства больных появляются симптомы инфарктной пневмонии: резкие “плевральные” боли в груди, связанные с дыханием, одышка, кашель со скудной мокротой, лихорадка. Кровохарканье наблюдается лишь в 1/3 случаев.
При объективном обследовании выявляются влажные хрипы, шум трения плевры. Слудует учитывать, во-первых, что у 60% больных инфарктная пневмония не развивается (и тогда симптомы отсутствуют), а во-вторых, на формирование инфаркта необходимо 2-3 дня после эмболии.
При наличии сопутствующей патологии сердечно-сосудистой системы дистальная эмболия может проявляться коллапсом и симптомами правожелудочковой недостаточности. При массивной ТЭЛА эмболы локализуются в лёгочном стволе или главных лёгочных артериях.
Она обычно проявляется симптомами острой сердечно-лёгочной недостаточности: коллапсом, выраженной одышкой, тахикардией, болью за грудиной. В случае выключения из кровообращения более 60% артериального русла лёгких, появляются увеличение печени, набухание шейных вен.
При подозрении на ТЭЛА обязательны исследования: – электрокардиография – эхокардиография – рентгенография грудной клетки – перфузионная (перфузионно-вентиляцонная) сцинтиграфия лёгких или спиральная компьютерная томография или ангиопульмононография – ультразвуковое исследование магистральных вен ног.
На ЭКГ наиболее типичными признаками являются появление Q в III отведении, глубокого S в I отведении и отрицательного Т в III отведении (синдром МакГинн-Уайт), а также блокада правой ножки пучка Гиса.
Возможно появление отрицательных симметричных зубцов Т в отведениях V1-3(4); подъём ST в III, aVF, aVR и V1-3(4); смещение переходной зоны к левым грудным отведениям. Только у трети пациен- тов на ЭКГ отмечаются признаки перегрузки правых отделов сердца.
У 20% больных с ТЭЛА изменения на ЭКГ отсутствуют.
На рентгенограмме можно выявить расширение верхней полой вены, увеличение правых отделов сердца, выбухание конуса лёгочной артерии, высокое стояние купола диафрагмы на стороне поражения, дисковидные ателектазы, плевральный выпот, – однако все эти симптомы малоспецифичны.
Единственным характерным для ТЭЛА является симптом Вестермарка: расширение корня лёгкого и обеднение лёгочного рисунка в зоне поражения, но он наблюдается лишь в 5% случаев.
Тем не менее, данные рентгенографии имеют значение для исключения пневмонии, пневмоторакса, инфаркта миокарда, перикардита.
Эхокардиография может подтвердить диагноз ТЭЛА и дифференцировать её с другими острыми заболеваниями сердца.
На эхокардиограмме выявляются гипокинезия и дилатация правого желудочка; парадоксальное движение межжелудочковой перегородки; трику- спидальная регургитация; отсутствие или уменьшение респираторного спадения нижней полой вены; дилатация лёгочной артерии; признаки лёгочной гипертензии.
Сцинтиграфия информативна в 87% случаев. Она демонстрирует дефекты перфузии эмболического генеза – с чёткой очерченностью, треугольной формой и расположением, соответствующим зоне кровоснабжения поражённого сосуда (доля, сегмент). При окклюзии мелких ветвей лёгочной артерии диагностическая ценность снижается.
Мультиспиральная КТ с контрастированием сосудов позволяет визуализировать тромбы в лёгочной артерии, а также изменения лёгких, обусловленные другими заболеваниями, проявляющимися дефектами перфузии или наполнения. Чувствительность этого метода высока при локализации эмболов в крупных лёгочных артериях и существенно снижается при поражении субсегментарных и более мелких артерий.
Ангиопульмонография признаётся “золотым стандартом” в диагностике ТЭЛА. Признаками эмболии при данном исследовании служат: ампутация сосуда или дефект наполнения в его просвете. Лабораторный метод определения Д-димера используется для исключения ТЭЛА.
Нормальный его уровень в плазме позволяет с точностью до 90% отвергнуть предположение о наличии ТЭЛА у больных с низкой или средней клинической вероятностью. Диагноз ТЭЛА устанавливают путём анализа результатов клинического, инструментального и лабораторного исследований.
Тем не менее, при жизни диагноз правильно устанавливается только у 34% больных. В то же время, в 9% случаев имеет место её гипердиагностика.
Тэла – современная классификация, диагностика, прогноз, лечение и профилактика рецидивов
Тромбоэмболия легочной артерии (ТЭЛА) – окклюзия ствола или основных ветвей легочной артерии частичками тромба, сформировавшимися в венах большого круга кровообращения или правых камерах сердца и занесенными в легочную артерию с током крови.
Сегодня тромбоэмболия легочной артерии считается осложнением некоторых соматических заболеваний, послеоперационных и послеродовых состояний. Смертность от данного тяжелейшего осложнения очень высока, и занимает третье место среди самых частых причин летального исхода среди населения, уступая первые две позиции сердечно-сосудистым и онкологическим патологиям.
Основным источником ТЭЛА является тромбоз глубоких вен (ТГВ) нижних конечностей или малого таза, поэтому ТГВ и ТЭЛА в настоящее время объединяют в понятие «венозный тромбоэмболизм» (ВТЭ).
ТЭЛА – одна из наиболее частых причин внезапной смерти.
В отсутствие лечения уровень смертности при ТЭЛА составляет 20-30%, тогда как благодаря своевременному проведению терапии этот показатель снижается до 5%
Характеристика симптомов ТЭЛА
Одним из главных симтомов ТЭЛА является одышка, возникающая без каких-либо предварительных признаков, при этом явные причины появления тревожного симптома отсутствуют. Одышка возникает на вдохе, причем может присутствовать постоянно.
Помимо одышки ТЭЛА характеризует увеличение частоты сердечных сокращений от 100 ударов в минуту и выше. Артериальное давление сильно падает, причем степень уменьшения обратнопропорциональна степени тяжести заболевания.
То есть, чем ниже артериальное давление, тем массивнее патологические изменения, вызванные тромбоэмболией легочной артерии.
Болевые ощущения характеризуются значительной полиморфностью, и зависят от степени тяжести тромбоэмболии, объема пораженных сосудов и степени общепатологических нарушений в организме.
Например, закупорка ствола легочной артерии при ТЭЛА повлечет за собой развитие болей за грудиной, которые имеют острый, разрывающий характер. Такое проявление болевого синдрома определяется сдавлением нервов в стенке закупоренного сосуда.
Другой вариант болей при тромбоэмболии легочной артерии – подобные стенокардическим, когда развивается сдавливающие, разлитые боли в области сердца, которые могут иррадиировать в руку, лопатку и т. д.
При развитии осложнения ТЭЛА в виде инфаркта легкого, боль локализуется во всей грудной клетке, причем усиливается при совершении движений (чихание, кашель, глубокое дыхание).
Реже боль при тромбоэмболии локализована справа под ребрами, в области печени.
Недостаточность кровообращения, развивающаяся при тромбоэмболии, может спровоцировать развитие мучительной икоты, пареза кишечника, напряжение передней стенки живота, а также выбухание крупных поверхностных вен большого круга кровообращения (шеи, ног и т. д. ).
Кожа приобретает бледный цвет, причем может развиваться серый или пепельный отлив, посинение губ присоединяется реже (в основном при массивной тромбоэмболии легочной артерии). В некоторых случаях можно выслушать сердечный шум в систолу, а также выявить галопирующую аритмию.
При развитии инфаркта легкого, как осложнения ТЭЛА, может наблюдаться кровохарканье примерно у 1/3 – 1/2 больных, в сочетании с резкой болезненностью в груди и высокой температурой. Температура держится от нескольких суток до полутора недель.
Тяжелая степень тромбоэмболии легочной артерии (массивная) сопровождается нарушения мозгового кровообращения с симптомами центрального генеза – обмороками, головокружениями, судорогами, икотой или коматозным состоянием. В некоторых случаях к нарушениям, вызванным тромбоэмболией легочной артерии, присоединяются симптомы острой почечной недостаточности.
Описанные выше симптомы не являются специфичными именно для ТЭЛА, поэтому для постановки правильного диагноза важно собрать всю историю болезни, обратив особое внимание на наличие патологий, ведущих к тромбозам сосудов.
И все же главные симтомы — развитие одышки, увеличение частоты сердечных сокращений (тахикардия), учащением дыхания, болями в области груди.
Все остальные симптомы необходимо рассматривать в совокупности, учитывая наличие тромбоза глубоких вен или перенесенного инфаркта, которые должны поставить врача и близких родственников больного в позицию настороженности относительно высокого риска развития тромбоэмболии легочной артерии.
В настоящее время в кардиологии приняты две классификации ТЭЛА. По классификации Европейского общества кардиологов (ESC, 2008) выделяют ТЭЛА высокого и невысокого (промежутоного и низкого) риска.
Классификация Американской ассоциации сердца (AHA, 2011) предполагает следующие виды ТЭЛА: массивная, субмассивная и низкого риска.
Эти классификации по многим критериям пересекаются: например, массивная ТЭЛА соответствует ТЭЛА высокого риска, субмассивная – ТЭЛА промежуточного риска. Безусловно, наиболее высокий уровень летальности – более 15% – характерен для пациентов с массивной ТЭЛА.
Главным клиническим критерием, на основании которого дифференцируют больных массивной ТЭЛА, является системная гипотония (уровень систолического АД ≤90 мм рт. ст. либо снижение его на ≥40 мм рт. ст.
по сравнению с обычным), к диагностическим критериям относятся также кардиогенный шок, внезапная остановка кровообращения, признаки дисфункции правых отделов сердца, повышение сывороточных уровней сердечных тропонинов.
Однако пациенты с массивной ТЭЛА встречаются в клинической практике нечасто – в 5-10% случаев.
Основным дифференциально диагностическим критерием субмассивной ТЭЛА считается наличие острой перегрузки правых отделов сердца, которая проявляется в виде дисфункции правого желудочка и определяется при использовании таких визуализирующих методик, как эхокардиография (ЭхоКГ) или компьютерная томография (КТ). Повышение уровня маркеров некроза миокарда, прежде всего тропонинов, также является одним из важных маркеров субмассивной ТЭЛА. При отсутствии вышеперечисленных маркеров говорят о ТЭЛА низкого риска, которая чаще всего и встречается в клинической практике.
https://www.youtube.com/watch?v=eRaDVNXdigo\u0026t=375s
Алгоритм диагностики массивной ТЭЛА достаточно лаконичен, поскольку тяжесть состояния пациентов диктует необходимость установления диагноза в кратчайшие сроки. Центральным диагностическим методом в этом алгоритме является мультиспиральная КТ.
В качестве альтернативного и в то же время скринингового метода следует рассматривать ЭхоКГ. Эхокардиографическими признаками ТЭЛА являются следующие:
- признак Мак-Коннелла (акинезия свободной стенки правого желудочка при нормальном движении верхушки сердца),
- признак «60/60» (время ускорения – AccTime – в легочной артерии
Профилактика венозных тромбоэмболических осложнений в хирургической практике
catad_tema Хирургические болезни — статьи Статьи
Опубликовано в: «CONSILIUM MEDICUM» »» Том 8, № 7
А.И.Кириенко, С.Г.Леонтьев, И.С.Лебедев, Е.И.Селиверстов Кафедра факультетской хирургии РГМу (зав. — акад. В.С.Савельев), городская клиническая больница №1 им. Н.И.Пирогова (главный врач — проф. О.В.Рутковский)
Венозные тромбоэмболические осложнения (ВТЭО) — одни из самых опасных и зачастую трагических у больных хирургического профиля. Они включают тромбоэмболию легочных артерий (ТЭЛА), источником которой более чем в 90% случаев является тромбоз в системе нижней полой вены. В среднем их частота составляет 1 на 1000. Традиционно с наибольшей частотой при отсутствии профилактики (45-84%) они встречаются после протезирования тазобедренного или коленного суставов, у каждого второго больного с сочетанной травмой. Тромботические осложнения развиваются в послеоперационном периоде у 30% пациентов со злокачественными новообразованиями, в 24 и 19% случаев после нейрохирургических и общехирургических вмешательств соответственно.
Зачастую массивная ТЭЛА, летальность от которой колеблется от 0,1 до 5%, является первым проявлением бессимптомно протекающего острого флеботромбоза. Подобное течение тромбоза, по данным T.Hyers [1], в послеоперационном периоде отмечается у 80% больных. По данным патолого-анатомического отделения ГКБ №1 им. Н.И.
Пирогова, массивная ТЭЛА после урологических, хирургических, гинекологических вмешательств выявляется в 7,1, 8,3 и 11,2% случаев соответственно. Кроме того, примерно половина больных с тромбозом подколенного или бедренно-подвздошного сегмента переносят бессимптомную легочную эмболию [2].
Неверифицированные тромбоэмболические осложнения угрожают возникновением в отдаленном периоде тяжелых форм хронической венозной недостаточности нижних конечностей и постэмболической легочной гипертензии, что негативно отражается на качестве жизни и требует существенных финансовых затрат на их лечение.
В связи с этим вопросы профилактики тромбоэмболических осложнений у хирургических больных по-прежнему актуальны.
Приведенные данные заставляют клинициста ответить на вопрос: какова вероятность развития венозного тромбоза и легочной эмболии у данного конкретного больного? Для этого необходимо провести анализ совокупности факторов риска, предрасполагающих к возникновению ВТЭО в послеоперационном периоде.
Они обусловлены, с одной стороны, оперативным вмешательством, а с другой — характером патологии (в том числе и сопутствующей), имеющейся у пациента. Риск осложнений в наибольшей степени зависит от типа операции и ее продолжительности.
Выделяют неосложненные вмешательства (длительностью от 30 до 45 мин), большие и расширенные. К первым относят аппендэктомию, грыжесечение, выскабливание полости матки, гистероскопию, трансуретральную резекцию предстательной железы, диагностическую лапароскопию и эндоскопические операции и т.д.
Глубоким заблуждением является мнение, что они никогда не сопровождаются ВТЭО. Так, у этой категории больных, частота тромбоза глубоких вен голени достигает 2%, проксимальных форм тромбоза — 0,4%, легочная эмболия развивается у 0,2% больных с летальным исходом в 0,002% случаев [3].
Венозный тромбоз и ТЭЛА регистрируются после лапароскопической холецистэктомии у 0,03 и 0,06% пациентов соответственно [4].
Из больших вмешательств, при которых чаще возникает тромбоз в системе нижней полой вены, выделяют: осложненную аппендэктомию, холецистэктомию, резекцию желудка или кишечника по поводу заболеваний неопухолевой этиологии, кесарево сечение, ампутацию матки, удаление придатков, чреспузырную аденомэктомию, гипсовую иммобилизацию или остеосинтез переломов костей голени и др. Серьезной проблемой остается отсутствие должных профилактических мероприятий после оперативного родоразрешения.
https://www.youtube.com/watch?v=eRaDVNXdigo\u0026t=442s
К расширенным вмешательствам, после которых частота тромбоза дистальной локализации достигает 40-80%, проксимальной — 20%, а легочная эмболия развивается у 4-10% больных, относят операции, выполняемые по поводу злокачественных новообразований любой локализации, ортопедические или травматологические (остеосинтез бедра, эндопротезирование коленного либо тазобедренного суставов). Высокая вероятность развития венозного тромбоза у этих больных обусловлена, с одной стороны, наличием онкопатологии — одного из основных самостоятельных факторов риска, а с другой — продолжительностью и объемом вмешательства, длительной иммобилизацией как до, так и после операции.
Количество факторов, связанных с состоянием пациента и влияющих на частоту ВТЭО, огромно.
К основным можно отнести: возраст, наличие в анамнезе онкологических заболеваний, эпизодов венозного тромбоза и легочной эмболии, длительный (4 дня и более) постельный режим, ожирение, варикозное расширение вен нижних конечностей, прием гормональных контрацептивов, наследственные либо приобретенные тромбофилические состояния.
Нередко именно сопутствующая патология при прочих равных условиях существенно увеличивает риск появления острого венозного тромбоза. Например, в старшей возрастной группе, частота тромбоэмболических осложнений в 3-4 раза выше, чем у пациентов 40-50 лет.
Тот факт, что оральные контрацептивы, увеличивая содержание фибриногена в плазме крови, а также таких факторов свертывания, как протромбин, VII, IX, X, XII, повышают риск тромбозов, не вызывает сомнения. Таким образом, пациенты могут быть разделены на группы с низким, умеренным или высоким риском возникновения венозного тромбоза. Выбор методов профилактики должен проводиться соответственно степеням риска.
Постулат о том, что осложнения легче предотвратить, чем лечить, общеизвестен. В связи с этим необходимо особо подчеркнуть, что предупредить развитие венозного тромбоза означает тем самым обезопасить пациента от угрожающей его жизни легочной эмболии.
Согласно триаде Вирхова активация процесса свертывания крови происходит в результате изменения ее свойств (гиперкоагуляция), повреждения сосудистой стенки, замедления тока крови (стаз). Основой профилактики служат методы, направленные на коррекцию этих нарушений, предотвращение развития острого венозного тромбоза.
Их подразделяют на медикаментозные (фармакологические) и физические (механические).
Физические методы профилактики должны быть использованы у всех без исключения больных в интра- и послеоперационном периоде вплоть до полной активизации. Они включают эластическую компрессию нижних конечностей и перемежающуюся пневмокомпрессию.
При этом наблюдается уменьшение венозной емкости нижних конечностей, улучшение скоростных и вязкостных характеристик крови.
Методы ускорения кровотока особенно эффективны у нейрохирургических больных, у пациентов с сочетанной травмой, когда проведение фармакопрофилактики равносильно «катастрофе» из-за риска геморрагических осложнений.
Так, например, периоперационная переменная пневмокомпрессия в нейрохирургии снижает частоту развития венозного тромбоза с 22 до 7% [3]. Немаловажную роль играет и уровень компрессии, особенно у пациентов высокой степени риска. По данным A.Howard и соавт. (2004 г.
), компрессия всей конечности снижает частоту развития тромбоза в 2,5 раза (см. таблицу). Не следует забывать, что одной из составляющих немедикаментозной профилактики ВТЭО служит максимальная и возможно более ранняя активизация больных, перенесших хирургические вмешательства. В этой связи необходимо отметить преимущества регионарной анестезии над общей в снижении частоты этих осложнений, особенно у травматологических и ортопедических больных.
Таблица. Влияние уровня компрессии на частоту возникновения послеоперационных тромбозов
| Длина компрессионного трикотажа | Частота возникновения венозного тромбоза | ||
| низкий риск, % | умеренный риск, % | высокий риск, % | |
| Компрессия до колена | 8,6 | ||
| Компрессия до паха | 3,2 |
Основным методом профилактики флеботромбоза и связанной с ним легочной эмболии у пациентов умеренного и высокого риска должна быть фармакопрофилактика. Доказанной на сегодняшний день эффективностью обладают антикоагулянты прямого и непрямого действия.
Кратковременная профилактика традиционно осуществляется гепаринами различной молекулярной массы, длительная — антагонистами витамина К. В клинической практике предпочтение сегодня отдано низкомолекулярным гепаринам, преимущество и безопасность которых подтверждено многочисленными исследованиями.
В плацебо-контролируемом исследовании
D.Bergqvist и соавт. [5] продемонстрировал, что применение тинзапарина у экстренных хирургических больных снижает частоту возникновения флеботромбоза с 22 до 7,7%. A.Cyrkowicz (2002 г.
) при использовании надропарина, выявил уменьшение частоты тромбоза глубоких вен нижних конечностей и легочной эмболии после различных гинекологических вмешательств с 3,01 и 0,22% до 1,12 и 0% соответственно. D.Bergqvist и соавт.
[6] показали, что применение эноксапарина в сравнении с нефракционированным гепарином у пациентов, оперированных по поводу злокачественных новообразований, снижает частоту возникновения тромбоза с 17,6 до 14,4%.
Надропарин в сочетании с градуированной компрессией нижних конечностей у нейрохирургических больных снижает риск тромбоза глубоких вен (проксимальных форм) с 26,3% (12%) до 18,7% (7%), без увеличения частоты больших геморрагических осложнений [7].
Таким образом, широкое использование в клинической практике низкомолекулярных гепаринов у пациентов умеренного и высокого риска развития ВТЭО считают необходимым и оправданным.
Предпринимаемый комплекс профилактических мероприятий должен не только соответствовать степени риска ВТЭО, но и быть экономически оправданным.
В группе низкого риска тромбоэмболических осложнений достаточно осуществлять компрессию нижних конечностей, используя эластичный бинт или специальный компрессионный трикотаж. В остальных группах, наряду с ними также целесообразна переменная пневмокомпрессия.
Фармакопрофилактика показана только тем пациентам, у которых существует умеренный либо высокий риск развития острого венозного тромбоза.
Когда начинать и как длительно следует проводить фармакопрофилактику? Первую инъекцию нефракционированного либо низкомолекулярного гепарина назначают соответственно за 3-12 ч до операции, а затем повторяют через равный промежуток времени после.
При высокой вероятности технических проблем во время вмешательства, опасности кровотечений, операции в экстренном порядке профилактика может быть начата через 6-12 ч после ее завершения, но не позднее этого срока, так как формирование тромба, как правило, начинается уже на операционном столе, либо тотчас после ее окончания.
Нефракционированный гепарин вводят 3 раза в сутки по 5000 ЕД через каждые 8 ч, низкомолекулярные -однократно подкожно. Ориентировочные дозировки составляют при умеренном/высоком риске: эноксапарин 20/40 мг, надропарин 0,3/0,6 мл, дальтепарин 2500/5000 МЕ. Как правило, длительность фармако-профилактики составляет 7-10 дней.
Между тем, у ряда больных с высокой вероятностью развития ВТЭО (травматологические повреждения, онкологические заболевания, курсы химио- и лучевой терапии) этого явно недостаточно.
Им необходима пролонгированная профилактика (до 1,5 мес и более), которую проводят непрямыми антикоагулянтами под контролем международного нормализованного отношения (в пределах 2,0-3,0). У целого ряда пациентов применение антагонистов витамина К невозможно из-за наличия противопоказаний. В этих случаях целесообразно использовать профилактические дозы низкомолекулярных гепаринов.
Заслуживают особого обсуждения клинические наблюдения, когда еще до предполагаемой операции обнаруживают тромбоз в системе нижней полой вены. Наиболее часто это наблюдается у пациентов травматологического профиля, у которых флеботромбоз развивается из-за длительного постельного режима.
У 10% больных венозный тромбоз служит первым проявлением злокачественных новообразований любой локализации. Таким больным показана терапия лечебными дозами антикоагулянтов и решение вопроса о необходимости хирургической профилактики ТЭЛА, так как существует высокий риск легочной эмболии в интра- и послеоперационном периоде.
Арсенал средств хирургической профилактики включает как прямые (пликация нижней полой вены), так и эндоваскулярные (имплантация временных либо постоянных моделей кава-фильтров) методы. Обычно из-за меньшей травматичности преимущество отдается эндоваскулярным методам профилактики.
Когда предполагается операция на органах брюшной полости, одновременно с основным вмешательством может быть выполнена пликация нижней полой вены.
Следует отметить, что стратегия профилактики ВТЭО относится не только к хирургическим больным. Она предполагает использование комплекса мер у всех госпитальных больных, а в ряде случаев и амбулаторных. Исключение из практики зачастую формального подхода к методам профилактики, разработка и внедрение новых лекарственных средств, несомненно, позволит улучшить результаты.
Список использованной литературы
- Hyers TM, Hull RD, WeisJG. Antitbrombotic therapy venom throemboembolic disease. Chest 1995; october8:335-51.
- Partch H, KechavarzB, Mostbeck A et al. Frequency of pulmonary emboltim in patients who have iliofemoral deep vein thrombosis and are treated with once- or twice-daily low-molecular-weight-heparin.J Vasc Surg 1996; 24: 774-82.
- Geerts WH, Heit JA, Clagett GP et al. Prevention of venous thromboembolism. Chest2001; 119 (suppl. 1): 132-75.
- Lindberg F, Bergqvtit D, Rasmussen I. Incidence of thromboembolic complications after laparoscopic cholecystectomy: review of the literature. Surg LaparoscEndosc 1997; 7:324-31.
- Bergqvist D, Flordal PA, Friberg B et al. Thrombo-prophylaxy with a low molecular weight heparin (tinzaparin) in emergency abdominal surgery. A double-blind multicenter trial Vasa 1996; 25: 156-60.
- ENOXACAN Study Group. Efficacy and safety of enoxaparin versus unfractionated heparin for prevention of deep vein thrombosis in elective cancer surgery: A double-blind randomized multicentre trial with venographic assessment. Br J Surg 1997; 84:1099-1003.
- Nurmohamed MT, van Riel AM, Henkens CM et al. Low molecular weight heparin and compression stockings in the prevention of venous thromboembolism in neurosurgery. Thromb Haemost 1996; 75: 233-8.