Анатомия
15.02.2017
10.1 тыс.
6.7 тыс.
4 мин.
Ганглий сухожилия, или гигрома, — доброкачественное опухолевое образование на участке сухожильных влагалищ и суставов. Подобное явление чаще всего встречается в области тыльной стороны кисти. Но бывают случаи развития гигромы и в области коленного сустава, гораздо реже на тыльной стороне стопы. Специалистами не был зарегистрирован ни один случай перехода ганглия в злокачественную опухоль.
Как правило, ганглий сухожилия появляется в результате регулярного механического монотонного воздействия на ту или иную область. Именно по этой причине такую патологию относят к числу профессиональных заболеваний. По своей сути гигрома представляет собой синовиальную кисту.
В гигроме имеется соединительная капсула, образуемая из тканей и являющаяся многослойной. Указанная капсула содержит одну или несколько полостей. В этих полостях и можно увидеть загустевшую синовиальную жидкость. Специалисты выделяют несколько видов гигром:
- 1. Клапан, который образуется в точке соединения капсулы и материнской оболочки гигромы.
- 2. Соустье, при котором синовиальная жидкость из гигромы периодически изливается и заполняет материнскую полость. Соустье ганглия образуется в точке объединения с сухожильным влагалищем.
- 3. При изолированной ганглии вся ее полость изолирована от материнской оболочки.
Со стороны ганглий сухожилия напоминает плотный шарик, который поддается смещению под кожей. При пальпации киста характеризуется эластичной структурой.
Рекомендуем:Основные симптомы и методика лечения воспаления сухожилий
Образованию гигром подвержен человек любой возрастной категории, включая детей и людей преклонного возраста. Но, как правило, такая патология встречается у людей в возрасте от 20 до 30 лет.
Причем представительницы прекрасного пола более подвержены образованию гигром.
Так как при развитии ганглия сухожилия нет риска злокачественных образований, то образовавшуюся шишку можно не удалять, если она не доставляет неудобств.
До настоящего времени точной причины возникновения ганглия сухожилия не установлено. Имеются лишь некоторые теории, объясняющие процесс формирования кисты с той или иной стороны, но не охватывающие всех нюансов. Указанные теории представляют интерес лишь для врачей и исследователей. Но в практической медицине они не находят применения.
Для практикующих специалистов важным является знание факторов, способствующих формированию ганглия сухожилия. К последним следует отнести такие воспалительные патологии в хронической форме, как:
- тендовагинит;
- бурсит;
- тендинит.
При длительном и вялом течении указанных патологий осуществляется образование оболочки кисты, которая со временем наполняется жидкостью. Это приводит к заполнению капсулы и формированию гигромы.
Рекомендуем:Причины, симптомы и методы лечения гигромы запястья, кисти и других суставов рук
Помимо того, частое травмирование, сдавливание или напряжение какого-то из суставов также способствуют образованию ганглия сухожилия. Такая ситуация случается, как правило, у людей, чья профессия связана с частыми травами или перенапряжением суставов. К таким профессиям можно отнести машинистов, пианистов, поваров и т.д.
Кроме того, к чрезмерному напряжению запястья приводит частое держание ребенка младенческого возраста на руках. Любое перенесенное оперативное вмешательство в суставы также способствует образованию гигромы.
Вне зависимости от того, где формируется гигрома, для нее характерна одна и та же клиническая картина. Как правило, симптомы патологии зависят от размеров гигромы. Причем по мере роста гигромы симптомы патологии проявляются ярче, и жалобы пациента более разнообразны.
Как правило, при маленьких размерах ганглия пациенты жалуются лишь на неприятие внешнего вида кисты. По мере роста ганглия сдавливаются нервы, сосуды и ткани, что приводит к болезненным ощущениям. В условиях перенапряжения сустава интенсивность боли возрастает.
При достижении большого размера гигромы, что способствует сдавливанию сосудов и нервов, порог чувствительности и подвижности на участке возникновения гигромы сдвигается. В результате имеют место быть такие проявления, как гиперстезия, при которой повышается чувствительность кожи, и парестезия, при которой возникает чувство онемения кожи или бегания мурашек.
Помимо указанных выше проявлений, гигрома больших размеров способна вызвать невралгические болезненные ощущения, а также венозный застой и циркуляцию крови в областях дальше подвергшегося поражению сустава. В результате кожа пациента становится холодной и бледной.
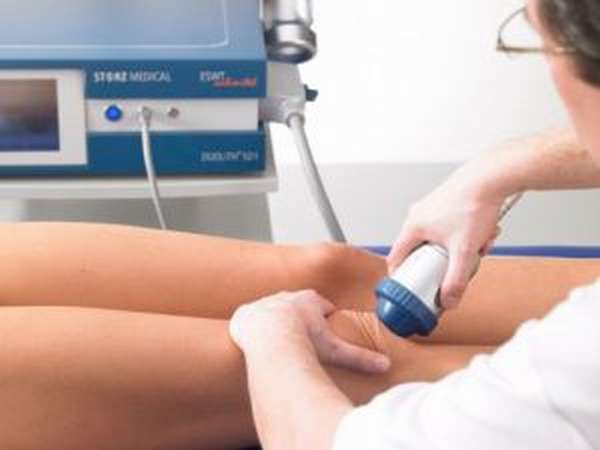
К неоперативным методам лечения врачи прибегают в том случае, когда гигрома еще не достигла больших размеров. При таком методе назначают массаж и прием специальных медикаментов. Как правило, при условии профессионального массажа ганглия уменьшается в размерах или рассасывается совсем. Бывает так, что лекарственные препараты вводят прямо в гигрому.
Показания и противопоказания для проведения массажа. Абсолютные и временные причины для отказа от массажа
В рамках консервативного метода лечения практикуется метод механического раздавливания гигромы. Указанная процедура весьма болезненна. После нее практически всегда наблюдается рецидив патологии.
Случается так, что в результате подобной процедуры развиваются воспалительные процессы или даже процесс нагноения. Данный метод почти не применяется в медицинской практике по причине его жестокости и болезненности.
Еще одним способом лечения является пункция гигромы, которая делается как в лечебных, так и в диагностических целях.
В терапевтических целях из ганглия выкачивается синовиальная жидкость, после чего полость заполняется лекарственными препаратами, способствующими склерозированию капсулы. После процедуры на место роста гигромы накладывается повязка и гипс, которые необходимо носить в течение недели.
При условии, что консервативные способы оказались малоэффективными, а разрастающаяся гигрома вызывает болезненные ощущения, специалисту не остается ничего иного кроме назначения бурсэктомии или хирургического вмешательства для удаления гигромы.
В ходе оперативного вмешательства синовиальная сумка раскрывается и осуществляется удаление ганглия сухожилия и его оболочек. Процедуру проводят под местной анестезией. Далее разрыв скрепляют швами, которые затягиваются в течение 10 или 12 дней.
Не менее важен и послеоперационный период. Необходимо твердо зафиксировать прооперированный участок при помощи гипса, который снимут спустя 2 или 3 недели. Пока послеоперационный рубец не заживет, необходимо избегать движений прооперированной конечности.
Источник: https://spina-health.com/ganglij-eto/
Стенозирующий лигаментит пальцев: лечение, операция :
Стенозирующий лигаментит пальцев — это необычное заболевание. Его развитию не предшествует инфекционный процесс в организме, гормональный сбой или травматическое повреждение.
Однако от симптомов недуга больной очень сильно страдает. Он не может пошевелить пальцами, согнуть их или разогнуть. К лечению необходимо приступать сразу после подтверждения диагноза.
В противном случае потребуется серьезное хирургическое вмешательство.
Анатомическая справка
Для понимания сути патологического процесса необходимо рассмотреть, как функционирует сухожилие у здорового человека. Пальцы рук ежедневно выполняют колоссальный объем движений. Такая активность возможна исключительно благодаря непрерывной работе сухожилий и связок.
При сгибании и выпрямлении пальца происходит скольжение соответствующего сухожилия в канале из соединительной ткани. В случае развития воспалительного процесса оно увеличивается в размере. Поэтому во время очередного движения пальца сухожилие может выходить за пределы канала.
Впоследствии оно всегда возвращается на место. В особо серьезных ситуациях и при сильной отечности отлаженный механизм работы утрачивает свою функциональность. Свободное скольжение становится невозможным.
При этом говорят о развитии такого заболевания, как стенозирующий лигаментит.
Формы патологии
Врачи выделяют несколько видов этого заболевания. Разделение происходит по принципу определения вовлеченных в патологический процесс связок.
- Болезнь Нотта. В народе ее называют «щелкающий палец». Отсутствие своевременного лечения угрожает вторичной деформацией сустава, ограничением подвижности кисти.
- Болезнь де Кервена. Воспаление отводящей мышцы приводит к трению оболочек отекших сухожилий о стенки канала, в котором они двигаются. В результате у основания пальца появляется сильная боль.
- Синдром запястного канала. При этой форме заболевания наблюдается сдавливание срединного нерва, который проходит через запястный канал.
Определение разновидности патологического процесса помогает врачу назначить эффективную терапию.
Особенности стенозирующего лигаментита большого пальца руки
Стенозирующий лигаментит большого пальца кисти проявляет себя нарушением сгибательно-разгибательной функции. Патологический процесс проходит несколько этапов развития. Начинается он с образования небольшого уплотнения у основания пальца.
На второй стадии у больного уже возникают некоторые трудности при разгибании фаланги. На следующем этапе клиническая картина дополняется симптомом «складного ножа». При сгибании пальца проходящее под утолщенной связкой сухожилие чуть задерживается. Во время его разгибания возникает характерный щелчок.
При отсутствии качественной терапии патология приводит к стойкой деформации сустава.
Как можно вылечить стенозирующий лигаментит большого пальца? Операция, проведенная своевременно, позволяет купировать неприятные симптомы и восстановить подвижность конечности. У маленьких детей лечение заболевания обычно начинают с консервативной терапии. Однако лишь в единичных случаях такие попытки приносят желаемый результат.
Почему развивается воспаление?
Стенозирующий лигаментит пальцев обычно связывают с повышенной нагрузкой на связочный аппарат. Монотонные движения, характерные для ручного труда, требуют постоянного напряжения мышц одной группы. В результате происходит сужение сухожильных каналов и сдавливание связок. Строители, закройщики, монтажники и музыканты чаще всего обнаруживают такого рода проблемы.
Среди иных факторов, провоцирующих развитие заболевания среди взрослых, можно выделить:
- Возраст и пол. Патологический процесс в несколько раз чаще развивается у представительниц прекрасного пола старше 40 лет.
- Наличие системных хронических заболеваний (подагра, диабет, ревматизм).
- Состояния, вызывающие задержку воды в синовиальных оболочках (гормональный дисбаланс, возникающий при беременности или климаксе).
Окончательно медикам не удалось изучить стенозирующий лигаментит. Однако точно известно, что не последнюю роль в развитии заболевания играет наследственный фактор.
Причины недуга у маленьких детей
В педиатрической практике известны многочисленные случаи диагностирования стенозирующего лигаментита. Развитие этого заболевания в детском возрасте врачи объясняют различными гипотезами.
Одни говорят о взаимосвязи патологического процесса с врожденными аномалиями сухожилий. Другие уверены, что в его основе лежит первичный воспалительный процесс.
Третья группа специалистов рассматривает болезнь с точки зрения неравномерного развития различных элементов опорного аппарата.
Сухожилия мышц кисти растут в несколько раз быстрее, нежели связки. Поэтому постепенно происходит сдавливание этих структур, а на их месте появляются патогномоничные узелки. В результате сухожилия не могут беспрепятственно скользить в своих каналах. Это приводит к ограничению подвижности, а в будущем — к постоянной сгибательной контрактуре.
Клиническая картина
Стенозирующий лигаментит развивается постепенно. Для каждой его разновидности характерны определенные признаки. Основным симптомом выступает боль. Она может локализоваться исключительно в области одного пальца или ладонной поверхности, но чаще всего распространяется на предплечье. При этом возникает ощущение онемения.
В течении заболевания принято разделять несколько стадий: острая, подострая и хроническая. На начальном этапе болевые ощущения выражены очень ярко. При надавливании на связки или выполнении какой-либо работы дискомфорт усиливается. Этот этап может продолжаться до 2 месяцев.
Для подострой стадии характерно волнообразное течение с периодическим нарастанием клинических симптомов. Больные отмечают появление «щелкающего пальца». При этом уже страдает трудоспособность. Продолжительность подострой стадии составляет от 2 до 6 месяцев. Если на этом этапе или чуть раньше не обратиться к врачу, патологический процесс становится хроническим.
Методы диагностики
При появлении симптомов, указывающих на стенозирующий лигаментит, лечение может назначить только врач. Однако перед этим потребуется пройти обследование, целью которого является подтверждение болезни. Можно обратиться за помощью к ортопеду или травматологу.
Сначала врач изучает анамнез пациента. После этого он переходит к осмотру пораженного места. Для уточнения диагноза чаще всего назначается МРТ, УЗИ или рентген пальцев. Чтобы определить причину развившегося воспаления, могут потребоваться лабораторные исследования.
По результатам анализов врач подтверждает или опровергает предварительный диагноз, назначает лечение. Терапия при этом заболевании может быть как консервативной, так и оперативной. Рассмотрим каждый из вариантов более подробно.
Консервативные методы терапии
Без оперативного вмешательства при этом заболевании можно обойтись только в том случае, если оно было выявлено своевременно. Сначала пораженный участок необходимо обездвижить. Это позволит связкам быстрее восстановиться. Иммобилизуют сустав примерно на 2 недели.
Из лекарственных препаратов обычно назначают нестероидные противовоспалительные средства и гормональные препараты. НПВС применяются в виде инъекций, таблеток и мазей для местной терапии. Они позволяют купировать болевой синдром и приостановить развитие воспаления. Среди препаратов этой группы наибольшей эффективностью характеризуются: «Ибупрофен», «Пироксикам», «Толметин».
Гормональные лекарства помогают снять отечность и ликвидировать воспаление. Среди всего многообразия медикаментов этой группы особого внимания заслуживает «Гидрокортизон». Инъекции этого лекарства делают непосредственно в область поражения.
Какое еще предусматривает стенозирующий лигаментит лечение? Применение физиотерапевтических процедур благотворно сказывается на состоянии больного. Чаще всего используются парафиновые аппликации, фонофорез, озокерит. Сеансы массажа при этом заболевании не рекомендуются, поскольку воздействие на зоны поражения может только усугубить воспаление.
Хирургическое вмешательство
Если стенозирующий лигаментит кисти не удалось вылечить консервативным путем, врач принимает решение о проведении операции. Она редко вызывает осложнения, но позволяет ликвидировать неприятные симптомы. При этом заболевании рекомендуется процедура под названием «лигаментотомия». Она бывает двух типов.
- Закрытый метод. Во время операции врач делает небольшой прокол, через который рассекает кольцевидную связку в месте уплотнения. Затем рану обрабатывают антисептическим раствором и накладывают повязку. Операция длится не более 20 минут и предполагает использование местной анестезии.
- Открытый метод. Врач делает небольшой разрез на ладони, через который он получает доступ к воспаленной кольцевидной связке. Затем он ее рассекает. На рану накладываются швы, а сама кисть фиксируется гипсовой повязкой. Примерно через 2 недели все косметические дефекты устраняются.
Проведение хирургического вмешательства возможно даже у маленьких пациентов с диагнозом «стенозирующий лигаментит». Операция позволяет устранить патологию за одни сутки. После нее рекомендуется физиотерапия в сочетании с лечебной физкультурой.
Помощь народной медицины
В отдельных случаях консервативное лечение недуга можно дополнять рецептами нетрадиционной медицины. Однако предварительно нужно проконсультироваться с врачом. Какие средства рекомендуют народные лекари?
Стенозирующий лигаментит пальца кисти характеризуется определенной локализацией, поэтому хорошо поддается терапии с помощью компрессов и примочек. Например, можно сделать лекарство с использованием картофеля. Сырой клубень необходимо измельчить на терке, чуть отжать. Получившуюся кашицу нужно приложить к суставу, а после накрыть марлевой повязкой. Менять ее следует несколько раз в сутки.
Также хорошо помогает при этом заболевании сухое тепло. Можно на обычной сковородке разогреть крупную морскую соль. Затем ее необходимо переложить в тканевый мешочек или платок и завернуть. Получившееся средство следует прикладывать к пораженной области до полного остывания соли.
Перечисленные рецепты являются наиболее эффективными, если верить пациентам с диагнозом «стенозирующий лигаментит большого пальца». Лечение исключительно таким способом и без применения хирургических манипуляций не рекомендуется. В этом случае избежать негативных последствий не удастся.
Прогноз
Если пациент своевременно обратился к врачу и прошел назначенное лечение, прогноз благоприятный. Функции руки и трудоспособность полностью восстанавливаются.
Когда в процессе терапии возникают осложнения, больного ожидают весьма неприятные последствия. Стоит заметить, что после операции процент возникновения рецидивов значительно меньше, если сравнивать с консервативным лечением. Поэтому сегодня многие врачи предпочитают сразу проводит хирургическое вмешательство. Исключение составляют только случаи болезни среди маленьких пациентов.
Меры профилактики
Любое заболевание проще предупредить, нежели впоследствии заниматься его лечением. Данное утверждение справедливо и для такой проблемы, как «щелкающий палец», или стенозирующий лигаментит. Профилактика патологии состоит в исключении перенапряжения в области суставов, связок и сухожилий. Если нагрузка неизбежна, ее следует дозировать, а в работе делать перерывы.
Источник: https://www.syl.ru/article/293552/stenoziruyuschiy-ligamentit-paltsev-lechenie-operatsiya
Сухожильный ганглий: лечение, операция, диагностика | мрикрнц.рф
В медицине сухожильный ганглий стопы или другой части тела еще известен, как гигрома. Новообразование представляет собой опухоль доброкачественной природы, формирующееся на оболочках сухожилия.
Как правило, шишка не вызывает боли и доставляет лишь эстетический дискомфорт.
Хотя патология редко преобразуется в раковое заболевание, все же рекомендуется своевременно обращаться к доктору, чтобы не возникли осложнения.
Что представляет?
В МКБ-10 заболеванию присвоен код М71.3, по которому можно выяснить источники, симптомы и способы лечения гигромы.
Сухожильный ганглий лучезапястного сустава или другого подвижного сочленения представляет собой синовиальную грыжу либо кисту, внутри которой содержится соединительная капсула.
Последняя формируется из тканей и является многослойной структурой. Грыжа может состоять из одной или нескольких полостей, внутри которых содержится синовиальный экссудат.
Локализоваться ганглий может на ноге, кисти, в области предплечья и других частях тела.
Чем вызвана патология?
До конца медикам не удалось выяснить причин, приводящих к формированию сухожильного ганглия. У спортсменов нарушение суставной сумки часто связано с усиленными нагрузками на запястье и другие области тела. На ногах киста может образоваться по причине подбора неудобной либо некачественной обуви. Если ганглий замечен на коленях, то вероятней, источником нарушения служит лишний вес. Выделяют и другие причины, по которым образуются сухожильные ганглии:
- усиленное давление на определенную зону,
- возрастные изменения, приводящие к износу суставов,
- генетическая предрасположенность,
- старые травмы,
- развитие суставных заболеваний — теновагинит, бурсит, тендинит.
Классификация
Принято разделять сухожильную кисту на несколько видов, от чего зависит лечение. Бывают единичные и множественные кисты. Также классифицируют патологию и по количеству камер на однокамерные и многокамерные.
В некоторых образованиях есть клапан, который соединяет полость ганглия и сустав. В таком случае суставная и кистозная жидкости не смешиваются.
Другие новообразования имеют соустье, посредством которого экссудат перетекает из гигромы и обратно.
Как проявляется?
Ганглиома голеностопного сустава и иной локализации характеризуется ярко выраженными симптомами, которые сложно не обнаружить. У пациента отмечается патологический нарост, который медленно растет. Представляет собой гигрома шарообразную опухоль, расположенную под кожным покровом. Если сухожильный ганглий вырастает до больших размеров, то могут пережиматься сосудистые сплетения, вследствие чего ощущается дискомфорт. В таком случае человек жалуется на следующие симптомы:
- болезненные ощущения ноющего характера,
- шершавость эпидермиса в месте поражения,
- застой циркуляции крови, вследствие чего кожа бледнеет и становится холодной,
- боли при усиленной нагрузке на суставы.
Диагностика сухожильного ганглия
При формировании сухожильного ганглия требуется обратиться к доктору. Порой для подтверждения диагноза достаточно поверхностного осмотра поврежденного участка. При пальпации отмечается мягкая структура гигромы, которая скользит под пальцами. Если посветить на опухоль фонариком, она будет просвечиваться. Дополнительными диагностическими манипуляциями служат:
- лабораторное исследование внутрикистозной жидкости,
- магнитно-резонансная и/или компьютерная томография,
- диагностика ультразвуком.
Нередко проводится дифференциальная диагностика, позволяющая отличить сухожильные ганглии от других суставных заболеваний.
Как лечить?
Врачи отмечают, что патология никогда не перерождается в раковую опухоль, поэтому если она не увеличивается и не мешает жизни человека, то удалять ее нет необходимости.
Иссечение сухожильного ганглия требуется при явном эстетическом дефекте. Также может применяться консервативная терапия, влияющая на неприятные симптомы.
Порой достаточно снизить нагрузку на суставы и патология сама проходит.
Консервативная терапия
Устранит сухожильный ганглий возможно консервативным путем. Такое лечение осуществляется в амбулаторных условиях, при этом не требуется специальных подготовок. Подобные лечебные мероприятия не предотвращают развитие рецидива. Консервативная терапия применяется если сухожильные ганглии имеют небольшой размер и локализуются в удобном месте. Применяются такие безоперационные методики:
- Раздавливание. Способ не особо результативен и применяется редко, поскольку очень болезненный.
- Пункция. Из полости сухожильной ганглии отсасывают экссудат. После процедуры вводят в рану специальное средство и делают фиксирующую повязку.
- Иммобилизация. Когда пациенту откачали патологическое содержимое, то выполняется гипсовая повязка, позволяющая зафиксировать поврежденную конечность в одном положении. Таким образом сокращается выработка синовиального экссудата.
Когда требуется операция?
Хирургическое удаление гигромы на пальце руки или другой части тела требуется при отсутствии желаемого результата после консервативной терапии.
Также хирургия необходима, если сухожильные ганглии доставляют сильную боль, нарушают двигательную функцию и защемляют рядом локализованные ткани и сосудистые сплетения. Операция осуществляется под местной или общей анестезией.
После хирургического вмешательства прооперированную область фиксируют и требуется покой. Часто для устранения сухожильного ганглия применяются следующие оперативные методики:
- Бурсэктомия. Хирургия проводится при помощи скальпеля, во время манипуляции доктор иссекает ганглиомы.
- Удаление посредством лазера.
Лечение народными средствами
Природные компоненты эффективны лишь на первых порах развития сухожильного ганглия, когда образование еще небольшой величины. При этом лекарства скорее оказывают симптоматическое лечение. Важно с осторожностью лечиться при гигроме народными средствами, поскольку можно вызвать осложнения и спровоцировать гнойный процесс. Полезные рецепты знахарей при сухожильном ганглии:
- Капуста. На протяжении 30-ти дней употребляют перорально сок овоща перед приемом пищи. Из компонента также можно готовить компресс, добавляя мед.
- Физалис. Из продукта готовят кашицу, которую наносят на гигрому, покрывая сверху марлей и пищевой пленкой. Компресс оставляют на ночь. Процедуру повторяю около месяца.
- Ржаная мука, алоэ и мед. Все компоненты берутся в равных количествах и тщательно смешиваются. Полученную кашицу наносят на поврежденную область.
- Глина и морская соль. По 50 грамм веществ разводят водой до состояния густой сметаны. Смесью мажут больные ноги, руки и заматывают. Курс терапии составляет 10 дней.
Профилактика
Предотвратить образование сухожильного ганглия возможно, если носить удобную обувь и не перегружать кисти. При занятиях спортом используют специальные фиксаторы и защитные средства, предотвращающие травмирование. Не менее важно правильно питаться и побольше гулять на свежем воздухе. При возникновении первых признаков следует обращаться к доктору.
Загрузка…
Источник: https://xn--h1aeegmc7b.xn--p1ai/zabolevaniya/gangliy-suhozhiliya
Сухожильный ганглий — виды, симптомы и лечение
Сухожильный ганглий – новообразование, поражающее, чаще всего сухожилия коленного сустава, тыльной стороны ладоней, в более редких случаях, суставы стоп.
Патология считается довольно распространенной, возникает у мужчин и женщин зрелого возраста, у детей встречается крайне редко. Заболевание не представляет опасности для жизни, но, тем не менее, нуждается в своевременном лечении, ведь с течением времени опухоль может увеличиваться в размерах, что приводит к сдавливанию кровеносных сосудов и нарушению кровотока.
Характеристика патологии
Сухожильный ганглий (гигрома, киста) представляет собой доброкачественное новообразование, локализующееся в области суставных сухожилий.
Опухоль имеет округлую форму, мягкая на ощупь, при пальпации неподвижно, так как срощено с пораженным сухожилием.
Ганглий имеет сложную структуру, внутри образования имеется многослойная соединительная капсула, заполненная синовиальной жидкостью. Капсула чаще всего является однополостной, но может иметь и несколько внутренних полостей.
Сухожильный ганглий имеет доброкачественное течение и не склонен к малигнизации, то есть к перерождению в раковую опухоль. Тем не менее, пациенту, обнаружившему у себя признаки развития гигромы, необходимо все же проконсультироваться с врачом и начать лечение.
Классификация и виды
В медицине принято дифференцировать различные виды сухожильного ганглия. Так, у пациента может образовываться единичная гигрома (считается наиболее распространенным явлением), либо несколько более мелких опухолей, поражающих различные суставы или разные участки одного сухожилия.
Выделяют также однокамерные ганглии, когда внутри соединительной капсулы образования имеется всего 1 полость, либо многокамерные, когда таких полостей несколько. Полость заполнена суставной жидкостью и соединена с пораженным суставом специальным каналом.
В некоторых случаях в этом канале формируется особый клапан, который предотвращает смешивание суставной и кистозной жидкостей. Если такого клапана нет, экссудат может свободно перемещаться из полости образования в область сустава и обратно.
Какой-либо основной причины, которая повлекла бы за собой формирование ганглия, на сегодняшний день не установлено.
Однако, считается, что спровоцировать развитие проблемы может постоянное воздействие (трение, сдавливание) на область вблизи сустава (например, при частом ношении слишком тесной обуви), чрезмерные нагрузки.
Если сухожильный ганглий формируется в области коленного сустава, причиной для этого, скорее всего, является избыточная масса тела.
Существует ряд второстепенных факторов, повышающих риск возникновения проблемы. Это:
- Возрастные изменения в организме, способствующие слабости и износу тканей суставов.
- Наследственная предрасположенность.
- Травматические повреждения суставов (особенно давние травмы)
- Дегенеративные процессы, затрагивающие костную и хрящевую ткани суставов.
Ганглий колена на МРТ
Характерные проявления
На начальном этапе своего развития патология протекает бессимптомно. Новообразование изначально имеет небольшие размеры, не доставляет человеку каких – либо неудобств. Однако, с течением времени происходит рост опухоли, появляются первые симптомы недуга, такие как:
- Дискомфорт и болезненные ощущения, возникающие при воздействии на пораженный участок. Боль, как правило, носит умеренный характер, возникает при надавливании на тело образования, а после прекращения воздействия отступает. В состоянии покоя болезненные ощущения отсутствуют.
- Частичная потеря подвижности и чувствительности пораженного сустава (чем больше размер опухоли, тем более выраженным становится данный признак).
- Деформация ногтевой пластины, расположенной вблизи ганглия (если он поражает область ладоней или стоп), вызванная нарушением кровотока и обменных процессов в тканях.
- Изменение кожи, покрывающей кисту. Кожа в пораженной области краснеет, либо приобретает синюшный оттенок, меняется и ее структура, кожные покровы становятся более плотными, либо наоборот, истончаются. В некоторых случаях кожа становится настолько тонкой, что даже при незначительном воздействии может прорваться.
Способы лечения
Несмотря на то что гигрома не способна переродиться в раковую опухоль, лечение все же необходимо. Терапия осуществляется консервативным, либо хирургическим способом.
Выбор того или иного метода зависит от размеров опухоли, ее локализации.
При незначительных размерах кисты какие – либо меры по ее удалению, обычно, не предпринимаются, но пациент все же нуждается в наблюдении со стороны врача.
Консервативное лечение
Небольшие новообразования обычно удаляют такими методами как:
- Сдавливание – сильное воздействие на гигрому, в результате которого нарушается целостность ее оболочек. Данный метод на сегодняшний день применяется крайне редко.
- Пункция – отсасывание кистозной жидкости через небольшой прокол. После удаления экссудата в полость гигромы вводят лекарственные препараты, предотвращающие вторичное инфицирование, способствующие заживлению пораженных тканей. Метод является практически безболезненным и эффективным.
Хирургическое лечение
Показаниями к операции является значительный размер опухоли, когда ганглий сдавливает близлежащие ткани и кровеносные сосуды, существенно нарушает подвижность пораженного сустава. Врач через небольшой надрез удаляет тело опухоли, после чего обрабатывает рану антисептическим раствором, накладывает стерильную повязку.
Операция является малоинвазивной, поэтому длительный реабилитационный период пациенту не требуется, но все же, в течении нескольких дней после операции необходимо максимально ограничить подвижность сустава.
Источник: https://sustavos.ru/suxozhilnyj-ganglij-vidy-simptomy-i-lechenie/
Сухожильный ганглий — лечение, операция, признаки и симптомы
О заболевании
Сухожильный ганглий (гигрома, ганглион) является синовиальной кистой из эластичной капсулы, внутри которой скапливается вязкая жидкость. Образуется преимущественно на суставах.
Имеет внешний вид опухолевидного образования с четкими границами округлой формы, обладает твердо-эластичной консистенцией.
Как правило, сухожильный ганглий проявляется на кисти руки, стопе, пальцах, реже в коленных суставах.
Подготовка к удалению
Прежде чем приступить к операции по удалению сухожильного ганглия, хирург проводит обследование для выявления скрытых осложнений и постановки точного диагноза. Врач назначает:
- клинические анализы крови и мочи, а также на биохимию;
- исследования крови на RW, СПИД, гепатиты;
- рентгенографию;
- УЗИ;
- ЭКГ;
- гистологические исследования.
После успешного прохождения анализов и отсутствия противопоказаний назначается операция.
Методы операции
Операция по удалению сухожильного ганглия на кисти или в другой области проводится с применением местного обезболивания. В редких случаях с применением регионарной анестезии. Общая длительность процедуры может занять до 40 минут, не более.
Процесс удаления образования представляет собой полную резекцию капсулы кисты с содержимым, и проводится двумя методами:
- бурсэктомия — является хирургическим вмешательством с применением скальпеля;
- лазерное воздействие — удаление ганглия при помощи лазерного скальпеля.
Также может быть использован метод пункции (блокады), при котором в капсулу сухожильного ганглия, например, на пальце руки вводят иглу и высасывают скопившуюся синовиальную жидкость. После чего капсула заполняется лекарственным веществом (склерозирующим, антисептическим, гормональным и прочими) которое своим действием сокращает объем тканей оболочки кисты.
Такой способ лечения применяется редко, чаще всего на опухолях маленького размера, до 10 мм.
Период реабилитации
- После операции пациент сразу может вернуться домой и приступить к выполнению легкой работы, не напрягающей прооперированную зону.
- Во время короткого срока реабилитации, пациенту показаны ежедневные перевязки с антисептической обработкой раны, сеансы физиотерапии для разработки конечности, если сухожильный ганглий располагался, например, на стопе или кисти.
- Швы снимаются через 7-12 дней, а гипсовая, фиксирующая лента спустя 2-3 недели после оперативного вмешательства.
Возможные осложнения
Без своевременного лечения сухожильного ганглия могут возникнуть некоторые осложнения:
- болезненность опухоли;
- сдавливание кровеносных сосудов;
- нарушение кровоснабжения тканей;
- застой крови.
Несмотря на то, что операция несложная после нее редко могут возникнуть:
- кровотечения раны;
- инфицирование;
- временное ограничение движения;
- повреждение близлежащих органов и структур.
Но благодаря высокой профессиональности хирургов з штата нашего медицинского центра КДС Клиник, осложнения после операции минимальны и практически равны нулю.
Причины развития болезни и ее симптомы
Факторы, влияющие на развитие сухожильного ганглия на пальце, стопе, кисти или в другой зоне достоверно не известны. Предполагается, что болезнь развивается у людей, чья профессия вызывает чрезмерные нагрузки на суставы и сухожилия кисти и пальцев рук, например, спортсмены, пианисты, программисты, секретари. Или же люди, страдающие обильной массой тела.
К симптомам, указывающим развитие ганглия относятся:
- появление шарообразной опухоли на тыльной стороне кисти, на фалангах пальцев, на щиколотке;
- редко тупая боль;
- усталость;
- скованность движений.
При появлении подобных признаков рекомендуется обратиться к врачу для консультации. Записаться на прием к лучшим специалистам Москвы и области в «КДС Клиник» можно по телефону.
Источник: https://kdc.clinic/hirurgiya/operatsiya-suhozhilnogo-gangliya/
Что такое сухожильный ганглий (гигрома, ганглион): причины, лечение, профилактика рецидивов
Ганглион, по-другому – гигрома, является редким видом интраневральной неопухолевой кисты. Внешне выглядит как уплотнение в форме шишки.
Внутри содержится очень густая жидкость, называемая муцинозной, является клеточным секретом. Стенки покрыты фиброзной тканью. Располагается на руках в местах сухожилий или суставов, чаще в районе кисти.
Может появиться в районе коленного сустава, локтя или стопы. Злокачественным новообразованием не является.
Точная причина возникновения интраневральных кист не известна. Есть предположения о факторах, способствующих её возникновению, это:
- частое механическое давление на определенный участок;
- постоянные однообразные движения;
- сильная физическая нагрузка на определенный участок тела с неправильным распределением этой нагрузки;
- кровоизлияние в суставную сумку;
- проникновение в суставную щель инфекционного возбудителя;
- острое травмирование.
У людей, занимающихся активными видами спорта, предрасполагающим фактором возникновения ганглия могут быть частые повторяющиеся движения во время спортивных нагрузок, тренировок. Также из-за частой монотонной работы ганглион может возникнуть у швей, компьютерщиков, токарей, строителей, стенографисток, гитаристов.
Симптоматика
Ганглион выглядит очень некрасиво, особенно в открытом месте на запястье, поэтому за медицинской помощью обращаются в первую очередь из-за косметического дефекта на коже.
Боль также может присутствовать, чаще во время пальпации. Возможно появление слабости конечности и нарушение чувствительности. Парестезия отмечается редко.
При появлении ганглиона под коленным суставом возможно небольшое опухание колена и затрудненность в передвижениях.
Наибольший дискомфорт и нарушения двигательной активности представляет собой новообразование, которое появляется под мышкой: человеку неудобно и больно совершать рукой движения, опускать руку полностью вниз, выполнять механическую работу.
Иногда ганглион появляется в форме маленького уплотнения, затем постепенно, на протяжении нескольких месяцев, становится больше, увеличиваясь в размерах. Точно так же может постепенно и персистировать. Есть случаи, когда новообразование появляется быстро и достаточного большого размера.
Важно! Категорически запрещается самостоятельно пытаться избавиться от данного образования каким-либо способом. Устранить гигрому без вреда для здоровья, занесения инфекции и прочих осложнений возможно только в условиях хирургического отделения клиники.
В педиатрической практике известны многочисленные случаи, когда гигрома исчезала внезапно и спонтанно. Иногда человек даже не замечал момент её исчезновения.
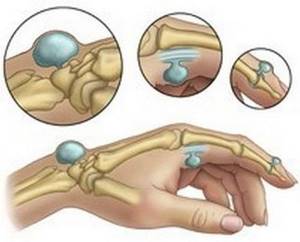
Внешний вид ганглиона, классификация
Располагается данный вид новообразования сверху над кожей. Размеры имеет различные. У одних она в диаметре 4 мм, у других больше 6 мм. Имеет округлую форму с четкими краями.
Внутренняя консистенция эластичная, подвижность ганглиона ограниченная. При пальпации может смещаться, вдавливаясь внутрь. Болезненные ощущения и дискомфорт могут нарастать из-за его увеличения, маленьких размеров ганглион никак себя не проявляет.
Гигромы различаются по количеству внутренних камер и соответственно могут быть как однокамерными, так и многокамерными.
Виды ганглиона:
- клапанный;
- соустный;
- изолированный.
Диагностика
Обычно для диагностирования достаточно простого осмотра и пальпации данного образования. Выполняется ультразвуковое исследование, в отдельных случаях назначается биопсия.
Иногда необходима дифференциальная диагностика для отделения кистозного поражения от экстраневрального процесса. В последнем случае наблюдается опухолевое поражение с компрессией нерва.
Такие случаи часты при возникновении ганглия под коленной ямкой.
Дело в том, что в этом месте иногда развиваются самые различные новообразования, например, киста Бейкера, которая при хорошем терапевтическом своевременном лечении также может исчезнуть сама, без хирургического вмешательства.
Современная медицина обладает на сегодня более четкими исследовательскими механизмами.
В отличие от ультразвукового исследования наиболее информационными исследованиями мягких тканей, новообразований, является компьютерная и магнитно-резонансная томография (КТ и МРТ).
Однако, в случае небольшого размера ганглиона и расположения её под косым углом к томографическим срезам, исследование будет более сложным.
Также зачастую необходим общий и биохимический анализ крови. Лабораторные анализы проводятся для дифференциальной диагностики ганглиона от раковых опухолей. В крови фиксируется наличие и количество кальция, креатинина, других важных показателей.
Возможные осложнения
Хоть и очень редко, однако процесс малигнизации (переход в злокачественную форму образования) возможен.
Сильное разрастание образования чрезмерно отягощает функциональную подвижность конечности, способствуя нарушению работоспособности.
Лечение ганглиона
При небольшом размере образования назначаются консервативные методы лечения. В них входит:
- назначение специальных рассасывающих препаратов;
- лечебный массаж новообразования;
- метод механического раздавливания;
- пункция содержимого.
Лекарственные препараты вводятся внутрь ганглия. Правильно проведенный лечебный массаж способствует значительному уменьшению образования в размерах и дальнейшему исчезновению.
Метод механического раздавливания применяется сегодня крайне редко, потому что возможны осложнения (нагноение и воспаление) с дальнейшим рецидивом.
При помощи пункции очищается пространство ганглия, затем туда вводится специальный лекарственный раствор, сверху накладывается давящая повязка сроком примерно на неделю. Повязка необходима для того, чтобы предотвратить образование синовиальной жидкости. Если она будет собираться, ганглион распухнет, присоединится боль и пункцию придется проводить снова.
При больших размерах ганглиона и сильных болях проводится хирургическое лечение (бурсэктомия) с полным удалением ганглия, его содержимого и всех прочих оболочек. Операция проводится под местной анестезией и длится около получаса, иногда час. После в пораженное место вводятся препараты-кортикостероиды.
Народные средства
В случае, если гигрома небольшого размера и мягкой консистенции, можно попробовать ежедневное прикладывание листьев свежей капусты. Капуста снимает воспаление и часто способствует рассасыванию содержимого. При этом метод очень прост и не имеет побочных эффектов.
Можно приготовить лечебную смесь из меда, алоэ и ржаной муки. Для приготовления смеси алоэ нужно измельчить до кашеобразного состояния, добавить такое же количество меда, размешать, потом всыпать ржаной муки столько, чтобы образовалась средней консистенции лепешка. Её и прикладывают ежедневно на гигрому, можно на всю ночь. Сверху прикладывают целлофан и заматывают конечность.
Оба рецепта можно чередовать: днем капустный лист, на ночь лепешку.
Профилактика развития ганглиона
Сводится к дозированным физическим нагрузкам и их правильному распределению. Не допускается выполнение одной и той же конечностью руки однотонной тяжелой работы в течение долгого периода времени. В таких случаях всегда важны перерывы, хорошо помогает расслаблению легкий простой массаж.
Страничка оказалась полезной? Поделитесь ею в своей любимой соцсети!
Сухожильная ганглия
Что это за шишка возле запястья? Так большинство людей впервые узнают, что такое сухожильный ганглий. Эта шишка образуется возле суставов. Она малоподвижна и при надавливании не вызывает болевых ощущений. Образование мягковато и эластично на ощупь. В медицине его обозначают как доброкачественную опухоль, в составе которой находится суставная жидкость.
Причины, по которым образуется ганглий
Врачам сложно назвать точные причины, по которым образуется ганглионарная киста.
Он чаще появляется у людей с однообразной работой и давлением на определенную область — печатание и вождение мышкой (давление на запястья), у спортсменов при травмах и перегрузках мышц и суставов.
Может появиться от ношения сильно сдавливающей обуви. Образуется на ноге возле коленей у людей с избыточным весом. Существует целый ряд гипотез образования:
- постоянное давление на определенную область;
- износ сустава;
- склонность к возникновению узлов;
- давние травмы.
Источник: https://ihondrolock.ru/drugoe/chto-takoe-suhozhilnyj-ganglij-gigroma-ganglion-prichiny-lechenie-profilaktika-recidivov.html