Марина Поздеева о принципах и схемах антихеликобактерной терапии
Колонизация Helicobacter pylori поверхности и складок слизистой оболочки желудка значительно затрудняет антибактериальную терапию.
Успешная схема лечения основана на сочетании препаратов, которые предотвращают возникновение резистентности и настигают бактерию в различных участках желудка.
Терапия должна гарантировать, что даже небольшая популяция микроорганизмов не останется жизнеспособной.
Эрадикационная терапия Helicobacter pylori включает комплекс нескольких препаратов. Распространенная ошибка, которая зачастую приводит к непредсказуемым результатам, — замена даже одного хорошо изученного препарата из стандартной схемы на другой препарат той же группы.
Ингибиторы протонной помпы (ИПП)
Терапия ИПП доказала эффективность в различных клинических исследованиях. Хотя in vitro ИПП и оказывают прямой антибактериальный эффект на H. pylori, тем не менее они не играют важной роли в эрадикации инфекции.
Механизм синергии ИПП при сочетании с противомикробными препаратами, который повышает клиническую эффективность эрадикационной терапии, полностью не установлен.
Предполагается, что антисекреторные препараты группы ИПП могут способствовать повышению концентрации антимикробных средств, в частности метронидазола и кларитромицина, в просвете желудка.
ИПП уменьшают объем желудочного сока, вследствие чего вымывание антибиотиков с поверхности слизистой уменьшается, и концентрация, соответственно, увеличивается. Кроме того, снижение объема соляной кислоты поддерживает стабильность антимикробных препаратов.
Препараты висмута
Висмут стал одним из первых препаратов для эрадикации H. pylori. Существуют доказательства, что висмут оказывает непосредственное бактерицидное действие, хотя его минимальная ингибирующая концентрация (МИК — наименьшее количество препарата, ингибирующее рост возбудителя) в отношении H. pylori слишком высока.
Как и другие тяжелые металлы, такие как цинк и никель, соединения висмута снижают активность фермента уреазы, который принимает участие в жизненном цикле H. pylori. Кроме того, препараты висмута обладают местной антимикробной активностью, действуя непосредственно на клеточную стенку бактерий и нарушая ее целостность.
Метронидазол
H. pylori, как правило, очень чувствительны к метронидазолу, эффективность которого не зависит от pH среды.
После перорального или инфузионного применения в желудочном соке достигаются высокие концентрации препарата, что позволяет достичь максимального терапевтического эффекта.
Метронидазол — это пролекарство, которое в процессе метаболизма проходит активацию бактериальной нитроредуктазой. Метронидазол приводит к потере спиральной структуры ДНК H. pylori, в результате чего происходит поломка в ДНК и бактерия погибает.
NB! Результат лечения считается положительным, если результаты теста на H. pylori, проведенного не ранее 4 недель после курса лечения, будут отрицательными. Проведение теста до истечения 4 недель после эрадикационной терапии значительно повышает риск ложноотрицательных результатов. Предпочтительна отмена приема ИПП за две недели до диагностики.
Эрадикационная терапия хеликобактер пилори: схема
Кларитромицин, 14‑членный макролид, представляет собой производное эритромицина с аналогичным спектром активности и показаниями к применению.
Однако в отличие от эритромицина он более устойчив к воздействию кислот и имеет более длительный период полувыведения.
Результаты исследований, доказывающих, что схема тройной эрадикационной терапии хеликобактер пилори с использованием кларитромицина дает положительный результат в 90 % случаев, привели к широкому использованию антибиотика.
В связи с этим в последние годы было зафиксировано увеличение распространенности устойчивых к кларитромицину штаммов H. pylori. Нет никаких доказательств того, что увеличение дозы кларитромицина позволит преодолеть проблему антибиотикорезистентности к препарату.
Амоксициллин
Антибиотик пенициллинового ряда, амоксициллини структурно, и по спектру активности очень близок к ампициллину. Амоксициллин стабилен в кислой среде.
Препарат ингибирует синтез клеточной стенки бактерий, действует и местно, и системно после абсорбции в кровоток и последующего проникновения в просвет желудка. H.
pylori демонстрирует хорошую чувствительность к амоксициллину in vitro, однако для эрадикации бактерии требуется комплексная терапия.
Тетрациклины
Точкой приложения тетрациклинов является бактериальная рибосома. Антибиотик прерывает биосинтез белка и специфически связывается с 30‑S субъединицей рибосомы, исключая добавление аминокислот к растущей пептидной цепи. Тетрациклин доказал in vitro эффективность против H. pylori и сохраняет активность при низком pH.
Показания к эрадикационной терапии
В соответствии с принципами, утвержденными в Маастрихте в 2000 году (the Maastricht 2–2000 Consensus Report), эрадикация H. pylori настоятельно рекомендуется:
- всем больным с язвенной болезнью;
- пациентам с низкодифференцированной MALT-лимфомой;
- лицам с атрофическим гастритом;
- после резекции по поводу рака желудка;
- родственникам больных раком желудка первой степени родства.
Необходимость проведения эрадикационной терапии пациентам с функциональной диспепсией, ГЭРБ, а также лицам, длительно принимающим нестероидные противовоспалительные препараты, пока остается предметом дискуссий. Доказательств того, что эрадикация H. pylori у подобных больных влияет на течение заболевания, нет.
Однако хорошо известно, что у лиц с H. pylori, страдающих неязвенной диспепсией и корпус-преобладающим гастритом, повышается риск развития аденокарциномы желудка. Таким образом, эрадикацию H.
pylori следует рекомендовать также и пациентам с неязвенной диспепсией, особенно если в гистологии выявляется корпус-преобладающий гастрит.
Аргумент против антихеликобактерной терапии у пациентов, принимающих НПВП, таков: организм защищает слизистую оболочку желудка от повреждающего действия лекарственных препаратов, повышая активность циклооксигеназы и синтез простагландина, а ИПП снижают естественную защиту. Тем не менее ликвидация H. pylori до назначения НПВП достоверно снижает риск язвенной болезни на фоне последующего лечения (исследование американских ученых под руководством Франсиса Чана (Francis K. Chan), опубликованное в The Lancet в 1997 году).
Эрадикационная терапия
Несмотря на применение комбинированных схем лечения, у 10–20 % пациентов, инфицированных H. pylori, не удается достичь элиминации возбудителя. Наилучшей стратегией считается подбор наиболее эффективной схемы лечения, однако не следует исключать возможность использования двух и даже более последовательных схем в случае недостаточной эффективности терапии выбора.
В случае неудачной первой попытки эрадикации H. pylori рекомендуют сразу перейти к терапии второй линии. Посев на чувствительность к антибиотикам и переход на схемы терапии спасения показан только тем пациентам, у которых терапия второй линии также не приведет к эрадикации возбудителя.
Одной из самых эффективных «схем спасения» является комбинация ИПП, рифабутина и амоксициллина (или левофлоксацина по 500 мг) на протяжении 7 дней.
Исследование итальянских ученых, проведенное под руководством Фабрицио Перри (Fabrizio Perri) и опубликованное в Alimentary Pharmacology & Therapeutics в 2000 году, подтвердило, что схема с рифабутином эффективна против штаммов H.
pylori, резистентных к кларитромицину или метронидазолу. Однако высокая цена рифабутина ограничивает его широкое применение.
NB! Во избежание формирования резистентности одновременно к метронидазолу и кларитромицину эти препараты никогда не комбинируют в одной схеме.
Эффективность подобной комбинации очень высока, однако у пациентов, не ответивших на терапию, обычно формируется устойчивость сразу к обоим препаратам (исследование немецких ученых под руководством Ульриха Пейтца (Ulrich Peitz), опубликованное в Alimentary Pharmacology & Therapeutics в 2002 году). И дальнейший подбор терапии вызывает серьезные затруднения.
Данные исследований подтверждают, что 10‑дневная схема терапии спасения, включающей рабепразол, амоксициллин и левофлоксацин, гораздо эффективнее, чем стандартная эрадикационная терапия второй линии (исследование итальянских ученых под руководством Энрико Ниста (Enrico C Nista), опубликованное в Alimentary Pharmacology & Therapeutics в 2003 году).
Лечение хеликобактер пилори без антибиотиков
Лечение хеликобактер пилори — одна из наиболее частых забот врача-гастроэнтеролога, а Хеликобактер пилори — один из наиболее «популярных» микроорганизмов, широко изучаемых во многих странах с 1983 года.
Заражение, бывает, происходит в детском возрасте и многие годы он может никак не проявлять себя. Установлено, что хеликобактер выявляется у 30-35% детей и у 50-85% взрослого населения.
Хеликобактер пилори считается причиной заболеваний желудка, таких как, гастрит, язвенная болезнь, онкология желудка.
Неэффективность традиционного лечения
В последние годы отмечается снижение эффективности лечения хеликобактерной инфекции, связанной с несколькими причинами:
- нечувствительность хеликобактера к антибиотикам,
- большое количество побочных эффектов на прием ИПП и антибиотиков,
- активное нежелание пациентов принимать антибиотики.
Стандарты лечения регламентируются международными и российскими соглашениями, в основе которых лежит курс лечения с назначением препаратов, снижающих кислотность желудочного сока (антисекреторные препараты – ИПП, например, Омез, Париет и др.), двух антибиотиков (например, Клацид и Амоксициллин).
Лечение хеликобактерной инфекции в любой возрастной категории сопровождается большим количеством побочных, нежелательных реакций на применяемые препараты и то, что их применение не исключает повторения инфекции или повторного заражения препараты-ИПП).
Почему при лечении хеликобактера отказываются от антибиотиков
- Наличие хеликобактера — не всегда хроническая инфекция.
- Нечувствительность хеликобактера к антибиотикам приводит к уменьшению эффективности лечения – отмечено снижение эффективности с 80-90% до 30-60%, что является характерным для многих стран, для различных регионов в России.
- Сегодня стоит еще раз напомнить о побочных эффектах применения антисекреторных препаратов и антибиотиков.
Так, при приеме антисекреторных препаратов (ИПП) нарушаются процессы переваривания пищи и всасывания кальция, железа, цинка, лекарственных препаратов при приеме внутрь. При длительном применении ИПП существует риск развития инфекций желудочно-кишечного тракта и легких, т. к. в желудок попадают микроорганизмы из ротовой полости, носоглотки, кишечника. Если они не инактивируются в условиях сниженной желудочной секреции, то некоторые из них могут вырабатывать вещества (канцерогены), которые могут вызывать онкологические заболевания. Длительный прием препаратов, снижающих желудочную секрецию, может привести к
- поносам, вызванным микроорганизмом клостридией,
- грибковому поражению желудочно-кишечного тракта,
- воспалению легких,
- перелому шейки бедра.
Применение антибиотиков в лечении различных заболеваний и, в том числе, хеликобактериозе, несколько ограничено при наличии заболеваний печени, почек, нарушений микрофлоры кишечника, аллергии на антибиотики
Лечение антибиотиками может привести к развитию антибиотико-ассоциированного поноса, ухудшению пищеварения, вызвать дисепсические жалобы – тошноту, рвоту, изменение вкуса, нередко головную боль.
Особенно это характерно для пожилых людей. Кроме того, могут развиваться аллергические реакции, вплоть до формирования поливалентной аллергии.
Эти побочные эффекты, знакомые нашим пациентам, заставляют многих отказаться от приема антибиотиков из-за риска их развития.
К сожалению, официальные стандарты-IV Маастрихтского соглашения продолжают рекомендовать применение этих схем, однако…
Лечение хеликобактер пилори по-новому
В последние годы официальные стандарты-IV Маастрихтского соглашения пополнились применением препаратов висмута (Денол), пробиотиком Saccharomyces boulardii (препарат Энтерол) – тропического штамма дрожжевых грибов, выделенных из сока личи и манго.
Наиболее перспективным направлением оптимизации лечения хеликобактериоза желудка являлось использование пробиотиков, в первую очередь, лактобацилл в виде монотерапии. Исследования, проведенные российскими, зарубежными учеными и собственные данные подтверждают эффективность пробиотиков для эрадикации хеликобактер пилори.
Опыт показал, что применение молочно-кислых бактерий, лактобацилл ацидофилюс, сочетание нескольких штаммов лактобацилл (Трилакт), позволило получить достаточно высокий процент положительных результатов, (39 — 54%) у детей и взрослых.
При таком подходе к лечению встает вопрос, какой пробиотик выбрать, при каких заболеваниях желудка и других ситуациях применить, в каком возрасте, какова продолжительность курса.
Как выбрать пробиотик для лечения хеликобактера
Важным условием применения пробиотика является кислотоустойчивость штамма живых микроорганизмов, которая доказана в отношении группы лактобацилл (L.rbamnosus, L.reuteri, L.plantarum, L.
acidophilus, способных оказывать прямое действие на хеликобактер пилори.
Эти штаммы лактобацилл вырабатывают вещества (метаболиты), которые подавляют рост, обладают антибактериальным действием, снижают активность ферментов хеликобактерий и других микроорганизмов, уменьшают воспаление слизистой оболочки желудка.
Кому показано лечение пробиотиками
Лечение хеликобактерной инфекции с применением только пробиотиков показано:
- лицам, у кого в анамнезе аллергия к антибиотикам,
- при категорическом отказе пациента от приема антибиотиков,
- лицам при выявленном хеликобактериозе без клинических проявлений и жалоб,
- членам семьи пациентов, инфицированных хеликобактером,
- пациентам с хроническим гастродуоденитом, язвенной болезнью вне обострения,
- пожилым людям,
- детям,
- лицам, имеющим поражения печени и почек.
Дальнейшие исследования показали, что положительно действуют не только пробиотики на основе живых микроорганизмов, но и продукты их метаболизма (обмена). На основе этого открытия был разработан в 2014 году в России новый препарат с уникальным антихеликобактерным действием.
Хелинорм – инновационное антихеликобактерное средство из группы метаболиков
Принцип действия
- Хелинорм содержит в своем составе субстанцию Pylopass – специфический штамм Лактобациллы реутери, обладающий уникальной способностью специфически связываться с клетками хеликобактера, не влияя на нормальную флору.
- Связывание снижает подвижность хеликобактерий — бактерии перестают связываться со слизистой оболочкой желудка и вымываются из желудка, что приводит к уменьшению бактерий в слизистой оболочке и снижают риск развития гастрита, язвенной болезни.
- Хелинорм – разумная альтернатива антибиотикотерапии при хеликобактериозе.
Схема лечения
Курс лечения Хелинормом составляет 4 недели, по 1 капсуле во время еды 1 раз в день.
Курс пробиотиков занимает месяц, например, жидкий пробиотик Трилакт для взрослых 5 мл утром натощак, детям по возрасту, и далее короткими курсами по разработанной много лет назад методике — прием пробиотика по 10 дней каждого месяца, с контролем анализов на хеликобактерную инфекцию и дисбактериоз кишечника.
С профилактической целью в дальнейшем возможно использовать закваски Эвиталия или Нарине, которые позволяют готовить лечебный кисломолочный продукт в домашних условиях, в котором оптимальное сочетание и живых бактерий – лактобацилл, и продуктов их жизнедеятельности. Использовать его в натуральном виде, с добавлением растительных компонентов (овощи, фрукты, отруби), заправлять им разнообразные салаты.
Хеликобактериоз (хеликобактер пилори, хеликобактерная инфекция, Helicobacter pylori, H. pylori)
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Хеликобактериоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Хеликобактериоз – инфекционное заболевание, поражающее пилорический отдел желудка, или привратник, и двенадцатиперстную кишку. Его возбудителем является уникальная патогенная микроаэрофильная грамотрицательная бактерия хеликобактер пилори (H. pylori). Свое название бактерия получила за счет отдела желудка, в котором она обитает – пилорического. В результате своей жизнедеятельности H. pylori формирует вокруг себя «облако» щелочной среды, что позволяет этой бактерии выживать в агрессивной кислотной среде желудка, вызывая ускоренную секрецию соляной кислоты, а также снижение секреции щелочи в двенадцатиперстной кишке. В результате микроорганизм еще сильнее колонизирует слизистую оболочку, формирует ее повышенную восприимчивость к соляной кислоте и провоцирует воспаление, приводящее к развитию язвенных дефектов. Результаты многочисленных исследований дают основание предполагать возможную патогенетическую или опосредованную роль инфекции H. pylori в развитии и/или течении заболеваний, не относящихся к пищеварению: кардио-, цереброваскулярных, аутоиммунных заболеваний, заболеваний крови, кожи, нервной системы и многих других. Патоген отличается относительной устойчивостью к окружающей среде: при кипячении хеликобактерии гибнут практически мгновенно, при обработке дезинфицирующими составами — в течение нескольких минут.
Причины появления хеликобактериоза
Заразиться бактерией можно при контакте с загрязненной водой или продуктами питания. Инфицирование возможно во время проведения эндоскопии и при использовании других плохо стерилизованных медицинских инструментов, которые имели прямой контакт со слизистой желудка пациента. Бытовой способ передачи (например, через поцелуи, личные вещи и проч.) также возможен, о чем свидетельствует выделение бактерии из слюны и зубного налета. Распространенность инфекции варьируется в зависимости от географического региона, возраста пациента, его этнической принадлежности и социально-экономического статуса. По данным Департамента здравоохранения г. Москвы (2019), распространенность этой инфекции в Москве составляет 60,7–88%, в Санкт-Петербурге — 63,6%, в Восточной Сибири достигает 90%.
Классификация заболеваний
Заболевания, связанные с H. pylori:
- гастрит,
- дуоденит,
- гастродуоденит,
- эзофагит,
- язвенная болезнь желудка,
- язвенная болезнь двенадцатиперстной кишки,
- железодефицитная анемия неясного генеза,
- рак желудка,
- рак двенадцатиперстной кишки.
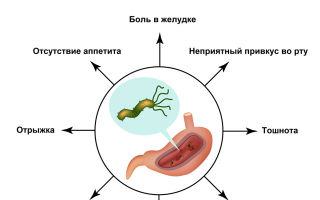
Симптомы хеликобактериоза Основным проявлением Helicobacter pylori является хроническое воспаление желудка. В случае быстрой первичной манифестации возбудителя острый период хеликобактериоза длится около 10 дней. Общее состояние больных обычно остается удовлетворительным, иногда отмечается кратковременная субфебрильная температура, снижение работоспособности. Основной жалобой, с которой больные с признаками Helicobacter-инфекции обращаются к врачу, являются желудочные боли. Локализация симптома может меняться и переходить в область расположения двенадцатиперстной кишки. Боли бывают острыми, ноющими, тупыми, возникают в верхних отделах живота слева и по центру в околопупочной области. Дискомфорт может возникать при длительном голодании, натощак или через определенное время после приема пищи. Симптоматика хеликобактериоза зависит от клинической формы заболевания и может включать:
- чувство тяжести в животе после еды;
- нарушение аппетита, связанное с внезапными приступами тошноты (если слизистая желудка сильно травмирована);
- беспричинная рвота на фоне нормальной температуры тела;
- изжога (жгучие ощущения в пищеводе и даже гортани) и отрыжка с неприятным кислым или горьким привкусом;
- хронические запоры (отсутствие дефекации в течение трех суток и более);
- разжижение каловых масс, появление пенистой или водянистой консистенции;
- кишечные спазмы и вздутие живота.
При сильном обсеменении хеликобактериями может возникнуть и ряд нетипичных симптомов, которые свидетельствуют о значительном заражении и прогрессировании болезни:
- снижение аппетита до полного его отсутствия;
- тошнота может сменяться рвотой со сгустками крови;
- резкое снижение массы тела, не являющееся нормой;
- сухость во рту и привкус металла;
- появление белого налета на языке;
- неприятный запах изо рта при отсутствии кариеса;
- заеды в уголках рта;
- кровоточивость десен.
При хроническом течении заболевания и атрофическом поражении слизистой желудка возникают признаки железодефицитной анемии — частые головные боли и головокружения, бледность кожных покровов, снижение артериального давления и тахикардия.
Диагностика хеликобактериоза
Долгое время хеликобактериоз может никак себя не проявлять, при этом провоцируя развитие язвы, аденокарциномы или мальтомы желудка. В особой зоне риска люди, чьи родственники имеют эти заболевания в анамнезе. Диагностика может быть инвазивной (эндоскопия с последующей биопсией желудочных тканей) и неинвазивной (лабораторные исследования).
Согласно международным рекомендациям, методами выбора для диагностики бактерии и оценки эффективности лечения H. pylori служат дыхательный̆ тест с мочевиной, меченной 13С и определение специфических антигенов H. pylori в кале иммунохроматографическим методом.
Для ранней диагностики H. pylori-ассоциированного хронического гастрита, оценки характера и тяжести патологического процесса разработана комплексная лабораторная «Гастропанель», в дополнение к которой оценивают гастрин — полипептидный гормон ЖКТ, регулирующий секрецию соляной кислоты, моторику и пролиферацию клеток слизистой желудка. Гастропанель
Гастрин-17 (стимулированный)
Гастрин — полипептидный гормон желудочно-кишечного тракта, регулирующий секрецию соляной кислоты, моторику и пролиферацию клеток слизистой желудка. Выявляется в…
Для обнаружения первичной инфекции используется определение иммуноглобулинов класса G в крови. В качестве метода первичной диагностики у лиц, имеющих показания к проведению эндоскопического исследования желудка и 12-перстной кишки (гастроскопии), производится забор биоптата из антрального отдела и тела желудка, которые изучают морфологически и на наличие хеликобактерий: Гастроскопия
Исследование слизистой оболочки верхнего отдела желудочно-кишечного тракта с возможностью выполнения биопсии или эндоскопического удаления небольших патологич…
- выявление ДНК H. pylori в биоптате используется для подтверждения инфицированности и обоснования антибактериальной терапии при гастродуодените, язвенной болезни желудка и двенадцатиперстной кишки;
Тесты показаны следующим категориям пациентов:
- пациентам, имеющим характерную симптоматику;
- пациентам с выявленной язвенной болезнью желудка или двенадцатиперстной кишки;
- пациентам с семейной историей рака желудка;
- пациентам с атрофическим гастритом;
- пациентам с дефицитом железа неясного генеза.
В первую очередь, проводят дифференциальную диагностику хеликобактериоза, чтобы отличить его от функциональной диспепсии. Основными диагностическими критериями, свидетельствующими в пользу хеликобактериоза, являются наличие воспалительных изменений слизистой желудка и двенадцатиперстной кишки, выявление H. рylori с помощью эндоскопии. В остром периоде болезнь нужно дифференцировать с кишечными инфекциями.
- К каким врачам обращаться
- Кроме врача-гастроэнтеролога для обследования пациента привлекают врачей-терапевтов или врачей общей практики (семейных врачей), инфекционистов, хирургов, эндоскопистов.
- Лечение хеликобактериоза
- Выбор тактики лечения зависит от клинического течения патологии.
Хронический гастрит, вызванный инфекцией Н. pylori, в том числе у больных с бессимптомным течением, можно рассматривать как показание к проведению терапии хеликобактериоза. Терапия направлена:
- на быстрое заживление язв желудка и двенадцатиперстной кишки;
- снижение риска рецидивов язвенной болезни;
- снижение риска язвенных кровотечений;
- снижение риска развития рака желудка;
- разрешение железодефицита и/или повышение эффективности его лечения.
Основные группы препаратов: Антибактериальные средства. Микроорганизм быстро вырабатывает сопротивляемость к антибактериальным веществам, что значительно затрудняет процесс лечения. Иногда врачу приходится комбинировать сразу несколько препаратов, чтобы добиться положительной динамики. Ингибиторы протонной помпы — антисекреторные препараты, снижающие кислотность желудочного сока и повышающие эффективность антибиотиков.
Коллоидные соли висмута. Препараты, содержащие висмут, оказывают бактерицидное действие, усиливают защитные факторы слизистой желудка.
Пробиотики. Дополнительное включение в схему лечения пробиотиков позволяет повысить эффективность терапии и снизить риск возникновения нежелательных побочных явлений. Продолжительность любой схемы лечения H. pylori должна составлять не менее 14 дней. Контрольные исследования следует проводить не раньше, чем через месяц после окончания лечения на фоне отмены приема ингибиторов протонной помпы (они входят во все схемы терапии). Контрольную гастроскопию выполняют не ранее, чем через год. Особую проблему составляет лечение H. Pylori в педиатрии. Течение болезни у детей и взрослых существенно различается, а терапия не всегда оправдана:
- у детей меньше клинических проявлений заболеваний, вызванных H. pylori;
- низкий риск появления осложнений одновременно с высоким риском повторного инфицирования;
- не все тесты и методы применимы в детской гастроэнтерологии;
- больше противопоказаний к антибактериальным препаратам, сложнее подобрать адекватные схемы дозирования и определить длительность приема;
- быстрое появление резистентности инфекционного агента к препаратам.
Осложнения При своевременном начале лечения можно предотвратить опасные последствия заболевания и исключить риск заражения других людей. Одно из частых последствий хеликобактериоза — усиление выработки соляной кислоты и гастрина, снижение факторов защиты, приводящее к возникновению хронического или атрофирующего гастрита. По мере прогрессирования заболевания формируются участки атрофии слизистой оболочки желудка, снижается кислотность. При хеликобактериозе нарушается всасывание витамина В12. У пациентов развиваются признаки анемии и поражается периферическая нервная система. Атрофия эпителиального слоя желудка может влиять на развитие патологических эндокринных процессов. Наиболее опасное осложнение — метаплазия и дисплазия атрофированной слизистой, значительно повышающая риск рака желудка.
Профилактика хеликобактериоза
Профилактика хеликобактериоза включает соблюдение правил личной гигиены, рациональное питание, лабораторное обследование людей, которые были в контакте с инфицированным H. рylori. Чтобы избежать заражения, необходимо тщательно мыть руки; использовать только свои средства и предметы гигиены (полотенца, зубные щетки и т. д.); полностью излечивать заболевания желудочно-кишечного тракта; проходить плановые профилактические медицинские обследования. Наиболее эффективной̆ мерой̆ профилактики осложнений заболевания является эрадикационная терапия инфекции Н. pylori при хроническом гастрите, в том числе при бессимптомном течении. Устранение H. pylori приводит к излечению гастрита, что является основой профилактики долгосрочных осложнений или рецидивов болезни. Для закрепления результатов лечения и укрепления иммунитета назначают витаминные комплексы и ряд микроэлементов.
Источники:
- Ивашкин В.Т., Маев И.В., Лапина Т.Л. с соавт. Клинические рекомендации Российской гастроэнтерологической ассоциации по диагностике и лечению инфекции Helicobacter pylori у взрослых. Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2018; 28(1):55-70.
- Бордин Д.С., Эмбутниекс Ю.В., Хомерики С.Г. Методы диагностики инфекции Helicobacter pylori. Методические рекомендации. Департамент здравоохранения города Москвы. 2019, 36 с.
- Жебрун А.Б., Лазебник Л.Б., Ткаченко С.Б. с соавт. Диагностика и лечение заболеваний желудочно-кишечного тракта, ассоциированных с инфекцией Helicobacter pylori. Практическое руководство для врачей. Москва. 2006.
- Клинические рекомендации «Гастрит и дуоденит». Разраб.: Российская Гастроэнтерологическая Ассоциация, Ассоциация «Эндоскопическое общество «РЭндО». – 2021.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Схема лечения Хеликобактер пилори
Helicobacter pylori — спиралевидная грамотрицательная бактерия, способная проникать в слизистые оболочки желудочно-кишечного тракта и провоцировать там воспалительные процессы. Избавиться от микроорганизма без специализированных лекарственных средств нельзя. Для полноценного лечения потребуются препараты из разных фармакологических групп.
Необходимость лечения Helicobacter pylori
Бактерия образует на стенках пищевода, желудка или двенадцатиперстной кишки многочисленные колонии. Микроб при помощи жгутика внедряется в стенки органов ЖКТ и провоцирует повышение кислотности.
Происходит это за счёт выработки микроорганизмом уреазы — особого фермента, провоцирующего усиленную секрецию аммиака и гормона гастрина.
В ответ на это клетки слизистой ЖКТ начинают интенсивное продуцирование соляной кислоты.
Хеликобактер пилори в ходе жизнедеятельности выделяет ряд ферментов, в число которых вошли:
- липаза;
- протеаза;
- муциназа.
Эти вещества разрушают защитные оболочки ЖКТ. В результате стенки органов подвергаются негативному воздействию агрессивной соляной кислоты и фермента пепсина, который активизируется в кислой среде. Это чревато изъязвлением внутренних оболочек, образованием на них химических ожогов, воспалительными процессами.
Helicobacter pylori провоцирует ряд опасных заболеваний ЖКТ — гастрит, дуоденит, язву желудка.
Воспалительные заболевания органов ЖКТ, связанные с присутствием Хеликобактер пилори, сопровождаются типичными симптомами:
- болями в животе;
- вздутием;
- изжогой;
- отрыжкой;
- тошнотой.
Перечисленные симптомы нельзя оставлять без внимания. Для уничтожения провоцирующих их бактерий принимают антибиотики в сочетании с другими медикаментами, регулирующими работу пищеварительной системы.
Требования к лекарственным препаратам
Медикаментозная терапия будет эффективной, если соблюдается ряд условий:
- проведён предварительный тест на чувствительность микроорганизмов к основным группам антибиотиков;
- выбраны нетоксичные лекарства с минимумом побочных эффектов;
- режим приёма лекарств прост и понятен;
- лечение длится не менее 7 дней.
Медикаментозная терапия хеликобактерной инфекции предполагает приём комплекса препаратов. При этом пациентам назначается как минимум два антибиотика. В процессе их использования наблюдают за состоянием больного. При проявлении побочных эффектов — пищеварительных или невротических расстройств, аллергических реакций — лекарства отменяют и переходят на аналоги с иным составом.
Основные эрадикационные схемы
Схемы лечения Хеликобактер пилори утверждены на Маастрихтской конференции. Были разработаны две линии терапии. Первая из них — основная, так называемый «Золотой стандарт». Вторая линия — альтернативный вариант, который уместно применять при низкой эффективности первого.
Обе схемы предполагают приём антибиотиков и ингибиторов протонной помпы. Роль антибиотиков — быстрая эрадикация Helicobacter pylori. Эти препараты блокируют синтез клеточной стенки и препятствуют образованию колоний микроорганизмов. Они эффективны даже в условиях повышенной кислотности.
Ингибиторы протонного насоса (ИПН) — лекарства, регулирующие уровень pH в органах пищеварительной системы. Их задача — подавлять избыточную секрецию соляной кислоты клетками желудка. Активные вещества препаратов блокируют процесс переноса катионов водорода. В результате среда внутри ЖКТ становится менее агрессивной.
Трёхкомпонентная терапия
Первая линия лечения — использование схемы из трёх составляющих. Согласно исследованиям, эта комбинация эффективна в 80% случаев терапии гастрита, дуоденита или язвенной болезни на ранней стадии. Эта методика предполагает назначение:
- Амоксициллина в дозировке 1000 мг на 7 дней;
- Кларитромицина в дозировке 500 мг на 7 дней;
- препарата из группы ИПН в дозировке, указанной в инструкции, — на 7 дней.
Эта эрадикационная схема имеет свои нюансы. Так, Амоксициллин можно заменить другим антибиотиком — Метронидазолом в дозировке 500 мг. Выбор ингибиторов протонного насоса широк.
Назначают Омепразол, Пантопразол, Рабепразол или Лансопразол. Их принцип работы един.
Минимальная длительность терапии — 1 неделя, но при формировании внутри пищеварительной системы объёмных колоний Хеликобактер пилори рекомендуется увеличить период лечения до 10-14 дней.
Четырёхкомпонентная терапия
Альтернативный вариант лечения — расширенная схема из 4-х составляющих, включающих не только антибиотики и средства для нормализации кислотности, но и препараты на основе висмута, обладающие комплексным действием.
Длительность чётырёхкомпонентной терапии — минимум 10 дней.
Для полного избавления от Helicobacter pylori пациентам назначаются следующие препараты:
- Тетрациклин в дозировке 500 мг;
- Метронидазол в дозировке 500 мг;
- субсалицилат висмута в дозировке 120 мг;
- ИПН в стандартной дозировке.
Если вторая линия терапии также не даёт эффекта, переходят на лечение с использованием фторхинолонов. Это группа лекарственных препаратов, обладающих выраженной противомикробной активностью. Они отличаются от антибиотиков химическим строением и происхождением. Фторхинолоны являются полностью синтетическими веществами и не имеют природных аналогов.
Сравнительные характеристики антибиотиков
Основные характерные особенности антибиотиков, применяющихся с целью эрадикации Helicobacter pylori, приведены в таблице.
| Название лекарственного препарата | Производитель/цена | Группа антибиотиков/действующее вещество | Ограничения по возрасту |
| Амоксициллин | Барнаульский завод медицинских препаратов ООО (Россия)/от 100 рублей | Полусинтетические пенициллины/амоксицилина тригидрат | Разрешён в детском возрасте в уменьшенной дозировке |
| Кларитромицин | ОЗОН ООО (Россия)/от 150 рублей | Полусинтетические макролиды/кларитромицин | Таблетки используются для лечения взрослых. Детям дают аналог — Клацид (гранулы для приготовления суспензии) |
| Метронидазол | Фармстандарт-Лексредства ОАО (Россия)/от 150 рублей | Нитромидазолы/метронидазол | Разрешён в детском возрасте в уменьшенной дозировке |
| Тетрациклин | БИОСИНТЕЗ ПАО (Россия), от 80 рублей | Тетрациклины/тетрациклин | Разрешён детям старше 8 лет |
Все антибиотики, применяющиеся при воспалительных заболеваниях бактериальной природы, — недорогие средства, но для их приобретения нужен рецепт. Эти лекарства признаны низкотоксичными и безопасными для организма. Побочные эффекты на фоне приёма развиваются менее чем у 5% пациентов. Самые распространённые среди них — тошнота, рвота, расстройства стула, головные боли и крапивница.
Побочные эффекты от использования антибиотиков
Приём противомикробных средств — единственный способ уничтожить колонию Helicobacter pylori внутри ЖКТ. Эти средства работают эффективно, но их использование чревато развитием побочных эффектов. Обычно пациенты жалуются на:
- головную боль;
- головокружение;
- кожную сыпь;
- отёки;
- аритмию.
Практически всегда антибиотики провоцируют расстройства пищеварения. Это связано с отсутствием избирательности действия.
Активные компоненты лекарств уничтожают Helicobacter pylori и колонии полезных микроорганизмов, в норме заселяющих кишечник человека.
Чтобы снизить негативный эффект, требуется принимать медикаменты для нормализации микрофлоры, а также обогатить рацион питания кисломолочными продуктами.
Роль препаратов висмута
В 1984 году Барри Маршалл на собственном примере доказал эффективность висмутсодержащих веществ против Helicobacter pylori. Учёный преднамеренно выпил содержимое чашки Петри с колонией микроорганизма. Далее он начал принимать соль висмута. По истечение 14 дней исследование показало, что возбудитель полностью уничтожен.
Современные схемы терапии предполагают использование препарата Де Нол. Это таблетки, выпускающиеся голландской фармацевтической компанией ASTELLAS PHARMA. В состав препарата входит висмута трикалия дицитрат. Вещество обладает комплексным действием:
- частично уничтожает колонии Helicobacter pylori;
- уменьшает интенсивность воспаления;
- снижает агрессивное действие желудочных ферментов;
- защищает стенки слизистой ЖКТ.
Лечение Денолом практически не провоцирует побочные эффекты. В редких случаях возможны головные боли, аллергические реакции, тошнота или рвота. Препарат запрещён при тяжёлых патологиях почек, индивидуальной непереносимости, во время беременности и лактации.
Дополнительные лекарственные средства
Заражение хеликобактерной инфекцией требует комплексного подхода. Для полного выздоровления недостаточно быстрой эрадикации. Не менее важно восстановить нормальный уровень кислотности и обеспечить быстрое заживление повреждённых агрессивной соляной кислотой слизистых оболочек. Пациенту назначают ряд препаратов вспомогательной терапии.
- Блокаторы гистаминовых рецепторов. Средства, мешающие связыванию гистамина с соответствующими рецепторами, за счёт чего снижается интенсивность секреции соляной кислоты. Популярные препараты из этой фармакологической группы — Ранитидин и Фамотидин.
- Антациды. Незаменимые медикаменты для нейтрализации соляной кислоты. Благодаря их приёму исчезает изжога и отрыжка с кислым привкусом. При хеликобактерной инфекции назначают Омез или Омепразол.
- Гастропротекторы. Средства, призванные защитить внутренние оболочки от агрессивных компонентов желудочного сока и ускорить регенерацию повреждённых участков слизистых. С этой целью назначают Фосфалюгель или Альмагель. Они частично нейтрализуют кислоту и обволакивают ЖКТ изнутри, создавая тонкую плёнку.
- Прокинетики. Препараты, необходимые для восстановления моторной активности ЖКТ. Их компоненты способствуют своевременному продвижению пищи и нормализую работу сфинктеров. Дополнительно они помогают наладить стул, устранить тошноту и рвоту. Обычно назначают Мотилиум, Церукал, Итомед.
- Спазмолитики. Медикаменты, назначающиеся пациентам при сильных болях в желудке. Обычно рекомендуют Но-шпу, Папаверин, Дротаверин. Они расслабляют мускулатуру и снимают спазм, тем самым устраняя дискомфортные ощущения в желудке.
- Пробиотики. Препараты, нормализующие микрофлору и восстанавливающие процесс пищеварения. Эффективны Линекс, Бифиформ, Бифидумбактерин.
Хелокибактер пилори может вызывать опасные заболевания, грозящие осложнениями. Для лечения всегда используются антибиотики и ингибиторы протонного насоса. Схему терапии дополняют защитными и восстанавливающими препаратами. Кроме того, пациенту будет показана специальная лечебная диета, исключающая острую и тяжёлую пищу.

 Результаты многочисленных исследований дают основание предполагать возможную патогенетическую или опосредованную роль инфекции H. pylori в развитии и/или течении заболеваний, не относящихся к пищеварению: кардио-, цереброваскулярных, аутоиммунных заболеваний, заболеваний крови, кожи, нервной системы и многих других. Патоген отличается относительной устойчивостью к окружающей среде: при кипячении хеликобактерии гибнут практически мгновенно, при обработке дезинфицирующими составами — в течение нескольких минут.
Результаты многочисленных исследований дают основание предполагать возможную патогенетическую или опосредованную роль инфекции H. pylori в развитии и/или течении заболеваний, не относящихся к пищеварению: кардио-, цереброваскулярных, аутоиммунных заболеваний, заболеваний крови, кожи, нервной системы и многих других. Патоген отличается относительной устойчивостью к окружающей среде: при кипячении хеликобактерии гибнут практически мгновенно, при обработке дезинфицирующими составами — в течение нескольких минут.