В конкурсе на самую страшную аббревиатуру обязательно победила бы она — Хроническая Обструктивная Болезнь Лёгких, ХОБЛ. В рейтинге «мировых убийц» на 2015 год она занимала третье (!) место — согласно ВОЗ, за 2015 год от ХОБЛ погибло около 3 миллионов человек, а это целых 5 % от общего числа смертей за тот же период. И что важно, 90 % из этих трёх миллионов людей смерть настигла в странах со средним и низким уровнем дохода, таких как страны СНГ, Африки и Азии, в силу недостатка медицинской помощи — каким бы страшным ни было заболевание, оно всё-таки лечится, к тому же разработаны довольно точные методы своевременной диагностики и профилактики ХОБЛ.
Что есть ХОБЛ? ХОБЛ — это болезнь, которая характеризуется стойкими респираторными симптомами и ограниченной скоростью воздушного потока, что обусловлено хроническим воспалением в стенке нижних воздухоносных путей (к примеру, хроническим бронхитом) и/или поражениями лёгочной паренхимы (эмфиземой) — определение GOLD 2017. Стоит отметить, что эти поражения не всегда возникают одновременно, но в той или иной степени проявляются по мере развития заболевания.
Ранее, говоря о ХОБЛ, неизменно ставили такие диагнозы, как «эмфизема» и «хронический бронхит»; сейчас же от этого отказались.
Первый термин, означающий деструкцию альвеол, часто использовался при постановке диагноза, но дело в том, что эмфизема — далеко не единственное патологическое изменение, наблюдаемое при хронической обструктивной болезни, так что заменять целое патологическое состояние всего лишь одним его признаком — просто некорректно.
Хронический бронхит — также лишь клинический признак, под которым подразумевается наличие кашля с мокротой в течение как минимум трёх месяцев за последние два года.
Этот термин намного более удачен, но, к сожалению, наблюдается он лишь у меньшинства пациентов с ХОБЛ, и к тому же, как замечено, многие курящие жалуются на постоянный кашель, но демонстрируют при этом нормальные показатели спирометрии, и наоборот (о критериях напишем ниже).
Факторы риска
Известно несколько факторов риска развития заболевания. Самым первым и главным из них является, конечно же, курение: если Вы курите, то шанс встретиться лицом к лицу с болезнью равен примерно 50 %.
Стоит отметить, любое курение — и сигарет, и трубок, и сигар, и кальяна, и марихуаны —также является фактором риска. Играет роль и генетика. Установлена связь между наследственным дефицитом альфа-1-антитрипсина и вероятностью развития ХОБЛ.
Несмотря на то, что мутация в гене, кодирующем данный белок, не особо распространена, это показывает, что вероятность возникновения болезни зависит не только от факторов окружающей среды, но и от генетики.
Возраст, скорее всего, тоже играет свою роль, но механизм воздействия лишь предполагается.
К факторам риска относят и особенности развития органов дыхания: при уменьшенном на 20 % объеме лёгких (измерялся ОФВ1 — форсированный объем выдоха за 1 секунду в возрасте 20 лет) вероятность возникновения ХОБЛ составляла примерно 27 %. В ходе этого исследования выяснился и ещё один фактор риска — скорость уменьшения ОФВ1 с возрастом. Как можно догадаться, при более крутой кривой шанс оказался выше.
Наличие бронхиальной астмы в анамнезе резко повышает риск развития ХОБЛ — в 12 раз, как показало масштабное исследование Tucson Epidemiological Study of OAD, а также ряд других, продемонстрировавших значительное уменьшение ОФВ1 в группах с больными астмой. Установлена связь и с детскими респираторными заболеваниями, туберкулёзом и наличием ВИЧ.
Патогенез
Единой точки зрения, что именно является ключевой причиной ХОБЛ, нет: существует лишь несколько предположений по поводу механизмов возникновения заболевания.
Точно известны лишь патоморфологические признаки, присутствующие у всех больных: хроническое воспаление, которое проявляется наличием специфических иммунных типов клеток в разных участках лёгких, и поражения паренхимы, являющиеся результатами повреждения и последующего заживления тканей. Эти изменения не исчезают даже после отказа от курения, а их выраженность прямо коррелирует с тяжестью заболевания.
Эмфизема — совершенно другое нарушение, она представляет собой необратимое увеличение размера полостей ниже терминальной бронхиолы; при этом различают центрилобулярную эмфизему, при которой поражается проксимальный отдел дыхательной бронхиолы, а дистальные мешочки не страдают, и панацинарную, при которой разрушаются альвеолярные перегородки во всём ацинусе. Первая форма чаще всего наблюдается у курильщиков, вторая — у пациентов с недостаточностью альфа-1-антипротеазы и у пожилых людей. Рассмотрим, чем же вредна эмфизема — а вредна она несколькими моментами:
- снижается площадь поверхности соприкосновения альвеол и капилляров, что ведёт к неэффективности дыхания и может привести к легочной гипертензии, которая, в свою очередь, будет служить причиной гипертрофии гладких мышц сосудов и гипертрофии правого желудочка;
- снижается эластическая отдача в данном участке лёгкого, что ведёт к гиперинфляции, растяжению органа и увеличению его объема; вследствие застоя воздуха начинают вентилироваться участки мертвого (неперфузируемого) пространства, итогом чего будут являться гиперкапния и гипоксемия;
- из-за потери эластичности снижается радиальная тракция терминальных бронхиол, что может привести к их спадению во время выдоха.
- И не стоит забывать, что мы только что вкратце рассмотрели патофизиологию лишь конкретных морфологических изменений при ХОБЛ, являющихся одними из многих, а ни в коем случае не единственными.
- Подчеркнем, что все эти эффекты становятся ярче при инфекциях.
- Заболевание проявляется системно: могут наблюдаться остеопороз, анемия, депрессия, потеря веса, дистрофия или дисфункция мышц.
- Диагностика
Предполагать ХОБЛ стоит во всех случаях, когда у пациента наблюдается одышка, хронический кашель с выделением мокроты или без нее (в 30 % случаев это симптом ХОБЛ), если он имеет в анамнезе какие-либо факторы риска. Повторимся, отсутствие какого-либо симптома не говорит об отсутствии заболевания.
Пациент с ХОБЛ имеет характерный внешний вид: губы собраны трубочкой, наблюдается одышка при разговоре. Кожа цианотична по типу центрального серого цианоза (вследствие гипоксемии); при сердечной недостаточности проявляется и акроцианоз.
Грудная клетка деформирована, имеет бочкообразную форму, при дыхании малоподвижна в нижних отделах. Также заметно, что в акте дыхания участвуют и вспомогательные мышцы. Нижние межреберные промежутки при вдохе втягиваются (признак Хувера).
Диспноэ — самый главный симптом ХОБЛ. Пациенты описывают ощущения по типу «жажды воздуха» , тяжести в груди, «желания дышать», «чувства удушья». Данные симптомы усиливаются при нагрузке, неуклонно прогрессируют, при инспираторных инфекциях тяжесть проявлений усиливается.
Кашель — самый первый симптом, но пациенты зачастую пренебрегают такой прозаической мелочью.
Он может быть постоянным, а может временами и пропадать, появляться через день или ежедневно, быть продуктивным или нет, или же служить симптомом другого заболевания.
Как правило, кашель при ХОБЛ наблюдается в утренние часы, носит характер затяжного, не надсадного. Для отхождения мокроты требуется более 5 кашлевых толчков.
Продукция мокроты — также один из двух симптомов хронического бронхита (если наблюдается как минимум 3 месяца в течение двух последних лет).
Здесь важно, несмотря на всю сложность задачи (отхождение мокроты может происходить периодически, она может проглатываться пациентом), собрать данные о количестве и структуре этих выделений, потому как, к примеру, большое количество мокроты может свидетельствовать о бронхоэктазе, а гной — об обострении, вызванном инфекцией.
Выраженность чувства тяжести в груди варьирует как у разных пациентов, так и в зависимости от времени суток.
При перкуссии наблюдается коробочный звук, опущение нижних границ лёгких. Аускультативно слышны сухие хрипы, особенно на форсированном выдохе. Дыхание жёсткое или везикулярное, в базальных отделах слабое.
Итак, по итогам опроса и осмотра пациента пишется история болезни, в которую заносятся имеющиеся симптомы, наличие факторов риска, данные о заболеваниях в семье, предыдущие заболевания (особенно такие, как бронхиальная астма, аллергии, синуситы, детские респираторные болезни), наличие текущих сопутствующих патологий, социальный и экономический статус, возможность коррекции факторов риска. Стоит упомянуть об индексе курильщика, который рассчитывается по следующей формуле: (кол-во сигарет в день*стаж курения (годы))/20. Если значение это индекса составило больше 10, то с вероятностью, стремящейся к 100 %, у пациента разовьётся ХОБЛ.
Основным методом диагностики является спирометрия в силу своей безопасности и простоты осуществления. Несмотря на высокую чувствительность, всё же одной её недостаточно — из-за наличия и низкой специфичности. Измеряется ЖЕЛ, ФОВ1, рассчитывается индекс Тиффно. Проба с бронходилататором используется при результате индекса Тиффно ниже 0,7 — при сохранении его прежнего низкого значения после ингаляции препарата можно говорить о ХОБЛ. Также измеряется и пиковая скорость выдоха (ПСВ). В норме вариабельность значений не превышает 20 % от максимального показателя, если же при проведении данной пробы суточный разброс показаний выходит за эти пределы, то следует предположить у данного пациента бронхиальную астму. Если же значения в течение суток более-менее стабильны, то, вероятнее всего, это ХОБЛ.
- Согласно GOLD 2017, при оценке дыхания различают четыре степени снижения функции легких:
- GOLD 1— лёгкая (ФОВ1 >=80 % от предполагаемого); GOLD 2 — умеренная (50 2, mMRC — 0–1, CAT < 10) — стартовая терапия ДДАХ. Комбинированная терапия ДДАХ + ДДБА предпочтительна у больных с персистирующими обострениями.
ИГКС и включающие их комбинации не должны использоваться в качестве препаратов первой линии, учитывая увеличение риска развития пневмонии у некоторых больных при их применении.
ИГКС могут быть назначены только в случаях, когда на фоне проводимой терапии бронхолитиками ДД возникают повторные обострения (2 и более среднетяжелых обострений в течение 1 года или хотя бы 1 тяжелое обострение, потребовавшее госпитализации) при условии, что имеются указания на наличие у пациента БА, или содержание эозинофилов в крови (вне обострения) составляет > 300 клеток в 1 мкл.
Группа D (высокий риск, больше симптомов, число обострений > 2, mMRC —> 2, CAT > 10) — комбинированная терапия ДДХА + ДДБА или ДДБА + ИГКС.
Если у пациента без БА и эозинофилии возникают повторные обострения на фоне терапии комбинацией ДДАХ/ДДБА, или обострения повторяются на тройной терапии (ДДАХ + ДДБА + ИГКС), то необходимо уточнить фенотип ХОБЛ и назначить фенотип-специфическую терапию с добавлением:
- ингибитора ФДЭ-4 — рофлумиласта (ОФВ1 < 50 % от должного, бронхитический фенотип (персистирующий кашель и продукция мокроты) и частые обострения);
- азитромицина (пациентам с бронхоэктазами и частыми гнойными обострениями);
- N-ацетилцистеина (бронхитический фенотип и частые обострения — особенно если не проводится терапия ИГКС);
При уменьшении ОФВ1 < 50 % от должного на фоне тройной терапии следует постепенно отменить ИГКС со ступенчатым уменьшением дозы в течение 3 месяцев. К немедикаментозным методам лечения, которые используются у больных с ХОБЛ, относятся длительная кислородотерапия > 15 часов в день (у пациентов с ХДН) и длительная домашняя вентиляция легких (РаСО2 ≥ 45 мм рт. ст.)
Теперь рассмотрим лечение обострений ХОБЛ. Обострением является ухудшение состояния больного в течение 2 и более последовательных дней, возникающее остро и сопровождающееся (классические критерии N.R. Anthonisen):
- усилением кашля;
- увеличением объема отделяемой мокроты и/или изменением ее цвета;
- появлением/нарастанием одышки.
Также выделяют:
Простое (неосложненное) обострение ХОБЛ:
- Нечастые обострения (менее 4 в течение года);
- Возраст до 65 лет;
- Отсутствие серьезных сопутствующих заболеваний;
- ОФВ1 > 50 % от должных значений.
Осложненное обострение ХОБЛ:
- Возраст ≥ 65 лет;
- ОФВ1 < 50 % от должных значений;
- Наличие серьезных сопутствующих заболеваний (СД, ХСН, хронические заболевания печени и почек, сопровождающиеся функциональной недостаточностью) и/или 4 и более обострений в течение года;
- Госпитализации по поводу обострения в предшествующие 12 мес;
- Использование СГКС или антимикробных препаратов в предшествующие 3 мес.
- Лечение обострений включает использование ингаляционных бронходилататоров: быстродействующие бета-2-агонисты (сальбутамол, фенотерол)/быстродействующие антихолинергические препараты (ипратропий); преимуществом бета-2-агонистов является более быстрое начало действия, а антихолинергических препаратов — высокая безопасность и хорошая переносимость.
- Системные ГКС сокращают время наступления ремиссии, улучшают функцию легких (ОФВ1) и уменьшают гипоксемию (PaO2), а также могут уменьшить риск раннего рецидива и неудачи лечения, снизить длительность пребывания в стационаре.
Тактика применения антибиотиков будет изложена в прилагаемой к посту схеме.
Однако стоит указать, что они назначаются при обострении ХОБЛ I типа; обострении ХОБЛ II типа при наличии гнойной мокроты; любого обострения ХОБЛ, требующего проведения неинвазивной или ИВЛ.
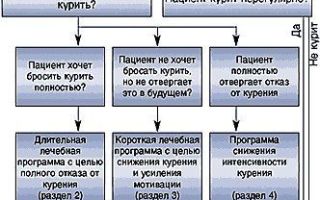
Главной профилактикой хронической обструктивной болезни легких (ХОБЛ) является отказ от курения (позволяет замедлить прогрессирование бронхиальной обструкции). Существуют 3 программы лечения табачной зависимости:
- короткая (1–3 мес);
- длительная (6–12 мес);
- программа снижения интенсивности курения.
Лекарственные препараты не показаны больным, выкуривающим менее 10 сигарет в день. Имеется строгая зависимость между частотой бесед медицинских работников по поводу табачной зависимости и их эффективностью — 3 вида работы с больными:
- практические советы;
- социальная поддержка как часть терапии;
- социальная поддержка вне рамок лечебной программы.
В качестве препаратов первого ряда рекомендуются 7 препаратов: бупропион МВ, никотиновая жевательная резинка, ингалятор никотина, леденцы с никотином, никотиновый спрей, никотиновый пластырь и варениклин.
На сегодняшний день самый эффективный препарат по данным клинических исследований — варениклин. Варениклин — агонист Н-АХ рецепторов, обладающий высокой аффинностью и селективностью к α4β2 подтипам Н-АХР.
Степень активации Н-АХР варениклином ниже, чем никотином, при этом высвобождается на 40–60 % меньше дофамина, чем в ответ на никотин. Это обеспечивает курящему чувство комфорта без симптомов абстиненции в отсутствии никотина, не приводя при этом к развитию зависимости от препарата.
Обладая большим сродством к рецепторам по сравнению с никотином, варениклин блокирует для него возможность соединения с рецепторами, проявляя таким образом свойства антагониста.
Помимо отказа от курения, с целью профилактики обострения ХОБЛ во время эпидемических вспышек гриппа рекомендованы к применению вакцины, содержащие убитые или инактивированные вирусы, которые назначаются однократно в октябре—первой половине ноября ежегодно (вакцинация лиц старше 65 лет против гриппа снижает риск пневмонии, госпитализации и смерти на 50–70 %.).
Пневмококковая вакцина (23 вирулентных серотипа) — данные об ее эффективности при ХОБЛ недостаточны, но больные ХОБЛ относятся к лицам с высоким риском развития пневмококковой инфекции и внесены в целевую группу для проведения вакцинации.
Источники
- Global Strategy for the Diagnosis, Management and Prevention of COPD
- Vogelmeier C. F. et al. Global Strategy for the Diagnosis, Management and Prevention of Chronic Obstructive Lung Disease 2017 Report //Respirology. – 2017. – Т. 22. – №. 3. – С. 575-601.
- Белевский А. С. Синдром перекреста бронхиальной астмы и хронической обструктивной болезни легких (по материалам совместного документа рабочих групп экспертов GINA и GOLD) //Практическая пульмонология. – 2014. – №. 2.
- Barker A. F. et al. Obliterative bronchiolitis //New England Journal of Medicine. – 2014. – Т. 370. – №. 19. – С. 1820-1828.
Хроническая обструктивная болезнь легких (ХОБЛ) — симптомы, лечение, клинические рекомендации
Хроническая обструктивная болезнь легких – это воспаление дыхательной системы, при котором осложняется процесс прохождения воздуха по бронхам, а также затрудняется поступление кислорода в легкие. В результате развивается дыхательная недостаточность, проявляющаяся одышкой.
Чем более тяжелой является стадия заболевания, тем сильнее человек страдает от одышки. Особенно интенсивной она становится при движении и физической работе.
Излечить человека полностью не получится, однако изменение образа жизни и поддерживающая терапия позволяют добиться длительной ремиссии.
Причины развития ХОБЛ
На состояние легких влияет большое количество неблагоприятных внешних факторов:
- Активное и пассивное курение (систематическое вдыхание дыма с никотином и вредными смолами провоцирует воспалительный процесс и разрушение тканей бронхов и легких).
- Вредная работа. Постоянный контакт с разными видами пыли и химикатами. В группе риска находятся строители, шахтеры, пожарные, сотрудники химкомбинатов, горячих цехов.
- Плохая экология в регионе (сжигание мусора, бурьяна, выбросы от промышленных предприятий).
- Отклонения во внутриутробном развитии, недоношенность, частые воспалительные легочные заболевания в раннем детстве. Все эти факторы замедляли нормальный рост и развитие легких.
- Астма у детей.
- Наличие генетических патологий, которые со временем приводят к проблемам с легкими.
- Симптомы хронической обструктивной болезни легких
Главными признаками заболевания являются:
- Кашель с отделением слизи, который чаще наблюдается по утрам.
- Одышка. Вдохнуть человеку намного легче, чем выдохнуть. На ранней стадии болезни одышка появляется только во время физической активности, а на поздних стадиях тяжело дышать даже в состоянии покоя.
- При обострении кашель резко усиливается, выделяется больше мокроты, в ней появляются частицы гноя.
- Сильный воспалительный процесс. Приводит к сужению просвета бронхиол, выделению свободных радикалов, которые разрушают легочную паренхиму, сосуды.
- Нарушение газообмена.
- Легочная гипертензия (характерна для запущенной стадии болезни).
У тяжело больных развиваются различные системные симптомы, которые охватывают другие внутренние органы и системы: проблемы с сердцем, касексия (резкое снижение мышечной и жировой массы тела), анемия, утолщение тканей костей и ногтевых пластин.
ХОБЛ может протекать стабильно, доставляя человеку минимальный дискомфорт. Также фиксируют стадии обострения: они могут быть редкими или частыми (от 3 раз в год и чаще). При соблюдении рекомендации врача стабильное состояние можно поддерживать довольно долго.
Диагностика
Вначале врач проводит общий осмотр пациента и собирает анамнез, ориентируясь на его жалобы. Также специалист проводит выслушивание легких при помощи фонендоскопа, чтобы оценить характер дыхания и обнаружить хрипы. Далее назначаются различные аппаратные исследования:
- Спирометрия. Этот анализ необходим для оценки воздушной проходимости дыхательных путей, а также способности тканей легких расправляться.
- Анализ с бронходиллятором. Пациент делает ингаляцию со специальным препаратом, который расширяет дыхательные пути. Спирометрия проводит до и после ингаляции. Это позволяет увидеть, обратим ли процесс сужения бронха.
- Бодиплетизмография. Необходима для оценки внешнего дыхания и определения объема легких. Часто эту процедуру проводят в дополнение к спирографии.
- Рентген. Позволяет увидеть структурные изменения, произошедшие в легких. Если методика оказывается недостаточно информативной, назначают КТ.
- Анализ мокроты. Назначается, чтобы определить, насколько выражен воспалительный процесс, какие микроорганизмы развиваются в слизи и к каким антибиотикам они чувствительны.
- Общий анализ крови. При тяжелой форме заболевания помогает выявить дефицит кислорода в легких (снижается уровень эритроцитов и гемоглобина).
- При сильном воспалении резко возрастает объем лейкоцитов.
- Фибробронхоскопия. При помощи специального прибора исследуется внутренняя слизистая оболочка бронхов и ее клеточный состав.
- ЭКГ, УЗИ сердца. Позволяет оценить функциональное состояние сердца, а также давление в легочной артерии.
Дополнительно может понадобиться консультация узкопрофильных специалистов, в зависимости от того, какие системные симптомы заболевания проявляются.
Основные методы лечения
Немедикаментозная помощь
Включает коррекцию образа жизни. Пациенту необходимо полностью отказаться от курения, правильно питаться, включая в рацион натуральную белковую пищу. Если наблюдается избыточный вес, с ним необходимо бороться.
Также важно получать регулярные посильные физические нагрузки: пешие прогулки, неспешное катание на велосипеде, плавание.
Врач поможет подобрать правильную дыхательную гимнастику, при помощи которой можно тренировать дыхательные мышцы.
Медикаментозная терапия
К медикаментозной помощи относится:
- Вакцинация. Каждую осень (с начала октября до середины ноября) делают прививки от пневмококковой инфекции и гриппа. Этот период считается наиболее оптимальным для выработки достаточного иммунного ответа.
- Расширение бронхов. Пациенту назначают специальные препараты, которые убирают спазм и стимулируют выработку слизи. Данные лекарственные средства используют в виде аэрозольных или порошковых ингаляторов . Срок их действия от 12 до 24 часов.
- Лечение гормонами. Врачи используют глюкокортикостероиды в ингаляционной форме, так как они дают меньше всего побочных эффектов. При остром течении болезни может понадобиться небольшой курс гормонов в таблетках или инъекциях.
Также курс лечения подразумевает использование противовоспалительных препаратов, антибиотиков, витаминов A, E, C (они работают как антиоксиданты), муколитических средств. Некоторые пациенты нуждаются в кислородотерапии. Для подачи кислорода используют портативные машины или концентраторы. Какой вариант лучше, расскажет пульмонолог.
Хирургическое лечение
В тяжелых случаях проводят операции по удалению пораженных участков легких или трансплантации легких. Решение о проведении хирургического вмешательства принимает консилиум, в который входят разные специалисты. Своевременное обращение к врачу и консервативное лечение помогут избежать радикальных мер.
Профилактика обострений
Она проводится в двух направлениях:
- Первичная. Включает в себя отказ от курения и устранение провоцирующих факторов (вдыхание дыма, вредных химических паров, выхлопных газов и т. п.).
- Вторичная. Направлена на общее укрепление иммунитета, регулярную вакцинацию, чтобы предупредить заражение легочными инфекциями. Также необходимо как можно больше двигаться, выполнять дыхательную гимнастику, правильно пользоваться ингаляторами.
Хроническая обструктивная болезнь легких полностью не лечится. Именно поэтому очень важно обнаружить заболевание на ранней стадии. Так врачу будет легче подобрать действенную поддерживающую терапию. Следуя рекомендациям врача, человек сможет избежать частых обострений и будет вести полноценный и комфортный образ жизни.
Золотые правила для больных бронхиальной астмой
Бронхиальная астма является хроническим заболеванием, для которого характерна повышенная чувствительность бронхов к раздражителям извне. При этой патологии отмечаются периодически возникающие приступы удушья.
Развитие бронхиальной астмы связано с влиянием аллергических факторов (пыль, грибные споры, некоторые виды пищи, медикаменты и т.д.) и прочих компонентов внешней среды.
Речь идет о физической нагрузке, химических веществах, дыме сигарет, неблагоприятных погодных условиях и пр. Здоровые люди на такие воздействия не реагируют.
Это связано с отсутствием у них генетической предрасположенности к заболеванию, а также расстройств иммунитета и высокой чувствительности бронхов.
Наличие данного заболевания проявляется нетипичным воспалением бронхов, для которого отлична очень высокая чувствительность не только к конкретному аллергену, но и к другим влиянием.
Каждое такое воздействие приводит к стремительному сокращению гладких мышц бронхов. Это проявляется их спазмом и обструкцией.
Кроме того, бронхиальная астма характеризуется избыточным выделением слизи и отеком слизистой оболочки дыхательной системы.
Клиническая картина бронхиальной астмы.
Для данного заболевания характерны приступы удушья. Предшественниками приступа являются насморк водянистого характера, кашель, появление одышки и утомляемости, боль в голове, повышение мочеотделения и расстройства эмоциональной сферы. В большинстве случаев, больные сталкиваются с удушьем в ночное и утреннее время.
Жалобы при бронхиальной астме заключаются в ощущении нехватки воздуха, затрудненном выдохе и тяжести в груди. Отмечается появление кашля с густой мокротой. На расстоянии от больного слышны хрипы свистящего характера. Стоит отметить, что во время приступа болезни в дыхании участвуют дополнительные мышцы.
Для облегчения своего состояния больные осуществляют принятие особого положения (ортопное).
- Важную роль в постановке диагноза занимает анамнез заболевания.
- Целью лечения бронхиальной астмы является повышение качества жизни и возможность осуществлять трудовую деятельность.
- Необходимо обучать больного проводить контроль течения заболевания.
- Рекомендуется исключение действия факторов, являющихся причиной приступов.
- При невозможности предотвращения приступа больным назначается прием противовоспалительных средств и препаратов, которые расширяют бронхи.
Противовоспалительным эффектом обладают глюкокортикоидные гормоны, стабилизаторы мембранных структур тучных клеток, НПВС и т.д. Также в лечении бронхиальной астмы пользуются моноклональными антителами.
Больным астмой очень важно придерживаться определенных правил, которые заметно облегчат их состояние и не приведут к очередному приступу.
- Узнайте как можно больше информации о заболевании бронхиальная астма. Для этого обратитесь к своему лечащему врачу, пульмонологу или посетите занятия в школе бронхиальной астмы. Для занятий в школе бронхиальной астмы в УЗ «29-я городская поликлиника» г. Минска обратитесь к врачу реабилитологу (график работы в справочном столе).
- Определите триггеры — провоцирующие факторы вашей астмы и избегайте контакта с ними.
- Откажитесь от табакокурения сами, запретите курить в вашем присутствии и избегайте контакта с дымом от любых источников.
- Убедитесь в том, что вы правильно понимаете инструкцию по использованию устройств для лечения и контроля астмы (спейсера, дозированного аэрозольного ингалятора, турбухалера, аэролайзера, небулайзера, пикфлоуметра, дискхалера). Если вам непонятна методика использования, задавайте вопросы своему врачу или медсестре, чтобы научиться применять эти приспособления правильно.
- Не допускайте того, чтобы у вас закончились запасы лекарств для лечения астмы и оказания неотложной помощи при приступе удушья.
- Больше воздуха! Это должно стать вашим девизом. Несмотря даже на лютые морозы, ваша комната должна всегда проветриваться. Хоть на пару минут.
- Выбросьте из дома все лишние вещи, мягкие игрушки, всякие статуэтки и салфеточки. В общем, все то, что быстро собирает и накапливает пыль.
- Для лучшей регуляции дыхания старайтесь дышать только носом. При таком дыхании воздух увлажняется и очищается.
- Больше позитивного настроения. Меньше эмоций! Помните, что все жизненные проблемы и неурядицы – это ничто… Главное — это ваше здоровье. Постоянно повторяйте это про себя.
- Не переедайте. Полный желудок сильно давит на диафрагму. Воду пейте часто и понемногу. Меньше ешьте арбузов и винограда, а также гороха, после которого бывают проблемы с желудком.
- Забудьте про дневной сон после обеда. Не следует сразу ложиться спать и после посещения бани!
- Никогда не поздно начать закаливать свой организм. Начните с влажных протираний и обливания ног холодной водой. Помогите своему организму стать сильнее.
- Научитесь контролировать свою болезнь. Принимайте лекарства, назначенные вам для лечения астмы, в строгом соответствии с рекомендациями врача-специалиста. Не уменьшайте самовольно объем базисного противовоспалительного лечения без совета с врачом, даже если симптомы астмы перестали вас беспокоить. Избегайте бесконтрольного приема короткодействующих В2-агонистов (ингаляторов от удушья) без совета врача. При первых признаках потери контроля обращайтесь к врачу для коррекции лечения.
- Помните, что астма – это не приговор и все в ваших руках!
Как самостоятельно оценить, контролируете ли вы астму?
В соответствии с современными рекомендациями, целью терапии астмы является достижение и длительное поддержание контроля над заболеванием.
При правильном лечении многие астматики могут не просто улучшить свое состояние, а полностью освободиться от симптомов и проявлений астмы. Разумеется, это возможно, если проводится регулярная базисная терапия.
Достижение и поддержание контроля над астмой в течение длительного времени — реально; более того, почти каждый астматик может улучшить свой контроль над заболеванием.
Для того чтобы оценить, достигли ли вы контроля над астмой, можно использовать Тест по контролю над астмой (ACT). Тест разработан для регулярной оценки состояния и поможет вам понять, есть ли необходимость обратиться за консультацией к специалисту и изменить терапию.
Проверить, как контролируется астма, может каждый: достаточно ответить на пять простых вопросов теста и подсчитать итоговый балл. Максимальный результат (25 баллов) означает, что вы достигли своей цели и ваша астма под контролем.
Сообщите об этом результате своему врачу и он, вероятнее всего, порекомендует продолжать назначенное лечение, чтобы сохранить достигнутый результат и регулярно проходить тест по контролю над астмой (АСТ). Если результат теста низкий (менее 20 баллов), это указывает на отсутствие контроля над заболеванием.
В таком случае следует, не откладывая, обратиться к врачу и обсудить с ним, как можно улучшить лечение. При результате от 20 до 24 баллов поговорить с врачом также не помешает, ведь теперь вы знаете, что можете добиться еще лучшего контроля над астмой!
Несмотря на простоту, этот тест зарекомендовал себя как достоверный метод, результаты которого согласуются с результатами оценки состояния специалистами-пульмонологами и данными спирометрии. Важным достоинством теста является то, что с его помощью можно оценить, как изменяется ваше состояние под действием проводимой терапии.
Тест по контролю над астмой (АСТ) доступен каждому. Проверьте себя, позаботьтесь о собственном отличном самочувствии и здоровье тех, кто вам дорог. Не оставляйте астме шанса ограничивать вашу жизнь!
Заведующая медицинский реабилитацией Л.Н.Майорова
Здоровый образ жизни
Бронхиальная астма представляет собой воспалительный процесс, протекающий в хронической форме и локализующийся в органах дыхания. Заболевание вызывает не полную и обратимую закупорку бронхов, приступы удушья и кашля, а также усиленную реактивность бронхов.
Бронхиальная астма – хроническое заболевание, основой которого является постоянный неинфекционный воспалительный процесс в дыхательных путях. В развитии болезни играют роль внешние и внутренние факторы.
Внешние факторы – это аллергены, инфекция (вирусы, грибы, некоторые виды бактерий), химические и механические раздражители, метеорологические факторы, стрессовые и физические перегрузки. Аллергия на пыль – самая распространенная форма.
К внутренним факторам относятся дефекты иммунной, эндокринной систем, нарушение чувствительности и реактивности бронхов, которые могут носить наследственный характер, и др.
Симптомы астмы
Характерными проявлениями бронхиальной астмы являются приступы удушья, одышка с затрудненным выдохом, кашель с трудно отделяемой мокротой. Иногда повышается температура тела, что свидетельствует об усилении активности бронхолегочной инфекции.
При осмотре кожи больного можно увидеть сопутствующие аллергические проявления: крапивницу, экзему, псориаз.
Для одышки при приступе бронхиальной астмы характерны короткий вдох и удлиненный выдох, сопровождаемый свистящими хрипами, которые слышны на расстоянии. В дыхании принимают участие мышцы плечевого пояса, спины, живота. Грудная клетка при этом находится в положении максимального вдоха. Приступ заканчивается отделением вязкой мокроты.
Частые, тяжелые, продолжительные приступы заболевания могут перейти в астматический статус, который является одним из самых тяжелых и опасных осложнений недуга. Для этого состояния характерно резкое удушье, при котором количество хрипов уменьшается вплоть до полного их исчезновения (симптом «немого» легкого).
При статусе часто отмечается невосприимчивость к проводимой лекарственной терапии.
- Факторами, предрасполагающими к развитию астматического статуса, чаще всего являются бесконтрольный прием кортикостероидных и симпатомиметических препаратов, резкое прерывание длительно проводимой гормональной терапии, острые или обострение хронических заболеваний системы органов дыхания, злоупотребление снотворными и успокаивающими препаратами и др.
- Выделяют несколько стадий развития астматического статуса
- В первой стадии появляются боли в мышцах плечевого пояса, грудной клетки, живота, одышка и кашель с трудно отделяемой мокротой.
Для второй стадии характерно тяжелое состояние больного. Кожа приобретает бледно-серый оттенок, дыхание становится поверхностным и учащенным, артериальное давление снижается, пульс прощупывается с трудом. Периоды возбуждения сменяются безразличием.
В третьей стадии развития астматического статуса сознание может отсутствовать, кожные покровы синюшно-бледные, артериальное давление настолько низкое, что определяется с трудом, могут быть судороги.
Народные средства лечения бронхиальной астмы
Приготовить бальзам из 250 г алоэ, 0,5 л вина «Кагор» и 350 г незасахаренного меда. Перед срезанием листьев растение не поливать в течение 2 недель.
Срезанные листья вытереть от пыли (не мыть!), порезать и уложить в стеклянную банку, залить «кагором» и медом. Все тщательно перемешать и настаивать 9 дней в прохладном месте, затем процедить и отжать.
Принимать первые 2 дня по 1 столовой ложке 3 раза в день, потом по 1 чайной ложке 3 раза вдень.
Листья алоэ срезают в возрасте 3-5 лет, выдерживают в темноте 2 недели при температуре 4-8 °С, промывают, измельчают, заливают кипяченой водой в соотношении 1:3, настаивают 1–1,5 часа и отжимают сок. 0,5 стакана этого сока смешивают с 500 г измельченных грецких орехов и 300 г меда. Принимают по 1 столовой ложке 3 раза вдень за 30 минут до еды.
Состав лекарства: подорожник (листья) – 1 часть, бузина травянистая (цветки) – 1 часть, росянка (трава) – 1 часть, фиалка трехцветная (трава) – 1 часть. Четыре чайные ложки измельченной смеси заливают стаканом кипятка, 5 минут держат на водяной бане, после чего остужают и процеживают. Отвар выпивают в течение дня в 3 приема.
Столовую ложку сухих или свежих листьев подорожника большого залить стаканом кипятка, настоять в течение 15 минут, процедить. Принимать по 1 столовой ложке 4 раза в день до еды. Применяется как противокашельное средство при заболеваниях дыхательных путей с обильной мокротой, в том числе при бронхиальной астме, коклюше и туберкулезе.
Вымыть и очистить от кожуры 400 г корня имбиря, натереть его на терке, насыпать в бутылку и залить спиртом. Настаивать в тепле или на солнце в течение 14 дней, периодически встряхивая бутылку. Настойка должна приобрести желтый цвет. Процедить, отжать и дать отстояться. Пить 2 раза в день по 1 чайной ложке, запивая 3 глотками воды, после приема пищи.
Тщательно разомните 1 столовую ложку ягод калины и залейте стаканом теплой кипяченой воды, добавьте 1 столовую ложку меда и все хорошо перемешайте. Доведите смесь до кипения и варите на слабом огне 20 минут. Еще раз перемешайте и процедите. Смесь нужно выпить в течение дня, принимая по 1 столовой ложке каждые 1,5– 2 часа.
Астматикам, склонным к гипертонии, лучше принимать сок из свежих ягод калины по 1 столовой ложке 6–8 раз в день. Эффективным бактерицидным и смягчающим средством при лечении бронхиальной астмы служит чесночное масло. Для его приготовления натрите на терке чеснок, смешайте его с солью и сливочным маслом (на 100 г масла – 5 крупных долек чеснока, соль по вкусу).
Чесночное масло можно есть, намазывая на черный и белый хлеб или добавляя в картофельное пюре.
250 г молотого кофе залейте 0,5 кг меда и тщательно перемешайте. Принимайте маленькими порциями перед едой. Приготовленная смесь рассчитана на 20 дней лечения.
Если вы почувствуете, что вам стало лучше, то лечение можно повторить еще раз. Можно также смешать 0,5 кг меда, 100 г сливочного масла, по 70. г кашицы хрена и чеснока.
Принимайте по 1 столовой ложке за час до еды в течение 2 месяцев.
При приступах астмы очень помогает массаж верхней части тела – от головы вниз до груди. Можно делать массаж с использованием талька или маслянистого крема. Для разжижения мокроты во время приступов выпить немного кислого вина или принять соды на кончике ножа. Помогает также и настойка валерианы (15–20 капель на рюмку воды).
Дурман обыкновенный используют для лечения больных астмой. Это растение обладает противоспазматическим действием. Внутрь принимают настойку, которая готовится из 1 части толченых семян и 5 частей спирта, настаивают 7 часов. При приеме строго соблюдают дозировку: 2 капли на 3 столовые ложки воды. Принимать 3–5 раз в день, можно вдыхать ее пары по 15 минут 3 раза в день.
40 головок семенного лука залить кипятком и подождать, пока они не станут мягкими. Затем воду слить и потушить лук в 0,5 л оливкового масла. Тушить до готовности, после чего размять до консистенции пюре. Принимать утром и вечером по 1 столовой ложке.
2 головки чеснока и 5 лимонов натереть на терке, залить кипяченой водой комнатной температуры (1 л). Настаивать 5 дней, затем процедить и отжать. Принимать по 1 столовой ложке 3 раза в день за 20 минут до еды.
При бронхиальной астме, коклюше и хронических бронхитах как отхаркивающее с противоаллергическим эффектом средство употребляют отвар багульника. Столовую ложку измельченной травы заливают стаканом кипятка, кипятят 10 минут, остужают и принимают по столовой ложке 5–6 раз в день.
Плоды аниса обыкновенного, траву тимьяна ползучего, плоды фенхеля обыкновенного и семена льна посевного смешать поровну. Четыре чайные ложки сбора залить стаканом воды комнатной температуры, настоять 2 часа, прокипятить 5 минут, процедить. Принимать по 1/3 стакана 3 раза в день.
Плоды фенхеля обыкновенного, плоды аниса обыкновенного, корни солодки голой, почки сосны обыкновенной и траву тимьяна ползучего соединить в равных долях. 10 г сбора залить 200 мл воды, нагреть на кипящей водяной бане 15 минут, охлаждать 45 минут, процедить и довести количество настоя до первоначального объема. Принимать по 1/4–1/3 стакана 3 раза вдень.
Взять 4 чайные ложки измельченных листьев мать-и-мачехи, заварить стаканом кипятка, настоять 30 минут и процедить. Пить по 1/4 стакана 4 раза в день.
Траву тимьяна обыкновенного, лист мать-и-мачехи, траву фиалки трехцветной, корень девясила высокого, плоды аниса обыкновенного смешать в равных пропорциях. Столовую ложку смеси залить стаканом кипятка, настоять 30 минут. Принимать по 1/3 стакана 3 раза в день после еды при бронхите, бронхиальной астме.
150 г свежего тертого хрена смешать с соком 2–3 лимонов и принимать после еды по 1/2 чайной ложки утром и после обеда, не запивая. Это средство предназначено только для взрослых.
Смешать поровну траву тимьяна ползучего, почки сосны обыкновенной, плоды аниса обыкновенного, плоды фенхеля обыкновенного. Столовую ложку смеси залить стаканом горячей воды, нагревать на кипящей водяной бане 15 минут, охлаждать 45 минут. Процедить. Принимать по 1/4–1/3 стакана 3 раза вдень.
Скорлупу 10 сырых яиц освободить от внутренней пленки, просушить и растереть в порошок, который нужно залить соком 10 лимонов и поставить на 10 дней в темное место.
Полученную смесь процедить через марлю и смешать с другим составом следующего приготовления: 10 желтков взбить с 10 столовыми ложками сахара и в образовавшийся гоголь-моголь влить бутылку коньяка.
Полученную смесь (порошок скорлупы, лимонный сок, желтки, коньяк) тщательно перемешать и принимать по 30 г 3 раза в день за 30 минут до еды. Вскоре после приема должно наступить облегчение. При необходимости курс лечения можно повторить.
Рекомендуется принимать мумие по 0,2-0,3 г в сочетании с молоком или с коровьим жиром и медом (в соотношении 1:20) утром натощак и вечером перед сном. Курс лечения 25–28 дней. Необходимо провести 2-3 курса с 10-дневными перерывами.
Корень алтея лекарственного и траву тимьяна ползучего смешать поровну. Две столовые ложки смеси залить стаканом кипятка, настаивать 30 минут. Принимать по 1/3 стакана 3 раза в день после еды при кашле, коклюше, бронхите, бронхиальной астме.
Листья мать-и-мачехи, листья подорожника и почки сосны соединить всего поровну. Четыре, чайные ложки смеси настаивать 2 часа в холодной воде. Затем кипятить в закрытой посуде 5 минут. Процедить. Принимать по 1 столовой ложке 3 раза в день.
Приготовить настой следующих трав: корень аира – 50 г, корень девясила – 50 г, мать-и-мачеха – 100 г, багульник – 100 г, фиалка трехцветная – 100 г, цитварное семя – 150 г. Все травы измельчить, смешать. Столовую ложку сбора заварить на ночь в термосе 200 мл кипятка. Утром процедить и принимать по 2 столовых ложки 3 раза в день до еды и 4-й раз на ночь.
Диета
Рацион больного бронхиальной астмой должен содержать ограниченное количество углеводов, белков, жиров, то есть так называемой «кислотной» пищи, и неограниченное количество пищи «щелочной» – свежих фруктов, овощей, проросших зерен и семян.
Больной должен избегать еды, провоцирующей образование мокроты: риса, сахара, творога. Он должен также избегать жареной и другой плохо усвояемой пищи, крепкого чая, кофе, приправ, рассолов, соусов и всех рафинированных и очищенных продуктов.
Показано употребление теплых щелочных минеральных напитков (боржом и др.), которые способствуют освобождению бронхов от мокроты.
Традиционные средства лечения бронхиальной астмы
Для лечения больных применяют бронхорасширяющие препараты (?-адреномиметики, М-холиноблокаторы, ксантины), противоастматические противовоспалительные препараты (ингибиторы лейкотриенов, стабилизаторы тучных клеток).
Стабилизаторы мембран тучных клеток и ингибиторы лейкотриенов относятся к базисной терапии.
Эти препараты предупреждают развитие приступа бронхиальной астмы, уменьшают реактивность бронхов, снижают частоту и длительность приступов.
При некоторых формах заболевания назначают глюкокортикоиды, которые также входят в базисную терапию бронхиальной астмы.
Эти препараты уменьшают воспалительную реакцию, отек слизистой оболочки бронхов, подавляют активность бронхиальных желез, а также, что очень важно при этом заболевании, снижают реактивность бронхов. Различают следующие виды глюкокортикостероидов: ингаляционные (беклометазон, флутиказон и др.
) и системные (преднизолон, дексаметазон и др.). Преимущество ингаляционных препаратов заключается в том, что они оказывают преимущественно местное противовоспалительное действие, практически не оказывая системных побочных эффектов.
Системные глюкокортикостероиды назначаются при тяжелых формах заболевания. Вводят их внутривенно или, что предпочтительнее, внутрь. Их желательно использовать только в крайних случаях, когда любая другая терапия не дала положительного эффекта.
Применяется и симптоматическая терапия. Это бронхорасширяющие препараты. Их существует огромное множество, но они дают лишь кратковременный эффект в виде быстрого снятия спазма бронхов. Частота применения бронхорасширяющих препаратов служит индикатором эффективности базисной терапии, т. е.
чем чаще больному приходится использовать эти препараты, тем менее эффективно применение базисной терапии, и ее в срочном порядке необходимо корректировать в условиях стационара. Бронхорасширяющие препараты представлены самыми разнообразными ингаляторами, преимущество которых в том, что ими очень просто пользоваться даже вне дома.
Одного-двух вдохов достаточно, чтобы снять бронхоспазм и предотвратить развитие приступа бронхиальной астмы.
Международно-принятым считается ступенчатое лечение бронхиальной астмы. Этот подход очень удобен в плане контроля симптомов бронхиальной астмы при применении минимального количества лекарственных препаратов. При усугублении симптомов, появлении новых признаков частота приемов лекарств увеличивается. Это ступень вверх.
При адекватно подобранной терапии частота и количество приемов препаратов снижаются. Это говорит об эффективности лечения (ступень вниз). Однако не всегда усугубление симптомов заболевания связано с неадекватностью проводимой терапии.
Прежде чем подниматься на ступень вверх, необходимо убедиться в правильности приема лекарств больным.
Физиотерапевтическое лечение больных бронхиальной астмой может проводиться и в периоды обострения, и в период ремиссии. Показаны УВЧ-терапия, индуктометрия, микроволновая терапия, ультразвуковая терапия, электрофорез, эритемотерапия.
Лечебная физкультура является обязательной частью комплексного лечения бронхиальной астмы у больных любой возрастной категории. Она помогает восстановить функцию дыхания, способствует дренажу бронхиального дерева, улучшая отхождение мокроты, предупреждает развитие эмфиземы легких, а также повышает сопротивляемость организма и укрепляет нервную систему.
Занятия показаны в межприступном периоде заболевания. Используются лечебная гимнастика, ходьба, игры и имитационные упражнения, особое внимание уделяется дыхательной гимнастике. Полезны также массаж грудной клетки, занятия плаванием, пешие прогулки перед сном, закаливание.
Источник: www.nmedik.ru
Возврат к списку