Остеома лобной кости – доброкачественное поражение опухолевым процессом костей черепа. Ее отличает медленный рост и практически полное отсутствие негативной симптоматики в начале.
Тем не менее лечебные мероприятия рекомендуется проводить незамедлительно, чтобы максимально снизить риск перерождения новообразования в рак кости. Прогноз в этом случае благоприятнее, шансы на полное выздоровление выше.
Общая характеристика патологии
На начальном этапе своего формирования остеома лобной кости никоим образом не дает о себе знать: человек не испытывает неприятных ощущений, ведет привычный для себя образ жизни. Ранее обнаружение опухоли возможно исключительно при локализации патологического очага на видимых частях лицевой области черепа. В противном случае остеома становится диагностическим открытием только после проведения рентгенографии костных структур по иным причинам.
Сама по себе она является результатом локального сбоя клеток костной ткани, которые образуют своеобразное утолщение.
Процесс протекает медленно – до визуальных изменений во внешности может пройти несколько месяцев, а порою и лет. Располагается очаг в равной мере как снаружи черепа – к примеру, на лбу, так и изнутри пазухи.
Возраст больных различен – от подростков до пожилых лиц. Приверженности к мужскому либо женскому полу у заболевания не отмечается.
Виды остеом и код по МКБ-10
Как правило, размер опухоли лобной части головы небольшой – не превышает 1,5–4 см. При прогрессировании патологии плотность очага возрастает – образуется выпуклый дефект кости.
В прямой зависимости от строения опухолевого дефекта принято различать его формы:
- твердая – состоит преимущественно из плотных тканей;
- губчатая – имеет пористую структуру, как правило, состоит из пластинок, даже с частичками костного мозга;
- мозговидная – внутри опухоли содержится небольшое число плотных элементов, зато имеются крупные очаги мозгового вещества.
Однако многие специалисты придерживаются иной классификации лобных остеом:
- гиперпластическая – очаг формируется непосредственно из костной ткани, ее чересчур активно делящихся клеток;
- гетеропластическая – развивается из соединительной ткани.
Все подобные новообразования в международной классификации представлены в рубрике поражений костей лица и пазух – код по МКБ-10 D16.4. Если процесс трансформируется в раковый очаг, то шифр будет иным – С71.1.
Причины образования остеомы
Проведенные специалистами медицинские исследования не позволили достоверно установить, почему у людей появляется остеома лобной кости. Тем не менее из опыта ведения больных и клинических наблюдений онкологи делают вывод о провоцирующих болезнь факторах:
- негативная наследственная предрасположенность – в семье уже были случаи подобных опухолей;
- сбой генетической информации – присутствие «неправильного» участка в хромосомном наборе человека;
- перенесенные беременной женщиной тяжелые инфекции, которые отразились на стоянии плода;
- черепно-мозговые травмы;
- последствия различных диагностических процедур – к примеру, частых рентгенологических облучений, проколов пазух;
- осложненное течение хронических синуситов и гайморитов, а также фронтитов;
- недостаточное поступление в организм витамина D, кальция;
- влияние неблагоприятных экологических факторов;
- нейроинфекции, в том числе сифилис;
- различные нарушения обменных процессов – к примеру, подагра.
Почему появляется и как лечить остеому челюсти?
Однако если человек с детских лет ведет здоровый образ жизни, правильно питается, не имеет пагубных индивидуальных привычек, то вышеперечисленные факторы не смогут спровоцировать появление остеомы. В редких случаях окончательно установить причину формирования болезни не удается.
Симптомы и признаки
Вначале заболевание протекает полностью бессимптомно – небольшой участок уплотнения лобной кости не беспокоит человека, визуально не заметен. К тому же при внутренней локализации опухоли разглядеть его не представляется возможным без применения специальной диагностической аппаратуры.
После длительного скрытого периода остеома лобной кости может проявить себя ухудшением зрения у больного, либо изменением тембра голоса, периодическими болевыми ощущениями в районе лба.
Если новообразование локализуется на внешней части кости, то она представляется плотной шишкой, кожные покровы над которой не изменены.
При пальпации она твердая, практически безболезненная, неподвижная и доставляет больше косметический дискомфорт, чем физические изменения в самочувствии людей.
При расположении остеомы изнутри лобной кости по мере прогрессирования болезни будут характерны симптомы сдавливания мозговых структур:
- упорные головные боли, которые почти не поддаются обычным анальгетикам;
- головокружения вплоть до обмороков;
- ухудшение зрения;
- реже – судорожные приступы, эпилепсия;
- отклонения в процессе запоминания информации.
При прорастании новообразования внутрь глазницы на первое место выступают клинические проявления со стороны зрения – выпячивание глазного яблока, его малоподвижность, резкое падение остроты восприятия внешних образов.
В случае отсутствия своевременной медицинской помощи симптоматика утяжеляется, опухолевый очаг может трансформироваться в рак – с соответствующими клиническими признаками интоксикации. Человек худеет, боли становятся интенсивными, формируются вторичные метастатические очаги.
Диагностика
Заподозрить формирование остеомы исключительно только по жалобам больного либо визуальным признакам – появление шишки в районе лба – бывает затруднительно. Однако опытный квалифицированный терапевт или отоларинголог обязательно после тщательного сбора информации о характере изменений в самочувствии человека порекомендует ряд диагностических процедур, которые позволят установить правильный диагноз:
- риноскопия – осмотр пазух носа;
- рентгенография – осмотр костей черепа и обнаружение больших новообразований в них;
- компьютерная томография – визуализации возможного маленького патологического очага на снимках, которые выполняются даже с минимальным шагом среза тканей, его локализацию и размеры;
- магнитно-резонансная томография – проводят по возможности лечебного учреждения как более информативное при остеомах исследование, которое позволяет установить структуру опухоли;
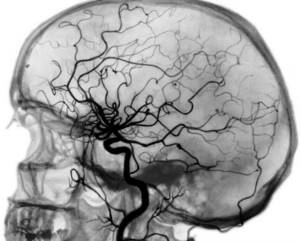
- ангиография – изучение кровотока в зоне поражения;
- биопсия – взятие биоматериала для исследования степени злокачественности клеток остеомы, исключение в них раковых изменений.
Внешний вид гемангиомы на губе и способы избавиться от нее
Только после тщательного изучения, сопоставления и оценки информации от перечисленных диагностических процедур, в том числе лабораторных анализов – общего и биохимического, на онкомаркеры, перенесенные инфекции, специалист сможет дать экспертное заключение.
Тактика лечения остеомы лобной кости
При отсутствии у больного выраженного ухудшения здоровья из-за образования в лобной кости остеомы специалисты предпочитают занимать выжидательную позицию. Человеку дают рекомендации по ведению здорового образа жизни, приглашают для осмотра каждые 4–6 месяцев с обязательным диагностическим обследованием костных структур – КТ/МРТ.
В случае появления болевых ощущений, которые обусловлены именно новообразованием лба, будут назначены анальгетики из подгруппы нестероидных противовоспалительных средств. Отлично зарекомендовал себя «Кетопрофен», «Ибупрофен», «Аэртал», «Мелоксикам». Оптимальные дозы и кратность приема медикаментов врач определит в индивидуальном порядке в прямой зависимости от тяжести заболевания.
Быстрый рост опухолевого очага, прогрессирование расстройства самочувствия, а также высокий риск малигнизации остеомы будут являться показаниями к оперативному вмешательству. Выраженные косметические изменения также способствуют проведению иссечения дефекта.
Как правило, удаление остеомы мелких размеров осуществляют эндоскопическим способом – частичным выскабливанием под контролем визуализирующих методов обследования. Крупные опухоли иссекают классическим хирургическим методом: ткани вскрывают, удаляют измененную часть кости, затем восстанавливают участок трансплантатом.
В дальнейшем человек проходит реабилитацию – восстанавливающие процедуры – как в санаторно-курортных условиях, так и на дому. При косметических осложнениях с ним будут работать хирурги-косметологи. Однако осложнения после оперативного вмешательства из-за остеомы лба формируются редко.
Прогноз и профилактика
Поскольку большинство новообразований костной структуры лицевой области черепа – доброкачественные по течению опухоли с медленным ростом, то прогноз у больных благоприятный. При раннем выявлении патологического очага и его удалении пятилетняя выживаемость составляет 90–98%. Лишь незначительная часть остеом имеет склонность к перерождению в рак.
Какой-либо специфической профилактики появления подобных дефектов лобных костей не разработано, поскольку не были установлены окончательно причины их образования у людей. Поэтому специалисты называют только вторичные меры личной защиты.
- К примеру, коррекция питания – в рационе преобладают натуральные, обогащенные витаминами продукты, стремление к активному образу жизни – полноценная физическая нагрузка, отсутствие тяжелых стрессов и психоэмоциональных потрясений, предупреждение травм черепа.
- Если в семье уже были случаи опухолей головы, то следить за здоровьем людям необходимо особенно тщательно – посещать регулярно семейного врача, проходить соответствующие диагностические исследования.
Источник: https://pro-rak.ru/dobrokach/osteoma-lobnoj-kosti.html
Остеома: в каких случаях можно избежать оперативного лечения?
Главная » Болезни » Опухоли » Остеома: в каких случаях можно избежать оперативного лечения?
- 5595 0
- Понятие рака кости объединяет все виды опухолей человека, поражающие кости скелета.
- Здесь выделяют несколько разновидностей доброкачественных наростов, которые могут впоследствии своего развития перейти к злокачественной стадии, а также злокачественные образования, требуемые немедленного удаления и длительного лечения.
- Среди всех доброкачественных опухолей чаще встречается остеома.
Понятие и статистические данные
Остеома представляет собой доброкачественную опухоль, которой часто подвергаются дети и молодые люди возраста до 20 лет.
Представленное заболевание довольно редко переходит в злокачественную форму. Состоит из клеток костной ткани. Характеризуется медленным течением, не влечет образование метастаз или прорастания в окружающие мягкие ткани и органы.
Проявление опухоли в течение длительного времени может не подавать признаков существования. Исключением могут стать внутричерепные наросты, которые в процессе роста и развития сдавливают мозг, что и приводит к сильным головным болям.
Локализация в остальных частях тела ведет к косметическому дефекту и обращения больного к врачу.
Причины возникновения и факторы риска
- В половине случаев остеома возникает у детей вследствие генетической «передачи».
- Если родители малыша страдают подобным заболеванием, они должны принять меры по предотвращению возникновения опухоли у своего ребенка.
- В силу медленного образования и развития опухоли специалисты рекомендуют проходить обследование каждый год.
- Помимо генетической предрасположенности выделяют следующие причины возникновения представленного недуга:
- врожденная предрасположенность – новорожденный может иметь поверхностные костные образования;
- наличие каких-либо диагностированных заболеваний соединительных тканей, к примеру, ревматические проявления;
- диагностированная подагра, которая имеет причины возникновения в виде нарушения обменных процессов;
- наличие у человека инфекционного заболевания;
- перенесенные травмы костей.
Потенциальным больным следует быть осторожными, если у них имелась диагностика описанных выше проблем.
Возможные локализации образования
В большинстве случаев выявляются одиночные образования на голове.
На фото остеома лобной кости
Зачастую диагностируется остеома лобной кости – по статистике составляет около 52% диагностированных случаев, 22% выявленных опухолей локализуется в области лобной пазухи, а именно в решетчатом лабиринте.
В верхнечелюстных пазухах наблюдаются остеомы в 5% случаев. В остальных частях тела человека данный вид опухоли встречается крайне редко, причем большую толику составляют опухоли с локализацией внутри черепа.
Также специалисты приводят следующую статистику, согласно которой опухоль на лбу проявляется у мужчин в 2 раза чаще, чем у женщин.
В то же время остеома носовой пазухи диагностируется в 3 раза чаще у женщин, нежели беспокоит мужчин.
Какие виды опухоли бывают?
Остеома подразделяется на три вида:
- Твердая – состоит из плотных концентрических пластин, расположенных параллельно поверхности кости. Их плотность достигает показатели слоновых костей.
- Губчатая – состоит из пористых веществ.
- Мозговая – большая часть от всех веществ, образовавших нарост, составляет костный мозг.
Также выявленные остеомы можно разделить на две группы:
- Гиперпластические наросты – образуются из костных тканей. В свою очередь, выделяют экзостозы (нарост на поверхности кости) и эностозы (опухоль внутри кости, которая «распирает» изнутри).
- Гетеропластические новообразования – образуются в тканях внутренних органов или мышц. Впоследствии своего развития локализуются в местах соединения мышц к сухожилиям.
Точная и качественная диагностика поможет выявить опухолевое образование и определить ее вид, что существенно влияет на дальнейшее лечение.
Знание симптомов — залог успешного лечения
- Гетеропластические новообразования приводят к возникновению болевого синдрома, больше похожего на симптомы заболевания внутренних органов.
- Если опухоль имеет начало в мышцах, человек чувствует боль, которая часто объясняется простой физической нагрузкой.
- В случае же локализации образования внутри черепа человек может страдать:
- головными болями;
- приступами эпилепсии, которая ранее не была диагностирована;
- рассеянностью, нарушениями памяти с кратковременной потерей.
Локализация образования внутри носовых пазух влечет затрудненное дыхание, что и приводит человека в клинику для проведения обследования.
Постановка диагноза
- Подтверждение должно быть представлено в виде пройденного рентгенологического обследования.
- На снимке врач сможет увидеть отчетливые проявления опухоли.
- Часто используются дополнительные методы для постановки диагноза:
- компьютерная томография позволяет с точностью определить размеры и локализацию опухоли;
- радиоизотопное сканирование скелета позволяет определить тип образования;
- МРТ – часто используется вместо рентгенологического исследования, если наблюдается гетеропластическое новообразование.
После всех анализов врач может с точностью определить характер опухоли. Для успешного лечения необходимо знать дальнейшее ее развитие в динамике.
Лечить или не лечить — вот в чем вопрос
- Лечение остеомы не всегда предполагает ее удаление.
- В случае локализации опухоли в «труднодоступном» месте врачи решают не трогать пациента и только наблюдать за его состоянием и дальнейшим поведением нароста.
- Здесь рассматривается такой аспект, как увеличение образования и возможный вред организму и общему состоянию человека.
К операции приходят же только при наличии дополнительных проблем.
Если таковые особенности не наблюдаются, больной может до конца жизни жить с остеомой и чувствовать себя удовлетворительно.
Обращаться к врачу следует ежегодно за прохождением обследования, а также при ухудшении состояния, когда отмечается:
- больной стал чувствовать боль при движении или пальпации;
- отмечается нарушение подвижности сустава;
- больной отметил наличие воспаления в пораженном месте.
До и после операции
- В таких случаях врачи-онкологи решаются на удаление опухоли, где бы она ни находилась.
- Поскольку такие признаки зачастую свидетельствуют о злокачественности опухоли.
- При локализации опухоли на внешней поверхности кости ее удаление имеет косметический подтекст, потому как нарост может иметь существенные размеры и обезображивать внешний вид человека.
- Единственный метод лечения – это хирургическое удаление опухоли.
- Вместе с наростом удаляется часть пораженной кости, в результате чего иногда требуется дополнительное протезирование путем «прикрепления» имплантата.
Прогноз — благоприятный
При своевременном удалении самой опухоли и проведении частичной резекции надкостницы и костной ткани прогноз выздоровления более чем благоприятный. В таких случаях редко происходят рецидивы, что и влияет на положительное лечение.
Удаление опухоли на лице и прочих видимых местах не приводят к косметическому дефекту. Небольшой шрам – это единственное напоминание о перенесенной операции.
Необходимые меры профилактики
Что же касается профилактики, то особенно внимательно к себе должны относиться люди, попадающие в группу риска.
Если ваши родные и близкие страдают представленным недугом, проходите регулярное обследование для выявления опухолей, которые в течение длительного времени не будут подавать признаков своего существования в организме человека. Такие же действия должны проводить люди, которые уже перенесли операцию по удалению остеомы.
Рак кости – это далеко не приговор. Остеома – изначально доброкачественная опухоль. При внимательном отношении к своему здоровью благоприятный исход событий вполне вероятен.
Источник: https://osteocure.ru/bolezni/opuholi/osteoma.html
Виды, диагностика и лечение остеомы кости
- Остеомой называют доброкачественное образование на костных тканях.
- Заболевание отличается благоприятным прогнозом и очень медленным ростом.
- Случаи, чтобы остеома кости перерождалась в злокачественное образование, неизвестны,
- а способность к метастазированию у костной опухоли отсутствует.
Основные виды опухоли
Доброкачественная остеома подразделяется на 3 вида, различающиеся структурой новообразования:
- губчатая: типичная дислокация – на плечевой и бедренной трубчатых костях;
- мозговидная: аналогично губчатой остеоме, располагается на трубчатых костях;
- твердая (компактная): характерное расположение – плоские кости черепа и таза, в гайморовых, решетчатой и клиновидной пазухах.
Дифференцирование новообразования по Вихрову
Существует также классификация по Вихрову, разделяющая доброкачественные опухоли костей по характеру тканей, из которых они вырастают:
- гиперпластические – источником являются костные ткани;
- гетеропластические – опухоли, возникающие из соединительных тканей.
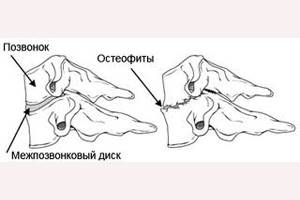
К гиперпластическим остеомам относятся остеофиты, которые представляют собой небольшие наросты на костях. Их разделяют на три группы, которые отличаются по ряду признаков:
- гиперостозы – небольшие по размеру наслоения на всей окружности кости;
- экзостозы – выпуклое нарастание костной структуры на ограниченном месте;
- эндостозы – нарастание костной опухоли внутрь костномозгового ствола.
Наиболее распространенные гетеропластические остеомы – плац-парадные и кавалерийские кости, развитие которых в мышечной ткани бедра и плеча провоцируется постоянными механическими раздражениями.
Они способны вырасти от нароста величиной с горошину до образования величиной с гусиное яйцо. Гетеропластические остеомы способны формироваться не только на костной ткани, но и в местах прикрепления сухожилий, мозговом веществе, оболочках сердца и иных тканях.
Остеофиты – твердые остеомы
Остеофитами называют костные разрастания различного происхождения, локализации и строения.
Наиболее типичными причинами их образования считают:
- травматическое воздействие – посттравматические остеофиты;
- дегенеративный процесс или локальная перегрузка сустава формируется дегенеративно-дистрофические остеофиты;
- воспалительные процессы;
- сопутствующие заболевания при злокачественных поражениях костной ткани (остеогенной саркоме, опухоли Юнга);
- эндокринные нарушения;
- нарушение нервной трофики.
Расположенное на лобной, затылочной или теменной кости, доброкачественное новообразование со временем может привести к различным патологиям, начиная от прогрессирующей головной боли и заканчивая припадками эпилепсии.
Диагностика остеофитов проводится методами рентгенологического обнаружения, при обязательной расшифровке локализации, формы образования, его контуров и описания состояния костного основания.
Чаще всего рост остеофитов протекает бессимптомно. Обнаруживается новообразование случайно и медицинского вмешательства не требует. В случае остеофитов на позвоночнике возможно развитие неврологического синдрома и сковывания движения – образуется своеобразный упор, дальше которого повернуться нельзя.
Остеоидная остеома
Остеоидная остеома является одной из форм заболевания и характеризуется значительным разрастанием костных тканей, при этом характерными симптомами являются болевые ощущения в диафизе (участок полой кости между головками) пораженной кости.
Боли первоначально напоминают мышечные; с ростом образования болевой синдром усиливается. При этом он нивелируется анальгетиками и затихает при постоянном движении. В состоянии покоя болевые ощущения возвращаются.
В случае, когда опухоль локализуется на костях нижних конечностей, от большой берцовой допяточной, больной непроизвольно будет щадить ногу, вплоть до развития привычной хромоты.
Внешне симптомы заболевания могут не проявляться довольно долго, а при развитой патологии выше области новообразования формируется тонкий и плоский инфильтрат, вызывающий болезненные ощущения.
В случае расположения остеомы в области эпифиза (головка кости) возможно диагностирование скопления жидкости в суставе. Остеома, расположенная на позвонках, способствует формированию сколиоза или признаков сдавливания нервных волокон.
Диагностируется остеоидная остеома методами рентгенографии по наличию на снимках характерной картины. В затруднительных случаях, при малых размерах или «глухой» локализации, для уточнения и подтверждения диагноза применяют компьютерную томографию.
Сиптоматика заболевания
Чаще всего заболевание протекает бессимптомно и выявляется при обследовании по другому поводу. Однако, если в результате роста доброкачественная опухоль травмирует окружающие участки, это может привести к следующим признакам:
- развитие на внутренней стороне костей черепа может сопровождаться головными болями, нарушениями памяти, признаками повышенного внутричерепного давления;
- рост опухоли в районе околоносовых пазух может сопровождаться снижением остроты зрения и признаками различных глазных заболеваний;
- локализация новообразования в районе турецкого седла провоцирует проявление гормональных отклонений;
- остеома, расположенная вблизи нервных корешков на позвонках, при своем росте вызывает болевые синдромы, признаки сдавливания спинного мозга и деформацию позвоночника.
Диагностика заболевания
Для диагностики патологии костной ткани основным методом является рентгенографические исследования, при необходимости уточнения и подтверждения проводят компьютерную томографию.
Лечебные мероприятия при патологии
Достаточно часто остеома кости не требует осуществлять никакое лечение, но если разросшаяся опухоль угнетает окружающие ткани или огранивает подвижность – ее, по медицинским показаниям, удаляют хирургическим путем.
Терапевтическое лечение в случае подобной патологии не применяется, а оперативное вмешательство состоит в удалении новообразования с захватом участка здоровой ткани.
Если удаление остеомы проведено не полностью, доброкачественное образование нарастет повторно, при полном удалении опухоли рецидивов не бывает. Прогрессивным методом удаления является удаление ядра опухоли с использованием радиочастотного излучения при КТ-корректировке.
Определив расположение ядра опухоли, вводят непосредственно в него радиочастотный датчик, который разогревает ткани опухоли до 90°С.
В результате клетки опухоли погибают, а здоровые ткани воздействие не охватывает. Подобные операции проводят в условиях амбулатории, и работоспособность пациента восстанавливается в течение нескольких дней.
(1 votes, average: 5,00
Источник: https://voprekiraku.ru/vidy-diagnostika-i-lechenie-osteomy-kosti.html
Остеома лобной кости: что это, причины, симптомы и лечение опухоли
Скелет, продуцирующий костную ткань, подвержен доброкачественному воздействию патогенных клеток. По этой причине у многих пациентов врачи диагностируют остеому лобной кости. Растет очень медленно, поэтому не воспринимается человеком как что – то опасное, диагностируется в более поздних стадиях развития.
В злокачественную опухоль перерождается крайне редко. Обнаружить опухоль можно на костях черепа и лицевом скелете, плечевых, бедренных костях, а также на концевых фалангах больших пальцев стоп.
Причины образования остеомы лобной кости
Чаще всего остеому лобной части можно обнаружить у подростков и у детей. У взрослых мужчин процент обнаружения выше, чем у женщин. Наиболее частая локализация остеом – кости черепа, трубчатые кости (бедренная и плечевая). Реже остеомы могут располагаться на костях голеней и предплечий.
Самыми распространенными причинами, которые могут повлиять на заболевание, являются:
- Наследственный фактор. Те люди, у кого в роду среди ближайших родственников были заболевания этого типа или болезни ракового происхождения иного типа, наиболее часто подвержены симптоматике остеомы. Генетический фактор является очень серьезным, поэтому люди, знающие о возможной опасности, должны регулярно наблюдаться у специалиста.
- Травмы костных тканей головы. Различные ушибы и якобы не серьезные удары черепной коробки могут перерасти в серьезные заболевания. Нарушения циркуляции крови в связи с переломами влияют на опухолевые процессы, связанные с распространением патогенных клеток по организму. Даже при незначительных ушибах головы необходимо пройти диагностику и сдать анализы на исключение риска заражения.
- Нарушение обменных процессов в организме. При неправильном питании, употреблении сильно жирной и высококалорийной пищи, а также при злоупотреблении алкогольных напитков и курении нарушаются все нормальные процессы в организме.
- Подагра. Наиболее распространенное заболевание, предшествующее развитию болезни.
- Инфекционные заболевания. Например, высок риск развития остеомы лобной части у больных сифилисом. Множество иных серьезных патологий негативным образом сказываются на болезнь.
- Ревматизм. В случае нарушений в работе соединительной ткани страдают все клеточные структуры под нее подходящие. Ревматизм очень часто является спутником и предвестником остеомы.
Как правило, точных причин медики выявить не могут. Выше перечислены самые распространенные, но их перечень не исчерпывающий. Очень важным фактором является реакция иммунитета к сопротивлению заболеванию.
Симптомы и признаки
На начальной стадии зарождения остеомы лобной кости она никак не проявляется в виде соответствующей симптоматики. Часто больной не придает значение выпуклой части лба, предполагая, что это является следствием неудачного падения или удара. Но по мере разрастания опухоли можно обнаружить весьма большую опухлость на лобной области.
Если остеома локализуется на внешней кости, то она выглядит как небольшое уплотнение неподвижного характера с натянутой гладкой кожей. Данное заболевание характеризуется косметическим неудобством и не проявляет болевых симптомов.
Новообразования из твердых тканей головной кости происходят из губчатого вещества, поэтому при пальпации никаких болевых ощущений или дискомфорта больной не ощущает.
А вот если остеома возникает на внутренних стенках лобной части, то больной жалуется на соответствующие характерные симптомы:
- Сначала периодические, а в дальнейшем и постоянные головные боли, переходящие часто в головокружения обмороки.
- Припадки судорожного характера. Связаны они с недостатком кислорода в тканях лобной части и плохой циркуляцией крови в пораженной области и в близлежащих областях.
- Отклонения в памяти. Нарушается функция запоминания событий не только давнего периода, но и ближайшего времени.
- Повышается внутричерепное давление. Человека бросает то в жар, то в озноб.
Если внутреннее образование проросло в область глазницы, то первым делом проявляется глазная симптоматика. Например, глазное яблоко может смещаться в сторону, выпячиваться, становиться менее подвижным. В случаях, когда опухоль закрывает носослезный канал, слезный мешок может воспалиться.
Лечение остеомы лобной кости
Для того чтобы назначить правильное и эффективное лечение, больному проводят диагностические процедуры, позволяющие определить стадию заболевания, степень метастазирования опухоли и многие другие важные моменты, которые необходимо учитывать при подборе того или иного метода терапии.
Обязательно делается МРТ головы и рентген черепа. На снимках фиксируются затемненные области, которые и являются поражение и местом локализации опухоли. Рентгеновское исследование обязательно проводится в двух проекциях. Иногда требуется проведение компьютерной томографии.
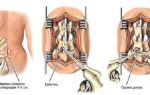
Единственным способом лечения является хирургическое вмешательство в ход болезни. Операция показана при наличии ярко выраженных косметических дефектов либо при компрессии окружающих анатомических структур, вызванной остеомой.
Хирург – онколог проводит подготовку к процедуре и осуществляет проведение и руководство процессом. Оперативное вмешательство необходимо при запоздало стадии остеомы лобной кости, при сильной болевой симптоматике и частых головокружениях. Также операция необходима при метастазировании опухоли в соседние участки здоровых тканей.
При перетекании метастаз в глазную область пациент испытывает чувство распирания в лобной части, постоянные головные боли. В этом случае удалять опухоль необходимо незамедлительно.
Чем меньше опухоль, чем раньше она обнаружится соответствующим специалистом, тем меньше у больного будет послеоперационных осложнений. Удаленный костный участок заменяют титановой пластиной. Косметических недостатков она практически не доставляет. Человек возвращается к привычному образу жизни, у него проходит вся сопутствующая в период болезни симптоматика.
Источник: https://OnkologPro.ru/cancer/osteoma-lobnoj-kosti.html
Глава 11 Опухоли костей
Проблема
опухолей стала государственной и ею
заняты представители всех специальностей
медицины и смежных наук.
В последние
годы разработаны новые методы диагностики
и лечения этой патологии, снизилось
количество инвалидов, улучшились
результаты лечения больных в связи с
разработкой новых сберегательных
операций при опухолях костей.
Современная
пластическая и восстановительная
хирургия позволяет иногда замещать
огромные дефекты костей и суставов,
возникающие после удаления опухолей,
что расширяет возможности ортопеда в
реабилитации этой категории больных.
Опухоли
костей чаще встречаются у мужчин – 1, 3
на 100000 населения. Чем ближе к экватору,
тем чаще встречаются опухоли: в Мозамбике
– 2, 0 у коренного населения и 3,9 – у
европейцев, проживающих в этой стране.
Смертность больных с опухолями костей у мужчин старше 75 лет составляет 10, 2 на
100000 населения, а среди женщин – 5, 7.
Первичные опухоли чаще бывают у лиц
молодого возраста, а миеломы, метастатические
опухоли – у лиц старше 50 лет.
Локализация
злокачестивенных опухолей костей
выглядит следующим образом: 78, 1% — в
длинных трубчатых костях, 12, 4% — придаточных
пазухах носа; 9, 4%-челюстно-лицевой
области.
Доказано,
что проникающая радиация, даже в небольших
дозах способствует развитию злокачественных
опухолей. Это подтверждено резким ростом
опухолей щитовидной железы в нашей
Республике после катастрофы на
Чернобыльской АС.
Для
правильного понимания сущности опухолей
костей, формирования диагноза и выбора
оптимального метода лечения рассмотрим
классификацию опухолей костей М. В.
Волкова. Она проста , легко запоминается
и удобна в работе. Представить ее можно
в следующем виде.
1. Первичные опухоли остеогенного происхождения:
А. Доброкачественные
(остеома, остеоид-остеома, остеобластокластома,
хондрома, хондробластома, фиброма,
доброкачественная хордома и др.)
Б.
Злокачественные
(остеогенная саркома, хондросаркома,
злокачественная остеобластокластома,
злокачественная хордома).
2. Первичные опухоли неостеогенного происхождения:
А.
Доброкачественные
(гемангиома, лимфангиома, липома, фиброма,
нейрома).
Б.
Злокачественные
(опухоль
Юинга. Ретикулосаркома, липосаркома,
фибросаркома).
3. Вторичные опухоли, параоссальные и метастатические
Напомним
некоторые известные положения
патологической анатомии о опухолях.
Доброкачественные опухоли характеризуются
отчетливой границей больного и здорового
участка тканей, медленным ростом,
раздвигая ткани, правильным
расположением;клетки опухоли с небольшой
активностью деления, не дают рецидивов
и метастазов, могут малигнизироваться:
остехондромы, энхондромы, остеобластокластомы
и др.
Злокачественные
опухоли характеризуются инфильтративным
ростом в окружающих тканях, отсутствием
четких границ, полями митозов, резкой
атипией клеток, расстройством
дифференциации и созревания,
метастазированием с летальным исходом.
Особенности диагностики опухолей у детей
Диагностика
опухолей у детей представляет собой
одну из трудных задач современной
ортопедии, рентгенологии и патологической
анатомии. Это связано не только с
разнообразием заболеваний, но и
характерным начальным течением ряда
заболеваний без проявления ясных
симптомов.
Нередко распознают их поздно,
при явно выраженном проявлении болезни.
Болезненный очаг, как правило, залегает
в глубине костной коробки, при этом ребенок в отличие от взрослого не всегда
в состоянии оценить свои ощущения и
сформулировать свои жалобы.
Ранняя
диагностика опухолей затруднена
необычайным сходством отдельных
новообразований. Как клиницист не может
безоговорочно опираться только на свои
клинические данные, так и рентгенолог
не может быть уверенным в наличии
определенного заболевания на основании
описания только рентгенограммы.
Опасным
является путь установления диагноза
опухоли кости только на основании данных
патологоанатома без учета клиники и
рентгенологии.
На
ранних стадиях многие костные заболевания
не имеют специфической симптоматики.
В связи с этим необходимо пользоваться
отдельными, даже незначительными
данными, которые в сумме определяют
«трудно рождающийся диагноз».
К ним
относятся анамнез, первые жалобы,
длительность болезни и сопоставление
соответствия размеров опухоли с давностью
заболевания, результаты внешнего
осмотра, общего состояния больного, его
возраст, пол, локализация новообразования.
Трудности
диагностики костных поражений опухолевым
ростом состоят в том, что первые жалобы
возникают у детей лишь тогда, когда
болезненный очаг либо достигает больших
размеров и сдавливает рядом находящиеся
нервные стволы, либо, выходя за границы
кости до надкостницы, вовлекают ее в
процесс и проявляются болями.
При отдельных
злокачественных новообразованиях боли
появляются раньше, чем очаг выявляется
на обычной рентгенограмме. В этих случаях
необходимо прибегать к современным
методам обследования больного:
компьютерной и ядерномагнитнорезонансной
томографии, которые позволяю выявить
очаг размером около 2мм.
Доброкачественные
опухоли почти всегда безболезненны.
Боли в этих случаях чаще вторичные, за
счет механического давления большой
опухолью рядом расположенных нервных
стволов. Только остеоид-остома (рис.
125) проявляет себя сильным болевым
синдромом, обусловленным увеличенным
внутрикостным давлением в «гнезде
опухоли».
Кроме того, эти боли хорошо
снимаются аспирином, а при злокачественных
новообразованиях болевой синдром
снимается на непродолжительное время
только наркотическими веществами.
Уточняя
анамнез заболевания, выясните, прежде
всего, первые симптомы заболевания.
Дети и родители нередко обращают внимание
на предшествующую травму, хотя установлено,
что травма не имеет никакого отношения
к появлению опухолевого роста.
При
обычном травматическом повреждении
боль, припухлость, нарушение функции
появляются сразу же после травмы, а при опухолях эти клинические симптомы
появляются спустя некоторое время,
иногда даже через несколько месяцев.
Поинтересуйтесь, применялось ли больному
физиотерапевтическое лечение, особенно
тепловые процедуры, и его эффективность.
Больные с опухолями отмечают, что
применение тепла усиливает боли и
увеличивает пораженный сегмент. ФТЛ
при опухолях противопоказано, так как
стимулирует опухолевый рост.
Общее
состояние больного при опухолях костей
не страдает. При доброкачественных
опухолях оно вообще не меняется, исключая
остеоид-остеому. Злокачественные
опухоли, особенно у маленьких детей,
могут начинаться как острый воспалительный
процесс и, например, начало саркомы
Юинга нередко «протекает» под диагнозом
«Остеомиелит» (рис. 124).
Хороший
внешний вид ребенка не исключает наличия
у него злокачественного новообразования,
так как кахексия развивается только в
терминальной стадии процесса. Дети
просто не доживают до ракового истощения,
а умирают значительно раньше.
Внешний
вид органа, пораженного костной опухолью,
припухлостью, которая пальпаторно
отличается плотной консистенцией.
Призлокачественных
опухолях боль предшествует припухлости
и появление припухлости при злокачественных
опухолях – поздний симптом.
Только при
остеобластокластомах со значительным
истончением кортикального слоя в месте
опухоли при пальпации можно ощутить
костный хруст (крепитацию), появляющийся
из-за повреждения тонкого кортикального
слоя при пальпации.
Метастатические
опухоли никогда не пальпируются, а
остеолитические формы чаще всего
проявляются патологическим переломом.
В
области определяющейся деформации, над
доброкачественной опухолью кожные
покровы не изменяются. При злокачественных
– кожа бледная, истонченная, с
просвечивающимися венозными сосудами
(«мраморная кожа»), тяжело смещается
над опухолью и не берется в складку. При
распадающихся опухолях возможно их
изязвление (рис. 124).
Локализация
опухоли очень характерна. Некоторые
опухоли имеют свою излюбленную
локализацию, что может быть одним из
диагностических симптомов. Так, хондромы
локализуются в мелких костях кисти
(рис.
127), гигантома (ОБК) у детей – в
проксимальном метадиафизе плеча (рис.
128), а у взрослых – в проксимальном
метаэпифизе большеберцовой кости.
Остеогенная саркома локализуется в
дистальном метафизе бедра (рис.
129), не
нарушая зону роста и распространяется
в диафиз. Саркома Юинга чаще поражает
диафиз голени и предплечье.
Лабораторные
данные. Общий
анализ крови выполняется всем больным.
При доброкачественных опухолях в нем
изменений не выявляется. Практически,
только у больных с саркомой Юинга в
общем анализе крови определяются
изменения по типу воспалительного
синдрома: высокая СОЭ, нейтрофильный
лейкоцитоз со сдвигом формулы влево.
Биохимические
исследования.
Биохимические исследования в настоящее
время играют огромную роль в определении
характера и стадии патологического
процесса в кости. Значительное увеличение
белка сыворотки крови выявляется при
миеломной болезни. Наряду с этим в моче
появляются тельца Бенс-Джойса, которые
в норме отсутствуют.
При
не распадающихся злокачественных
опухолях происходит снижение общего
белка сыворотки крови за счет снижения
альбуминов при некотором увеличении
уровня глобулинов. При явлениях
дегидратации и некроза опухолей может
наблюдаться снижение общего белка крови
со значительным снижением содержания
глобулинов.
У
взрослых больных определение количества
сиаловых кислот в сыворотке крови при
опухолях костей дает еще один тест для
установления диагноза. Установлено,
что при доброкачественных, медленно
растущих опухолях уровень сиаловых
кислот не изменяется и соответствует
норме (155 ед.).
При остеобластокластоме
(ОБК) сиаловые кислоты достигают 231 ед.,
а при злокачественных опухолях – 248 ед.
После удаления злокачественной опухоли
уровень сиаловых кислот нормализуется
к концу 2-й недели послеоперационного
периода.
Медленное снижение уровня
сиаловых кислот после операции может
свидетельствовать о нерадикально
проведенном оперативном вмешательстве
или о наличии метастазов.
Уровень
сиаловых кислот при злокачественных
опухолях у детей резко повышен. Об этом
свидетельствует показатель дифениламиновой
реакции (ДФА). При остеогенной саркоме
он равен 221 ед., при хондросаркоме – 224
ед., а при доброкачественных опухолях
– 170-180 ед., то есть, соответствует норме.
Немаловажную
роль в дифференциальной диагностике
опухолей и остеомиелита имеет определение
протеолитических ферментов, уровень
которых повышается при злокачественных
опухолях и при появлении метастазов.
Некоторую
помощь в диагностике опухолей костей
может оказать определение активности
щелочной фосфатазы сыворотки крови.
Этот фермент, необходимый для расщепления
органических фосфатных соединений с
образованием фосфорной кислоты, которая
откладывается в костях в виде фосфата
кальция.
Уровень фосфатазы увеличивается
при недостатке кальция и фосфора в
организме (рахит, гиперпаратиреоз).
Уровень фосфатазы повышается при
образовании костной мозоли после
переломов и после патологических
переломов, патологическом костеобразовании,
которым является остеогенная саркома.
При этом, повышение уровня щелочной
фосфатазы не абсолютный симптом, однако,
в комплексе с другими изменениями может
помочь в установлении диагноза.
Рентгенологическая
диагностика
костных заболеваний вообще, и опухолей,
в частности, представляет большие
трудности, особенно у детей, из-за обилия
сходных по рентгенологической картине
заболеваний скелета, наблюдающихся в
период роста. Рентгенологическому
исследованию принадлежит ведущая, хотя
и в ряде случаев и не окончательная роль
в диагностике костных поражений.
При
изучении полученной рентгенограммы
следует обратить внимание на следующие
признаки:
- установить распространенность очага в пределах одной кости и отношение его к зоне роста;
- локализацию (рис. 130) очага (центральное или периферическое расположение);
- направление роста образования;
- структура опухолевой ткани (рис. 131) и окружающий фон кости (склероз, пороз).
Для
решения этих вопросов необходима
хорошего качества структурная
рентгенограмма.
Основной
вопрос, на который должен ответить
ортопед: добро или злокачественная
опухоль в данном конкретном случае.
На
этот вопрос можно ответить довольно
просто: если в процесс вовлечена
надкостница, то это опухоль злокачественная;
если же периостальных напластований
нет – доброкачественная. Для злокачественных
новообразований кости характерны
три вида периостальных реакций (рис.
132):
- козырьковый периостит;
- спикулезный (игольчатый);
- луковичный.
Границы
очага поражения.
Доброкачественные
опухоли характеризуются четкими
границами, а злокачественные – размытыми
контурами как внутри кости, так и в
соседстве с мягкими тканями. Дают
прерывистые периостальные напластования
и плотные включения за пределами кости.
Характер границ довольно типичен для
отдельных доброкачественных образований.
Так, у остеомы нет четких границ с
кортикальным слоем кости (рис. 133).
Сливаясь с ним, она располагается
экзостально.
ОБК в случаях пассивно
кистозной формы окружена со всех сторон
зоной остеосклероза в виде полоски, а
при активно-кистозной форме и литической
– не имеет четких границ (рис. 134). Вместе
перехода здоровой кости в опухоль видны
новые мелкие ячейки.
Структура
очага поражения при доброкачественных
опухолях однородна, несмотря на возможные
включения.
При
первично-злокачественных опухолях уже
в начале заболевания отмечается
нечеткость границ, и неоднородность
структуры из-за деструкции кости. Так,
при остеогенной саркоме выражен пятнистый
остеопороз с островками склероза (рис.
129). Такая неоднородность фона опухоли
– один из ранних рентгенологических
признаков этого новообразования.
Более
полную информацию по структуре очага,
даже при небольших размерах новообразования
(до 2мм.), дают современные методы
дополнительного обследования больного:
томография (рис. 135), компьютерная
томография, ядерно-магнитный резонанс,
радиоизотопная диагностика.
Морфологические
исследования.
Если клинические и рентгенологические данные недостаточно определены, то
решающим при решении вопроса о характере
опухоли является патологоанатомическое
исследование, биопсия. Последняя может
быть пункционной и открытой, предварительной
и срочной (во время операции).
Не всегда
этот метод исследования в полной мере
помогает установить истину, тем более
что пункционная биопсия способствует
быстрому метастазированию, т.к. нарушается
околоопухолевый барьер. Наиболее
целесообразно проводить открытую
срочную биопсию в присутствии морфолога.
При этом обращают внимание на внешний
вид опухоли («рыбье мясо» при саркоме;
«вишневая косточка» при остеоид-остеоме
и т. д.).
Таким
образом, установить диагноз новообразования
костей, особенно в детском возрасте,
весьма трудная задача. Для этого
необходимо полноценное комплексное
обследование больного.
Лечения
опухолей.
Ведущая роль в лечении больных с опухолями
костей принадлежит хирургическому
вмешательству. Резекция опухоли в
пределах здоровых тканей при
доброкачественных опухолях – основной
способ оперативного лечения.
Если при этом значительно страдает функция
сустава (при удалении одной из суставных
поверхностей) или ослабление прочности
диафиза кости после удаления опухоли
– применяют костнопластические операции.
При злокачественных новообразованиях
костей также применяют оперативный
метод, но при этом делают более радикальные
операции – ампутации и экзартикуляции,
хотя это вмешательство может продлить
жизнь больного всего лишь на несколько
месяцев.
Лучевая терапия применяется
ограничено, так как на основную массу
злокачественных опухолей такое лечение
эффекта не оказывает. Только при опухоли
Юинга в результате лучевого воздействия
можно достичь длительной ремиссии и
удлинить срок жизни больного даже на
несколько лет.
Химиотерапия
достаточного распространения при
опухолях костей пока не получила.
Рассмотрим
некоторые наиболее часто встречающиеся
в клинической практике опухоли костей.
Источник: https://studfile.net/preview/1213691/page:26/