Главная-Дерматология-Абсцесс
Эпидуральный абсцесс – это гнойный воспалительный процесс в спинномозговом пространстве, ограниченный плотными стенками от окружающих структур. Заболевание резко ограничивает движения, надолго приковывая человека к постели. Высокая опасность летального исхода.
Что такое и причины развития
Спинальный абсцесс эпидурального пространства представляет собой воспаление с очаговым скоплением гноя.
Локализуется между твердой оболочкой спинного мозга и стенкой позвоночного столба, где находится рыхлая клетчатка, множество венозных сосудов. Это повышает риск распространения бактериальной флоры в другие отделы.
Обычно спинальный эпидуральный абсцесс локализуется в среднегрудном отделе, реже обнаруживают очаги в поясничной области. Появляется преимущественно в пожилом возрасте. Поражение шейного отдела нехарактерно, отмечается на фоне выраженного иммунодефицита.
Размеры нарыва зависят от распространенности гноя, большие участки не поражаются, чаще один отдел.
Классификация форм болезни:
- острая стадия – симптомы развития эпидурального абсцесса возникают внезапно, длятся 14-16 дней;
- хроническая форма – длится более 30 дней, характеризуется разрастаниями грануляционной ткани вокруг гнойного инфильтрата.
Код диагноза по МКБ-10 – G06.2.
Основная причина патологии – попадание инфекции в субдуральное, затем в эпидуральное пространство. Возбудители — стафилококковая группа, стрептококки, анаэробные микроорганизмы, грибки.
Факторы, влияющие на возможность развития абсцесса:
- остеомиелит позвоночника;
- спондилит с некротическими изменениями;
- воспалительные явления межпозвоночных дисков хронического генеза с протрузией, сочетание со спондилитом повышает риск образования эпидурального типа абсцесса в случае присоединения вторичной гематогенной инфекции;
- туберкулез костной ткани;
- фурункулы на коже спины, независимо от глубины расположения гнойного стержня;
- хроническая нелеченная урогенитальная инфекция;
- эмпиема плевры легкого, пневмония;
- гнойные процессы зубного ряда, перидонтит могут провоцировать эпидуральное нагноение;
- ретроперитонеальный абсцесс;
- гнойники поясничных мышц провоцируют нагноение костной ткани хребтов при образовании свищевых ходов;
- нагноение средостенной кисты;
- паранефральный или паравертебральный абсцесс;
- постоперационные осложнения, проникающие ранения спины, особенно при вклинивании осколков, инородных тел;
- иногда этиология гнойника связана с нарушением правил асептики после эпидуральной анестезии, люмбальных пункций;
- иммунодефицитные состояния на фоне основного заболевания: сахарный диабет, ВИЧ-инфекция, инъекции наркотических веществ, алкоголизм, ХПН, онкологические патология, химиотерапия.
Абсцесс в эпидуральном пространстве возникает у одного человека из 15-20 тысяч. Болезнь приводит к тяжелым последствиям, высок риск инвалидизации, сепсиса, летального исхода.
Симптомы патологии и методы диагностики
Симптомы абсцесса в эпидуральной области:
- разлитая боль пораженном отделе спины, интенсивность ощущений не меняется в течение дня и ночи;
- гипертермия, температура поднимается до 39-40 градусов;
- резкая слабость, вплоть до потери сознания;
- отек с локализацией в пораженном абсцессом в эпидуральном отделе при сильном воспалении;
- локальная ригидность мускулатуры позвоночника;
- при перкуссии отмечается боль на остистых отростках;
- прогресс эпидурального заболевания проявляется неврологическими симптомами — корешковым синдромом со снижением сухожильных рефлексов;
- парезы, парестезии, параличи на уровне очага нагноения;
- нарушения проводниковой чувствительности ниже уровня поражения;
- сбои в работе тазовых органов – недержание мочи, запоры сменяются диареей.
Для точного диагноза и назначения схемы лечения эпидурального абсцесса проводят комплексное обследование:
- осмотр врача – невролога, нейрохирурга, хирурга-ортопеда;
- анализ крови – лейкоцитоз, повышенный показатель СОЭ диагностируется на остром этапе развития патологии;
- анализ мочи – мутный цвет, лейкоцитурия, бактериурия при нефрогенном генезе;
- при бактериальном посеве крови можно получить данные о возбудителе абсцесса эпидурального вида;
- рентгенографическое исследование позвоночника в прямой и боковой проекции позволяет дифференцировать болезнь с другими патологиями;
- люмбальная пункция, еслим очаг расположен выше нижегрудных сегментов — опасность прокола иглой ниже может вызвать бактериальный менингит. Из-за высокого риска способ по возможности не используют, заменяя его субокципитальной пункцией под контролем рентгена, миелографии;
- миелография с контрастом определяет точные очаги остановки циркулирующей спинномозговой жидкости;
- компьютерная томография для определения плотности кости в очаге эпидурального поражения;
- МРТ позвоночника – безопасная, информативная, достоверная и точная визуализация абсцесса с уточнением размера, формы, толщины стенок гнойника, плотности, наличия расщеплений в костных структурах.
По результатам обследования и сопоставления их с клиникой патологии лечащий врач определяет дальнейшие действия, дает рекомендации относительно оперативного вмешательства.
Насколько опасен гной находящийся в позвоночнике
Абсцесс, образовавшийся в эпидуральной области в позвоночном столбе грозит серьезными последствиями.
Опасные осложнения нарыва:
- сепсис – заражение крови с высоким риском летального исхода;
- болевой синдром постоянного характера;
- из-за процессов в эпидуральной полости обездвиживание рук, ног или полный паралич;
- гной может распространиться нисходяще, вызывая нарушения нервной регуляции с провокацией отсутствия рефлексов выделительной системы, реакций на позывы;
- риск развития ТЭЛА;
- гной в позвоночнике вызывает расплавление костной, мышечной тканей, грозит развитием контрактур, резкого ограничения движений в пораженном участке даже после излечения по причине замещения рубцовой тканью;
- восходящее распространение бактериальной инфекции грозит поражением головного мозга с тяжелыми последствиями для здоровья, жизни.
Диагностика и вовремя начатое лечение помогают предотвратить последствия абсцесса в эпидуральной области.
Особенности лечения
Лечение спинального эпидурального гнойника комплексное:
- срочная операция по иссечению нарыва;
- обширная антибактериальная терапия;
- реабилитация под присмотром врача.
В реабилитационный период после абсцесса важно придерживаться правильного питания, чтобы стимулировать восстановление организма, запуск работы иммунной системы, разгрузку ЖКТ.
Консервативные методы
Эмпирическое назначение препаратов из аптеки начинается до получения результатов бактериального посева на определение возбудителя и чувствительности к антибиотикам.
Нуждаетесь в совете опытного врача?
Получите консультацию врача в онлайн-режиме. Задайте свой вопрос прямо сейчас.
Задать бесплатный вопрос
Из-за необходимости экстренного хирургического вмешательства пациентам с эпидуральным расположением абсцесса назначают антибактериальные медикаменты широкого спектра парентерально:
- цефалоспорины;
- защищенные пенициллины;
- аминогликозиды;
- фторхинолоны.
Обычно при абсцессе применяют сочетание нескольких антибиотиков, после операции и восстановления организма переходят на пероральные формы лекарств. Антибиотикотерапия длится на протяжении минимум 2-3 месяцев во избежание рецидива, для профилактики внутрибольничной инфекции, защиты период восстановления иммунной системы.
В качестве вспомогательной терапии эпидуральной зоны применяют:
- противовоспалительные, обезболивающие средства – Дексаметазон, Кетолонг;
- миорелаксанты – Мидокалм;
- физиотерапию для восстановления опорно-двигательных функций – лечебный массаж, ЛФК.
Консервативная терапия применяется в комплексе с оперативным вмешательством. Невозможно устранить абсцесс медикаментами из аптеки.
Операция
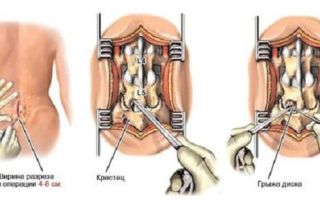
В ходе оперативного вмешательства для устранения абсцесса в эпидуральном пространстве проводят такие манипуляции:
- обработка операционного поля антисептиками;
- декомпрессия спинномозгового канала методом ламинэктомии с удалением капсулы гнойника, части пораженного позвонка;
- хирург иссекает отмершие участки эпидуральных тканей, гнойных грануляций с протезированием костных структур;
- дренирование субдурального пространства.
В завершение позвоночник фиксируется, пациента переводят в палату интенсивной терапии.
Диета при патологии
- В постоперационном периоде после эпидурального вида абсцесса стоит соблюдать щадящую диету.
- В рационе должны присутствовать протертые каши, овощи на пару, нежирные сорта рыб, отварное мясо кролика, индюшки, курицы.
- Важно соблюдать питьевой режим, но при внутривенных инфузиях количество воды стоит согласовать с врачом во избежание развития отеков, учитывая постельный режим после операции.
Когда можно садиться после операции и прогноз заболевания
После операции по удалению абсцесса эпидурального пространства садиться можно не ранее, чем через 2 месяца. Первое время можно сидеть 10-15 минут, постепенно увеличивая периоды. Запрещается сразу вставать на ноги и пытаться ходить, даже при помощи посторонних.
Режим устанавливает врач, необходимо строго следовать рекомендациям во избежание смещений в позвоночнике, развития осложнений.
Летальный исход наступает у 20-25% заболевших. Из-за распространения абсцесса эпидуральной области спины в пожилом возрасте статистика полностью восстановившихся людей неутешительна. 15-20% выздоравливают, у 50-60% остаются нарушения двигательной функции.
Статья прошла проверку редакцией сайта
Ссылка на основную публикацию
Не нашли подходящий совет?
Задайте вопрос врачу или смотрите все вопросы…
Рейтинг статьи:
Загрузка…
Источник: https://VashaDerma.ru/dermatologiya/abstsess/epiduralnyj
Эпидурит: симптоматика, причины, диагностика и лечение
Эпидурит – воспаление в области рыхлой соединительной ткани, которая расположена между оболочкой спинного мозга и позвонками.
Чаще всего встречается гнойный эпидурит, который возникает при наличии гнойных процессов в эпидуральном пространстве.
При отсутствии своевременного лечения воспаление доходит до головного мозга, поэтому по международной классификации болезни МКБ код у эпидурита, как и у менингита – G00 (бактериальный) и G03 (другие причины).
При острой форме течения эпидурит доставляет большие страдания. Если эффективное лечение заболевания не проведено вовремя, то заболевание приобретает хронический характер. В данном случае симптоматика смазана, поэтому больной обращается к врачу только при возникновении осложнений, с которыми справиться достаточно сложно даже опытному специалисту.
Симптоматика заболевания
При острой форме эпидурита наблюдается скопление гноя в области эпидурального пространства. В нем практически во всех случаях имеются прожилки крови. На начальных стадиях прогрессирования возникают острые боли в спине, локализующиеся в районе сдавливания нервных окончаний.
У больного наблюдаются скачки температуры тела, головные боли и возникают менингеальные симптомы эпидурита:
- Ригидность мышц затылка. Нарушение двигательных возможностей шеи на фоне поражения мышечных структур.
- Синдром Кернинга. Присутствуют резкие боли при согнутых нижних конечностях в районе тазобедренного сустава и колен.
- Симптом Брудзинского. При пассивных наклонах головы и давлении на лобковое сочленение возникает непроизвольное подтягивание ног к области живота.
- Фоно- и фотофобия – непереносимость громких звуков и яркого света.
Дискомфорт и болевые ощущения усиливаются при совершении двигательной активности и при глубоком дыхании. Увеличение дискомфорта наблюдается при кашле, чихании и при совершении акта дефекации. Это связано с увеличением напряжения мышечных структур и давлением на оболочки мозга. У больного возникает нарушение тактильной, болевой и мышечной чувствительности.
Интенсивность симптоматики заболевания выражается в зависимости от степени прогрессирования воспаления в организме человека: уровня распространения в окружающих тканях. Возможно появление слабости в конечностях. Возникают дисфункции со стороны функционирования органов малого таза. У больного могут появиться такие нарушения, как недержание мочи и каловых масс.
Классификация
Перед тем, как назначать медикаментозную терапию врачи осуществляют диагностику заболевания с целью определения степени прогрессирования и вида заболевания.
Вас может заинтересовать: Миозит: симптомы и лечение
Основные виды эпидурита, которые используются при диагностике в медицинской практике:
- Ограниченный эпидурит. Очаг воспаления локализуется только в области защемления, которое находится в сегменте с грыжевым выпячиванием и не распространяется за его пределы.
- Неограниченный эпидурит. Область локализации воспаления располагается в сегментах нисходящего и восходящего типа.
- Односторонний. Очаг воспаления наблюдается только с той стороны, с которой находится область локализации инфекционного поражения.
- Двусторонний. Воспалительный процесс поражает мягкие ткани как с одной, так и с другой стороны.
Отдельно следует выделить рубцово-спаечный эпидурит, который возникает после проведения нейрохирургических вмешательств. Данный процесс является биологическим и закономерным и возникает после оперативного вмешательства, порезов, травм. Выраженность подобных изменений в организме может быть очень значимой.
Другое название рубцово-спаечного эпидурита – перидуральный или эпидуральный фиброз.
Данная форма заболевания обусловлена вторичными компрессионными изменениями со стороны нервных корешков, освобожденных после удаления межпозвоночной грыжи.
Такие же изменения, как при рубцово-спаечном эпидурите могут возникнуть после операции на периферических нервах, которые проводятся в основном после травмирования с целью высвобождения сдавленных структур.
Причины развития
Другое название эпидурита – спинальный абсцесс, перепахименгит или пахименингит. Воспаление прогрессирует достаточно быстро, сначала поражая область спинного мозга, а потом переходя и на головной. Если болезнь вовремя не лечить, то она доходит до тяжелой формы. При этом больной человек утрачивает способность к нормальной жизни. Также существуют большие риски развития летального исхода.
Воспаление эпидурального пространства представляет собой не первичный процесс, а следствие развития иных болезней. Среди основных причин следует выделить кариес, грыжи позвоночного столба и гнойные очаги различной области локализации. Попадание инфекции в эпидуральное пространство часто случается во время проведения пункции.
Существует несколько форм заболевания:
- Гнойный эпидурит. Появляется в области локализации инфекционных очагов в организме (абсцесс легкого, паравертебральный абсцесс, остеомиелит). Иногда воспалительный процесс вызван сепсисом, пиелитом, гнойным тонзиллитом и фурункулезом. У женщин эпидурит может возникать как последствие перенесенного аборта. При гнойной форме поражается нижняя часть грудного отдела. При данной форме заболевания повреждается 3-4 позвонка. Воспалительный процесс не перекидывается на спинной мозг и мягкие ткани из-за того, что абсцесс не проникает через твердое вещество спинного мозга.
- Негнойный эпидурит имеет скрытую клиническую картину. В этом случае идет речь о развитии неврологических нарушений. Воспалительные процессы вялотекущие. Они приводят к появлению очагов области эпидуральной клетчатки и нарушению целостности оболочки спинного мозга. Это приводит к развитию ишемических нарушений в области спинного мозга. Болезнь может развиться и прогрессировать даже на фоне незначительных травм позвоночного столба. Практически во всех случаях областью локализации является поясничный и грудной отдел.
Вас может заинтересовать: Ретролистез
Патогенные микроорганизмы проникают в область эпидурального пространства из очагов поражения по капиллярам и кровеносным сосудам. Именно поэтому стремительное распространение воспаления неизбежно.
Постановка диагноза
Поставить диагноз может только опытный специалист, после проведения комплексного обследования. При наличии соответствующей симптоматики врач назначает целый ряд лабораторных и инструментальных исследований:
- КТ, МРТ и рентгенограмма.
- Пункция спинномозговой жидкости.
- Ликвородинамические пробы и миелография.
- Общий анализ мочи и крови.
В обязательном порядке проводится общий осмотр пациента и осуществляется сбор анамнеза заболевания. Только после того, как будут получены результаты проведенной диагностики и установлены причины заболевания, пациенту назначают лечение.
Лечебные меры
Для устранения воспаления в пространстве спинного мозга в большинстве случаев проводится операция. После хирургического вмешательства врач прописывает медикаментозное лечение.
Терапия эпидурита по рекомендациям ведущих специалистов, осуществляется с помощью следующих методик:
- Ламинэктомия (дренаж гнойной полости).
- Удаление межпозвоночной грыжи.
Медикаментозная терапия включает в себя использование таких антибактериальных препаратов, как: «Ампициллин», «Бензин-пенициллин». В обязательном порядке, при всех воспалениях, назначаются противовоспалительные глюкокортикоидные препараты и вазоактивные средства. Для закрепления полученного результата больному прописывают дегидратационные лекарства.
Прогноз заболевания
Эпидурит представляет собой серьезную проблему со здоровьем, которая может стать причиной летального исхода. Если принять лечебные меры в самом начале прогрессирования воспаления, то возможно быстрое частичное или полное выздоровление. Осложнения в данном случае возникают крайне редко.
Что такое эпидурит позвоночника? Это серьезная болезнь, которая затрагивает важные для жизнеобеспечения системы человеческого организма.
Если вовремя не принять меры, то существуют огромные риски поражения головного мозга. Достаточно часто это чревато такими осложнениям, как вторичный миелит, арахноидит и менингит.
Лечение следует начинать как можно раньше и под контролем квалифицированного специалиста.
Источник: https://SoSpiny.ru/bolezni/epidurit.html
Симптомы и лечение абсцессов
Абсцесс — это заполненная гноем полость в тканях, то есть своего рода гигантский гнойный прыщ, похожий на фурункул. Вокруг этого гнойника тело строит капсулу, которая должна предотвратить дальнейшее распространение воспаления. Аптечными мазями на ранних стадиях абсцесса помочь себе можно, однако при выраженном абсцессе они совершенно неэффективны.
Что такое абсцесс?
Абсцесс (лат. abscessus — нарыв) — это полость, заполненная гноем, как правило, в результате воспаления кожи или органа.
Абсцесс представляет собой заполненную гноем полость в ткани.
Абсцесс может возникнуть в любом месте (подкожной клетчатке, мышцах, костях, в органах или между ними), например, частые места локализации абсцессов:
- мягкие ткани головы (затылок, подбородок);
- во рту, горле (паратонзиллярный абсцесс);
- в интимной области (промежности);
- в легких (как следствие туберкулеза легких);
- на ягодице (попе);
- в подмышечной впадине;
- в мозгу (абсцесс головного мозга).
Чаще всего гнойник возникает непосредственно под кожей, вступая сначала в контакт с патогенами (вирусами, бактериями, грибками и проч.). Часто абсцесс образуется также в местах подверженных постоянному трению, например, на внутренней стороне бедер.
Абсцесс прямой кишки
Абсцесс прямой кишки, также известный как анальный абсцесс, представляет собой скопление гноя в области заднего прохода (анального отверстия). Чаще абсцесс в этой области возникает в возрасте от 20 до 40 лет, особенно у мужчин.
Причиной анального абсцесса, как правило, является воспаление мелких желез в анальном канале, так называемые проктодиальные железы. Причиной является раздражения слизистой оболочки анального канала частыми походами в туалет или очень жесткой туалетной бумагой, вследствие, бактерии легко проникают через раздраженные участки в организм и вызывают инфекцию проктодиальных желез.
Воспалительный отек засоряет протоки желез, поэтому гной не может стекать. Если давление в проктодиальных железах становиться слишком большим, гной может распространяться в окружающие ткани и вызвать болезненный абсцесс на ягодицах.
Причины
В большинстве случаев абсцессы возникает вследствие бактерий, которые проникают в организм через крошечные повреждения на коже и вызывают воспалений процесс.
Ответственные за абсцесс бактерии, как правило, являются:
- Стафилококки (особенно золотистый стафилококк);
- Стрептококки;
- Кишечная палочка.
Как только патогены вторгаются в организм, их встречают лейкоциты (белые кровяные клетки, стражи иммунной системы). Во время защитной реакции образуется гной, состоящий из мертвой ткани, бактерий и лейкоцитов. Затем тело строит вокруг мешка-гноя капсулу соединительной ткани, чтобы предотвратить дальнейшее распространение абсцесса.
Профилактика и лечение пролежней
Патогены вторгаются в организм:
- через различные ссадины на колене;
- через различные бытовые порезы (например при бритье);
- при бактериальном воспаление зубов (например, при кариесе).
При анальном абсцессе причиной попадания инфекции является раздраженная слизистая оболочка в области анального канала — например, из-за частых походов в туалет или очень жесткой туалетной бумаги.
У женщин, в период лактации также может воспалится молочная железа. Это так называемый пуэрперальный мастит, он как правило безвредный и при соответствующем лечении быстро исчезает. Однако, если воспаление молочной железы продолжает прогрессировать, в самом неблагоприятном случае может образоваться абсцесс груди.
Хорошая новость: болезненный гнойник редко возникает вследствие мелких травм и трещинок. В основном абсцессы возникают только тогда, когда бактерии проникают в организм через серьезные раны и порезы и, кроме того, только тогда, когда бактериям создаются все благоприятные условия.
Факторами, способствующими развитию абсцесса, являются:
- сахарный диабет;
- хронические воспалительные заболевания кишечника (например, язвенный колит и болезнь Крона);
- заболевания, поражающие кожу (псориаз или атопический дерматит);
- необработанные или плохо обработанные раны;
- плотно прилегающая и натирающая одежда;
Если абсцесс рецидивирует, в редких случаях может возникнуть врожденный или приобретенный иммунодефицит. Чаще всего причиной является постоянное ношение плотной прилегающей одежды и отсутствия личной гигиены — особенно при рецидивирующих абсцессах в области гениталий.
Абсцесс может возникнуть и после уколов. Так называемый постинъекционный абсцесс (одно из осложнений уколов, прививок, постановки капельниц, при котором в мягких подкожных тканях происходит нагноение), при несоблюдение правил асептики.
Из-за высоких правил гигиены в медицинских учреждениях и врачебных кабинетах эти абсцессы сегодня практически не встречаются. Данный вид нагноения часто возникают у наркоманов или у спортсменов, которые самостоятельно делают инъекции.
Бактерии не всегда являются причиной абсцесса. Хронические воспалительные заболевания, такие как болезнь Крона или туберкулез, также могут привести к абсцессам. Из этих так называемых «холодных абсцессов» в основном затрагиваются внутренние органы. В отличие от абсцессов, вызванных непосредственно бактериями, «холодные абсцессы» едва ли содержат гной.
Симптомы
Первым признаком поверхностного абсцесса является неопределенное чувство давления и боли под кожей. В дальнейшем, симптомы увеличиваются, и появляются классические признаки воспаления (боль, покраснение кожи, озноб и повышенная температуры тела).
Немеют руки по ночам причина и что делать, как лечить
Типичные симптомы поражения мягких участков ткани:
- покраснение,
- опухоль, отек (см. фото).
Иногда начальная стадия гнойника может иметь бело-желтоватый цвет, похожей на большой прыщ. Однако, отличительной чертой является гораздо более сильный красноватый окрас, чем у обычных прыщей. Отек и гнойные пустулы также выглядят значительно больше.
Абсцесс также может находиться под кожей. О нагноение можно только предполагать.
В результате воспалений под кожей гнойники, как правило, крайне болезненны – особенно при движениях или прикосновениях. При абсцессе на ягодице, пострадавшим будет очень больно садится. Иногда боль бывает пульсирующей.
В случае распространения возбудителя по лимфатическим узлам, возникает так называемый нокардиоз кожно-лимфатический (воспаление лимфатических сосудов).
Тем не менее, подкожные абсцессы не всегда связаны с болью – в некоторых случаях лихорадка является единственным заметным симптомом.
Диагностика
Если абсцесс находится непосредственно под кожей, длительной диагностики не требуется. Поверхностные абсцессы врач выявляет по типичным признакам воспаления. При поверхностном гнойнике диагностика нужна, чтобы выявить возбудитель воспаления – и, следовательно, абсцесс, для этого проводят исследование гнойного мазка.
Глубокие абсцессы не могут быть распознаны или выявлены при наружном обследовании. Например, если абсцесс образовался в почках или в легких, врач сможет распознать и дифференцировать ее от других заболеваний только с помощью методов визуализационной диагностики. К ним относятся:
- ультразвуковое исследование (УЗИ);
- магнитно-резонансная томография (МРТ);
- компьютерная томография (КТ).
В дополнение к визуализационной диагностики абсцесса берут общий анализы крови. Врач исследует кровь на наличие признаков воспаления и антител ответственных за воспаление.
Увеличение количества лейкоцитов и повышение эозинофилов, увеличение концентрации С-реактивного белка в крови являются дополнительными признаками абсцесса.
Абсцесс, эмпиема, фурункул, карбункул, киста: в чем отличия?
- Абсцесс — представляет собой скопление гноя в органах или тканях, образованных в результате воспалительного процесса. Абсцессы, в отличие от фурункулов, могут возникать у человека в любом месте тела и органа.
- Эмпиема — значительное скопление гноя внутри полого органа, например, в желчном пузыре или печени при воспалении желчного пузыря.
- Фурункул (чирей) — острое гнойно-некротическое воспаление волосяного фолликула. Следовательно, чирей может появляться только на волосатых участках тела, обычно на лице, шее, подмышках и в интимных местах.
- Карбункул — возникает вследствие слияния нескольких фурункулов в большой гнойник.
- Киста — является преимущественно доброкачественной инкапсулированной полостью в органе или ткани, которая может быть заполнена различными веществами, преимущественно, слизистым и водянистым содержимым.
Шум в ушах и голове: причины, способы лечения, препараты
Лечение
Единственным эффективным методом лечения является удаление гнойника. По этой причине врачи полагаются на хирургическое лечение, причем слово «операция» при поверхностных абсцессах звучит уж слишком дико — хирургу достаточно сделать небольшой разрез, чтобы открыть абсцесс, высосать гной и удалить частички воспаленной ткани.
- Например, если гной находится под кожей, врач сначала локально обезболивает пораженный участок.
- Затем делается небольшой срез участка, где наиболее сильно выступает гнойник.
- Затем, выкачивают гной, удаляется воспаленная ткань и промывается рана.
- Чтобы оставшиеся возбудители не спровоцировали рецидив заболевания, рану не зашивают.
- После лечения необходимо регулярно чистить и менять повязки.
Очень важно: не пытайтесь вырезать или проколоть абсцесс самостоятельно! Если вы слишком сильно надавите на абсцесс, патогены попадут в кровоток и воспаление распространяется. В очень редких случаях такое «врачевание» может привести к опасному для жизни осложнению, как заражение крови (сепсис).
Домашние средства, антибиотики (Цефалексин, Амоксициллин) или мази (Илон К, Тридерм) могут помочь в лучшем случае на ранних стадиях и при очень маленьких гнойниках. Причина: абсцессы инкапсулируются (создают защитную оболочку). В результате активные ингредиенты мазей и прочих средств не проникают в полость абсцесса и не могут бороться с патогеном.
Никогда самостоятельно не прокалывайте гнойник. Лечением должны заниматься только квалифицированные мед специалисты. В противном случае патогены попадут в кровоток, воспаление распространиться по всему организму.
Прогноз и профилактика абсцесса
Каким будет прогноз абсцесса, прежде всего зависит от:
- размеров гнойника,
- местоположение;
- лечения.
При неправильном лечении абсцесса существует риск того, что в ране останутся патогены, и абсцесс рецидивирует. Поэтому, чтобы избежать осложнений, не пытайтесь вскрыть абсцесс самостоятельно.
При своевременном лечении врачом прогноз благоприятный, абсцессы заживают без проблем. В зависимости от размера полости абсцесса для полного выздоровления может потребоваться несколько недель.
Важно ежедневно чистить открытую рану и менять повязку. После хирургического удаления анального абсцесса сидячие ванны могут ускорить процесс заживления — особенно следует уделять больше внимания гигиене после акта дефекации.
Источник: https://tvojajbolit.ru/terapevtologiya/simptomyi-i-lechenie-abstsessov/
Эпидуральный абсцесс
Эпидуральным абсцессом называется воспалительный процесс инфекционной природы, который стремительно прогрессирует между наружным листком твердой оболочки головного мозга и костями черепа, при этом сопровождаться остеомиелитом. Заболевание при отсутствии своевременных лечебных мер может закончиться летальным исходом, так что промедление в данном вопросе опасно.
Изучая этиологию данного патологического процесса, стоит уточнить, что в основе эпидурального абсцесса лежат такие осложненные диагнозы, как синусит, трепанация черепа и мастоидит.
Как правило, течение патологического процесса связано с преобладанием в пораженном организме острого среднего отита, хронического гнойного среднего отита, а также острого воспалительного процесса придаточных пазух носа.
Также важно не забывать, что болезнетворная инфекция способна проникнуть в организм при открытых черепно-мозговых травмах и после нейрохирургического вмешательства даже строго по показаниям.
Данным недугом в современной медицине болеют, как женщины, так и мужчины, а наибольшее число клинических картин диагностируется у пациентов старше 50 лет.
Патогенным микробом в большинстве случаев является стрептококк, реже — стафилококк и анаэробная флора.
А вот что касается грамотрицательных бактерий, сальмонелл и грибов, то они крайне редко способствуют прогрессированию эпидурального абсцесса.
Выделяют два пути инфицирования — гематогенный и непосредственный. В первом случае заражение происходит именно во время черепно-мозговой травмы или операции, а во втором — передается с током крови от одних участков поражения в другие.
Воспалительный процесс сопровождается обширным формированием гнойных масс, которые в большом объеме оказывают давление на головной мозг и откладываются в черепной коробке.
При отсутствии своевременной терапии не исключено преобладание такого страшного диагноза, как менингит, который к тому же является смертельным в большинстве клинических картин.
Эпидуральный абсцесс в каждом организме проявляется по-своему, однако в медицинской практике все же преобладает общая клиническая картина. Итак, присутствующий патологический процесс имеет четыре стадии, каждая из которых плавно сменяет другую.
Так, на первой стадии наблюдается ослабление мышц, нарушенный температурный режим и лихорадка, которая свидетельствует о преобладании в пораженном организме острого воспалительного процесса.
На второй стадии присутствующий болевой синдром приобретает корешковый характер, а также влечет за собой нарушение основных рефлексов либо их замедленное проявление. На третьей стадии пациент замечает очевидное появление парезов, зачастую сопровождаемых парестезией и обширными расстройствами тазовых функций.
А вот четвертая стадия отличилась появлением параличей, которые спустя пару недель модифицируются уже в хроническую, а не острую форму.
Если пациент не обращает внимания на такие тревожные мысли, то присутствующая головная боль, вызванная скоплением гноя, отечность и гиперемия уже красноречиво свидетельствуют о преобладании того или иного заболевания.
Однако далеко не во всех клинических картинах симптомы выражены столь очевидно: при хроническом течении патологического процесса они менее насыщенны, а это значит — не вызывают тревог и опасений за собственное здоровье. В любом случае, часто повторяющиеся приступы мигрени должны обязательно надоумить, что в организме не все в порядке.
Как показывает обширная практика, определить присутствие эпидурального абсцесса весьма затруднительно на ранней стадии, поскольку симптомы выражены не ярко, да и патологический процесс удачно маскируется под другие диагнозы.
Именно поэтому лечение важно начинать с идентификации точного диагноза, а для этого записаться на прием к грамотному невропатологу. Врач не может сразу поставить точный диагноз, однако сразу же направляет на посев крови.
Как правило, данное лабораторное исследование отмечает повышенный лейкоцитоз и увеличенную СОЭ, зато цереброспинальная жидкость стерильна с повышенным показателем белка и нормальным уровнем глюкозы.
Однако полученные результаты не способны дать полного представления о преобладающем заболевании, поэтому основными методами диагностики, так или иначе, считаются компьютерная томография и МРТ, которые позволяют достоверно выявить не только мельчайшие частицы гноя, но и отличить их от сходных по симптоматике и патогенезу заболеваний.
А вот на рентгеновском снимке можно различить очевидные признаки остеомиелита, тогда как поясничный прокол, который, благодаря достижениям в медицине, минимизирует возможность проникновения гноя с иглой в подпаутинное пространство и предупреждает, тем самым, развитие гнойного менингита. Выполняемая субокципитальная пункция также приветствуется при данном диагнозе.
Здоровье человека целиком и полностью зависит от его отношения к жизни и самому себе.
Есть возможность предупредить развитие эпидурального абсцесса, но для этого требуется проведение своевременных лечебных мер, направленных на окончательное истребление очагов патогенной инфекции ЛОР-органов.
Кроме того, рекомендуется всеми силами избегать черепно-мозгового травматизма, а в случае травматизма убедиться в высокой квалификации нейрохирурга.
Если же болезнь предположительно прогрессирует в организме, то не стоит надеяться на чудо о ремиссии, которое все равно не произойдет. Требуется обратиться за квалифицированной помощью к специалисту, и чем быстрее, тем лучше.
В данной клинической картине требуется комплексный подход к преобладающей проблеме. Задача пациента — своевременно среагировать на тревожные симптомы, а цель специалиста — не просто остановить течение патологического процесса, но и истребить все преобладающие последствия его активности в пораженном организме.
Именно поэтому при эпидуральном абсцессе показана интенсивная антибактериальная терапия с дальнейшим хирургическим вмешательством.
Итак, как упоминалось выше, основным возбудителем патогенной инфекции является небезызвестный стафилококк, поэтому важно не просто остановить его стремительное размножение, но и уничтожить на корню.
Для этих целей грамотный специалист подбирает антибиотики четвертого поколения, в спектр действия которых входит уничтожение многих анаэробных и аэробных организмов, палочек и грибок. Придерживаться такой терапии желательно на трех недель, а при наличии остеомиелита — в течение шести недель, после чего допустимо сменить основное антибиотической средство.
Также приветствуется хирургическое вмешательство с дальнейшим дренированием очага, а занимает оно в среднем 4-5 сегментов.
Суть такой операции — в принудительном порядке вскрыть гнойник, после чего важно обеспечить беспрепятственный отток гнойных масс. Объём проводимых операбельных действий в каждой клинической картине зависит от локализации очага патологии и его обширности.
В целом, клинический исход вполне обнадеживающий, однако каждый пациент должен понимать, что основными осложнениями являются менингит или менингоэнцефалит, вызывающие скоропостижный летальный исход.
Источник: https://nebolet.com/bolezni/epiduralnyj-abscess.html
Эпидуральный абсцесс
Эпидуральный абсцесс – это тяжелое заболевание, связанное с гнойным процессом в области головного или спинного мозга. Как правило, гной накапливается между костями и твердой мозговой оболочкой.
Если анализировать прочие патологии головного мозга, имеющие отношение к нервной системе, то эпидуральный процесс занимает 3 место по распространенности. К счастью, дети практически никогда не страдают данной патологией.
Причины патологии
Эпидуральный абсцесс может вызываться такими болезнями, как острый средний отит и воспалительный процесс в придаточных пазухах носа. Другие причины патологии – это остеомиелит костей, приникающие травмы и хирургические вмешательства.
Что касается возбудителей, провоцирующих подобные проблемы, то здесь упоминаются следующие «фигуранты»: в половине случаев это стрептококки, чуть реже анаэробная флора, на последнем месте – стафилококки, сальмонеллы, грибы и грамотрицательные палочки.
Пути проникновения инфекции отличаются. Она может попадать в организм через ток крови, проникая как из отдаленных участков воспаления, либо из рядом расположенного очага.
Там, где оседает инфекционный агент, начинается воспалительный процесс, следствием которого становится обширное продуцирование гноя.
Чем больше накапливается гноя, тем сильнее компрессия головного или же спинного мозга.
Симптомы эпидурального абсцесса
Симптомы, учитывая характер заболевания, нарастают постепенно и чаще всего напоминают клиническую картину инсульта или опухоли мозга (в случае поражения головного мозга).
До того момента, пока не случилось сдавливание мозга, человека могут тревожить только сильные головные боли.
Но после того, как увеличившийся объем гноя вызывает компрессию, пациента начинает мучить синдром внутричерепной гипертензии, проявляющийся как рвота, тошнота, боль в глазах и проблемы со зрением. Могут случаться эпиприпадки ограниченного или распространенного характера.
Если эпидуральный абсцесс возник на уровне пирамиды височной кости, то формируется компрессия нескольких черепно-мозговых нервов, в частности тройничного и отводящего. Это проявляется как боль в районе лица. Может ограничиться движение одного глаза.
Когда причиной стал остеомиелит черепных костей, то среди симптомов можно обнаружить отек волосистой части головы и лица, а также флегмону.
Бывает, что эпидуральный гнойник прорывается, и гной проникает через твердые мозговые оболочки, а затем начинают раздражаться мягкие ткани.
Это вызывает симптомы, схожие с менингитом, тошноту, рвоту, изменение сознания, напряжение мышц затылка.
Также речь идет о односторонних парезах и параличах, проблемах с координацией движения, человеку трудно говорить. Интоксикации и лихорадки обычно нет.
Диагностика и лечение эпидурального абсцесса
Важно понимать, что сначала у пациента главенствуют симптомы основного заболевания: синусита, отита или травмы, а потом появляются вышеперечисленные отклонения.
В виду того, что абсцесс обычно формируется между твердой мозговой оболочкой и костью, клиническая картина на старте весьма стертая. Именно это затрудняет диагностику.
Яркие проявления начинаются только после того, как гной проникает к подлежащей ткани мозга.
Опытный врач должен насторожиться в тот момент, когда пациент жалуется на возрастающую головную боль после недавно перенесенных провоцирующих заболеваний или операции. В виду локальности процесса и отсутствии интоксикационных проявлений анализы крови также могут не выявить патологии. Поэтому основной метод диагностики – это КТ и МРТ (второй вариант более предпочтителен).
Лечение всегда хирургическое, потому что гнойник необходимо вскрыть и дренировать. Если твердая мозговая оболочка расплавлена, потребуется пластика. Далее в ход идут антибиотики, в частности пенициллин и его производные, а также ванкомицин.
Осложнением эпидурального абсцесса может стать менингоэнцефалит и менингит.
Источник: http://www.dr-ashkenazy.com/epiduralniy-abscess
Эпидуральный абсцесс | Симптомы, причины, как вылечить
Эпидуральный абсцесс – это гнойное воспаление в спинномозговом пространстве.
Гнойный очаг может образоваться в любом отделе позвоночника, но чаще патология встречается в грудном и поясничном отделах.
Дело в том, что в грудном отделе объем спинномозгового канала небольшой, как в шейном отделе, а расстояние между оболочкой спинного мозга и стенками позвоночного канала увеличено.
Кроме того, грудной отдел менее подвижен, что создает оптимальную среду для размножения инфекции.
В основном, в эпидуральном канале гнойный очаг располагается на задней стенке. Значительно реже диагностируются передние и боковые абсцессы.
Виды
Основываясь на период течения, эпидуральный абсцесс бывает:
- острой формы. Продолжается до двух недель и объясняется скоплением гнойных масс в эпидуральном пространстве, при этом инфекция не проникает внутрь спинного мозга за счет мягкой защитной оболочки,
- хронической формы. Продолжается дольше, чем 16 дней. Эпидуральное пространство заполняет грануляционные участки, которые вызывают изменения в структуре спинного мозга. Инфекция может разрушить защитную оболочку и проникнуть внутрь.
Кроме того, гнойные очаги могут быть единичными и множественными, вторичными и первичными.
Причины возникновения
Заболевание напрямую связано с инфекционным заражением. Инфекционным агентом становятся патогенные микроорганизмы – анаэробы, стафило- и стрептококки, которые распространяются в эпидуральное пространство через кровоток или заносится через лимфу. Смешанная форма также может вызвать болезнь.
Ускорить заражение может любое гнойное образование в организме, алкоголизм, сахарный диабет, спинальная гематома, недавняя операция на позвоночнике, а также:
- фурункул,
- заболевания полости рта,
- септикопиемия,
- урогенная инфекция,
- заболевания легких.
Хронические гнойные очаги в эпидуральном пространстве образуются в результате туберкулеза, остеомиелита, неправильного сращения позвонков после перелома, фарингеальной инфекции, ретроперитонеального абсцесса.
Симптомы и признаки
Острая форма эпидурального абсцесса протекает следующим образом:
- острая опоясывающая и тупая боль в позвоночнике по месту локализации очага патологии, которая усиливается при прикосновении и постукивании по позвоночнику,
- сильное покраснение кожи вокруг вплоть до гиперемии,
- повышение температуры тела до отметки 39-40°С вкупе с ознобом и лихорадкой,
- отек пораженного участка позвоночника,
- резкая слабость в теле.
Если на этом этапе не обратиться за медицинской помощью, то уже на следующий день развивается неврологическая симптоматика (ложная чувствительность, покалывание и онемение, ощущение холода вместе тепла), корешковый синдром (боль отдает в грудную клетку, верхние и нижние конечности, мускулатуру туловища), недержание кала и мочи, расстройство функционирования внутренних органов, сложности дыхания, а также частичный или полный парез. От начала первых признаков болезни до полного пареза проходит несколько суток.
Какой врач лечит
При подозрении на эпидуральный абсцесс немедленно нужно проконсультироваться с неврологом. После осмотра и диагностики он направит к хирургу.
Диагностика
Чтобы предотвратить парез, невролог проводит дифференциальную диагностику и отличает эпидуральное заражение от туберкулеза, новообразований разной этиологии, арахноидита.
В обязательном порядке назначается обследование:
- КТ или МРТ позвоночника. Томография визуализирует границы очага поражения, степень плотности костных тканей и вероятность проникновения инфекции в спинной мозг,
- миелография. Определяет месторасположение блокирующего участка спинномозговой жидкости,
- общий и расширенный анализ крови и мочи для подтверждения воспалительного процесса и определения инфекционного агента.
В отличие от эпидуральной гематомы спинного мозга, при эпидуральном абсцессе запрещено выполнять люмбальную пункцию – процедура может спровоцировать распространение инфекции по эпидуральному пространству.
Методы лечения
В первую очередь осуществляется срочное хирургическое вмешательство. В зависимости от ситуации выполняется малоинвазивная операция или ламинэктомия. Удаляется гнойник, участок дренируется катетерами. Если затронута оболочка спинного мозга, то часть тела позвонка затем трансплантируется.
В целом, предпочтение отдается малоинвазивным методикам, если тело позвонка не затронуто. Таким образом, сохраняется целостность оболочек спинного мозга и в дальнейшем риск негативным последствий сокращается.
Позвоночник иммобилизируется повязкой или корсетом. Показан строгий постельный режим. После операции приступают к антибактериальной терапии. Она продолжается 10-14 дней. Антибиотики назначаются после определения возбудителя. Препараты сначала вводятся внутривенно, затем постепенно переходят на пероральный прием.
Одновременно с антибиотикотерапией назначают медикаменты для устранения неврологических проявлений – миорелаксанты (снимают мышечный спазм, расслабляют мускулатуру), обезболивающие средства, глюкокортикостероиды (снижают отек), витамины группы В (улучшают нервную проводимость).
Результаты лечения
Как правило, эпидуральный абсцесс поддается положительному лечению и в дальнейшем не рецидивирует.
Реабилитация и восстановление образа жизни
В восстановительный период проводят лечебный массаж, лечебную гимнастику и физиотерапию для нормализации опорно-двигательной функции.
Образ жизни при эпидуральном абсцессе
После операции требуется соблюдать физический покой и отказаться от спортивных и физических нагрузок. Нельзя наклоняться, поднимать тяжести в течение первого года. Важно избегать и предотвращать инфекционные заболевания, чтобы они не послужили провокатором рецидива.
Вернуться к списку
Источник: https://www.dikul.org/bolezni/epiduralnyy-abstsess/
Эпидуральный абсцесс головного мозга
Эпидуральный абсцесс обычно протекает бессимптомно или маскируется клинической картиной мастоидита или обострения хронического среднего отита. Иногда все же имеются симптомы, позволяющие предположить это заболевание. К ним относятся:
- резкая головная боль на стороне больного уха, преимущественно ночью
- болезненность и пастозность, иногда флюктуация по заднему краю сосцевидного отростка
- обильные пульсирующие гнойные выделения в поздней стадии острого отита или при хроническом гнойном отите
Боль иногда иррадиирует в лоб, глазницу, зубы, что бывает при глубокой локализации абсцесса, в области верхушки пирамиды.
Подозрительным на эпидуральный абсцесс является усиление головной боли при одновременном уменьшении гнойного отделяемого из уха и уменьшение её при увеличении гноетечения.
Редко наблюдаются изменения глазного дна (застойные соски зрительных нервов), которые могут сочетаться с заторможенностью, тошнотой или рвотой, брадикардией. При этом возникает предположение об образовании абсцесса мозга, ещё более обоснованное, если присоединяются очаговые симптомы, очень редкие при неосложнённом эпидуральном абсцессе.
Диагностика эпидурального абсцесса головного мозга
Чаще всего вследствие отсутствия или малой выраженности симптомов эпидуральный абсцесс распознается во время операции на ухе. Однако, когда имеется сочетание сильной, односторонней головной боли с обильным пульсирующим гноетечением из уха и наличие указанных выше симптомов со стороны сосцевидного отростка, можно поставить правильный диагноз и до операции.
Магнитно-резонансная томография (МРТ) проводится при подозрении на эпидуральный абсцесс головного мозга.
Если операция своевременно не произведена, то, как правило, развиваются другие, более тяжёлые внутричерепные осложнения — тромбофлебит сигмовидного синуса и сепсис, гнойный менингит, субдуральный или мозговой абсцесс. Успешно применяют вспомогательные методы диагностики в виде:
Лечение эпидурального абсцесса головного мозга
Операция на ухе при эпидуральном абсцессе простая или общеполостная в зависимости от формы воспаления среднего уха, широкое обнажение твёрдой мозговой оболочки задней или средней черепной ямки. Оболочка обнажается в пределах здоровой на вид ткани.
При отсутствии септических явлений пункция обнаженного сигмовидного синуса не производится. При выраженных менингеальных явлениях антибиотики назначают в соответствии с антибиотикограммой.
Источник: https://www.minclinic.ru/cns/abscess_epidural.html