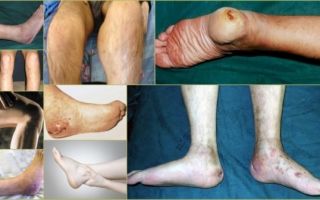
Местный гематогенный остеомиелит — симптомы Остеомиелит суставов – внешние проявления Симптомы развития гематогенного остеомиелита Гематогенный остеомиелит — внешние проявления
Гематогенный остеомиелит – тяжелое заболевание воспалительной природы. Невылеченный недуг может стать причиной серьезных осложнений и потери трудоспособности. Поэтому нужно знать симптоматику болезни и методы ее лечения.
Что за патология
Острый гематогенный остеомиелит – воспалительное заболевание костной ткани, для которой характерно гнойничковое образование. Болезнь провоцирует инфекция, которая заносится гематогенным путем – с током крови из других очагов воспаления. Причиной инфицирования может быть гнойная рана на теле, кариозный зуб или вялотекущий процесс во внутренних органах.
Интересно!
Чаще всего заболевание поражает крупные трубчатые кости человека, чаще бедренную или большеберцовую. Большинство пациентами с таким диагнозом – подростки.
Период развития гематогенного остеомиелита невелик. Симптоматика нарастает буквально в первые сутки болезни. При тяжелых формах течения необходимо хирургическое вмешательство.
Гематогенный остеомиелит — внешние проявления
Причины развития заболевания
Острый гематогенный остеомиелит у детей и взрослых, в основном, развивается из-за проникновения в костную ткань золотистого стафилококка. Эти бактерии провоцируют начало гнойного процесса.
В группе риска – дети-дошкольники и подростки. В более старшем возрасте иногда развивается хронический гематогенный остеомиелит.
Источником инфекции, переходящей на костную ткань, могут быть следующие очаги:
- Воспаление в пупочной ранке у новорожденных малышей;
- Хронические инфекции ротоглотки и носоглотки;
- Гнойный отит;
- Гнойники на коже.
Нередко заболевание возникает в результате воспалительного процесса в любом внутреннем органе. Увеличить риск возникновения гематогенного остеомиелита могут следующие факторы:
- Слабый иммунитет;
- Несбалансированное питание;
- Частые стрессы;
- Дефицит витаминов и минералов;
- Постоянные переутомления.
Болезнь опасна. Чтобы предотвратить серьезные осложнения, важно своевременно диагностировать патологию.
Классификация
Согласно МКБ-10, гематогенному остеомиелиту присвоен номер М86. Дополнительные цифры в кодах указывают на конкретную локализацию патологии.
Остеомиелит может протекать в острой и хронической форме. Локализоваться может в бедренной, большеберцовой, плечевой кости и в челюсти.
Выделяют три основные формы клинического развития заболевания:
- Местная;
- Токсическая;
- Септико-пиемическая.
При местном остеомиелите симптоматика сосредоточена непосредственно в очаге воспалительного процесса. Общие признаки выражены очень слабо. Самочувствие пациента значительно не ухудшается.
При токсической (или адинамической) форме симптомы болезни развиваются стремительно, протекают тяжело. Местные признаки выражены слабо. Диагностируется эта форма крайне редко.
Септико-пиемическая форма – самая тяжелая, так как признаки ощутимы как около пораженной кости, так и во всем организме. Самочувствие пациента резко ухудшается, после патологии как осложнение может развиться артрит суставов.
Симптомы болезни
Симптомы гематогенного остеомиелита костей напрямую зависят от клинической формы заболевания.
Для септико-пиемической формы характерны следующие признаки:
- Скачок температуры тела до показателей 40 градусов;
- Сильная лихорадка и озноб;
- Обморок;
- Бред;
- Галлюциногенные состояния;
- Желтуха;
- Отек в области пораженной кости;
- Сильная боль;
- Гиперемия кожи около воспаленной ткани;
- Повышение местной температуры.
Симптомы развития гематогенного остеомиелита
Человек на фоне септико-пиемической формы остеомиелита кости не может передвигаться из-за сильных болевых ощущений. Болезнь способна привести к тяжелым осложнениям. Наиболее распространенные последствия патологии следующие:
- Поражения почек и печени;
- Гнойниковые образования в других частях тела;
- Вовлечение в патологический процесс других костей.
Важно!
Если септико-пиемическая форма остеомиелита дает осложнения на сердце или легкие, высок риск смертельного исхода на фоне гнойного перикардита или пневмонии.
При токсической форме заболевания развиваются следующие клинические симптомы:
- Внезапное ухудшение самочувствия человека;
- Тошнота рвота, не дающая облегчения;
- Падение артериального давления в крови;
- Признаки сердечной недостаточности;
- Высокая температура;
- Бред и обмороки;
- Судороги.
Нет никаких местных признаков развития заболевания. Некоторые симптомы напоминают клиническую картину менингита.
Из-за особенностей практически бессимптомного течения заболевания поставить точный диагноз после первой консультации бывает сложно, так как местных проявлений болезни нет. Это может привести к тому, что драгоценное время будет упущено, а риск возникновения опасных осложнений повышается.
При местном гематогенном остеомиелите возникают следующие симптомы:
- Человек чувствует себя нормально;
- В месте пораженной кости появляется отечность и гиперемия кожи;
- При болезни костей ног движения становится невозможным из-за болевого синдрома.
Из-за скудности симптомов при некоторых формах остеомиелита кости, поставить диагноз на ранней стадии заболевания бывает невозможно. Это приводит к опасным для жизни осложнениям.
Симптоматика при местном гематогенном остеомиелите
Диагностика
Комплексная диагностика остеомиелита проводится в условиях поликлиники. Необходимо сдать анализы и пройти некоторые инструментальные исследования.
На заметку!
На рентгенологическом снимке признаки разрушения кости будут заметны только через две недели после начала патологии, поэтому рентген иногда проводится не сразу.
Для выявления остеомиелита конечности могут быть проведены следующие мероприятия:
- МРТ;
- УЗИ;
- Рентген;
- Фистулография.
Благодаря анализу крови можно определить наличие воспалительного процесса в организме, а онкомаркеры сдаются при подозрении на онкологическое заболевание. На снимке можно увидеть разреженность кости – смазанная картина, остеопороз. Только полноценное обследование позволяет рассмотреть процессы, происходящие во внутрикостном канале.
В процессе обследования врач должен суметь отличить патологию от более сложной формы – остеомиелита Броди, ревматизма, флегмоны, костного туберкулеза и последствий полученной травмы. На фото можно увидеть, как выглядит остеомиелит. Иногда внешний отек, и характер покраснения позволяет предположить развитие патологии.
Остеомиелит суставов ног – внешние проявления
Лечение
Лечение гематогенного остеомиелита включает местную и общую терапию. Своевременные меры позволяют избежать хирургического вмешательства.
В большинстве случаев терапия проводится в стационаре. Как можно быстрее проводятся меры, направленные на снятие симптомов интоксикации. Для этого применяются следующие методы:
- Внутривенно вводится 10% раствор глюкозы;
- Проводится альбумин-терапия;
- Врачами рекомендуется переливание крови.
Пациенту назначают витамины С и В. Для нормализации работы кровеносных сосудов вводят кальций, противоаллергические препараты.
В тяжелых случаях проводят гормональную терапию, продолжительностью 7 дней. Антибиотики при остеомиелите – важная часть лечения. Выбирают препараты широкого спектра действия. Вводят внутривенно. Продолжительность применения и тип лекарства определяет врач.
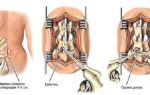
Если медикаментозная терапия не дает улучшения, при гематогенном остеомиелите применяются хирургические способы лечения. В процессе вмешательства вскрываются все свищи, проводится трепанация кости, наилучший метод – проточно-промывной. В полость кости ставится дренаж.
При обширных вмешательствах проводится пластика кости. Иссеченный участок заменяется деминерализованной костью или металлическим протезом.
На этапе реабилитации применяется физиотерапия. Методика позволяет активизировать защитные силы организма, предотвратить вторичный воспалительный процесс.
При лечении посттравматического остеомиелита важно действовать быстро. В кости развивается гнойный процесс, и чтоб предотвратить осложнения, важно быстро оказать помощь.
Чтобы сохранить способность нормально передвигаться, при первых же признаках гематогенного остеомиелита необходимо обратиться за медицинской помощью. Только в больнице смогут провести обследование и поставить точный диагноз.
Источник: https://NogivNorme.ru/bolezni/zabolevaniya-kostej-i-sustavov/osteomielit/gematogennyj-osteomielit.html
Симптомы и лечение гематогенного остеомиелита
Гематогенный остеомиелит — гнойный воспалительный процесс, протекающий в костной ткани. Он развивается из-за воздействия микробов, вирусных заболеваний, гнойных открытых ран.
Проявляется болезненными ощущениями в пораженной области, отечностью, повышением температуры, интоксикацией и другими признаками. Требуется посещение врача, сдача анализов. При необходимости больному назначают рентген.
Применяется хирургическое вмешательство, а также лекарственные препараты.
Причины
Гематогенный остеомиелит чаще встречается у детей 5-16 лет. Как правило, в это время патологические изменения тканей могут вызвать постоянные вирусные болезни в раннем возрасте, которые снижают защитные функции организма. Хронический гематогенный остеомиелит у взрослых может быть вызван перенесенными патологиями, например:
- эмболией;
- спазмами;
- эндоваскулитом сосудов костей;
- иммунодефицитом;
- злокачественными опухолями.
Как правило, очаг болезни локализуется в костях верхних или нижних конечностей, реже – в черепных костях. Поражения сохраняют отечность все время на острой стадии болезни.
В последнем случае появляется высокий риск для жизни больного, так как тесный контакт поврежденных костей с мозговыми структурами иногда приводит к воспалениям в последних.
Гематогенный остеомиелит черепных костей возникает по причине этмоидита, отита и других инфекций.
Классификация и симптомы
Острый гематогенный остеомиелит встречается часто в первой половине жизни. По скорости прогрессирования и тяжести течения заболевания его делят на несколько разновидностей или форм.
Септико-токсическая – самая тяжелая и опасная форма, которая также называется адинамичной. Развитие патологического процесса возникает внезапно.
У пациента поднимается высокая температура, наступает интоксикация.
Больной жалуется на сильную слабость, плохое самочувствие, сильные боли во всем теле. Возможны обморочные состояния. У детей болезнь может сопровождаться судорожной активностью.
Данная форма опасна тем, что увеличивается риск развития сердечнососудистой недостаточности, нарушения функционирования дыхательных органов.
Лабораторные анализы крови показывают высокий уровень лейкоцитов и повышение СОЭ.
Септико-пиемическая, или удовлетворительная, форма симптоматикой очень напоминает септико-токсическую. Однако эта форма не вызывает нарушений в работе внутренних органов, поэтому считается менее опасной. Спустя 1-2 дня после появления первых симптомов болезни начинают проявляться первые местные симптомы остеомиелита, локализованные в районе поражения кости.
Главными симптомами считаются сильная болезненность на пораженных участках, выраженные отеки в мягких тканях и высокая температура в области локализации патологии. Из-за больших отеков болезненные симптомы в конечностях постепенно перетекают в боль в суставах, вызывающую ограничение двигательных функций.
Местная форма поражает одну кость, считается наиболее легкой формой. Первые симптомы следующие: повышение температуры, появление опухоли в месте локализации повреждения костей. Интоксикация организма не наступает. Если произведена своевременная диагностика, назначено правильное лечение, остеомиелит проходит, не вызывая осложнений и тяжелых последствий.
Атипичная форма характерна для людей пожилого возраста, делится в свою очередь на альбуминозную и склерозирующую.
Классификация острого гематогенного остеомиелита считается условной, так как формы часто перетекают из одной в другую во время прогрессирования заболевания. Существует классификация, созданная ученым Шалыгиным. По данной классификации необходимо определить причины развития заболевания, форму, стадию, место локализации, симптоматику и возможные осложнения.
Стадии развития болезни
Хронический остеомиелит встречается у людей с иммунодефицитными состояниями, в пожилом возрасте и при наличии тяжелых форм хронических патологий.
Воспалительный процесс развивается сначала, как правило, в костном мозге и в некоторых случаях заканчивается прорывом воспалительных продуктов сквозь кожные покровы.
Учитывая поврежденность мягких тканей и внутренних органов, остеомиелит делят на следующие стадии развития:
- воспаление костного мозга;
- формирование абсцессов в кости;
- воспалительный процесс в периостных тканях и развитие гнойников;
- развитие флегмоны в межмышечных футлярах;
- формирование свища и прорыв гноя.
На первой стадии болезнетворные микроорганизмы и патологические клетки проникают вместе с кровотоком в костный мозг, атакуя в нем клетки, выполняющие защитную функцию организма. Начинается воспаление, охватывающее все больше клеток костей.
На второй стадии начинается так называемое расплавление клеток костной ткани и самого мозга. В месте, где находился костный мозг, начинает разрастаться гнойный абсцесс. Гематогенный остеомиелит постепенно поражает хрящ и надкостницу, в которых образуется периостальный абсцесс.
Через некоторое время надкостница полностью расплавляется, гной проникает в мышечные ткани и формирует флегмону. В мягких тканях собирается большое количество гнойной жидкости, возникает свищ. Через него гнойная масса выходит наружу.
Как правило, формированием такого свища заканчивается острая стадия заболевания. После перехода заболевания в хроническую форму в мягких тканях нередко образуется множество флегмон небольшого размера, свищ не формируется, и гной остается в мягких тканях.
При этом степени стадии остаются сравнительно на одном уровне.
Методы диагностики
Остеомиелит гематогенный диагностирует врач, изначально установив анамнез заболевания. Далее пациента отправляют на лабораторные исследования, с помощью которых устанавливается наличие острого инфекционного процесса.
Если возникло подозрение, что нарушено нормальное функционирование внутренних органов, а инфекция продолжает распространяться в организме, поражая его все больше, может понадобиться дополнительная консультация таких врачей, как гастроэнтеролог, нефролог, пульмонолог и др. Если локализация повреждений позволяет, используется такой диагностический метод, как рентгенография костей.
Рентгенологические снимки периодически повторяют в процессе течения заболевания, так как на начальных стадиях остеомиелита патологические признаки на снимках не обнаруживаются.
Если от начала болезни прошло около двух недель, на рентгенологических снимках можно увидеть периостит, а еще спустя неделю становится четко видно, что губчатая кость разрежена.
Через 1,5-3,5 месяца на рентгенограмме видны секвестры, уточнить расположение которых можно с помощью метода фистулографии, радиотермии, УЗИ и МРТ.
Принципы лечения
Очень важно для положительного исхода вовремя начать лечение острого гематогенного остеомиелита. После постановки точного диагноза необходимо срочно начать всестороннюю терапию пострадавшего. Лечение должно быть начато не позже, чем через 2 дня после установления диагноза или начала болезни, так как более длительное промедление может привести к тяжелым и непоправимым результатам.
Своевременно начатое лечение позволяет более, чем в 90 % случаев добиться положительного результата и полного выздоровления. Терапевтическая тактика в зависимости от клинических характеристик болезни может иметь 3 направления. Наиболее оптимальную терапию подбирает врач, основываясь на индивидуальных характеристиках пациента и форме гематогенного остеомиелита.
Неотъемлемой частью лечения гематогенного остеомиелита является хирургическая операция. Часто используется применение игл, которые вводят с целью декомпрессии очага воспаления и образования гноя внутри кости.
С помощью игл снижается давление в костном канале и снижаются болевые ощущения, в том числе останавливается дальнейшее распространение гнойных масс в организме.
Таким образом, в место, где образовался гнойный очаг в кости и воспалительный процесс, вводятся антибиотические, антисептические и протеолитические препараты для лечения.
Продолжительность лечения антибиотиками составляет от 21 до 30 дней и зависит от тяжести патологического процесса.
Изначально подбор препаратов выполняется эмпирическим путем, а в дальнейшем – на основании данных посева гнойных выделений на питательную среду с определением инфекционного возбудителя и тщательного изучения его реакции на те или иные антибиотики. Температура снижается при помощи медикаментов.
Еще одно направление терапии – воздействие на организм на основе патогенеза заболевания. Врач выписывает противоаллергические и иммуномодулирующие средства, переливание плазмы, прием витаминов, дезинтоксикационное лечение, коррекцию возможных осложнений при помощи медикаментов, в том числе, при необходимости, прием кортикостероидов, кардиотропных и вазотропных лекарств.
Осложнения и последствия
Острый гематогенный остеомиелит может вызывать различные осложнения в работе внутренних органов и их систем.
Особенные трудности в лечении может вызывать индивидуальная непереносимость антибиотиков и некоторых препаратов.
Если во время лечения была не в полной мере проведена ревизия свищей, костей и мягких тканей, возможно дальнейшее развитие болезнетворной микрофлоры и, как следствие, перетекание острой формы недуга в хроническую.
Когда проводится лечение при помощи хирургического вмешательства, восстановить прежние функции костей и тканей не всегда получается. После перенесения данного заболевания возрастает расположенность к переломам, может нарушаться функционирование двигательных, жевательных и опорных функций. Также к возможным осложнениям относят:
- пневмонию;
- нарушение функций почек;
- полиорганную недостаточность;
- септический шок.
У детей
Острый или хронический гематогенный остеомиелит у детей в младенческом возрасте считается очень опасным и угрожающим жизни заболеванием. Гематогенный остеомиелит в острой форме у новорожденных часто возникает из-за проникновения бактерий в организм через пупочную ранку. Важную роль в развитии этой болезни играют возрастные особенности анатомического строения костей.
Осложнениями в детском возрасте может быть абсцесс легких, воспаления в таких внутренних органах, как почки, мозг, селезенка, миокард и др. У более 4 % детей развивается тромбофлебит. Течение гематогенного остиомиелита у детей в затяжной острой стадии может осложнять повышенная температура, болезненность в области сосудов, учащенный пульс.
Источник: https://otravmah.com/lechenie_pereloma/gematogennyj-osteomielit
Диагностика и лечение гематогенного остеомиелита
При проникновении патогенной микрофлоры в костный мозг развивается гематогенный остеомиелит.
Заболевание характеризуется развитием гнойно-воспалительного процесса, поражающего все составляющие кости, и окружающие ее мягкие ткани. Различают локальные и общие признаки острого гематогенного остеомиелита.
Чаще встречается патология у подростков и лиц преклонного возраста. Болезнь приводит к опасным осложнениям, а в тяжелых случаях грозит летальным исходом.
Этиология и патогенез
В 80% случаев возбудителем патологии выступает золотистый стафилококк.
Отличительной чертой гематогенного остеомиелита является причина его возникновения. Заболевание развивается вследствие проникновения в костный мозг болезнетворных организмов. Инвазия происходит посредством кровотока, когда патогенная микрофлора от имеющегося очага воспаления разносится по организму. Выделяют следующие теории, объясняющие патогенез остеомиелита:
- Эмболическая. На фоне слабого кровотока в капиллярах формируются тромбы, провоцирующие некрозы.
- Аллергическая. Патология развивается без дополнительных причин.
- Нервно-рефлекторная. Спазмы, возникшие на нервной почве, пережимают сосуды и приводят к формированию некротического очага.
Острый или хронический гематогенный остеомиелит развивается на фоне следующих патологий:
Патология может начать свое развитие на фоне воспалительного процесса в пупочной ранке у новорожденного.
- воспаление пупочной раны у новорожденных;
- гнойно-воспалительные болезни кожи, подкожной клетчатки и слизистых оболочек;
- хронические заболевания горла;
- гнойный процесс в ухе;
- инфекционное поражение организма.
Предрасполагающими факторами развития болезни считают:
- слабый иммунитет;
- хронические инфекционные заболевания;
- ошибки в составлении рациона;
- дефицит витаминов и микроэлементов;
- физическое и психическое истощение;
- присутствие в анамнезе неизлечимых болезней.
Источник: https://OsteoKeen.ru/om/gematogennyj-osteomielit.html
Причины и лечение гематогенного остеомиелита
Возникает гематогенный остеомиелит после перенесенной травмы или оперативного вмешательства в присутствии очага инфекции в организме и ослабленной иммунной защите.
При этом у пациента нарушается общее самочувствие и появляются местные признаки воспалительного процесса.
В случае отсутствия необходимого лечения остеомиелит может привести к развитию инфекционных осложнений с генерализацией инфекции или острой сердечно-сосудистой недостаточностью.
Заболевание может развиваться у новорожденных детей, что связано с обильным кровоснабжением костей.
После вмешательства в структуру костной ткани есть риск развития гнойного процесса из-за попадания на участок возбудителей.
Этиология и патогенез
Воспаление кости гнойного характера, возникшее в результате занесения током крови болезнетворного агента в костный мозг, называется гематогенный остеомиелит. Чаще всего в патологический процесс вовлекаются трубчатые кости.
Развитие остеомиелита у детей обусловлено обильным кровоснабжением этой области, связанным с образованием форменных элементов.
Несмотря на это патология довольно часто возникает и у взрослых, особенно после травмы и при развитии очага хронической инфекции в организме вместе с ослабленным иммунитетом.
Непосредственным возбудителем острого гематогенного остеомиелита является стрептококк, пневмококк или кишечная палочка. Эти бактерии широко распространены и вызывают массу инфекционных заболеваний верхних дыхательных путей. Поэтому патогенез заболевания связан с перенесенными отитами, ангинами или гнойничковой инфекцией кожи.
Спровоцировать острый или хронический гематогенный остеомиелит может воздействие на организм человека таких факторов:
Разрушительное явление возникает из-за негативных факторов внешней среды или патогенных агентов.
- грипп;
- детские инфекции;
- переохлаждение;
- травма;
- хронический очаг инфекции;
- недостаточность питания;
- соматическая патология;
- авитаминоз;
- фурункулез;
- нагноение ссадин;
- хирургическое вмешательство;
- кишечная инфекция.
Источник: http://EtoSustav.ru/zabolevania/vospalenie/gematogennyy-osteomielit.html
Гематогенный остеомиелит
Гематогенный остеомиелит – болезнь воспалительно-гнойничкового характера, которая поражает костную ткань. Как правило, такое заболевание выступает осложнением воспалительных очагов в различных органах.
Патогенез недуга таковой – запущенный воспалительный процесс переходит в гнойный и как следствие этого, с током крови по организму разносятся микробы. В итоге это и приводит к остеомиелиту челюсти и других костей.
Онлайн консультация по заболеванию «Гематогенный остеомиелит».
Задайте бесплатно вопрос специалистам: Травматолог, Хирург.
Заболевание характеризуется ярко выраженной клинической картиной, симптомы проявляются внезапно, а состояние ребёнка или взрослого ухудшается за первые сутки. Диагностика основывается на физикальном осмотре и проведении необходимых лабораторно-инструментальных методов исследования.
Лечение включает в себя приём медикаментов, физиотерапевтические процедуры. В более сложных случаях проводится операбельное вмешательство. Следует отметить, что острый гематогенный остеомиелит у детей может развиваться в любом участке костной ткани, однако наиболее частым является поражение трубчатых костей.
Этиология
Основной причиной развития такого патологического процесса у детей и взрослых является попадание в костный мозг патогенных бактерий, которые и провоцируют начало гнойного процесса. В 80% случаев данным патогенным организмом выступает золотистый стафилококк.
Следует отметить, что, несмотря на то, что в группе риска дети дошкольного возраста, в редких случаях недуг все же диагностируется у подростков и лиц пожилого возраста. Однако, чаще всего уже в хронической форме.
Остеомиелит может быть следствием таких патологических процессов в организме:
- у новорождённых воспаление пупочной ранки;
- воспалительные заболевания слизистых и кожи с последующим переходом в гнойный процесс;
- хронические инфекции отоларингологического характера;
- гнойный отит;
- гнойные заболевания кожи и подкожной жировой клетчатки;
- инфекционные процессы в организме.
Кроме этого, следует выделить группу этиологических факторов, которые являются предрасполагающими для развития гнойно-воспалительного процесса в костной ткани:
- ослабленная иммунная система;
- хронические инфекции;
- неправильное питание;
- физическое истощение;
- нехватка в организме витаминов и минералов;
- частые стрессы, постоянное нервное перенапряжение;
- наличие в анамнезе неизлечимых заболеваний.
Это заболевание чревато развитием серьёзных осложнений, что крайне опасно в детском возрасте. Поэтому нужно обращаться к врачу сразу же, при первых клинических признаках.
Классификация
По клинико-морфологическим признакам выделяют три формы развития этого заболевания:
- септико-пиемическая – характеризуется внезапным началом клинической картины, резким ухудшением состояния здоровья. Часто осложняется артритом близлежащих суставов;
- токсическая или адинамическая – местный симптомокомплекс слабо выражен, однако клиническое течение болезни молниеносно. Характеризуется крайне тяжёлым течением, но диагностируется достаточно редко;
- местная – общее состояние больного существенно не ухудшается, преобладает местное проявление клинической картины.
По характеру развития патологического процесса выделяют две его формы:
- острый;
- хронический гематогенный остеомиелит.
Что касается локализации недуга, то он может развиться в любом месте костной ткани, однако чаще всего диагностируется поражение:
- плечевой кости;
- большеберцовой кости;
- бедренной.
В более редких случаях встречается гематогенный остеомиелит челюсти.
Симптоматика
Относительно этого заболевания нельзя выделить общую клиническую картину, так как симптоматика будет полностью зависеть от формы недуга.
Так, септико-пиемическая форма заболевания характеризуется следующим образом:
- повышение температуры до 40 градусов;
- на фоне высокой температуры тела наблюдаются ознобы и лихорадка;
- тошнота с приступами рвоты;
- бредовое состояние, звуковые и зрительные галлюцинации;
- потеря сознания;
- гемолитическая желтуха;
- на вторые сутки проявляется сильный болевой синдром в области поражённой кости;
- нарастающий отёк мягких тканей;
- кожа в области поражённой костной ткани краснеет, повышается местная температура;
- движения больного невозможны из-за сильной боли.
Эта форма заболевания часто сопровождается серьёзными осложнениями, с соответствующим симптоматическим комплексом. Осложнением гематогенного остеомиелита этой формы являются такие патологические процессы:
- нарушается функционирование печени и почек;
- гнойные очаги могут формироваться и в других органах;
- наблюдается множественное поражение костной ткани, в том числе и остеомиелит челюсти.
Присутствует высокий риск летального исхода на фоне развившегося гнойного перикардита или деструктивной пневмонии.
Адинамическая или токсическая форма заболевания характеризуется такой клинической картиной:
- состояние больного резко ухудшается;
- местных проявлений болезни нет;
- нарастающая тошнота, многократная рвота;
- может проявляться симптоматика менингита;
- резкое снижение артериального давления;
- симптомокомплекс острой сердечной недостаточности;
- судороги;
- бессознательное состояние и бред;
- резкое повышение температуры.
Ввиду того что местная симптоматика на начальном этапе развития этого заболевания отсутствует, нет возможности поставить диагноз и начать лечение своевременно, что и приводит к развитию осложнений, опасных для жизни. Кроме этого, нужно отметить, что эта форма недуга характеризуется не только тяжёлым течением, но и молниеносным развитием клинической картины.
Местная форма гематогенного остеомиелита проявляется в виде следующей симптоматики:
- общее состояние здоровья больного не ухудшается;
- в области поражённого сустава наблюдается покраснение кожи и отёчность мягких тканей;
- при поражении большеберцовой кости движение невозможно, человек вынужден принять лежачее положение.
Ввиду того что начальная клиническая картина любой формы заболевания носит неспецифический характер, многие больные не обращаются за медицинской помощью своевременно, что и приводит к развитию серьёзных, крайне опасных для жизни осложнений.
Симптомы гематогенного остеомиелита
Диагностика
Предварительно диагноз устанавливается только посредством лабораторных анализов, которые будут указывать на развитие патологического процесса в организме, и принимая во внимание данные, собранные во время физикального осмотра.
В этом случае может понадобиться консультация таких специалистов:
- ортопед;
- хирург;
- нейрохирург;
- инфекционист.
- При подозрении на вовлечение в воспалительный процесс внутренних органов к лечению привлекается врач соответствующей специализации.
- Видимые нарушения строения костной ткани происходит через две недели после начала проявление первых симптомов, следовательно в это время проводится и рентгенография поражённого участка.
- В целом программа диагностических мероприятий включает в себя такие методы обследования:
- забор крови для общего и биохимического анализа;
- тест на онкомаркеры, при подозрении на онкологический процесс;
- МРТ кости;
- УЗИ поражённого сегмента;
- фистулография;
- рентгенологическое исследование поражённой кости.
Проведение тщательной диагностической программы позволяет точно определить распространённость патологического процесса и подобрать наиболее эффективное лечение.
Лечение
Больные с диагнозом острый или хронический остеомиелит подлежат госпитализации в травматологическое отделение. В этом случае используется как общее, так и местное лечение. При условии, что терапевтические мероприятия будут начаты на ранней стадии развития болезни, можно обойтись приёмом медикаментов.
Медикаментозное лечение включается в себя приём следующих препаратов:
- инъекции полусинтетических пенициллинов внутримышечно или внутривенно;
- антибиотики, которые подбираются строго индивидуально для каждого пациента. Их могут вводить внутримышечно, внутривенно и внутрикостно, в зависимости от стадии и формы заболевания;
- витаминно-минеральный комплекс;
- обезболивающие;
- кортикостероиды;
- иммуномодуляторы;
- антигистаминные;
- кардиотропные и вазотропные вещества (при необходимости);
- жаропонижающие.
В некоторых случаях при помощи антибиотикотерапии удаётся остановить гнойно-воспалительный процесс и предотвратить разрушение кости.
Лечение гематогенного остеомиелита
Попутно с медикаментозным лечением проводится дезинтоксикационная терапия с применением кровезаменителей, плазмы и кристаллоидных веществ.
Местное лечение подразумевает иммобилизацию конечности, использование местных антисептиков для снятия острой симптоматики. Следует отметить, что иммобилизация поражённой кости должна выполняться до полного выздоровления, так как малейшее травмирование может привести к рецидиву недуга в более сложной форме.
В том случае, если гнойный процесс распространился в области надкостницы, то проводиться щадящее хирургическое вмешательство – через небольшие надрезы выполняется дренирование. Если на фоне гематогенного остеомиелита развился гнойный артрит, то при помощи специальной иглы проводится пункция – эвакуация гнойного экссудата.
Прогноз
Гематогенный остеомиелит, если не начать его лечение своевременно, может привести не только к развитию осложнений со стороны других органов, но и к летальному исходу. Однако если терапевтические мероприятия будут начаты на ранней стадии развития и правильно, то прогноз будет положительным.
Возможные осложнения
- Гематогенный остеомиелит может привести к развитию таких осложнений:
- Кроме этого, не исключается инвалидизация человека на фоне развывшихся проблем с функционированием опорно-двигательного аппарата.
- Также следует выделить группу осложнений местного характера:
- контрактура;
- образование ложного сустава;
- деформация сустава с последующим недоразвитием;
- патологические переломы и вывихи костей;
- нарушение развития опорно-двигательного аппарата, что может привести к проблемам со стороны некоторых внутренних органов.
Предотвратить развитие таких крайне опасных для жизнедеятельности человека осложнений можно, если обращать внимание на первые клинические признаки и обращаться своевременно к врачу, а не проводить лечение самостоятельно.
Профилактика
Профилактика острого гематогенного остеомиелита заключается в следующем:
- своевременное и правильное лечение инфекционных и воспалительных процессов;
- укрепление иммунной системы ребёнка;
- соблюдение правил здоровой жизнедеятельности во время беременности;
- при наличии неизлечимых заболеваний нужно чётко соблюдать все рекомендации врача относительно приёма медикаментов и образа жизни;
- сбалансированное питание;
- отказ от курения (не только табака) и употребление спиртных напитков только в допустимом количестве;
- у новорождённых нужно регулярно и правильно проводить обработку пупочной ранки, чтобы не допустить заражения и попадания патогенных бактерий в организм;
- лечение отоларингологических заболеваний и их профилактика в дальнейшем;
- по возможности следует исключить травмы – ушибы, переломы и вывихи.
Помимо этого, нужно помнить, что эффективное лечение невозможно без постановки правильного диагноза, а потому заниматься самолечением нельзя. При плохом самочувствии нужно обращаться к врачу. Народные средства не эффективны.
Источник: https://SimptoMer.ru/bolezni/sustavy-kosti/2602-gematogennyi-osteomiyelit-simptomy
43..Остеомиелит (гематогенный и негематогенный). Этиопатогенез, клинические проявления, диагностика, принципы лечения
Проникновение
инфекции в кости из внешней среды при
травмах или из гнойных очагов в самом
организме может вести при прочих условиях
к развитию остеомиелита. Такое поражение
кости опасно не только тяжелыми
осложнениями (сепсис, амилоидоз
паренхиматозных органов), но и летальными
исходами.
Высоким остается и процент
инвалидности при хронических формах
заболевания, особенно при травматическом
остеомиелите.
Поэтому очень важным
является умение будущих врачей распознать
ранние симптомы гематогенного
остеомиелита, правильно оказывать
первую помощь при травмах, проводить
профилактику развития остеомиелита.
Остеомиелит
(оsteomyelitis)
— инфекционный воспалительный процесс,
поражающий все элементы кости: костный
мозг, компактную и губчатую часть кости
и надкостницу, т.е. являющийся фактически
паноститом.
- Классификация:
-
I.
По этиологии различают: -
1)
неспецифический остеомиелит, вызываемый
гноеродными микробами: -
а)
гематогенный остеомиелит; -
б)
все виды негематогенного остеомиелита; -
2)
специфический остеомиелит: -
а)
туберкулезный остеомиелит; -
б)
бруцеллезный остеомиелит; -
в)
сифилитический остеомиелит; -
г)
тифозный и паратифозный остеомиелиты; -
II.
В зависимости от путей проникновения
инфекции в кость: -
1)
гематогенный остеомиелит (эндогенная
инфекция): -
а)
острый гематогенный остеомиелит; -
б)
первично-хронический остеомиелит; -
2)
негематогенный остеомиелит (экзогенная
инфекция): -
а)
огнестрельный остеомиелит; -
б)
травматический остеомиелит; -
III.
По клиническому течению: -
1)
острый остеомиелит: -
а)
острый гематогенный остеомиелит; -
б)
острые стадии огнестрельного остеомиелита; -
в)
острые стадии травматического
остеомиелита; -
г)
острый остеомиелит, обусловленный
переходом - воспалительного
процесса на кость с соседних тканей и
органов; -
2)
хронический (вторичный ) остеомиелит: -
а)
развивающийся после любой формы острого; -
б)
первично-хронический (склерозирующий
остеомиелит Гарре, - альбуминозный
остеомиелит Оллье, абсцесс Броди, - послетифозный,
туберкулезный, сифилитический). - Этиология.
-
Возбудители
острого неспецифического остеомиелита: -
1)
стафилококки; -
2)
стрептококки; -
3)
пневмококки; -
4)
грамотрицательная микрофлора: -
а)
синегнойная палочка; -
б)
вульгарный протей; -
в)
кишечная палочка; -
г)
клебсиелы; -
5)
вирусы (на фоне вирусной инфекции
протекает до 40-50% случаев остеомиелита,
например, оспенный остеомиелит,
остеомиелит после прививок); -
6)
анаэробная инфекция. -
Пути
проникновения инфекции в кость: -
1)
при гематогенном остеомиелите: -
а)
у новорожденных — внутриутробное
инфицирование плода при наличии очагов
хронического воспаления у беременной; -
б)
из инфицированной пупочной ранки,
опрелости или потертости кожи у грудных
детей;
в)
у старших детей из очагов латентной
инфекции в ретикулоэндотелиальной
системе (костном мозге), из очагов
инфекции в миндалинах, аденоидах,
кариозных зубов и т.д.;
-
2)
при негематогенном остеомиелите: -
а)
через рану при открытом переломе; -
б)
через рану во время операции остеосинтеза; -
в)
из очагов, расположенных непосредственно
в соседних тканях и органах; -
3)
при специфическом остеомиелите –
миграция инфекции лимфогенным или
гематогенным путем из первичных очагов: -
а)
туберкулезная микрофлора (туберкулез
костей и суставов); -
б)
сифилитическая микрофлора (сифилис
костей и суставов); -
в)
бруцеллезная микрофлора (бруцеллезный
остеомиелит). -
Патогенез
острого остеомиелита.
1.
Эмболическая теория (А.А.Бобров, 1889г.;
Э.Лексер, 1894г.).
Суть:
бактериальный
эмбол из первичного очага инфекции,
занесенный в кость током крови, оседает
в одном из концевых сосудов и служит
источником гнойного процесса в кости.
Недостатки:
1)
опровергнуто существование концевых
артерий в кости новорожденных и детей
младшего возраста (Н.И.Ансеров, М.Г.Привес);
2) теория не объясняет острого гематогенного
остеомиелита вне зоны роста кости.
2.
Аллергическая теория (С.М.Дерижанов,
1937).
Суть:
остеомиелит может возникнуть в организме,
сенсибелизированном латентной
бактериальной флорой. Под влиянием
травмы, охлаждения, какого-либо заболевания
и т.п.
в кости развивается очаг асептического
воспаления по типу феномена
Артюса.
Это
создает благоприятные условия развития
латентной микрофлоры в костно-мозговом
канале и придает воспалительному
процессу острый инфекционно-гнойный
характер.
3.
Нервнорефлекторная теория (Н.А.Еланский,
В.В.Торонец). Согласно этой теории в
патогенезе остеомиелита существенную
роль играет состояние как центральной,
так и периферической нервной системы.
Раздражение отдельных ее звеньев
способствует развитию остеомиелита.
Трудно
отдать предпочтение какой либо из этих
теорий, так как ни одна из них в отдельности
не может объяснить сложную и многообразную
картину патогенеза различных форм
остеомиелита.
Острый
гематогенный остеомиелит
— это заболевание преимущественно
детского возраста. Встречается в 2 раза
чаще у мальчиков, чем у девочек. Поражает
преимущественно длинные трубчатые
кости 80-85%):
-
1)
бедренную (35-40%); -
2)
большеберцовую (30-32%); -
3)
плечевую (7-10%). -
При
поражении длинных трубчатых костей в
зависимости от локализации процесса
различают остеомиелит: -
1)
метафизарный,
очаг которого обычно затрагивает краевую
зону диафиза или эпифиза (у 65% больных); -
2)
эпифизарный
(у 25-28%); -
3)
метафизарный,
поражающий метафиз и более половины
диафиза, или тотальный,
поражающий диафиз и оба метафиза (у
7-10%). -
Множественные
поражения встречаются у 10-15% больных. -
Клиника
острого гематогенного остеомиелита. -
Клиническое
течение болезни при поражении различных
костей в основном однотипно.
Различают
(по Т.П.Краснобаеву) следующие формы
острого гематогенного остеомиелита:
-
1)
местную (легкую); -
2)
септикопиемическую; -
3)
токсическую (адинамическую). -
При
местной
(легкой)
форме относительно легкое начало и
дальнейшее течение болезни, причем
местные явления преобладают над общими.
У
детей заболевание начинается с небольшого
повышения температуры. Местные признаки
воспаления развиваются медленно, обычно
к исходу 2-й недели и всегда неярко
выражены. Нередко при этом на первый
план выступают клинические признаки
вторичного (реактивного) артрита.
Если
своевременно не вскрыть сформировавшийся
поднадкостничный абсцесс, он прорывается
в мягкие ткани и тогда формируется
межмышечная флегмона. После прорыва
гнойника наружу вдали от костного очага
состояние больного быстро улучшается,
температура снижается и процесс принимает
хроническое течение.
При
септико-пиемической
форме
в первые часы и дни болезни развивается
тяжелое общее состояние больных:
-
нарастающая интоксикация;
-
обезвоживание организма;
-
температура 39-400С, без заметных суточных колебаний;
-
головная боль; боль во всем теле;
-
потеря аппетита;
-
жажда;
-
анемизация;
-
развивается метаболический ацидоз;
-
гиперкалиемия, гипонатриемия, гиперкальциемия;
-
ухудшаются показатели неспецифического иммунитета, свертывающей системы крови;
-
происходит накопление в избытке химических медиаторов воспаления (гистамина, серотонина и др.).
Довольно
быстро развиваются местные изменения:
-
в течение первых 2-х суток появляются локализованные боли;
-
вынужденное положение конечности (болевая контрактура);
-
активные движения в конечности отсутствуют, пассивные — резко ограничены;
-
быстро нарастает отек тканей, что свидетельствует о формировании поднадкостичного абсцесса;
-
развитие гиперемии кожи и появления флюктуации свидетельствуют о прорыве гнойника в мягкие ткани;
-
часто развивается т.н. сочуственный (реактивный) артрит.
-
Все
эти изменения развиваются на протяжении
5-10 дней и опасны генерализацией инфекции,
ее гематогенным метастазированием. -
Токсическая
(адинамическая)
форма развивается молниеносно. В течение
первых суток нарастают явления тяжелого
токсикоза: -
1)
гипертермия до 39-400С; -
2)
потеря сознания, бред; -
3)
судороги; -
4)
адинамия; -
5)
острая сердечно-сосудистая недостаточность;
-
снижение артериального давления;
-
лейкоцитоз со сдвигом формулы влево, повышение СОЭ.
Местные
воспалительные явления проявиться не
успевают: больные погибают в первые дни
болезни в результате глубоких
метаболических нарушений.
Осложнения
острого гематогенного остеомиелита:
-
сепсис;
-
гнойный артрит;
-
метастатические гнойные очаги во внутренних органах с развитием септической пневмонии, гнойного плеврита, перикардита, миокардита, абсцесса мозга;
-
патологические переломы, в т.ч. эпифизеолизы;
-
патологические вывихи;
-
контрактуры, анкилозы, деформации костей.
- Диагноз.
-
Характерный
анамнез, клиническая картина местной
формы острого гематогенного остеомиелита
(стойкая высокая температура тела,
резкие боли в области пораженной кости,
нередко присоединение явлений острого
артрита) помогают поставить диагноз. -
Известные
трудности представляет септикопиемическая
форма в связи с преобладанием общих
симптомов над мало выраженными начальными
местными, особенно у маленьких детей. -
Диагностика
токсической формы значительно затруднена
и часто запоздалая из-за быстрого ее
течения и отсутствия местных симптомов. -
С
уверенностью можно верифицировать
диагноз, используя рентгенографию.
На
рентгенограммах при остром
гематогенном остеомиелите первые
признаки появляются через 1-3 недели и
определяются в метафизах в виде
смазанности рисунка кости, разволокнений
костных перекладин. В дальнейшем
определяется чередование участков
разрежения и уплотнения кости, а также
периостит. Метод позволяет лишь
подтверждать клинические предположения.
Из
других методов ранней диагностики
острого гематогенного остеомиелита
используют:
-
электрорентгенографию (информативен с 3-4-го дня);
-
денситометрию рентгенограмм;
-
регистрацию повышенной интенсивности инфракрасного излучения, исходящего из очага воспаления (термографию);
-
радиоизотопное сканирование костного мозга;
-
ультразвуковое сканирование;
-
медуллографию;
-
остеопункцию;
-
остеотонометрию.
Лечение
острого гематогенного остеомиелита.
В
основе современных методов лечения
острого гематогенного остеомиелита
лежат три принципа, сформулированные
Т.П.Краснобаевым:
-
оперативное лечение по отношению к местному очагу воспаления;
-
непосредственное воздействие на возбудителя болезни;
-
повышение общей сопротивляемости организма.
1.
Оперативное
лечение состоит в декомпрессивной
остеоперфорации в 2-3 участках кости на
протяжении с целью вскрытия и дренирования
костномозгового канала, устранения
повышенного внутрикостного давления,
улучшения кровоснабжения кости,
предотвращения дальнейшего ее некроза,
улучшения состояния больного и купирования
болей.
Всем
больным с острым гематогенным остеомиелитом
иммобилизируют пораженную конечность
до полного стихания болей и восстановления
ее функции.
2.
Непосредственное воздействие на
возбудителя острого гематогенного
остеомиелита осуществляется с помощью
антибиотиков в сочетании с синтетическими
химиотерапевтическими препаратами.
Рекомендуются следующие антибиотики
(нередко в комбинации):
-
пенициллины (особенно полусинтетические);
-
цефалоспорины (цефалотин, цефалоридин, мефотаксим и др.);
-
аминогликозиды (канамицин, гентамицин);
-
макролиды (фузидин, линкомицин).
3.
Повышение общей сопротивляемости
организма предполагает:
-
дезинтоксикационную терапию;
-
введение полиглюкина, раствора глюкозы с инсулином, кокарбоксилазы;
-
введение гепарина, контрикала;
-
витаминотерапию (В1, В6, С);
-
стимуляцию иммунитета (переливание плазмы, крови, назначают тимолин, метилурацил, гипериммунную стафилококковую плазму, стафилококковый гаммоглобулин и т.д.).
Острый
травматический остеомиелит.Как
правило, это осложнение открытых
переломов, когда гнойное воспаление
распространяется на все отделы кости
без образования изолированного первичного
очага в костном мозге. Поэтому процесс
иногда называют острым посттравматическим
оститом (паноститом).
-
Типичная
последовательность развития патологических
изменений при остром травматическом
остеомиелите такова: -
1)
открытый перелом кости с глубокой,
сильно инфицированной раной; -
2)
бурное нагноение в ней; -
3)
переход гнойного воспаления на костную
ткань в зоне перелома.
Лечение
острого
травматического остеомиелита — в
большинстве случаев оперативное:
секвестрэктомия, удаление некротизированных
костных осколков, гнойных грануляций,
иссечение свищей. С целью иммобилизации
костных отломков чаще всего используют
внеочаговый аппаратный остеосинтез.
Острый
остеомиелит после огнестрельных ранений
(ООПОР).
ООПОР
возникает после недостаточной первичной
хирургической обработки раны. Вся
клиническая картина в первые недели
заболевания обусловлена нагноением
мягких тканей. Лишь в дальнейшем в
воспалительный процесс контактно
вовлекаются раневые поверхности кости.
По
костномозговым пространствам под
надкостницей процесс постепенно
распространяется по кости.
В
клинической картине острой стадии ООПОР
преобладают общие симптомы (гектическая
лихорадка, слабость, анемия, лейкоцитоз).
Из местных явлений отмечается
прогрессирование гнойно-некротического
процесса в области огнестрельного
перелома, гнилостный характер отделяемого
из раны.
Лечение
ООПОР
— комплексное. Приоритет в лечении
отдается радикальному оперативному
вмешательству.
-
Острый
остеомиелит, возникающий в результате
перехода на кость гнойного воспаления
с окружающих тканей. -
Начинается
он иногда незаметно при относительно
длительном существовании гнойного
процесса, особенно около костей
(флегмонозной формы рожи, подкожного
панариция, инфицированной раны). -
Лечение
— оперативное. -
Хронический
(вторичный) остеомиелит (ХО). -
Он
развивается при переходе любой клинической
формы острого остеомиелита (гематогенного,
огнестрельного, травматического,
возникшего при переходе гнойного
процесса с окружающих тканей) в хроническую
стадию. -
Морфологические
и клинические различия между отдельными
формами остеомиелита в хронической
стадии сглаживаются и процесс протекает
в общем одинаково для всех этих форм. -
Переход
острого остеомиелита в хроническую
стадию происходит в период от 3 недель
до 1,5 месяца от начала заболевания. -
Хронический
остеомиелит характеризуется триадой
признаков: -
1)
гнойный свищ; -
2)
костный секвестр; -
3)
рецидивирующее течение. -
Клиника
ХО: -
В
течении хронического остеомиелита
условно различают три фазы: -
1)
фаза окончательного перехода острого
процесса в хронический; -
2)
фаза ремиссии (затихания); -
3)
фаза рецидива (обострения) воспаления.
Источник: https://studfile.net/preview/6859487/page:28/
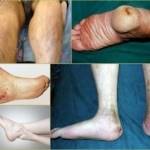 Остеомиелит суставов – внешние проявления
Остеомиелит суставов – внешние проявления  Симптомы развития гематогенного остеомиелита
Симптомы развития гематогенного остеомиелита 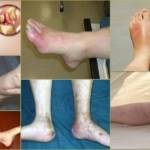 Гематогенный остеомиелит — внешние проявления
Гематогенный остеомиелит — внешние проявления