1. Почему болит поясница и как с этим бороться
Причинами боли в поясничном отделе позвоночника могут быть различные проблемы: начиная от ранее полученных травм и заканчивая последствиями от проблем со здоровьем в целом.
Чаще всего болями в пояснице страдают люди преклонного возраста.
Причиной тому могут быть возрастные заболевания: остеохондроз, радикулит, ревматизм и прочие. Также часто с болью в позвоночнике сталкиваются беременные девушки и женщины.
Ноющие, опоясывающие, тянущие и резкие боли часто становятся большой проблемой для людей, вследствие чего сложно встать с кровати, передвигаться, наклоняться, работать. С этим нужно бороться, и помочь в этом может спорт. Никогда не стоит затягивать с болями в спине, ждать пока «само пройдет» или же смириться и терпеть.
Существует ряд комплексных упражнений, которые помогают привести в тонус мышцы корсета, спины в целом, что станет решением проблемы с болью. А так же они помогают укрепить здоровье, улучшить физическое состояние.
2. Рекомендации к выполнению упражнений
Если вас настигли боли в пояснице, то проведение лечебной гимнастики – хороший способ, чтобы избавиться от болевых ощущений и в целях профилактики их возникновения.
Лечение и профилактика болей в пояснице при помощи определенного комплекса физических нагрузок нужно проводить с постепенным увеличением диапазона силы и с некой периодичностью. Вы сами должны чувствовать, когда нужно увеличить нагрузку, как часто проводить зарядку. Все это индивидуально, и зависит от вашей физической формы в целом.
Не стоит себя перебарывать, делать больно, скорее всего такие слишком сильные нагрузки не приведут ни к чему хорошему, а лишь усугубят ситуацию. После зарядки вы должны быть полны сил, должны чувствовать легкость в движениях и мышцах, но не ощущать усиленную боль в спине.
Профилактическая гимнастика для укрепления поясничного отдела позвоночника способствует укреплению мышц, за счет чего избавляет от болевого синдрома. Довольно часто врачами назначаются подобные упражнения, если существует вероятность заболевания остеохондрозом.
При заболеваниях спины, болях в позвоночнике, врачи, помимо комплексного лечения таблетками и уколами, назначают для профилактики лечебную физкультуру. Ее можно проводить в домашних условиях, она не занимает много времени, не требует дополнительных тренажеров и прочее, что является очень удобным и доступным для любого человека, с проблемными болями в пояснице.
При выполнении зарядки вы должны четко понимать и различать боль. Тянущая боль от растягивания мышц в процессе зарядки, или же сильная и острая боль, из-за возможного повреждения или перенапряжения спины.
Очень важно знать меру и свои возможности. В первый день занятий вам может показаться, что вы готовы делать тренировки хоть все дни подряд по 5 часов, однако это не так.
Даже если вы не используете никаких силовых нагрузок на спину, а лишь занимаетесь укреплением мышечного корсета, помните, что укреплять спину и избавляться от боли нужно постепенно.
В противном случае, если переусердствуете, то только нанесете ущерб своему организму, например, сорвав себе спину.
Врачи не рекомендуют выполнять упражнения и нагружать спину в том случае, если:
- Недавно (до 2-х месяцев) у вас были травмы позвоночника;
- Во время выполнения занятий вы почувствовали резкую боль в области поясницы;
- При беременности (в такой период времени существуют занятия, которые выполняются с меньшей нагрузкой).
3. Зарядка для поясничного отдела позвоночника
Ниже описан несложный комплекс упражнений по укреплению поясницы. Выполнять его рекомендуется ежедневно, утром и вечером.
- В положении лежа на спине поднимите сначала левую, потом правую ногу, по очереди, согнув ее в колене и поднеся к груди. Повторять 5 раз для каждой ноги. Каждую ногу держать по 7 секунд.
- Лёжа на спине, одну ногу согните в колене и уприте в пол, вторую поднимайте и тяните носочек. Медленно поднимать ногу с вытянутым носком на 45 градусов, и также медленно опускать, после чего поменяйте ноги. Поднимать ногу и опускать нужно на протяжении 10-15 секунд, удерживать в верхней точке – 10 секунд.
- Упражнение пресс. Качайте его, медленно поднимая и опуская корпус, при этом ноги согнуты в коленях.
- В положении сидя, ноги вытянуты, согнитесь так, чтобы достать ладонями (или пальцами рук) стопы, по возможности обхватите их. Держите это положение около 10 секунд, затем примите положение лежа на 5 сек, затем снова согнитесь. При этом нужно напрягать мышцы спины, а ноги должны быть строго ровные.
- В положении лежа на животе поднимайте поочередно ноги на максимально доступную вашей растяжке высоту. Повторите по 8 раз для каждой ноги.
4. Немного секретов
Если вы заметили, что поясница стала в последнее время болеть все чаще, обратитесь к врачу. Он назначит комплексное лечение, которое будет сопровождаться ЛФК.
- Помимо занятий в домашних условиях зарядкой, с целью профилактики болей в пояснице старайтесь чаще посещать бассейн, кататься на велосипеде и ходите много пешком.
- Плавание, как известно, отлично справляется с утолением боли в спине, за счет того, что поддерживающие позвоночник мышцы разгружаются.
При катании на велосипеде у человека работает определенный ряд мышц, что дает высокую циркуляцию крови во всем организме. Клетки обогащаются кислородом, и боли становятся все реже и протекают не так остро.
- Проводя больше времени на свежем воздухе посвятите себя пешим прогулкам, ведь это самый эффективный способ тренировки поясничных мышц.
Занимайтесь собой, спортом, старайтесь вести активный образ жизни, и вы заметите положительный результат уже через несколько дней. Движение – это жизнь! Прислушивайтесь к своему организму и будьте здоровы!
Источник: http://bol-v-poyasnice.ru/profilaktika/profilaktika-i-uprazhneniya-dlya-izbavleniya-ot-boli-v-poyasnitse
Боль в спине после сна и скованность в позвоночнике по утрам: основные причины
Просыпаясь утром, здоровый человек ощущает прилив бодрости, эмоциональных и физических сил, энергии. Если же после сна появляется боль, скованность в движениях, это снижает работоспособность, вызывает раздражение и другие неприятные ощущения.
К причинам, по которым после сна боли спина, относят внешние и внутренние факторы, патологические и непатологические предпосылки. Нередко к болезненным ощущениям присоединяется дополнительная симптоматика, которая только ухудшает общее самочувствие пациента.
Проявления и признаки болей
О патологиях позвоночника свидетельствует скованность по утрам и ощущение боли в каком-либо отделе
Заболевания позвоночника и внутренних органов проявляются совсем не так, как внешние факторы, приводящие к боли в спине после сна. Следует знать особенности непатологической симптоматики:
- чувство усталости после сна, дискомфорт;
- отекание или онемение рук, ног;
- умеренная выраженность болей, они носят тянущий или тупой характер;
- симптомы быстро проходят после разминки или в течение дня;
- дополнительных признаков не возникает.
Если же неприятный симптом, возникающий по утрам, связан с заболеваниями позвоночника, симптомы меняются:
- вместе с болью возникает скованность в спине;
- пациенту сложно менять положение и вставать с кровати;
- боль носит острый характер, ее интенсивность меняется;
- симптомы отдают в таз, верхние и нижние конечности;
- достать руками пола и наклониться невозможно;
- симптомы усиливаются при физической нагрузке.
Если причина дискомфорта в спине после пробуждения скрыта в заболеваниях мышц, симптомы обычно возникают после физического напряжения или переохлаждения. Боли в этом случае сразу же после сна интенсивные.
При патологиях внутренних органов – нижних отделов ЖКТ, мочевыделительной системы – боль обычно локализована с одной стороны в поясничной зоне. Усиливаются симптомы, когда человек поворачивается. Ощущения могут быть тянущими, простреливающими. Также возникают проблемы с мочеиспусканием.
Кто находится в группе риска
У пожилых людей боли в спине по утрам бывают чаще
Чаще боль в спине после сна появляется у людей, предрасположенных к развитию болезней позвоночника и внутренних органов. В группу риска попадают:
- курильщики и алкоголики;
- люди с неправильной осанкой;
- пожилые пациенты;
- люди, у которых есть родственники с аналогичными проблемами;
- женщины во время беременности;
- люди, часто подвергающиеся высоким нагрузкам и получившие травму.
Спровоцировать симптомы может сильный стресс и эмоциональное напряжение.
Непатологические причины болей в спине по утрам
У беременных нагрузка на позвоночник распределяется неправильно, поэтому возможны постоянные боли
У здоровых людей время от времени может появляться боль в спине по утрам, связанная со следующими факторами:
- Психологическое и физическое перенапряжение. Часто болезненные ощущения наутро возникают после чрезмерной физической нагрузки, приложенной к неподготовленному организму. Мышцы перенапрягаются и болят утром. У людей, чья работа связана с длительным пребыванием в сидячем положении, боль возникает из-за постоянной нагрузки на один отдел спины. Спровоцировать симптомы могут стрессы, ссоры, а также другие психологические переживания.
- Беременность у женщин. После 2 триместра существенное увеличение плода и матки приводит к тому, что окружающие ткани, нервные окончания и суставы сдавливаются, передвигаются и занимают неподходящее положение. Это вызывает мучительные, постоянные боли, помочь от которых может легкая гимнастика, правильная поза во время сна.
- Неправильные условия ночного отдыха. Дискомфорт и скованность в спине после сна может возникать, если неправильно подобран матрас или подушка. Слишком мягкий или твердый матрас приводит к тому, что тело занимает неправильное положение. В правильном положении не должно быть лишнего напряжения мышц и сдавливания органов.
Спровоцировать боль в спине после ночного сна может прием медикаментов. Это относится к лекарствам, обладающим спазмолитическим действием, миорелаксантам и некоторым другим группам средств, которые влияют на ЦНС, мышечную систему, суставы и кости.
Патологические причины болей
Протрузия диска или грыжа может проявляться утром болью в ногах
Наиболее широкая группа причин болей в спине после ночного сна – патологическая. Провоцирующие факторы связаны с заболеваниями позвоночника, мышц, а также с нарушениями в нервной системе, внутренних органах.
Заболевания позвоночного столба
Самая распространенная патология, при которой наблюдается скованность в спине по утрам, – остеохондроз. Заболевание негативно влияет на хрящевую, костную и фиброзную составляющую позвонков. По мере развития остеохондроз вызывает защемление спинного нерва, что приводит к ухудшению кровообращения.
- При шейной форме заболевания боль может возникать в затылке, плечах, шее, лопатках.
- При грудной форме боль локализована в средней части спины, в области грудной клетки.
- При поясничной форме симптомы поражают нижнюю часть спины и поясницу.
Остеохондроз протекает в течение долгого времени, постепенно приводит к протрузиям и межпозвоночным грыжам.
Шейный остеохондроз также сопровождается головокружениями, головными болями и непроходящим шумом в ушах. Если не лечить заболевание, оно приведет к острой хронической болезненности, отеканию мышечных тканей, к сложностям с двигательной активностью.
Еще одно заболевание позвоночника, которое также называют анкилозирующим спондилитом – болезнь Бехтерева. Это воспалительное нарушение, при котором повреждаются суставы позвоночника. Боль может быть очень сильной, отдающей в пах и бедра. При движении диафрагмы боли усиливаются. Чаще всего болезнью страдают мужчины.
Вызывать утреннюю боль в спине после сна могут такие патологии позвоночника:
- Сколиоз. Искривление позвоночника может развиваться на фоне неправильного режима сна и организации спального места. Боль в этом случае чаще всего расположена в зоне лопаток. На поздних стадиях симптомы носят острый характер.
- Остеопороз. При заболевании истончается костная ткань, повышается ее хрупкость из-за недостатка кальция. Позвонки меняют высоту. Боли при остеопорозе постоянные, ноющие.
Еще одна очень распространенная патология – межреберная невралгия. Она сопровождается перенапряжением, ущемлением нерва в области ребер. Боль очень сильная, резкая, возникает после движений, отдает в спину, ребра. В области поражения наблюдается краснота.
Заболевания внутренних органов
При заболевании почек сопутствующим симптомом может быть отек в ногах, руках, на лице
Часто дискомфорт в спине развивается на фоне патологий легких, сердца, мочевыделительной системы, реже – из-за нарушений в ЖКТ. К заболеваниям сердца относят:
- инфаркт – боль острая, отдает в лопатку, левую руку, пациент бледнеет, повышается потливость, возникает аритмия;
- стенокардия – купируется приемом нитроглицерина, по симптомам схожа с инфарктом;
- миокардит – воспалительное заболевание, при котором может повышаться температура.
Если после сна утром болит спина, а потом проходит, это может указывать на патологии почек. Вялотекущие инфекции и переохлаждения вызывают ноющую, не слишком сильную боль. Нефриты, колики, острые инфекции, напротив, приводят к сильным болям, при которых меняется характер мочи: она становится темной, появляются примеси крови.
Среди специфических причин болезней почек также выделяют отечность: сначала она появляется на лице, потом на ногах и руках. Боль отдает в бедра, пах и лобковую область, мочеиспускание учащается или сильно нарушается.
При острых болях в позвоночнике после сна нередко обнаруживают болезни желудка, кишечника и поджелудочной железы. Симптом возникает преимущественно из-за следующих заболеваний:
- перфорация тонкого или толстого кишечника;
- синдром раздраженного кишечника;
- острый аппендицит;
- кишечная непроходимость;
- неспецифический язвенный колит.
Все патологии из этого списка, кроме синдрома раздраженного кишечника, требуют немедленного хирургического вмешательства.
Среди дополнительных симптомов острого состояния: высокая температура, усиливающиеся боли, вздутие, запор или понос с кровью.
При холецистите присутствуют отраженные боли в грудной отдел позвоночника
Боль в спине может появиться из-за инфицирования желчного пузыря. Также этот орган нередко болит из-за неправильного питания и развивающегося холецистита. В этом случае боль обязательно возникнет спереди, будет жгучей, сопровождающейся желтизной кожи.
Отраженные боли от легких в спине – распространенная причина неприятных ощущений в позвоночнике после пробуждения. К причинам этого состояния относятся:
- развивающаяся пневмония;
- рак легкого;
- плеврит;
- туберкулез;
- пневмоторакс.
Некоторые из заболеваний легких, например, пневмоторакс и пневмония, требуют быстрого медицинского вмешательства. Без помощи врачей нередко начинаются опасные осложнения.
Не всегда можно отличить патологию позвоночника или внутренних органов от неправильно подобранной подушки, вызывающей боль после сна. Чтобы исключить развитие опасных патологий, необходимо при первых признаках нарушения обратиться в клинику для получения консультации врача и последующей диагностики.
Методы диагностики заболеваний
При подозрении на заболевания внутренних органов проводится УЗИ
Для постановки верного диагноза врачу нужно знать, что происходит внутри организма пациента. Сначала человеку с болями в спине после сна обязательно нужно обратиться к терапевту или напрямую к неврологу, хирургу или ортопеду.
Специалисты назначают сдачу анализов и инструментальную диагностику:
- общий и биохимический анализ крови необходим для определения инфекций, гормонов и воспалительных реакций;
- анализ мочи и кала на выявление бактерий, гельминтов;
- рентген позвоночника – позволяет выявить грыжи, деформацию хрящей и позвонков;
- рентген легких – указывает на патологические процессы в парном органе;
- УЗИ и ЭКГ – требуются для оценки состояния сердца, почек и других внутренних органов;
- электромиография – показана, когда есть подозрение на патологии мышечных тканей.
МРТ и КТ назначают, если другие методы диагностики не дают нужных результатов. Эти методы позволяют со всех ракурсов осмотреть патологический источник, изучить состояние органов, мягких тканей, костей и хрящей.
После проведения комплексной диагностики врач получает полную информацию о состоянии пациента и может поставить точный диагноз, а затем подобрать актуальное лечение. Только в этом случае оно будет эффективным.
Источник: https://NogoStop.ru/spina/pochemu-utrom-posle-sna-bolit-spina-a-potom-proxodit.html
Диагностика боли в спине: анализы, исследования, выяснение причин
Диагностика зависит от анамнеза и состояния пациента. Опорно-двигательный аппарат может исследоваться с помощью различных методик. Диагностика боли в спине осуществляется в зависимости от того, какого вида дорсалгия наблюдается: вертеброгенная (причина — в позвоночнике) или невертеброгенная. Большинство случаев болевых синдромов обусловлено позвоночником.
Свернуть
Перед лечением проводят соответствующие анализы для определения причин, вызывающих спинные боли. Сначала врач проводит предварительные исследования:
- проверка функционирования нервной системы и амплитуды совершаемых движений;
- мануальное исследование с целью определения зоны локализации.
Анализы при боли в спине включают следующие:
- анализ мочи и крови для исключения системной, в т.ч. инфекционной этиологии;
- рентгенография — для определения костных повреждений;
- КТ и МРТ с целью анализа повреждений мягких тканей;
- ЭМГ (электромиограмма) — для выявления повреждений нервов и мышц.
В крови определяются следующие показатели:
- уровень гемоглобина;
- СОЭ;
- массовая концентрация кальция.
В сыворотке определяется активность щелочной фосфатазы.
Какие методы диагностики существуют?
Врач ставит диагноз при боли в спине на основании проведенных исследований, главными из которых являются:
- осуществление рентгеноскопии;
- УЗИ;
- МРТ/КТ;
- ЭМГ;
- радиоизотопная остеосцинтиграфия;
- сонография (ультразвуковое сканирование).
- Стоимость проведения рентгена в Москве составляет 2200 руб. с колебаниями от 1200 до 7335 руб. В регионах она разнится в зависимости от сложившегося уровня цен к столичным. Ниже приведены цены на различные методы диагностики в Москве.
- Стоимость УЗИ позвоночника составляет 700-3000 руб. КТ поясничного отдела позвоночника в среднем стоит 4980 руб., такая же процедура в шейном отделе — 4570 руб. Стоимость этой процедуры, проводимой на 1 отделе, составляет 4910 руб. КТ всего позвоночника в среднем стоит 10030 руб.
- В этих же диапазонах находится стоимость МРТ отдельных отделов позвоночника. Если же эта процедура выполняется для всего позвоночника, стоимость возрастает до 12390 руб.
- Средняя оплата ЭМГ составляет около 24000 руб.
- Стоимость остеосцинтиграфии в среднем 5000 руб.
- Цены на ультрасонографию колеблются от 1800 до 2100 руб.
Исследования в зависимости от причины болевого синдрома
- Боли в спине появляются из-за различных причин, что обуславливает необходимость проведения соответствующих диагностических исследований.
- Таблица 1. Методы исследования
| Причины | Методы |
| Травма: небольшая со/без структурной динамикой/и костной ткани с повреждением двигательных нервов |
Определение механизма причины, рентгенография |
| Определение локализации боли над позвонком (предварительный диагноз — остеомиелит) | МРТ |
| Ишиальгия: неопределенный определенный участок повреждения нервного корешка. |
ЭМГ, КТ, МРТ МРТ |
| Нерадикулярная боль: спондилолистез с яркой неврологической симптоматикой или невылечивающийся традиционными методами; в истории болезни отсутствуют различные рисково-травматические факторы; потенциальный неопластический процесс или присутствие неявной инфекции. |
Остеосцинтиграфия, МРТ, КТ, рентген в положении сгибания-разгибания МРТ, остеосцинтиграфия, рентген в боковой и передне-задней проекциях |
| Присутствие в истории болезни неопластических процессов, присущих метастатическим повреждениям. | МРТ, остеосцинтиграфия |
Дифференциальная диагностика
Под ней понимают метод, при котором постепенно исключаются заболевания, не подходящие по симптомам или иным фактам, из-за чего диагноз сводится к единственной патологии. Осуществляется в 3 этапа:
- Сбор анамнеза.
- Обследование пациента, обнаружение симптоматики заболевания.
- Лабораторно-инструментальные методы исследования.
Группы причин и признаки
Спинные боли диагностируют по 4 группам причин и 10 признакам.
Таблица 2.1 Дифференциальная диагностика болей в спине (механические и мягкотканные причины).
| Симптомы | Группы причин | |
| механические | мягкотканные | |
| Начало | преимущественно, острое | подострое |
| Интенсивность | вариабельна | умеренная |
| Реакция боли: на покой на физическую активность |
ослабление усиление |
вариабельна вариабельна |
| Локализация | Диффузная | Диффузная |
| Неврологические признаки | присутствуют | отсутствуют |
| Симметричность процесса | односторонний | генерализованный |
| Утренняя скованность | до получаса | вариабельна |
| Системные проявления | отсутствие | отсутствие |
| Боль ночью | Слабая, появляющаяся при определенном положении | Умеренная |
| Потенциальный диагноз | Спондилолистез, остеохондроз, перелом диска, его повреждение или грыжа | Перенапряжение мышечно-связочного аппарата, синдром фибромиалгии, миофасциальный синдром (невралгия) |
Таблица 2.2 Дифференциальная диагностика болей в спине (воспалительные и очагово-инфильтрационные причины).
| Симптомы | Группы причин | |
| воспалительные | очагово-инфильтрационные | |
| Начало | подострое | нарастающее |
| Интенсивность | умеренная | выраженная |
| Реакция боли: на покой на физическую активность |
усиление ослабление |
постоянная боль (реакции нет) отсутствие |
| Локализация | Диффузная | Очаговая |
| Неврологические признаки | отсутствуют | преимущественно, отсутствуют |
| Симметричность процесса | преимущественно, двусторонний | по средней линии или односторонний |
| Утренняя скованность | более получаса | отсутствие |
| Системные проявления | присутствуют | возможны |
| Боль ночью | Умеренная | Сильная |
| Потенциальный диагноз | Полимиалгия ревматическая, спондило-артрит | Поражение инфекцией мягкой гистологии или костей, новообразование |
Значение лабораторных исследований в ДГ
Осуществленные анализы крови и мочи позволяют выявить у пациента возможные негативные явления:
- динамика в моче: болезнь Рейтера, почечные заболевания: камни, пиелонефрит, опухоль;
- положительный посев крови: сепсис с абсцессом или остеомиелитом;
- увеличение СОЭ: рак, абсцесс, спондилоартриты, остеомиелит, полимиалгия ревматическая, туберкулез;
- патологический пик, отмечаемый на электрофореграмме сывороточных белков: миеломная болезнь;
- выявление HLA-B27: спондилоартриты;
- увеличение активности щелочной фосфатазы: остеомаляция, болезнь Педжета, гиперпаратиреоз первичный, метастазы, присутствующие в костях;
- положительные туберкулиновые пробы: туберкулез спинного мозга или костей;
- обнаружение специфического простатического антигена: рак предстательной железы.
Алгоритмы определения причины
Вначале проводится первичная оценка острой боли.
У взрослых пациентов, страдающих от такой боли в спине или ногах, связанных со спиной, в течение непродолжительного периода (не более 3 месяцев), собирается анамнез и осуществляется физикальный осмотр.
Он проходит с тестированием пациента на поднятие ноги и проведение неврологического скрининга для поиска «красных флажков» (тревожных признаков, свидетельствующих о появлении сомнения в доброкачественном характере боли).
Они могут указывать на:
- перелом позвоночника — проводят рентген пояснично-крестцового отдела, при необходимости — в течение 10 дней — КТ или сканирование кости;
- инфекцию и рак;
- стремительно прогрессирующий неврологический дефицит или синдром конского хвоста — требуется консультация специалиста по диагностике и лечению.
Если «красные флажки» не обнаружены, то диагностику выполняют в течение 1 месяца после появления признаков заболевания с консультацией у специалистов.
Если проведенные анализы не позволяют установить причину, проводят другие лабораторные тесты, рентген, МРТ.
При обнаружении симптомов серьезной патологии или обнаружении соответствующих проблем невертеброгенной природы необходима консультация со специалистом для назначения соответствующего лечения. Отсутствие подобных признаков означает переход к следующему алгоритму.
Здесь подробно расписывается, что должен делать врач с взрослыми пациентами, испытывающими боль в нижней части спины при отсутствии серьезных состояний.
Начинается алгоритм №2 с того, что нужно успокоить пациента, рассказав ему о болях в спине.
Каждый блок предполагает наличие двух вариантов ответа: «Да» или «Нет», которые ведут к соответствующим блокам, в которых прописано, что нужно сделать.
Если врач проделал все действия алгоритма №2, но присутствуют рецидивы симптомов или имеются «красные флажки», то осуществляется возврат к алгоритму №1. При недостаточном восстановлении движений после 4 недель выполняется переход к алгоритму №3.
Здесь также присутствуют блоки с ответами «Да» и «Нет». При отсутствии значительного ишиаза в течение этого времени идет отсылка к алгоритму №2. При анатомических и физиологических показателях ущемления нервного окончания — отсылка к началу этого алгоритма.
Наибольшее число случаев перехода предусмотрено к алгоритму №5:
- отсутствие положительных результатов тестов;
- гендерные изменения;
- отсутствие доказательств дисфункции нервного окончания при ЭМГ;
- отсутствие анатомо-физиологических показателей ущемления нервного окончания.
Алгоритм №4 предназначен для взрослых пациентов со значительным ишиасом, наблюдающимся более 4 недель. Здесь предполагается проведение обсуждений врачом и больным возможных методов лечения. Если пациент не выбирает операцию, у него уменьшаются физические ограничения или необходима постхирургическая помощь, осуществляется переход к алгоритму №5.
Он предназначен для взрослых больных с проблемами в спине и ограничениями в движениях более 4 недель и менее 3 месяцев. Заканчивается этот алгоритм выздоровлением. Если оно не наступает, необходимо рассмотреть с пациентом варианты и проводить ежедневные занятия, которые снизят опасность возникновения рецидивов и будут способствовать максимальной переносимости движений.
Вывод
Осмотр при болях в спине выполняет квалифицированный врач, который назначает сдачу соответствующих анализов крови и мочи и дает направление на проведение необходимых исследований. Применение одного метода может оказаться нерезультативным, их лучше применять в комплексе, используя дифференцированную диагностику и соответствующие алгоритмы определения причин.
Источник: https://columna-vertebralis.ru/boli-v-spine/lechenie-bsp/diagnostika-boli-v-spine.html
Почему по ночам болит спина, сопутствующие симптомы, методы лечения, профилактики, диагностика основной причины и прогноз
Дорсалгия – патологическое состояние, которое характеризуется болевыми ощущениями в области спины. В статье мы разберем, почему ночью болит спина, а днем – нет.
Дорсалгия
Внимание! В международной классификации болезней 10-го пересмотра (МКБ-10) дорсалгия обозначается кодом М54.
Краткая информация про болезнь
Дорсалгия в области поясницы является одной из наиболее распространенных патологий в России. До 70% всех взрослых пациентов хотя бы раз в жизни испытывали боль в области спины. Женщины немного чаще страдают, чем мужчины.
У многих людей симптомы исчезают через короткое время. Если дорсалгия сохраняется в течение длительного периода времени, качество жизни пациента может существенно снижаться.
Термин «боль в спине» не относится к единой клинической картине, потому что за ней может скрываться множество разных причин. В большинстве случаев болевые ощущения обусловлены психологическими причинами.
По длительности дорсалгию делят на следующие формы:
- острую. При данной форме эпизоды боли длятся не больше 6 недель;
- подострую. Дорсалгия длится в данной ситуации дольше шести недель;
- хроническую. Боль при этом сохраняется в течение более 12 недель.
Во многих случаях дорсалгия является большой нагрузкой для пациентов, что может привести к ограничениям в повседневной жизни или даже к потере трудоспособности. Поэтому точный диагноз и соответствующая терапия имеют большое значение.
Причины боли во время сна
Дорсалгия может быть вызвана многочисленными факторами и возникать в ответ на различные заболевания. Возможные причины:
- компрессия или повреждение нервов;
- перенапряжение мышечных структур;
- перенапряжение суставов.
Радикулит – другая причина, из-за которой может возникать дорсалгия во время бодрствования или сна. Радикулит чаще всего встречается в области нижнего поясничного отдела позвоночника (LWS). Там отходят корешки седалищного нерва. Если эти нервы механически повреждаются из-за травм нервного корешка или перегрузки ослабленных и напряженных связок, может возникать сильный радикулит.
Компрессия
При дорсалгии следует учитывать ревматические воспалительные заболевания (осевой спондилоартрит) или воспаление позвонков, межпозвоночных дисков, нервных корешков из-за инфекции.
Болезнь или воспаление различных органов (например, почек, мочевого пузыря, простаты, яичников или матки) также могут в редких случаях вызывать болевые чувства в области спины.
Аневризма аорты – патологическое выпячивание основной артерии – может вызвать сильнейшую дорсалгию.
Многие виды рака вызывают метастазы в позвоночнике, и в очень редких случаях первичные опухоли кости также могут развиваться в позвоночнике.
Психические факторы также могут быть потенциальной причиной развития боли. Различные психологические стрессы (расстройства сна и тревоги или депрессия) перенапрягают мышцы, что может вызывать миофасциальную боль. При этих заболеваниях нарушается восприятие и анализ боли.
Метаболическое заболевание костей или даже переломы позвонков из-за остеопороза (потери костной массы) могут вызывать невыносимые боли в позвоночнике. Такие переломы очень болезненны и вызывают необратимые повреждения скелетно-мышечной системы.
Во время беременности боль слева или справа может быть обусловлена нарастающей нагрузкой на позвоночник. Она проходит после родов. Во сне может сильно ныть живот или спина из-за неправильного положения спины.
Если болит под лопаткой, необходимо обратиться к врачу, чтобы узнать, отчего возникают болевые ощущения. Боль в груди или солнечном сплетении может сигнализировать о более опасных заболеваниях.
В этом случае рекомендуется незамедлительно обратиться к врачу.
Беременность
Методы диагностики
Вначале врач изучает историю болезни пациента и расспрашивает о симптомах. Специалист медико-санитарной помощи должен знать о любых травмах и заболеваниях (например, переломы позвонков, опухоль или инфекция). Быстрая диагностика поможет начать своевременно начать лечение и увеличить шансы на полное выздоровление.
Врачу необходимо ответить на следующие вопросы:
- Когда возникла боль впервые?
- Возникают ли симптомы в течение длительного времени или рецидивы (хроническая или повторяющаяся боль в спине)?
Кроме того, важно знать:
- насколько сильна боль. Это можно оценить, например, с помощью болевой шкалы;
- имеются ли у пациента другие заболевания;
- имеются ли другие симптомы (например, лихорадка, потеря веса, паралич, боль в груди);
- страдает ли пациент от серьезных сопутствующих психически заболеваний.
Также проводится физическое обследование с оценкой позвоночника, включая мышцы и связки. В некоторых случаях врач также проводит неврологическое обследование для оценки функции отдельных нервов.
Если после этих шагов не удаётся выявить признаков специфической боли в спине или предупреждающих знаков опасного заболевания, никаких дальнейших диагностических шагов не требуется.
Врач сразу назначит симптоматические средства.
Только после нескольких недель лечения, если терапия не даст никакого эффекта или возникнет подозрение на серьезное заболевание, врач назначит дополнительные исследования:
- обычную рентгенографию;
- компьютерную томографию;
- МРТ;
- общий анализ крови.
По результатам исследований врач подбирает схему лечения.
Лечение боли
Лечение первого выбора – введение нестероидных противовоспалительных препаратов (НПВП). НПВП оказывают сильный обезболивающий и противовоспалительный эффекты. Продолжительность и дозировка терапии зависят от интенсивности симптомов. В случае отсутствия эффекта от терапии можно применять другие лекарства.
НПВП
Если симптомы сохраняются, можно использовать биологические препараты. Эти препараты непосредственно влияют на иммунологический воспалительный ответ организма путем целенаправленного ингибирования воспалительных мессенджеров.
Наиболее важной группой являются так называемые блокаторы ФНО-альфа. Фактор некроза опухоли является воспалительным медиатором.
Препараты, как правило, очень эффективны у пациентов с осевым спондилоартритом и уменьшают боль и воспаление.
Совет! При возникновении болезненности вечером, ночью, утром или днем требуется обратиться к врачу.
Плохой матрас обычно неспособен вызывать сильную боль, вопреки распространенным заблуждениям. Делать упражнения или ставить компрессы не рекомендовано. Вначале рекомендуется выяснить причину болезненности, а потом заниматься лечением.
Источник: https://LechiSustavv.ru/zabolevaniya-pozvonochnika/10066-nocham-bolit-spina.html
Заболевания позвоночника, лечение и профилактика
Позвоночник в восточной медицине считается очень важным органом, поэтому его называют «столб из золотых монет».
Внутри позвоночника находится спинной мозг, который отвечает за все внутренние органы, иннервирует и регулирует их деятельность.
Благодаря выходу из каждого сегмента нервных окончаний, которые проходят между позвонками и осуществляют иннервацию всех органов и систем организма.
Позвоночник удерживается в вертикальном положении благодаря наличию длинных мышц спины, коротких межпозвоночных мышц.
В ходе жизнедеятельности человека происходит воздействие на позвоночник различных факторов, которые негативно действуют на весь наш организм и в том числе на позвоночник.
Негативные факторы для позвоночника:
- переохлаждение
- нарушение обмена веществ, накопление жира (ожирение)
- чрезмерное поднятие тяжестей
- стрессы и отрицательные эмоции
- гиподинамия
- травмы
Все это приводит к различным заболеваниям позвоночника, в частности наиболее распространенным является остеохондроз.
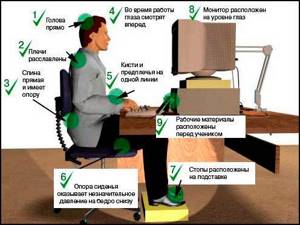
Основной причиной остеохондроза является неправильная осанка. В основном при сидении на учебе или на рабочем месте. Рабочее место надо подбирать соответственное росту, т.е. высоту стола, стула надо контролировать с самого детского возраста, студентам и также свое рабочее место. Даже при езде на автомобиле необходима правильная осанка.
Классификация остеохондроза:
- Шейный
- Грудной
- Поясничный
Наиболее часто поражаются шейный и поясничный отделы позвоночника, так как они являются наиболее подвижными и несут при этом очень большую нагрузку. Симптомы при этом заболевании чаще всего это – корешковые, вегетативно-сосудистые, висцеральные.
Основным является конечно болевой синдром, с которым и обращаются и чаще всего возникают онемение верхних и нижних конечностей. Висцеральные органы тоже при этом страдают, потому что нарушается их иннервация и правильное кровоснабжение.
На этом рисунке представлены отделы спинного мозга, которые иннервирует и контролирует деятельность наших органов.
На данном слайде представлены все виды патологии — это межпозвоночный нормальный диск, межпозвоночная грыжа, которая сдавливает выходящий корешок нерва и дегенеративные изменения краев позвоночника с образованием остеофитов, которые в дальнейшем раздражают другое тело позвонка и вызывают при этом болевые ощущения, острую боль и в дальнейшем способствуют разрушению и сдавливании протрузии и выпячиванию.
Также с возрастом происходит вегетатация межпозвоночных дисков с образованием остеофитов.
Формирование межпозвоночной грыжи
1 стадия. Протрузия диска — когда происходит повреждение внутренних волокон фиброзного кольца межпозвонкового диска без разрыва внешней оболочки, которая удерживает пульпозное ядро в своих границах, и образуется подвижный фрагмент.
2 стадия.
Экструзия (выход) – когда формируется грыжа межпозвоночного диска, во время которой происходит повреждение и внутренних и наружных волокон фиброзного кольца диска в сочетании с выходом пульпозного ядра за пределы фиброзного кольца либо в сторону спинномозгового канала, либо в сторону выхода корешков спинномозговых нервов.На этом этапе принято считать, что процесс формирования межпозвоночной грыжи закончен.
Причины возникновения протрузии:
- Нарушения обмена веществ
- Наследственность, травмы, инфекции
- Неправильная осанка
- Чрезмерные нагрузки на позвоночный столб
- Неразвитость мышечного каркаса туловища
- Различные заболевания позвоночника (остеохондроз, сколиоз)
- Резкие наклоны и повороты корпуса в сторону (особенно при «неправильном» поднятии тяжестей)
- Возрастные изменения, заболевания внутренних органов
- Вирусы, неправильное питание и многое другое.
При этом расстояние между позвонками сокращается, они начинают давить на межпозвонковый диск, поэтому значительно увеличивается нагрузка на диск, и он смещается, чаще всего в сторону спинномозгового канала. Происходит выпячивание диска: сначала — протрузия, а потом — грыжа.
В западной медицине принято консервативное и оперативное методы лечения
Консервативные:
- Лечебная физкультура
- Массаж
- Физиопроцедуры, стимуляция мышц спины
- Ношение корсетов
- Симптоматическая терапия, способствующая снятию болевого синдрома, различных висцеральных и вегето-сосудистых нарушений
При неэффективности консервативного лечения и сохранения выраженного болевого синдрома предлагается оперативное лечение, при котором происходит удаление грыжевых выпячиваний.
Если отмечаются изменения в межпозвоночных дисках, то происходит удаление и замена искусственными протезами.
Также оперативным путем скрепляют между собой позвонки – это препятствует их смещению и сдавливанию на спинной мозг и корешки выходящих нервов.
Лечение в тибетской медицине
В восточной медицине позвоночник называют «Столб из золотых монет» и «Отцом всех заболеваний». В позвоночном столбе проходит спинномозговой канал, в котором находится спинномозговой нерв, который является главным энергетическим каналом, который связывает организм в единое целое.
От правильного положения позвоночника зависит как общее состояние организма, так и состояние внутренних органов. Внутри позвоночника находится спинной мозг, часть общей системы нервной регуляции организма. От него отходит 31 пара спинномозговых нервов.
Спинной мозг, как и головной мозг, относятся к конституции «Ветер». Для коррекции и лечения в тибетской медицине проводится коррекция мировоззрения и воздействие на сознание.
Для людей «Ветра» необходимо подавлять нестабильность, возбудимость, нервозность, справиться с депрессией и неуверенностью в себе.
Для людей конституции «Желчь» необходимо смирить гордыню, подавлять в себе гневливость, раздражительность, зависть и ревность, также не допускать эгоистических проявлений. Для людей конституции «Слизи» необходимо изгонять лень, неуверенность в себе.
Питание
Для коррекции питания людям «Ветра» необходимо питаться 5-6 раз в сутки и не допускать большой перерыв в приеме пищи, запрещается проводить голодание, нельзя есть второпях, отвлекаться на чтение книг, просмотр телевизионных передач, вести возбуждающие беседы.
Для людей конституции «Желчь» необходимо организовать питание 3-4 раза в день, соблюдая режим дня. Пища должна быть теплая, не горячая, исключить из рациона острое, жареное, копченое.
Для людей конституции «Слизь» необходимо питание 3-4 раза, даже может быть и два раза в день, по мере того как вы почувствуете голод. Питание после 18 – 19 часов не рекомендуется. Есть необходимо медленно, вкушая запах, вкус, чтобы пришло насыщение и довольствие принятой в меньшем объеме пищи.
Образ жизни
Также необходимо менять и контролировать образ жизни. Для людей конституции «Ветер» необходимо планировать, составлять режим дня на неделю, на месяц. Необходимо иметь нормированный рабочий день, обязательно отдыхать, заниматься можно восточными видами спорта, проводить медитации, заниматься йогой, танцами, плаванием в теплой воде.
Людям «Желчи» тоже необходим нормированный рабочий день и обязательные отдых. Для них необходимо заниматься спокойным видами спорта, отдыхать в прохладном помещении и местах, заниматься йогой, медитацией, и спокойными видами спорта.
Людям «Слизи» необходимо чаще двигаться, проводить производственную гимнастику, отказаться от дневного сна, проводить активный отдых — это ходьба пешком, активные занятия физкультурой, фитнесом и спортом.
Внешние процедуры
В клинике «Наран» при обращении пациентов проводится лечение и восстановление здоровья пациентов путем энергетического точечного массажа, он ликвидирует местные застои энергии, улучшает микроциркуляцию крови, снимает спазм и отеки в сухожилиях и точках прикрепления мышц, улучшает питание мышечной ткани, связок и сухожилий.
Также проводится иглоукалывание — это тоже улучшает движение энергии по меридианам, улучшает трофику, релаксирует мышцы, обладает противовоспалительным, стимулирующим, седативным эффектом.
Очень широко применяется моксотерапия — это прогревание полынными сигарами, восстановление и прогревание специальными моксами и специальными аппаратами для моксотерапии. Воздействие моксотерапии улучшает энергетические блоки, устраняет, минимизирует, успокаивает, изгоняет холод из организма.
Также проводится стоунтерапия — это прогревание в определённых участках тела, чаще всего спины теплыми камнями. Это такой эффект согревающей — изгоняет холод, релаксирует, проявляется противовоспалительный и обезболивающий эффект, расслабляет мышцы.
Вакуум-терапия проводится с помощью постановки банок двух видов: специальным аппаратом ставятся пластиковые банки и стеклянные обычные банки, которые применяются уже много веков и имеют актуальность и в наше время. Они также улучшают обмен веществ за счет местного улучшения кровообращения, улучшается при этом питание, релаксирующий эффект и противовоспалительное воздействие.
Фитотерапия
Фитотерапия — один из основных методов терапии, который назначается пациентам.
В рецептуру тибетских препаратов входит максимальное количество различных лекарственных растений, также входит в состав минералы и продукты животного происхождения и даже входят драгоценные металлы.
В своей основе они являются тёплыми, прохладными и нейтральными и в зависимости от того к какому типу человека они назначаются, учитывается их теплоемкость.
Фитопрепараты способствуют выведению слизи, очищению и улучшению работы печени, улучшению качества выработки и нормализации выработки желчи, успокоению нервной системы, сердечно-сосудистой системы, улучшению инервации вегетососудистой системы. Также эти препараты оказывают согревающий эффект, очищают кровь, улучшают мозговое кровообращение и другие функции организма, которые необходимы для нормального функционирования человека.
Также еще для домашнего лечения позвоночника применяются аппликаторы, которые очень эффективно снимают усталость, болевой синдром, им можно пользоваться в домашних условиях.
Если у вас заболела спина или поясница, то вам нужно лечь на аппликатор на 20-30 минут — это вызывает релаксирующий, болеутоляющий эффект. Также используются наборы трав — фитосборы «5 амрит» и другие.
Они очень эффективны, завариваются как обычные сборы и принимаются внутрь.
Профилактика
Для профилактики заболеваний позвоночника необходимо проводить зарядку, на работе хотя бы делать пятиминутные перерывы и разминать не участвующие в работе мышцы. Необходимо заниматься йогой и правильное питание.Здесь вы можете скачать комплекс упражнений для позвоночнике. Эти упражнения будут укреплять ваш организм, в частности позвоночник, и проблемы будут постепенно уходить.
Источник: https://naranfito.ru/rekomendatsii-vracha/stati/93-zabolevaniya-pozvonochnika-lechenie-i-profilaktika