Грыжа диска L5 S1 локализуется в пояснично-крестцовом отделе позвоночного столба. Более точное расположение патологического образования: между последним позвонком в пояснице и первым – в крестце.
Такая патология считается наиболее распространенной, что обусловлено следующими причинами: длительное пребывание в одной позе, гиподинамия, как следствие сидячего образа жизни. Интенсивные нагрузки на позвоночник тоже оказывают негативное влияние на этот участок.
При терапии заболевания используется комплексный подход.
Грыжа диска L5 S1 локализуется в пояснично-крестцовом отделе позвоночного столба.
Причины
Чтобы узнать, почему развивается грыжа, необходимо подробнее изучить устройство межпозвонкового диска. Он состоит из фиброзного кольца (оболочка), пульпозного ядра, покрыт хрящевыми прослойками.
Грыжей называется деформация диска. При этом происходит выпячивание фиброзного кольца на одном из участков.
Хрящевые прослойки, как и пульпозное ядро, выполняют амортизационную функцию и максимально сглаживают интенсивные нагрузки, оказываемые на данный участок позвоночника. Прямые причины:
- дегенеративно-деструктивные процессы, развиваются под воздействием различных факторов: естественное изменение структуры тканей диска в результате старения организма, заболевания опорно-двигательного аппарата (спондилез, спондилоартроз, остеохондроз);
- удары, ушибы, провоцирующие нарушение целостности диска.
В ряде случаев нет видимых причин для развития грыжи. Однако деформация диска все же происходит. Это обусловлено тем, что создаются условия для развития данной патологии.
Выделяют косвенные факторы, влияющие на состояние организма:
- нарушение обмена веществ на клеточном уровне, что является следствием несбалансированного питания, курения, злоупотребления алкоголем;
- высокая интенсивность нагрузок на спину и позвоночник, в частности, по этой причине грыжевое выпячивание обнаруживается чаще у людей, которые занимаются профессиональным спортом или специфической трудовой деятельностью, у беременных;
- сидячий образ жизни, в результате может развиться гиподинамия, из-за этого мышечный корсет ослабляется, а вместе с ним ухудшается поддержка позвонков, дисков;
- интенсивная подвижность, при малейшем неверном движении позвоночник может травмироваться;
- нарушение осанки, в результате по причине искривления физиологических изгибов происходит неправильное перераспределение нагрузки, из-за чего на поясничный отдел оказывает воздействие повышенное давление;
- нарушение микроциркуляции;
- небольшой суточный объем выпиваемой жидкости, что приводит к потере свойств дисками.
Небольшой суточный объем выпиваемой жидкости приводит к потере свойств дисками.
Симптомы
Выпавший участок пульпозного ядра провоцирует появление следующих признаков:
- люмбаго;
- боль в ноге в виде прострелов;
- онемение, причем данное состояние чаще проявляется в пальцах нижних конечностей;
- иногда болит копчик;
- при интенсивном выпячивании развивается частичный/полный паралич одной или обеих ног;
- ограничение подвижности спины и нижних конечностей;
- дискомфорт в сидячем положении или при ходьбе;
- нарушение походки;
- ощущение покалывания;
- ослабление мышц;
- уменьшение объема мягких тканей в области бедра, голени;
- нарушение работы внутренних органов – кишечника, мочевого пузыря, – в результате появляются проблемы с мочеиспусканием, дефекацией.
Описанные симптомы возникают вследствие защемления седалищного нерва, спинномозговых корешков, давления на позвоночный канал. В результате отмечают нарушение нервной проводимости. По этой причине возникают неврологические проявления.
При грыже нарушается работа мочевого пузыря, что негативно влияет на мочеиспускание.
Диагностика
Полную информацию о грыже (размер, локализация) можно получить благодаря следующим методикам:
- компьютерная томография;
- магнитно-резонансная томография.
Дополнительно назначается рентгенография. Этот метод менее информативен по сравнению с КТ и МРТ. Однако он используется в качестве вспомогательной меры при проведении дифференциальной диагностики, цель которой – исключить другие патологические процессы, характеризующиеся аналогичными симптомами.
Классификация
Грыжевое выпячивание может локализоваться на разных участках диска. Выделяют следующие виды:
- задняя или дорсальная;
- боковая или латеральная, в данном случае может быть диагностирована левосторонняя или правосторонняя грыжа;
- передняя;
- сублигаментарная с локализацией в спинномозговом канале;
- парамедиальная;
- циркулярная;
- медианная или срединная.
Грыжа по своей локализации может быть парамедальной.
Существуют еще такие патологические состояния, как, например, заднебоковая или переднебоковая грыжа. При этом выпячивание не имеет четкой направленности.
Парамедиальная
В данном случае происходит сдавливание спинного мозга. Для сравнения, большинство патологических образований создает компрессию на нервные окончания.
Выпячивание может произойти слева или справа, в зависимости от этого меняется клиническая картина.
При ущемленной твердой оболочке спинномозгового канала чаще всего отмечается нарушение мочеиспускания, дефекации.
Дорсальная
Это еще одна опасная разновидность грыжевого выпячивания. В данном случае патология локализуется на заднем участке диска. При этом возрастает риск ущемления нервных окончаний. При небольшом смещении вправо или влево патология обозначается, как заднебоковая грыжа.
Медианная
Выпадение тканей пульпозного ядра происходит по срединной линии межпозвонкового диска.
Медианная грыжа – это выпадение тканей пульпозного ядра, которое происходит по срединной линии межпозвонкового диска.
Чаще всего патология развивается по направлению к заднему фрагменту. Если выпячивание локализуется ближе к переднему участку, симптомы заболевания слабые или полностью отсутствуют. В данном случае не задеваются жизненно важные органы.
Циркулярная
Патологический процесс охватывает существенный участок диска, при этом большая часть капсулы проходит по диаметру пульпозного ядра. В менее тяжелых случаях зона выпячивания небольшая.
Однако, если не устранить негативные факторы, провоцирующие его появление, область поражения расширится.
При циркулярной грыже ущемление может произойти с одной или двух сторон спинномозгового канала.
Лечение
Комплексный подход обеспечивает наилучший результат. В данном случае задействуются разные методы: медикаментозное лечение, физиотерапия, массаж, ЛФК, ношение корсета.
При этом преследуется несколько целей: укрепление мышц, устранение симптоматики, облегчение состояния в периоды обострения и поддержание организма на время течения хронического заболевания, воздействие на причину патологии.
Комплексное лечение грыжи диска L5 S1 включает прием медикаментозных препаратов.
Альтернативным вариантом является радикальная терапия. Однако операция назначается редко из-за большого количества недостатков этого метода лечения.
Медикаментозное
Препараты подбираются с учетом следующих факторов: состояние организма человека, участок, на котором произошло выпячивание, степень ущемления окружающих тканей, размер образования, уровень повреждения хрящей. Схема лечения может включать в себя следующие средства:
- НПВС. Распространение такие препараты получили благодаря широкой области применения и большому количеству свойств: устранение боли, симптомов воспаления, в т. ч. и жара. Сегодня предпочтение отдают лекарствам селективного характера. Они менее агрессивно действуют на организм, т. к. угнетают лишь ферменты, вызывающие воспаление. Препараты группы НПВС: Ибупрофен, Индометацин, Диклофенак, Мелоксикам, Пироксикам.
- Гормональные средства (ГКС). Их рекомендуется использовать в случаях, когда НПВС проявляют недостаточно высокую эффективность. Глюкокортикостероиды агрессивно действуют на организм, провоцируя побочные явления со стороны многих систем. Примеры: Дексаметазон, Гидрокортизон.
- Обезболивающие. Учитывая, что комбинированные препараты, например, НПВС, характеризуются несколькими свойствами, включая анальгезирущие, применять средства данной группы рекомендуется, когда отсутствуют другие проявления, кроме боли. Распространенные примеры: Анальгин, Пенталгин. Опиоидные препараты рекомендуются в тяжелых случаях, когда боль не проходит на протяжении длительного периода.
- Хондропротекторы – защищают хрящевые ткани, содержат компоненты, позволяющие компенсировать недостаток полезных веществ в структуре хрящей, благодаря чему останавливаются дегенеративные процессы. Действенные препараты: Хондролон, Хондроитин.
- Блокада – способствует временному облегчению при непереносимых болях.
- Гомеопатические средства. Содержат растительные компоненты, часто подобные лекарства характеризуются комбинированным действием – устраняют разные симптомы за один курс лечения. К этой группе относится Дискус Композитум.
Устранить боль и воспаление поможет препарат Ибупрофен.
Консервативное
Данное направление лечения включает в себя разные методики. Среди них:
- электрофорез;
- ультразвуковое влияние;
- магнитотерапия;
- дарсонвализация;
- фонофорез;
- иглоукалывание;
- рефлексотерапия;
- УВЧ.
Врач может порекомендовать один или несколько вариантов для ускорения выздоровления. Одновременно все методики использовать нецелесообразно. Столь активный подход может способствовать ухудшению состояния.
Лучше провести несколько курсов по одному из методов. Консервативная терапия может включать в себя массаж. Однако его нельзя проводить в период обострения. Большинство методик физиотерапии отличаются такими же противопоказаниями.
Исключение составляет иглоукалывание.
Консервативная терапия грыжи может включать в себя иглоукалывание.
Лечебная гимнастика
Учитывая, что грыжевое выпячивание часто развивается по причине ослабления мышц живота, спины, рекомендуется укрепить их. Для этого назначается ЛФК.
Необходимо знать, что при грыже есть существенные ограничения. Так, нельзя делать резкие повороты, наклоны, поднимать тяжести.
Любая интенсивная нагрузка может стать причиной развития осложнений или повышения интенсивности дегенеративного процесса в структуре диска. При патологии в пояснично-крестцовом отделе упражнения выполняют, находясь в горизонтальном положении.
Операция
Грыжа межпозвоночного диска L5 S1 постепенно развивается, оказывает давление на жизненно важные органы. По возможности следует убирать симптомы консервативным и медикаментозным способами.
Это обусловлено тем, что после операции часто развивается рецидив. Грыжа формируется на прежнем фрагменте диска или же поблизости от него.
В данном случае трудно предугадать, где возникнет патологическое образование.
Операцию рекомендуется проводить, когда грыжа достаточно развилась (превышает 9 мм).
Показания
Операцию рекомендуется проводить, когда грыжа достаточно развилась (превышает 9 мм). Если выпячивание характеризуется небольшим (около 2 мм) или средним размером (около 5 мм), следует использовать методы консервативной терапии. Другие показания к проведению операции:
- сложная форма образования, при этом охватываются нервные корешки или спинной мозг;
- низкая эффективность медикаментозной терапии на протяжении 6 месяцев;
- непереносимые боли, которые удается убрать лишь тяжелыми препаратами и только на непродолжительный период.
Осложнения
В результате ущемления спинномозгового канала, нервных корешков развиваются разные патологические процессы:
- нарушение мочеиспускания, дефекации;
- дискогенная радикулопатия;
- паралич;
- потеря двигательной активности.
В результате ущемления спинномозгового канала происходит потеря двигательной активности.
Реабилитация
Длительность периода восстановления варьируется от 7 дней до 2 месяцев, что определяется выбранным методом иссечения тканей. Например, малоинвазивные способы менее болезненные. После операции запрещено поднимать вес больше 3 кг.
Для ускорения выздоровления показана лечебная гимнастика. Упражнения можно начинать через 1 месяц. Принимать сидячее положение разрешается через 4 недели после операции, а ходить – уже через несколько дней. На протяжении периода восстановления следует носить корсет.
Назначают хондропротекторы.
Профилактика
Главные правила, способствующие снижению риска образования грыжи:
- уменьшают физическую нагрузку;
- при сидячей работе нужно ежечасно делать небольшую гимнастику;
- увеличивают суточный объем выпиваемой жидкости;
- регулярно выполняют лечебные упражнения;
- нормализуют рацион: употребляют продукты, которые содержат полезные вещества, исключают жирную, сильно соленую, жареную пищу, консерванты, копчености, кроме того, эта мера позволит регулировать массу тела, если есть избыточный вес.
Рекомендуется отказаться от вредных привычек: алкоголя, курения.
Почему развивается грыжа диска L5 S1? Симптомы и методы лечения Ссылка на основную публикацию
Источник: https://gryzha.guru/vidy/pozvonochnika/tipy/poyasnichnyi-otdel/l5-s1
Сколиоз
Сколиоз – это стойкое искривление позвоночника вбок относительно своей оси (во фронтальной плоскости). В процесс вовлекаются все отделы позвоночника, потому к боковому искривлению в последующем присоединяется искривление в переднезаднем направлении и скручивание позвоночника. По мере прогрессирования сколиоза возникает вторичная деформация грудной клетки и таза, сопровождающаяся нарушением функции сердца, легких и тазовых органов. Патология диагностируется по данным осмотра и рентгенографии. Лечение может быть как консервативным, так и оперативным.
Сколиоз – это сложная стойкая деформация позвоночника, сопровождающаяся, в первую очередь, искривлением в боковой плоскости с последующим скручиванием позвонков и усилением физиологических изгибов позвоночника. При прогрессировании сколиоза развивается деформация грудной клетки и костей таза с сопутствующим нарушением функции органов грудной полости и тазовых органов.
Самыми опасными периодами в отношении развития и прогрессирования сколиоза являются этапы интенсивного роста: от 4 до 6 лет лет и от 10 до 14 лет.
При этом следует быть особенно внимательными к здоровью ребенка на этапе полового созревания, которое у мальчиков происходит в 11-14 лет, а у девочек в 10-13 лет.
Риск усугубления сколиотической деформации увеличивается в тех случаях, когда к началу этих периодов у ребенка уже есть рентгенологически подтвержденная первая степень сколиоза (до 10 градусов).
Сколиоз не следует путать с обычным нарушением осанки. Нарушение осанки можно исправить с помощью обычных физических упражнений, обучения правильной посадке за столом и других подобных мероприятий. Сколиоз же требует специального комплексного систематического лечения в течение всего периода роста пациента.
Сколиоз
Патология относится к группе деформаций, возникающих в период роста (то есть, в детстве и юности). На первом месте по распространенности с большим отрывом находится идиопатический сколиоз – то есть, сколиоз с неустановленной причиной. Он составляет около 80% от общего числа случаев.
При этом девочки болеют сколиозом в 4-7 раз чаще мальчиков.
В оставшихся 20% случаев наиболее часто выявляется сколиоз вследствие врожденных деформаций позвоночника, обменных нарушений, заболеваний соединительной ткани, тяжелых травм и ампутаций конечностей, а также значительной разницы в длине ног.
В вертебрологии, травматологии и ортопедии существует несколько классификаций сколиоза. Можно выделить две большие группы: структурный сколиоз и неструктурный сколиоз. В отличие от структурного, при неструктурном наблюдается обычное боковое искривление позвоночника, не сопровождающееся стойкой патологической ротацией позвонков.
С учетом причин развития неструктурные сколиозы делятся на:
- Осаночные сколиозы – возникшие вследствие нарушения осанки, исчезающие при наклонах кпереди и проведении рентгенографии в лежачем положении.
- Рефлекторные сколиозы – обусловленные вынужденной позой пациента при болевом синдроме.
- Компенсаторные сколиозы – возникшие вследствие укорочения нижней конечности.
- Истерические сколиозы – имеют психологическую природу, встречаются крайне редко.
Структурные сколиозы также подразделяются на несколько групп с учетом этиологического фактора:
- Травматические – обусловленные травмами опорно-двигательного аппарата.
- Рубцовые – возникшие вследствие грубых рубцовых деформаций мягких тканей.
- Миопатические – обусловленные болезнями мышечной системы, например, миопатией или прогрессирующей мышечной дистрофией.
- Нейрогенные – возникающие при нейрофиброматозе, сирингомиелии, полиомиелите и т. д.
- Метаболические – обусловленные нарушениями обмена и нехваткой определенных веществ в организме, могут развиваться, например, при рахите.
- Остеопатические – возникшие вследствие врожденной аномалии развития позвоночника.
- Идиопатические – причину развития выявить невозможно. Такой диагноз выставляется после исключения остальных причин возникновения сколиоза.
С учетом времени возникновения идиопатические сколиозы делятся на:
- Инфантильные – развившиеся в 1-2 годы жизни.
- Ювенильные – возникшие между 4-6 годами жизни.
- Подростковые (адолесцентные) – появившиеся между 10 и 14 годами жизни.
По форме искривления все сколиозы делятся на три группы: C-образные (один боковой изгиб), S-образные (два боковых изгиба) и Z-образные (три боковых изгиба). Последний вариант встречается крайне редко.
С учетом места расположения искривления позвоночника выделяют:
- Шейно-грудные (с вершиной искривления на уровне III-IV грудных позвонков).
- Грудные (с вершиной искривления на уровне VIII-IX грудных позвонков).
- Грудо-поясничные (с вершиной искривления на уровне XI-XII грудных позвонков).
- Поясничные (с вершиной искривления на уровне I-II поясничных позвонков).
- Пояснично-крестцовые (с вершиной искривления на уровне V поясничного и I-II крестцовых позвонков).
И, наконец, с учетом течения различают прогрессирующий и непрогрессирующий сколиозы.
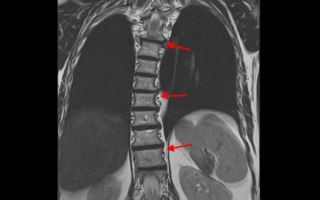
КТ ОГК. Выраженная левосторонняя сколиотическая деформация грудо-поясничного перехода.
На начальных стадиях патология протекает бессимптомно, поэтому следует обращать внимание на следующие признаки: одно плечо находится выше другого; когда ребенок стоит, прижав руки к бокам, расстояние между рукой и талией различается с двух сторон; лопатки расположены несимметрично – на вогнутой стороне лопатка находится ближе к позвоночнику, ее угол выпирает; при наклоне кпереди становится заметным искривление позвоночника.
Классификация сколиозов, разработанная Чаклиным и использующаяся на территории России, была составлена с учетом как клинических, так и рентгенологических признаков, поэтому на нее можно ориентироваться при выявлении симптомов заболевания. Она включает в себя 4 степени:
- 1 степень – угол до 10 градусов. Определяются следующие клинические и рентгенологические признаки: сутуловатость, опущенная голова, асимметричная талия, разная высота надплечий. На рентгеновских снимках – легкая тенденция к торсии позвонков.
- 2 степень – угол от 11 до 25 градусов. Выявляется кривизна позвоночника, не исчезающая при смене положения тела. Половина таза на стороне искривления опущена, треугольник талии и контуры шеи асимиетричны, в грудном отделе на стороне искривления имеется выпячивание, в поясничном – мышечный валик. На рентгенограмме – торсия позвонков.
- 3 степень – угол от 26 до 50 градусов. В дополнение ко всем признакам сколиоза, характерным для 2 степени, становятся заметными выпирающие передние реберные дуги и четко очерченный реберный горб. Мышцы живота ослаблены. Наблюдаются мышечные контрактуры и западание ребер. На рентгеновских снимках – резко выраженная торсия позвонков.
- 4 степень – угол более 50 градусов. Резкая деформация позвоночника, все выше перечисленные признаки усилены. Значительное растяжение мышц в области искривления, реберный горб, западание ребер в зоне вогнутости.
При выявлении симптомов сколиоза следует обратиться к детскому ортопеду, чтобы он провел детальное обследование и при подтверждении диагноза назначил соответствующее лечение. Обследование пациента, страдающего сколиозом, в условиях мед. учреждения включает в себя подробный осмотр в положении стоя, сидя и лежа для выявления перечисленных выше признаков.
В положении стоя проводится измерение длины нижних конечностей, определяется подвижность голеностопного, коленного и тазобедренного суставов, измеряется кифоз, оценивается подвижность поясничного отдела позвоночника и симметричность треугольников талии, определяется положение надплечий и лопаток. Также производится осмотр грудной клетки, области живота, таза и поясницы. Оценивается мышечный тонус, выявляются мышечные валики, деформация ребер и т. д. В положении сгибания определяется наличие или отсутствие асимметрии позвоночника.
В положении сидя проводится измерение длины позвоночника и определение степени поясничного лордоза, выявляются боковые искривления позвоночника и отклонения туловища. Производится оценка положения таза вне зависимости от положения нижних конечностей. В положении лежа оценивается изменение искривления дуги позвоночника, исследуются мышцы живота и внутренние органы.
Рентгенография
Основным инструментальным методом диагностики сколиоза позвоночника является рентгенография позвоночника.
При подозрении на сколиотическое искривление рентгеновское исследование необходимо проводить не реже 1-2 раз в год. Первичная рентгенограмма может проводиться в положении стоя.
В последующем рентгеновские снимки выполняются в двух проекциях в положении лежа с умеренным растягиванием – это дает возможность оценить истинную деформацию.
При изучении рентгенограмм больных сколиозом проводится измерение углов искривления с использованием специальной методики, предложенной Коббом. Для того чтобы рассчитать угол искривления, на прямую рентгенограмму наносят две линии, проходящие параллельно замыкательным пластинкам нейтральных (не участвующих в искривлении) позвонков, а затем измеряют угол, образованный этими линиями.
Кроме того, на рентгеновском снимке при сколиозе выявляют следующие особенности:
- Базальные неискривленные позвонки, которые являются основанием для искривленной части позвоночника.
- Кульминационные позвонки, расположенные на самой высокой точке дуги искривления (как основного, так и вторичного, если оно есть).
- Скошенные позвонки, которые находятся в местах перехода между основным искривлением и противоискривлением.
- Промежуточные позвонки, расположенные между скошенными и кульминационными позвонками.
- Нейтральные позвонки – недеформированные позвонки, не участвующие в процессе бокового искривления.
При необходимости выполняют снимки в специальных укладках для измерения торсии (скручивание вдоль оси тела позвонка) и ротации (разворота позвонков друг относительно друга). Торсионный угол также рассчитывается по одной из двух специальных методик: Нэша и Мо или Раймонди.
Рентгенография грудного отдела позвоночника. Левосторонний сколиоз 2-й ст. с углом дуги около 15,8 градусов (по Коббу), с центром на Th9.
Нелучевые инструментальные методы
В периоды быстрого роста исследование позвоночника нужно проводить чаще, поэтому для снижения дозы рентгеновского облучения используются нелучевые безвредные методики, в том числе – трехмерное исследование ультразвуковым или контактным сенсором, светооптическое измерение профиля спины и сколиометрия по Буннеллю.
Возможно также выполнение снимков с малым облучением (с сокращенным временем облучения). Мелкие детали на таких снимках не просматриваются, но по ним можно проводить измерение угла искривления при сколиозе. При необходимости для выявления причины развития сколиоза может также проводиться МРТ позвоночника.
МРТ грудного отдела позвоночника. Выраженная дугообразная сколиотическая деформация грудного отдела позвоночника вправо.
Пациенты должны наблюдаться у опытного врача-вертебролога или ортопеда, хорошо знакомого с данной патологией.
Возможное быстрое прогрессирование и воздействие искривления на состояние внутренних органов требует адекватного лечения, а также, при необходимости – направления к другим специалистам: пульмонологам, кардиологам и т. д.
Лечение сколиоза может быть как консервативным, так и оперативным, в зависимости от причины и выраженности патологии, наличия или отсутствия прогрессирования. В любом случае – важно, чтобы оно было комплексным, постоянным, своевременным.
Консервативная терапия
При сколиозах, обусловленных последствиями травмы, укорочениями конечностей и другими подобными факторами необходимо в первую очередь устранить причину.
Например – использовать специальные стельки или ортопедическую обувь для компенсации разницы в длине конечностей.
При нейрогенных и миопатических сколиозах консервативная терапия, как правило, малоэффективна. Требуется хирургическое лечение.
Консервативное лечение идиопатических сколиозов включает в себя специальную антисколиозную гимнастику и использование корсетов. При угле искривления до 15 градусов в отсутствие ротации показана специализированная гимнастика.
При угле искривления 15-20 градусов с сопутствующей ротацией (у пациентов с незавершенным ростом) к гимнастике добавляют корсетотерапию. Использование корсетов возможно как только в ночное время, так и постоянно – в зависимости от рекомендаций врача.
Если рост завершился, корсет не нужен.
При прогрессирующем сколиозе с углом более 20-40 градусов показано стационарное лечение в условиях специализированной вертебрологической клиники. Если рост не завершен, рекомендуется постоянное ношение деротирующего корсета (не менее 16 часов в сутки, оптимально – 23 часа в сутки) в сочетании с интенсивной гимнастикой. После завершения роста корсет, как и в предыдущем случае, не требуется.
Хирургическое лечение
При угле более 40-45 градусов, как правило, требуется оперативное лечение. Показания к операции определяются индивидуально и зависят от причины развития сколиоза, возраста пациента, его физического и психологического состояния, вида и локализации деформации, а также эффективности консервативных методов лечения.
Операция при сколиозе представляет собой выпрямление позвоночника до определенного угла с использованием металлических конструкций. При этом подвергшийся оперативному вмешательству отдел позвоночника обездвиживается.
Для фиксации позвоночника применяются специальные пластины, стержни, крючки и винты. Для расширения позвонков, придания позвоночнику более правильной формы и улучшения консолидации используются костные трансплантаты в виде вкладышей.
Операция по коррекции сколиоза может проводиться трансторакально, дорсально и путем торакофренолюмботомии.
Источник: https://www.KrasotaiMedicina.ru/diseases/traumatology/scoliosis
Реберный горб при сколиозе причины, симптомы, методы лечения и профилактики
- Рассказывает специалист ЦМРТ
- Кабизулов Владислав Сергеевич
- Невролог • Мануальный терапевт
При длительном течении сколиоза в грудном отделе возникает реберный горб. Это деформация грудной клетки с характерным выпячиванием со стороны поражения. Опасность состоит не только в косметическом дефекте, а также высокой вероятности нарушения функций соседних внутренних органов и систем. Больной нуждается в наблюдении и лечении у грамотного ортопеда до достижения нужного результата. В статье ниже обсудим, почему появляется реберный горб, что делать, к какому врачу обратиться, как лечить сколиоз при наличии реберного горба.
Содержание статьи
Цитата от специалиста ЦМРТ
Реберный горб при сколиозе — довольно запущенная ситуация. Это тот симптом, при котором нужно хорошо обследоваться. Один из эталонных типов исследования — оптическая топография позвоночника, ДИРС. Мы получаем 3D-модель с отклонениями по градусам. По итогам оптической топографии становится понятно, какой отдел надо посмотреть по рентгену прицельно при отсутствии противопоказаний.
Кабизулов Владислав Сергеевич
Причины возникновения
Реберный горб появляется в условиях деформации грудной клетки при сколиозе.
Вследствие изменения осанки, нарушения обмена веществ, инфекционных и неинфекционных заболеваний, разрушения патологическим процессом тел отдельных позвонков происходит боковое искривление позвоночника в левую или правую сторону относительно своей оси.
По мере прогрессирования сколиотической болезни возникает вторичная деформация грудной клетки, как результат — формируется реберный горб. При развитии горба у детей и подростков выпячивание может достигнуть большой степени, так как дальнейшее развитие скелета идёт неправильно.
О чём говорит реберный горб при сколиозе
Реберный горб отражает активность и степень деформации грудной клетки, появляется в условиях быстрого прогрессирования сколиотической болезни или отсутствия лечебно-профилактических мер.
Деформация в грудном отделе намечается при сколиозе 2 степени, и по мере развития болезни до 3-4 стадии горб становится заметным и четко очерченным. Может иметь разные конфигурации и размеры. Чаще определяется на выпуклой стороне искривления в задней части.
Костное образование на правой стороне спины указывает на правосторонний сколиоз. При этом грудная клетка становится вогнутой, происходит западание рёбер, ослабление брюшных мышц.
Одновременно с деформацией грудной клетки возникают другие клинические признаки сколиоза:
- опущенная голова;
- ассиметричный треугольник талии и шеи;
- разная высота надплечий;
- выпирающие передние ребра;
- ограничение пассивных движений в верхних конечностях;
- растяжение мышц в области искривления.
С чем можно перепутать?
Формирование реберного горба возможно только при деформации грудной клетки при угле искривления более 25 градусов. Типичные для дефекта признаки больше не прослеживаются в клинике других болезней. Задача врача — точно определить причины развития, время возникновения, форму, место расположения и угол искривления.
Что делать?
При обнаружении первых признаков сколиоза и начертаний реберного горба незамедлительно потребуется консультация ортопеда.
Болезнь имеет склонность к прогрессированию, и если своевременно не назначить адекватное лечение и не устранить провоцирующие факторы, симптомы сколиоза усиливаются, возникает угроза смещения, сдавления и нарушения функциональности внутренних органов и систем.
В случае резкой интенсивной боли в спине перед визитом к специалисту разрешается выпить обезболивающее. При ухудшении общего самочувствия вызывайте бригаду скорой медицинской помощи.
Сколиоз развивается в период активного роста, наиболее часто обнаруживается у детей 6-7 лет. В это время родители должны максимально внимательны к формированию осанки у ребенка.
При выявлении первых симптомов сколиотической болезни, как опущенная голова, разная высота надплечий, ассиметричные лопатки и треугольник талии, нарушение походки, ребенок нуждается в осмотре педиатром или ортопедом.
Сколиоз диагностируют по данным осмотра и рентгенографии. Искривления определяют тестом “стоя”, “в наклоне”, “лёжа”. Далее врач измеряет рост, объём лёгких, длину ног, проводит взвешивание, оценивает подвижность тазобедренного, голеностопного сустава, симметричность расположения лопаток, надплечий, треугольника талии. Также производит осмотр грудной клетки, области таза, поясницы, живота.
С помощью рентгенографии измеряют величину отклонения позвоночника. Чтобы оценить истинную деформацию рентгенографический снимок осуществляют в двух проекциях: стоя и лёжа с умеренным растягиванием. Угол скручивания вдоль оси тела позвонка рассчитывают по методике Раймонди, Нэша и Мо.
При необходимости установить причины развития сколиоза или подозрении на нарушение функций внутренних органов должна быть сделана магнитно-резонансная томография или компьютерная томография позвоночника, ультразвуковое сканирование органов брюшной полости, исследование дыхательных объемов, электрокардиография. При симптомах сдавления спинного мозга, нервных корешков необходима миелография.
Как лечить сколиоз при реберном горбе?
С учетом причин сколиоза и тяжести симптомов назначают консервативное или хирургическое лечение. консервативную терапию проводит ортопед, при необходимости совместно с кардиологом, неврологом, инфекционистом, вертебрологом, травматологом, эндокринологом, пульмонологом. вопрос об операции решается с хирургом, при неврологических нарушениях — с нейрохирургом. при наличии сопутствующих патологий одновременно выполняют их лечение
Медикаментозное лечение
Перечень медикаментов для лечения сколиоза при реберном горбе ограничивается назначением нестероидных противовоспалительных препаратов и ненаркотических анальгетиков. Они помогают устранить боль, снять отечность, восстановить подвижность пораженного сегмента. Боли высокой интенсивности требуют назначения глюкокортикостероидов, анестетиков, гомеопатии в виде в/м и в/в инъекций, лечебных блокад в околопозвоночные ткани.
Хирургическое лечение
Оперативное лечение может понадобиться при угле искривления более 40-45 градусов. Другие показания к операции — неэффективность консервативной терапии, быстрое прогрессирование деформации, наличие грубых изменений внутренних органов, сдавливание нервных корешков и спинного мозга
Обращая внимание на возраст пациента, его физическое и психологическое состояние, причины развития, течение и вид искривления осуществляют:
- скелетное вытяжение;
- фиксацию позвонков из заднего, переднего доступа или через ребра специальными винтами, титановыми пластинами или металлоконструкциями;
- удаление реберного горба;
- рассечение тканей, сдавливающих нерв, спинной мозг, позвоночный столб.
С целью улучшить внешний вид пациентов с тяжёлыми сколиотическими деформациями, уменьшить величину реберного горба проводят торакопластику. сущность операции заключается в удалении нескольких ребер на выпуклой стороне поражения
Консервативная терапия
Консервативное лечение необходимо для сдерживания прогрессирования деформации позвоночника и грудной клетки, предупреждения развития системных осложнений, укрепления мышечного корсета, улучшения осанки, и включает следующие мероприятия:
- рациональный двигательный режим;
- здоровое, сбалансированное питание;
- физические упражнения;
- ношение корсета;
- ношение ортопедической обуви или специальных стелек;
- нахождение в гипсовой кроватке;
- массаж;
- электростимуляцию мышц;
- плавание;
- оздоровительную гимнастику в воде.
После выздоровления или достижения максимально возможного результата пациенты нуждаются в регулярном наблюдении ортопедом до момента завершения формирования скелета
- Журнал “Хирургия позвоночника”, 2006 г. “Резекция реберного горба при идиопатическом сколиозе как завершающий этап оперативного лечения”. Е.В.Губина, В.Н.Сарнадский, М.В.Михайловский
Точность диагностики и качественное обслуживание — главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Панина Валентина Викторовна
Актриса, заслуженная артистка РСФСР
Узнала о вас в интернете — нужно срочно сделать МРТ.
И вот после спектакля я у вас. Мне очень понравились ваши сотрудники. Спасибо за внимание, доброжелательность и точность.
Пусть у вас всё будет так же хорошо на душе, как у меня сейчас, несмотря на все проблемы…
Будьте!!! Нам на радость! Ваша Панина В.В.
Открыть скан отзыва
Array
( [ID] => 107 [~ID] => 107 [CODE] => [~CODE] => [XML_ID] => 107 [~XML_ID] => 107 [NAME] => Панина Валентина Викторовна [~NAME] => Панина Валентина Викторовна [TAGS] => [~TAGS] => [SORT] => 100 [~SORT] => 100 [PREVIEW_TEXT] =>
Узнала о вас в интернете — нужно срочно сделать МРТ.
И вот после спектакля я у вас. Мне очень понравились ваши сотрудники. Спасибо за внимание, доброжелательность и точность.
Пусть у вас всё будет так же хорошо на душе, как у меня сейчас, несмотря на все проблемы…
Будьте!!! Нам на радость! Ваша Панина В.В.
[~PREVIEW_TEXT] =>
Узнала о вас в интернете — нужно срочно сделать МРТ.
И вот после спектакля я у вас. Мне очень понравились ваши сотрудники. Спасибо за внимание, доброжелательность и точность.
Пусть у вас всё будет так же хорошо на душе, как у меня сейчас, несмотря на все проблемы…
Будьте!!! Нам на радость! Ваша Панина В.В.
Источник: https://cmrt.ru/zabolevaniya/pozvonochnika/rebernyy-gorb-pri-skolioze/
Реберный горб, как тяжелая форма искривления при сколиозе
Сколиоз формируется постепенно и сперва совершенно безболезненно. Сначала это лишь определённая поза (ребёнок сосредоточенно рисует, навалившись одной рукой и половиной тела на стол, в то время как другая, свободная рука покоится на бедре).
- Но поскольку «центральная ось» тела (позвоночник) раз за разом (и год за годом) всё более «перекручивается» (явление называется: торсия), то со временем под «давлением» привычной позы позвонки приобретают клиновидные очертания, формируя из позвоночника напоминающую коромысло дугу, а из спины – похожий на холм горб.
- Учитывая, что за стол ребёнка усаживают довольно рано (чтобы к школе он умел уже и читать, и писать), порог первого класса переступает внутренне уже почти сформировавшийся школьник-сколиотик, спина которого «запомнила», как не надо, но зато так привычно полулежать на столе.
- Как правильно сидеть на стуле за столом
- Чем же так плох стол для формирования детского скелета?
- Стол – это не парта, специально сконструированная врачом-учёным. Поэтому он:
- может быть слишком низок (или, наоборот, слишком высок);
- не имеет фиксированного расстояния до стула (который может стоять слишком близко или слишком далеко от стола);
- не обеспечивает комфортного (и одновременно – рабочего) положения ног под ним (они или свободно свисают, или слишком сильно подогнуты);
- ввиду плоской поверхности не обеспечивает физиологического для занятий за ним положения рук.
Но есть и другие причины для неправильности позы, занимаемой позвоночником. Замечено, что позвоночник «слаб» у неуверенных в себе детей. А причиной для этого могут быть:
- и семейные конфликты;
- и стеснительность по поводу существующего или воображаемого дефекта тела;
- и слабое здоровье ребёнка (склонность к хроническим инфекциям либо нарушенный обмен веществ, болезнь соединительной ткани либо патология внутриутробного развития).
Дело может быть также и в самом позвоночнике (в том числе, в последствиях его оперативного лечения).
«Вьется улица-змея», или куда иголка – туда и нитка
Если в первые 3 года (либо максимум до 5-6 лет) жизни из-за не выраженного ещё сколиоза неправильность формы позвоночника может быть не столь заметна (сглажена выработанными компенсаторными позами и походкой), то по мере его усугубления (с нарастанием торсии и «прогиба» позвоночника вбок, особенно в грудном отделе) реберный горб проявляется всё более явственно и тело приобретает определенную конфигурацию.
Поскольку положение ребер жестко зависит от формы позвоночника, при его искривлении они также меняют свое положение в пространстве – «куда иголка, туда и нитка».
Тело принимает такую форму, словно ребенок перелезал через забор, и уже наполовину перевесился на ту сторону. Но не перелез, да так в этой позе и остался: спина – «коромыслом», одна лопатка (на стороне, в которую «нацелен» своим «остриём» сколиоз) выше другой и выпирает назад (хотя должна бы прилежать к спине), ребра раздвинуты («растопырены»).
Для уточнения в сомнительном (в начале процесса) случае обследуемого просят согнуть спину, наклонившись вперёд и подав вперёд плечи. При этом участок, подвергшийся перестроению, выступит более явственно и выпукло.
При полном развитии реберного горба спина становится асимметричной и напоминает кособокий (занимающий одну ее половину) холм с «гребнем» позвоночника у его подножья, образованным отчетливой извилистой линией-«змеей» из сильно выступающих остистых отростков.
Грудь при этом варианте приобретает «провалившийся», «запавший» вид, становится плоской или даже вогнутой.
Но горб из сместившихся ребер способен появиться и с грудной стороны туловища. Если сколиоз левосторонний, горб сформируется слева, если правосторонний – справа.
Возможности лечения, или «а горб и ныне там…»
Теоретически врачевание реберного горба выглядит так.
Поскольку он – следствие сколиоза, то для возвращения смещенной грудной клетки (ребер вместе со всеми сопутствующими им элементами) на место достаточно «всего лишь»… исправить сколиоз! После устранения искривления позвоночника ребра встанут на место сами – и составленный из них горб исчезнет.
Поэтому вопрос лечения – это, в первую голову, вопрос времени, (точнее, возраста).
Если в 3-6 лет спину ещё можно «убедить» и придать ей правильное положение чисто физическими мерами, то в 13-16 лет позвоночник и рёбра уже окончательно (и бесповоротно неправильно) сформированы, и медицина может предложить только сложную хирургическую операцию. И не факт, что она поможет – слишком сильна инерция привычки к неправильной позе.
Законсервировать» горб на достигнутой им стадии развития можно:
- формированием у ребёнка правильной культуры тела;
- ношением ортопедического корсета;
- использованием методик ЛФК.
На фото реберный горб при правостороннем сколиозе
Превентивные меры
Умению «грамотно» сидеть, лежать, переносить тяжести и даже стоять ребенка нужно обучить с младых ногтей (несмотря на крики, вопли и другие бурные проявления протеста). Лучше всего это сделать на примере сказочных персонажей.
Требования к школьному ранцу или рюкзачку просты:
- вес не более 15% от массы самого школьника;
- прилегающая к спине сторона (выполненная из гибкой пластмассы) должна быть плоской и мягкой (проложенной поролоном), идеал – специальная ортопедическая спинка.
Даже если тяжесть невелика, следует приучить ребенка делать «привалы» и освобождать от груза плечи и спину.
Постоянное ношение спортивной обуви с плоской подошвой также не рекомендуется, как и ношение обуви с высотой каблука свыше 2 см.
Нюанс: как ребёнок сидит за столом дома, так же он сидит и на уроках в школе. Поэтому, приучив его с первых школьных дней к правильной рабочей позе, не придётся впоследствии «ломать через коленку» устоявшуюся привычку к неправильному сидению.
- Для выполнения домашних заданий лучше всего подойдёт парта или аналогичный ей стол.
- Необходимо следить, чтобы дитя не «горбатилось», полулежа в кресле за просмотром телевизора, и периодически вставало и выпрямляло спину.
- Сон на слишком мягком матраце – это еженощное искривление позвоночника во сне под тяжестью собственного тела, сон на слишком мягком – это отсутствие полного ночного мышечного расслабления.
О величине и твёрдости подушки. Оба показателя должны быть средней величины – подушка слишком большая и мягкая вызывает проблемы с органами шеи и с позвоночником.
Идеальна подушка в виде валика, создающая надежную опору III и IV шейным позвонкам.
Ношение грамотно (с помощью врача) подобранного ортопедического корсета, позволяющего снизить нагрузку на детский позвоночник, предотвращает дальнейшую его деформацию.
Комплекс ЛФК
К основной группе мероприятий консервативной терапии относится применение методик лечебной физкультуры, в том числе:
- специальной гимнастики;
- упражнений, выполняемых в воде;
- игровых элементов в сочетании со спортивными.
Воздействие должно быть одинаково равномерно развивающим все мышечные группы тела, что позволит стабилизировать состояние позвоночника.
Методы лечения пассивной и активной контрактуры суставов
- Не следует пренебрегать и массажем, и дыхательной гимнастикой и аналогичными им методиками.
- Все лечебные мероприятия должны проводиться только с разрешения лечащего врача.
- Не менее важным является лечение основного заболевания, приводящего к нарушению метаболизма в тканях детского позвоночника.
Причины патологии
Реберный горб появляется при длительном течении сколиоза. Позвоночник здорового человека имеет вид ровной линии. По ряду причин происходит его смещение вбок. Этому могут способствовать:
- резкий рост костей;
- врожденные аномалии развития;
- заболевания соединительных тканей;
- хирургические вмешательства на позвоночнике;
- метаболические нарушения.
Если вовремя не решить проблему нарушения осанки, начинает появляться горб. Он находится в той стороне, куда изогнулся позвоночник. Правосторонний сколиоз провоцирует выпирание в правом боку.
Симптомы
Фото. Реберный горб
На ранних стадиях горб сложно заметить невооруженным взглядом. В ответ на появление неприятных ощущений будет формировать походка, способная скрывать недостаток. Увидеть горб можно, если выгнуть спину. Искривленная часть будет выпирать. Заболевание со временем прогрессирует, скрывать дефект становится невозможно.
Горб приобретает вид гребня и резко увеличивается в размерах. Чаще всего он располагается на спине, грудная клетка деформируется и становится плоской или вогнутой.
В редких случаях дефект поражает ту сторону ребер, что находится в области груди, это можно рассмотреть на фото.
Лечение грудного сколиоза
Различают простой и сложный сколиоз, эти виды обозначают С-сколиоз и S-сколиоз соответственно. Сложный сколиоз отличается тем, что для компенсации одного патологического изгиба образуется второй патологический изгиб, направленный в противоположную сторону.
Лечение включает несколько этапов:
- устранение причин;
- коррекция искривлений;
- закрепление результата.
Для лечения применяется целый комплекс мер, включающий плавание, массаж, физиотерапию, лечебную физкультуру. Во время лечения не более 16 часов в день нужно носить специальный корсет Шено, длительное ношение не рекомендуется, чтобы не вызвать атрофию мышц.
Обязательно использование ортопедических спальных принадлежностей.
Лечебная физкультура
Лечебно-физкультурный комплекс является основным методом лечения. Упражнения при грудном сколиозе подбираются в индивидуальном порядке с учетом уровня физического развития и степени заболевания.
Они направлены на выравнивание осанки, укрепление мышечного корсета, улучшение циркуляции обмена веществ и крови, восстановление работы внутренних органов, укрепление иммунитета.
- https://osteocure.ru/bolezni/skolioz/rebernyj-gorb.html
- https://OrtoCure.ru/pozvonochnik/osanka/rebernyj-gorb.html
- https://osankasovet.ru/skolioz/skolioz-rebra-vypirayut.html
Источник: https://yazdorov.win/sustavy/rebernyj-gorb-kak-tyazhelaya-forma-iskrivleniya-pri-skolioze.html