Стопа человека выполняет опорную функцию в организме.
На кости плюсны приходится вся нагрузка при ходьбе, что ведет к развитию патологических состояний, при которых может наблюдаться боль в подъеме стопы (метатарзалгия).
Такое состояние способно указывать на серьезные проблемы опорно-двигательного аппарата, и требует незамедлительного обращения к врачу, который выяснит, почему болит стопа, и назначит соответствующую терапию.
Основные причины развития патологии
Основным фактором, который способен привести к возникновению боли в верхней части стопы, является физическая усталость и травмы. В результате этого нога в подъеме болит, а мышечные ткани ослабевают, что способствует частым вывихам голеностопного сустава.
У женщин нередко болевая симптоматика обусловлена естественными изменениями гормональной системы, например, во время беременности, менопаузы и т.д. Достаточно часто боль в подъеме ступни вызвана избыточным весом, что приводит к увеличению нагрузки на нее.
Помимо этого, к причинам развития патологического процесса можно отнести:
Артроз голеностопа
Это заболевание характеризуется нарушениями дистрофического типа. Во время ходьбы наблюдается присутствие боли, хруста с дальнейшим разрушением хрящевой ткани пальцев стопы. Прогрессирование артроза приводит к образованию отека и усилению негативной симптоматики. При этом пальцы ноги подвержены самопроизвольным вывихам.
Плоскостопие
Этот фактор возникновения болей в подъеме стопы обусловлен слабостью связок и мышц. Наиболее часто такое заболевание встречается в детском возрасте, что объясняется активным ростом костной ткани и незрелостью организма.
В этом случае присутствует повышенная утомляемость, в местах соединения костей образуются мозоли и появляются боли в верхней части стопы при ходьбе.
При отсутствии адекватной терапии воспалительный процесс способен распространиться на спину, колени и позвоночный столб.
Изменения отпечатка стопы наглядно указывают на стадию развития плоскостопия
Артрит
Возникновение болевой симптоматики при артрите обусловлено разрушительными процессами в голеностопе. При этом сверху стопы образуется небольшая припухлость, ухудшающая двигательную активность сустава. Если лечение не проводится, существует риск развития осложнений и перехода острой стадии в хронический процесс.
Подагра
При диагностировании подагры, характеризующейся нарушениями обменных процессов в организме в результате скопления мочевой кислоты, боль в верхней части стопы сопровождается наростами и деформациями. Нога опухает, препятствуя нормальному движению.
Наиболее часто подагра поражает мужчин старше 45 лет, однако встречаются случаи заболевания у женщин, у которых симптоматика протекает тяжело и требуется более интенсивная терапия.
На сегодняшний день полностью избавиться от подагры нельзя, за исключением снижения активной фазы, но вполне возможно сдерживать болезнь на протяжении достаточно длительного периода.
Синдром «лошадиной стопы»
Эта аномалия развития может носить как приобретенный, так и врожденный характер и сопровождается стойким изгибом стопы, что не позволяет пациенту нормально ходить, так как основная нагрузка приходится на одну сторону (бок, пятку или носок).
Провокаторами развития аномалии могут стать следующие факторы:
- нарушение эмбрионального развития;
- значительное сужение голеностопного сустава;
- повреждение седалищного нерва;
- полиомиелит и полиневрит;
- спастический гемипарез и т.д.
В начальной стадии развития синдрома «конской стопы» суставная подвижность не ограничена, однако прогрессирование заболевания способно привести к срастанию суставов и образованию контрактур, что абсолютно исключает консервативную терапию
Болевая симптоматика при синдроме лошадиной стопы сопровождается огрубением кожи в области стоп и значительными изменениями всех составных частей.
Синдром «стопы диабетика»
Такое патологическое состояние возникает при неправильном лечении диабета 1 типа, вследствие этого отмечается нарушение кровоснабжения и развитие воспалительного процесса, сопровождающегося отеками, хромотой и болями в ногах.
Синдром «маршевой стопы»
А еще советуем почитать:Артроз 1 степени стопы
При различных травмах возможно развитие тендовагинита, при котором у пациента начинает нестерпимо болеть подъем стопы. Подобное заболевание в медицине нередко называют синдромом «маршевой стопы» из-за того, что наиболее часто оно встречается среди военных, особенно в самом начале службы.
Основным предрасполагающим фактором такого синдрома является плоскостопие и использование неудобной обуви. Помимо этого, травматический тендовагинит может развиться в результате поднятия тяжестей или частой ходьбы по лестнице.
Именно эти причины создают аномальное давление на ступню, вызывая ее деформацию и боль, сопровождающуюся отеками пальцев и ее тыльной части.
Следует учитывать, что «маршевую стопу» можно диагностировать исключительно с помощью рентгенологического снимка.
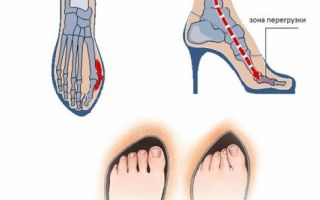
Вальгусное искривление
Это заболевание наиболее часто встречается среди женщин, что обусловлено ношением обуви с зауженным носком и высокими каблуками. При этом на пальцы приходится постоянная нагрузка, они постепенно деформируются, тем самым образуя вальгусное искривление и боль в стопе.
Пяточные шпоры
Основной причиной образования пяточных шпор, которые сопровождаются болью, являются плоскостопие, повышенные физические нагрузки, ожирение, длительное пребывание в положении стоя. Нередко пяточную шпору диагностируют у пациентов с врожденной слабостью соединительных мышц.
Боли в подъеме стопы при пяточных шпорах чаще всего появляются в утреннее время, а также после длительного периода покоя
Воспалительные процессы гнойного характера
К распространенным заболеваниям подобного рода можно отнести панариций, причиной которого является воспалительный бактериальный процесс в месте внешних повреждений (порезов, ссадин и т.д.).
Существует несколько видов панариция (подкожный, суставной, сухожильный, подногтевой и костный). Все эти виды сопровождаются присутствием острой боли в месте подъема стопы.
При этом поврежденная область опухает, а локально наблюдается повышение температуры тела.
Травмы стопы
При различных травмах голеностопа боль может локализоваться на любой стороне, в том числе на подъеме. Такая особенность обусловлена повреждениями мышц, связок и костных тканей. Болевая симптоматика способна возникнуть даже при микротравмах.
Все вышеперечисленные заболевания сопровождаются индивидуальной симптоматической картиной, что делает невозможным применение терапевтических мероприятий без должной диагностики.
Диагностика
Как правило, диагностика болей в верхней части стопы не представляет затруднений. Для более эффективного результата лечения требуются сбор анамнеза и внешний осмотр пораженной области. Первыми признаками, которые сигнализируют о нарушениях в стопе, является боль и отек тканей.
Для уточнения диагностики возможно выполнение артроскопии голеностопного сустава, позволяющей выявить патологические новообразования
Огромное значение в диагностике отводится рентгенографическому исследованию, а также УЗИ и МРТ, а при необходимости рекомендуется выполнение общего анализа крови и мочи.
Терапия
Выяснением причин возникновения болей в верхней части стоп занимается травматолог, ревматолог или ортопед.
После всесторонней диагностики подбирается наиболее оптимальная терапия (консервативная или хирургическое вмешательство).
При этом следует помнить, что лекарственные средства эффективны только при комплексном воздействии на организм и претерпевают определенные изменения, в зависимости от симптоматики заболевания.
При тяжелых аутоиммунных заболеваниях (ревматизм, артрит, системная волчанка и т.д.) требуется использование цитостатиков (Метотрексата, Циклофосфина и т.д.), а также длительный прием глюкокортикостероидов (Преднизолона, Бетаметазона и др.).
Для купирования болей назначаются НПВС (Диклофенак, Ортофен, Ибупрофен и т.д.), а также наружные средства (Фастум-гель, Индометацин). В качестве экстренной помощи, до осмотра врача, следует обеспечить поврежденной конечности покой, а при необходимости возможна иммобилизация.
ЛФК
Для борьбы с болевой симптоматикой и дискомфортными ощущениями в области стоп, рекомендуется выполнение специального комплекса ЛФК:
- пациенту предлагается сделать несколько вращающих движений стопой (10 раз в одну сторону, а затем в другую);
- пальцами следует перекатывать по полу небольшой гимнастический мячик и поднимать мелкие предметы, что усиливает кровообращение тканей;
- положительное воздействие оказывает легкий массаж;
- лежа на полу, следует выполнить несколько движений, напоминающих езду на велосипеде.
Комплекс лечебных упражнений для стоп
При сильной боли в области большого подъема стопы рекомендуется приложить к воспаленной области холодный компресс, после чего это место активно растирается спиртовым раствором.
Ванны для ног
Наиболее простыми способами избавления от негативных проявлений, если подъем стопы болит, являются расслабляющий массаж, а также лечебные ванночки с морской солью, травами (ромашкой, можжевельником, березовыми листьями и т.д.) и эфирными маслами (эвкалипт, розмарин и т.д.). К преимуществам этих способов относится возможность их самостоятельного выполнения.
В качестве профилактических мероприятий рекомендуется снижение нагрузок, нормализация питания, отказ от вредных привычек и ношение специальной ортопедической обуви, которая значительно снижает мышечную усталость.
Болевая симптоматика в области подъемов стоп требует обязательной консультации с лечащим врачом, так как самолечение способно привести к серьезным осложнениям и усилению боли. Только высококвалифицированный специалист способен дифференцировать заболевание и подобрать наиболее оптимальную терапию.
Источник: https://dialogpress.ru/diagnostika/bol-podeme-stopy
Причины болей в подъеме стопы и способы их устранения
Оглавление
- Возможные заболевания
- Лечение
- Меры профилактики
- Заключение
Большая часть нагрузки при ходьбе приходится на плюсневые кости стопы, являющиеся своеобразным амортизатором, защищающим ступни от травм и разрушений. При возникновении различных патологических процессов в нижних конечностях может появиться кратковременная или длительная боль в верхней части стопы.
Ситуация, когда болит подъем стопы, требует врачебной диагностики для определения причины заболевания и выбора наиболее эффективной лечебной тактики.
Возможные заболевания
Факторами, провоцирующими возникновение боли в верхней части стопы (метатарзалгии), являются длительные физические нагрузки на нижние конечности и их травмирование. В результате происходит ослабевание мышечных тканей, провоцирующее частые растяжения и вывихи голеностопа.
Причинами метатарзалгии могут быть следующие врожденные и приобретенные заболевания:
- Фасцит. Патология, возникающая при длительных нагрузках на плюсневые кости свода стопы, приводящих к их деформации и воспалительному процессу. Характерна для пациентов с избыточным весом, плоскостопием, а также часто встречается у людей, профессионально занимающихся спортом. Болезненные ощущения чаще всего возникают утром после пробуждения.
- Артроз. Дистрофические нарушения, приводящие к разрушению хрящевой и костной тканей суставов и ухудшению их подвижности. Возникает в результате переломов, травм и воспалений. Сопровождается болевым синдромом, жжением, зудом и отечностью стопы. При отсутствии лечения остеоартроз чреват осложнениями и переходом в хроническую форму.
- Артрит. Воспалительный процесс в суставах, развивающийся на фоне инфекционного поражения, нарушения метаболизма, аутоиммунных заболеваний. Часто развивается в результате возрастных изменений, длительной травматизации, спровоцированной ношением тесной обуви, занятий спортом и танцами. Боли усиливаются во время ходьбы, после утреннего подъема возникает скованность движений.
- Остеопороз. Вымывание фосфора и кальция из костей в результате возрастных изменений, гормональных сбоев и других эндокринных нарушений. Боль в этом случае является характерным признаком заболевания.
- Варикозное расширение вен. Тяжелую форму патологии сопровождает возникновение некротических процессов и образование трофических язв с отеками и болью.
- Облитерирующий эндартериит. Характерен для заядлых курильщиков и сопровождается хроническими болями, онемением, потерей чувствительности и язвенными поражениями кожи стопы.
- Плоскостопие. Патология обусловлена слабостью связочно-мышечного аппарата. Часто встречается в детском возрасте в период роста костной ткани и формирования организма. Характеризуется быстрой утомляемостью и болью при ходьбе, возникновением мозолей в местах костных сочленений.
- Подагра. Характерным признаком является образование наростов и деформация верхней части стопы в результате избыточного скопления солей мочевой кислоты. Пациенты отмечают болезненность и отечность, препятствующие нормальному движению.
- Пяточная шпора. Возникает при плоскостопии, избыточном весе, повышенных физических нагрузках, длительном пребывании в стоячем положении, врожденной слабости мышц и связочного аппарата. Характерные боли отмечаются по утрам и после длительного состояния покоя.
- Гнойные воспалительные процессы. Патологии, спровоцированные бактериальным заражением в местах внешних повреждений. Характеризуются отеками и болью, повышением температуры тела.
- Гигрома и ганглий стопы. Доброкачественные образования в виде плотных шишек, заполненных жидкостью.
- Травмы стопы. В результате переломов, ушибов, растяжений и разрывов связок появляются гематомы и отек тканей, сопровождающиеся болевым синдромом.
- Аномалии развития стопы. Могут быть врожденными и приобретенными в результате нарушений эмбрионального развития, деформации голеностопа, различных повреждений нервных окончаний.
Различают следующие патологии патологий:
- «лошадиная стопа», при которой деформируются суставы, что заставляет человека при ходьбе делать упор на одну из сторон (пятки, носки или боковые части);
- «маршевая стопа» — тендовагинит, возникающий при различных травмах, наиболее часто спровоцированных нагрузками во время строевой подготовки у солдат;
- «стопа диабетика» — патология, возникающая при неадекватном лечении диабета 1 типа, приводящем к нарушению кровообращения и развитию воспаления, хромоте, болям и отекам;
- вальгусное искривление, наиболее часто встречающееся у женщин из-за ношения обуви на высоких каблуках и с зауженным носком, в результате чего на пальцы ног оказывается постоянная нагрузка, приводящая к деформированию стопы и болевым ощущениям.
Каждая из патологий сопровождается индивидуальной симптоматикой, требующей обращения к ортопеду, травматологу или ревматологу и назначения адекватной терапии.
Лечение
Заболевания, спровоцировавшие боль в подъеме стопы, лечатся консервативными или хирургическими методами. В зависимости от симптомов, сопровождающих патологию, подбирается комплекс лекарственных средств, действие которых будет наиболее результативным.
При тяжелых аутоиммунных нарушениях (ревматизм, артрит и т.д.) назначают цитостатики (Метотрексат, Циклофосфан и т.п.) и глюкокортикостероиды (Преднизолон, Бетаметазон и др.). При заболеваниях эндокринной системы показан прием гормональных препаратов.
Купирование боли осуществляется с помощью нестероидных противовоспалительных препаратов (Диклофенака, Ибупрофена, Ортофена и др.) и местных средств (Фастум–геля, Индометацина).
В зависимости от тяжести ситуации до врачебного осмотра рекомендован покой или иммобилизация поврежденной конечности.
Терапевтическая схема лечения болевого синдрома предусматривает также использование:
- лечебной физкультуры;
- ванночек для ног с морской солью, экстрактами лекарственных растений и эфирными маслами.
Меры профилактики
Причиной многих болезней, вызывающих проявления метатарзалгии, является неправильное питание, провоцирующее нарушение обмена веществ, отложение солей и недостаток полезных микроэлементов в организме. Поэтому важнейшей мерой профилактики является нормализация рациона и сбалансированное питание с достаточным количеством витаминов, кальция и фосфора.
Часто провоцирующим фактором у женщин является ношение тесных туфель и постоянное хождение на шпильках, деформирующее стопу, приводящее к травмам и болевым ощущениям. Лучше использовать удобную обувь на устойчивом каблуке, особенно при продолжительном нахождении в стоячем положении или длительных прогулках. Хороший эффект дает использование ортопедических стелек.
Рекомендовано посещение бассейна, спортивные занятия, регулярный массаж нижних конечностей. Полным людям необходим постоянный контроль за собственным весом с помощью диеты и физических упражнений.
Заключение
По состоянию ног можно судить об общем здоровье человека. Этот орган испытывает максимальные нагрузки, поэтому важно постоянно поддерживать его работоспособность.
При возникновении любых проблем следует обращаться к врачу для квалифицированной консультации и назначения адекватной терапии заболевания.
В то же время важно вести здоровый образ жизни, избегая травм и излишних нагрузок на ноги, которые могут провоцировать негативные последствия.
Источник: https://OrtoCure.ru/kosti-i-sustavy/boli-i-hrusty/v-podeme-stopy.html
Болевой синдром: купирование, лечение и классификация
Боль – это самый явный симптом какой-либо патологии, который хотя бы раз в жизни испытывал каждый человек. Она может быть разного характера и интенсивности, локализоваться в определенном органе или тканях.
Под болевым синдромом (БС) понимают комплекс симптомов, возникающих как реакция на воспаление, повреждение, деформацию. Иногда причина кроется не в воздействии на больное место, а в нарушении нервной системы.
В любом случае боль – это сигнал, что в организме что-то не так.
При повреждении тканей рецепторы, которые расположены повсюду в теле, посылают сигнал ЦНС, в ответ происходит ряд процессов, призванных обезопасить организм – это спазмы сосудов и мышц, а также выработка определенных гормонов. В результате человек чувствует боль. БС не побочный симптом, а сигнал, позволяющий указать на проблему.
Если мы просто трогаем руку, то чувствуем прикосновение нейтральное, приятное или не очень. Когда в это место направляется сильный удар, ощущения будут болевыми, потому что произошла травма.
При патологии внутренних органов механизм развития аналогичный: воздействие в виде воспаления, повреждения, растяжения или сдавливания, и ответ – боль.
Иногда БС возникает потому, что нарушена передача импульсов или другие процессы нервной системы. В этом случае можно говорить о боли без причины. Так проявляется фантомный синдром, различные ощущения при неврозах и депрессиях.
Интересный факт! Закон медицины – облегчить страдания пациенту в связи с патологией или при проведении болезненных манипуляций любыми доступными способами и средствами. Это правило указано во многих нормативных юридических документах, регулирующих оказание той или иной медицинской помощи.
Понятие БС очень объемное, боли возникают по разным причинам и в любом месте организма. Поэтому разделение по видам можно рассматривать в разных плоскостях.
По длительности:
- Острый синдром возникает в ответ на провоцирующие факторы и пропадает после их устранения или приема обезболивающих препаратов. Ощущения интенсивные.
- Хронический существует в течение долгого времени. Проявляется в виде постоянного дискомфорта или регулярных приступов боли. Чувства менее выражены, чем при острой форме. Может купироваться препаратами, но со временем вновь возникает. Отмечается при хронических патологиях и нарушениях нервной системы.
По интенсивности:
- Слабый БС ощущается, но не мешает человеку жить.
- Умеренный синдром доставляет ощутимый дискомфорт, сковывает движения, угнетает психоэмоциональное состояние.
- Сильные боли не позволяют человеку сконцентрироваться на чем-то. Заставляют сгибаться, прижимать место локализации ощущений.
- Невыносимые приковывают пациента к постели. Человек не может даже разговаривать, стонет, его страдания видно невооруженным взглядом.
Интересный факт! Интенсивность БС определяют по шкале в 10 баллов, оценку своим ощущениям может дать сам пациент.
По точности локализации:
- Местный синдром возникает в том участке, который подвергся повреждению.
- Проекционные боли зарождаются в абсолютно здоровой области и являются следствием сбоя в работе ЦНС.
По глубине:
- Висцеральный синдром локализуется в области внутренних органов.
- Соматический БС формируется на коже, в мышцах и суставах.
По происхождению:
- Ноцигенные боли имеют четкое место локализации в пораженном участке на коже в мышцах и во внутренних органах и ярко выраженную симптоматику давящего, пульсирующего, острого, режущего характера.
- Нейрогенный синдром возникает в ответ на непосредственное воздействие на нервные окончания. Дает обжигающие, тянущие ощущения. Может иррадиировать в окружающие области. Формируется при невритах и подобных патологиях. Сюда относится зубная боль.
- Психогенный БС проявляется при отсутствии реальных проблем со здоровьем. Возникает по двум причинам: из-за психических и психоэмоциональных расстройств и после длительного ноцигенного или нейрогенного синдрома. То есть ощущения либо выдуманы, либо продолжаются по инерции. Проецирует состояние ЦНС. К этому синдрому относятся фантомные боли, когда страдания ощущаются в удаленной конечности.
По типу повреждения:
- Внешние факторы – порез, ожог, удар и т.д.
- Внутренние причины – воспаление, интоксикация, проблемы с кровоснабжением, растяжение органов или сдавливание и прочее.
Внимание! Интенсивность ощущений не всегда говорит о серьезности патологии. Например, зубная боль может значительно превосходить БС при язве желудка. Как правило, именно нейрогенные проявления самые острые. В то же время онкология на первом этапе вообще не дает симптомов, а на 4 стадии это непереносимые мучительные боли.
Для примера рассмотрим самые распространенные и наиболее выраженные типы БС:
- Миофасциальный — спазм, напряжение мышц. Код по МКБ 10 – M 79.1. Возникает в результате сердечно-сосудистых патологий, длительного приема некоторых лекарственных препаратов, нарушения осанки, травм грудной клетки, недостаточной активности, чрезмерных физических нагрузках, ожирения.
- Абдоминальный БС – это симптом патологий желудочно-кишечного тракта, а также аномалий других внутренних органов. У детей может возникнуть даже в результате простудных заболеваний. Ощущения интенсивные. Кроме проблем с ЖКТ, появление синдрома происходит на фоне наркотической ломки, сахарного диабета, сифилиса, опоясывающего лишая, пневмонии и психоэмоциональных расстройств.
- Вертеброгенный синдром или корешковый формируется при дегенеративных изменениях в позвоночнике, при деформации межпозвоночных дисков. Причиной чаще всего является остеохондроз, а также травмы спины. Боли отдают в грудную клетку и конечности. Код по МКБ 10 – M 54.5. К. Возникает еще из-за переохлаждения, чрезмерных нагрузок, туберкулеза, врожденных аномалий опорно-двигательного аппарата, эндокринных нарушений, онкологии спинного мозга. Часто существует в хронической форме.
- Анокопчиковый синдром локализуется в районе заднего прохода и копчика. Причиной становятся травмы этой области и тазовых костей, осложнения после операции, длительные и серьезные проблемы со стулом.
- Пателлофеморальный синдром возникает в коленном суставе. Боль острая. Код по МКБ 10 – M 22.2. Зарождается на фоне дегенеративных изменений хрящевой ткани и всего сустава в целом. Может быть следствием травмы. Провоцирующими факторами являются сильные нагрузки на колено в виде долгой ходьбы, бега, прыжков. Увеличивает давление на сустав плоскостопие. Неблагоприятно длительное стояние. В группу риска входят пожилые люди в связи с износом суставов.
- Нейропатический синдром является следствием нарушений работы ЦНС. Формируется под воздействием некоторых инфекций, кровоизлияния, некроза тканей и опухолей мозга, при критическом недостатке витамина B12 и при рассеянном склерозе.
Каждый, из перечисленных в качестве примера, БС имеет свою клиническую картину.
Миофасциальный синдром:
- Постоянная боль;
- Спазм мышцы или группы, который можно определить на ощупь;
- Подергивания, особенно заметны на лице;
- Прикосновение к этому месту вызывает резкую боль;
- Движение затруднено.
Абдоминальный синдром:
- Колики – это самая частая причина сильного дискомфорта в животе. Встречается у людей любого возраста от новорожденного до пожилого. Появляется в виде приступов после приема пищи в результате спазма кишечника. Боли стреляющие, режущие, сопровождаются вздутием;
- Постоянный характер ощущений – горит, жжет, давит. Это проявление тяжелых патологий внутренних органов. Существует в комплексе с другими симптомами в зависимости от места локализации;
- Острый живот – опасное состояние, которое появляется на фоне аппендицита, перитонита, разрыва полых органов, некроза тканей и прочих опасных вещей. Боли режущие невыносимые, отдают в бока и поясницу. Сопровождаются лихорадкой, тошнотой, рвотой.
Внимание! При остром животе нельзя принимать обезболивающие препараты. Необходимо срочно обращаться за помощью к врачам.
Вертеброгенный синдром:
- Скованность мышц спины;
- Боли в пораженном отделе позвоночника;
- Нарушение осанки;
- Дискомфорт облегчается при изменении положения тела.
Анокопчиковый синдром:
- Приступообразные боли;
- Характер ощущений колющий или тупой;
- Локализация в анусе, прямой кишке, копчике, иногда отдает в бедро и промежность;
- Потливость;
- Бледность кожи.
Пателлофеморальный синдром:
- Сильная боль в колене, иногда стреляющего, а порой постоянного характера;
- Ощущения усиливаются после длительного пребывания в статичной позе либо от интенсивной ходьбы, подъема по лестнице;
- Движения сустава затруднено, сопровождается хрустом и щелчками;
- Может сформироваться отек и гиперемия окружающих мягких тканей.
Нейропатический синдром:
- Бессонница;
- Тревожность;
- Ощущения в виде зуда, онемения, покалывания, жара и холода;
- Часто локализуется в конечностях.
Сегодня ученые медики большое внимание уделяют ощущению боли у младенцев.
Если еще 30-40 лет назад операции и другие манипуляции проводились у грудных детей с минимальным обезболиванием, то теперь доказано, что это серьезно влияет на здоровье малыша и шанс выжить после тяжелых патологий.
Сегодня обсуждается вопрос о том, как проводить обычные мероприятия, такие как забор крови, прививки и прочее, чтобы ребенок страдал как можно меньше.
Исследования показали, что недоношенные дети чаще мучаются от БС, при этом они могут практически не подавать внешних признаков, так как нервная система еще не сформирована. Созданы методические инструкции по определению синдрома и его интенсивности у новорожденного по мимике.
Среди эффективных немедикаментозных средств от боли у младенца сосание пустышки и пальца, укачивание, кожный контакт с матерью.
Интересный факт! Особенность негативных ощущений грудных детей такова, что боль длиться меньше, чем у взрослого, но она распространяется на все тело.
Пмс и межменструальный болевой синдром
Многие женщины страдают болями перед месячными и в первые дни цикла. Кроме того, немало случаев негативных ощущений во время овуляции. У 85 % пациенток это индивидуальная особенность, и лишь в 15 % следствие патологий органов репродукции. Синдром характеризуется тянущей или схваткообразной болью внизу живота, которая иногда отдает в поясницу и крестец.
Ухудшается общее состояние, напрягаются мышцы матки, психоэмоциональный фон нестабильный. Овуляторные боли проявляют себя с той стороны, где располагается яичник с созревшей яйцеклеткой. Есть версия, что БС возникает вследствие нарушения нервных связей приобретенного или врожденного характера.
Отмечаются случаи, когда боли в эти периоды ощущали женщины одного рода поколениями.
Избавиться от проблемы, если синдром не является симптомом патологии, не получится. Женщине могут подобрать обезболивающие препараты, которые она будет принимать в период действия БС. Иногда уменьшить проявления синдрома помогает прием противозачаточных средств.
Внимание! Самостоятельное использование оральных контрацептивов может привести к ожирению, ухудшению состояния, дисбалансу гормонов.
Дополнительно назначают мягкие седативные средства для уменьшения эмоциональных всплесков. Если обнаружена патология матки, яичников, то необходимо лечение.
По характеру БС и сопутствующим симптомам врач может выбрать направление дальнейших исследований. Труднее поддаются изучению хронические боли. При определении предположительного диагноза далее действуют методом дифференциальной диагностики.
Так, при БС в груди исключают патологии сердца посредством кардиограммы, изменения опорно-двигательного аппарата через рентген, компьютерную и магнитно-резонансную томографию. Изучают сосуды и нервные окончания.
Если ничего не выявлено приступают к поиску психогенных причин синдрома.
Исследования могут продолжаться долгое время. Иногда врачи назначают препараты в целях диагностики. Если лекарство не дает эффекта, то диагноз неверный.
Иногда БС выступает в качестве самостоятельного заболевания. Это значит, что никаких предпосылок к боли нет. Зачастую проблема носит психогенный характер либо возникла из-за нарушений нервной системы в мозге или в рецепторах. Определить состояние крайне сложно. Случается, что врачи обвиняют пациента в симуляции, что является нарушением профессиональной этики.
Терапия направляется не на устранение негативных ощущений БС, а на причину. При абдоминальном синдроме необходимо лечить патологию кишечника или желудка, которая была обнаружена в ходе диагностики. Боль от ожога купируют и одновременно занимаются восстановлением тканей и заживлением раны.
Не всегда допустимо использование обезболивающих препаратов, но в большинстве случаев их применяют до избавления от проблемы. Снимать БС могут анальгетики, кортикостероиды, негормональные противовоспалительные средства. При неврологических болях назначают противосудорожные препараты. Острый болевой шок могут снять анестезией, как при операции.
- Для избавления от сильных проявлений БС в суставах и позвоночнике применяют купирование с помощью блокады – это инъекция противовоспалительным препаратом в пораженную область.
- Избавиться от психогенного синдрома можно с помощью курсового лечения антидепрессантами в сочетании с нейролептиками и психотерапией.
- Уменьшить проявления миофасциального и вертеброгенного синдрома может массаж, мануальная терапия, другие физиопроцедуры.
- Рефлексотерапия, ванны, гидромассаж эффективны при психогенных и нейрогенных болях.
- Для облегчения состояния пациента с болевым хроническим синдромом в онкологии применяют наркотические средства.
Интересный факт! Страдания при серьезных ранах замедляют процесс заживления тканей. Поэтому купирование мучений препаратами дает положительный эффект в лечении.
Из всего вышесказанного можно оценить, как разнообразно понятие болевой синдром. Хотя люди обычно не задумываются над причиной боли и просто пьют таблетку анальгина или но-шпы. Следует проявить больше любопытства к состоянию своего здоровья, чтобы не упустить серьезных патологий, о которых организм сигналил посредством БС.
Источник: https://sindroms.ru/nevrologicheskie/bolevoj.html
Что делать если болит подъем стопы
Ноги, как уникальное средство передвижения человека, подвергаются ежедневно большим нагрузкам и воздействию различных факторов, которые нередко приводят к болевым ощущениям. Одной из самых уязвимых частей ног является стопа. Нарушения ее нормальной функциональности может вести к болевым ощущениям на подъеме, как в процессе ходьбы, так и в состоянии покоя.
Структура и функции
Схема строения костей ступни
Выполнение важных функций стопы обеспечивает ее сложное устройство, которая состоит из 26 костей, а также множества мышц и суставов, связок и фасций, сосудов и нервов. Стопа амортизирует тело при его «соединении» с поверхностью. Но любая, даже несерьезная патология одной из составляющих стопы, может привести к развитию болей в подъеме ступни.
Выполнение многочисленных функций стопы обусловлено ее сложным строением. Она состоит из предплюсного, плюсного разделов и пальцев. Благодаря большому количеству суставов стопа свободно сгибается и разгибается, вращается в голеностопном суставе. Кости окружают связки, фации и мышцы, образуя целостный свод стопы.
Однако, если эта целостность нарушается под воздействием внешних или внутренних факторов, впоследствии травм или серьезных патологий – нога болит в подъеме, и довольно сильно.
Метатарзалгия в подъеме стопы, то есть боль в области плюсневого раздела, возникает при повышенной нагрузке.
Причин болезненности в этой части стопы существует множество, но вес тела, который ощущают стопы постоянно при ходьбе, влияет на их функциональные способности.
Стопе постоянно приходится выдерживать всю нагрузку человеческого тела. При этом она выполняет не только функцию передвижения при ходьбе, но и опорную в стоячем положении.
Характер болевых ощущений
Причины болей
Боль вверху стопы приносит значительные ощущения дискомфорта, потому что вызывает чувство напряженности и скованности у человека. Усугубить еще больше ситуацию может отечность, которая является частой спутницей болевых ощущений и не позволяет носить любимую обувь. Что вызвало боли в подъемы стопы, причины заболевания правильно определит специалист. В зависимости от симптомов и развития болезни, недуг относится к компетенции травматолога, врача-ревматолога, специалиста-ортопеда или даже хирурга.
Болит подъем стопы по-разному. Характер болевых ощущений отличается по своей интенсивности и продолжительности в зависимости от причины недуга.
Это может быть острая и сильная, пульсирующая боль, но продолжаться короткое время (до нескольких минут).
Иногда болевые ощущения в подъеме становятся хроническими, долго не теряют свою остроту, или притупляются, но нога не перестает болеть, ноет и вызывает дискомфорт.
Нижние конечности могут отекать, стопа увеличиваться в размерах, появляется припухлость, кожный покров меняет свою структуру. Степень проявления этих симптомов определяется заболеванием, и лечащий врач проводит диагностику, учитывая, прежде всего, характер болевых ощущений и сопутствующих проявлений.
Боль в подъеме стопы вызывают патологии, травмы и неудобная обувь. Боль в подъеме часто не является одиночным симптомом заболевания. Попутно больной человек страдает от выраженного зуда и жжения на поврежденном участке стопы, онемения некоторых ее участков.
Влияние монодиет и переутомления
Боль в стопе при монодиете
Существует множество причин, почему возникает отечность, болезненность и припухлость в подъеме. Нередко ноги болят после трудного дня, если приходилось постоянно двигаться. Мышцы ног переутомляются, а кости, приспосабливаясь к долгой ходьбе, несколько деформируются, что вызывает к вечеру болевые ощущения.
Одна из распространенных причин боли сверху стопы – неправильное питание, от которого развивается хрупкость костей и их переломы. Питание имеет огромное значение для состояния костей.
Если в организм не поступают в достаточном количестве углеводы, белки и жиры, например, при ограничениях и диетах – костям не хватает магния, кальция и фосфора. Это провоцирует ломкость и хрупкость костей.
Риск переломов в таких случаях возрастает в несколько раз, можно легко сломать ногу просто при падении, и это вызовет сильную боль.
Болевым ощущениям в подъеме способствует и сам человек, оставляя свою физическую форму без внимания. Ослабленные связки и мышцы часто ведут к травмированию ног, вывиху стоп и суставов и болевым ощущениям.
Гормональные изменения и патологии
Симптомы остеопороза
От болевых ощущений в ногах особенно страдают женщины, которые предрасположены к этому в большей мере. У женщины нередко болят ноги по причине гормональных изменений в организме. В период беременности ноги женщины ощущают двойное давление, болят ноги и при недостатке кальция, который выводится в большом количестве при кормлении грудью и после родов. Менопауза приводит к различным заболеваниям ног и переломам, поскольку кальций уменьшается в организме женщины на один процент каждый год.
Суммируя все причины, по которым болит нога в подъеме, специалисты выделяют несколько самых распространенных:
- заболевания ног в виде остеопороза, артроза, инфекционного и неинфекционного артрита, подагры;
- ношения тесной обуви и предпочтение обуви на высоких каблуках;
- травмирование ног, ушибы и переломы;
- развитие различных патологий – плоскостопия, вальгусной, деформации, диабетической и «конской» стопы;
- наличие косолапости;
- образование пяточной шпоры;
- развитие гнойных воспалений.
На появление болей в подъеме также влияет лишний вес, который дает дополнительную нагрузку на голеностопную область ног.
Проявления остеопороза и артритов
Распространенной болезнью, для которой характерна боль в подъеме, считается остеопороз. Он характеризуется тем, что не проявляется другим способом, кроме болей в стопах. Нога болит в спокойном состоянии, дискомфортные ощущения возрастают при движении, особенно болит нога в районе косточки при надавливании на нее.
Остеопороз развивается, по мнению врачей, из-за вымывания кальция и фосфора из костей. Недуг может быть связан с общим дефицитом минералов в организме человека, изменениями в костных тканях с возрастом, чрезмерными нагрузками при наличии лишних килограммов, беременностью и заболеваниями эндокринной системы.
Лечение патологии требует снижения физической активности и нормализации питания. Больному необходима диета, в которую входят продукты, богатые на витамин D и минералы, а также прием препаратов кальция. При эндокринных нарушениях назначается гормональная терапия.
Интенсивные болевые ощущения сверху стопы вызывают артриты. Они вызывают разрушительные процессы в суставах и суглобах стопы, и могут быть спровоцированы разными причинами. К инфекционным и неинфекционным болезням суставов относятся артриты реактивного или инфекционно-аллергического типа, ревматоидного, ревматического и подагрического типов, инфекционный артрит и синдром Рейтера.
Какая бы не была причина любого из артритов – подъем стопы всегда болит. Болят пальцы ног. Ступни могут отекать, а суставы становятся менее подвижными. При инфекционных артритах наблюдается повышение температуры тела, изменения в крови. Несвоевременное лечение приводит к хронической форме патологии.
Вальгусное искривление и «конская» стопа
Полая или вогнутая стопа
Постоянное ношение неудобной обуви ведет к искривлению стопы, появлению вальгусного угла и деформации больших пальцев на ногах. Подушечкам стоп приходится постоянно выдерживать большие нагрузки от высоких каблуков, со временем происходит ослабление связок и мышц, свод ноги меняет форму. Плюсневые кости в подъеме ног от постоянного давления выгибаются наружу, формируют вальгусный угол. Головка сустава плюсны становится тоще, искривляется, начинает опухать и регулярно вызывает болевые ощущения.
«Конская» или лошадиная стопа характеризуется болью на подъеме ступни. Сгибание-разгибание стопы приносит болевые ощущения. Человек не может наступать на всю ступню полностью, опирается на носок, на пятку, на боковую поверхность. Такая деформация может быть как врожденным искривлением, так и приобретенным.
Возникает из-за аномального развития эмбриона, контрактуры суставов голеностопа, последствий полиомиелита, повреждений седалищного нерва. При этом заболевании кожа на ступнях складывается в грубые складки, ноги болят и деформируются в точке опоры, стопа постепенно меняет свою структуру.
Популярное заболевание стоп у женщин, которое приносит боль в подъеме – это вальгусная деформация. Она вызвана любовью женщин к высоким каблукам и зауженным носкам.
Распространенные травмы
Осмотр доктором травмированной стопы
При получении ушиба, травмированное место необходимо вначале заморозить, а потом прогревать, помогает также йодистая сетка. При растяжении врач выписывает болеутоляющее и противовоспалительное средство, фиксирует стопу тугой повязкой. При разрыве связок боль на подъеме настолько сильная, что не позволяет человеку стать на ногу. То же самое касается перелома ступни. Степень травмирования помогает определить рентген. Врач в этих случаях применяет особое индивидуальное лечение.
Неопытный человек без медицинского образования может перепутать причины, которые вызывают болезненность сверху стопы. Поэтому лучше отказаться от советов друзей, а также интернет-пользователей. Стоит пройти грамотную диагностику в медицинском учреждении, которая покажет, что делать дальше с болью и какие методы лечения применять.
Часто боль в подъеме стопы объясняются травмами ног. Распространенные травмы – это ушибы, которые вызывают гематомы и опухание стопы.
Источник: https://zen.yandex.ru/media/id/59db83643dceb714863af3d7/5a882e1dfd96b17812296955
Купирование болевого синдрома
Боль и ее проявления всегда мешают человеку выполнять элементарные действия, как во время травмы, так и в повседневной жизни. Купирование болевого синдрома — это методики, разработанные специалистами-неврологами для облегчения и снятия болевых ощущений во время хронических заболеваний и сильных травм.
Купирование болевого синдрома направлено не только на излечение пациента от острой боли, но и на снятие ограничений двигательной активности. Любая боль — это резкое ограничение качества жизни человека, сюда входит и реакция всех физиологических систем.
Факторы, которые сопровождают болевой синдром
Наблюдая пациента при купировании болевого синдрома, врачи обращают внимание на факторы, которые обостряют болевые ощущения у человека. Перечислим факторы, с помощью которых можно более точно и правильно поставить окончательный диагноз.
- Боль в состоянии покоя и в ночное время — резкое и контрастное увеличение.
- Интенсивность болевого синдрома в течение продолжительного отрезка времени — неделя, месяц и т.д.
- Злокачественная опухоль как основная причина болевого синдрома.
- Различные инфекционные заболевания в анамнезе, особенно хронического характера.
- Специфические методы лечения — применение кортикостероидов.
При исследовании пациента для купирования болевого синдрома учитывают следующие параметры.
- Лихорадка с необъяснимыми причинами.
- Спонтанное уменьшение массы тела.
- Болезненные ощущения во время перкуссии отростков в позвоночнике.
- Необычная симптоматика боли — приступообразность, ощущение электрического тока и т.д.
- Внезапная иррадиация боли — опоясывающий тип (проходит в основном через живот и промежность).
Методы купирования болевого синдрома
Купирование болевого синдрома применяется при резком изменении состояния пациента — ограничение двигательной функции, нарушения работы органов, проблемы с психикой, снижение качества жизни и т.д.
Для лечения и профилактики данного заболевания используют анальгетическую терапию. При купировании болевой хроники, препараты-анальгетики лучше всего борются с последствиями болевого шока. Они имеют яркий обезболивающий и противовоспалительный эффекты, а также хорошо переносится больным.
Такую терапию рекомендуется назначать не по времени, а по требованию пациента. Самыми простейшими препаратами для этого метода лечения являются неопиоидные производные.
При острых хронических болях используют опиоидные анальгетики, антидепрессанты, миорелаксанты, а также в некоторых случаях антиконвульсанты.
Следует знать, что нейтрализация болевого синдрома не имеет единой методики. Для каждого пациента вырабатывается свой собственный метод лечения.
Например, при повреждении тканей происходит выработка противовоспалительных медиаторов — простагландинов.
В отношении них лечение анальгетиками фактически не оказывает значительного воздействия и даже может привести к осложнениям в работе организма.
Источник: https://vitaportal.ru/medicine/nervnye-bolezni/kupirovanie-bolevogo-sindroma.html
Нейропатическая боль — что это, почему возникает и как бороться
Внимание! Самолечение может быть опасным для вашего здоровья.
Нейропатическая боль не связана с нарушением в работе какого-либо органа. Она не является сигнальной функцией, указывающей на развитие определенной патологии. Нейропатическая боль проявляется на фоне повреждения тех или иных участков центральной или периферической нервной системы.
Могут повреждаться непосредственно нервные волокна, из-за этого посылаются некорректные сигналы в болевые центры. Наглядным примером нейропатической боли является фантомный синдром. Такое состояние характеризуется тем, что ампутированная конечность продолжает болеть.
Нейропатическая боль всегда вызывает устойчивый болевой синдром.
Виды боли
По своему проявлению нейропатическая боль бывает острой и хронической:
- острая фаза характеризуется кратковременными колющими ощущениями, которые периодически возникают в виде приступов;
- хроническая боль присутствует постоянно, проявляется легкими покалываниями и незначительным жжением в определенной зоне. Такой синдром изматывает человека и приводит к нарушению функции сна.
По характеру болевые ощущения делятся на несколько видов:
-
Умеренные. В этом случае проявляется чувство жжения и покалывания в определенной зоне. Наиболее часто такой симптом возникает в области конечностей. В силу его постоянства у человека наблюдается сильный психологический дискомфорт.
-
Давящие. Как правило, такая боль возникает в ногах. Обычно она ярко выражена в ступнях и голенях, что затрудняет ходьбу и приводит к возникновению сложностей в обычной жизни.
-
Кратковременные. Такие боли удерживаются в течение нескольких секунд в определенной зоне, после чего перемещаются на другой участок тела. Объясняется возникновение такого болевого синдрома спазматическими явлениями в нервной системе.
Кроме этого, выделяют чрезмерную чувствительность кожных покровов. В этом случае боль возникает при воздействии различных температурных и механических факторов. Болевой синдром может возникнуть при контакте кожи с любым раздражителем. На фоне этого пациенты, к примеру, стремятся носить одну и ту же одежду и спать в определенной позе.
Симптомы нейропатических болей
Основным симптомом нейропатической боли является нарушение чувствительности кожи. Провоцирующими факторами могут стать какие-либо механические или термические раздражители, которые у здорового человека не вызывают ни малейшего дискомфорта. Явление носит название «аллодиния».
У взрослых
Основным симптомом нейропатической боли является возникновение сильного болевого синдрома при легком прикосновении к коже или небольшом повышении температуры в определенном участке тела.
Такие ощущения носят сдавливающий характер. Дополнительно они сопровождаются ощущением покалывания на кожных покровах. Такая боль сравнима с воздействием слабого разряда тока.
Также может возникать чувство жжения в пальцах рук и ног.
Боль не проходит после снятия раздражающего фактора. На фоне болевого синдрома часто возникает онемение и снижение чувствительности кожи. Такое состояние сравнимо с обморожением.
Иногда дополнительно могут наблюдаться такие внешние признаки:
- Покраснение кожи.
- Повышенная бледность болезненного участка.
- Отеки.
Еще одним симптомом является кратковременная сильная боль, возникающая в пальцах рук и ног. Такой болевой синдром может менять свое местоположение. Создается впечатление, что боль носит блуждающий характер, и указать место ее локализации весьма затруднительно.
Сильные болевые ощущения, которые сохраняются длительное время, всегда вызывают значительное ухудшение общего состояния человека, на фоне этого часто возникает озноб, бессонница, чувство тревоги.
У детей
Признаки нейропатической боли у детей можно увидеть со стороны. Ребенку трудно объяснить характер болевых ощущений, поэтому малыш подсознательно стремится занять положение, в котором боль ощущается меньше. В такой позе он может находиться длительное время, даже если она является не совсем удобной.
При возникновении нейропатической боли ребенок не позволяет прикасаться к определенному участку тела. Еще одним признаком является психомоторная инерция.
При возникновении нейропатических болей дети замыкаются в себе, становятся вялыми, неактивными. Иногда на фоне постоянных болевых ощущений у детей развивается враждебность к окружающему миру.
Они не реагируют на происходящее вокруг, а если их затронуть, то становятся раздражительными.
Причины возникновения нейропатической боли
Боль нейропатического характера может развиваться по различным причинам. Это происходит при возникновении нарушений в работе каких-либо отделов нервной системы.
Наиболее часто провоцируют нейропатическую боль следующие патологии:
- Сахарный диабет. Нарушение обмена веществ провоцирует поражение нервных окончаний. Наиболее часто в этом случае болевые ощущения локализуются в стопах.
- Герпес. Последствием вирусного заболевания болезни может стать невралгия. Как правило, боль возникает в месте локализации высыпаний и удерживается в течение приблизительно трех месяцев. Для нее характерны чувство жжения и возникновение острого болевого синдрома при прикосновении.
- Спинномозговые травмы. Такие повреждения вызывают боли длительного характера. Сильные колющие боли при этом возникают в самых различных частях тела.
- Инсульт. При поражении участков головного мозга происходит нарушение работы нервной системы в целом. Болевые ощущения носят жгучий, колющий характер, и, как правило, возникают при телесном контакте. Иногда на фоне боли наблюдается охлаждение конечностей.
- Хирургические операции. При любом оперативном вмешательстве возникают риски повреждения периферических нервных окончаний. Поэтому часто возникают боли в области швов, но они со временем исчезают.
- Невралгия тройничного нерва. В этом случае нарушается чувствительность лица. Боли могут возникать при жевании или прикосновении к определенной области.
- Остеохондроз. При смещении позвонков происходит защемление или сдавливание нервных корешков. Это может вызывать болевые ощущения в любом участке тела или даже во внутренних органах.
Диагностика
Какие-либо определенные диагностические мероприятия для подтверждения нейропатической боли не применяются. Чтобы поставить диагноз, доктор проводит детальный опрос больного. В этом случае во врачебной практике используется так называемый метод трех «С».
Доктор должен:
- Смотреть, то есть визуально определить локализацию болевого синдрома и оценить уровень нарушения чувствительности.
- Слушать, то есть вникнуть в то, что рассказывает пациент, с целью обнаружения характерной симптоматики.
- Соотносить, то есть сравнить жалобы пациента с результатами собственного обследования.
При осмотре врач обследует болевые участки и сравнивает их состояние со здоровыми зонами. Его интересует степень изменения болевой, тактильной и температурной чувствительности. Кроме этого, доктор изучает моторную систему. Сегодня для диагностики нейропатической боли разработано около 10 вопросников, которые упрощают постановку диагноза.
Лечение нейропатической боли
Лечение нейропатической боли – длительный процесс. Прежде всего проводится лечение основной патологии, которая вызвала нейропатические боли.
Купировать нейропатическую боль традиционными обезболивающими медикаментозными препаратами практически никогда не удается. Но при этом использовать опиаты можно только в особо сложных случаях. Несмотря на эффективность таких препаратов, при их применении у пациента может сформироваться наркотическая зависимость.
Действенным обезболивающим средством при нейропатической боли считается лидокаин. Он может применяться в виде мази или пластыря. Кроме того, часто используются средства зарубежного производства Габапентин и Прегабалин.
Одновременно с обезболивающими средствами назначаются антидепрессанты, которые позволяют успокоить нервную систему и снизить ее чувствительность.
Эффективны при лечении нейропатической боли физиотерапевтические процедуры. На начальной стадии развития патологии назначаются:
- Динамические токи.
- Магнитотерапия.
- Иглоукалывание.
После того как будет уменьшена интенсивность болевого синдрома, назначаются процедуры, которые улучшают клеточное и тканевое питание. Наиболее часто для этого применяются лазерное воздействие, массаж, кинезиотерапия (лечение движением).
В восстановительный период показана лечебная физкультура. Кроме этого, применяются различные техники релаксации, помогающие человеку справиться с болью самостоятельно.
Лечение нейропатической боли народными средствами не является эффективным. Но иногда разрешается применять отвары трав, которые обладают успокоительным воздействием.
Профилактические методы
Поскольку причины появления нейропатических болей до конца не изучены, то о профилактике заболевания говорить сложно. Но многие врачи считают, что минимизировать риск возникновения неприятной симптоматики можно, если вести здоровый образ жизни и ежедневно умеренно нагружать все группы мышц.
Также рекомендуется:
- Отказаться от курения и злоупотребления алкоголем.
- Носить удобную обувь.
- Избегать травмирования или ожогов рук или ног.
Важно своевременно лечить все заболевания, которые могут привести к возникновению нейропатической боли. Обязательно следует проходить регулярные профилактические осмотры, которые позволят выявить серьезные патологии на ранних стадиях развития. При обнаружении малейшей потери чувствительности отдельных участков тела необходимо в срочном порядке обращаться к доктору.
Источник: https://bolit.net/o-boli/71-nejropaticheskaja-bol.html
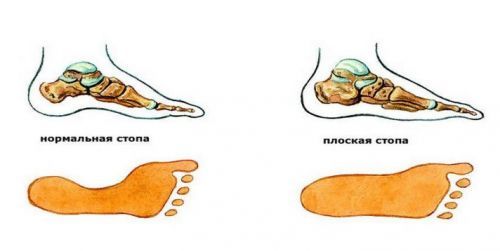 Изменения отпечатка стопы наглядно указывают на стадию развития плоскостопия
Изменения отпечатка стопы наглядно указывают на стадию развития плоскостопия 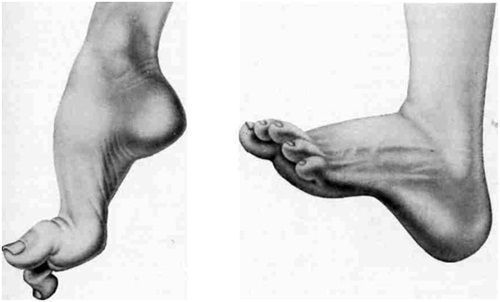 В начальной стадии развития синдрома «конской стопы» суставная подвижность не ограничена, однако прогрессирование заболевания способно привести к срастанию суставов и образованию контрактур, что абсолютно исключает консервативную терапию
В начальной стадии развития синдрома «конской стопы» суставная подвижность не ограничена, однако прогрессирование заболевания способно привести к срастанию суставов и образованию контрактур, что абсолютно исключает консервативную терапию  Артроз 1 степени стопы
Артроз 1 степени стопы  Боли в подъеме стопы при пяточных шпорах чаще всего появляются в утреннее время, а также после длительного периода покоя
Боли в подъеме стопы при пяточных шпорах чаще всего появляются в утреннее время, а также после длительного периода покоя 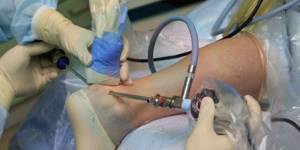 Для уточнения диагностики возможно выполнение артроскопии голеностопного сустава, позволяющей выявить патологические новообразования
Для уточнения диагностики возможно выполнение артроскопии голеностопного сустава, позволяющей выявить патологические новообразования 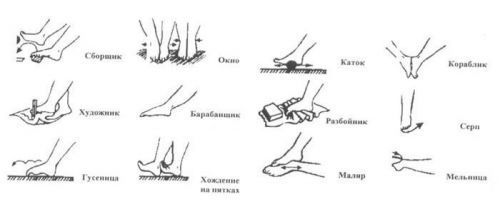 Комплекс лечебных упражнений для стоп
Комплекс лечебных упражнений для стоп