Чем отличается варикоз от тромбофлебита?
Многие пациенты, обнаруживая у себя узелки варикоза считают, что это тромбы. На самом деле легко определить в чём разница между варикозом и тромбофлебитом. Варикозные узлы мягкие, безболезненные, а кожа над ними не уплотнена, обычного цвета. При тромбофлебите имеется резкое затвердение варикозного узла, покраснение и болезненность кожи.
Поверхностные тромбофлебиты при варикозе могут повторяться, а также способны прогрессировать и вызывать тяжёлые осложнения. Иногда повышается температура тела. Тромб обычно распространятся вверх и вниз по сосуду.
Тромбофлебит опасное заболевание и без правильного лечения иногда приводит к осложнениям: тромбоэмболии лёгочной артерии и заражению крови (сепсис).
Основные причины тромбофлебита
Крупные варикозные узлы содержат густую, медленно двигающуюся кровь. При наличии варикоза может наступить тромбоз и воспаление стенки сосуда. Тромбофлебит сопровождается уплотнением венозной стенки, болью и повышением температуры. Опасность для жизни может представлять при росте тромба по ходу основных венозных стволов.
Третьей по частоте причиной развития тромбофлебита следует признать различные медицинские манипуляции, связанные с внутривенным введением препаратов. В большинстве случаев, это бывает на верхних конечностях.
Следует признать, что эти тромбофлебиты протекают очень доброкачественно и в большинстве случаев не требуют какого-либо лечения. Введение некоторых лекарственных препаратов и наркотиков сильно раздражает стенку вены и вызывает её воспаление и отёк. Кровоток по вене замедляется, наступает её тромбоз.
По ходу вены образуется болезненный тяж. Опасности для жизни обычно не представляет. Лечится амбулаторно.Системные воспалительные заболевания — системная красная волчанка, эндартериит и многие другие болезни иммунитета повреждают сосудистую стенку.
Вырабатываются антитела к собственным сосудам, которые атакуют внутреннюю оболочку сосудов и вызывают воспаление и образование тромбов. Лечение основного заболевания способствует лечению тромбофлебита.
Наследственная склонность к образованию тромбов (тромбофилия) может быть причиной тромбофлебитов, особенно при варикозе. У ряда людей встречаются врождённые дефициты различных факторов противосвертывающей системы крови. Для этих пациентов характерны частые тромбофлебиты и глубокие венозные тромбозы. Им нередко приходится пожизненно применять препараты, снижающие свёртываемость крови.
Онкологическая патология тоже приводит к значительному нарушению свёртывания крови. Часто тромбофлебит бывает одним из первых признаков онкологической болезни. Тщательное обследование пациента (онкопоиск) позволяет выявить опухоль на ранней стадии и радикально вылечить её.
Если тромбофлебит развивается в незатронутом варикозом сосуде — это может быть первым признаком так называемого паранеопластического синдрома — тромботического процесса, развившегося на фоне онкологического заболевания. Очень часто тромбофлебиты возникают при поражении поджелудочной железы.
И это одна из причин, по которой не следует относиться к тромбофлебиту как к лёгкому заболеванию, при первых признаках тромбофлебита следует незамедлительно показаться врачу флебологу.
К условиям, при которых часто развивается тромбофлебит относятся травмы, операции, иммобилизация, длительный постельный режим. Нередко тромбофлебит без варикоза может быть после посещения парилок, саун и других им подобных «тепловых» процедур.
В медицинской литературе неоднократно поднимался вопрос о развитии варикотромбофлебита у женщин, принимающих гормональные контрацептивы.
Вообще у женщин гормональный фон сильно влияет на сосуды, именно поэтому беременность, роды, аборты часто осложняются тромбофлебитами нижних конечностей.
Помимо всего прочего, расположение вен непосредственно под кожей предрасполагает к возможности их травматизации в общественном транспорте, или во время занятий спортом. Чем более запущена у человека варикозная болезнь, тем больше вероятности возникновения у него тромбофлебита.
Течение
Наиболее часто поверхностный тромбофлебит развивается на фоне существующей варикозной болезни нижних конечностей. Для обозначения этого заболевания существует специальный термин — варикотромбофлебит.
В отличие от варикоза тромбофлебит в 10 раз реже возникает на фоне посттромботической болезни нижних конечностей .
Тромбофлебит при варикозе тоже имеет очень яркую симптоматику, чем отличается от постинъекционного и других форм флебита.
Осложнения
Чаще всего тромбофлебит осложняется распространением тромбов на глубокие вены с развитием тромбоза глубоких вен и тромбоэмболии. Частота этого осложнения составляет около 10% от всех заболевших.
Гнойный тромбофлебит развивается при присоединении инфекции к воспалительному процессу. Для нагноения характерно резкое повышение температуры, озноб, изменение количества лейкоцитов в крови. Гнойный тромбофлебит может приводить к развитию сепсиса — общего заражения крови и поэтому требует неотложной хирургической помощи.
Подробный прейскурантЭффективная УЗИ диагностикаОтличный эффект от лечения в короткие срокиЛазерные методы лечения острого тромбофлебита
Клиническая картина тромбоза при варикозе
- Выраженная боль в области варикса позволяет отличить острый тромбофлебит от неосложненного варикоза.
- Покраснение по ходу венозного ствола, которое постепенно распространяется в направлении паха. Обычно граница тромба находится на 15-20 см выше покраснения кожи.
- Отек паравенозных тканей.
- Варикозный узел при тромбофлебите становится резко напряжённой, возникает выраженный плотный отёк в зоне воспаления.
- При распространении тромба в глубокие вены тоже развивается отёк всей голени или всей ноги — это очень опасный симптом.
- Болезненные ощущения в голени при ходьбе.
- Боль в варикозном узле является ранним проявлением тромбофлебита, который заставляет срочно обратиться к врачу.
- После начала лечения тромбофлебита болевые ощущения быстро затихают
- Озноб, повышение температуры тела до 38 градусов.
- Острый тромбофлебит ног нередко вызывает чувство общего недомогания, напоминающего симптомы простудного заболевания.
- Резкая боль при надавливании на икроножные мышцы, тяжесть и болезненность при ходьбе. Этот симптом свидетельствует о переходе процесса на глубокие вены и формирование клинической картины их тромбоза.
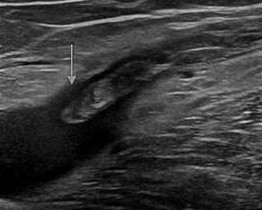
Ультразвуковое ангиосканирование подкожных вен
Этот основной метод диагностики отличается абсолютной безопасностью и безболезненностью и даёт врачу много полезной информации. Во время исследования врач определяет вид и локализацию тромбов, их связь с венозной стенкой и риски развития осложнений.
Длинная головка тромба (как на фото) и пролабирование его в бедренную вену могут привести к тяжелому осложнению — тромбоэмболии легких. При остром процессе можно увидеть реакцию окружающих тканей — перифлебит. Важную информацию можно получить исследуя глубокую венозную систему.
При наличии одышки, высокой температуры и слабости можно выполнить эхокардиографию, чтобы исключить высокое давление в лёгочной артерии из-за возможной тромбоэмболии. Разница между неосложненным варикозом и тромбофлебитом хорошо выявляется по УЗИ.
При варикозе вена хорошо компрессируется датчиком, выявляются потоки крови при допплерографии, в то же время при тромбофлебите плотное содержимое и отсутствие кровотока.
- УЗИ вен нижних конечностей
В нашей клинике лазерное лечение варикоза большой подкожной вены при тромбофлебите стало основным методом терапии.
Смысл вмешательства в прогреве стенки сосуда выше поражённого участка, что приводит к облитерации сосуда, а процесс роста воспалительного тромба прекращается. Такое вмешательство одно проводится при восходящем тромбофлебите до уровня средней трети бедра.
В Инновационном сосудистом центре применяется уникальный ретроградный способ проведения световода, который устраняет риск проталкивания тромба.
Веноцентез и кроссэктомия при остром варикозном тромбофлебите
Адекватная внутрикожная и тумесцентная анестезия позволяет выполнить безболезненный прокол тромбированного узла и удалить тромб. Эта манипуляция в опытных руках приводит к моментальному стиханию болевых ощущений и предотвращает дальнейшее распространение тромба в глубокие вены.
После веноцентеза возможно ношение компрессионного трикотажа без боли. Веноцентез — это не метод лечения варикоза, но при тромбофлебите он снимает боли и сроки выздоровления сокращаются в несколько раз.
Кроссэктомия подразумевает перевязку тромбированной подкожной вены в месте её впадения в глубокую, для предотвращения дальнейшего роста тромба.
Консервативная терапия
Компрессионный трикотаж (бинты, чулки или колготы) помогают предотвратить прогрессирование восходящего тромбофлебита. Их ношение обязательно в течение двух недель. Применение эластичной компрессии ускоряет кровоток в глубоких венах.
Препараты венотоники (детралекс, антистакс или другие) служат для уменьшения симптомов венозной недостаточности — уменьшают отёк и воспаление, но не предотвращают осложнений восходящего тромбофлебита нижних конечностей. Достоверного различия эффекта в зависимости от содержания этих таблеток не наблюдается.
Лечить воспалённые узлы можно с помощью спирт-гормональных компрессов, которые хорошо снимают боли и напряжение тканей и ускоряют выздоровление. Такое лечение подразумевает использование гормональной мази (целестодерм) и водочного компресса. Обычно после 3-5 процедур стихают боли и облегчается общее состояние.
| Осмотр флеболога нашего центра | 2 000 р. |
| Консультация после проведенного лечения | 1 000 р. |
| УЗИ вен выполняемое экспертным специалистом ультразвуковой диагностики. | 2 000 р. |
| Участие специалиста ультразвуковой диагностики во время процедуры лазерного лечения варикозной болезни необходима для качественного выполнения операции и удобства флеболога. | 3 500 р. |
| Лазерная коагуляция ствола большой подкожной вены при варикозе включает в себя работу флеболога, операционной сестры, все расходные материалы. Если в операции принимает участие эксперт УЗИ, то его услуги оплачиваются отдельно. | 38 500 р. |
| Лазерное лечение при варикозной болезни с обработкой малой подкожной вены. Включает работу флеболога и операционной сестры, все расходные материалы для лазера и анестезию. При необходимости участия УЗИ эксперта его услуги оплачиваются отдельно. | 27 500 р. |
| Лазерное лечение варикозной болезни с обработкой перфорантных вен на голени. При участии УЗИ эксперта его услуги оплачиваются отдельно | 11 000 р. |
Милов Станислав Владимирович
Врач лимфолог, сердечно-сосудистый хирург. Является специалистом по лечению раневой инфекции и некрозов у сосудистых больных . Большой опыт работы в гнойной хирургии.
Приоритеты в Центре: Ведение пациентов с постнекротическими ранами после успешных сосудистых операций, программа реабилитации больных с лимфедемой, раннего протезирования после ампутаций.
Записаться на приёмМихневич Алексей ВалерьевичСердечно-сосудистый хирург. Владеет микрохирургическими и эндоваскулярными операциями на артериях нижних конечностей, реконструктивно-пластическими операциями при гангрене нижних конечностей.
Проводит малоинвазивные вмешательства при варикозной болезни и венозных тромбозах.Записаться на приёмСтепанов Игорь АнатольевичСердечно-сосудистый хирург, флеболог. Владеет методами рентгено-эндоваскулярной хирургии, ультразвуковой диагностики заболеваний венозной и артериальной системы.
Ведущий специалист центра по эндовенозной лазерной коагуляции при варикозной болезни, прекрасно владеет микросклеротерапией при сосудистых звездочках, минифлебэктомией.Записаться на приёмОкончил Тверскую ГМА в 2009 году.
Повышение квалификации: 2010 год интернатура по хирурги; 2012 год интернатура по скорой медицинской помощи; 2014 год курсы по эндоскопической хирурги.
До 2013 года врач-хирург на хирургической бригаде Тверской станции скорой помощи. 2013-2014 гг. Врач-хирург поликлиники N1 г. Раменское, МО.
До 2017 г. Врач выездной бригады Станции скорой и неотложной медицинской помощи г. Москва. С 2017 года врач-хирург Клиники инновационной хирургии г.Клин.
Владеет широким спектром хирургических навыков общей и эндоскопической видео хирургии. Работу на скорой помощи успешно совмещал с амбулаторным приемом пациентов с хирургической, травматологической и сосудистой патологией. В настоящее время работает и повышает квалификацию в Клинике инновационной хирургии.
Записаться на приёмЗдравствуйте, скажите пожалуйста возможно в вашем центре в Москве сделать лазерную операцию на ногах по полису ОМС если я живу в г. Воронеже. В городе… Это возможно только если у вас будет полис Московской области. Межтерриториальные расчеты очень плохо оплачивают в последние годы. Но стоимость лечения в Воронеже сопоставима с несколькими поездками из Воронежа в Москву. Добрый вечер. Можно делать LPG массаж после 2-х месяцев после проведения ЭВЛО Ствола БПВ и ЭВЛО ПВ голени, минифлебэктомии варикозных притоков?Добрый день. Хотел бы записаться на консультацию-диагностику. На правой ноге вздулись вены…болей не но хотел бы проконсультироваться. Если это возмо…Здравствуйте! Мне нужна эндовенозная лазерная облитерация БПВ справа, эхопенная облитерация передне-медиального притока справа, эхопенная облитерация …Добрый день! Игорь Анатольевич, подскажите пожалуйста, планируется ЭВЛО+минифлебэктомия. Фраксипарин надо колоть накануне? Если да, то за какое врем…»Рожденный ползать летать не может» — человечество уже давно опровергло это утверждение. Перелеты на самолетах стали обыденным делом. Но необходимо понимать, что нахождение человека на большой высоте не свойственно его природе и может оказать негативное влияние на его здоровье. Несложные методы профилактики позволяют нивелировать это влияние и избежать серьезных проблем.Объем диагностических и лечебных мероприятий гражданину определяет лечащий врач. Медицинская документация оформляется и ведется в соответствии с требованиями нормативных правовых актов. Профилактические, санитарно-гигиенические, противоэпидемиологические мероприятия назначаются и проводятся при наличии соответствующих медицинских показаний. При состояниях, угрожающих жизни, или невозможности оказания медицинской помощи в условиях медицинской организации больной направляется на следующий этап медицинской помощи.В послеоперационном периоде требуется эластичная компрессия на различный срок. После обычной флебэктомии это примерно 30 дней, после минифлебэктомии не более 5 дней. Компрессия уменьшает вероятность развития послеоперационных гематом и лимфатических отеков.Ангиография без йодного контраста — ангиодроид в ИСЦБез разрезов и боли — лечение варикоза в Инновационном сосудистом центреИнновационный сосудистый
центрhttps://angioclinic.ru/
Тромбофлебит
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Тромбофлебит: причины появления, симптомы, диагностика и способы лечения.
- Определение
- Причины появления тромбофлебита
- Тромбоз поверхностных (подкожных) вен в клинической практике обычно обозначают термином «тромбофлебит».
Тромбофлебит (тромбоз поверхностных вен) – состояние, при котором происходит формирование тромботических масс в поверхностных венах с развитием сопутствующей воспалительной реакции кожи и подкожной клетчатки. В большинстве случаев тромбофлебит рассматривают как осложнение хронических заболеваний вен с варикозной трансформацией. Но процесс может поражать не только варикозно-измененные, но и неварикозные вены. В связи с этим выделяют тромбоз варикозно-измененных поверхностных вен и тромбоз неварикозных поверхностных вен.
Причины венозного тромбоза:
- нарушение кровообращения (застой крови);
- повреждение эндотелия сосудистой стенки;
- повышенная способность крови к образованию тромба,
а также сочетание этих факторов.
Нарушение кровотока вызывают:
- варикозно-расширенные вены;
- сдавление сосудов извне (опухолями, кистами, воспалительными инфильтратами, увеличенной маткой, костными фрагментами);
- разрушение клапанного аппарата вен после перенесенного ранее флеботромбоза;
- длительная иммобилизация, приводящая к нарушению функции мышечно-венозной помпы голеней;
- инсульт;
- паралич или парез нижних конечностей;
- недостаточность кровообращения при выраженной сократительной дисфункции миокарда (III—IV функциональные классы);
- аномалия развития вен;
- гиповолемия и гемоконцентрация.
Причины повреждения эндотелия сосудистой стенки:
- прямое повреждение при установке эндовазальных катетеров, внутрисосудистых устройств (фильтров, стентов);
- протезирование вен;
- гипоксия;
- вирусная нагрузка, инфекционные заболевания;
- сепсис, эндотоксины;
- обширные оперативные вмешательства;
- тяжелые механические травмы;
- массивная кровопотеря, распространенные ожоги.
Вышеперечисленные факторы способны включать механизм системной воспалительной реакции. При этом происходит выработка и выделение в кровоток большого числа биологически активных веществ (гистамина, серотонина, фрагментов комплемента, брадикинина). В результате лейкоциты активируются, прикрепляются к эндотелию и выделяют мощные оксиданты, вызывая гибель эндотелиальных клеток с обнажением субэндотелиального слоя.
Повышенная способность крови к образованию тромба может наблюдаться:
- при полицитемии, эритроцитозе;
- при дегидратации;
- при диспротеинемии, значительном увеличении содержания фибриногена;
- при тромбофилии;
- при злокачественном новообразовании;
- как результат гормонотерапии, химиотерапии, рентгенотерапии у онкологических пациентов;
- как результат применения эстроген-гестагенных препаратов;
- при нефротическом синдроме;
- при миелопролиферативных заболеваниях;
- при пароксизмальной ночной гемоглобинурии;
- во время беременности и в период до 6 недель после родов.
Развитие тромбофлебита поверхностных вен (ТФПВ) верхних конечностей чаще всего ассоциировано с периферическим внутривенным катетером. Классификация заболевания
- Тромбофлебит поверхностных сосудов нижних конечностей.
- Тромбофлебит других локализаций.
- Тромбофлебит мигрирующий.
- Поверхностный тромбофлебит во время беременности.
- Поверхностный тромбофлебит в послеродовом периоде.
При формулировке диагноза отражают:
- локализацию тромбоза;
- поражены варикозно-измененные или неварикозные вены;
- вовлеченность в патологический процесс магистральных поверхностных вен;
- проксимальная граница поражения;
- имеется ли переход в глубокую венозную систему;
- длительность существования тромбофлебита;
- стадия и динамика проявлений воспаления;
- состояние просвета вен в зоне поражения (полная, неполная реканализация или отсутствие реканализации).
В зависимости от активности процесса:
- острый;
- стихающий;
- стихший.
По степени риска перехода процесса на глубокие вены:
- низкий;
- умеренный;
- высокий.
Симптомы тромбофлебита Клинически тромбофлебит поверхностных вен проявляется болью по ходу тромбированной вены, гиперемией кожи в проекции пораженной вены, наличием шнуровидного, плотного, резко болезненного тяжа, местным повышением температуры, повышенной чувствительностью кожных покровов в месте локализации тромбированной вены. Стихающий ТФПВ (продолжительностью от 1 до 3 недель) характеризуется регрессом проявлений воспаления мягких тканей около пораженных сосудов. Стихший ТФПВ (более 3 недель) характеризуется отсутствием воспаления мягких тканей. Сохраняются безболезненные или слабо болезненные уплотнения по ходу пораженных сосудов и гиперпигментация кожи над ними. Сохраняется повышенный риск рецидива венозного тромбоза.
Тромбофлебит поверхностных вен может переходить на глубокие вены. Поэтому пациентов с ТФПВ в зависимости от протяженности тромботического процесса, локализации проксимальной границы тромбоза, наличия или отсутствия варикозной трансформации подкожных вен разделяют на группы по степени риска: низкий, умеренный, высокий.
Высокий риск перехода тромбоза на глубокие вены имеется у пациентов с тромбофлебитом магистральной поверхностной вены любой протяженности с проксимальной границей тромба на расстоянии 3 см от соустья или ближе. Мигрирующий тромбофлебит – поражение поверхностных вен, при котором тромботический процесс затихает на одних и возникает на других участках венозной системы. Сначала в проекции подкожной вены одной локализации появляется различной длины шнуровидное уплотнение, затем тромбоз развивается в венах других анатомических зон. Он словно мигрирует, «перескакивает» на новые области, нередко поражая вены верхних конечностей. Иногда несколько очагов тромбоза возникают одновременно. Мигрирующий тромбофлебит может быть проявлением облитерирующего тромбангиита, инфекции, подагры, системных заболеваний, заболеваний крови, синдрома Бехчета, панкреатита, рака поджелудочной железы и легких. Синдром Мондора (тромбофлебит Мондора) – это тромбофлебит поверхностных вен передней поверхности грудной клетки и живота. Заболевание проявляется образованием тяжей в указанных отделах, их болезненностью (до 3-7 дней). Уплотнения, гиперпигментация кожи и гиперестезия сохраняются до нескольких месяцев. Причина первичной болезни Мондора – длительное раздражение кожи переднелатеральной поверхности грудной клетки и живота. Вторичный тромбофлебит Мондора развивается на фоне различных заболеваний или повреждений (рака молочной железы, гиперкоагуляционного состояния, оперативного вмешательства на молочной железе и др.).
Диагностика тромбофлебита
Диагноз «тромбофлебит поверхностных вен» выставляется на основании сочетания признаков воспаления мягких тканей и тромбоза поверхностной вены в зоне воспаления при ультразвуковом исследовании. С целью оценки состояния вен, уточнения диагноза и определения тактики лечения проводят ультразвуковое исследование поверхностных и глубоких вен обеих конечностей:
- УЗИ вен нижних конечностей (допплер);
При подозрении на распространение тромбоза на глубокие вены и затруднениях в визуализации глубоких вен с помощью дуплексного сканирования вен нижних конечностей рекомендуется:
- рентгеноконтрастная флебография;
- магнитно-резонансная томография нижних конечностей с внутривенным контрастированием (МР-венография);
- компьютерная томография нижних конечностей с внутривенным болюсным контрастированием (КТ-венография).
Также рекомендовано проведение:
- общеклинического обследования:
- клинический анализ крови: общий анализ, лейкоформула, СОЭ (с обязательной «ручной» микроскопией мазка крови*);
Ретикулоциты (Reticulocytes)
Синонимы: Анализ крови на ретикулоциты; Количество ретикулоцитов; Подсчет количества ретикулоцитов; Ретикулоцитарный индекс. Retic count; Reticulocyte index; Corrected reticulocyte; Ret…
- тромбоциты, микроскопия (подсчет в окрашенном мазке по методу Фонио);
- оценки сосудисто-тромбоцитарного гемостаза:
- АЧТВ (АПТВ, активированное частичное (парциальное) тромбопластиновое время);
АЧТВ (АПТВ, активированное частичное (парциальное) тромбопластиновое время, кефалинкаолиновое время, Activated Partial Thromboplastin Time, APTT)
АЧТВ – скрининговый тест для оценки внутреннего пути активации свертывания крови (факторы XII, XI, IX, VIII, X, V и II) и мониторинга пациентов, получающих гепариновую те�…
- протромбин, МНО (протромбиновое время);
Фибриноген (Fibrinogen)
Фибриноген – белок, предшественник фибрина, составляющего основу сгустка при свертывании крови. Исследование направлено на оценку способности организма к тро�…
D-димер (D-dimer)
Синонимы: Фрагмент расщепления фибрина.
D-dimer, Fragment D-dimer, Fibrin degradation fragment. Краткая характеристика определяемого вещества D-димер D-димер представляет собой рас�…
- антитромбин III, % активности;
- волчаночный антикоагулянт;
Волчаночный антикоагулянт (ВА, Lupus anticoagulants, LA)
Синонимы: Аутоантитела (IgG) против фосфолипидов; Lupus anticoagulant panel; Lupus inhibitor; LA sensitive PTT; PTT-LA; Dilute Russell viper venom test; DRVVT; Modified Russell viper venom tes; MRVVT. Краткая характеристик�…
- плазминоген, % активности;
Плазминоген, % активности (Plasminogen, % Activity)
Синонимы: Профибринолизин. Plasminogen, activity percent; PLG; plasmin. Краткая характеристика определяемого вещества Плазминоген (% активности) Тест применяют для оценки р…
Протеин C, % активности (Protein C, % Activity)
Синонимы: Анализ крови на протеин С; Активность протеина C (%); ПС (% активности). Protein C; PC; Coagulation protein С; Protein C (% Activity). Краткая характеристика определяемого веще�…
Протеин S свободный (Protein S)
Синонимы: Анализ крови на свободный S протеин; Свободный протеин S. ПрS; Protein S, Free; Free protein S; fPS. Краткая характеристика определяемого вещества Протеин S своб�…
Фактор VIII, активность % (Factor VIII, FVIII, Activity %)
Синонимы: Фактор свертывания VIII; Антигемофилический фактор (АГФ); Антигемофильный глобулин. Factor VIII Coagulant Activity (VIII); Coagulation Factor VIII; Factor VIII Activity Blood Test; Antihemophilia Factor A T…
- анти-Ха активность, МЕ/мл (гепарин, концентрация);
- фактор Виллебранда, антиген.
Результаты генетической предрасположенности к повышенной свертываемости крови не влияют на тактику лечения пациента, но целесообразны при прогрессировании тромбоза на фоне полноценной антикоагулянтной терапии.
- Склонность к тромбозам при беременности – минимальная панель.
Гемостазиограмма (коагулограмма) расширенная
Синонимы: Гемостазиограмма. Coagulation studies (coagulation profile, coag panel, coagulogram). Краткая характеристика исследования «Гемостазиограмма (коагулограмма) расширенная»
…
Расширенное исследование генов системы гемостаза (с описанием результатов врачом- генетиком)
Расширенное исследование генов системы гемостаза: F2, F5, MTHFR, MTR, MTRR, F13, FGB, ITGA2, ITGВ3, F7, PAI-1 Комплексное исследование генетических факторов риска развития нарушений в…
Тромбозы: расширенная панель
Генетические факторы риска тромбоза и повышения уровня гомоцистеина. Анализ наличия полиморфизмов в генах протромбина, фактора Лейдена и ферментов реакций фолат�…
Тромбозы — минимум: сокращённая панель
Генетические факторы риска тромбоза. Анализ наличия полиморфизмов в генах протромбина, фактора Лейдена. F2 (7161), F5 (7171).
Гипергомоцистеинемия
Генетические факторы риска нарушения фолатного цикла. Анализ наличия полиморфизмов в генах ферментов реакций фолатного цикла. MTHFR (7211 и 7571), MTRR (7591), MTR (7581).
Обмен фолиевой кислоты
Анализ генов ферментов фолатного цикла. MTHFR (7211 и 7571), MTRR (7591), MTR (7581).
Тромбоцитарный рецептор фибриногена
Генетический фактор риска тромбоза. Анализ наличия полиморфизма в гене тромбоцитарного рецептора фибриногена (beta 3-интегрина). ITGB3 (7201 и 7201 A-IT)
Хочу стать мамой: осложнения беременности
Генетические факторы риска фетоплацентарной недостаточности, гестоза, тромбоза и нарушения фолатного цикла. F2 (7161), F5 (7171), MTHFR (7211 и 7571), MTRR (7591), MTR (7581), ACE (7011), AGT (7…
К каким врачам обращаться
- При первых проявлениях тромбофлебита необходима консультация сосудистого хирурга или общего хирурга.
- Для уточнения причины заболевания может быть рекомендована консультация врача-терапевта, онколога, эндокринолога, врача – акушера-гинеколога.
- Лечение тромбофлебита
Основными целями лечения тромбофлебита поверхностных вен является профилактика распространения тромботического процесса на глубокие вены и развития тромбоэмболии легочной артерии, купирование острой воспалительной реакции и предотвращение рецидива. В большинстве случаев проводят консервативное лечение, которое включает эластичную компрессию нижних конечностей, системную фармакотерапию (антикоагулянты, нестероидные противовоспалительные средства), местное воздействие на пораженную конечность холодом и препаратами, содержащими гепарин и⁄или НПВС. Антибактериальную терапию назначают при гнойном тромбофлебите. Показания к госпитализации в отделение сосудистой хирургии или в общехирургический стационар:
- локализация острого тромбофлебита на бедре;
- локализация острого тромбофлебита в верхней трети голени при поражении малой подкожной вены.
- При распространении тромбофлебита на верхнюю половину бедра либо приустьевые притоки показана операция кроссэктомия (перевязка большой (или малой) подкожной вены сразу у глубокой магистрали с обязательным лигированием всех приустьевых притоков и иссечением ствола подкожной вены в пределах операционной раны).
- При распространении тромбоза за пределы сафено-феморального либо сафено-плитеального соустья проводят тромбэктомию из магистральных глубоких вен.
- После выполнения кроссэктомии показано удаление всех варикозно-расширенных (тромбированных и нетромбированных) вен.
- Пункционная тромбэктомия из тромбированных узлов подкожных вен выполняется на фоне выраженного перифлебита.
Осложнения Тромбофлебит глубоких вен – воспаление венозных стенок глубоких вен с образованием тромбов в просвете пораженного сосуда. Гнойный тромбофлебит – микробное воспаление венозной стенки, связанное с тромбозом, бактериемией и др. Тромбоэмболия легочных артерий – закупорка легочной артерии или ее ветвей тромбами, которые образуются чаще в крупных венах нижних конечностей или таза. Посттромбофлебитический синдром – состояние, которое развивается после тромбозов глубоких вен, проявляется отеком и трофическими язвами голени.
Профилактика заболевания
К мероприятиям, позволяющим избежать развития заболеваний и осложнений, относят своевременную ликвидацию патологических рефлюксов и варикозно-измененных поверхностных вен. С целью профилактики бессимптомных тромбозов глубоких и поверхностных вен носят эластичный компрессионный трикотаж.
Источники:
- Российские клинические рекомендации по диагностике, лечению и профилактике венозных тромбоэмболических осложнений (ВТЭО). Флебология. Т. 9. Вып. 2. № 4. 2015.
- Клинические рекомендации. Флебит и тромбофлебит поверхностных сосудов. – 2021-2022-2023 (21.09.2021).
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Тромбофлебит
Тромбофлебит (острый тромбофлебит, тромбоз поверхностных вен, ТПВ) – это воспаление венозных стенок с дальнейшим образованием сгустков крови. Тромб плотно прикрепляется к воспаленному сосуду. Если вовремя приступить к лечению, то тромб рассасывается, воспаление проходит, а венозный просвет восстанавливается и не влияет на кровоток.
Частота развития тромбофлебита определяется многими факторами, одним из которых является возраст. Так, тромбоз поверхностных вен ежегодно дебютирует в 0,3-0,6 на 1000 лиц до 30 лет и у 0,7-1,8 на 1000 пожилых пациентов. Существуют и гендерные различия. У мужчин в возрасте до 30 лет острый тромбофлебит возникает в 0,05 случаях на 1000 пациентов ежегодно.
У женщин эти показатели значимо выше. Так, в первые 30 лет жизни дебют ТПВ выявляют у 0,31 на 1000 женщин, но с возрастом частота выявления увеличивается до 2,2 на 1000 пациенток i Богачев В.Ю. Тромбофлебит (тромбоз поверхностных вен): современные стандарты диагностики и лечения / В.Ю. Богачев [и др.] // Амбулаторная хирургия. — 2016. — № 3-4 (63-64). — С.
16-23. .
У 3-11% пациентов тромбофлебит локализуется на нижних конечностях.
Система большой подкожной вены поражается в 60-80% случаев, малой подкожной вены — в 10-20%, а билатеральный ТПВ встречается в 5-10% наблюдений i Богачев В.Ю.
Тромбофлебит (тромбоз поверхностных вен): современные стандарты диагностики и лечения / В.Ю. Богачев [и др.] // Амбулаторная хирургия. — 2016. — № 3-4 (63-64). — С. 16-23. .
На фоне варикозной болезни тромбофлебит возникает у 4-62% пациентов i Богачев В.Ю. Тромбофлебит (тромбоз поверхностных вен): современные стандарты диагностики и лечения / В.Ю. Богачев [и др.] // Амбулаторная хирургия. — 2016. — № 3-4 (63-64). — С. 16-23. .
Виды (классификация) заболевания
Тромбофлебит делится на несколько видов с учетом происхождения и зарождения болезни, локализации очага, обширности поражения.
Тромбофлебит вен делится по зоне поражения на:
- Мигрирующий. Тромб появляется в одном месте. Со временем он исчезает и появляется на другом участке. Состояние опасное и требует оперативной медицинской помощи.
- Локальный. Тромб образуется на определенном участке. Это необязательно голени. Например, диагностируется тромбофлебит руки.
В зависимости от наличия или отсутствия патогенов подкожный тромбофлебит бывает:
- Септическим. Инфекция быстро распространяется с током крови, поэтому есть риск развития сепсиса. Диагностируется после родов, операции и рожистого воспаления. Лечится антибиотиками.
- Асептическим. Инфекция отсутствует, болезнь возникает после травмы. Чаще всего диагностируется варикозный тромбофлебит из-за неправильного или отсутствующего лечения.
По размеру тромба заболевание бывает:
- Окклюзивным. Просвет вены полностью перекрыт, поэтому отток крови нарушен. Есть риск некроза (отмирания тканей), поэтому требуется немедленная операция.
- Неокклюзивным. Кровяной сгусток прикреплен частично перекрывает венозный просвет. Кровь циркулирует.
По обширности патологического процесса выявляется:
- Тромбофлебит поверхностных вен. Симптоматика проявляется сразу. Больной жалуется на боль по ходу вены. Кожа вокруг краснеет и уплотняется. Спустя время образуется отек, который плохо поддается устранению. Держится температура в пределах 39 °С. Лечится медикаментозно.
- Тромбоз глубоких вен. Данная форма выявляется реже, протекает тяжелее. Симптомы такие же, но их выраженность сильнее. Конечности сильно опухают и синеют. При высоком риске развития тромбоэмболии легочной артерии проводится операция.
Сначала развивается тромбофлебит поверхностных вен нижних конечностей. При отсутствии лечения заболевание перерастает в тромбоз глубоких вен, тромбофлебит большой подкожной вены.
Стадии
Последовательность развития заболевания следующая:
- Острая стадия. Клинические признаки тромбофлебита яркие и появляются неожиданно. Повышается температура, кожа вокруг зоны поражения краснеет, больного знобит. Если начать лечение в двухнедельный срок, развитие болезни удается избежать. Кровяной сгусток рассосется. Длительность обострения – до одного месяца.
- Подострая стадия. Длится до двух месяцев. Признаки болезни стихают, но не угасают. Кожа остается красной, а вздувшиеся вены синеют. Отек проходит, но уплотнения сохраняются.
- Хроническая стадия. Диагностируется через два-три месяца после выявления болезни. Симптомы то отсутствуют, то обостряются. Во время ремиссии конечности остаются отекшими, быстро устают и зудят, при этом боль отсутствует. Возникает дискомфорт в нижних конечностях при длительной ходьбе.
Чем тромбофлебит отличается от варикоза
Варикоз – это повышенное давление в истонченных и неэластичных венах, а тромбофлебит – это воспаление венозных стенок с последующим образованием сгустков крови. Чаще всего диагноз тромбофлебит становится следствием варикоза.
Тромбофлебит отличается от варикоза следующими симптомами:
| Признак | Варикоз | Тромбофлебит |
| Боль | тянущая | распираюзая и колющая |
| Судороги | да | нет |
| Изменение внешнего вида ног | заметна извилистость и выпирание вен | уплотнения и комки при прощупывании |
| Изменение цвета кожи | бледная кожа, синие вены | красная кожа |
| Чувство жжения | да | нет |
Обе патологии развиваются в результате нарушенного гемостаза, но воспаление венозных стенок чаще связано с попаданием инфекционного агента. Разница в отсутствии локального воспаления. При варикозе вены не воспаляются. В этом случае только нарушена циркуляция крови.
Причины и факторы риска развития тромбофлебита
Тромбофлебит нижних конечностей редко начинается спонтанно. Чаще всего болезнь становится осложнением заболеваний ног. Механизм развития связан с неправильным оттоком лимфы и крови по венам и сосудам.
После травмирования внутреннего слоя вены открывается кровотечение. В ответ на это образуется кровяной сгусток.
Он предотвращает потерю крови, но со временем разрастается и перекрывает полностью просвет сосуда, не дает крови циркулировать.
Предшествует этому процессу следующие факторы:
- Повреждение сосудистой стенки. В эту группу входит механическое травмирование вен при травме и сдавлении конечностей. Венозные стенки повреждают при неправильном выполнении инъекций, частых и долгих капельницах, операциях.
- Ухудшение кровоснабжения отдельных участков тела. Кровь плохо поступает из-за долгого ношения гипса, постельного режима и гиподинамии. Реже замедление кровотока случается в результате сердечной недостаточности.
- Неправильный отток крови в венах из-за венозной недостаточности. Осложнение развивается на фоне беременности, заболеваний органов малого таза.
- Повышенная свертываемость крови. Вязкость и однородность крови и плазмы изменяются при длительном приеме гормональных препаратов, несоответствии уровня эстрогенов и прогестерона, инфекциях.
Другими причинами тромбофлебита могут быть:
- ожирение;
- аллергические реакции и сенсибилизация;
- наличие венозных тромбоэмболических осложнения (ВТЭО) в анамнезе;
- прием ряда медикаментов (диазепам, амиодарон, ванкомицин, препараты химиотерапии, героиновая наркомания).
Нередко острый тромбофлебит развивается на фоне некоторых аутоиммунных заболеваний, таких как системная красная волчанка, васкулиты, болезни Бехчета и Бюргера.
В частности, при болезни Бехчета ТПВ обнаруживают у 53,3%, а ТГВ — у 29,8% пациентов i Богачев В.Ю. Тромбофлебит (тромбоз поверхностных вен): современные стандарты диагностики и лечения / В.Ю. Богачев [и др.
] // Амбулаторная хирургия. — 2016. — № 3-4 (63-64). — С. 16-23. .
В группу риска входят:
- Больные заболеваниями сердца – хронической сердечной недостаточностью, ишемическим инсультом. Отекают конечности, снижается двигательная активность, а после инсульта могут быть параличи, которые затрудняют отток крови по венам.
- Больные сопутствующими флебологическими заболеваниями – варикозом, венозным тромбозом. Скорость движения крови в венах снижается, кровь застаивается, образуя тромб.
- Лежачие больные, люди со сложными переломами. У них нарушена подвижность и возрастает вероятность образования тромба.
- Люди с наследственной предрасположенностью. Нарушения гемостаза передаются генетически. Вероятность болезни повышена, если у родственников первой линии выявлены патологии кровотока.
Симптомы
Признаки тромбофлебита проявляются сразу. Заподозрить заболевание можно по следующей клинической картине:
- конечность отекает;
- кожа над воспаленной веной краснеет, а сам сосуд темнеет и четко прослеживается под кожей;
- на ощупь чувствуется уплотнение по ходу сосуда;
- ощущается тяжесть в ногах и распирание вен;
- в лежачем положении больной не может поднять ногу и вращать стопой;
- на ощупь нога холодная.
На начальной стадии симптомы местные, то есть общее состояние не изменяется. По мере прогрессирования болезни нарушается подвижность. Больной отмечает слабость в ногах и не может долго стоять. При сгибании стопы чувствует напряженность голени и бедра. Температура варьируется от 37 °С до 39 °С.
Отличительные признаки тромбофлебита голени – икроножная мышца синеет, на ней вздуваются вены. Боль настолько сильная, что пациент не может наступать на ногу.
Тромбоз подвздошно-бедренной вены проявляется болью в пояснично-крестцовом отделе позвоночника, болью в паху и нижней трети живота с одной стороны.
Тромбоз бедренной вены отличается разбуханием вен в верхней части бедра, дискомфортом в области паха.
Опасность тромбофлебита
Тромбофлебит опасен тем, что образовавшийся тромб может оторваться, с током крови распространиться. При попадании в легочную артерию развивается тромбоэмболия, что вызывает летальный исход.
Если приступить к лечению не сразу, повышается риск флеболита. Заболевание характеризуется зарастанием венозного просвета соединительной тканью с последующим нарушением кровоснабжения и лимфооттока.
Диагностика тромбофлебита
Диагностика состояния нижних конечностей включает:
- УЗИ сосудов в режиме доплера. Анализируется кровоток поверхностных и глубоких вен. Определяются участки сужения сосудистого просвета, замедление движения крови.
- КТ-венография. Переход бедренной вены в подвздошную визуализируется на УЗИ плохо, поэтому компьютерная томография показывает выплеск крови после замедленного прохождения по определенному участку. Проводится с контрастным усилением, то есть в вену вводится красящее вещество.
- Анализ D-димера. При формировании тромба увеличивается количество продуктов распада фибрина в крови. Анализ сдается после УЗИ.
- Анализ крови. Диагноз подтверждается при высоких показателях коагулограммы (анализа на свертываемость). Наличие С-реактивного белка говорит о воспалении. Также растут лейкоциты, повышается СОЭ, число палочек в крови увеличивается.
Лечение тромбофлебита
Лечебные действия направлены на подавление воспаления, рассасывание тромба и разжижение крови.
Медикаментозное лечение тромбофлебита вен подразумевает прием:
- антикоагулянтов для разжижения и предотвращения свертывания крови, в острой фазе назначаются в виде инъекций;
- антибиотиков при инфекционной природе болезни;
- ангиопротекторов для повышения тонуса вен, уменьшения венозного застоя;
- дезагрегантов для расщепления клеток, образующих тромб;
- флеботоников для укрепления и повышения эластичности стенок сосудов;
- нестероидных анальгетиков для снятия острой боли.
Компрессионная терапия с использованием бандажей, эластичных чулок или рукавов 2 класса ускоряет кровоток в поверхностных и глубоких венах, тем самым препятствуя росту тромба. Кроме того, компрессия оказывает обезболивающее действие.
Физиотерапия – эффективный метод лечения тромбофлебита вен. После снятия острой симптоматики назначают курс магнитотерапии, инфракрасного излучения, ультрафиолетового облучения, дарсонвализации на выбор. Процедуры купируют воспаление, усиливают кровообращение, ускоряют регенерацию внутренних стенок вен.
Хирургическое вмешательство назначается, если тромб разрастается и нарастает угроза перекрытия просвета сосуда. Есть несколько видов операций при тромбофлебите:
- кроссэктомия – доступ к подкожной вене через пах и разрез в области бедра;
- тромбэктомия – доступ к тромбу через один разрез;
- инвагинационный стриппинг – с помощью зонда вена выворачивается, тромб удаляется;
- стентирование – вена расширяется механически установкой специального баллона.
Рекомендации и противопоказания при тромбофлебите
Врач советует соблюдать диету, носить обувь на невысоком каблуке с удобной колодкой.
Запрещено:
- носить шпильки и каблуки выше 3 см;
- массировать конечности;
- посещать спортзал и поднимать тяжести;
- удалять волосы на ногах воском, эпилятором;
- ходить в баню и загорать;
- носить носки, чулки, гольфы с плотной резинкой.
Нужно исключить прием гормональных препаратов и выбрать иной метод контрацепции.
Профилактика тромбофлебита
Люди, входящие в группу риска, должны ежегодно консультироваться с флебологом и проходить УЗДГ сосудов. Врач подбирает флеботоники для улучшения оттока крови. Важно вести здоровый образ жизни, гулять пешком и отказаться от вредных привычек. Больным ожирением следует нормализовать вес.
Источники
- Богачев В.Ю. Тромбофлебит (тромбоз поверхностных вен): современные стандарты диагностики и лечения / В.Ю. Богачев [и др.] // Амбулаторная хирургия. — 2016. — № 3-4 (63-64). — С. 16-23.
- Кузьмичев Д.Е. Патоморфологические находки. Тромбофлебит / Д.Е. Кузьмичев [и др.
] // Здравоохранение Югры: опыт и инновации. — 2020. — № 1. — С. 53-56.
- Марущак Е.А. Современные методы ультразвуковой диагностики венозных тромбозов системы нижней полой вены / Е.А. Марущак, А.Р. Зубарев // Амбулаторная хирургия. Стационарнозамещающие технологии. — 2014. — № 3-4 (55-56). — С. 38-47.
Информация проверена экспертом:
 Ультразвуковое ангиосканирование подкожных вен
Ультразвуковое ангиосканирование подкожных вен Консервативная терапия
Консервативная терапия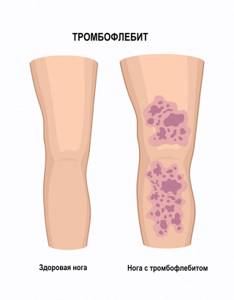 Стихающий ТФПВ (продолжительностью от 1 до 3 недель) характеризуется регрессом проявлений воспаления мягких тканей около пораженных сосудов. Стихший ТФПВ (более 3 недель) характеризуется отсутствием воспаления мягких тканей. Сохраняются безболезненные или слабо болезненные уплотнения по ходу пораженных сосудов и гиперпигментация кожи над ними. Сохраняется повышенный риск рецидива венозного тромбоза.
Стихающий ТФПВ (продолжительностью от 1 до 3 недель) характеризуется регрессом проявлений воспаления мягких тканей около пораженных сосудов. Стихший ТФПВ (более 3 недель) характеризуется отсутствием воспаления мягких тканей. Сохраняются безболезненные или слабо болезненные уплотнения по ходу пораженных сосудов и гиперпигментация кожи над ними. Сохраняется повышенный риск рецидива венозного тромбоза.  Показания к госпитализации в отделение сосудистой хирургии или в общехирургический стационар:
Показания к госпитализации в отделение сосудистой хирургии или в общехирургический стационар: