Как часто каждый из нас задавался вопросом: «Почему возникают боли в коленных суставах? Плохо ли, если суставы при нагрузке скрипят? Почему появляются отеки в области суставов?»
У большинства людей сидячая работа, которая не подразумевает абсолютно никакой нагрузки на коленные суставы, многие страдают ожирением разной степени.
Современное общество диктует свои правила поведения и вот уже не счесть вновь и вновь строящихся фитнес центров, сотни тысяч людей разных возрастных групп устремляются в тренажерные залы и начинают нагружать свои суставы, даже не думая о том, какой непоправимый вред это может нанести.
C другой стороны, весна и тысячи дачников спешат на свои «фазенды», чтобы целыми днями трудиться на грядках в немыслимых позах, а потом испытывать боли в коленях, надеясь на русское авось, что все пройдет. Но, не проходит. Тогда вход идут всевозможные мази, таблетки, которые советуют «добрые» соседи и фармацевты, рекламные блоки в журналах, обещающие быстрое выздоровление.
Дорогие клиники, блокады в суставы за баснословные деньги, способные искалечить. Только ничего не помогает. Тогда появляются новые вопросы: «Почему болят коленные суставы и ничего не помогает?»
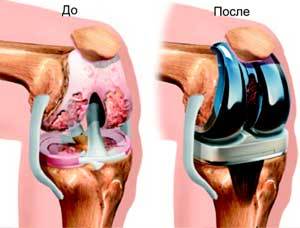
Тем временем, болезнь зайдет слишком далеко, и пациент услышит от врача грозный приговор: «У вас деформирующий артроз тяжелой степени. Вам необходимо менять сустав, в вашем случае кроме эндопротезирования уже ничего не поможет» А бывает, что и эндопротезирование уже делать слишком поздно.
Коленный сустав находится под постоянным давлением, поскольку он должен удерживать на себе всю массу тела, обеспечивая при этом достаточную подвижность ног.
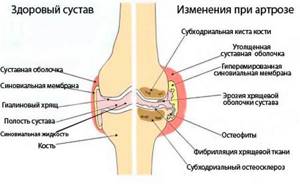
Со временем начинает постепенно истончаться гиалиновый хрящ, который и обеспечивает подвижность поверхностей сустава и их амортизацию. Когда он исчезает полностью, обнажается кость, которая после этого начинает разрастаться, образовывая экзостозы (шипы). В результате происходящих изменений деформируется колено. Это и есть болезнь, носящая название деформирующий артроз коленного сустава.
Вообще же эта болезнь считается возрастной, ей особенно подвержены люди, возраст которых перевалил за 40 лет, причем женщины болеют вдвое чаще, чем мужчины. Этим заболеванием болеют в той или иной форме до 20 процентов всех людей.
Основные причины возникновения деформирующиего остеоартроза коленного сустава (ДОА)
- низкая двигательная активность
- избыточный вес
- возрастной фактор (возрастные изменения)
- интенсивная нагрузка на ноги (спортивные нагрузки)
- травмы коленного сустава (разрыв связок, разрыв мениска и т.д.)
- некоторые заболевания (сахарный диабет, подагра, ревматоидный артрит)
Симптомы данного заболевания достаточно просты, а степень их выраженности напрямую зависит от стадии заболевания. Деформирующий артроз может длительное время протекать вяло, либо в короткий срок дать картину тяжелой степени поражения сустава.
Основные симптомы заболевания
- локальные боли в колене, интенсивность которых нарастает по мере развития заболевания,
- ограничение подвижности сустава, из-за которой появляется скованность движений в колене,
- полная блокировка сустава, которая приводит к невозможности движения.
На начальных стадиях заболевания может быть лишь незначительная боль, чувство стягивания под коленом, сложности при ходьбе после продолжительного нахождения в статическом положении (после сна, или длительного сидения), которое быстро проходит после непродолжительного движения, иначе говоря после того, как человек «расходится».
Постепенно заболевание начинает прогрессировать, боли становятся сильнее, мучают боли в икрах ночью и днем, начинается деформация сустава, которая заметна со стороны. Именно в этот период времени человек начинает задумываться о походе к врачу, но только задумываться.
Начинается массивный прием всевозможных препаратов, горы тюбиков с мазями.
Позже походы по сомнительным врачам и введение дорогостоящих препаратов, которые в большинстве своем просто противопоказаны для суставных блокад.
А ведь визит к квалифицированному врачу на этой стадии заболевания в высоком проценте случаев позволяет предотвратить прогрессирование заболевания и избежать в дальнейшем протезирования сустава.
Назначаются нестероидные противовоспалительные препараты, выполняются блокады гормональных препаратов. Тяжелые стадии заболевания требуют хирургического вмешательства. Боли становятся сильными и не проходят от приема обезболивающих препаратов, коленные суставы деформируются и движение в них практически в полном объеме уже невозможно.
Важно знать, что любая физическая нагрузка должна быть не чрезмерной для ваших суставов, питание правильным, стараться не допускать развития ожирения, при травмах сустава — лечение полноценное и своевременное, а лечение уже развившегося деформирующего артроза должно проводиться только в специализированном лечебном учреждении и как можно раньше.
Раннее лечение – залог успеха, правильное лечение – залог выздоровления.
Врач-хирург, к.м.н. Папшева Виктория Валерьевна
Что такое остеоартроз? – клиника «Семейный доктор»
Остеоартроз – заболевание, которое затрагивает все компоненты сустава: капсулу, синовиальную оболочку, хрящ, субхондральную кость, связки, околосуставные мышцы.
Врачи называют остеоартроз дегенеративной болезнью суставов или деформирующим артрозом. Пациенты говорят об артрозе и отложении солей. Однако соли здесь ни при чём. В основе развития патологии лежит воспаление. Поэтому в последние годы заболевание всё чаще именуют остеоартритом, подчёркивая воспалительную природу болезни.
Распространённость остеоартроза
Это самое частое заболевание суставов в мире. Согласно статистике, остеоартрозом страдает каждый пятый житель Земли. Ежегодно число заболевших увеличивается на четверть. В 30-40 лет рентгенологические признаки остеоартроза имеются у каждого десятого человека, в 55-60 лет – у половины, в 75 лет – у 80% людей. Иногда остеоартроз обнаруживают у молодых людей.
Первичный и вторичный
- Первичным называют заболевание, которое развивается на неповреждённом суставе.
- Вторичный остеоартроз поражает сустав после травмы или тот, в котором уже есть изменения, обусловленные врождённым или приобретённым заболеванием, метаболическими или эндокринными особенностями.
Механизм развития деформирующего артроза
Сустав – подвижное соединение костей, поверхности которых выстланы блестящим и гладким хрящом. Снаружи сустав ограничен капсулой, удерживается связками. Внутри суставная сумка заполнена синовиальной жидкостью. Сложная конструкция обеспечивает безболезненную и долгую работу сустава даже при большой нагрузке.
Остеоартроз начинается с повреждения хондроцитов – клеток хряща. В норме они синтезируют протеогликаны и коллаген. При травме или болезни этот процесс нарушается. Дефектные хондроциты производят неполноценный коллаген и мелкие протеогликаны, которые не могут удержаться в хрящевой прослойке (матриксе), уходят в синовиальную жидкость.
Изменённые протеогликаны притягивают воду, но не удерживают её. Избыток влаги поглощает коллаген, в результате чего чрезмерно набухает и распадается на волокна.
Синовиальная жидкость теряет прозрачность. Суставной хрящ становится тусклым, шершавым. Постепенно истончается и не может играть роль эластичной прокладки.
Поверхность кости, которая раньше была защищена хрящом, испытывает возросшую нагрузку, уплотняется. По краям суставных поверхностей компенсаторно разрастаются кость и остатки хряща, довольно быстро формируются остеофиты – костные шипы.
Работа сустава затрудняется. Ситуация осложняется активацией воспалительной и аутоиммунной реакций. Утолщается капсула, подвижность сустава резко ограничивается. Это приводит к атрофии соответствующих мышц.
Так незначительные первичные изменения приводят к катастрофическим последствиям. Без адекватного лечения человеку грозит инвалидность.
Что способствует возникновению остеоартроза
- Возраст. Болезнь характерна для людей старше 50 лет. С годами снижается синтез протеогликанов и гидрофильность тканей. Хрящи суставов теряют эластичность, постепенно утрачивают способность к самовосстановлению после микроповреждений. В результате хрящ истончается, а сустав становится чувствительным даже к привычным нагрузкам.
- Принадлежность к женскому полу. Женщины болеют в два раза чаще мужчин. Патология развивается при недостаточности эстрогенов – после гинекологических операций или в период менопаузы.
- Наследственная предрасположенность. Вероятность развития болезни вдвое выше, если в семье есть родственники, страдающие остеоартрозом, в 3,5 раза выше, если у них имеются узелки Гебердена и Бушара (утолщения суставов пальцев вследствие твёрдых костных выростов, характерных для деформирующего артроза).
- Травма сустава или оперативное вмешательство. Нарушается целостность отдельных структур сустава, питание хряща. Запускается процесс развития артроза.
- Физические перегрузки. Занятия спортом и некоторые виды профессиональной деятельности связаны с поднятием тяжестей, долгим пребыванием на ногах или стереотипными движениями, нагружающими суставы. Суставной хрящ истирается, что постепенно приводит к артрозу.
- Лишний вес. Повышает нагрузку на опорные суставы: тазобедренные и коленные. Женщины с избыточным весом страдают остеоартрозом в четыре раза чаще, чем с нормальным.
- Перенесённые ранее болезни суставов так же, как и хронические заболевания: сахарный диабет, подагра и другие, нарушают обменные процессы, ухудшают питание хряща. Это приводит к быстрому его износу даже при обычной нагрузке на суставы.
Какие суставы поражаются при остеоартрозе
Чаще поражаются тазобедренные и коленные суставы, так как они испытывают наибольшую нагрузку. На втором месте – первый плюснефаланговый сустав. Третье место делят дистальные и проксимальные межфаланговые суставы верхних конечностей (появляются те самые «шишки» на пальцах).
Обычно артроз поражает сначала один сустав, затем – симметричный ему. В последующем болезнь охватывает другие суставы. В этом случае говорят о полиостеоартрозе.
Основные проявления остеоартроза
- Боль. Сначала настолько незначительная, что человек не обращает на неё внимания. Интенсивность боли увеличивается постепенно и только через несколько лет становится выраженной, приобретая характерные черты.
Стартовая боль – при начале движения усиливается, затем исчезает.
Механическая боль – при нагрузке на сустав, после отдыха пропадает.
Ночная боль тянущая, тупая, изматывающая. Утром, после начала движения, проходит.
Отражённая боль может возникать вне области больного сустава.
- Утренняя скованность. Проявляется тугоподвижностью больного сустава. Исчезает после нескольких движений конечностью. Никогда не длится более получаса.
- «Заклинивание» сустава». Внезапная блокировка сустава, сопровождающаяся резкой болью. Возникает, когда отломок хрящевой ткани ущемляется суставными поверхностями. Исчезает мгновенно при определённом движении суставом.
- «Хруст» в суставе при движении. Обусловлен структурными изменениями хрящевой ткани.
- Ограниченная подвижность сустава. Наблюдается при длительно текущем нелеченом остеоартрозе. Разросшиеся остеофиты не дают свободно двигаться суставу.
- Покраснение кожи над суставом, припухлость и повышение местной температуры характерны для реактивного синовита, обусловленного воспалением синовиальной оболочки.
- Деформация сустава. Возникает при значительных костных разрастаниях и изменениях околосуставных тканей в запущенных случаях остеоартроза.
Стадии заболевания
-
Начальная. Лёгкие изменения синовиальной оболочки. Перегрузка сустава сопровождается болью.
-
Вторая. Хрящ начинает разрушаться. Появляются остеофиты. Боль возникает и при обычной нагрузке.
- Третья. Тяжёлый артроз. Выраженная костная деформация. Резкое ограничение подвижности сустава. Боль беспокоит даже в покое.
Диагностика
Диагностика остеоартроза не представляет сложностей для врача-ортопеда или врача-ревматолога, имеющего возможность назначить полноценное обследование пациента.
- Изменения в суставе подтверждают три исследования:
- 1. рентгенография;
- 2. УЗИ;
3. МРТ.
Часто достаточно одного из них.
С лечебно-диагностической целью используют артроскопию – эндоскопию сустава с помощью гибкого зонда. Врач может видеть сустав изнутри, взять на анализ синовиальную жидкость, провести малоинвазивное вмешательство (например, удалить костный отломок).
Показатели крови в большинстве случаев в норме, могут обнаруживаться признаки воспаления: повышение уровня лейкоцитов, ускорение СОЭ.
Лечение остеоартроза
Заболевание лечится долго, непрерывно. Терапия не может вернуть суставу первоначальный вид, однако может замедлить развитие болезни, уменьшить боль, восстановить подвижность сустава и повысить качество жизни пациента.
Методы лечения
- Коррекция образа жизни с ограничением чрезмерной нагрузки на суставы.
- Полноценное питание, богатое витаминами.
- Противовоспалительная терапия. В форме инъекций, таблеток, мазей – по назначению врача.
- Хондропротекторы для восстановления хряща.
- Лечебная физкультура. Простые упражнения подключаются сразу после купирования болевого синдрома. Более сложные, плавание – в период ремиссии.
- Физиотерапия. Чаще используют магнитное, лазерное, инфракрасное излучения, фоно- и ультрафорез.
- Эндопротезирование. Проводится в запущенных случаях, когда восстановить подвижность сустава другими методами не получается.
Профилактика остеоартроза
При подозрении на развитие остеоартроза и после проведённого комплексного лечения необходимо придерживаться простых правил, чтобы ремиссия была длительной и признаки артроза не проявлялись.
- Полноценное питание без резких диет.
- Физическая активность. Пешие прогулки, лечебная физкультура, занятия в бассейне.
- Нормализация веса. Избыточный вес чрезмерно нагружает суставы. Планомерное снижение массы тела уменьшает нагрузку на ноги.
- Коррекция плоскостопия. Обеспечение пропорциональной нагрузки на суставы и позвоночник для предупреждения их деформации.
- Своевременная терапия сопутствующих заболеваний.
Если Вас беспокоят суставы, обратитесь в клинику «Семейный доктор». Клиника ведёт приём пациентов более четверти века. Есть собственная лаборатория и современное диагностическое оборудование.
Здесь работают квалифицированные врачи, которые помогут избавиться от боли, щелчков и хруста в суставах. Остеоартроз хорошо поддаётся лечению, если оно начато вовремя.
Проходя регулярные курсы поддерживающей терапии, можно вести привычный образ жизни, не испытывая боли в суставах.
Артроз стопы: причины, симптомы, лечение методом УВТ
Артроз стопы: симптомы на первой, второй и третьей стадиях заболевания. Медикаментозное и физиотерапевтическое лечение, УВТ-терапия. Профилактика артроза стопы.
Артроз, или деформирующий остеоартроз, стопы довольно распространенное заболевание. Оно представляет собой дегенеративно-дистрофический процесс в суставах. Артроз стопы доставляет боль и дискомфорт, однако с этим можно справиться.
Причина патологии — поражение хрящевой ткани суставной поверхности. В процессе заболевания, помимо разрушения и деформации сустава, происходит воспаление околосуставных тканей и нарушение в них циркуляции крови.
Артроз стопы может быть вызван разными причинами.
Среди них избыточный вес, плоскостопие, ношение неудобной обуви, излишняя нагрузка на ноги, травмы, генетическая предрасположенность, а также пагубные привычки и пренебрежение здоровым питанием.
Симптомы и диагностика артроза стопы
Болезнь развивается постепенно, и с ее усугублением появляются новые симптомы. Происходит это следующим образом:
- Во время первой стадии развития болезни пациент периодически ощущает сильную боль в передней части стопы. Болевой синдром обычно возникает после ощутимых физических нагрузок (занятий спортом, длительных прогулок, продолжительного времяпрепровождения «на ногах»).
- На второй стадии артроза стопы боли значительно усиливаются, происходит утолщение косточки большого пальца. После физических нагрузок боли не исчезают длительное время, подвижность стопы ограничивается.
- На третьей стадии болевой синдром прогрессирует, суставы деформируются, передвижение становится затруднительным, что обусловлено воспалительным процессом. Кожа на суставе краснеет, ступня отекает. Кроме того, пациент старается перенести нагрузку на другую часть стопы и это отражается на его походке — он начинает прихрамывать.
На начальной стадии симптомы могут быть выражены слабо. Изменение в суставе может показать рентгенография, компьютерная томография или магнитно-резонансная томография. Если же артроз стопы прогрессирует, то опытный врач может его диагностировать на основании осмотра ноги, пальпации и анализа жалоб больного.
Методы лечения артроза стопы
К лечению этого заболевания следует подходить комплексно. Целью всех принимаемых мер является снятие боли и воспалительного процесса, восстановление двигательных функций, остановка дегенеративных явлений.
На всех стадиях болезни применяют следующие методы лечения.
Физиотерапия в совокупности с медикаментозным лечением дает хорошие результаты. Обычно пациентам, страдающим артрозом стопы, назначают курс электрофореза, фонофореза, УВЧ-терапии, магнитотерапии, лазерного лечения. Также при этом диагнозе могут быть назначены радоновые ванны и грязелечение.
Метод ударно-волновой терапии (УВТ). При помощи специального аппарата на больной сустав воздействуют звуковой волной определенной частоты.
Это вызывает усиление кровотока, повышение проницаемости клеточных мембран, активизацию восстановительных процессов в тканях. Также УВТ дает противовоспалительный и противоотечный эффект. Количество сеансов в курсе определяет врач, но их должно быть не менее пяти–семи.
Пройти курс ударно-волновой терапии под контролем высокопрофессиональных врачей можно в клиниках «Здоровье Плюс».
Лечебная физкультура и массаж также помогают снять боль и укрепить мышцы вокруг сустава. Комплекс упражнений и лечебный массаж назначает врач.
Средства народной медицины также способны снизить боль. Некоторое облегчение дают ванночки с отваром мяты, лопуха, багульника, сенной трухи и других трав. Ходьба босиком по песку или рыхлой земле также рекомендована при артрозе стопы — этот своеобразный массаж улучшает микроциркуляцию крови в стопах.
Изменение режима питания. При артрозе стопы страдает хрящевая ткань. Ее укреплению способствует коллаген. Он содержится в холодце, желеобразных продуктах. Рекомендуется употреблять также рыбий жир, нежирное мясо, ягоды, фрукты, овощи. Газированные напитки и алкоголь следует исключить из меню, желательно минимизировать употребление мучного и сладкого.
Профилактика артроза стопы
Универсального способа избежать этой болезни, пожалуй, не существует. Однако ряд факторов позволяет снизить риск заболевания артрозом стопы:
- контроль массы тела;
- сбалансированное питание;
- отказ от вредных привычек (алкоголь, курение);
- двигательная активность;
- ношение удобной обуви — каблук должен быть не более 4 см. Плоская подошва и высокий каблук могут стать импульсом к началу патологических процессов;
- своевременное лечение травм стопы и последующее наблюдение у специалиста.
Если же неприятного диагноза избежать не удалось, примите меры как можно быстрее. Современные методы лечения помогут избежать многих проблем. Эффективную помощь можно получить в медицинских центрах «Здоровье Плюс». УВТ-терапию проводят высокопрофессиональные специалисты, а цены на услуги ниже, чем в других клиниках Москвы без ущерба качеству лечения.
Современный подход к патогенезу, диагностике и лечению остеоартроза коленного сустава
Деформирующий остеоартроз (ОА) — одно из самых распространенных заболеваний человека, известное еще в глубокой древности. Признаки О.А. найдены в останках первобытных людей, египетских фараонов. ХХ век ознаменовался множеством технических новшеств, которые во многом изменили быт людей.
С одной стороны, облегчение физического труда уменьшило нагрузки на суставы человека, с другой стороны, именно появление многих технических приспособлений привело к увеличению развития артроза у людей определенных профессий: бурильщиков, шахтеров, работников на виброустановках и т. д.
Развитие транспортных средств привело к снижению двигательной активности значительной части населения, возрастание материального благополучия — к увеличению массы тела выше нормы более чем у половины населения земного шара.
В настоящий момент распространенность ОА неуклонно возрастает, как и доля лиц преклонного возраста [37].
В 1986 г. подкомитет по остеоартрозу Комитета по диагностическим и терапевтическим критериям American College of Rheumatology (ACR) предложил следующее определение OA: «Остеоартроз — это гетерогенная группа болезней, которые ведут к появлению симптомов со стороны суставов, обусловленных нарушением целости суставного хряща, а также изменениями подлежащей кости» [13].
В 2003 г. В.А. Насонова в книге «Рациональная фармакотерапия ревматических заболеваний» дала более полное определение данному заболеванию.
ОА — гетерогенная группа заболеваний различной этиологии, но со сходными биологическими, морфологическими, клиническими проявлениями и исходом, в основе которых лежит поражение всех компонентов сустава, в первую очередь хряща, а также субхондральной кости, синовиальной оболочки, связок, капсулы и околосуставных мышц [23].
Высокие функциональные требования, предъявляемые к коленному суставу, уникальность анатомического строения и биомеханики — все эти факторы обусловливают высокую частоту его поражения в течение всей жизни человека [19].
Из всех заболеваний опорно-двигательной системы ОА (по международной классификации — остеоартрит) (М15—М19 по МКБ-10) представляет наиболее сложную социально-экономическую и медицинскую проблему [30]. По официальной статистике России, в 2004 г. общее количество зарегистрированных больных с поражением костно-мышечной системы составило более 14 млн человек [8].
По данным Международной декады, посвященной костно-суставным нарушениям, в США артритами страдают более 42 млн человек, а более чем у 7 млн человек ограничена подвижность. Инвалидность вследствие артрита сопровождается большим экономическим ущербом для самих больных, их семей и общества.
В США ежегодно 39 млн больных артритами обращаются к врачу за помощью, более 500 тыс. из них госпитализируются. При этом затраты на медицинскую помощь составили 15 млрд долларов, а общие экономические потери — 65 млрд. Прогностические статистические данные показывают, что если не вмешиваться в ситуацию, то к 2020 г.
артритами могут заболеть 60 млн человек, т. е. почти 20% популяции, и 11 млн из них могут стать инвалидами. Имеют ли болезни опорно-двигательной системы значение для российского общества и российского здравоохранения? Безусловно, общая распространенность заболеваний опорно-двигательного аппарата за 10 лет (1988—1997 гг.
) выросла с 7,5 млн до 11,2 млн, увеличившись более чем на 49% [21, 22].
По данным многочисленных авторов (Н.И. Коршунов, В.В. Марасаева, Э.Я. Баранова, Е.С. Цветкова, Э.Р. Агабабова, Н.А. Богомолова, Р.М. Тихилова, 2006; K. Blanc, 2004; E.
Roos, 2007), социально-экономическая значимость проблемы определяется преимущественным (до 60—82,5%), поражением лиц среднего, наиболее трудоспособного возраста и высоким удельным весом (до 35%) пациентов, получивших инвалидность по поводу данного заболевания.
Социально-экономическую значимость проблеме придает факт широкого распространения патологии у пациентов среднего возраста среди всего населения [15].
Распространенность ОА в популяции (6,43%) увеличивается с возрастом и достигает максимальных величин (13,9%) у лиц старше 45 лет [32].
По данным немецких ученых, опубликовавших статистику по ОА коленного и тазобедренного суставов, частота встречаемости ОА — 10 человек из 2230 и распространенность заболевания — от 0,5 до 36% в зависимости от возраста.
Оценка результатов проводилась в 29 исследованиях на примере 14 стран Евразийского континента [53].
По данным ВОЗ, деформирующим артрозом суставов болеют более 12% населения земного шара (700 млн человек), он является причиной инвалидности и ухудшения качества жизни больных. По экспертным оценкам О.М. Фоломеевой и соавт. (2006), N. Bellamy и соавт. (2006), с 1990 г. до 2020 г.
за счет увеличения продолжительности жизни и старения населения число больных OA может увеличиться вдвое. У лиц в возрасте до 45 лет распространенность ОА увеличивается на 57%, а у людей старше 65 лет достигает 90%. По данным О.М. Фоломеевой и соавт. (2003), Л.И. Алексеевой (2003), В.В. Поворознюк (2004), J. Pelletier и соавт.
(2006), показатели временной и стойкой утраты трудоспособности при OA сопоставимы с таковыми при сердечно-сосудистой патологии.
Долгие годы развитие ОА считали следствием процесса старения. В настоящее время взгляды на патогенез ОА существенно изменились. Предполагают, что патогенез ОА состоит из 2 компонентов: «патологического стресса», т. е.
патологической нагрузки на сустав, которая может быть связана также с травмой и дисплазиями, и «патологического хряща», в формировании которого основная роль принадлежит нарушению метаболизма, в значительном числе случаев обусловленному старением [18, 52].
В основе заболевания лежит нарушение адаптации суставного хряща к механической нагрузке, прежде всего смещение баланса обмена хрящевой ткани в сторону катаболических процессов.
В норме синтез и деградация элементов хряща находятся в сбалансированном состоянии. Изменения суставного хряща при ОА могут быть обусловлены как генетическими, так и разнообразными средовыми факторами, т. е.
ОА — заболевание мультифакториальное [36].
В настоящее время полагают, что в основе прогрессирования дегенеративно-деструктивного процесса в суставах лежит множество сложно взаимодействующих друг с другом причин и механизмов, только частично связанных с возрастными изменениями. В последние годы получены доказательства влияния на развитие ОА генетической предрасположенности, биомеханических и метаболических изменений, локального воспаления и т. д. [35].
Главными этиологическими факторами развития гонартроза являются макро- и микротравмы коленного сустава, вызываемые интенсивными физическими нагрузками: спортивными, профессиональными, избыточной массой тела [31].
При этом происходит неравномерное распределение нагрузки по поверхности суставного хряща, и максимальное давление сосредоточивается на небольшой площади, в месте наибольшего сближения суставных поверхностей, приводя к дистрофии и дегенерации хряща.
В основе этих дегенеративных изменений лежит нарушение метаболизма хряща, сопровождающееся уменьшением содержания протеогликанов и разрывом коллагеновых волокон. В целом содержание протеогликанов в хрящевом матриксе достигает 3—10%. Основным протеогликаном хрящевой ткани является аггрекан, который собирается в агрегаты с гиалуроновой кислотой [7].
Крупные агрегаты протеогликанов чрезвычайно гидрофильны и связывают большую часть воды, содержащейся в хряще. На долю воды приходится приблизительно 70% общей массы суставного хряща.
В нормальном, не поврежденном, хряще крупные гидрофильные агрегаты протеогликанов переплетены друг с другом и стянуты сетью волокон коллагена, придавая хрящу эластичность [11].
В нормальном хряще взрослого человека компоненты матрикса синтезируются хондроцитами с невысокой скоростью. Существует строгая регуляция скорости обновления матрикса — тонкий баланс между синтезом и разрушением. При О.А. наиболее выраженные патоморфологические изменения происходят в хрящевом матриксе.
Функционально хондроциты, регулируя обмен, осуществляют, с одной стороны, синтез хрящевой ткани (анаболизм), а с другой — процессы деградации, т. е. распада (катаболизм) аггреканов (крупный протеогликан) и других компонентов хрящевой ткани. При О.А.
баланс нарушается, усиливается как синтез, так и распад матрикса, причем преобладают катаболические процессы [33].
ОА характеризуется двумя параллельными процессами: деградацией и синтезом экстрацеллюлярного матрикса суставного хряща и субхондральной кости, основная роль в регуляции этих процессов принадлежит системе цитокинов [28].
Наиболее выраженные патоморфологические изменения при артрозе происходят в хрящевом матриксе. Они приводят к развитию прогрессирующей эрозии хряща и разрушению коллагеновых волокон II типа, а также деградации протеогликановых макромолекул.
В основе нарушения метаболизма хряща лежат количественные и качественные изменения протеогликанов — белково-полисахаридных комплексов, обеспечивающих стабильность структуры коллагеновой сети, которая является основой хрящевого матрикса.
Повреждение хряща при артрозе возникает в результате повышенного синтеза и освобождения из хондроцитов коллагеназы, стромелизина (металлопротеиназ), разрушающих протеогликаны и коллагеновую сеть (рис. 1).
Возрастание в пораженном хряще синтеза коллагеназы и стромелизина может быть генетически обусловленным, оно находится под контролем цитокинов, освобождаемых из синовиальной мембраны, и приводит к дальнейшей деградации матрикса хряща [39].
Рис. 1. Морфологические изменения хряща при остеоартрозе.
В норме суставной хрящ эластичен и способен сжиматься, поверхности суставного хряща при высоких нагрузках давления покрываются особой смазкой, что обеспечивает плавное движение почти без трения. За эти свойства хряща ответственны, главным образом, коллаген, протеогликаны и гиалуроновая кислота.
Форма и прочность хряща при растяжении обеспечиваются коллагеном II типа, который характерен только для суставов. Другим важным компонентом хряща является протеогликан (макромолекулы, в которых стержневой белок связан с одной или несколькими цепями гликозаминогликанов — ГАГ).
ГАГ разделяют на две группы: несульфатированные (гиалуроновая кислота, хондроитин) и сульфатированные (хондроитинсульфат, кератансульфат). Совместно с коллагеновыми волокнами ГАГ обеспечивают устойчивость хряща к внешним воздействиям (рис. 2). При О.А. синтез хондроцитами ГАГ снижается.
Снижается также и синтез коллагена II типа с повышением синтеза коллагена I, III, X типов.
На ранних стадиях ОА происходит активация хондроцитов, которые вырабатывают ряд цитокинов (интерлейкин-1β, фактор некроза опухоли α) и ферментов (металлопротеиназ, индуцируемой синтетазы оксида азота, циклооксигеназы-2), способствующих разрушению хряща, развитию воспалительных изменений в пораженном суставе [29].
Рис. 2. Протеогликановый агрегат хрящевого матрикса.
Исследования последних лет свидетельствуют о роли провоспалительных цитокинов ИЛ-1β, ФНО-α в патогенезе ОА и иммунном характере воспаления. Оба цитокина в повышенных количествах выявлены в синовиальной оболочке, синовиальной жидкости и хряще у больных ОА.
В хондроцитах эти цитокины повышают синтез протеаз, особенно металлопротеиназ, снижают синтез коллагена II и IХ типов, протеогликанов, тканевого ингибитора металлопротеиназ, стимулируют выработку кислородных радикалов, оксида азота, что способствует прогрессированию катаболических процессов в хряще [6].
Определенную роль в патогенезе ОА отводят воспалению, при этом причина его развития не всегда ясна.
Воспаление участвует в деградации хряща за счет выработки провоспалительных цитокинов (интерлейкинов-1β и -6, фактора некроза опухоли и др.
), которые способствуют высвобождению ферментов, повреждающих коллаген и протеогликаны, коллагеназ, стромелизина, а также простагландинов и ингибитора-1 активатора плазминогена (рис. 3) [16].
Рис. 3. Роль IL-1 в патогенезе остеоартроза (iNOS — индуцибельная синтетаза; NO — оксид азота; ММП — матриксная металлопротеиназа).
Эти факторы играют важную роль в моделировании воспаления и формировании боли. Начавшееся высвобождение биологически активных веществ поддерживает воспаление в тканях сустава при ОА, в результате чего в последующем происходит повреждение синовиальной оболочки сустава с развитием реактивного синовита и повышением продукции провоспалительных цитокинов.
Освобождающиеся протеогликаны, продукты распада хондроцитов и коллагена, являясь антигенами, могут индуцировать образование аутоантител с формированием локального воспалительного процесса [20]. Образовавшийся комплекс антиген— антитело действует на макрофаги в синовиальной мембране.
Это способствует выделению большого количества медиаторов воспаления: кислородных радикалов, простагландинов, лейкотриенов и интерлейкинов. Медиаторы воспаления, обладая повреждающим действием, разрушают хондроциты. Вследствие этого возникает реактивный синовит.
Воспаленная синовиальная оболочка в свою очередь выделяет биологические медиаторы воспаления, что поддерживает синовит и способствует деструкции хряща. Так образуется замкнутый круг воспалительной реакции [4].
В результате описанных процессов страдает образование синовиальной жидкости и эндогенной гиалуроновой кислоты.
Ситуацию усугубляют медиаторы воспаления, которые способствуют повышению проницаемости сосудов и усиленной трансфузии плазмы в синовиальную жидкость, что приводит к уменьшению концентрации гиалуроновой кислоты и снижению вязкоэластических и лубрикантных свойств синовиальной жидкости и, как следствие, ее защитных возможностей [1].
Снижение вязкоэластических свойств синовиальной жидкости повышает чувствительность хряща к повреждению и другим воздействиям. Очевидно, что вязкоэластические свойства синовиальной жидкости, зависящие от гиалуроновой кислоты, играют важную роль в функционировании сустава как в норме, так и при патологии [43].
Анализируя данные многих авторов, В.Н. Павлова (1980), Т.Н. Брыленкова и соавт. (2000), С.Ф. Ермаков (2002) и др., при остеоартрите концентрация гиалуроновой кислоты в синовиальной жидкости снижается, а содержание протеогликанов в экстрацеллюлярном матриксе суставного гиалинового хряща возрастает, что приводит к ухудшению свойств и ускоренной деструкции хрящевой поверхности [46].
При ОА гиалуроновая кислота в синовиальной жидкости коленного сустава имеет массу молекулы меньше, чем в норме. Уменьшение концентрации гиалуроновой кислоты, нарушение синтеза этого вещества и свободной радикальной деградации сопровождаются уменьшением эластовискозного защитного эффекта — это требует изучения возможности дополнять синовиальную жидкость экзогенным гиалуронатом [51].
Поскольку суставной хрящ не содержит нервных окончаний, изменения в нем могут оставаться бессимптомными в течение длительного времени [25]. По данным многочисленных авторов (В.И. Мазурова (2005), Н.Г.
Кашеварова, Л.И. Алексеева (2006), Н.А. Хитров (2009), Ю.А. Олюнин (2012)), первым и ведущим симптомом заболевания является боль.
Обычно она усиливается под влиянием физической нагрузки и уменьшается после отдыха.
В настоящее время значительно расширены и уточнены представления о клинической картине О.А.
Естественно, что боль в пораженных суставах — ведущий признак болезни, но важно обратить внимание и на предшествующие боли симптомы: скованность в пораженном суставе после покоя не более 30 мин, разной степени нарушения подвижности сустава при выполнении отдельных движений, ощущение нестабильности в пораженном суставе и функциональные ограничения, болевые точки вокруг сустава, увеличение объема сустава, крепитация при движении, тугоподвижность [21].
Оценка интенсивности болевого синдрома при ОА обязательна, так как именно боль является ведущей жалобой у большинства пациентов.
Интенсивность боли можно определять по 4-балльной шкале вербальной оценки (ШВО): 0 баллов — нет боли, 1 балл — слабая, незначительная боль, 2 балла — умеренная боль, 3 балла — сильная боль, 4 балла — очень сильная боль.
Оценка боли по ШВО проводится самим пациентом и носит субъективный характер. Более точное представление об интенсивности боли дает визуальная аналоговая шкала (ВАШ).
Оценка боли по ВАШ проводится с помощью 100-миллиметровой линейки, не имеющей делений с одной стороны и градуированной миллиметровой шкалой с другой стороны. По этой линейке перемещается двусторонний бегунок — указатель. Отметка «0» означает отсутствие боли, отметка «100» — максимальную, нестерпимую боль.
Также среди субъективных опросников, заполняемых самими пациентами, наиболее распространенными являются шкалы для оценки нарушений при ОА: тазобедренного сустава — Hip disability and Osteoarthritis Outcome (HOOS), коленного сустава — Knee Injury and Osteoarthritis Outcome (KOOS), а также WOMAK — для тазобедренного и коленного суставов, OXFORD — для тазобедренного, коленного, плечевого и локтевого суставов. Большинство шкал, включающих объективную оценку функции суставов врачом, применяются в посттравматическом и послеоперационном периодах, но могут применяться и при ОА [9].
- — «механический» характер боли (возникает и усиливается при нагрузке на сустав к вечеру);
- — утихает в покое ночью;
- — утренняя скованность (
Деформирующий остеоартроз: можно ли остановить разрушение хряща?
Деформирующий остеоартроз – одна из самых распространенных патологий суставов.
Около 80 % всех заболеваний ревматического характера приходятся именно на эту болезнь, в основе которой – повреждения хряща.
Как правило, заболевание развивается от того, что суставный хрящ подвергается чрезмерной нагрузке и перестает справляться с ней. Почему так происходит и можно ли противостоять этому процессу?
Хрящ – субстанция хрупкая: его нужно беречь
Наиболее частые повреждения хряща
Чаще всего пациенты нуждаются в лечении артроза, остеоартроза и его деформирующей формы после таких травм:
- продолжительная механическая нагрузка на сустав, которая превышает допустимую, например вследствие банального избыточного веса;
- хронические микротравмы суставов, полученные в ходе профессиональной деятельности, например среди грузчиков, кузнецов;
- спортивные травмы – во время бега, игры в футбол, занятий тяжелой атлетикой, прыжками.
По той или иной причине в организме стремительно снижается количество протеогликанов, повреждаются коллагеновые волокна гиалинового хряща. Это приводит к гибели хондроцитов – хрящ постепенно истончается.
Деформирующий остеоартроз суставов рук – профессиональная болезнь грузчиков и такелажников
Другие причины разрушения хряща
В ряде случаев к недостатку синовиальной жидкости и как следствие трению хрящей приводят другие причины, вызванные патологиями других систем организма.
- Наследственный характер несостоятельности хрящевой ткани встречается нечасто, но тоже порой приводит к деформирующему остеоартрозу, особенно при наличии других провоцирующих факторов.
- Экологические, геохимические, возрастные факторы выступают, как правило, второстепенными, однако в редких случаях именно один из них запускает процесс деформации.
- На фоне других заболеваний, например опухолевого характера, иногда происходит поражение оболочки, продуцирующей синовиальную жидкость. Рано или поздно хрящи начинают тереться друг о друга и истончаются.
- Вследствие нарушения кровоснабжения субхондральной кости страдает и питание хряща.
- Хрящевая ткань может деформироваться и от некоторых метаболических, неврологических, эндокринных заболеваний, хоть связь между ними и остеоартрозом не так очевидна.
Как правило, хрящ деформируется под действием сразу нескольких факторов, которые угнетают метаболизм в хондроцитах и замедляют выработку коллагена. Традиционно считается, что причиной артроза являются спортивные травмы, однако на самом деле первоисточником проблемы может быть совершенно другой фактор, не имеющий, на первый взгляд, ничего общего с заболеваниями суставов.
- Иногда причиной деформирующего остеоартроза становится повреждение «невидимой» синовиальной оболочки
- Причина развития деформирующего артроза – вовсе не отложение солей, как часто считают. Причина – в истирании хряща, и только опытный медик может разобраться, из-за чего развился этот процесс:
Можно ли предупредить разрушения хряща?
В случае с деформирующим остеоартрозом профилактика возможна, только если речь идет о первичной форме заболевания.
Если вам еще не назначали лечение артроза, вы можете уделить особое внимание нагрузке на суставы и предупредить возможную проблему.
Если по роду службы или в рамках хобби вы регулярно подвергаете суставы микротравматизации, еще не поздно прекратить это и защитить таким образом хрящ от повреждений.
Предупредить развитие так называемого симптоматического остеоартроза, вызванного неполноценностью хряща из-за аномалий других органов, практически невозможно.
Если причиной разрушения хрящевой ткани стали врожденные заболевания, нарушение метаболизма, патологические состояния эндокринной системы или периферических нервов, все, что остается, облегчать симптоматику деформирующего остеоартроза, обращаясь к современным терапевтическим методам.
В большинстве случаев справиться с болью и вернуть суставу подвижность позволяют внутрисуставные инъекции «Нолтрекс». Препарат восстанавливает вязкость синовиальной жидкости, прекращает трение хрящей и избавляет от болевых ощущений, чем бы они ни были вызваны – регулярными чрезмерными нагрузками на колено, генетической предрасположенностью или неблагоприятной экологией.