Лимфатическая система у человека заканчивает развитие к 12 годам. Часто у маленьких детей на шее увеличены лимфоузлы. Родители переживают по этому поводу, но врачи советуют не паниковать, поскольку у детей воспаление лимфоузлов встречается чаще взрослых.
Причины увеличения
Почему у ребенка увеличился лимфоузел? Основное назначение лимфоузлов – фильтрация лимфы. Иммунные клетки, созревающие в лимфоузлах убивают патогенные микроорганизмы, в том числе вирусы, бактерии, нездоровые клетки. В этот период происходит воспаление, называемое шейным лимфаденитом. Если увеличился лимфоузел, причин может быть несколько.
как выглядит воспаленный лимфоузел
Виды воспаления лиматических узлов
Специфическим называется заболевание, если предварительно у ребенка были фурункулы, инфицированные раны или абсцессы.
Неспецифический лимфаденит – несамостоятельное заболевание. Является признаком других болезней, например, грипп, туберкулёз, заболевания онкологического характера.
Список причин
Специалисты считают, что причины заболевания, следующие:
- инфекции горла, шеи, головы – вирусные и респираторные заболевания: краснуха, грипп, стоматит, простудные заболевания, ветрянка, ангина и другие
- следы от игр с кошками: царапины, укусы, так как болезнетворные бактерии присутствуют в слюне животных, либо другие порезы
- опухоль
- малокровие
- воспаленные аденоиды
- гайморит, тонзиллит
- снижение иммунитета после болезни
- аллергия
- после прививок
- витаминная недостаточность или авитаминоз
- низкий обмен веществ
- охлаждение организма
- заболевание зубов или слизистой оболочки рта
- прорезывание зубов
- ВИЧ
Расположение шейных лимфоузлов у детей
У взрослого, так же, как и у ребенка, лимфоузлы на шее бывают двух типов:
- В месте соединения шеи, плеч, головы.
- Размещаются по всей шее – начиная пищеводом, заканчивая гортанью: под подбородком, челюстью, гортанью.
У детей лимфоузлы особой формы. Иногда выделяются на поверхности кожи. Указывают на патологию лимфоузлы от одного сантиметра. Проще обнаружить их у детей постарше.
Отдельные воспаляются с одной стороны, слева или справа, или в группах. Нужно помнить, что это предупреждение о вероятных проблемах здоровья ребенка.
В том случае, когда увеличились шейные лимфатические узлы, необходимо обратиться к врачу.
осмотр лимфоузлов у ребенка
Симптомы воспаления
Лимфаденит сопровождается увеличением узлов, покраснением, припухлостью. Дотрагиваясь до уплотнений чувствуется болезненность. увеличиваются нижнечелюстные, затылочные узлы и за ушами.
Основными симптомы у детей являются:
- потеря сил и аппетита;
- повышенная температура и головная боль;
- появление сыпи на теле;
- бледность кожи;
- боль во время глотания.
Малыши постоянно капризничают. У них расстраивается пищеварение при выраженной интоксикации, присутствуют боли в животе.
При не правильном лечении или если не лечить заболевание, лимфаденит переходит в гнойный. Он не бывает постоянным. Если во время простудных заболеваний увеличиваются лимфоузлы, можно говорить о хронической стадии.
Диагностика заболевания
При первичном осмотре специалист ставит диагноз, но для выяснения причины заболевания отправляет на обследование.
Медицинское обследование
Обследование нужно проводить комплексное. Для выявления причин и уточнения заключения ребенку могут назначить:
- общий анализ мочи и крови;
- УЗИ-обследование;
- рентгенограмму;
- биопсию;
- пункцию;
- анализы на наличие инфекционных заболеваний;
- анализ на ВИЧ-инфекцию;
- томографию.
Необходимо пройти обследование у следующих специалистов: отоларинголога, онколога, пульмонолога, гематолога, стоматолога.
Симптомы для срочного обращения к врачу
Необходимо срочно обратиться к врачу, при наличии у детей:
- горячей кожи и покраснения;
- увеличении без причины;
- воспалении других групп лимфоузлов, не только шейных;
- узлов, которые не двигаются при нажатии;
- потере веса, лихорадке, потоотделении, превышающим норму;
- болезненного глотания и жевания.
Левосторонняя лимфоденапатия
Воспаления с левой стороны шеи могут говорить об острой стадии течения болезни, которая длится до 2 недель. Начинается инфекция в ссадине или порезе при инфекционном заболевании или в послеоперационный период. Хроническая стадия бывает при опухолях или затяжных инфекциях. Хроническая форма переходит в острую и приобретает рецидивирующий характер.
Осложнения
Не стоит недооценивать эти сигналы. При несвоевременном обращении к врачу, заболевание приобретает хроническую форму. Развивается лихорадка. Опухоли, образованные рядом с лимфоузлами распространяются на лицо, шею. В некоторых случаях развивается менингит.
Иногда воспаление перерастает в гемотобластозы. Бывает, что узлы увеличиваются и переходят в гнойный лимфаденит. Есть вероятность перехода болезни в флегмону или воспаление подкожной сетчатки, опасное заболевание, обусловленное наличием патогенных бактерий.
Осложнения в виде тромбофлебита, периаденита, свищей пищевода и трахеи тоже не обрадуют.
Система лечения
Что делать и как лечить увеличенные лимфатические узлы? При воспалении эффективно лечение причины, а не самих лимфоузлов. Вылечив основное заболевание, можно ждать уменьшения их размеров. При гнойных формах проводят хирургическое вмешательство.
Лечение
Система лечения предполагает комплекс процедур, которые определяет специалист. Во время первичного визита к врачу, в период обследования, назначают антибиотики. Они снимают воспаление и сдерживают активность инфекции. Коррекция лечения и прием дополнительных лекарственных средств проводится после изучения причин болезни.
Организм ребенка ослаблен, поэтому нужно следовать рекомендациям врачей и лежать в кровати. Соблюдение питьевого режима, обогащение организма витаминами, полученными в виде овощей, фруктов, соков. Долгое время ребенку дают препараты, укрепляющие иммунитет (назначает врач) и улучшающие пищеварение, например, такие как Линекс.
Физиотерапевтическое лечение показано при отсутствии температуры.
Осложнения при приеме медикаментов
Лечение может осложниться побочными эффектами, такими как головокружения, слабость, тошнота, анемия, расстройство процесса пищеварения, аллергия.
Увеличение лимфоузлов у грудных детей
До двенадцати месяцев у малышей можно определить узлы на затылке – заднешейные узлы. Отлично определяется лимфатическая система и под нижней челюстью. Располагая пальцы перпендикулярно, врач пальпирует их.
Образования считаются здоровыми, если их величина составляет три-пять миллиметров. Признак наличия инфекции с рождения превышающий размер. Это могут быть врожденные кисты.
Формируются они в эмбриональный период. Сдаются анализы на вирусы Епшейн-Бара и герпеса. Проводится консультация с иммунологом.
Поводом для беспокойства не является наличие узлов до 1 сантиметра, больший размер вызывает тревогу.
лимфоузел увеличен у ребенка фото
Мнение доктора Комаровского Е.О
Педиатр Евгений Олегович Комаровский, к которому часто обращаются родители детей с данной проблемой, предлагает внимательно разобраться в причинах недуга. Он считает, что от местоположения узла можно выявить источник.
Причины болезни по мнению Евгения Олеговича
Увеличились заглоточные (они находятся на границе челюсти и уха) – значит, болезнетворные микробы обитают в гортани. Под подвижной челюстью воспаление свидетельствует об инфекциях лица и рта. В иных случаях может виновники атипичные микробактерии.
Раздражение сзади у ребенка показывает, что очагом заражения являются кожные инфекции, в горле, дыхательных путях. Если увеличены узлы на затылке, значит, организм борется с возбудителями вирусных инфекций и не нуждается в дополнительном лечении. Через две–три недели все придет в норму.
Если болит слева и справа, то это серьезное проявление токсоплазмоза, мононуклеоза и других болезней. Активный узел, работающий с дополнительной нагрузкой, может увеличиться, но это не является признаком заболевания. Доктор считает, что аденовирусные инфекции, герпес могут быть причинами вирусных лимфотропных инфекций.
Действия родителей
Евгений Олегович предлагает родителям выполнить серьезное вирусологическое лабораторное обследование. Это установит вирус, вызвавший болезнь. Но, в то же время, обычного анализа крови, определяющего лейкоцитарную формулу, достаточно. Рецидивы лимфаденита предполагают обследование крови один раз в полгода. Врач считает, что этого довольно, чтобы контролировать ситуацию.
При вирусных причинах лечиться не надо, так как иммунитет справится сам. По словам Е.О. Комаровского, если бактериологический посев показал заражение стафилококком, а также стрептококком, то нужно пролечиться антибиотиками.
О нагноении говорит покраснение, повышенная температура и плохое самочувствие, считает доктор. Содержимое внутренней ткани может прорваться. В таких случаях нужно срочно побывать у врача, поскольку часто спасение от гнойного лимфаденита — это хирургический способ.
Кандидат медицинских наук Комаровский считает, что если анализ крови в норме и терапевты спокойны, то большой тревоги это не вызывает. Ребенка не стоит дергать. Лучшим решением будет оставить все как есть, ведь формирование иммунитета у детей проходит активнее взрослых.
Ребенок и постельный режим
В постельном режиме, рекомендуемым врачами, педиатр находит много минусов. Он считает, что если ребенок постоянно лежит, то у него нарушается циркуляция крови, скапливается мокрота и присутствует плохое настроение. Специалист рекомендует при отказе от режима не впадать в крайности и не допускать повышенной активности.
Просмотр телевизора, рисование, конструирование, лепка, чтение – занятия для этого периода. В том случае, когда лежания в кровати не избежать, он советует в период сна приподнимать край кровати, следить за позой ребенка и помогать ему менять ее. Бодрствование нужно проводить сидя или полусидя.
Что нельзя делать
В этот период нельзя:
- без назначения врача принимать медикаменты;
- рисовать йодную сетку;
- прогревать горло;
- делать массаж;
- растирать спиртом.
Народные средства
Перед применением рецептов народной медицины стоит получить консультация у врача!
- Хорошо зарекомендовал себя компресс кашицы из лука, которую накладывают на воспаление. Лук нужно запечь, измельчить, добавить в него ложку аптечного дегтя. Помогает метод в начальный период.
- Эхинацеи настойка применяется для компрессов на ночь и внутрь. Настойку разводят в теплой воде в пропорции один к двум, выливают на марлю и прикладывают, закрепив повязкой. Для внутреннего употребления разводят десять, двадцать или сорок капель в одной второй стакана воды и принимают три раза в день. Количество капель зависит от возраста.
- Полоскание горла отварами мяты, календулы или ромашки три раза в день снимет боль.
- Безопасен и полезен отвар овса. Для приготовления этого средства горсть зерен злака нужно опустить в один литр молока и держать на огне тридцать – сорок минут. Необходимо охладить отвар и постоянно давать перед каждым приемом пищи за 30 минут. Если положить чайную ложку меда, средство станет полезней. Настой можно употреблять и детям в возрасте до одного года. Им дают 1 столовую ложку. Ребятам до семи лет – 50 грамм, старше 7 – половину стакана.
- Полезен будет и настой смеси мяты: перечной и зеленой, стручкового перца и боярышника. Одну столовую ложку измельченных растений залить водой в количестве 250 мл. Довести до кипения, охладить и процедить. Давать 50 мл два раза в день.
Помогает лечить детей и настой шиповника. Для приготовления нужно 100 г ягод залить 1 литром кипящей воды. Держать в термосе 24 часа. Принимать каждый день. - Снять болезненность помогает корни мяты или василька, которые прикладывают к больному месту. Можно приложить ребенку к шее творог, завернутый в марлю.
- Можно делать примочки из мяты, корня василька и лаванды. Одну столовую ложку сбора залить 100 граммами кипятка. 30 мин настоять, отфильтровать, охладить смочить марлевый тампон и приложить на пятнадцать минут.
- Кроме того, полезно съедать ложку меда и запивать теплым молоком. Это средство укрепляет иммунитет, убирает воспаление.
- Сода служит для снятия боли, убивает микробы. 7 грамм натрия двуугликислого и равное количество соли растворить в стакане кипяченой воды. Полоскать теплым средством горло каждые четыре часа.
- Алоэ – отличное средство. Из нарезанных листьев выжать сок и пить по 1 ч ложке 2 раза в день. Следует проверить, нет ли у ребенка аллергической реакции на растение.
- Снимает воспаление и отек жадеит, поделочный камень с лечебными характеристиками.
- Приложить ребенку к больному месту на пятнадцать минут можно отвар лаванды. Для этого нужно настаивать в кипящей воде 1 большую ложку растения. Температура средства – комнатная.
- Морс, приготовленный из брусники и клюквы, поможет лечению.
Прием врача
К походу в поликлинику необходимо подготовиться и знать, что врач задаст вопросы о перенесенных вирусных или бактериальных инфекциях, о частоте заболеваний гриппом и простудой. Поинтересуется специалист и о типе боли в лимфоузлах, есть ли температура, когда и какую последний раз ребенку делали прививку, о наличии боли в горле.
увеличенные лимфоузлы на шее у ребенка
Профилактика
В народе говорят, лучше не допустить заболевание, чем лечить. Поэтому необходимо вовремя устранять болезни, вызывающие лимфаденит. Это такие болезни, как острые респираторные инфекции, грипп, ангины. Нужно систематически санировать полость рта. Для устранения вероятности возникновения фурункулов соблюдать личную гигиену.
Немаловажно закалять организм ребенка.
Укреплению иммунной системы способствуют регулярные занятия спортом, воздухотерапия, правильно организованное питание, отсутствие стрессов, воздействие раздражителей, приводящих к аллергии.
Нужно обеспечить отсутствие переохлаждения, сквозняков. Сезонно давать для поддержания иммунитета витамины. Не позволять микробам проникать сквозь раны в шейной зоне, смызывая антисептиками царапины.
Большинство случаев оказывается с благоприятным прогнозом. Своевременная и качественная постановка диагноза и правильно подобранная система лечения дает благоприятный прогноз, позволят избавиться от проблем, связанных с шейными лимфатическими узлами у детей.
Воспаление лимфоузлов
Содержание статьи:
Воспаление лимфоузлов (лимфаденит) – их специфическое или неспецифическое воспалительное поражение. Развивается при попадании в лимфатическую систему различных микроорганизмов (бактерии, грибы, вирусы) или их токсинов.
В большинстве случаев воспаление лимфатических узлов не является самостоятельным заболеванием, а возникает при патологических процессах в различных органах и системах организма.
Чаще всего сопровождает инфекционные болезни.
Однако длительно текущее воспаление лимфоузлов, неправильное лечение или его отсутствие могут привести к переходу лимфаденита в самостоятельную патологию и развитию серьезных осложнений.
Классификация лимфоузлов
Лимфоузлы, наряду с лимфатическими капиллярами, сосудами, стволами, протоками и некоторыми органами (селезенка, тимус, костный мозг, миндалины) – часть лимфатической системы организма.
Функции лимфатической системы:
- транспортная (дренажная) – возвращение продуктов обмена из тканей в венозное русло, выведение экссудата и гноя из раневых очагов;
- кроветворная (лимфоцитопоэз) – образование, созревание и дифференцировка лимфоцитов;
- барьерная – обезвреживание и выведение попадающих в организм бактерий, вирусов, других чужеродных агентов.
Лимфатические узлы – образования округлой или овальной формы, размером от нескольких миллиметров до 1-2 сантиметров. Они играют в системе роль биологического фильтра.
Проходя через лимфоузлы, лимфа очищается от бактерий, токсинов, которые захватываются и уничтожаются структурами узла – лимфоидными фолликулами и тяжами лимфоцитов.
Кроме того, в лимфоузлах вырабатываются антитела – формируется «иммунная память», а также фагоциты и лимфоциты.
В организме имеются следующие группы лимфатических узлов:
- лимфоузлы головы и шеи:
- затылочные;
- шейные;
- подчелюстные;
- подбородочные;
- лимфатические узлы верхних конечностей:
- лимфоузлы груди:
- надключичные;
- подключичные;
- предпозвоночные;
- межреберные;
- окологрудинные;
- верхние диафрагмальные;
- лимфатические узлы брюшной полости и таза:
- поясничные
- брыжеечные;
- подвздошные;
- лимфоузлы нижних конечностей:
Причины патологии
Воспаление лимфатических узлов бывает неспецифическим и специфическим Источник:Структура шейного лимфаденита у детей. Егорова А.А., Хаертынова А.Х. FORCIPE, 2019. с. 83-84.
Неспецифический лимфаденит вызывается чаще всего гноеродными бактериями (стафилококки, стрептококки), продуктами их жизнедеятельности и распада тканей. Неспецифическое воспаление лимфоузлов часто сопутствует следующим патологиям:
- ограниченные и разлитые гнойные процессы (абсцесс, карбункул, флегмона);
- тромбофлебит, трофические язвы;
- остеомиелит;
- кариес;
- заболевания лор-органов (отит, стоматит, ангина);
- кожные болезни (пиодермия, инфицированные экземы);
- детские инфекции (скарлатина, паротит).
Причина специфического лимфаденита – возбудители, вызывающие определенные инфекции. Этот вид воспаления сопровождает такие болезни, как:
- туберкулез;
- сифилис;
- гонорея;
- чума;
- ВИЧ (СПИД);
- туляремия.
Лимфаденопатия – увеличение лимфатических узлов, не всегда сопровождающееся воспалением, может возникать при злокачественных новообразованиях, аллергических реакциях, аутоиммунных патологиях.
Увеличение, а иногда и воспаление, лимфоузлов иногда наблюдается как у мужчин, так и у женщин, занятых тяжелым физическим трудом, тренирующихся с высокими нагрузками, так как лимфатические узлы вынуждены пропускать через себя большое количество лимфы, оттекающей от тканей и мышц при интенсивной работе и ускоренном метаболизме Источник:Лимфаденопатия при инфекционных заболеваниях. Ющук Н.Д., Кареткина Г.Н. Детские инфекции, 2003. с. 61-65.
Симптомы лимфаденита
Симптоматика зависит от того, в какой форме – острой или хронической – протекает воспаление лимфоузлов, а также от того, вызвано оно неспецифическими или специфическими бактериями.
Острая форма
Острая форма лимфаденита подразделяется на три фазы: катаральную, гиперпластическую (серозную) и гнойную.
Общие симптомы острого процесса:
- увеличение и болезненность одного или нескольких лимфоузлов;
- высокая температура тела;
- слабость, головная боль;
- потеря аппетита.
Для катаральной фазы воспаления характерны незначительное увеличение пораженного лимфоузла, изменение его плотности, невыраженная болезненность, отсутствие общих симптомов.
В серозную фазу воспаление распространяется на окружающие ткани, усиливается болезненность, появляется гиперемия кожи в области поражения, нарастает общая симптоматика. Возможно вовлечение в процесс близлежащих сосудов – лимфангит.
Гнойная фаза характеризуется нарастанием интенсивности местных явлений – гиперемии, отека кожи над лимфатическим узлом, его контуры становятся неоднородными. Усиливается общая интоксикация. По мере нагноения лимфоузла и его гнойного расплавления на коже в области инфильтрата становится заметна флюктуация – чувство волнообразных колебаний при прощупывании.
Хроническая форма
Хроническое неспецифическое воспаление лимфоузлов протекает без остро выраженных проявлений. Лимфоузлы при этом состоянии увеличены, малоболезненные, плотные, не спаяны с окружающими тканями.
Часто вследствие хронического течения болезни лимфоидная ткань разрастается либо замещается соединительной, происходит сморщивание лимфоузлов, которые перестают выполнять свои функции.
Возможно появление очагов распада и некроза узла, развитие осложнений, связанных с расстройством лимфотока.
Особенности течения специфических процессов
Гонорейный лимфаденит протекает с увеличением и резкой болезненностью паховых лимфоузлов.
Для воспаления лимфоузлов при туберкулезе характерны лихорадка, симптомы интоксикации, периаденит (вовлечение в процесс прилежащей к узлу ткани), нередко – некротические изменения узлов.
Сифилитический лимфаденит отличается отсутствием нагноения. Воспаление одностороннее, при пальпации обнаруживается цепочка лимфоузлов, которые увеличены умеренно, не спаяны между собой и с кожей.
Диагностика
При появлении признаков воспаления лимфатических узлов следует обращаться к терапевту или педиатру, либо к хирургу. При наличии сопутствующих заболеваний привлекаются другие специалисты – инфекционист, дерматовенеролог, онколог.
Диагностика неспецифического лимфаденита обычно не представляет трудностей. Диагноз ставится на основании:
- жалоб пациента – боль, общие симптомы;
- анамнеза – время начала заболевания, интенсивность развития, наличие сопутствующих патологий;
- общего осмотра – размер и консистенция лимфоузла, его подвижность, отек и гиперемия окружающих тканей.
- Для подтверждения воспаления лимфоузлов врач может назначить общий анализ крови, мочи, биохимический анализ крови.
- При подозрении на специфический лимфаденит проводятся мероприятия для выявления первичного очага – анализ крови на сифилис, ВИЧ, проба Манту или диаскин-тест, посев крови на стерильность для выявления возбудителя.
- В качестве дополнительных обследований назначаются:
- рентгенография грудной клетки;
- ультразвуковая доплерография лимфатических сосудов;
- рентгенография лимфатических сосудов с контрастом;
- компьютерная или магнитно-резонансная томография пораженных лимфоузлов;
- лимфосцинтиграфия.
При хроническом воспалении лимфатических узлов рекомендуется проведение пункционной биопсии узла или его иссечение с последующим гистологическим анализом.
Дифференциальная диагностика лимфаденита проводится с кистозными образованиями, заболеваниями слюнных желез, гидраденитом, последствиями перенесенных миозитов, добавочной долькой молочной железы, поражениями узлов при злокачественных новообразованиях Источник:Алгоритм диагностики и лечения больных паратонзиллярным абсцессом и шейным лимфаденитом. Фернандо Д.Р., Назарочкин Ю.В., Проскурин А.И., Гринберг Б.А. Российская оториноларингология, 2011. с. 165-169.
Лечение воспаления лимфоузлов
При имеющемся первичном очаге инфекции требуется его устранение. Одновременно с этим назначаются:
- антибактериальная терапия – антибиотики широкого спектра действия либо, при выявленном возбудителе, направленного действия;
- противовирусные средства – при вирусной этиологии заболевания;
- противовоспалительные препараты – для снятия боли, снижения температуры, улучшения общего состояния;
- антигистаминные средства – для уменьшения проницаемости капилляров, снижения отечности;
- дезинтоксикационная терапия – энтеральным (обильное питье) или парентеральным (внутривенное капельное введение) путем, для выведения из организма продуктов распада бактерий, токсинов.
Помимо медикаментозных методов для лечения лимфаденита применяется физиотерапия: УВЧ, ультрафиолетовое облучение, магнитотерапия, электрофорез, лазерное воздействие.
Пациенту с воспалением лимфатических узлов рекомендуется полноценное питание со сбалансированным содержанием белков, жиров и углеводов, обильным питьем. Необходимо потреблять достаточное количество витаминов, микроэлементов.
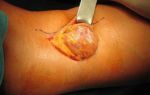
При неэффективности консервативной терапии, гнойном лимфадените, аденофлегмоне показано хирургическое лечение. Под местной или общей анестезией удаляется содержимое и ткани пораженного узла. Операционный материал отправляется на гистологическое исследование. В рану вставляется дренаж для оттока содержимого. Через несколько дней дренаж удаляется, края раны сшиваются.
Осложнения заболевания
Переход острого процесса в хроническую форму – нередкое осложнение воспаления лимфоузлов. Состояние долгое время не дает никаких симптомов, но при переохлаждении, ослаблении организма лимфоузел может воспалиться с развитием нагноения.
При длительно текущем остром лимфадените, обострении хронического процесса без должного лечения существует риск развития аденофлегмоны – разлитого гнойного воспаления жировой клетчатки вокруг пораженного лимфоузла.
Аденофлегмона характеризуется тяжелым общим состоянием пациента, лихорадкой, интоксикацией, выраженной болью и отеком, плотным воспалительным инфильтратом в зоне воспаленного лимфатического узла.
Состояние требует неотложной помощи.
Реже развиваются такие осложнения как абсцесс – нагноение пораженного лимфоузла с образованием четких границ, или флегмона – гнойное поражение, не имеющее четкого отграничения от окружающих тканей.
При тяжелом течении воспаления, ослабленном организме пациента, наличии сопутствующих заболеваний, отсутствии адекватной терапии существует опасность возникновения сепсиса. При нем возбудитель лимфаденита попадает в кровь, вызывает поражение любых органов, в тяжелых случаях – полиорганную недостаточность и летальный исход.
Застой лимфы при воспалении лимфатических узлов может спровоцировать развитие тромбофлебита, отеки, слоновость.
Профилактика лимфаденита
Поскольку заболевание часто вызывается неспецифическими возбудителями, то и специфической профилактики не существует. Важно придерживаться здорового образа жизни, отказаться от вредных привычек.
Большое значение в поддержании иммунитета имеют сбалансированный рацион с достаточным потреблением белковой пищи, полиненасыщенных жиров, овощей, фруктов, полноценный сон, умеренная физическая активность.
Людям с хроническими заболеваниями необходимо периодически посещать врача и следить за состоянием здоровья. Всем без исключения рекомендуется раз в полгода проходить профилактический осмотр у стоматолога, так как именно заболевания зубов, десен, ротовой полости являются частой причиной лимфаденита.
При появлении первых признаков заболевания нельзя ждать, когда воспаление лимфоузлов пройдет самостоятельно. Следует как можно быстрее обратиться к врачу, чтобы не допустить развития осложнений и перехода болезни в хроническую форму.
- Алгоритм диагностики и лечения больных паратонзиллярным абсцессом и шейным лимфаденитом. Фернандо Д.Р., Назарочкин Ю.В., Проскурин А.И., Гринберг Б.А. Российская оториноларингология, 2011. с. 165-169
- Лимфаденопатия при инфекционных заболеваниях. Ющук Н.Д., Кареткина Г.Н. Детские инфекции, 2003. с. 61-65
- Лимфаденопатии в клинической практике. Войцеховский В.В. Амурский медицинский журнал, 2017 с. 8-19
- Дифференциальная диагностика лимфаденопатий. Суханов С. А., Мекешкина Е. А., Ложкин Е. А., Кирьянов Н. А. Крымский журнал экспериментальной и клинической медицины, 2020. с. 118
- Структура шейного лимфаденита у детей. Егорова А.А., Хаертынова А.Х. FORCIPE, 2019. с. 83-84
Почему воспаляются лимфоузлы на шее — что делать, причины и лечение
Лимфатические узлы – это своего рода биологический фильтр, защищающий организм человека от проникновения чужеродных патогенов. Они содержат специфические иммунные клетки-лимфоциты, которые подавляют активность рост и активность возбудителей различных заболеваний. Аномальные размеры лимфатического узла – сигнал о том, что в организме происходит борьба с болезнью. Локализация находиться в зоне воспаления лимфатического узла. Это первые органы, которые страдают от удара, когда количество возбудителей значительно превышает норму. Острый лимфаденит шеи, сопровождается сильными болями и покраснением лимфатических узлов. Поскольку это не самостоятельное заболевание, а симптом, сначала лечат не лимфатические железы, а саму болезнь. При хроническом шейном лимфадените лимфатические узлы значительно увеличены. Типы шейного лимфаденита:
- катаральный (характерен для начала инфекции);
- гиперпластический (возникает в более позднее время, когда лимфатический узел на шее начинает быстро расти);
- гнойный (опасное состояние, при котором возможно развитие абсцесса).
В соответствии с типом и формой заболевания назначается лечение. Для определения возбудителя и степени распространенности патологического процесса назначается комплексная диагностика. От области локализации увеличенных лимфоузлов можно сделать предположение по поводу того, о каком заболевании идет речь. Даже при самостоятельном определении причины произошедших в организме изменений не стоит заниматься самолечением, т. к. это может привести к необратимым процессам в организме. Таблица – Локализация лимфатических узлов, зоны дренирования и причины увеличения
| Область локализации | Зона дренирования | Возможное заболевание |
| На буграх затылочной кости | Кожный покров задней части шеи и волосистой части головы |
|
| В области сосцевидного отростка | Среднее ухо, ушная раковина (справа или слева), височная часть скальпа |
|
| В верхнем шейном треугольнике | Ухо, кожа лица, слюнные железы, зев и ротовая полость, слизистые носа, миндалины и язык |
|
| В нижнем шейном треугольнике | Органы шеи, кожа грудной клетки и верхних конечностей, подмышечные и шейные лимфоузлы |
|
| Надключичные слева | Органы брюшины и грудина |
|
| Надключичные справа | Кожный покров верхней части грудины |
|
Лимфатические узлы расположены по всему телу и служат для того, чтобы обезвреживать патогены, инородные вещества или раковые клетки. С этой целью они производят определенный тип лейкоцитов и лимфоцитов. Каждый лимфоузел является, так сказать, фильтрующей станцией определенной области. Если лимфатические узлы набухают только в определенных местах, это дает врачу доказательства возможных заболеваний. Опухшие лимфоузлы указывают на активность заболевания. Наиболее распространенные причины воспаления лимфоузлов на шее:
- бактериальные или вирусные инфекционные заболевания;
- патологии щитовидной железы;
- доброкачественная или злокачественная лимфома;
- заболевания слюнных желез;
- болезни соединительной ткани;
- воспалительные процессы в организме.
Увеличение лимфатических узлов также может указывать на наличие ВИЧ. Опухолевые заболевания (лимфолейкоз) могут влиять на сам организм. Укусы насекомых и аллергия также провоцируют появление данного симптома. Клиническая картина зависит от типа возбудителя и тяжести первичного заболевания. При вирусной инфекции организма, лимфатические узлы увеличиваются, становятся болезненными, но все эти изменения исчезают сами по себе через несколько недель. Однако при бактериальной инфекции симптомы воспаления лимфатических узлов на шее выглядят по-разному, т. к. такие заболевания обычно сопровождаются образованием и накоплением гнойных масс. Лимфоузлы на шее заметно увеличиваются, становятся твердыми и хорошо заметными. Позже наступает так называемая серозная стадия лимфаденита:
- кожа над пораженными участками сильно набухает, становится твердой и горячей;
- возникают трудности с глотанием;
- осматривать узлы становится сложнее;
- наблюдаются основные признаки отравления (слабость, сонливость, постоянная усталость, потеря аппетита, повышение температуры тела).
По мере прогрессирования заболевания симптомы воспаления лимфатических узлов становятся сильнее и опаснее. Кожа над пораженным участком становится красной и горячей. Возникает сильная боль, которая усиливается с каждым прикосновением или даже поворотом головы. Все эти признаки указывают на начало гнойного процесса. В тяжелых случаях под кожей можно заметить абсцесс. Если наблюдаются вышеперечисленные симптомы, необходимо обратиться к врачу. Дело в том, что лимфаденит на начальной стадии гораздо легче вылечить. В запущенных случаях без хирургического вмешательства не обойтись. Лечение опухших лимфатических узлов всегда зависит от причины дискомфорта. В более тяжелых случаях, бактериальная инфекция являющаяся триггером, подлежит лечению антибиотиками. Если отек сохраняется более 2-3 недель или дискомфорт возвращается, следует принимать кардинальные меры. При тактильном осмотре врач определит, является ли уплотнение жестким или мягким, подвижным или неподвижным, и вызывает ли прикосновение боль. Эта информация уже может быть чрезвычайно полезна для определения причины. Самолечение в данном случае недопустимо. Даже если при воспалении лимфоузлов на шее отсутствует высокая температура, консультация со специалистом является залогом скорейшего выздоровления и исключения вероятности развития осложнений. Если увеличенные лимфатические узлы мягкие и безболезненные, значит, иммунная система активно действует против болезнетворных организмов. После того, как инфекция побеждена, размер узлов возвращается к норме. Лечение шейного лимфаденита следует начинать с выявления причин инфекции и устранения источника. После гриппа, ангины, острых дыхательных путей лимфатические узлы возвращаются в норму без лекарств спустя некоторое время. В противном случае врач может назначить противовоспалительные препараты. Если лимфатические узлы глубже или в качестве триггера отека возникают другие варианты, такие как кисты или абсцессы, врач назначает:
- ультразвуковое исследование;
- биопсию (изучение образца ткани);
- рентгенографию и/или КТ;
- гистологическое и цитологическое исследование.
От точности диагностики будет зависеть методика лечения. Индивидуальная схема терапии разрабатывается только после получения результатов проведенного обследования. Если медикаментозная терапия недостаточно эффективна, тогда проводится операция по удалению лимфоузлов – лимфодиссекция. Необходимость в хирургическом вмешательстве возникает для получения материалов, чтобы провести гистологическое исследование. Такой подход позволяет определить тип и стадию происходящих в организме нарушений и подобрать эффективную схему лечения. Но стоит помнить о простых правилах, чтобы избежать нежелательных признаков болезни:
- поддерживать иммунитет;
- не допускать переохлаждения;
- своевременно лечить и стараться не допускать возникновения острых инфекционных заболеваний;
- контролировать появление микротравм;
- соблюдать личную гигиену.
Общепризнанных профилактических мер в данном случае не существует.
Заключение
Чем лечить воспаленные лимфоузлы на шее, может ответить только опытный врач. Если вовремя не посетить специалиста, то не исключено, что в организме будет дальше прогрессировать заболевание. Если в процессе острого течения не принять меры, то болезнь становится хроническим, что значительно осложняет процесс выздоровления. Литература:
https://radiomed.ru/sites/default/files/klassifikatsiya-lymf-uzlov-shei.pdf
https://medi.ru/klinicheskie-rekomendatsii/limfadenopatii-u-vzroslykh_14046/ https://бмэ.орг/index.php/ЛИМФАТИЧЕСКИЕ_УЗЛЫ https://health.tut.by/news/doctors/703270.html
Воспалились лимфоузлы на шее, как лечить?
Воспаление лимфатических узлов на шее встречается часто, это свидетельствует о развитии вирусного, инфекционного заболевания. Чтобы определить методы лечения, предварительно проводят диагностические тесты, без этого можно ставят неверный диагноз, прописывают ненужные препараты.
Патогенез и симптомы
Лимфоузлы — образования, выполняющие барьерную функцию при проникновении токсинов и микроорганизмов. Через них проходят вирусные и бактериальные агенты, там же они уничтожаются. Из-за постоянного действия патогенных микроорганизмов может возникнуть воспалительный процесс.
Обычно воспаление развивается на фоне первичной болезни, которая может локализоваться в любой области тела, но в основном в носоглотке или ЛОР-органах.
В организме формируется первичный гнойный очаг. Оттуда токсины, микроорганизмы перемещаются по лимфе. Если иммунная система работает стабильно, они обезвреживаются без негативных реакций. Но может развиться осложнение в виде лимфаденита. У больного появляется следующие симптомы:
- повышение температуры тела до субфебрильных или высоких значений;
- болит область поражения, отдавая в шею и в голову, вне зависимости от локализации воспаленного узла;
- потеря аппетита, слабость, недомогание;
- на месте образования появляется покраснение, отечность;
- если образуются участки нагноения, лимфоузел становится значительно виден под кожей, появляется флюктуация.
Образование нужно устранить своевременно, иначе возникнет прорыв гнойного содержимого. Это приведет к нарастанию интоксикация, тахикардии, сильной лихорадке. Возникнет угроза для жизни.
Причины состояния
Обычно причиной гнойного заражения лимфатических узлов остановится распространение стафилококков, стрептококков. Это составная часть условно-патогенной микрофлоры, начинающей размножаться при действии неблагоприятных факторов.
Реже образуются другие микроорганизмы, например, пневмококки, клебсиеллы. Они выделяют токсины, приводящих не только к очаговым изменениям лимфатических узлов, но и общему ухудшению самочувствия.
У взрослых людей причиной становятся следующие патологии:
- фурункул, карбункул, флегмона;
- рожа;
- трофические язвы, тромбофлебит;
- кариес, пульпит;
- остеомиелит.
У детей воспалительный процесс тоже развивается достаточно часто. Особенно на фоне нестабильной иммунной системы. Причиной становятся следующие болезни, представленные в таблице.
| Области патологии | Классификация болезней |
| ЛОР-органы | Отит, гайморит, гнойная ангина |
| Инфекции всего организма | Паротит, скарлатина, дифтерия, краснуха, брюшной тиф |
| Кожа, подкожно-жировая клетчатка | Экзема, пиодермия, диатез экссудативной природы |
Если у ребенка наблюдается снижение функции иммунной системы, даже обычное ОРВИ может вызвать воспаление лимфатических узлов. У полностью здоровых детей состояние встречается на фоне тяжелых инфекций. Состояние постепенно ухудшается, возникают осложнения.
Как определить метод терапии?
Назначение лечебных процедур невозможно без первичной диагностики. Для этого обращаются к лечащему врачу, назначаемому анализы. Рекомендуется использовать следующие лабораторно-инструментальные тесты.
- Общеклинические исследования. Назначают ОАК, ОАМ, биохимические тесты, коагулограмму, лейкоцитарную формулу. Не позволяет выйти в общее состояние организма, но не идентифицирует патологии. И повышение лейкоцитов в крови видно, что происходит воспалительный процесс.
- Биопсия. Это излучение небольшого кусочка ткани лимфатического узла. Его исследовать с помощью экологического анализа. Можно выявить наличие бактерий, грибов той, атипичных клеток.
- Туберкулиновая проба. Определяет наличие или отсутствие микобактерии туберкулеза в крови. Дополнительно назначают рентгенографию, выявляет туберкулезные очаги в лёгочной ткани.
- Инструментальное обследование. Применяют УЗДГ лимфатических сосудов, МРТ, КТ, лимфосцинтиграфию, рентгеноконтрастную лимфографию. Обнаруживают точное состояние лимфатических узлов, участки воспаления.
Благодаря тестам определяют бактериальную, вирусную, грибковую или иную природу патологии. От этого зависит, как врач будет лечить пациента. Применяют комплексный подход, чтобы быстро устранить состояние, нормализовать самочувствие человека.
Принципы лечения
Обычно применяют консервативный подход к терапии. Это означает, что применяют лекарственные средства в совокупности с физиотерапией. В процессе употребления препаратов врач смотрит на самочувствие. Если оно улучшается, лечение продолжают. При сильном недомогании, нарастании негативной симптоматики назначают дополнительные исследования.
Если выявлены обширные участки нагноения, есть опасность для здоровья и жизни пациента, применяют хирургические методы.
Дальнейшим лечением будет заниматься хирург. Он подберет оптимальное хирургическое вмешательство, которое не вредит окружающим тканям. Извлекать гнойное образование нужно как можно быстрее, так как всегда есть риск разрыва ткани с выходом содержимого в окружающее пространство и рядом находящиеся сосуды.
Если лимфаденит вызван первичной болезнью, необходимо ее полное устранение. Только после устранится воспалительный очаг. Поэтому важно первоначально определять тип инфекционного агента.
Назначение Амоксициллина
Амоксициллин — один из важнейших препаратов, помогающий бороться с гнойной инфекцией. В его основе содержится одноименное действующее вещество. Препарат выпускается в виде таблеток, ампул для инъекций, капсул, суспензий. Поэтому его применяют взрослые и дети с различной степенью патологии. При его приеме обеспечивается бактерицидное действие.
После употребления препарат быстро распределяется по организму, связь с белками плазмы крови низкая. Метаболизм осуществляется в печени, выведение через почки. Показан к применению при инфекционно-воспалительных заболеваниях следующих отделов организма:
- ЛОР-органы;
- горло;
- респираторный тракт;
- ЖКТ, органы малого таза;
- кожа, мягкие ткани.
Лекарство имеет противопоказания при инфекционном мононуклеозе, тяжелых патологиях ЖКТ, бронхиальной астме, аллергии, повышенной чувствительности. Если применять с глюкокортикостероидами, количество противопоказаний увеличивается. Препарат может вызвать следующие побочные эффекты:
- местные, системные аллергические реакции;
- суперинфекция;
- неврологические расстройства;
- диспепсия, стоматит, воспаление кишечника, нарушение формирования стула.
У части бактерий есть устойчивость к амоксициллину. Тогда рекомендуется употреблять его в комбинации с клавулановой кислотой. Такой препарат называется Амоксиклав. Он устойчив к действию бета-лактамаз.
Эффективность Цефтриаксона
Цефтриаксон — средство на основе одноименного действующего вещества. Он имеет широкий спектр действия, обладает бактерицидным эффектом. Одно из главных качеств — устойчивость к бета-лактамазам.
При употреблении появляется высокая связь с белками плазмы крови, практически 100%. Средство хорошо распределяется в тканях, жидкостях, проникая в лимфатическую систему. Оно эффективно даже при менингите, переходит через гематоэнцефалический барьер. Используют при инфекционных поражениях следующих отделов организма:
- органы брюшной полости, малого таза;
- мочевыделительная, сердечно-сосудистая система;
- кожа, мягкие ткани, кости.
Препарат противопоказан при индивидуальной непереносимости. Побочные эффекты возникают при превышении дозы или индивидуальной непереносимости. Выделяют следующие негативные влияния:
- диспепсические расстройства, воспаление печени и кишечника;
- неврологические реакции;
- нарушение продукты ростков крови;
- воспаление почек;
- кандидоз.
Лекарство разрешено даже при беременности, лактации. Врач должен учитывать, что оно не прошло достаточно клинических испытаний. Поэтому эффективность должна значительно превышает риск побочных действий.
Сильное средство Кларитромицин
Кларитромицин — препарат в виде таблеток, инъекций на основе одноименного действующего вещества. Это мощное антибактериальное средство широкого спектра действия. Оно входит группу макролидов, действует бактериостатически и бактерицидно. Это его главное преимущество.
Кларитромицин быстро и в большом количестве проникает в биологические жидкости, поэтому уничтожают инфекцию во многих отделах организма, в том числе лимфоузлах.
Лекарство показано к применению при инфекционно-воспалительных заболеваниях ЛОР-органов, дыхательных путей, кожи и мягких тканей. Его часто применяют для профилактики бактериального заражения пациентов со СПИДом. Но существуют следующие побочные эффекты:
- диспепсические реакции, нарушение формирования стула, воспаление отделов ЖКТ, гепатит;
- местные и системные аллергические реакции;
- неврологические расстройства;
- повышенное потоотделение, нарушение функции органов чувств;
- нарушение формирования мочи, анорексия, потеря аппетита;
- астма, носовое кровотечение, уменьшение ростков крови, нарушение свертываемости;
- кандидоз, суперинфекция, рожа.
Вещество противопоказано к применению при тяжелых поражениях печени, беременности и лактации. Оно входит в лекарственное взаимодействие с другими препаратами. Не рекомендуется принимать детям до 6 месяцев.
Применяют ли Тетрациклин
Тетрациклин — лекарство на основе одноименного действующие вещества. Это антибиотик с широким спектром действия, обладающий бактериостатическим действием. Активен в отношении стафилококков, стрептококков, нейсерии, эшерихии, многих других патогенов.
По фармакокинетике наблюдается всасывание в ЖКТ на 70%, распределение в большинство тканей и жидкостей организма. Действующее вещество проникает в лимфоузлы, уничтожая инфекцию. Переходит через плацентарный барьер и в грудное молоко. Показано к применению при инфекциях следующих отделов:
- респираторная система, ЛОР-органы;
- мочевыделительная, желчевыделительная система;
- половые органы;
- кожа, мягкие ткани, кости.
Антибиотик устраняет воспаление лимфоузлов на шее, но вызывает многочисленные побочные реакции. Среди них наблюдаются диспепсические расстройства, воспаление печени, невралгия, снижение ростков крови, аллергия, воспалительная реакция ЖКТ, дисбактериоз. Они возникают редко.
Лекарство запрещено употреблять при беременности и лактации.
Также средство противопоказано при печеночной недостаточности, детям до 8 лет, микозах, индивидуальной непереносимости. При его употреблении рекомендуется периодически сдавать лабораторные анализы, выявляя функцию внутренних органов. Происходит перекрестное взаимодействие с другими препаратами, это нужно учитывать при комплексном лечении.
Дополнительные методы терапии
С помощью исследований было выявлено, что на состояние пациента при воспалительных реакциях в лимфоузлах шеи и головы благоприятное влияние оказывает физиотерапия. Применяют введение лекарств на фоне электрофореза, УВЧ-терапию.
Благодаря им повышается метаболизм, регенерация поврежденных клеток. Восстановление поврежденных тканей происходит быстрее.
Физиотерапию проводят только в комплексе с лекарственными препаратами, она не может быть единственным методом исследования.
Часто врачи назначают вскрытие гнойного образования. Особенно это важно на фоне появления аденофлегмоны. Внутрь вставляют трубку, через которую выводят гнойное отделяемое. Это называется дренаж. Внутреннюю часть обрабатывают антисептическими, антибактериальными средствами.
Используют введение витаминов, чтобы улучшить состояние иммунной системы, восстановить функциональность всего организма.
После завершения лечения периодически сдают анализы. Особенно, если увеличение регионарных лимфоузлов у пациента наблюдается часто. Это не снизит риск рецидива, зато своевременно выявит болезнь.
Можно ли устранить патологию консервативно
В большинстве случаев консервативные методы лечения помогают быстро. Особенно, если предварительно провести биопсию с исследованием содержимого лимфатического узла головы или шеи. Делают бакпосев, определяя точный патоген, вид антибиотиков, имеющих эффективность в его отношении.
Если у пациента наблюдается хроническое заболевание, иммунодефицит, важно своевременно выявить состояние лимфоузлов с помощью инструментальных тестов. Общеклинический анализ биологических жидкостей позволяет выявить состояния всего организма в период болезни. Если появились резкие скачки уровня лейкоцитов и СОЭ, лучше начать терапию.
Важно исследовать лимфоузлы не только в области нижней челюсти или за ушами, но и в других областях, например, паховой. Инфекция быстро распространяется по лимфе, проникая в новые области. Поэтому в паху тоже может начаться воспалительный процесс. Это опасно как для мужчин, так и для женщин, так как рядом находятся детородные органы.