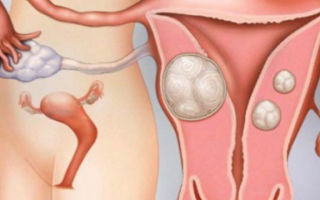
Субмукозная миома — доброкачественная гормонозависимая опухоль, расположенная в подслизистом слое матки и образованная гладкомышечными клетками миометрия. Почти в половине случаев протекает бессимптомно. Может проявляться меноррагиями, нарастающей анемией, схваткообразными болями внизу живота во время менструации, невозможностью забеременеть или выносить ребенка. Для диагностики заболевания используют трансвагинальное УЗИ, гидросонографию, гистероскопию, допплерографию и ангиографию малого таза. В зависимости от особенностей течения выбирают один из методов консервативного, комбинированного, хирургического органосохраняющего или радикального лечения.
Субмукозную или подслизистую миому (лейомиому) диагностируют в 32% от всех случаев выявления миоматозных узлов. Заболевание поражает женщин репродуктивного возраста и никогда не возникает у девочек до наступления первой менструации. Чаще выявляется у пациенток в возрасте 33-40 лет.
В последние годы намечается тенденция к «омоложению» патологии и обнаружению субмукозных узлов у больных 20-25 лет. После наступления климакса подслизистые миомы обычно не развиваются, а уже существующие узлы регрессируют.
Существует тесная взаимозависимость между заболеванием и проблемой бесплодия – у каждой пятой женщины, которая не может забеременеть, наличие миоматозных узлов является единственной патологией репродуктивной системы.
Субмукозная миома матки
Наиболее вероятными причинами возникновения подслизистых узлов являются гормональный дисбаланс и изменение чувствительности гладкомышечных клеток миометрия к действию женских половых гормонов. К развитию субмукозной лейомиомы могут привести:
- Наследственная предрасположенность. Пролиферацию клеток миометрия провоцирует генетически обусловленное изменение их чувствительности к эстрогену и прогестерону.
- Гипоталамо-гипофизарные нарушения. Гормональный дисбаланс возникает при изменении уровня фолликулостимулирующего (ФСГ) и лютеинизирующего (ЛГ) гормонов. Расстройство может наблюдаться при сосудистых и травматических повреждениях головного мозга, значительных психоэмоциональных нагрузках.
- Изменение эндокринной функции яичников. Уровень секреции эстрогена, прогестерона и нормальное соотношение между этими гормонами нарушается при воспалительных заболеваниях (оофорите, сальпингите, аднексите), травме, опухолях.
- Травматическое повреждение миометрия. Чувствительность гладкомышечных клеток изменяется из-за частых абортов, инвазивных лечебных и диагностических процедур.
- Действие экстрагенитальных факторов. Нарушение выработки женских половых гормонов наблюдается при сахарном диабете, поражении щитовидной железы, некоторых других эндокринных заболеваниях. Уровень эстрогена в крови может повышаться на фоне ожирения, поскольку клетки жировой ткани способны продуцировать этот гормон.
- Неконтролируемый прием гормональных контрацептивов. При длительном использовании контрацептивных препаратов может нарушаться секреция половых гормонов, регулирующих овуляторный цикл.
- Застой в малом тазу. По мнению ряда авторов, причинами гормонального дисбаланса является венозный застой из-за отсутствия регулярной сексуальной разрядки и сидячего образа жизни.
Стоит отметить, что далеко не во всех указанных ситуациях у женщин возникает субмукозная миома. Поэтому поиск пусковых факторов развития заболевания еще продолжается.
Сначала под влиянием провоцирующих факторов вблизи микрососудов в мышечном слое матки формируется активная зона, в клетках которой ускоряются обменные процессы, повышается тканевая проницаемость. В последующем гладкомышечные клетки этой зоны начинают скапливаться в микроскопически и макроскопически определяемые узлы.
Со временем чувствительность пролиферирующей ткани к действию гормонов уменьшается, запускаются собственные аутокринопаракринные механизмы роста. Питание субмукозных миом обеспечивают сосуды, утратившие свою адвентициальную оболочку.
Растущий подслизистый узел увеличивает площадь отторжения эндометрия и уменьшает способность миометрия к сокращению, что провоцирует более обильные, длительные и болезненные менструальные кровотечения.
Подслизистые миомы отличаются количеством узлов, локализацией, размерами и строением. Для классификации заболевания используются следующие критерии:
- Количество узлов. Различают одиночные и множественные субмукозные миомы.
- Размеры. Подслизистые опухоли размером до 20 мм (до 4-5 недель беременности) считаются маленькими, от 20 до 60 мм (от 4-5 до 10-11 недель) – средними, больше 60 мм (12 недель и более) – большими.
- Место расположения. В большинстве случаев новообразования локализуются в теле матки, в 5% – в области шейки.
- Морфология. В зависимости от типа клеток и активности их пролиферации выделяют простые подслизистые миомы, пролиферирующие узлы и предсаркомы.
Симптоматика зависит от давности возникновения, размеров и интенсивности роста узла. На начальных этапах симптомы обычно отсутствуют, новообразование становится случайной находкой при гинекологическом осмотре или УЗИ.
Первым наиболее характерным признаком роста субмукозного узла является меноррагия — обильное менструальное кровотечение со сгустками крови, длительность которого превышает продолжительность обычной менструации. Кровянистые выделения также могут наблюдаться в межменструальный период.
Из-за частных значительных кровопотерь развивается анемия с общим недомоганием, бледностью кожи, головокружениями, головными болями, снижением работоспособности.
Боли при субмукозном расположении узла, по данным специалистов в сфере гинекологии, наблюдаются у 20-50% пациенток.
Они обычно возникают во время менструации, носят схваткообразный характер, локализуются в нижней части живота и могут отдавать в поясницу. В отличие от субсерозной миомы, подслизистая опухоль обычно не влияет на расположенные рядом органы.
В 10-40% случаев отмечается нарушение репродуктивной функции – невозможность забеременеть или самопроизвольное прерывание беременности.
Субмукозная миома может осложняться массивными маточными кровотечениями, развитием выраженной анемии. При значительной деформации полости матки возрастает риск бесплодия, выкидышей, патологической беременности и родов. В 7-16% случаев узел подвергается сухому или влажному некрозу.
При наличии восходящей инфекции подслизистая миома может нагноиться или абсцедировать, при этом у пациентки повышается температура, возникает озноб, боли внизу живота, изменяется общее состояние.
Наиболее грозным осложнением является «рождение» подслизистого узла, которое сопровождается «кинжальными» схваткообразными болями внизу живота, кровотечением, риском инфицирования. Злокачественное перерождение опухоли отмечается редко (в 1,5-3% случаев заболевания).
Поскольку клиническая симптоматика при субмукозной миоме неспецифична и выражена не у всех пациенток, важную роль в диагностике играют физикальные и инструментальные исследования. В план обследования обычно включают:
- Осмотр гинеколога. При бимануальной пальпации выявляется увеличенная матка.
- Трансвагинальное УЗИ, гидросонографию, допплерографию. Методики позволяют определить размеры, тип и структуру узлов, выявить патологию эндометрия, оценить толщину гладкомышечного слоя и интенсивность кровотока.
- Гистероскопию. В матке обнаруживают овальное или округлое образование с гладкой бледно-розовой поверхностью либо множественные узлы на ножках, свисающие в виде «гроздьев» в ее полость.
- Ангиографию органов малого таза. Визуализация кровеносной системы матки дает возможность подтвердить отсутствие неоваскуляризации своевременно дифференцировать доброкачественный узел от злокачественной неоплазии.
- Рентгенотелевизионную гистеросальпингографию. Выявляет изменение формы полости матки с участками просветления или дефектами наполнения. В настоящее время применяется редко.
- МРТ и КТ матки. Методы применяются для точной оценки топографии миоматозных узлов.
Поскольку для субмукозной миомы характерно развитие анемии, в общем анализе крови часто обнаруживается эритропения и снижение уровня гемоглобина. Заболевание необходимо дифференцировать от беременности, полипов, саркомы, внутреннего эндометриоза тела матки. При необходимости к обследованию привлекают онкогинеколога, эндокринолога.
При выборе врачебной тактики учитывают возраст женщины, ее планы по сохранению репродуктивной функции, размеры, расположение и интенсивность роста узлов, выраженность клинической картины и наличие осложнений.
Пациенткам с новообразованиями стабильных размеров при отсутствии меноррагий, болевого синдрома, сохраненной репродуктивной функции рекомендовано динамическое наблюдение с ежегодным осмотром гинеколога.
В остальных случаях выбирают один из способов консервативного, комбинированного или хирургического лечения.
Медикаментозная терапия показана при опухолях размерами до 3 см, умеренных меноррагиях, медленном росте новообразований.
Больным рекомендованы препараты, которые угнетают секрецию женских половых гормонов, устраняя одну из основных причин образования опухоли — гормональную стимуляцию роста. Такую терапию обычно дополняют симптоматическими средствами.
Особенно эффективно консервативное лечение в пременопаузе, которая сменяется естественной менопаузой. Как правило, пациенткам назначают:
- Препараты, угнетающие секрецию гонадотропинов. При использовании антигонадотропинов и агонистов гонадотропных рилизинг-гормонов (А-ГнРТ) размеры узлов стабилизируются или даже уменьшаются, а кровопотеря при менструациях снижается.
- Оральные или внутриматочные гормональные контрацептивы. Показаны женщинам детородного возраста для стабилизации эффекта, достигнутого при угнетении секреции гонадотропинов.
- Гемостатики и препараты, сокращающие матку. Применяются для уменьшения кровопотери при меноррагиях.
- Общеукрепляющие средства. Для улучшения общего самочувствия назначаются витаминно-минеральные комплексы и препараты железа.
Комбинированное лечение – оптимальный вариант для пациенток, которые хотят сохранить репродуктивную функцию при наличии единичного узла или множественных образований размером от 50 мм с клинической симптоматикой и тенденцией к медленному росту.
При этом методе назначение А-ГнРТ предваряет и завершает консервативную миомэктомию.
Использование гормональных препаратов накануне вмешательства позволяет уменьшить размеры доброкачественных подслизистых узлов, снизить кровопотерю, сократить продолжительность операции и послеоперационного восстановления.
Хирургическое лечение рекомендовано, если узел достигает больших размеров (от 12 недель беременности), интенсивно растет (увеличение на 4-5 и более недель за год, особенно во время климакса и менопаузы), сопровождается нарастающей анемией, болями и развитием осложнений (в том числе бесплодия). В зависимости от течения заболевания и репродуктивных планов женщины могут быть выбраны следующие виды вмешательств:
- Органосохраняющие операции. Миоматозные узлы удаляют методом гистерорезектоскопии (трансцервикальной миомэктомии) с использованием механических, лазеро- или электрохирургических инструментов либо разрушают при помощи высокочастотного фокусированного ультразвукового воздействия (ФУЗ-абляции) или криомиолиза. Эмболизация маточных артерий позволяет ограничить питание опухоли и привести к ее рассасыванию.
- Радикальные вмешательства. При неблагоприятном течении заболевания женщине рекомендуют трансвагинальную, лапароскопическую, лапаротомическую дефундацию матки, субтотальную (надвлагалищную) или тотальную гистерэктомию.
При своевременном выявлении и адекватном лечении прогноз субмукозной миомы благоприятный. В период менопаузы опухоль, как правило, регрессирует. Эффективность эмболизации маточных артерий составляет до 50%. Проведение органосохраняющих вмешательств позволяет восстановить репродуктивную функцию у женщин детородного возраста.
Послеоперационный период в зависимости от объема операции и вида доступа длится от 7 до 24 дней. Срок диспансерного наблюдения после гистерэктомии составляет 5 лет, После миомэктомии из-за возможности развития рецидива женщины наблюдаются пожизненно.
Основными методами профилактики заболевания являются рациональное назначение гормональных контрацептивов, ограничение инвазивных вмешательств, лечение заболеваний, при которых наблюдается гиперэстрогенемия.
Лейомиома матки: что такое интрамуральная, субсерозная и субмукозная (подслизистая) лейомиома, причины, симптомы и лечение
Лейомиома (миома, фибромиома) матки является гормонально-зависимым, доброкачественным, опухолевидным образованием матки, развитие которой начинается в гладкомышечной ткани. Лейомиома матки может быть единичной либо множественной, локализованной в разных отделах органа.
Чаще всего новообразование развивается в теле матки, в редких случаях – в шейке органа. Размеры опухоли варьируются от нескольких миллиметров до килограмма.
При лейомиоме небольшого размера клинические проявления, как правило, отсутствуют, вследствие чего нередко заболевание обнаруживается случайно, в процессе гинекологического осмотра.
Отличия лейомиомы матки и миомы
Многие женщины интересуются, чем отличаются миома, фиброма, фибромиома и лейомиома матки. История болезни пациенток зачастую содержит как тот, так и другой диагноз. По сути, миома матки является общим названием фибромы, фибромиомы и лейомиомы.
В свою очередь, некоторые различия между лейомиомой, фибромой и фибромиомой все же существуют и касаются они структуры новообразований.
В лейомиоме присутствуют преимущественно клетки гладкой мускулатуры, тогда как фибромиома и фиброма состоят из клеток фиброзной ткани.
Разновидности
В соответствии с направлением роста миоматозного узла, структурой и количеством новообразований в матке выделяют следующие виды лейомиомы:
- субсерозную;
- субмукозную;
- интрамуральную (интерстициальную);
- неуточненную;
- клеточную;
- множественную.
Интрамуральная лейомиома матки
Интрамуральная лейомиома матки характеризуется локализацией опухолевого узла в толще мышечных стенок матки. Лечение данной формы лейомиомы предполагает, как динамическое наблюдение, так и оперативное вмешательство, вплоть до радикального удаления матки, что зависит от размера узла и интенсивности его роста.
Субсерозная лейомиома матки
Для субсерозной лейомиомы матки характерна подбрюшинная локализация, под серозной оболочкой матки. Миоматозный узел имеет широкое основание либо длинную ножку.
Субмукозная лейомиома матки
Подслизистая (субмукозная) лейомиома локализуется чаще всего в теле матки, иногда – в её шейке, её рост направлен в полость органа.
Лейомиома матки неуточненная
Лейомиома матки неуточненной формы по своей сути представляет собой скрытую форму опухолевого образования, которая не поддается диагностическому подтверждению, что связано с небольшими размерами миоматозного узла либо его замедленным ростом.
Клеточная лейомиома матки
Внешне клеточная (высококлеточная) лейомиома выглядит так же, как и обычная лейомиома матки, однако она более «мясистая», мягкая.
В разрезе клеточная лейомиома матки имеет рыжевато-коричневый цвет, визуализируются очаги геморрагий и некрозов.
Согласно результатам гистологического исследования, клеточная лейомиома является опухолью с чрезвычайно развитой клеточной структурой, относительно униформными ядрами и отсутствием ядерной атипии.
Множественная лейомиома матки
Множественная лейомиома диагностируется при наличии нескольких опухолей, которые могут иметь различный объем, состав ткани и локализацию в матке.
Причины возникновения
Однозначного ответа о причинах развития лейомиомы матки на сегодняшний день не существует.
Специалисты сходятся во мнении, что данное заболевание чаще развивается у женщин с нарушенной функцией яичников, которая сопровождается излишней продукцией эстрогенов.
Однако в противовес этой теории приводятся случаи развития лейомиомы матки у больных, гормональный фон которых находится в пределах нормы.
Кроме того, возникновение лейомиомы матки может провоцироваться и другими негативными факторами:
- хирургическим прерыванием беременности;
- осложненной беременностью и родами;
- эндометриозом (аденомиозом) матки;
- воспалительными заболеваниями фаллопиевых труб и яичников;
- отсутствием беременностей и родов у женщин старше 30 лет;
- ожирением;
- наследственной предрасположенностью;
- иммунными и эндокринными нарушениями;
- длительной инсоляцией.
Симптомы
У женщин с лейомиомой матки небольшого размера клинические проявления могут длительное время отсутствовать, поэтому нередко она случайно диагностируется при гинекологическом осмотре. Озлокачествление лейомиомы происходит в крайне редких случаях.
По мере роста миоматозного узла появляются симптомы, к наиболее частым из которых можно отнести следующие:
- усиливаются и удлиняются менструальные кровотечения (развивается меноррагия);
- в менструальных выделениях обнаруживаются сгустки крови;
- возникают ациклические маточные кровотечения (развивается метроррагия);
- вследствие метроррагии развивается железодефицитная анемия.
Для лейомиомы матки характерен болевой синдром, который зависит от расположения и размера миоматозного узла. Чаще всего болевые ощущения появляются в области низа живота либо поясницы. Характер болей при медленном росте лейомиомы может быть постоянным, ноющим.
Для субмукозной лейомиомы характерны внезапные схваткообразные боли. Степень выраженности болевого синдрома повышается по мере увеличения лейомиомы матки в размерах, на начальных стадиях он практически отсутствует.
Интенсивное развитие лейомиомы может привести к тому, что опухоль начинает сдавливать близлежащие органы, в результате чего нарушаются их функции: у женщины часто возникают запоры, затрудняется процесс мочеиспускания.
При лейомиоме больших размеров может развиваться синдром сдавления нижней полой вены, вследствие чего появляется одышка (чаще в горизонтальном положении), учащается сердцебиение.
Диагностика
Лейомиома матки может быть диагностирована уже в ходе проведения первичного гинекологического осмотра.
С помощью двуручного влагалищного исследования врач пальпирует плотную, увеличенную в размере матку, имеющую бугристую, узловатую поверхность.
Для более достоверного определения размеров лейомиомы матки, её локализации и классификации назначается проведение ультразвукового исследования органов малого таза.
Одним из наиболее информативных диагностических методов является гистероскопия, в процессе которой специалист обследует полость и стенки матки, используя оптический аппарат – гистероскоп. Гистероскопию проводят как с диагностическими, так и с лечебными целями.
Дополнительно может быть назначено проведение гистеросальпингоскопии (ультразвукового исследования матки и фаллопиевых труб) и диагностических исследований на половые инфекции.
Лечение
Тактика лечения лейомиомы матки избирается врачом в соответствии с размерами миоматозных узлов, степенью выраженности её клинических симптомов и возрастом больной. Для лечения могут использоваться как консервативные, так и хирургические методы.
Всем больным с лейомиомой матки показано динамическое наблюдение врача-гинеколога, посещать которого необходимо не реже одного раза в три месяца.
Бессимптомная лейомиома матки небольшого размера подлежит консервативной терапии гормональными препаратами – производными прогестерона, способствующими нормализации функции яичников и препятствующими росту новообразования.
Кроме того, для подавления секреции гонадотропинов и создания псевдоменопаузы назначается проведение инъекций – агонистов гонадолиберина, оказывающих пролонгированный эффект. Необходимо учитывать, что длительное применение данных препаратов может привести к развитию остеопороза.
Консервативное лечение позволяет сдержать дальнейший рост миоматозных узлов, однако не способно полностью устранить заболевание.
Радикально избавиться от лейомиомы матки можно с помощью хирургического лечения, но для его проведения необходимы определенные показания:
- большие размеры миоматозного узла;
- быстрый темп увеличения размеров лейомиомы матки;
- выраженный болевой синдром;
- сопутствующие заболевания: опухоли яичников либо эндометриоз;
- перекрут ножки узла и его некроз;
- нарушенная функция смежных органов (прямой кишки, мочевого пузыря);
- бесплодие;
- субмукозная лейомиома матки (лечение хирургическим способом назначается при отсутствии эффективности консервативной терапии);
- подозрение на озлокачествление лейомиомы матки.
Характер хирургического вмешательства и его объем определяется с учетом возраста больной, состояния репродуктивного и общего здоровья, степени предполагаемых рисков.
Полученные объективные данные позволяют врачу сделать правильный выбор вида оперативного вмешательства:
- консервативное – матка сохраняется;
- радикальное – матка полностью удаляется.
Консервативное хирургическое лечение предпочтительно для женщин, планирующих беременность, так как данный метод не нарушает их репродуктивную функцию.
Кроме того, органосохраняющим методом является миомэктомия, в ходе которой миоматозные узлы вылущиваются из матки.
Наименее травматичный способ проведения миомэктомии – гистероскопия, предполагающая иссечение миоматозного узла с помощью лазера. Манипуляция требует применения местной анестезии и визуального контроля врача.
В ходе проведения радикальных хирургических вмешательств матка с миоматозными узлами удаляются полностью, в результате чего женщина утрачивает свою репродуктивную функцию. К подобным методам относят гистерэктомию, надвлагалищную ампутацию, пангистерэктомию.
Применение лапароскопической методики консервативной миомэктомии и надвлагалищной ампутации матки обеспечивает значительное уменьшение операционной травматизации тканей, выраженности спаечного процесса в будущем и существенно сокращает реабилитационный период.
Лечение спиралью Мирена
Внутриматочная спираль Мирена при лейомиоме матки представляет собой гормональное ВМС последнего поколения и используется в целях контрацепции и лечения. Благодаря основному действующему веществу – левоноргестрелу, обеспечивается истончение эндометрия, уменьшается кровоснабжение новообразования, в результате чего исчезают многие симптомы лейомиомы матки.
Применение Мирены при лейомиоме матки позволяет достичь следующих результатов:
- прекращение межменструальных кровотечений;
- уменьшение объема менструальных выделений;
- устранение характерных для лейомиомы болезненных ощущений внизу живота;
- снижение давления на близлежащие органы (при субсерозной лейомиоме);
- улучшение общего самочувствия.
Однако основным достоинством спирали Мирена является то, что ее применение способствует уменьшению самого миоматозного узла. Благодаря нормализации гормонального баланса опухоль утрачивает стимул к развитию. Кроме того, Мирена позволяет предотвратить развитие эндометриоза, гиперпластических процессов эндометрия, часто сопутствующих лейомиоме.
Отзывы, прогноз и профилактика
По отзывам врачей, при условии своевременного обнаружения и правильно проведенного лечения лейомиома имеет благоприятный прогноз. Органосохраняющие операции, которые проводятся молодым женщинам, позволяют сохранить их репродуктивную функцию. Радикальная операция может потребоваться лишь при быстром росте миомы и некоторых других факторах, когда удаление матки становится неизбежным.
Для того чтобы предупредить развитие данной патологии, каждой женщине крайне необходимо регулярно посещать врача-гинеколога и выполнять ультразвуковую диагностику, что позволит своевременно выявить новообразование в матке.
Провести комплексное обследование на современном высокотехнологичном оборудовании предлагает Юсуповская больница. Благодаря современному оснащению больницы, опыту и высокому профессионализму наших специалистов гарантируется получение максимально точных результатов в короткие сроки.
Лейомиома матки – симптомы и лечение
Содержание статьи
Лейомиома тела матки иначе называемая фибромиомой или миомой, является доброкачественной опухолью, которая возникает в миометрии – мышечном слое матки.
Распространенность этой патологии достаточно велика – так процент лейомиом, среди всех заболеваний репродуктивных органов у женщин, колеблется от 17 до 25%.
Наиболее часто встречается лейомиома у женщин в позднем репродуктивном возрасте 35-45лет.
Лейомиома представляет собой хаотично переплетенный узел мышечных волокон миометрия. Чаще всего узлы имеют круглую форму, диаметр их может колебаться от нескольких миллиметров, до десятков сантиметров – самый большой зафиксированный размер лейомиомы — 63 кг.
Как будет развиваться патология, сегодня, медицина предсказать не может. В некоторых случаях лейомиома растет стремительно и требует немедленного врачебного вмешательства, в других случаях миома растет очень медленно, не доставляя пациентке ни каких неудобств.
Во врачебной практике принято измерять размер лейомиомы в неделях беременности. Часто встречается лейомиома с гиалинозом или частичным склерозом, иногда клетки лейомиомы почти полностью бывают замещены галинозными или склеротическими участками.
Узлы лейомиомы матки образуются при делении единичной мышечной клетки – одна клетка, один узел. Происходит это из-за неправильного деления клеток миометрия. Структура узлов лейомиомы является моноклональной – т.е. они образуются в результате деятельности одной единственной клетки. Леймиома матки является гормонозависимым образованием, так исследование показали:
- В узлах лейомиомы были обнаружены рецепторы активные по отношению к половым гормонам.
- Лемиома активна в период, когда высок уровень эстрогенов – в репродуктивный период.
- После наступление менопаузы, лейомиома начинает регрессировать, так как уровень эстрогенов становится минимальным.
- При применении заместительной гормональной терапии во время менопаузы может привести к росту леймиомы.
Кроме того учеными было обнаружено:
- Клетками лейомиомы эстрадиол преобразуется в эстрон.
- Плотность рецептов в клетках лейомиомы выше, чем у нормального миометрия.
- Клетки лейомиомы содержат цитохром p450 ароматазы в большом количестве, а именно он отвечает за преобразование андрогенов в эстрогены.
Классификация лейомиомы
Леймиома может быть как множественной, так и единичной – в зависимости от количества узлов. Чаще всего встречается множественная лейомиома.
Согласно месту расположения узлов лейомиома делится на:
- Субсерозная лейомиома — возникает на внешних стенках матки и растет в брюшную полость. Субсерозная лейомиома не влияет на менструальный цикл и редко проявляется серьезными нарушениями. Однако она может ухудшить качество жизни т.к. будет оказывать давление на окружающие органы и ткани.
- Интрамуральная леймиома — является наиболее распространенной формой лейомиомы. Узлы образуются во внутреннем мышечном слое матки, что в свою очередь приводит к значительному ее увеличению. Проявляется такая леймиома значительными нарушениями менструального цикла, сопровождается болями и давлением в области таза.
- Субмукозная лейомиома – образуется в подслизистом слое миометрия. Подслизистая лейомиома проявляется характерными для этой патологии признаками – нарушением цикла, болями и пр.
- Интерстициальная лейомиома – при этом виде лейомиомы узлы образуются глубоко в мышечных слоях маточных стенок. Отличительным признаком является значительное равномерное увеличение размера матки. Проявляется патология обильными кровотечениями, интенсивными болями и давлением на соседние органы – мочевой пузырь, кишечник и пр.
- Лейомиома шейки матки – разрастание миоматозных узлов происходит в мышцах шейки матки. Этот вид лейомиомы встречается достаточно редко – только 5%, от общего числа лейомиом.
В разных источниках указываются разные размеры лейомиомы – в сантиметрах и неделях. Согласно размерам, лейомиомы принято делить:
- Маленькие лейомиомы или, иначе говоря, клинически незначимые. В эту категорию попадают образования размером 15-20 мм. При осмотре такие узлы трудно обнаружить и они обычно не дают никаких симптомов, однако при УЗИ-осмотре их можно увидеть.
- Множественные малые лейомиомы тела матки – к ним относятся множественные миоматозные узлы, размер которых не превышает 20 мм. Множественные лейомиомы могут проявляться в наличием симптомов, таких как бесплодие, боли и кровотечения.
- Средние лейомиомы тела матки. К этой категории относятся единичные образования с размером не более 40мм.
- Множественная лейомиома с наличием доминантного узла. К этой категории относятся патологии, при которых в теле матки обнаружены множественные узлы, при этом самый большой – доминантный не превышает 60мм.
- Лейомиома большого размера. К большим лейомиомам относятся миоматозные узлы превышающие 60мм. В неделях беременности это соответствует 10-15 недель.
- Сложная лейомиома. Сюда относятся состояние, когда в полости матки обнаруживаются множественные миоматозные узлы различной локализации и больших размеров. При этом рост миоматозных узлов идет стремительный – до 5 недель в год.
Существует и классификация, которая включает не только размер узлов, но и их локализацию и количество:
- Лейомиома I типа – подразумевает наличие одного или несколько маленьких субсерозных или интрамуральных узлов размером не более 30мм и отсутствие узлов субмукозных .
- II типа – подразумевает наличие в теле матки множественные или единичный узел субсерозной или интрамуральной локализации. Размер узлов находится в пределе 30-60 мм. Отсутствие узлов субмукозной локализации.
- III типа – характеризуется наличием в теле матки множества или единичного узлы субсерозной или интрамуральной локализации размером более 60мм. Отсутствие узлов субмукозной локализации.
- Тип IV – помимо наличия субсерозных или интрамуральной узлов наличие и субмукозного узла.
Лейомиома причины возникновения
В во время лютеиновой фазы цикла матка активно настраивается на быстрый старт, в случае оплодотворения яйцеклетки и начинает активно увеличиваться в размере. Если нет беременности, активность миометрия начинает, затормаживается, и наступает менструация.
После наступление менструации происходит сужение сосудов миометрия – констрикция, направленная на остановку кровотечения. Такое сужение в свою очередь вызывает гипоксическое состояние и ишемию миометрия.
Ишемия иногда затрагивает и гладкомышечные клетки, находящиеся в процессе деления, что в свою очередь часто приводит к развитию дефектных клеток, из которых в последствие может вырасти лейомиома.
В процессе часто повторяющихся менструаций в клетках миометрия могут возникать многократно повторяющиеся мутации. В этом случае, лейомиому матки можно рассматривать как реакция на повреждение — аналогично реакции организма на келоидный рубец или атеросклеротическую бляшку.
Кроме того травмирующим фактором может стать не только реакция на менструацию в виде ишемии, но и воспалительные процессы.
Важно подчеркнуть, что повреждающим агентом может быть не только ишемия, развивающаяся во время менструации, но и другие факторы, к которым в частности относятся аденомиоз, воспалительные процессы в матке и травмирующие медицинские манипуляции – выскабливания, кесарево сечение, аборты.
Кроме гормональной зависимости лейомиомы и травматического фактора большое значение играет и наследственность. Так исследование проведенное в 1994 году, при котором было изучено 500 лейомомиом — выявили, что 40% из них имеют генную мутацию, однако ученые предполагают, что и среди оставшихся 60% также есть генные мутации, однако обнаружить их пока не удалось.
Диагностика лейомиомы
Диагноз лейомиома может быть поставлен при осмотре гинеколога – наличие симптомов указывающих на наличие патологии и исследования зеркалами и двуручной пальпацией позволяет в большинстве случаев поставить правильный диагноз. При не явно выраженных признаках лейомиома может быть диагностирована при УЗИ-исследовании.
Наиболее точные данные о локализации, размере и особенностях миоматозного узла можно получить с помощью трансвагинального датчика. Помимо этого при осмотре на УЗИ зачастую можно определить, часты спутник лейомиомы – эндометриоз.
Все полученные результаты соотносятся с определенными нормами – размером матки, толщиной ее стенок, и прочими данными, на основе которых и ставится точный диагноз. В некоторых случаях оправдано проведение гигроскопии. Благодаря такому исследованию можно обнаружить и осмотреть интрамуральный узел и оценить его состояние.
Кроме того при гигроскопии можно выявить осложнения лейомиомы – некроз ткани узла. Результативными являются и более современные методы диагностики, такие как КТ или МРТ. В ряде случаев проводится и лапароскопическое обследование, что позволяет исключить наличие опухолей яичников, чья симптоматика схожа с лейомиомой при мышечном расположение узлов.
В итоге при разных формах и локализации миоматозных узлов могут потребоваться различные диагностические инструменты. Так, если интрамуральные миоматозные узлы имеют ярко выраженную клинику их достаточно легко обнаружить во время осмотра гинеколога с помощью пальпации, тогда как гипоэхогенные узлы хорошо видны при УЗИ-осмотре.
Лейомиома симптомы
Симптоматика лейомиомы во многом обусловлена размерами, локализацией узлов, их активным ростом и осложнениями, сопровождающими лейомиому.
Так, при интрамуральном расположении узлов леймиомы одним из ярких проявления является маточное кровотечение, болезненные и обильные менструации со сгустками. Межменструальные кровотечения могут спровоцировать слабость, головокружение, быструю утомляемость и анемию.
Такое осложнение, как некроз миоматозного узла, может сопровождаться болями в матке, кровянистыми выделениями, повышением температуры и лихорадкой.
Как лечить лейомиому
Тактику лечения определяет специалист в зависимости от размеров миоматозных узлов, места их локализации, осложнений и возраста пациентки.
При малых и средних миоматозных узлах вполне оправдано гормональное лечение. В этом случае назначаются препараты подавляющие овуляцию в яичниках – то есть оральные контрацептивы. В большинстве случаев они позволяют сохранить небольшие лейомиомные узлы в стабильном состоянии и не позволяют им расти.
Однако эта тактика не всегда дает 100% результат. Так при наличие воспалительного процесса в органах таза миоматозные узлы могут начать свой рост даже на фоне приема контрацептивов. Однако после противовоспалительной терапии их размер возвращается к исходному.
Прием оральных контрацептивов оправдан только при незначительных узлах размером не более 20мм.
Для лечения лейомиатозных узлов размером 25-40мм используется агонисты ГнРГ, они способны уменьшить размер узлов до клинически незначимых размеров. После прохождения курса пациенткам предлагается перейти на оральную контрацепцию или установить гормональную спираль «Мирена», которая ставится сроком на 5 лет.
Лечение крупных и множественных узлов требует внимательного изучения и особого похода. Лейомиома матки, при которой требуется операция, бывает очень редко. А тем более удаление органа.
Даже если женщина не планирует рождения ребенка, удаление матки не оправдано, так как этот орган выполняет и другие функции в организме. Однако существуют патологии, при которых без гистерэктомии не обойтись.
Это, например гигантские миоматозные узлы осложненные аденомиозом в тяжелой степени или подозрение на онкологию.
Миомэктомия – удаление миоматозных узлов. Показана при больших и огромных лейомиомах тела матки, а также при невозможности избавится от миомы иными методами.
Мимоэктомия является «ручным» удалением узлов, то есть выполняет операцию хирург своими руками. Во многих случаях такая операция предпочтительней, чем лапароскопическая и иные современные методы т.к.
вручную хирург может нащупать еще не «родившиеся» узлы которые будут скрыты для оборудования.
Наиболее оптимальным вариантом лечения средних и крупных миоматозных образований является ЭМА – эмболизация маточных артерий, особенно актуально для женщин в предменопаузный период.
Несмотря на то, что при больших лейомиомах размер их может уменьшиться, не более чем на 50%, иногда и такой результат является большим успехом и вполне удовлетворяет пациентку.
Достаточно эффективна ЭМА и при лейомиоме шейки матки.
К иным методам лечения крупных и огромных лейомиомных узлов относятся:
- Лазерная вапоризация – недостаток этого метода в том, что процедура по удалению всего одного крупного узла длиться два часа, во время которых пациентка должна неподвижно лежать. Локализация узла также имеет значение, есть множество противопоказаний для ее проведения.
- Фокусированный высокочастотный ультразвук – также удаляет только один или два узла расположенных на поверхности. В итоге получается дорого и малоэффективно.
- Криомиолиз – все, что сказано выше касается и этого метода.
Лейомиома лечение народными средствами
Вылечить лейомиому народными средствами невозможно. Эта патология является гормонозависимой и противовоспалительные и укрепляющие отвары не могут ей повредить. Единственное чем может помочь фитотерапия, это уменьшить и облегчить симптомы заболевания.
Попытка самостоятельно лечить лейомиому может привести ее к потере драгоценного времени.
Упустив период, когда миоматозный узел еще небольших размеров и может быть стабилизирован консервативным лечением, женщины могут подвергнуть себя более серьезному оперативному вмешательству, вплоть до удаления органа.
Список литературы:
- Савицкий Г. А., Иванова Р. Д., Свечникова Ф. А. Роль локальной гипергормонемии в патогенезе темпа прироста массы опухолевых узлов при миоме матки //Акушерство и гинекология. – 1983. – Т. 4. – С. 13-16.
- Сидорова И.С. Миома матки (современные аспекты этиологии, патогенеза, классификации и профилактики). В кн.: Миома матки. Под ред. И.С. Сидоровой. М: МИА 2003; 5—66.
- Мериакри А.В. Эпидемиология и патогенез миомы матки. Сиб мед журн 1998; 2: 8—13.
- Бобров Б.Ю. Эмболизация маточных артерий в лечении миомы матки. Современное состояние вопроса // Журнал акушерства и женских болезней. 2010. №2. С. 100-125
- Б. Ю. Бобров, С. А. Капранов, В. Г. Бреусенко и др. Эмболизация маточных артерий: современный взгляд на проблему. «Диагностическая и интервенционная радиология» том 1 № 2 / 2007
Подслизистая миома матки
Лейомиома матки представляет собой одно из самых часто диагностируемых заболеваний, относящихся к области гинекологии. Доброкачественная патология матки встречаются у женщин разных возрастных групп, особенно репродуктивного возраста.
Лейомиома матки – это клеточное образование по типу опухоли, которое растёт в мышечном слое матки, называемым миометрием. Для новообразования характерен медленный рост, что составляет около пяти лет. Однако под воздействием неблагоприятных факторов, рост лейомиомы может стать стремительным.
Лейомиома матки по-другому называется миомой или фибромиомой в зависимости от её структуры. Для лейомиомы характерно преобладание соединительной ткани.
Такое новообразование как лейомиома матки может вызывать бесплодие, невынашивание беременности и различные осложнения внутриутробного развития плода и послеродового периода.
Лейомиому матки измеряют в неделях, соответствующих беременности.
Разновидности лейомиомы матки
Для патологии характерно многообразие клинических форм и разновидностей.
В зависимости от расположения и роста образования, выделяют лейомиому.
- Интрамуральную. Этот вид также называется межмышечным или интерстициальным. Такое новообразование диагностируется в толще миометрия.
- Субмукозная. Это подслизистая миома, которая располагается под эндометрием или слизистой оболочкой. Подслизистая опухоль обнаруживается примерно в 30% случаев и нередко сопровождается выраженной симптоматикой.
- Субсерозная. Подбрюшинный вид локализуется под серозной оболочкой. Такая лейомиома имеет несколько форм. Так, называемый нулевой тип характеризует образование под серозной оболочкой, которое может быть как на ножке, так и на широком основании. Первый тип означает, что большая часть находится под серозной оболочкой, а малая часть в миометрии. При втором типе узел локализуется интерстициально.
- Забрюшинная. Опухоль растёт из шеечной части или нижнего отдела маточного тела.
- Интралигаментарная. Это межсвязочный вид, который характеризует образование лейомиомы между листками связки мышечного органа.
Подслизистая лейомиома называется также истинной, что означает соотношение 1:2 функционирующей ткани и клеточного строения. Подслизистый узел растёт достаточно быстро. Это происходит благодаря высокой активности процессов обмена подслизистого образования.
Новообразование может возникнуть:
- непосредственно в маточном теле;
- в шеечной части;
- в области перешейка.
Клеточная составляющая определяет следующие разновидности лейомиом.
- Простая. Образование характеризуется доброкачественностью и отсутствием клеточного деления.
- Пролиферирующая. Это доброкачественная опухоль с повышенным клеточным количеством и миотомической активностью.
- Предсаркома. Лейомиома представлена множественными узлами с клеточной атипией.
В зависимости от количества узлов, новообразования могут быть:
- единичными;
- множественными.
По своей структуре опухоль определяется как:
Узлы матки могут классифицироваться как:
Примерно в 30% случаев диагностируется подслизистая разновидность опухоли.
Механизм развития лейомиомы матки
Лейомиома матки является малоизученным заболеванием. В современной гинекологии выделены теории, которые объясняют этиологию болезни.
- Некоторые учёные приравнивают лейомиому, например, подслизистого вида к форме очаговой гиперплазии.
- Проведённые исследования позволяют предположить, что болезнь развивается вследствие гипоксии, которая оказывает влияние на клеточный состав.
- Лейомиома может появиться под воздействием половых стероидов, оказывающих влияние на клеточную мутацию.
- Развитие опухоли может происходить в результате клеточной мутации, которая возникает в период эмбрионального развития половых органов.
Большинство учёных склоняется к врождённому характеру развития опухоли, в частности, подслизистой разновидности.
Причины и факторы возникновения лейомиомы матки
Доподлинно не известно, что является причиной развития и прогрессирования патологического процесса. Считается, что клеточная мутация происходит под воздействием гормональных факторов.
- наследственная предрасположенность;
- раннее начало менструации;
- нереализованная репродуктивная функция;
- гиподинамия и сопутствующее ожирение;
- гипертония;
- длительное стрессовое состояние;
- частые хирургические вмешательства, которые травмируют ткани репродуктивных органов, тем самым вызывая клеточную мутацию.
Развитие и прогрессирование новообразования, особенно подслизистой лейомиомы, чаще всего обусловлено сочетанием разных факторов.
Симптоматика подслизистой лейомиомы матки
Клиническая картина заболевания зависит от разновидности и размера образования. Для подслизистого узла характерно:
- изменение продолжительности цикла в сторону его удлинения;
- обильный характер выделений во время критических дней;
- наличие сгустков в кровянистых выделениях при месячных;
- схваткообразные боли;
- бесплодие;
- самопроизвольное прерывание беременности.
Лейомиома матки характеризуется доброкачественностью течения. Однако при подслизистом варианте заболевания существует достаточно высокий риск клеточного перерождения в злокачественную опухоль.
Методы диагностики подслизистой лейомиомы
Выявление заболевания возможно при помощи следующих видов исследования.
- Метрография. Во время диагностики можно определить искривление маточного тела, а также подслизистые узлы с чёткими контурами. Метод позволяет диагностировать образования в маточной полости и её стенке.
- Ультразвуковое исследование. Это самый современный и достоверный способ диагностики подслизистых новообразований. Во время исследования они визуализируются как ровные образования округлой или овальной формы, обладающие эхогенностью среднего характера.
- Гидросонография. Этот вид представляет собой трансвагинальное ультразвуковое исследование с использованием контрастного вещества. Такой метод диагностики необходим для определения расположения подслизистого новообразования и его дифференциации с полипом.
- Внутриматочная эхография. Процедура выполняется при помощи датчиков для получения данных перед проведением хирургического лечения.
- Трёхмерная эхография. Этот метод даёт исчерпывающую информацию о разновидности и локализации узла.
- Допплерография. Исследование необходимо для диагностики кровообращения в клеточной структуре подслизистой опухоли.
- Гистероскопия. Это достаточно информативный метод диагностики, с помощью которого можно выявить подслизистые узлы небольшого размера, а также этиологию этих образований. Гистероскопия диагностирует округлую форму и ровные контуры светлых новообразований, которые, благодаря плотной структуре, могут деформировать маточное тело. Исследование также позволяет дифференцировать полипы, находящиеся в эндометрии.
Гистероскопия, которая носит диагностический характер, выявляет размер и разновидность подслизистого узла, который может иметь разную клеточную структуру и быть как на ножке, так и на широком основании. Гистероскопия важна для того, чтобы оценить состояние самого эндометрия и обнаружить патологии.
Лечение, применяемое при подслизистой лейомиоме
Для лечения подслизистой разновидности узла применяется хирургическое вмешательство. Выбор метода оперативного лечения зависит от многих факторов:
- возраста и репродуктивных планов пациентки;
- объёма, вида, локализации, симптомов новообразования;
- наличия сопутствующих патологий.
В современной гинекологии проводятся органосохраняющие тактики и радикальные операции. Хирургическое вмешательство выполняется лапаротомически или лапароскопически. При подслизистом варианте узлов достаточно часто применяются также гистероскопические техники, выбор которых зависит от следующих факторов:
- разновидности, расположения и объёма опухоли;
- оснащённости операционной специальным оборудованием;
- наличия квалифицированных кадров для проведения конкретных видов вмешательства.
Однако существуют определённые ситуации, когда миомэктомия при помощи гистероскопических тактик может быть противопоказана:
- противопоказания общего характера;
- увеличение длины полости маточного органа свыше десяти сантиметров;
- подозрение на клеточную мутацию онкологического характера;
- сопутствующий внутренний эндометриоз и множественные узлы, которые не относятся к подслизистым образованиям.
Механическую миомэктомию можно провести при подслизистой лейомиоме на ножке или на широком основании. Большое значение имеет локализация самих новообразований, так как операция предпочтительна при расположении опухоли на дне маточного органа.
Этот вид операции имеет ряд преимуществ:
- незначительную длительность;
- отсутствие дополнительного оборудования;
- низкий риск осложнений.
Электрохирургическая миомэктомия также может быть выполнена при подслизистой лейомиоме как на ножке, так и на широком основании, которые располагаются в угловой части маточного органа. Хирургическое вмешательство проводят в один или два операционных этапа.
При прогрессировании заболевания после менопаузы, а также при множественном характере узлов, которые невозможно удалить при помощи щадящей операций, применяют радикальное хирургическое вмешательство. Так, называемое радикальное лечение, которое называется гистерэктомией, означает ампутацию маточного тела.
Гистерэктомия может быть:
- Тотальной. В таком случае удаляется также и шеечная часть. По-другому эта разновидность операции называется экстирпацией.
- Субтотальной. Во время операции шейка матки сохраняется.
- Надвлагалищной. Вмешательство проводится при помощи доступа через влагалище.
В современной гинекологии стараются не использовать радикальные способы лечения лейомиомы матки, особенно у женщин репродуктивного возраста. Связано это не только с утратой детородной функции.
После удаления тела матки происходит серьёзная гормональная перестройка, которая может вызвать ряд нежелательных эффектов.
После такого удаления женщине придётся принимать лекарства, которые смогут минимизировать последствия радикального вмешательства.