Различные патологические процессы в области колена не всегда носят воспалительный характер или инфекционную природу. Нередко причиной неприятной симптоматики становится асептический некроз коленного сустава, возникающий вследствие разнообразных факторов и требующий обстоятельной терапии. Важно не затягивать с обращением за медицинской помощью и начинать лечение на самом раннем этапе.
Описание болезни
Коленный сустав имеет довольно сложное строение, являясь местом сочленения бедренной кости, надколенника, малой и большой берцовой костей. При передвижении создается значительная нагрузка на сустав, который принимает непосредственное участие в большинстве движений. Кроме того, колено — весьма уязвимое место, которое нередко подвергается различным травмам.
В данной области возникает немало разнообразных патологических процессов, один из которых — некроз коленей в асептической форме. Еще одно название этого заболевания — ишемический некроз, что раскрывает основную первопричину возникновения патологии — недостаточность кровообращения в колене.
Вследствие этого постепенно развиваются некротические (гангренозные) процессы, заключающиеся в омертвении тканей и клеток коленной области. У большинства больных некротизации подвергается небольшой участок внутреннего мыщелка бедренной кости (середина или наружная часть), чаще всего с медиальной стороны.
Чтобы понять всю серьезность некроза, следует изучить варианты возможного исхода:
- замещение некротизированных участков соединительной тканью;
- постепенное накопление солей кальция в области некроза;
- развитие процессов замещения области поражения костной тканью.
Важно! Наиболее тяжелый вариант исхода развивающегося некроза — мутиляция кости бедра, представляющая постепенное отторжение клеток и тканей, вызывающего самопроизвольное отделение небольших костных частей. Это напоминает гангрену, приводящую к ампутации.
Важно внимательно относиться к здоровью ног и обращаться к специалисту при появлении любых неприятных ощущений в колене. Необходимо ознакомиться с перечнем основных предрасполагающих факторов, способных привести к некрозу в тканях коленей, что в дальнейшем поможет ускорить процессы выздоровления и предотвратить рецидив болезни.
Причины возникновения
Привести к развитию асептического некроза может сразу несколько причин, но самая главная из них — недостаточное поступление питательных веществ к костной ткани коленной области. Со временем это приведет к нарушению целостности структуры и ее разрушению.
К другим первопричинам асептического некроза относят:
- нарушение процессов циркулирования крови и ее поступления в область колена;
- закупорка кровеносных сосудов;
- травмирование коленей;
- непрофессиональные медицинские действия;
- избыточные нагрузки на сустав;
- остеохондропатии, заболевания эндокринной природы.
Привести к некрозу способны передозировка кортикостероидами, повышенное сгущение крови, вредные привычки. Способствуют асептическому некрозу и гормональные препараты при длительном приеме, химиотерапия, лучевая терапия. Определенную роль в развитии некроза способны сыграть нервное перенапряжение и длительный стресс.
Каждая из перечисленных причин может сработать в качестве пускового механизма, приводящего к процессам нарушения кровоснабжения в колене. В конечном итоге это вызывает развитие ишемических процессов и последующую некротизацию. На данном этапе серьезное значение будет иметь своевременная диагностика некроза, нередко опирающаяся на основную симптоматику патологии.
Симптомы заболевания
Определенную часть проблем при развитии асептического некроза представляют схожесть его симптомов с другими болезнями суставов. Иногда это мешает поставить правильный диагноз на протяжении длительного времени, что нередко заканчивается плачевными результатами.
Важно иметь четкое представление об основных проявлениях некроза независимо от причин развития болезни и уметь правильно их выявлять, после этого незамедлительно обращаясь за медицинской помощью. Симптомы:
- Боль. Как правило возникает внезапно, захватывая область колена. Не исчезает в покое и усиливается при стоянии или нагрузке на ногу.
- Отек. Возникает в месте поражения и часто практически незаметен. Обычно не имеет склонности к распространению и проходит после отдыха.
- Ограничение подвижности. Бывает взаимосвязано с предыдущими клиническими признаками и проявляется невозможностью полностью согнуть или разогнуть в колене ногу.
- Хромота. Перемежающаяся, несколько напоминает утиную. Ее причина в смещении оси конечности, возникающей по мере прогрессирования патологических процессов при некрозе.
- Перечисленные симптомы не сразу наталкивают на мысль о развитии некроза, и только после полного обследования удается установить правильный диагноз.
- Весомая часть пациентов предпочитает обращаться за помощью достаточно поздно, поэтому диагноз бывает поставлен достаточно поздно, когда требуется достаточно серьезный подход к лечению некроза коленного сустава.
Нередко единственным вариантом выбора становится оперативное вмешательство. Не стоит тянуть до последнего и заниматься самолечением, лучше всего пойти в медицинское учреждение и пройти полный перечень необходимых исследований.
Протекание патологических процессов при некрозе
Длительное изучение асептического некроза позволило выявить несколько основных стадий развития болезни. Их установка помогает врачам назначать правильное лечение и хорошо ориентироваться в динамике заболевания.
Стадийность:
- Стадия первая. Значительных структурных изменений в костной ткани колена не происходит. Функция полностью сохранена. Периодически возникают кратковременные боли. Могут отмечаться «стартовые» боли, возникающие при попытке начать любое движение с участием коленей. На этой стадии рекомендуется беречь больное место и больше отдыхать, ограничивая подъем тяжестей.
- Стадия вторая. Характеризуется прогрессированием заболевания и проявляется трещинами на поверхности суставной головки. Сопровождается резким усилением болевого синдрома, который начинает беспокоить не только при ходьбе, но и в состоянии покоя. Нередко боль мешает даже спать ночью. На больную ногу бывает трудно ступать. Постепенно походка становится хромающей, а окружающие пораженный сустав мышцы атрофируются. Если описывать происходящие изменения в костной ткани, можно указать на постепенное отграничение участка некроза от окружающих здоровых тканей зоной остеолиза с последующим отторжением и проникновением в полость сустава. Это приводит к симптому блокады, что напрямую свидетельствует о наступлении 2-й стадии суставной болезни.
- Стадия третья. Своеобразный переход некроза во вторичный артроз, протекающий на фоне интенсивных болей, которые не проходят самостоятельно и плохо купируются большинством обезболивающих. Боль мешает спокойно спать, негативно отражаясь на качестве жизни. Нередко причиной беспрестанных болей становятся костные отломки, образующиеся в результате остеонекроза. Со временем они покрываются фибрином и обызвествляются, что приводит к усилению болей.
- Заключительной и самой тяжелой стадией некроза становится четвертая, которая заканчивается разрушением суставной головки, мышечной атрофией и минимальной двигательной активностью. Самостоятельные движения в колене становятся практически невозможными и сводятся к минимуму. Часто данная стадия некроза свидетельствует об инвалидизации человека и требует незамедлительного и ответственного решения.
Иногда отломки костной ткани подвергаются вторичному некрозу в полости сустава и становятся похожими на «суставные мыши», которые обычно возникают при большом количестве микротравм. Их появление требует проведения срочной операции, поскольку есть риск повторных блокад и некроза тканей сустава, что может привести к развитию деформирующего артроза.
Методы диагностики
Большинство заболеваний костно-суставной системы диагностируется посредством рентгенографического исследования. На начальных стадиях некроза рентген бывает достаточно малоинформативен, что нередко становится причиной запоздалого лечения болезни.
На более позднем этапе развития некроза область остеонекроза на рентгеновских снимках будет трудно не заметить вследствие нарастания интенсивности изображения. Внешне аномалия имеет вид горизонтально расположенной чечевицы непосредственно на пораженном мыщелке.
К более информативным, диагностически значимым и современным методам диагностики некроза относят компьютерную и магнитно-резонансную томографию.
Эти процедуры позволяют выявлять некроз на раннем этапе развития, что нередко становится залогом успеха в терапии.
Существует возможность с предельной точностью установить стадию протекания некроза и назначить наиболее подходящий вариант комплексного лечения.
Общие принципы терапии
Основополагающий принцип любой терапии — своевременность. Часто доктора советуют обращаться за медицинской помощью в самом начале развития проблемы, и остеонекроз коленных суставов тут не исключение. Взять болезнь под контроль и полностью избавиться от проблемы помогут 2 наиболее известных официальной медицине метода.
Консервативное лечение
Наиболее предпочтительный лечебный вариант на первоначальных стадиях болезни. Носит комплексный характер и включает использование целого ряда препаратов.
Обычно используются препараты для обезболивания и снятия воспаления. В этом качестве чаще выступают нестероидные противовоспалительные средства («Диклофенак», «Найз»). Дополнительно при некрозе назначаются регенерирующие средства (кальцитонины, витамин D, хондропротекторы) и препараты, ликвидирующие проблемы с кровообращением («Трентал», «Теоникол»).
Для закрепления результатов показаны лечебная физкультура, физиотерапевтические процедуры и классический медицинский массаж. Эти меры будут способствовать укреплению костей и мускулатуры, чтобы организм мог лучше противостоять травмам и патологическим факторам в будущем.
Оперативное вмешательство
Вариант выбора при отсутствии ощутимых результатов от консервативной терапии. Выполняется только после всех исследований и чаще всего заключается в эндопротезировании пораженного сустава. Весьма эффективный лечебный метод, позволяющий вернуть суставу былую подвижность, утраченную вследствие некроза.
Требует определенных физических и материальных затрат. Перед проведением операции всегда рекомендуется тщательно все обдумать. Наиболее оптимальным решением будет постараться избежать хирургического вмешательства и по максимуму воспользоваться консервативными методами лечения некроза. Но если такой подход совсем не помогает, операция станет единственным выходом.
Для закрепления положительных результатов следует обратить пристальное внимание на факторы, вызывающие некроз и способствующие его развитию. Их своевременное предупреждение позволит избежать неприятных осложнений в будущем. Будет полезным поносить удобную ортопедическую обувь или воспользоваться специальными стельками для обычной обуви.
Помощь народной медицины
Нередко проверенные народные рецепты помогают справиться с некрозом лучше, чем может помочь официальная медицина. Даже доктора часто советуют использовать определенный ряд популярных рецептов, подкрепляя народными составами медикаментозную терапию некроза:
- Мазь из рыбьего жира и меда. Необходимо тщательно перемешать мед (80 г) с рыбьим жиром (20 г), добавить ксероформ (3 г), перемешать до получения однородной консистенции. Затем готовую массу нужно нанести на чистую марлевую повязку и приложить к больному месту. Менять бинт следует каждые пару дней на протяжении двух недель.
- Аппликации с капустным листом. Капуста считается эффективным средством борьбы с большинством суставных болезней. Используют овощ и при асептическом некрозе колена. Достаточно взять небольшой кочан капусты, снять несколько свежих листов. Для лучшего терапевтического воздействия их можно смазать медом, после чего приложить к больному месту. Прикрыть полиэтиленом и тщательно зафиксировать на несколько часов. Повторять ежедневно, 1 месяц.
- Фикус. Следует взять 3 наиболее мясистых листа, залить бутылкой водки и оставить настаиваться в темном месте на протяжении недели. После этого тщательно процедить настой и ежедневно втирать его в пораженную область на ночь в течение пары недель.
- Животный жир. Нужно взять жир нутрии и свиное сало в равных пропорциях. Их следует перетопить и охладить для получения однородной комбинированной мази. Состав нужно втирать в больное колено на протяжении месяца ежедневно. Для лучшего эффекта можно сверху прикрывать мазь полиэтиленом и фиксировать теплой повязкой на ночь.
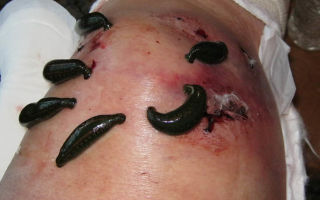
Еще одним достаточно действенным методом народной медицины, позволяющим справиться с проблемой асептического некроза, считается гирудотерапия или лечение при помощи пиявок. Большое количество полезных веществ, впрыскиваемых пиявкой, позволяет эффективно бороться с процессами остеонекроза и ускорять выздоровление.
Важно! Используя любое из перечисленных средств, не стоит забывать о консультации лечащего доктора. Только врач сможет в полной мере оценить необходимость применения того или иного средства и тщательно взвесить все риски подобной терапии.
В качестве дополнительных лечебных мероприятий можно выделить правильную диету с большим количеством продуктов, богатых кальцием и витамином D.
Следует употреблять больше рыбной и молочной продукции, овощей, зелени и фруктов. Полезно заниматься гимнастикой, больше ходить пешком и избегать любых травм и лишних нагрузок на ноги.
На первых этапах лечения сократить нагрузки может помочь обычная трость.
Развитие асептического некроза в тканях колена может быть связано с самыми разными причинами. Независимо от этиологии, патология требует внимательного отношения и квалифицированного лечения.
Только в этом случае получится добиться положительного результата и остановить развитие патологических процессов в самом начале.
Итогом станут крепкие и здоровые коленные суставы, возможность свободно передвигаться и жить полноценной жизнью.
Источник: https://vseonogah.ru/zabolevanie-kostej/vospaleniya/asepticheskij-nekroz-kolennogo-sustava.html
Болезнь Пертеса (асептический некроз головки бедренной кости)
Болезнь Пертеса (полностью этот недуг называют болезнью Легга–Кальве–Пертеса) — это относительно часто встречающаяся патология тазобедренного сустава в детском возрасте.
Асептический некроз головки бедренной кости, который и наблюдается при этом заболевании, преимущественно проявляется у пациентов, возраст которых — от 3 до 15 лет. Однако и у взрослых людей это заболевание также встречается. В процессе его прогрессирования нарушается снабжение кровью хрящевой ткани сустава.
Проявление некроза имеет асептическую природу и никак не связано с воздействием инфекций на организм человека. Нарушение кровоснабжения является временным. Однако под его воздействием ткани головки бедренной кости постепенно отмирают. Как следствие, наблюдается раздражение и воспалительный процесс.
При болезни Пертеса наиболее часто поражается один сустав, но в некоторых случаях возможно и двухстороннее поражение суставов.
Примерно в пять раз чаще болезнь Легга-Кальве-Пертеса диагностируется у мальчиков. В то же время данный недуг у девочек имеет более тяжелое течение. Первый раз описание этого заболевания появилось около сотни лет тому назад. Тогда его определяли как специфическую форму артрита тазобедренного сустава у детей.
Причины
Болезнь Петерса развивается у ребенка в том случае, если у него отмечаются некоторые располагающие врожденные и приобретенные факторы.
Фоном, на котором проявляется некроз головки бедренной кости, часто служит недоразвитие поясничного отдела спинного мозга (миелодисплазия). Эта часть спинного мозга обеспечивает иннервацию тазобедренных суставов.
Такая патология может быть врожденной ввиду наследственной обусловленности. Она наблюдается у многих детей, определяется несколько ее степеней тяжести.
Легкая степень миелодисплазии может так и остаться недиагностированной в течении жизни человека. Но более тяжелые нарушения в развитии спинного мозга впоследствии становятся причиной ортопедических болезней, в том числе и болезни Пертеса.
При миелодисплазии строение тазобедренных суставов несколько отличается от нормального варианта. Эта патология выражается у детей меньшим количеством и калибром нервов и сосудов, что обусловливает снижение кровотока в тканях сустава. Следствие такого явления — недостаточное поступление питательных веществ, а также снижение тонуса сосудистой стенки.
Но болезнь Пертеса у ребенка начинает развиваться лишь при условии полного прекращения снабжения кровью головки бедра. Это может произойти вследствие воздействия ряда факторов.
Это травма, приводящая к пережатию сосудов, воспалительный процесс в тазобедренном суставе, который развивается под воздействием инфекции.
В сустав инфекция попадает иногда даже при простудных болезнях или при других инфекционных недугах.
Как следствие, кровоснабжение полностью блокируется, и в головке бедра образуются очаги некроза.
Симптомы
Асептический некроз головки бедренной кости у детей развивается стадийно. Выделяется пять стадий заболевания. На первой стадии развивается асептический некроз, на второй происходит вторичный компрессионный перелом. Третья стадия болезни Пертеса представляет собой процесс фрагментации и рассасывания участков отмершей губчатой такни. На четвертой стадии происходит восстановление, а на пятой наблюдаются вторичные изменения.
Следовательно, симптомы зависят от стадии болезни, уровня распространения некроза и его степени.
На первой стадии болезни Пертеса заметных симптомов заболевания может вообще не отмечаться, либо они являются незначительными.
Ребенок может говорить о периодически проявляющихся умеренных болевых ощущениях в области бедра либо коленного сустава. Иногда у детей отмечаются изменения в походке: он начинает немного приволакивать ногу.
Если заболевание развивается и дальше, то постепенно деформируется головка бедра, что, в свою очередь, ведет к биомеханическим изменениям в суставе. Как следствие, ребенок начинает хромать, страдает от боли в суставе или в ноге.
И боль, и хромота проявляется время от времени, иногда период, когда больного ничего не беспокоит, может продолжаться неделями и месяцами. Часто боль развивается вследствие спазма мышц, возникающего из-за раздражения в области сустава.
Боль становится более интенсивной при движении, иногда она перемещается в область паха, ягодиц. После того, как ребенок отдохнет в состоянии покоя, боль становится менее выраженной.
Если не проводится лечение асептического некроза головки бедренной кости, то впоследствии происходят импрессионные переломы в зоне некроза. Тогда пораженная конечность у ребенка становится короче, что заметно даже во время визуального осмотра. Ребенок устает в процессе ходьбы, у него появляется выраженная хромота.
В то же время на первой стадии остеохондропатия головки бедренной кости обратима, и при условии относительно небольшого очага некроза и быстрого восстановления нормального кровообращения болезнь излечивается, так и не перейдя в стадию деформации головки бедра. Поэтому при малейших подозрениях на подобную патологию следует пройти тщательное обследование.
Диагностика
Определить развитие болезни Пертеса уже в начальной стадии позволяет проведение рентгенологического исследования. При необходимости специалист также назначает проведение магнитно-резонансной томографии и УЗИ тазобедренных суставов. Такие методы позволяют получить дополнительную информацию.
В некоторых случаях с целью дифференциации с другими болезнями назначается проведение лабораторных исследований. В процессе лечения рентгеновские исследования проводятся несколько раз, чтобы проследить динамику улучшения.
Лечение
Болезнь Пертеса, выявленная в процессе диагностики, требует специфического лечения. Лечение у детей предполагает периоды иммобилизации либо ограничения двигательной активности. После того, как у ребенка диагностируется болезнь, ему сразу же необходимо придерживаться постельного режима, чтобы не допускать нагрузок на пораженный сустав. Следовательно, ходить больной может только с костылями. Чтобы обеспечить центрацию, применяются разные ортопедические приспособления. Также практикуются сеансы массажа, физиотерапевтическое лечение. Как правило, болезнь Пертеса у детей излечивается, и примерно через 2 года ребенок может вести полностью нормальную жизнь, не имея причины предпринимать какие-либо двигательные ограничения.
Практикуется более интенсивный процесс лечения у девочек, однако у мальчиков хуже прогноз выздоровления и последствия заболевания.
Если у детей в возрастной группе от 2 до 6 лет результаты обследования свидетельствуют о слабо выраженных признаках заболевания, то лечение болезни Пертеса состоит исключительно в наблюдении. Если симптомы болезни отмечаются у детей в старшем возрасте, проводится определенная терапия в зависимости от индивидуальных особенностей течения болезни.
Болезнь Пертеса у взрослых лечится с учетом всех индивидуальных особенностей — возраста, сопутствующих заболеваний, степени тяжести.
Однако у взрослых это заболевание ведет к необратимым изменениям, следствием которых иногда может быть даже инвалидность. У взрослых практикуется чаще всего хирургическое лечение.
На первых стадиях болезни проводится туннелизация головки бедренной кости, а в тяжелых случаях возможно проведение эндопротезирования.
Лечение болезни Пертеса у детей врачи стараются проводить с помощью нехирургических методов. Для того чтобы уменьшить воспалительный процесс в тазобедренном суставе, назначается курс лечения нестероидными противовоспалительными препаратами.
Иногда такие лекарства ребенок может принимать на протяжении даже нескольких месяцев. При этом врач периодически проводит исследование, отслеживая, насколько интенсивно восстанавливаются ткани.
В процессе восстановления ребенку показано выполнение простых упражнений из специального комплекса лечебной физкультуры.
Иногда врач принимает решение об использовании гипсовой повязки, с помощью которой можно удерживать головку бедренной кости в вертлужной впадине. Применяется так называемая повязка Петри.
Это двусторонняя повязка из гипса, которая накладывается на обе ноги. Посредине повязки находится деревянная перекладина, которая дает возможность держать ноги в разведенной позиции.
Такую повязку первый раз накладывают больному в операционной.
Хирургическое лечение позволяет восстановить в тазобедренном суставе нормальное расположение костей. Для этого хирург проводит необходимые манипуляции. После операции пациенту накладывают повязку-корсет из гипса, которую нужно носить около двух месяцев. После снятия гипсовой повязки назначается комплекс лечебной физкультуры с минимальной нагрузкой на тазобедренный сустав.
Мер профилактики, направленных на избежание профилактики болезни Пертеса у детей и взрослых, не существует. Но очень важно диагностировать это заболевание как можно раньше и обеспечить правильное лечение. В этом случае терапия будет максимально эффективной.
Доктора
Лекарства
ЦефазолинГентамицинВанкомицинТрамадолКеторолакПарацетамол
Диета, питание при болезни Пертеса
Диета 15 стол
- Эффективность: лечебный эффект через 2 недели
- Сроки: постоянно
- Стоимость продуктов: 1600-1800 рублей в неделю
Список источников
- Остеохондропатии тазобедренного сустава. Шевцов В.И. – М.: Медицина. 2007;
- Ахтямов И.Ф., Абакаров A.A., Белецкий A.B. Заболевания тазобедренного сустава у детей. Диагностика и хирургическое лечение. Казань; 2008;
- Абальмасова Е.А. Остеохондропатии. В кн.: Детская артрология. М.: Медицина; 1981;
- Гафаров Х. З. Лечение детей и подростков с ортопедическими заболеваниями нижних конечностей. Казань : Татарское кн. изд-во, 1995;
- Остеоходропатии. Анашев Т.С. — Методические рекомендации. – 2004.
Источник: https://medside.ru/bolezn-pertesa-asepticheskiy-nekroz-golovki-bedrennoy-kosti
Симптомы и лечение разных типов остеохондропатии
2898 0
Существует более десяти видов остеохондропатий, каждый из которых имеет свои симптомы, течение и разрешение.
В большинстве случаев остеохондропатии развиваются у детей и подростков до 17 лет. Чаще всего их диагностируют у мальчиков.
Наиболее подвержены заболеванию те части опорно-двигательного аппарата, которые испытывают наибольшую нагрузку: лучезапястный, коленный, тазобедренный сустав и запястье.
Заболевание встречается довольно редко. Среди всех ортопедических заболеваний она составляет лишь 2,5-3%. Однако в последнее время доля больных этим недугом значительно выросла.
Это связывают с интенсивным развитием спорта среди детей и подростков и как следствие – увеличением нагрузки на опорно-двигательный аппарат.
Типы заболевания
В зависимости от места развития некротического процесса различают 4 типа остеохондропатий.
Некроз эпифизов трубчатых костей:
- головки II и III плюсневой кости;
- фаланг пальцев рук;
- головки бедренной кости;
- варусное искривление голени.
Некроз коротких губчатых костей:
- полулунной кости;
- сесамовидной кости I плюснефалангового сустава;
- ладьевидной кости;
- тела позвонка.
Остеохондропатия апофизов:
- бугра пяточной кости;
- бугристости большеберцовой кости;
- колец позвонков.
Частичные некрозы поверхностей суставов:
- мыщелков бедра;
- головчатого возвышения плечевой кости.
Причины и факторы риска
Расстройство кровообращения – основная, но не единственная причина развития некроза.
Например, до сих пор нет единого мнения насчет возникновения болезни Кальве, которая поражает тело позвонка. Считается, что некроз развивается под воздействием эозинофильной гранулемы. По крайней мере, нарушение кровообращения не наблюдается.
Несмотря на то, что причины многих остеохондропатий до конца не ясны, врачи выделяют целый ряд факторов риска образования некроза:
- принадлежность к мужскому полу;
- избыточный вес;
- наследственная предрасположенность;
- сбои в обмене веществ;
- нейротрофические нарушения;
- прием кортикостероидов;
- детский и юношеский возраст;
- неправильное питание или чрезмерное увлечение диетами;
- эндокринная патология;
- травмы;
- нарушения в работе соединительной ткани.
Чем больше человек имеет факторов риска, тем выше вероятность появления болезни.
Симптомы и лечение болезни
Каждый вид остеохондропатии имеет свои клинические проявления, поэтому требует более детального описания. Так как многие виды этой болезни представлены единичными случаями, рассмотрим только самые распространенные.
Болезнь Легга-Кальве-Пертеса
Неинфекционный некроз головки бедренной кости. Характеризуется искривлением шейки и головки бедра, что приводит к развитию коксартроза.
Возникает, как правило, у мужского пола в 5-10 лет При этой патологии характерны нарушение походки, хромота, боль в тазобедренном суставе. Появляется атрофия мышц, движение в суставе ограничено.
В спокойном состоянии боль в суставе утихает или вовсе исчезает. Лечение заболевания включает покой, а также стимуляцию процессов восстановления костной ткани физиотерапевтическими и медикаментозными средствами. В редких случаях проводят хирургическое вмешательство.
Некроз эпифиза ладьевидной кости стопы
Болезнь Келлера I чаще всего бывает у мальчиков 3-7 лет. Отличается болезненностью в районе медиального продольного свода, хромотой.
Стопа становится опухшей. Заболевание диагностируется с помощью рентгенографического исследования. Лечение включает покой, ношение гипсового сапожка, физиопроцедуры, снижение нагрузки на ногу.
Некроз головки плюсневой кости
Болезнь Келлера II как правило, диагностируется у девочек 10-15 лет. Характеризуется болью в переднем отделе стопы, нарушением походки, припухлостью. Иногда бывает гиперемия кожи на тыле стопы.
Впоследствии развивается укорочение 2 или 3 пальца. Больным приписывается полный покой и разгрузка пораженной стопы. Назначаются физиотерапия и витамины.
Некроз тела позвонка
Болезнь Кальве развивается в возрасте 5-7 лет больше всего у мальчиков. Ребенок начинает чувствовать утомление и боль в спине.
Визуально хорошо видно выпирание остистого отростка некротического позвонка, а на рентгене – снижение его высоты до ¼ от нормы.
Лечение предусматривает полный покой, физиотерапевтические процедуры, гимнастику. Морфология и строение пораженного позвонка восстанавливается через несколько лет.
Болезнь Осгуда-Шлаттера
Болезнь Осгуда-Шлаттера – остеохондропатия бугристости большеберцовой кости. Эта патология чаще всего преобладает у юношей 12-15 лет. Ксимптомам относятся опухлость и болезненные ощущения в районе поражения.
Во время спуска или подъема по лестнице, стоянии на коленях боль нарастает.
При этом работа сустава практически не нарушается. Лечение этого вида остеохондропатии стационарное.
Больному рекомендуют ограничить нагрузку на ногу, а при частых болях накладывают гипсовый фиксатор на несколько недель.
Также назначают витаминотерапию, прикладывание парафина, электрофорез. В большинстве случаев заболевание проходит через 1,5-2 года.
Некроз апофизов позвонков
Болезнь Шейермана-Мау одна из самых часто встречающихся патологий опорно-двигательного аппарата в подростковом возрасте. Боль в спине практически не ощущается, зато на лицо явный кифоз грудного отдела позвоночника.
Именно он становится причиной обращения к врачу. Этот вид остеохондропатии сопровождается деформацией сразу нескольких позвонков. Чтобы смягчить последствия, больному предписывается полный покой.
Лечение включает гимнастические упражнения, массаж мышц спины и живота. При своевременном обнаружении патологии, ее исход благоприятный.
Остеохондропатия бугра пяточной кости
Болезнь Шинца-Хаглунда довольно редкая патология, которая выявляется, как правило, в возрасте 7-14 лет. Характеризуется припухлостью и болевыми ощущениями в области пятки.
Лечение предусматривает тепловые процедуры, электрофорез с кальцием и ограничение нагрузки на ногу.
Некроз полулунной кости
К основным симптомам болезни Кинбека относят припухлость на тыле кисти и боль в лучезапястном суставе. Болевые ощущения усиливаются по мере прогрессирования заболевания и движении.
В качестве лечения применяется иммобилизация – обездвиживание сустава с помощью пластиковой или гипсовой лонгеты. Также больному приписывают грязелечение, новокаиновые блокады, парафинотерапию. В некоторых случаях проводится хирургическая операция.
Частичные остеохондропатии
К ним относятся болезни Паннера, Кенига и другие. В большинстве случаев остеохондропатия развиваются в коленном суставе.
Чаще всего ими болеют мужчины до 25 лет. Сначала на выпуклой поверхности сустава развивается некроз, а затем пораженная область отделяется от здоровой и превращается в «суставную мышь».
Все это сопровождается болезненными ощущениями в коленном суставе, ограничением движения и припухлостью.
На начальной стадии развития патологии показано консервативное лечение: физиотерапия, парафинотерапия, иммобилизация, полный покой.
Если образовалась «суставная мышь» и происходят частые блокады сустава, проводят оперативное вмешательство, в ходе которого удаляют некротические ткани.
Опускать руки не стоит
Во вторых, большинство видов асептического некроза имеет благоприятное разрешение. Конечно, со временем могут возникнуть такие осложнения, как артроз или остеохондроз, но они не несут большой опасности для жизни человека.
Главное, что требуется для борьбы с этой патологией – колоссальное терпение.
Болезнь развивается очень медленно, и могут потребоваться годы, чтобы омертвевшие участки костной ткани заменились новыми. Но если придерживаться правильного лечения и вести здоровый образ жизни, заболевание обязательно отступит.
Источник: https://osteocure.ru/bolezni/others/osteohondropatiya.html
Остеохондропатии
Остеохондропатии развиваются у пациентов детского и юношеского возраста, чаще поражают кости нижних конечностей, характеризуются доброкачественным хроническим течением и относительно благоприятным исходом. Подтвержденных данных о распространенности остеохондропатий в медицинской литературе не имеется.
В травматологии выделяют четыре группы остеохондропатий:
- Остеохондропатии метафизов и эпифизов длинных трубчатых костей. В эту группу остеохондропатий входит остеохондропатия грудинного конца ключицы, фаланг пальцев рук, тазобедренного сустава, проксимального метафиза большеберцовой кости, головок II и III плюсневых костей.
- Остеохондропатии коротких губчатых костей. К этой группе остеохондропатий относится остеохондропатии тел позвонков, полулунной кости кисти, ладьевидной кости стопы, а также сесамовидной кости I плюснефалангового сустава.
- Остеохондропатии апофизов. В эту группу остеохондропатий включают остеохондропатию лонной кости, апофизарных дисков позвонков, бугра пяточной кости и бугристости большеберцовой кости.
- Клиновидные (частичные) остеохондропатии, поражающие суставные поверхности локтевого, коленного и других суставов.
КТ коленных суставов. Фрагментация нижнего полюса надколенника (остеохондропатия Синдинга-Ларсена-Иогансона).
С учетом особенностей течения патологического процесса различают четыре стадии заболевания:
- Первая. Некроз костной ткани. Продолжается до нескольких месяцев. Больного беспокоят слабые или умеренные боли в пораженной области, сопровождающиеся нарушением функции конечности. Пальпация болезненна. Регионарные лимфатические узлы обычно не увеличены. Рентгенологические изменения в этот период могут отсутствовать.
- Вторая. «Компрессионный перелом». Продолжается от 2-3 до 6 и более месяцев. Кость «проседает», поврежденные костные балки вклиниваются друг в друга. На рентгенограммах выявляется гомогенное затемнение пораженных отделов кости и исчезновение ее структурного рисунка. При поражении эпифиза его высота уменьшается, выявляется расширение суставной щели.
- Третья. Фрагментация. Длится от 6 месяцев до 2-3 лет. На этой стадии происходит рассасывание омертвевших участков кости, их замещение грануляционной тканью и остеокластами. Сопровождается уменьшением высоты кости. На рентгенограммах выявляется уменьшение высоты кости, фрагментация пораженных отделов кости с беспорядочным чередованием темных и светлых участков.
- Четвертая. Восстановление. Продолжается от нескольких месяцев до 1,5 лет. Происходит восстановление формы и, несколько позже – и структуры кости.
Полный цикл остеохондропатии занимает 2-4 года. Без лечения кость восстанавливается с более или менее выраженной остаточной деформацией, в дальнейшем приводящей к развитию деформирующего артроза.
КТ коленных суставов (этот же пациент). Фрагментация нижнего полюса правого надколенника (левый надколенник для сравнения – норма).
Полное название – болезнь Легга-Кальве-Пертеса. Остеохондропатия тазобедренного сустава. Поражает головку тазобедренной кости. Чаще развивается у мальчиков в возрасте 4-9 лет. Возникновению остеохондропатии может предшествовать (не обязательно) травма области тазобедренного сустава.
Болезнь Пертеса начинается с легкой хромоты, к которой позже присоединяются боли в области повреждения, нередко отдающие в область коленного сустава. Постепенно симптомы остеохондропатии усиливаются, движения в суставе становятся ограниченными.
При осмотре выявляется нерезко выраженная атрофия мышц бедра и голени, ограничение внутренней ротации и отведения бедра. Возможна болезненность при нагрузке на большой вертел.
Нередко определяется укорочение пораженной конечности на 1-2 см, обусловленное подвывихом бедра кверху.
Остеохондропатия длится 4-4,5 года и завершается восстановлением структуры головки бедра. Без лечения головка приобретает грибовидную форму. Поскольку форма головки не соответствует форме вертлужной впадины, со временем развивается деформирующий артроз. С диагностической целью проводят УЗИ и МРТ тазобедренного сустава.
Для того, чтобы обеспечить восстановление формы головки, необходимо полностью разгрузить пораженный сустав. Лечение остеохондропатии проводится в стационаре с соблюдением постельного режима в течение 2-3 лет.
Возможно наложение скелетного вытяжения. Пациенту назначают физио- витамино- и климатолечение. Огромное значение имеют постоянные занятия лечебной гимнастикой, позволяющие сохранить объем движений в суставе.
При нарушении формы головки бедра выполняются костно-пластические операции.
Болезнь Остгуд-Шлаттера
Остеохондропатия бугристости большеберцовой кости. Болезнь развивается в возрасте 12-15 лет, чаще болеют мальчики. Постепенно возникает припухлость в области поражения. Пациенты жалуются на боли, усиливающиеся при стоянии на коленях и ходьбе по лестнице. Функция сустава не нарушается или нарушается незначительно.
Лечение остеохондропатии консервативное, проводится в амбулаторных условиях. Пациенту назначают ограничение нагрузки на конечность (при сильной боли накладывают гипсовую шину на 6-8 недель), физиолечение (электрофорез с фосфором и кальцием, парафиновые аппликации), витаминотерапию. Остеохондропатия протекает благоприятно и заканчивается выздоровлением в течение 1-1,5 лет.
Болезнь Келера-II
Остеохондропатия головок II или III плюсневых костей. Чаще поражает девочек, развивается в возрасте 10-15 лет. Болезнь Келера начинается постепенно.
В области поражения возникают периодические боли, развивается хромота, проходящая при исчезновении болей. При осмотре выявляется незначительный отек, иногда – гиперемия кожи на тыле стопы.
В последующем развивается укорочение II или III пальца, сопровождающееся резким ограничением движений. Пальпация и осевая нагрузка резко болезненны.
В сравнении с предыдущей формой данная остеохондропатия не представляет значительной угрозы для последующего нарушения функции конечности и развития инвалидности. Показано амбулаторное лечение с максимальной разгрузкой пораженного отдела стопы. Пациентам накладывают специальный гипсовый сапожок, назначают витамины и физиотерапию.
Болезнь Келера-I
Остеохондропатия ладьевидной кости стопы. Развивается реже предыдущих форм. Чаще поражает мальчиков в возрасте 3-7 лет. Вначале без видимых причин появляются боли в стопе, развивается хромота. Затем кожа тыла стопы краснеет и отекает.
Лечение остехондропатии амбулаторное. Пациенту ограничивают нагрузку на конечность, при сильных болях накладывают специальный гипсовый сапожок, назначают физиолечение. После выздоровления рекомендуют носить обувь с супинатором.
Болезнь Шинца
Остеохондропатия бугра пяточной кости. Болезнь Шинца развивается редко, как правило, поражает детей в возрасте 7-14 лет. Сопровождается появлением болей и припухлости. Лечение остеохондропатии амбулаторное, включает в себя ограничение нагрузки, электрофорез с кальцием и тепловые процедуры.
Болезнь Шермана-Мау
Остеохондропатия апофизов позвонков. Распространенная патология. Болезнь Шейермана-Мау возникает в подростковом возрасте, чаще у мальчиков. Сопровождается кифозом средне- и нижнегрудного отдела позвоночника (круглая спина). Боли могут быть слабыми или вовсе отсутствовать.
Иногда единственным поводом для обращения к ортопеду становится косметический дефект. Диагностика этого вида остеохондропатии осуществляется при помощи рентгенографии и КТ позвоночника.
Дополнительно для исследования состояния спинного мозга и связочного аппарата позвоночного столба проводят МРТ позвоночника.
Остеохондропатия поражает несколько позвонков и сопровождается их выраженной деформацией, остающейся на всю жизнь. Для сохранения нормальной формы позвонков больному необходимо обеспечить покой.
Большую часть дня пациент должен находиться в постели в положении на спине (при выраженном болевом синдроме проводится иммобилизация с использованием задней гипсовой кроватки). Больным назначают массаж мышц живота и спины, лечебную гимнастику.
При своевременном, правильном лечении прогноз благоприятный.
Болезнь Кальве
Остеохондропатия тела позвонка. Развивается болезнь Кальве в возрасте 4-7 лет. Ребенок без видимых причин начинает жаловаться на боль и чувство утомления в спине. При осмотре выявляется локальная болезненность и выстояние остистого отростка пораженного позвонка.
На рентгенограммах определяется значительное (до ¼ от нормы) снижение высоты позвонка. Обычно поражается один позвонок в грудном отделе. Лечение данной остеохондропатии проводится только в стационаре. Показан покой, лечебная гимнастика, физиопроцедуры.
Структура и форма позвонка восстанавливается в течение 2-3 лет.
Частичные остеохондропатии
Обычно развиваются в возрасте от 10 до 25 лет, чаще встречаются у мужчин. Около 85% частичных остеохондропатий развивается в области коленного сустава. Как правило, участок некроза появляется на выпуклой суставной поверхности.
В последующем поврежденная область может отделиться от суставной поверхности и превратиться в «суставную мышь» (свободно лежащее внутрисуставное тело). Диагностика проводится путем УЗИ или МРТ коленного сустава. На первых стадиях развития остеохондропатии проводится консервативное лечение: покой, физиотерапия, иммобилизация и т. д.
При образовании «суставной мыши» и частых блокадах сустава показано оперативное удаление свободного внутрисуставного тела.
Источник: https://www.KrasotaiMedicina.ru/diseases/traumatology/osteochondropathy
Остеохондропатия: причины, лечение и стадии болезни
статьи:
Остеохондропатия (упрощенно: асептический некроз костей) является заболеванием эпифизов костей, возникающих в детстве и юности. Наиболее часто поражаются головка бедра (см.
Болезнь Пертеса), бугорок голени, головки плюсневых костей позвонков и редко других костей. Остеохондропатию можно выявить по боли и часто отеку в пораженной области. Диагноз обычно устанавливается рентгеновским путем.
Прогноз остеохондропатии благоприятный, но неправильное лечение болезни может вызвать развитие остеоартрита (см.).
Остеохондропатия (остеохондропатия, греч.
Остеон — кость, хондрос — хрящ и пафос — мучение, есть у болезни другие названия: асептический некроз костей, эпифизеолиз, апофиза) — группа патологических изменений, характеризующаяся своего рода изменением в эпифизах коротких и длинных костей, часто связанные с изменениями суставной хрящевой ткани которая часто заканчивается деформацией пораженных костей.
Этиология и патогенез
Заболевание остеохондропатия возникает в результате местных расстройств питания кости, вероятные причины которых, по-видимому, различны в разных местах (перегрузка, микротравма и др.).
Остеохондропатия отличается определенным фазным течением. Этот процесс основан на автоматически возникающем асептическом некрозе, начинается разрушение костной ткани (I фаза), которая может осложняться вторичным патологическим переломом некротизированной области (фаза II, перелом).
Смешанная соединительная ткань (суставный и зародышевый хрящ, сумочка, надкостница, связки) участвует в разрешении некроза и замене элементов его остеогенного вещества (III фаза, фазовая резорбция, фрагментация).
Затем костная структура поврежденного отдела восстанавливается (фаза IV, фаза восстановления) и спонтанно заканчивается, однако, с различной степенью деформации пораженного отдела (фаза V, конец).
Значение этой деформации постепенно изменяется, суставной конец соседней кости этого сустава; так что постепенно может произойти деформирующий процесс (остеоартрит) который является распространенным осложнением О. Практически разные фазы частично дополняют время от времени друг друга.
Есть определенные кости скелета, а так же типичные места в этих костях (обычно покрытые хрящом) для локализации остеохондропатии. Справочники обычно указывают на различную локализацию О., часто (не всегда точно) указывают к какой локализации относиться остеохондропатия. Таким образом, О.
лонно-седалищного соединения, называемая болезнью ван Накки, позвоночного тела — болезни Кальве, болезни чешуйчатой ноги Келлера I, вызывает болезнь плюсневой кости Келлера II-лунного заболевания кисти Кинбаку, головку бедренной кости — болезнь Пертеса, туберкулез голени — болезнь Осгуд, ладьевидное запястье — болезнь Preiser, сесамоидные кости I метатарсофаланговое заболевание суставов Ренандера — Мюллера, болезнь ключицы Фридриха, ядро окостенения костей — болезнь Хаглунда — шица, эпифизов болезни позвоночных тел Лейерманна-май, медиальный мыщелок бедренной кости и заболевания плечевой кости Кениг. Некоторые авторы ссылаются на остеохондропатию и изменение формы позвонков — болезнь Нумела. Ограниченное диагностическое заключение — короткая фраза, такая как «болезнь Келлера II»; она должна быть идентифицирована, а фаза заболевания зависит от тех или иных терапевтических и трудовых целей и ограничений.
Начальная стадия заболевания не изучена, так как операции при остеохондропатии производятся на поздних стадиях. При сильно запущенной болезни макроскопически выражена деформация пораженной кости, отдела или всех костей в процессе локализации в небольших костях. Возможно появление сплюснутого «телячего» позвонка, позвоночник сплющивается в заднем отделе.
Когда появляется болезнь Пертеса, сплющивается головка бедренной кости; вдоль его краев образуются утолщение кости в виде роликов. Когда болезнь Келлера I зачищала кость, сплющенная нога. В случае Нуммелы пораженные позвонки уменьшаются в высоту, принимают конические формы. Заболевание Осгуд (Tibia) деформирует тубелесность региона большеберцовой кости.
Болезнь Кениг (остеохондрит рассекает) часть медиального мыщелка бедренной кости со временем отвергается и находится в суставной полости в виде свободной суставной кости, покрытой суставным хрящом. Вдоль линии отделения от костей находится узкая область волокнистой ткани. В длинных костях и небольших костях рук и ног основные изменения локализуются.
Все заболевания остеохондропатией условно можно разбить на 4 группы: эпифизов трубчатых костей — плечей (болезнь Хасса), кистевые кости, кости фаланги пальцев (см.болезнь Тиманна), голова бедренной кости (см. Болезнь Пертезы ), головки II, встречаются реже, чем III, кости стопы (см.
Köhler); скоплений коротких губчатых костей — тел позвонков (см. Болезнь Кальвы), полулунной кости (см. Болезнь Кинбека), ладья кисти (болезнь Пойзера), ладьевидной ноги (см. Köhler of a болезнь); Озеро апофиза (апофизит) — подростковый апофизит позвонков (см. Sheyermanna — Mau a disease), апофизит костей бедра, большеберцовая кость (см.
Osgood — Shlattera a disease), коленный сустав — болезнь Ларсена — Yuhanssona (см. Пателла), пяточная (см. Haglunda — Shintsa a disease), апофизит кости V plusnevy (болезнь Исена); частичные клиновидные некрозы костных суставных окончаний (режущий остеохондроз) — головки кости плеча, дистальный эпифиз кости плеча, дистальный эпифиз бедра (см.
болезнь Кениги), тела астрагала (Haglund’s болезнь — север).
История открытия остеохондропатии
Впервые в 1923 году было выделено независимое заболевание О. в 1923 г. Г.Аксхаузеном, тогда эта патология была описана Э. Бергманом в 1927 году. Однако еще раньше, в 1910 году, был описан асептический некроз головы бедренной кости А. Легг, а в 1924 году за тис.
По словам М. В. Волкова (1974), среди всех ортопедических аномалий остеохондропатии составляет 2,65%. В этой группе, по данным Н. С. Косински, в области тазобедренного сустава 35%, колена — 8,5%, локтя — 14,9%, радиокарпального сустава и запястья — 43,6% — доля асептический некроз. Повреждение суставов и костей верхней конечности наблюдается у 57,5%, нижней конечности — 42,5% случаев.
Причины остеохондропатии
Причины О. не выяснены. Основными факторами развития болезни считают, травмы, инфекции, врожденные патологии, дисфункции эндокринной системы, нарушения обмена веществ и т. д.
Большинство медицинских исследователей считают основным начальным фактором хроническую или острую травму в сочетании с нарушением циркуляции крови. М. в.
Волков (1974) считает, что изменения в скелете при остеохондропатии являются следствием дистрофии ангионеврогенного характера.
Патологическая анатомия
При большинстве случаев остеохондропатии анатомические изменения идентичны.
Они состоят из дистрофических-некротических деформаций суставных хрящей, нарушений кровообращения в зоне эпифиза а так же в субхондральных отделах, различной величины и формы очаги некроза и микроразрушения костной перекладины губчатой кости, и репаративные реакции костно-суставного элементов, которые сочетаются с реорганизацией этих элементов. Макроскопически выявляются изменения в нарастающей деформацией эпифиза костей, может развиватся деформирующий артроз, появиться свободные суставные тела вследствие образование секвестра некротизованных субхондральных фрагментов. Морфологические особенности определяются локальными анатомическими условиями а так же степенью механической нагрузки поврежденных костных тел.
Микроскопически в субхондральных отделах происходит расстройство перекладины костей и их фрагментов, которые частично распаяна на эндостальной мозоли.
Многие фрагменты костей лишены остеоцитов и некротизированны, выделяясь на фоне очагов фиброза, кровоизлияний, фибрина глибока и многоклеточного неогенного костного вещества четко, разрез еще не подвергался воздействию минерализации и реорганизации.
Гиалиновый хрящ поверхностей суставов подвергается очаговой гомогенизации, кальцификации и распаду, вследствие чего происходит «зачистка» поверхностей суставов до последующего закрытия дефектов волокнистой тканью. Динамика морфологии, изменения головки бедра достаточно подробно изучена при болезни Перта.
Краеугольным камнем этих изменений является первичный асептический сердечный приступ субхондральных отделов, наиболее нагруженных отделов головки бедра. Чаще всего очаги некроза имеют плоскую, конусообразную и округлую форму. В глубину некроз обычно составляет при давности заболевания сроком 2 — 3 лет от 1 до 3,5 см.
В круге центров некроза в этих терминах имеется своеобразная демаркационная зона, которая представлена скелетной или фиброцартилажевой тканью, богатой сосудами. При таком исходе заметно интенсивное рассасывание омертвевшей костной ткани остеокластами и замещение его неогенной костью, однако полное выздоровление наблюдается только в довольно редких случаях.
Снаружи от зоны разграничения отмечается, предшествующего некроза остеопороз, части со сросшимися микротрещинами, обломочных структур, с образованием костной кисты нередко заканчиваются очаги фиброза и эбурнации, вторичные некрозы, к-ржи.
Возможна секвестрация некротизированных частей с образованием свободных внутривенных тел, более характерный для остеохондропатии колена (болезнь Кениги). Очень показательно, что и в очагах некроза, и в свободных внутри суставных телах некротизированная кость не теряет самой тектоники.
Особенность заболевания Кениги — свободное внутрисуставное тело, которое представляет собой костную ткань, снаружи покрытую гиалиновым хрящем. И только в зоне прежней демаркации видны следы микротрещин, наростов хондроидной ткани и созданной коммутационной пластины. Подобные изменения демонстрируют травматический генезис суставных частей при заболевании Кениги.
Отсутствие очагов некроза для остеохондропатии, туберичности большеберцовой кости-болезни Осгуда-Шлаттера. Первичные некротические изменения косточки, присущие болезни Перта, характерны для всех других видов О.
Нек-Руа осложнение морфол, картины наблюдается на О.
апофизов позвонков (болезнь Sheyermann — Май), в сокращении наряду с изменениями губчатой костной описано выше, обратите внимание, нарушение окостенения эпифизарных пластин, дистрофия межпозвонковых дисков с формированием gryzhevidny выпячивания хрящевой ткани в костномозговых пространствах (Shmorl это грыжа). Характеристика заболевания Кальве уплощение поверхности позвонка обусловлена прочностной потерей каркасных структур на фоне протекающей механической нагрузки.
Анатомические исследования показывают, что остеохондропатия любой локализации бывает различной природы. В пользу эмболического (сосудистого) происхождения центров асептического некроза свидетельствует факт их развития у рыбаков-нырялициков. I. V. Шумада и др.
(1980) показал в эксперименте, что асептический некроз кости возникает при дистрофийно-куляторном расстройстве, которые сочетаются с нагрузкой кости.
Опубликованы многочисленные материалы об асептическом некрозе костей, который может появиться в связи с нарушениями обмена веществ при длительном применении кортикостероидов, например при воспалениях дыхательной системы, аутоимунных заболеваниях, псориазе, астме, экземе или после пересадки органов. В этом случае также может появиться нефрогенная остеопатия вызванная хроническим заболеванием почек (см. Остеопатия нефрогенная).
Клиническая картина
Длится О., как правило, долго (2 — 3 года). Доктор Рохлин (1952) различает 3 фазы заболевания, течения асептического некроза: фазу некроза, дегенеративную продуктивную фазу, или фазу фрагментации, а так же фазу исхода.
В случае первой фазы больной жалуется на усталость, не выраженные болезненные ощущения; появляются мелкие факты, нарушения, местная боль, хромота (при повреждении нижних конечностей), затем происходит сжатие некротизировавшегося участка кости.
В случае наступления второй фазы боли усиливаются, больной не использует на полную пораженную конечность. К окончанию второй фазы боль может исчезнуть, но функция конечности уже не восстанавливается.
При наступлении третьей фазы наблюдается или процесс восстановления тканей или появление деформирующего артроза с возобновлением болезненных ощущений.
У детей и подростков в период роста асептического некроза происходит нарушению формирования костной ткани — торможение роста костей и энхондральное окостенение. При развитии вторичных ишемических изменений наблюдается преждевременное закрытие вилочковых зон роста и деформация суставного окончания кости.
Диагноз и прогноз
Решающую роль в диагностике играет рентгеноскопия. Как правило, проводят рентгеновский анализ пораженного сегмента в стандартных положениях, а при необходимости выполняют томографию. Рентгенологически в прогрессе остеохондропатии условно можно выделить 5 степеней или стадий.
В I стадии-субкартилозный некроз-рентгенол, картина кости не может быть изменена, несмотря на наличие симптомов заболевания; в конце первой стадии появляется слабая ограниченная консолидация костного вещества в зоне омертвления.
На II этапе-стадии изменения компрессии-в зоне некроза на рентгенограмме можно увидеть участок консолидации кости однородного или неравномерного характера. Трещина сустава расширяется. I и II степени соответствуют фазе некроза.
На III степени — стадии рассасыванию — зона поражения представляет собой несколько плотных неструктурированных фрагментов неправильной формы (стадии фрагментации). IV степень — этап регенерации — характеризуется постепенным rentgenol нормализации структуры кости, иногда с развитием кистозных полостей. В финале, V стадии О.
происходит либо полное восстановление структуры и формы кости,либо признаки деформирующего развития артроза (см.), IV и V степени соответствуют фазе окончания. Интервалы между следующим рентгеновскими исследованиями зависят от стадий заболевания и в среднем от одного до нескольких месяцев на II стадиях, от 0,5 до 1 года, а иногда и более, на III и IV степенях.
Лечение асептического некроза эпифиза костной ткани у детей в связи с высокими восстановительными возможностями в период роста следует рекомендовать консервативное лечение и прогноз, с умеренной нагрузкой на пораженную конечность, а так же выполнение физиотерапевтических упражнений. Если остеохондропатия у детей и людей раннего взрослого возраста (18-25 лет) закончилась деформацией конца сустава, то в некоторых случаях показана Оперативная мера: коррекционная остеотомия (см.), артропластика (см.) и др.
Прогноз на жизнь благоприятный. О. прогноз по восстановлению функции конечности зависит от своевременности начатого лечения. Самовосстановление наблюдается редко. И обычно не происходит из-за позднего начала или нерационального лечения и отсутствия полного восстановления первоначальной формы кости и функции конечности-возникают эффекты в виде артроза.
Источник: https://www.vam3d.com/osteoxondropatiya-prichiny-lechenie-i-stadii-bolezni/
 Гентамицин
Гентамицин Ванкомицин
Ванкомицин Трамадол
Трамадол Кеторолак
Кеторолак Парацетамол
Парацетамол симптомам относятся опухлость и болезненные ощущения в районе поражения.
симптомам относятся опухлость и болезненные ощущения в районе поражения.