4 декабря 2020
Фарингит — это воспалительное заболевание слизистой оболочки и лимфоидных элементов глотки.
Мкб — фарингит:
- J02 — острый фарингит
- J02.0 — стрептококковый фарингит
- J02.8 — острый фарингит, вызванный другими уточненными возбудителями
- J02.9 — острый фарингит неуточненный
- J31.2 — хронический фарингит
- J31.1 — хронический назофарингит
- Фарингит редко выделяют как отдельное заболевание, обычно ставят диагноз острое респираторное вирусное заболевание (ОРВИ).
- ОРВИ — это общее название, врач обычно уточняет, как именно проявляется ОРВИ.
- Это может быть ринит (насморк), фарингит (красное горло), ринофарингит (воспаление носа и горла) и др.1,2
- Важно не путать фарингит с тонзиллитом.
- Для этого давайте разберемся в строении глотки и ротовой полости.
Строение глотки
Глотка делится на 3 отдела:
- верхний (носоглотка)
- средний (ротоглотка)
- нижний (гортаноглотка)
Это разделение является весьма условным, т.к. между отделами нет четких границ. При возникновении воспаления редко бывает так, чтобы воспалительный процесс локализовался в одном отделе, обычно инфекционные процессы распространяются и перемещаются по всем отделам глотки.5,7
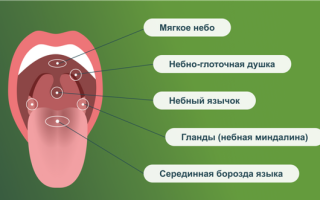
Как видно на картинке ниже, ротоглотка представлена небно-глоточными дужками, небным язычком и мягким небом.
При фарингите обычно поражаются:
- дужки
- язычок
- мягкое небо
- задняя стенка глотки
Для полного осмотра глотки врач использует шпатель. Он нужен, чтобы улучшить обзор задней стенки глотки.
Небные миндалины при фарингите также воспаляются, т.к. ограничить процесс воспаления невозможно. Такой распространенный характер воспаления при фарингите отличает его от тонзиллита, где происходит поражение преимущественно небных миндалин.
Как часто встречается фарингит
Фарингит, как и обычное ОРВИ (вирусная инфекция), встречается довольно часто. Частота заболеваемости увеличивается в сезон с сентября по май, а пик приходится на февраль-март. Спад заболеваемости фарингитом в 3-5 раз отмечается в летние месяцы.10,11
В детском возрасте острый фарингит встречается чаще, чем во взрослом. Дети до 5 лет переносят вирусную инфекцию, в том числе с фарингитом, по 6-8 раз за год.8,9
Дети, которые ходят в детский сад, болеют на 10-15% чаще в течение первого года посещения организации. К сожалению, “домашние” дети впоследствии чаще болеют в школьном возрасте.
Причины возникновения фарингита и тонзиллита
Этиология (происхождение, причина) фарингита. В 70-90% случаев фарингит вызывают вирусы. Также фарингит могут вызывать бактерии, грибки, аллергия, травмы, воздействие раздражающих факторов.
Из вирусов чаще всего встречаются риновирусы, аденовирусы, грипп, парагрипп, энтеровирусы, Коксаки А, коронавирусы, группа герпесвирусов (вирус Эпштейна-Барр, цитомегаловирус, ВПГ).12
Существуют фарингиты, которые выделяют в отдельный диагноз в зависимости от возбудителя, например стрептококковый фарингит МКБ J02.0
Факторы риска развития острого фарингита
- Воздействие химических раздражителей на слизистую глотки
- Воздействие низких температур на слизистую глотки
- Длительное пребывание в закрытых, плохо проветриваемых помещениях
- Сниженный иммунитет
- Детский и пожилой возраст
- Заболевания ЖКТ (гастроэзофагеальная рефлюксная болезнь — ГЭРБ)
- Инфекция в ротовой полости (кариозные зубы, гингивиты)
- Частый и длительный контакт с табачным дымом
Классификация фарингитов
Фарингит бывает острым и хроническим. Острым называется воспаление, которое возникло внезапно. Хроническим называют заболевание, которое сохраняется длительное время, при этом оно может не беспокоить человека, но при определенных обстоятельствах вызывать жалобы и беспокойство.3
| КЛАССИФИКАЦИЯ | КОММЕНТАРИЙ | ||
| классификация: | Классификация фарингитов по причине возникновения: | комментарий: |
|
| классификация: | Фарингиты, связанные со специфическими возбудителями: | комментарий: |
|
| классификация: | Виды хронического фарингита: | комментарий: |
|
Симптомы острого фарингита (тонзиллофарингита)
Самые частые жалобы при фарингите:
- боль в горле
- першение
- сухость
- боль при глотании
- отказ от еды
- заложенность в ушах
- ощущение недомогания
- подъем температуры
Как было сказано ранее, фарингит редко бывает самостоятельным заболеванием, поэтому и проявления могут быть связаны не только с горлом. Может появиться заложенность носа, насморк, покраснение глаз, сухой кашель.
Симптомы хронического фарингита
В период ремиссии (когда вы вылечили острый фарингит или вылечили обострение хронического фарингита) может беспокоить ощущение сухости в горле, легкое першение. В период обострения появляются жалобы, как при остром фарингите.3
Диагностика фарингита
Определить острый фарингит можно по жалобам пациента и при осмотре ротоглотки (фарингоскопии).
Объективные симптомы фарингита, которые оценивает врач при осмотре горла:
- отек и гиперемия (покраснение) слизистой глотки
- гнойный или слизисто-гнойный налет на стенках слизистой глотки
- наличие воспаления в дужках, миндалинах, устьях слуховых труб
- наличие ярко-красных бугорков на задней поверхности глотки и на боковой — гипертрофированные (увеличенные) лимфоидные фолликулы
- истончение слизистой с участками отслаивающегося эпителия, корок и вязкой слизи (атрофический фарингит)
На основании этих симптомов врач может поставить не только диагноз фарингит, но и предположить его причину (вирусное воспаление, грибковая инфекция и т.д.).
Несмотря на то, что острый фарингит в 70% является вирусным заболеванием, иногда требуется исключить бактериальную причину. Это очень важно для определения дальнейшей тактики лечения и профилактики осложнений. Для этого следует провести экспресс-тест для исключения стрептококковой природы фарингита.
В некоторых случаях при длительно сохраняющихся жалобах, повышенной температуре, сохраняющейся более 3-х дней, также необходимо сдать общий анализ крови для понимания причины острого фарингита.
Лечение фарингита
Фарингит обычно протекает не тяжело, хотя некоторым пациентам боль может доставлять очень много дискомфорта.
Наиболее распространен вирусный фарингит, для терапии которого обычно достаточно местного лечения. Рекомендуется применять комбинированные препараты, которые способны не только уменьшить боль, но и воздействовать на ее причину.
Тантум® Верде для лечения фарингита
Препаратом, способным воздействовать на причину воспаления и боли при фарингите, является Тантум® Верде. В его состав входит бензидамин — это нестероидный противовоспалительный препарат, который обладает обезболивающим и противовоспалительным действием.
13 Также бензидамин оказывает антисептическое действие на бактерии и грибы.
14,15 Он работает на местном уровне, снимая воспаление и ускоряя процессы регенерации (восстановления) и не оказывает системного действия на весь организм, что немаловажно при лечении фарингита.16
- Для лечения бактериального фарингита (если стрептатест положительный) помимо симптоматической терапии (обезболивание и снятие воспаления в глотке), врач может назначить антибактериальные препараты.1,6,12
- Для лечения фарингита можно использовать спрей, таблетки для рассасывания, раствор для полоскания Тантум® Верде.
- В детском возрасте разрешено применение спрея (формы подачи лекарства) с 3 лет, а пастилки для рассасывания с 6 лет.17
Правильное лечение заболеваний горла
Хронический фарингит в стадии ремиссии не требует лечения. При обострении хронического фарингита также целесообразно использовать местную терапию для снятия воспаления и улучшения регенерации тканей глотки. Тантум® Верде обладает этими свойствами и оказывает обезболивающее действие.
Диета при остром фарингите
Важным аспектом в лечении фарингита является обильное питье – жидкость необходима, чтобы снять интоксикацию и улучшить самочувствие.
Не рекомендуется употреблять кислые морсы и компоты, а также горячие напитки. Кислота может дополнительно травмировать стенки горла, а горячее может нанести ожог.
Из рациона следует исключить острые, копченые, консервированные продукты, чтобы дополнительно не травмировать слизистую глотки.
Осложнения фарингита
Обычно острый фарингит хорошо поддается лечению. Прогноз вирусного фарингита — выздоровление.
Бактериальный (стрептококковый фарингит) может осложниться образованием заглоточного абсцесса, а в последующем оказать негативное влияние на сердце и почки, вызывая эндокардит и гломерулонефрит.
Симптомы фарингита могут сохраняться и при правильном лечении, если не устранена истинная причина заболевания. Например, если не лечить гастроэзофагеальную рефлюксную болезнь (поражение ЖКТ), то фарингит будет постоянно о себе напоминать.
Острый фарингит может перейти в хроническую форму.
Профилактика фарингита
Для профилактики фарингита рекомендуется:
- избегать переохлаждений и одеваться по погоде
- избегать контакта с табаком и химическими раздражителями
- проводить частые проветривания рабочих и жилых помещений
- чаще гулять на свежем воздухе. Прогулки помогут укрепить защитные свойства организма в борьбе с фарингитом
- не пить ледяную воду
- не делиться едой и столовыми приборами, чашками
- избегать мест массового скопления людей, при возможности находиться в них как можно меньше времени
- использовать дезинфицирующие средства, в том числе в местах общественного пользования, транспорте и т.д.
- часто мыть руки
Фарингит у беременных
В период беременности у женщины снижаются защитные свойства организма. В связи с этим сильно увеличивается риск заражения инфекционными заболеваниями, а также обострения хронических заболеваний.
Беременным женщинам необходимо тщательно следить за своим здоровьем и проводить профилактику заболеваний: избегать контакта с людьми, болеющими респираторными заболеваниями, избегать мест массового скопления людей, мыть руки, регулярно и правильно питаться.
При заболевании острым фарингитом или обострении хронического требуется лечение. Не рекомендуется применять препараты, способные оказывать действие на весь организм. Они могут пройти через плаценту к ребенку и причинить ему вред.
Для лечения фарингита беременным женщинам рекомендуется обратиться к врачу и использовать полоскание полости рта солевыми растворами.
Часто задаваемые вопросы
Обычно фарингит не требует госпитализации (лечения в больнице). Вы можете лечить фарингит в домашних условиях самостоятельно, используя местные средства для снятия боли и воспаления в горле. Если при самостоятельном лечении в течение 3-х дней боль в горле не проходит или если помимо боли в горле появилась высокая температура, необходимо обратиться к врачу.
С болью в горле, першением, трудностями при глотании сначала надо обратиться к терапевту или педиатру, если это ребенок. Если будут показания, то врач назначит консультацию ЛОР врача.
При фарингите болевой синдром может быть более выраженным, чем при тонзиллите (ангине). Для лечения фарингита рекомендуется использовать спреи с обезболивающим эффектом, например Тантум® Верде Форте. Для исключения ангины (стрептококкового тонзиллита) или стрептококкового фарингита рекомендуется провести экспресс-тест (стрептатест).
Антибиотик показан ТОЛЬКО при бактериальном фарингите. Для быстрой диагностики проведите экспресс-тест на стрептококк. Он позволит исключить или подтвердить бактериальную природу фарингита. При выявлении стрептококка врач назначит антибиотики.
Чаще всего причиной возникновения острого фарингита является вирус. Больной может быть заразен. При появлении симптомов фарингита следует соблюдать домашний режим до полного выздоровления.
Могут возникнуть осложнения. При отсутствии лечения фарингита жалобы сохраняются значительно дольше, воспаление не проходит и начинает приобретать хронический характер.
На фоне острого заболевания или обострения хронического фарингита вакцинация противопоказана. Дождитесь полного выздоровления, после этого можете делать вакцинацию. Исключение составляет вакцинация против гриппа. Ее можно делать при нормализации температуры, т.е. не нужно дожидаться исчезновения всех симптомов.
При фарингите не рекомендуется есть очень холодную пищу, в том числе мороженое. Это может усилить воспалительный процесс и замедлить восстановление.
Ингаляции не эффективны для лечения фарингита, но фарингит редко бывает изолированным заболеванием. Он может сочетаться с бронхитом, ларингитом и стенозом (у детей). Для их лечения врач назначает ингаляции, в том числе с лекарственными средствами.
Главная профилактика тонзиллита – здоровый образ жизни
Поговорим сегодня о заболеваниях горла. Тема актуальная, на фоне недавней эпидемии и карантина в образовательных учреждениях. У нас в гостях – Вадим Геннадьевич Котельников, врач оториноларинголог, специалист детской клиники «Здоровье 365» на Бажова, 68.
Вадим Геннадьевич, мы часто слышим формулировку «хронический тонзиллит», что она означает?
— Это заболевание протекает в верхних дыхательных отделах, с длительным воспалением в небных миндалинах, или гландах.
То есть это, когда болит горло в прямом смысле слова? И горло красное, если посмотреть?
— Да, основная жалоба – это боль в горле. При этом краснота не на всем горле, по локализации – это именно небные миндалины, этакие мешочки по бокам горла.
А какие основные причины возникновения тонзиллита?
— Основные причины – частые простудные заболевания. Также сопутствующая патология, например, патология зубов, десен.
То есть кариес может привести к тонзиллиту?
— Так точно. Это вторичный очаг инфекции, который приводит к перенапряжению иммунитета с последующим формированием патологии уже в самой миндалине.
«Хронический» в данном случае означает постоянный тонзиллит?
— Да, длительный воспалительный процесс.
Какие основные симптомы-предвестники тонзиллита? На что обращать внимание? Можно ли предотвратить развитие болезни?
— Придерживаться определенных правил можно, но нет гарантированных методов, которые бы абсолютно предотвращали болезнь. К сожалению, волшебных пилюль не бывает.
А обращать внимание стоит на частые простудные заболевания, на заболевания, которые ведут к поражению носового дыхания, — так называемые риносинуситы. Частые проблемы в детском возрасте, связанные с аденоидами. Также, повторюсь, патологии ротовой полости. Патологии желудочно-кишечного тракта, т.к. миндалины находятся на перекрестке путей дыхания и поступления пищи.
Получается, может или сверху «накрыть», или снизу?
— Да. За счет гастро-эзофагального рефлюкса идет заброс из желудка, в том числе кислоты, что вызывает ожог слизистой. И флора, которая присутствует в ЖКТ, условно патогенная, при определенных условиях может вызывать заболевания дыхательных путей.
Вадим Геннадьевич, давайте поговорим о методах лечения. Говорят, что это прям на всю жизнь, неизлечимо.
— Есть несколько путей. Первый – это медикаментозный, консервативный метод. Таблетки, с применением местных методов: полоскание, препараты с антисептическим свойством местного действия в виде спреев.
Второй метод – с применение физиолечения: УВЧ, УФ-облучение слизистой ротоглотки, промывание миндалин. Такие процедуры входят в состав комбинированного лечения.
Ну, и радикальный метод – хирургический. Для него существуют строгие показания. Все-таки эти органы даны человеку не просто так.
Это какой-то совсем запущенный случай должен быть?
— Да, когда очень частые рецидивы, чуть ли не ежемесячные – причем на фоне даже проводимого профилактического лечения. То есть, если консервативное лечение не дает эффект, приходится применять такой метод. А также чтобы избежать возможных осложнений.
Причем осложнения бывают довольно серьезные. Ревматические поражения: сердце, почки, суставы. Септические поражения крови и распространение инфекции к внутренним органам.
А это заразно? Если в семье, к примеру, есть человек с хроническим тонзиллитом?
— Существует генетическая предрасположенность, но сам вялотекущий процесс – нет, не заразен. Но есть риск передачи флоры. В острый период можно заразиться через поцелуй, например. Инфекция проявится в виде острой ангины, но организм человека может справиться сам. Все зависит от особенностей иммунитета.
Давайте тогда перейдем к профилактике. Целоваться с больным нельзя, как минимум. А какие еще есть меры профилактики?
— Главное – это здоровый образ жизни. Необходимо исключить курение табака, злоупотребление алкоголем. Заниматься даже не столько спортом, а физической культурой. Потому что профессиональный спорт – это тоже своего рода крайность.
Нужно следить за распорядком дня. Люди, которые постоянно работают, постоянно в стрессе, усталые, более предрасположены к этому заболеванию. Нужны периоды отдыха. Сон здоровый, полноценный. Правильное питание – с витаминами, с белком и т.д.
Проветривание, гигиена жилья и труда – элементарно почаще мыть полы, пылесосить. Ну, и санация хронических очагов – регулярное посещение стоматолога. Зубы должны быть здоровыми и ротовая полость в целом. Нужно уделять внимание органам ЖКТ, в т.ч. желудку. В случае проблем обращаться к гастроэнтерологу.
А также следить за чистотой носового дыхания. Ведь оно обеспечивает лучшую усваиваемость кислорода и очищение вдыхаемого воздуха.
Спасибо за беседу, Вадим Геннадьевич. Напоминаем, если Вам нужна консультация оториноларинголога, записывайтесь на прием в клинику «Здоровье 365» по телефону 302-37-54.
7 мифов об ангине (Шустов К.И.) – клиника «Семейный доктор»
Осень и весна — самое частое время для ангины, но и зимой болезнь иногда не обходит стороной. Заболеть можно в любом возрасте, однако в основном страдают маленькие дети, подростки и взрослые моложе 30 лет. С ангиной связано множество мифов. Разобраться в том, что правда, а что нет, нам поможет врач — отоларинголог клиники «Семейный доктор» Кирилл Шустов.
Миф 1: если болит горло, значит это ангина
Совсем не обязательно. Боль в горле может быть симптомом гриппа, ОРЗ, фарингита (воспаление задней стенки глотки) и других болезней. Ангина же – это воспаление именно миндалин, которые находятся в глотке (чаще всего страдают небные миндалины).
Кирилл Шустов «Также болевые ощущения в горле могут носить рефлекторный характер и возникать при воспалительных процессах в мышцах или лимфатических узлах шеи. Поэтому для правильного лечения следует своевременно обратиться к врачу».
Миф 2: ангиной можно заразиться, только если тесно контактировать с больным
Это неверно. Чаще всего ангина передается воздушно-капельным путем (микробы с капельками слюны распространяются при разговоре, кашле или чихании), поэтому заразиться можно, даже не приближаясь к больному «впритык».
Нужно помнить, что микробы могут проникать в организм и контактным путем. Нельзя пользоваться с больным одной тарелкой, вилкой и чашкой, а также полотенцем и носовым платком.
Миф 3: ангина — не повод оставаться дома
Ошибочное мнение. К этой болезни многие относятся несерьезно — и совершенно напрасно, ведь ангина приводит к разным осложнениям. Инфекция может проникнуть в уши и вызвать средний отит, в околоносовые пазухи, спровоцировав гайморит, этмоидит, фронтит или сфеноидит. Если микробы распространятся на окружающие миндалину ткани, то появится гнойник, и уже потребуется помощь хирурга.
Кирилл Шустов «Если ангину переносить «на ногах», то вероятность получить такие тяжелые осложнения, как гломерулонефрит или эндокардит возрастает в разы».
Из всего выше сказанного вывод напрашивается сам собой – при сильной боли в горле и высокой температуре нужно идти к врачу, а весь период лечения соблюдать постельный режим.
Миф 4: ангину можно вылечить самостоятельно, например, полоскать горло
Полоскать горло при ангине без сомнений необходимо, так как это ускорит выздоровление. Подойдут настои лекарственных трав – ромашки, эвкалипта, календулы или шалфея.
Однако только полосканиями или рассасыванием леденцов ангину вылечить нельзя, ведь внутрь миндалин эти средства не проникают. А именно там происходит размножение микробов, которые привели к ангине. Вот поэтому болезнь требует приема антибиотиков, которые должен назначить врач.
Миф 5: антибиотики при ангине можно применять без назначения врача
Это совершенно неправильно. Антибиотики может назначать только врач. Ведь препарат выбирается на основании чувствительности к нему микробов. Вот почему, перед тем как назначить антибиотик доктор берет мазок с миндалин. С его помощью выясняют, какие бактерии вызвали ангину и каким антибиотиком их можно победить.
Самостоятельный же прием антибиотиков может и навредить. Часто бесконтрольное применение этих лекарств приводит к тому, что микробы становятся к ним не чувствительны.
Миф 6: как только снизилась температура, антибиотики при ангине можно прекращать принимать
Это неправильно.
Кирилл Шустов «За несколько дней антибиотик лишь ослабит болезнетворные бактерии, а для того чтобы их победить, нужно принимать препарат в течение 7-10 дней».
Очень важно соблюдать и режим приема антибиотиков. Некоторые пациенты назначение врача принимать препарат три раза в день воспринимают по-своему.
И пьют лекарство утром, в обед и вечером (а у каждого время приема пищи свое). Для антибиотиков крайне важно, чтобы между употреблениями таблеток были одинаковые промежутки времени.
То есть три раза в день означает – пьем антибиотик в 7 утра, в 15 часов и в 23 часа.
Миф 7: чтобы не было ангин, нужно удалить миндалины
Кирилл Шустов «Ангина – это заболевание инфекционное, поэтому такая радикальная мера как удаление миндалин совершенно не обязательна для её предотвращения.
Если соблюдать такие простые правила, как ношение маски в присутствии заболевшего, мытье рук после контакта с больным, питание из отдельной посуды, можно не заразиться ангиной.
Если же удалить здоровые миндалины, которые являются основой барьерной защиты в ротоглотке, то можно сильно ослабить иммунитет».
Записаться на прием к специалисту можно по телефону контакт-центра в Москве +7 (495) 775 75 66, либо через форму онлайн записи. Возможен выезд на дом.
Заболело горло — простуда, ангина или тонзиллит? | Полезно знать
Боль в горле – частый симптом простуды (острого респираторного вирусного заболевания). Однако боль в горле при простуде длится один – два дня и может пройти без лечения. Частыми спутниками при простуде бывают насморк и заложенность носа.
Ангина – заболевание, вызываемое бактерией стрептококк – также частая причина боли в горле. При ангине боль в горле интенсивная, длится дольше и сопровождается рядом общих симптомов
Тонзиллит – болезненное воспаление миндалин, которые расположены на задней стенке глотки. Также вызывает боль в горле.
- Чем вызывается боль в горле при простуде — бактерии или вирусы?
- Чаще всего боль в горле при простуде вызывается различными вирусами и может сопровождатся другими симптомами вирусных заболеваний – насморком, повышением температуры тела, кашлем, покраснением глаз.
- Как лечить боль в горле при простуде?
Несмотря на то, что не существует лекарств, непосредственно действующих на вирусы, вызывающие простуду, есть методы лечения, облегчающие состояние человека при простуде. Обильное питье теплой жидкости, солевые полоскания горла, прием жаропонижающих препаратов помогают уменьшить симптомы простуды.
Улучшают ли медикаменты симптомы боли в горле при простуде?
Жаропонижающие средства облегчают симптомы простуды и боль в горле. Но не стоит преувеличивать эффективность этих препаратов
- Нестероидные противовоспалительные средства, такие как ибупрофен или напроксен облегчают боль в горле при простуде. Существует много коммерческих препаратов, в состав которых входят эти вещества. Напоминаем, что аспирин нельзя давать детям, во избежание развития синдрома Рея, который может вызвать поражение мозга и смерть.
- Различные спреи с антисептиками и анестезирующими веществами уменьшают интенсивность боли в горле.
- Сосудосуживающие носовые спреи и капли улучшают симптоматику боли в горле при простуде за счет попадания на заднюю стенку глотки. Не рекомендуется применять их больше 3 дней – они становятся малоэффективны и могут вызвать еще больший отек слизистой
Антибиотики не нужно применять для лечения простуды и боли в горле, потому что все простудные заболевания вызываются вирусами.
Как боль в горле при стрептококковой ангине отличается от боли в горле при простуде?
Воспаление в глотке при ангине вызывается бактериями-стрептококками. Для заражения ангиной необходим воздушно-капельный контакт с больным или носителем стрептококковой инфекцией. Несмотря на то, что чаще ангина возникает у детей от 5 до 15 лет, ею могут заболеть и взрослые.
Для точного установления диагноза ангины, лечащий врач может взять экспресс-тест на стрептококк или отправить материал на бактериальное исследование в лабораторию.
Чаще всего диагноз ставится врачом на основании ведущих симптомов при ангине – высокая температура, острая боль в горле, белые налеты на слизистой глотки и увеличенные региональные лимфоузлы на шее.
Почему боль в горле при ангине опаснее, чем при простуде?
Стрептококковая ангина может вызвать такое грозное осложнение, как ревматизм с поражением сердечных клапанов. Поэтому очень важно вовремя начать правильное лечение ангины. При правильном лечении симптомы ангины исчезают в течение 10 дней.
Отличается ли боль в горле при ангине и при простуде?
При ангине боль в горле более интенсивная и отличается рядом особенностей
- внезапное начало
- потеря аппетита
- боль при глотании
- покраснение миндалин с белыми налетами
- высокая лихорадка
Надо ли обращаться за помощью к врачу при подозрении на стрептококковую ангину ?
В первый день болезни боль в горле при простуде и ангине бывает очень похожа. Если вы все же подозреваете наличие ангины – необходимо обязательно обратиться к врачу для установки правильного диагноза и проведения терапии.
Лечение боли в горле при ангине?
При ангине применение антибиотиков обязательно. Чаще всего назначаются пероральные антибиотики группы пенициллина. При наличии аллергии на эти антибиотики врачом выбирается другая группа. Необходимо строго следовать предписанному режиму приема антибактериального препарата, даже если вам стало лучше в течение первого и второго дня.
Почему не уменьшается боль в горле при стрептококковой ангине?
Иногда, несмотря на прием препаратов, состояние при ангине не улучшается в течение двух-трех дней. Это может свидетельствовать о развитии осложнений. Необходим визит к врачу для уточнения лечения. Обращайтесь обязательно к врачу при наличии следующих симптомов:
- лихорадке боле 2-3 дней на фоне приема антибиотиков
- тошноте или рвоте
- боль в ухе
- выраженной головной боли
- напряжение мышц шеи
- появление сыпи на коже
- кашле
- одышке
Чем отличается боль в горле при простуде от боли в горле при тонзиллите?
Иногда боль в горле возникает при тонзиллите – воспалении миндалин (лимфатической ткани) в глотке. Тонзиллит может быть вызван как вирусами, так и бактериями. Миндалины защищают организм от проникновения инфекции через глотку, однако и сами могут быть поражены инфекционным агентом. Когда это происходит, то пораженные миндалины вызывают острую боль.
Как отличаются симптомы тонзиллита от боли в горле при простуде?
Простуда обычно сопровождается такими симптомами, как насморк, заложенность носа, кашель. При тонзиллите этих симптомов нет, но есть отечность миндалин и желтоватый налет на них. Кроме этого при тонзиллите встречаются следующие симптомы:
- затруднение дыхания
- лихорадка
- осиплость голоса
- боль при глотании
- увеличенные лимфоузлы на шее
Как лечить боль в горле при тонзиллите?
Если тонзиллит вызван бактериальной флорой, необходимо назначение антибиотиков. Решение принимает лечащий врач. При вирусном поражении антибиотики бесполезны. В этом случае следует придерживаться тактики лечения боли в горле при простуде. В любом случае, при боле в горле надо следовать общим рекомендациям:
- находиться в покое
- пить много теплой жидкости
- есть мягкую теплую пищу, избегать грубые и острые блюда
- использовать лечебные аэрозоли
- при лихорадке применять жаропонижающие препараты
При частых обострениях тонзиллита необходима консультация врача для решения вопроса о тонзилэктомии (удалении миндалин).
По всем вопросам, связанными с патологией ЛОР-органов Вы можете обратиться к опытным ЛОР-врачам Клиники «АНДРОМЕДА».
Врач оториноларинголог высшей категории Моренко М.В.
Ангина у взрослых: катаральная, лакунарная, фолликулярная, герпетическая, флегмонозная симптомы и лечение
По данным статистики, несвоевременное обращение к врачу чревато осложнениями в 90% случаев. Многие совершают огромную ошибку, пытаясь вылечить симптомы болезни, не подозревая, что последствия ангины могут себя проявить через 2-3 недели, даже после антибактериального курса.
Подрастающее поколение больше подвержено риску болезни, но взрослые болеют ангиной чаще, чем дети, окруженные родительской заботой.
Ангина может появиться, как самостоятельное заболевание или развивается на фоне другой болезни. Заражение происходит воздушно-капельным путем, при контакте с заболевшим, а также при использовании общей посуды, вещей и продуктов питания.
В любом случае, острое воспалительное заболевание сопровождается двухсторонним покраснением миндалин, больному трудно глотать, горло болит и саднит. В зависимости от формы ангины, к основным признакам добавляется ряд специфических симптомов.
Формы ангины и симптомы заболевания у взрослых
Каждая форма ангины проявляет себя по-разному. Важно выяснить, какой патогенный микроорганизм стал причиной заболевания. Но в домашних условиях это определить невозможно. Только квалифицированный врач, может точно выявить природу возбудителя и назначить адекватное лечение ангины, способствующее скорейшему и полному выздоровлению.
Катаральная ангина
Приобретается при контакте с инфицированным человеком, начинается остро, с небольшим повышением температуры тела и ощущением слабости. Миндалины и подчелюстные лимфатические узлы увеличены незначительно. Сухость во рту и горле сопровождается першением, глотать больно и трудно. Не остановленное вовремя заболевание может перейти в тяжелую форму с последующими осложнениями.
Лакунарная ангина
Гнойная форма ангины отличается очень быстрым проявлением симптомов. Лимфатические узлы увеличиваются и припухают, миндалины выраженно отечны и покрываются бело-желтым гнойным налетом. Горло при лакунарной ангине болит особенно сильно.
Повышение температуры до 40 градусов сопровождается головной, мышечной и суставной болями, иногда отдающими в сердце. На фоне лихорадки могут появиться судороги, рвота и спутанность сознания.
При отсутствии должного лечения лакунарная ангина может перерасти в фибринозную, когда начинается тяжелая гнойная интоксикация организма, в некоторых случаях вызывающая поражения мозга.
Фолликулярная ангина
Гнойная форма имеет схожие с лакунарной ангиной симптомы. Миндалины покрываются множеством гнойных фолликулов. Иногда больной жалуется на боль в пояснице, суставы ломит, как при гриппе. Нестерпимая боль в горле отдает и в ухо.
Данная форма гнойной ангины опасна широким спектром осложнений, а также разрывом фолликулов внутрь с последующим гнойным абсцессом.
Герпетическая ангина
Опасная вирусная форма, приобретаемая при пользовании общим туалетом, при рукопожатии и любом виде тактильного контакта с носителем заболевания —человеком или животным. На миндалинах, горле и небе появляются мелкие серозные пузырьки. Горло болит невыносимо, шейные лимфоузлы припухают и болезненны на ощупь.
Одновременно появляются все симптомы, характерные для гриппа: лихорадка, озноб, головная боль, тошнота, диарея.
Подтвердить диагноз «герпетическая ангина» возможно только обратившись к доктору. Квалифицированный специалист в первую очередь направит пациента сдать анализы на серологическое исследование и вирусологию, после чего назначит курс необходимых антибиотиков.
В противном случае, неправильное лечение может иметь серьезные последствия: энцефалит, менингит, а также миокардит.
Флегмонозная ангина у взрослых
Это гнойная форма заболевания, характерная для возрастной категории 20-40 лет. Возбудителем являются стрептококки, а причиной — не давняя катаральная или фолликулярная ангина. При данной форме ангины наблюдается покраснение не только неба и миндалин, но и околоминдального пространства.
Горло болит с одной стороны, очаг нагноения не имеет четких границ и требует хирургического вмешательства.
Больного знобит и лихорадит, голос сиплый или полностью пропадает. В результате гнойного расплавления миндалины изо рта идет характерный, неприятный запах.
Лечение флегмонозной ангины не терпит промедления. При отсутствии своевременной помощи специалистов в большинстве случаев возникают шейные или мозговые абсцессы, гнойный менингит, а также общее заражение крови.
Лечение ангины должно происходить под строгим контролем врача, который сможет вовремя заметить и предотвратить развитие осложнений, имеющих самый неожиданный характер.
Осложнения после ангины: откуда ждать удар?
Прежде всего под удар попадают ближайшие к очагу воспаления ЛОР-органы, особенно уязвимые после перенесенной ангины. Поэтому период выздоровления, проходящий под наблюдением специалиста, исключит развитие ряда опасных заболеваний:
- лимфаденит (воспаление лимфоузлов) может сопровождать любую форму ангины. При нагноении лимфоузлов требуется незамедлительное хирургическое вмешательство;
- хронический тонзиллит возникает после тяжелого течения или частых повторений ангины. Разрастание тканей миндалин лечится медикаментозно, хотя в некоторых случаях требуется операция;
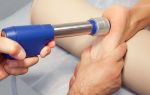
Ультрафиолетовое облучение (УФО) ротоглотки (горла) при лечении заболенваний ЛОР огранов | Услуги Клиники «Проксима» (г. Сочи, Адлер)
Ультрафиолетовое облучение (УФО) – один из методов светолечения или фототерапии. Используется нами в лечении ряда патологических состояний, в т.ч. и заболеваний ротоглотки.
Методика проведения
Ультрафиолетовое излучение – это невидимый глазу человека свет коротковолнового диапазона с длиной волн от 400 нм до 10 нм. Ультрафиолетовое излучение подразделяют на ближнее с длиной волн 200-400, которое непосредственно граничит с диапазоном видимого человеческим глазом света, и дальнее с длиной волн 200-10 нм.
В медицинской практике используют ультрафиолетовое излучение с длиной волн 400-180 нм, что практически соответствует ближнему спектру. Ближнее УФ-излучение, в свою очередь, разделяют на длинноволновое, средневолновое, и коротковолновое, и обозначают как А, В, и С.
- Длинноволновое, УФ-А с длиной волн 400-320 нм. Общее воздействие УФ-А сопровождается усиленной продукцией пигмента кожи меланина. Макроскопически это проявляется феноменом загара. При местном воздействии УФ-А в соответствующих участках кожи и слизистых оболочек усиливается кровообращение, активизируется иммунная защита, рассасываются воспалительные очаги.
- Средневолновое, УФ-В с длиной волн 320-280 нм. Здесь мощность излучения больше. Под его действием высвобождаются биологически активные вещества и медиаторы, что позитивно сказывается на трофике тканей. Дополнительно усиливается иммунная защита, исчезает боль. Еще один ключевой момент: под действием УФ-В в коже активируется витамин D, обеспечивающий обмен кальция.
- Коротковолновое, УФ-С с длиной волн 280-180нм. Мощность такого излучения максимальна. Под его действием происходит денатурация белковых молекул. Отсюда и бактерицидный эффект УФ-С.
С лечебной целью используют селективные и интегральные ламповые источники УФО. Селективные генерируют строго определенный спектр (УФ-А, УФ-В, или УФ-С). Интегральные лампы генерируют весь диапазон УФ-лучей, оказывающих терапевтическое действие. Именно такие источники состоят на оснащении в нашем центре. Хотя в некоторых ситуациях мы пользуемся селективными лампами.
Комплексное противовоспалительное, трофическое, иммуностимулирующее и бактерицидное действие УФО нашло применение в лечении заболеваний ротоглотки. Это острые и хронические тонзиллиты, аденоиды, фарингиты.
Облучение ультрафиолетом ротоглотки иногда проводится нами в качестве дополнительного лечения при заболеваниях полости рта (стоматиты, гингивиты) и других ЛОР органов (отиты, риниты, синуситы).
Аппаратура для УФО представляет собой изолированный от внешней среды источник излучения, селективную или интегральную лампу. Аппарат УФО с лампой снабжен тубусом. Конусообразная форма и соответствующие размеры тубуса позволяют его вводить в полость рта.
При этом создается узконаправленный пучок УФ-лучей для обработки ограниченных участков ротоглотки. Тубус должен быть стерильным. Непосредственно перед процедурой аппарат прогревают в течение нескольких минут для того чтобы излучение приобрело должные параметры. Чтобы облегчить введение тубуса, пациент в положении сидя чуть запрокидывает голову и выдвигает язык.
Сама процедура проходит безболезненно. При УФО ротоглотки, как и при других методах фототерапии, оперируют таким термином как биодоза (биологическая доза). Под биодозой подразумевают минимальное время, необходимое для создания эритемы (покраснения кожи) спустя 12-24 ч. после облучения при удалении УФ-источника на расстоянии 0,5 м. от кожи.
Поскольку биодоза – временная величина, ее измеряют в минутах и секундах. Для каждого пациента этот показатель индивидуален. Поэтому за несколько дней до начала лечения мы определяем биодозу.
Для этого мы используем пластину с отверстиями, надеваемую на тубус аппарата. Через эту пластину идет УФО кожи соска.
Чувствительность эта области примерно такая же, как и чувствительность слизистых оболочек.
Лечение обычно начинается с 1/2 биодозы. У ослабленных пациентов и детей на начальном этапе возможно 1/4 или 1/8 биодозы. В ходе лечения мы плавно увеличиваем интенсивность УФО, доводя ее до 1-2 биодоз. Процедуры проводим ежедневно или 1 раз в 2-3 дня. Курс лечения предусматривает от 6 до 10-12 процедур. После сеанса УФО пациент в течение получаса отдыхает в комфортных условиях.
Противопоказания к ультрафиолетовому облучению
Среди общих ограничений к УФО ротоглотки:
- острые гнойные воспалительные процессы
- индивидуальная непереносимость УФ-лучей
- злокачественные новообразования
- тяжело протекающие сердечно-сосудистые заболевания
- язвенная болезнь желудка и 12-перстной кишки
- нарушения функции печени и почек
- анемии, нарушения свертывания крови
- гипотиреоз (избыточная функция щитовидной железы)
- системная красная волчанка
- злокачественные новообразования
- туберкулез.
Если воспалительный процесс в ротоглотке имеет гнойный характер, мы тоже не проводим УФО до тех пор, пока гнойные очаги не будут ликвидированы.