Специалистов, занимающихся заболеваниями ног, насчитывается более 10. Патология зависит не только от состояния костей и суставов. Пациенты жалуются на боли в стопе, икроножных мышцах при нарушении прохождения крови по сосудам, выраженном рожистом воспалении, подагре, гормональных нарушениях. Поэтому, чтобы выяснить, какой врач лечит косточку на ногах, нужно разобраться в причине.
Кроме того, приходится учитывать, что обращаться к узкому специалисту в условиях поликлиники можно только после осмотра терапевта. Это врач наиболее широкого профиля. Именно он решает, куда направить больного, какое стандартное обследование необходимо пройти до приема.
Детские проблемы чаще выявляются профилактическим осмотром педиатра. Родителям сразу рекомендуют необходимого по профилю доктора (невролога, ревматолога, ортопеда). Взрослому человеку сложнее найти нужного специалиста. Поражение способно вовлекать разные ткани.
В рекламе предлагается столько коммерческих структур, где можно лечиться, что люди путаются в малознакомых названиях врачей (остеопат, вертебролог, подолог), не понимают, нужно ли идти к ним и за что платить деньги. Мы постараемся помочь разобраться, какой «врач по ногам» помогает, если на большом пальце стопы появилась выпирающая косточка.
Причины возникновения вальгусной деформации
Вальгусным деформированием в ортопедии называют изменения в своде стопы с последующим искривлением первого пальца.
Чаще наблюдается у женщин. Патологию вызывают:
- лишняя масса тела;
- регулярная перегрузка ног, связанная со спортом или профессией;
- некомпенсированное плоскостопие;
- артриты любого происхождения;
- возрастной остеопороз за счет вымывания кальция, ослабления костной ткани;
- гормональные и метаболические нарушения при сахарном диабете;
- перенесенные травмы конечности;
- ношение узкой обуви на высоком каблуке;
- гиповитаминозы при неправильном питании, длительных хронических заболеваниях органов пищеварения.
Особенности патологии
Поражение в костном скелете ступни происходит постепенно. Первоначально уплощается продольный и поперечный свод стопы. Суставы плюсневой части изменяются в связи с перераспределением нагрузки. Сначала процесс носит компенсаторный характер, затем подключаются необратимые структурные изменения.
I плюсневая кость уходит кнаружи. Приводящая мышца большого пальца ослабевает и растягивается, апоневроз передней части подошвы превращается в дряблую ткань. Усиливается действие противоположно направленной группы. Палец смещается вовнутрь, а суставная часть выпирает наружу и образует растущую шишку.
Костная ткань и хрящ на головке плюсневой кости теряют покрытие из-за дистрофических изменений. Образуется деформирующий остеоартроз. Неспособность ступни к стабильному выполнению функции приводит к нарушениям в голеностопном, коленном и бедренном суставе ноги.
В клинической картине заболевания основное внимание пациентов обращают:
- боли в основании первого пальца при ходьбе;
- отечность ступни;
- невозможность подобрать обувь;
- судороги икроножных мышц при нагрузке и ночью.
Сформировавшаяся стопа получила название «плосковальгусная». Она имеет характерные визуальные признаки деформации:
- конец большого пальца смещается в сторону мизинца, при запущенной форме наслаивается на ближайшие пальцы;
- плотная болезненная шишечка определяется у основания фаланги первого пальца;
- припухлость в зоне искривления, на щиколотках;
- покраснение, мозоли на верхней поверхности пальцев;
- натоптыши в области подошвы, на пятке, с внутренней стороны пальца.
Какой врач может помочь при возникновении косточки?
После выяснения причины вальгусных изменений основная помощь заключается в приостановке разрушений хрящевой поверхности суставов, поддержке свода стопы, снятии болевого синдрома. Каждый врач вносит свою долю в лечение. Мы разберем, с какими специалистами, возможно, придется встретиться пациенту при обращении в медицинское учреждение.
Терапевт
Терапевт — наиболее доступный врач при обращении по поводу болей в ногах. Болезненный выступ косточки на стопе обычно появляется к 40 годам. А в этом возрасте у человека могут быть серьезные проблемы с варикозными венами, суставами. Задача терапевта разобраться в симптоматике, назначить необходимые анализы.
Участковый доктор — не просто медик-диспетчер, он должен провести первичную дифференциальную диагностику разных заболеваний. Искривление пальцев на ногах может вызывать ревматоидный полиартрит, ревматическая атака, подагра. При наличии покраснения и припухлости в суставах следует думать о различных причинах артрита.
Если натоптыши или мозоли гноятся, раны не заживают, расширяются за счет омертвевших тканей, то у пациента одновременно подозревается сахарный диабет (диабетическая стопа). Он нуждается в проверке крови и мочи на концентрацию глюкозы и направлении к эндокринологу. А терапевту предстоит выяснить, не связан ли диабет с воспалением поджелудочной железы.
В молодом возрасте, если суставы опухают после перенесенной ангины, приходится исключать ревматизм. Потребуется дополнительная консультация ревматолога. Тяжело протекают системные заболевания соединительной ткани.
Особого внимания требуют жалобы пожилых людей. На фоне деформированных ног у них возможны неврологические нарушения (онемение, патологические подошвенные рефлексы), возникшие после транзиторной ишемической атаки головного мозга, перенесенного инсульта.
Сильные спастические боли при ходьбе заставляют думать об атеросклерозе сосудов нижних конечностей, эндартериите. Этой патологией занимаются сосудистые хирурги.
Подолог
О появлении новой специальности — подолог (подиатр) — поспешили заявить некоторые частные клиники. Теоретически, этот специалист должен заниматься заболеваниями подошвы. Какими именно, остается неясным. В медицине существует утвержденный «Перечень врачебных должностей» с указанием обязательного высшего медицинского образования, специализации.
Последним пересмотром в 2015 году удалось узаконить профессию мануального терапевта. Специалисты должны готовиться из неврологов и травматологов-ортопедов. О подологах ничего в официальной медицине неизвестно.
По отзывам на форумах, они должны заниматься проблемами ухода за кожей стопы, ногтями, реабилитацией и подготовкой к оперативному вмешательству по поводу костных образований.
Люди, которые называют себя подологами, прошли тематические курсы по направлению «мастер аппаратного или подологического ухода за стопой». В проекте они будут заниматься:
- плоскостопием;
- вросшими ногтями и мозолями;
- пяточными шпорами;
- вальгусной деформацией;
- артрозами;
- диабетической стопой.
Специализация представляется слишком узкой. Нужно ли совмещать услуги мастера педикюра и лечить серьезные заболевания нижних конечностей, вместо других специалистов, законодательно считается нецелесообразным. Подологи пока встречаются в салонах красоты, косметологических клиниках, как частнопрактикующие врачи. При обращении советуем проверить документы об образовании.
Аналогично складывается проблема с остеопатией. Это целая наука, претендующая на способность вылечивать пациентов силой воздействия на энергетические каналы. Относится к альтернативной медицине.
Остеопатические приемы заключаются в признании за некоторыми людьми особых свойств исцелять с помощью прикосновения рукой к больному месту. При косточке на ноге необходимо убрать уплотнение.
Достоверных данных по результатам воздействия остеопата при вальгусной деформации не существует.
Общеизвестно, что вера в специалиста помогает некоторым больным. Большинство людей, называющих себя остеопатами, не имеет медицинского образования, лицензируются в лучшем случае, как мануальные терапевты, оканчивают курсы массажистов и заявляют о своих необыкновенных способностях.
Травматолог
Специальность врача по трудовой книжке — «травматология и ортопедия». Но на практике часто необходимо разделение. За травматологами закреплены экстренные случаи повреждения костей и связок. Они дежурят в неотложной помощи, существуют профильные бригады на станциях «Скорой помощи». Обращаются пострадавшие с:
- простыми и сложными переломами опорно-двигательного аппарата;
- растяжением и разрывом связок;
- вывихами.
Производится накладывание гипса, вправление вывиха, по показаниям сложные операции на суставах и костях, включая замену на искусственный протез.
При запущенных случаях деформации стопы и косточке, мешающей передвижению, пациента кладут в отделение травматологии и ортопедии и оперируют в плановом порядке.
Ортопед
Ортопедия — часть общей с травматологами специальности. Когда врач работает в детском учреждении или поликлинике, значительная доля приема уделяется пациентам с плоскостопием, косолапостью, вальгусной стопой. Хотя обязательно рассматривается связь с перенесенной травмой.
Если у ребенка выявляется вальгусная деформация стопы, ортопед назначает массаж, ЛФК, физиопроцедуры, ношение специальной ортопедической обуви для восстановления тонуса мышц внутренней поверхности ноги. Взрослому человеку при нетяжелых изменениях рекомендуются специальные стельки или вкладыши, устройства для закрепления большого пальца в правильном положении.
В «Центрах травматологии и ортопедии» организованы отделения, в которых специалисты имеют высокую квалификацию и опыт работы именно в сфере ортопедии, не касаются травматических повреждений.
Физиотерапевт
Врач, имеющий подготовку по физиотерапии, в качестве консультанта участвует в выборе лечения пациентов с патологией стопы. В зависимости от стадии заболевания он рекомендует курсовое применение:
- массажа;
- лечебной физкультуры;
- способов аппаратного воздействия (магнитотерапия, импульсные токи, электрофорез, фонофорез);
- грязевых и парафиновых аппликаций;
- ножных ванн.
Физиотерапевт помогает ортопеду подобрать наиболее действенные лечебные методы в зависимости от возраста пациента, сопутствующих заболеваний.
Когда требуется помощь хирурга?
Все травматологи-ортопеды считаются хирургами по образованию. При необходимости хирургического вмешательства пациент с косточкой на стопе попадает в стационарное отделение, где производится дообследование и оперативное лечение.
Взрослому пациенту полностью обойтись в лечении консервативными методами невозможно. Удается приостановить скорость развития патологии, осложнения, снять боли.
При деформации стопы II–III степени восстановить правильное расположение костей свода и плюснефаланговых сочленений позволяет только операция. Речь идет не просто об устранении косметического дефекта, но о перенагрузке суставных поверхностей, развороте головок и закреплении сочленений, сухожилий.
Конкретный вид операции выбирают врачи после проведения МРТ и КТ с представлением схемы патологических изменений. В начальной стадии допускается использование техники лазерной шлифовки и малоинвазивного вмешательства.
Основным доктором, занимающимся лечением косточки на ноге, считается травматолог-ортопед. Но болезнь может потребовать дополнительной консультации специалистов других профилей.
Источник: https://ValgusNogi.ru/kakoj-vrach-lechit-kostochku-na-nogah.html
Какой врач лечит косточку на ноге возле большого пальца
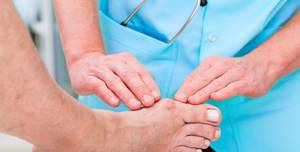
Врач-ортопед объясняет механизм развития заболевания
Вальгусная деформация элементов опорно-двигательного аппарата – это изменение расположения сустава ноги под неестественным углом к наружи. Одной из разновидностей этой патологии является искривление плюсневых костей большого пальца стопы. Появление шишки на внутренней стороне фаланги – достаточно распространенное ортопедическое заболевание. Отвечая на вопрос, какой врач лечит косточку на ноге, медики утверждают, что это зависит от стадии болезни и требуемого лечения.
Причины и симптомы
Эта патология не только вызывает дискомфорт, но и является серьезным эстетическим недостатком, особенно для женщин. Мужчины подвергаются таким изменениям довольно редко, что объясняется тем фактом, что прекрасный пол часто злоупотребляет ношением высоких каблуков и неудобной обуви. Это является одной из причин, по которым появляется шишка на пальце ноги.
К основным факторам, влияющим на возникновение нарушения, относят:
- Наследственность (часто предрасположенность к таким нарушениям является врожденной, что выражается в ранневозрастной дисплазии суставов);
- Избыточный вес (деформация сустава может быть вызвана слишком большим давлением на ноги, обусловленным высокой массой тела);
- Возраст (обычно шишка на ноге возле большого пальца появляется после 30-35 лет, что объясняется дегенеративными процессами в стареющем организме);
- Поперечное плоскостопие;
- Косолапость;
- Гормональные сбои при беременности или в период климакса;
- Механические травмы;
- Недостаток кальция в организме (кости становятся более податливыми, из-за чего опорно-двигательный аппарат неспособен выполнять свою поддерживающую функцию);
- Длительные нагрузки на ноги, обусловленные спортивной или профессиональной деятельностью.
Симптоматика вальгусной деформации характеризуется постепенным нарастанием проявлений. Выделяют несколько стадий развития заболевания, классифицируемых по углу наклона большого пальца по отношению к остальным.
Поначалу шишка на ноге небольшая и мягкая, затем она твердеет и увеличивается, на последней фазе палец серьезно деформируется, что исключает возможность ношения обычной обуви – ее приходится заменить на ортопедическую, поэтому во избежание осложнений лечиться нужно своевременно.
Степени развития патологии
Проявляется нарост на большом пальце следующим образом:
- Жжением;
- Нарастающей болью;
- Образованием мозолей и натоптышей;
- Отеком и воспалением;
- Сложностями при передвижении.
Диагностика и лечение
Многие полагают, что вальгусная деформация не требует направленной терапии и поэтому игнорируют необходимость посещения специалиста. Большинство пациентов идет к доктору только на последней стадии, когда боль становится постоянной и мешает нормальной жизнедеятельности.
В таких случаях больной задается вопросом, к какому врачу обратиться с шишкой на ноге возле большого пальца. В первую очередь следует попасть на прием к терапевту.
Обычно врач общей практики не имеет достаточно опыта для лечения подобной ситуации, но он проводит осмотр, собирает анамнез и направляет больного к медику более узкой специализации.
Ортопед
Этот доктор помогает только на начальных фазах развития болезни. Когда угол отклонения большого пальца не превышает 15°, эффективными могут оказаться разнообразные ортопедические приспособления, смягчить искривление и снять болезненные ощущения реально с помощью стелек и специальных валиков, подкладываемых под пальцы.
Ортопедические средства, применяемые на начальной стадии деформации
Этот специалист скорректирует образ жизни, объяснит, какие нагрузки разрешены, а какие губительны. Назначение физиотерапевтических процедур также является прерогативой ортопеда.
Травматолог
Этот врач лечит косточки и шишки на ногах, когда заболевание переходит в более усугубленную фазу. Угол отклонения большого пальца увеличивается до 20°, а вторая фаланга накладывается на первую, что значительно мешает ходьбе. В этом случае ортопедическая обувь лишь немного снизит боль, но не окажет действенного влияния на само заболевание.
На такой стадии врач-травматолог назначает использование пальцевых корректоров, стяжек и шин. Эти приспособления применяются в состоянии покоя или когда человек сидит в течение долгого времени (работает за компьютером). Они удерживают сустав в правильном положении и препятствуют прогрессированию деформации.
Корректоры для большого пальца, вальгусная шина и стяжки
Хирург
Говоря о том, какой врач лечит косточку на большом пальце ноги в запущенной стадии, подразумевается только хирург.
При серьезной деформации плюснефалангового сустава, образовании болезненных натоптышей, не помогут медикаментозные средства, лечебная физкультура и иные консервативные способы терапии.
Третья фаза заболевания предлагает серьезное искривление кости большого пальца по отношению к ступне и другим фалангам – 30°.
Благодаря современным медицинским разработкам, операция, показанная при обращении к хирургу, проходит быстро и эффективно.
Используются различные методы решения проблемы – лазерная коррекция, иссечение шишки, фиксация большого пальца ноги с помощью винтов и штифтов.
После удаления нароста, нога может болеть некоторое время, но реабилитационный период занимает немного времени – 1-3 месяца, а ходить можно уже на следующий день.
Физиотерапевт
Обращаться к физиотерапевту целесообразно на начальных стадиях вальгусной деформации большого пальца или в период восстановления после операции. Врач назначает массажи или другие процедуры для более быстро возвращения прежних возможностей и предотвращения рецидивов.
Профилактика
После оперативного вмешательства профилактика косточки на большом пальце ноги необходима для закрепления результата. В качестве мер по предупреждения повторного возникновения шишек на плюснефаланговом суставе применяют массаж и ЛФК.
Различные упражнения, назначенные лечащим врачом, помогают разработать сочленения костей, укрепить связки для более надежной фиксации фаланги в нужном положении. Гимнастика при вальгусной деформации большого пальца стопы включает ряд несложных действий, которые можно совершать, занимаясь своими привычными делами или просто отдыхая.
Массаж также укрепляет связки, обеспечивает прилив крови к мышечной ткани, ликвидирует натоптыши и мозоли, которые причиняют боль и неудобства при ходьбе или занятиях спортом. Эта процедура приносит заряд положительных эмоций, расслабляет, снимает неприятные ощущения и делает кожу ножек эластичной и упругой.
При возникновении вопросов, если образовалась косточка на большом пальце ноги, к какому врачу обратиться, можно ли предотвратить дальнейшее развитие заболевания, как долго длится восстановление – следует идти в больницу и не ждать усугубления симптомов патологии. Эта болезнь, слабо проявляющаяся в самом начале, впоследствии приносит массу неудобств и боли, поэтому не рекомендуется игнорировать необходимость посещения специалиста – чем больше выражено нарушение, тем сложнее его вылечить.
Источник: https://NogivNorme.ru/bolezni/kostochka-na-noge/kakoj-vrach-lechit-kostochku-na-noge.html
Какой врач лечит косточки на ноге
Если появились косточки на ногах, к какому врачу обратиться?
Этот вопрос тревожит каждого больного. Ведь не хочется стоять в очередях к терапевту, который выпишет направление к нужному доктору, где также придется отстоять очередь на прием.
ОпределениеВальгусная деформация большого пальца — это патология, которая развивается у 50% женщин и 20% мужчин. В связи с распространенностью болезни, вопрос поиска врача актуален для многих людей.
Заболевание развивается вследствие нескольких причин, которые имеют место в жизни каждого больного:
- наследственность;
- неудобная обувь;
- постоянная нагрузка на сустав;
- поперечное плоскостопие;
- нарушение целостности суставной сумки в виду травмы;
- гормональный дисбаланс (климакс, роды, беременность).
- Болезнь проявляется воспалительным процессом (бурсит), что сопровождается появлением шишки, болью, отеком, зудом, повышением местной температуры, покраснением.
- Болезненные ощущения ярко выражены, ввиду смещения костных структур, деформации пальца и давления на мягкие окружающие ткани.
Содержание
- 1 К какому врачу идти
- 1.1 Ортопед
- 1.2 Травматолог
- 1.3 Хирург
К какому врачу идти
Есть 3 основные специальности, которые прямо касаются вопроса лечения вальгусной деформации большого пальца:
- ортопед;
- травматолог;
- хирург.
Есть такое заболевание, как подагра. Она характеризуется формированием аналогичных симптомов, но за счет отложения уратов (солей) в суставной сумке.
Врач, лечащий косточки на ногах при подагре — ревматолог. Проводят дифференциальную диагностику между двумя заболеваниями с помощью рентгена.
Ортопед
Появилась шишка на ноге, к какому врачу обращаться? Ортопед занимается вальгусной деформацией на первых стадиях болезни.
Характерные симптомы для похода к ортопеду:
- появление шишки в области внутренней стороны большого пальца стопы;
- небольшое отклонение большого пальца кнаружи.
Врач проведет тщательную диагностику, отдифференцирует возможные патологии и назначит соответствующее лечение.
Помимо медикаментозной терапии, он подберет необходимое ортопедическое приспособление для восстановления анатомического положения большого пальца. Ортопедические фиксаторы остановят прогрессирование процесса и помогут самостоятельно победить болезнь.
Назначаются и физиотерапевтические процедуры, что в комплексе благотворно влияет на выздоровление.
Травматолог
Какой врач лечит косточки на больших пальцах, когда выбор удобной обуви уже невозможен, и появляются болевые ощущения при длительной ходьбе? Этот переход на вторую стадию болезни, которой занимается травматолог.
На этой стадии угол отклонения становится больше, косточка приносит не только эстетические проблемы, но и физические. Постоянное трение, выпячивание об обувь приводит к микротрещинам и травматизации суставной сумки и кожных покровов. Инфекционные агенты попадают в синовиальную жидкость первого плюснефалангового сустава, где начинается воспалительный процесс. Шишка становится больше и болезненней. А окружающий отек давит на мягкие ткани в дополнении с костными структурами.
Травматолог подбирает медикаментозную противовоспалительную терапию и специальные фиксационные приспособления более жесткого действия. Это шины, корректоры, стяжки. Данные фиксаторы носят ночью, ввиду их тяжелой конструкции и возможной травматизации стопы при воздействии нагрузки собственного тела на иммобилизированную конечность.
Хирург
Если наблюдается критическая деформация стопы, к какому врачу обращаться?
- Помощь хирурга понадобится лишь на крайних стадиях болезни, когда фиксаторы уже не помогают, а симптоматическая противовоспалительная и обезболивающая терапии приносят лишь временное облегчение.
- После тщательного сбора анамнеза, дополнительных исследований, устанавливаются прямые показания и противопоказания к проведению инвазивного вмешательства.
- Затем выбирается вид операции, с максимальной эффективностью при наименьшей травмирующей нагрузке.
- Чаще всего применяют:
- лазерную коррекцию;
- иссечение лишних тканей (носит лишь временное решение проблемы);
- остеотомию (включает несколько видов операций, основная цель которых — восстановить анатомическое положение костных структур стопы с помощью дополнительных методов фиксации).
ЛечениеПосле оперативного вмешательства хирург лечит пациента даже во время реабилитационного периода, который длится около 3 месяцев. Подбирается комплексный метод восстановления с использованием физиотерапевтических процедур, лекарственных препаратов и фиксационных ортопедических приборов.
При возникновении косточки на ноге, к какому врачу обратиться — решать самому пациенту. Но лучше следовать вышеуказанным правилам о стадийности процесса. Каждый врач отвечает за свой охват заболеваний, которые он может качественно вылечить.
Источник: https://stopvalgus.ru/kakoj-vrach-lechit-kostochki-na-nogah/
Косточка на ноге — к какому врачу обратиться для лучшего лечения?
Деформированный большого палец на ноге – болезнь, которая причиняет массу болезненных ощущений. Это патологическое состояние в медицине называют вальгусной деформацией стопы. Появившаяся шишка со временем может только расти, что причиняет массу неудобств и отзывается болью при ходьбе, осложняет выбор подходящей обуви. Не стоит запускать заболевание. Если уже появилась косточка на ноге, к какому обратиться врачу, можно узнать только после определения причины ее возникновения.
Косточка на ноге — с чего начать поиск врача?
Собранная в медицинской практике статистика, утверждает, что чаще всего деформация стопы – это сугубо женское заболевание. Среди всех пациентов только 2% мужчины.
Объясняется это просто: следование модным трендам заставляет женщин носить неудобную обувь, отказаться от комфорта. Это приводит к искривлению стопы.
Специалисты советуют не носить обувь без каблука, но он должен быть не более 3,5–4,5 см!
К какому врачу обращаться с шишкой на ноге? Чтобы ответить на этот вопрос, следует узнать причину развития деформации. Важно узнать, почему большой палец стопы не находится в нормальном положении, искривляется, а после еще и сильно болит. Частыми причинами возникновения патологии становятся:
- Узкая, неудобная, неправильно подобранная по размеру обувь. За возможность носить высокий каблук дамам часто приходится платить своим здоровьем. Усугубляется положение, если неудобные туфли женщина носит длительное время, постоянно перетруждает ноги.
- Травмы и генетическая предрасположенность.
- Плоскостопие. Неизлеченное заболевание приводит к неправильному распределению нагрузки на стопу, что становится причиной усугубления болезни.
- Полнота.
- Врожденные аномалии.
Узнать, какой врач лечит косточки на ногах, можно у семейного доктора или терапевта. К нему и следует в первую очередь наведаться.
Начинать поиск специалиста следует с посещения своего семейного или участкового доктора. Первым в числе посещенных специалистов может стать терапевт. На медприем следует отправиться в районную поликлинику, где должна храниться карта пациента. Доктор осмотрит пациента, после чего выпишет направление к узкопрофильному специалисту:
- Ортопеду – оказать помощь узкий специалист сможет только на начальной стадии развития болезни;
- Травматологу – при получении травмы;
- Хирургу, когда другой доктор уже не в силах помочь.
В редких случаях причиной возникновения патологии могут выступать ураты – соли, которые откладываются в суставной сумке. Это заболевание называется подагрой. Оно характеризуется образованием шишки на ноге около большого пальца. К какому можно обратиться врачу в таком случае? Терапевт направит своего пациента с таким недугом к ревматологу.
Ортопед
Отправить к узкому специалисту после осмотра и сбора информации сможет только семейный доктор. Именно семейному доктору решать, к какому врачу обратиться с косточкой на большом пальце ноги. Помочь ортопед пациенту способен только:
- При выявлении поперечного плоскостопия, которое устраняется длительный период и предполагает использование ортопедических стелек. В зависимости от сложности заболевания будет рекомендована специальная обувь.
- На начальной стадии болезни, когда шишка только появилась или начала расти.
Пациентам ортопед назначает курс упражнений, специальные приспособления для исправления деформации, фиксаторы для правильного расположения стопы, ЛФК. В зависимости от особенностей и характера болезни могут быть назначена физиотерапия.
Хирург
Этот доктор помогает тем пациентам, которые длительное время не признавали наличие проблемы, а потому не посещали медучреждение для получения помощи.
Не стоит терпеть дискомфорт, который усиливается от ношения неудобной обуви. Со временем патология прогрессирует, а исправить ситуацию может только хирург.
Выясняя, к какому врачу можно обратиться с шишкой на ногах, следует отправиться в хирургию, если:
- Проявляется хромота, когда нормально ходить человек уже не в состоянии;
- Возникают сильнейшие болевые ощущения;
- Появилась сильная припухлость, есть отечность в области шишки;
- Развилось воспаление, появилось покраснение.
Запущенный недуг – прямой путь к хирургу, который сможет предложить несколько кардинальных вариантов лечения.
В расчет принимается сложности случая и полученных результатов исследований может быть назначено удаление нароста, коррекция с использованием лазера, закрепление сустава в определенном положении с использованием винтов. Любой из предложенных способов требует длительного лечение и восстановительного периода, а потому не стоит запускать болезнь.
Травматолог
Врач узкой специализации. Он способен помочь пациентам избавиться от недуга, когда появилась шишка и есть проблемы во время передвижения.
Частыми пациентами становятся больные, которые перенесли травмы. Чтобы стопа не осталась в неправильном положении, больному будет назначено соответствующее лечение.
В качестве эффективных мер доктор предлагает использовать ряд корректирующих устройств:
- Стяжка. Вариант для тех, кто ведет сидячий образ жизни, мало двигается, не занимается спортом. Стяжка – это выпуклое устройство, которое фиксируется на пальце при помощи резинового ремешка.
- Шина – это фиксатор определенной формы. Позволяет восстановить нормальное положение пальца стопы, постепенного уменьшения размера болезненной шишки.
- Фиксатор. Позволяет восстановить нормальное положение пальца, стопы. Использовать корректор можно во время отдыха и ходьбы – в зависимости от предписаний врача.
Использование корректирующих средств позволяет исключить развитие патологии и удалить шишку на ноге. В дополнение к указанным изделиям доктор может рекомендовать использование лечебной физкультуры.
Ряд упражнений следует делать каждый день в несколько приемов. На восстановление нормального положения стопы и удаление косточки (шишки) потребуется немало времени.
Но и после этого необходимо правильно подбирать обувь, которая не всегда будет модной.
Появление болезненной шишки на ноге наряду с деформацией стопы – тот симптом, который нельзя игнорировать. На ранних стадиях заболевания можно избавиться от проблемы без скальпеля и лазера.
Источник: https://lenskmed.ru/lechenie/kostochka-na-noge-k-kakomu-vrachu-obratit-sja.html
Косточка (шишка) на большом пальце ноги: как лечить и избавиться
Большая косточка на большом пальце ноги – не косметический дефект, а патология, способная привести к осложнениям. Узнаем о причинах возникновения шишки, почему она может воспалиться и расти, и как эффективно вылечить эту шишку.
Как называется косточка сбоку большого пальца ноги
Hallux valgus – патология, при которой большой палец ноги видоизменяется на уровне плюснефалангового сустава и отклоняется кнаружи. Заболевание также называется вальгусной деформацией.
Для вальгуса плюснефалангового сустава ноги характерны следующие симптомы:
- постоянное натирание, огрубевание кожи около косточки, образование натоптышей, сухих мозолей;
- вечерняя тяжесть, боль, усталость ног.
По мере прогрессирования заболевания кожа воспаляется, что предрасполагает к развитию инфекций. Его течение осложняет отечность внизу ноги на уровне щиколотки и возле шишки. Если не лечить вальгус большого пальца, развиваются осложнения.
Деформация провоцирует избыточные нагрузки на другие суставы, связочно-сухожильный аппарат ноги. Приходится лечить не только эту болезнь, но и синовит, бурсит.
Причины растущей и болящей косточки
Шишка на ноге на большом пальце образуется из-за ношения неудобной обуви, лишнего веса, повышенных физических нагрузок. Но основной причиной формирования уплотнения врачи считают повышенную эластичность связок и сухожилий.
По мере развития шишка на ноге опухает, болит, чешется. При отсутствии лечения развивается воспалительный процесс, провоцирующий прогрессирование заболевания. При запущенной вальгусной деформации 3 степени тяжести шишка растет, а человек не может опираться на стопу из-за болей.
Полностью избавиться от косточки медикаментозно невозможно, особенно на конечной стадии. Но существуют другие, более эффективные методы лечения.
С чего начать лечение косточки на большом пальце
Лечение косточки на большом пальце ноги целесообразно начинать с визита к доктору. После внешнего осмотра деформированного сустава и ступни он назначит инструментальные исследования. Самое информативное из них – рентгенография.
Рентгеновский снимок выпирающих косточек.
Если после изучения сделанных в трех проекциях снимков у врача остаются сомнения, то проводится компьютерная томография ноги. Исследование позволяет исключить другие патологии, симптомами которых являются воспаление, отеки кожи.
К какому врачу обратиться?
лечением вальгусной шишки большого пальца ноги занимается ортопед-травматолог. это врач узкой специализации, в обязанность которого входит осмотр пациента, консультирование.
при возникающих сомнениях о природе заболевания большого пальца стоит обращаться к специалисту широкого профиля – терапевту. он обладает всеми навыками диагностики лечения шишки на большом пальце ноги. после выполнения рентгенографии пациент будет направлен к ортопеду-травматологу для проведения терапевтических мероприятий.
лечение шишки на ноге без операции
Шишка у основания первого пальца поддается консервативному лечению при небольших размерах. У взрослых уменьшить ее невозможно из-за формирования центров окостенения, но предотвратить укрупнение удастся.
Так как лечить косточку на ноге быстро не получится, то используются все терапевтические методики. Только так удается успешно бороться с вальгусом, остановить разрушение плюснефалангового сустава стопы.
Как убрать косточки у больших пальцев ног консервативным лечением:
- ношение ортопедических приспособлений;
- проведение физиотерапевтических процедур и сеансов массажа;
- использование эффективных народных средств.
Вывести шишки можно с помощью комплекса мероприятий. Такое лечение позволит предупредить увеличение нароста на ноге в размерах, не даст появиться уплотнению на другой стопе.
Как избавиться от косточек в домашних условиях
Пациента с шишкой на суставе с внутренней стороны стопы госпитализируют только при ее инфицировании. В остальных случаях эффективное лечение проводится в домашних условиях. Чтобы убрать выступающий сбоку большого пальца нарост, следует придерживаться врачебных рекомендаций.
Во время лечения категорически запрещено носить тесную обувь, которая сдавливает стопу, особенно на высоком каблуке. Нельзя распаривать шишку на большом пальце в очень горячей воде, убирать ее пемзой или скребком.
Что делать при болях и как снять отек
Крем с акульим жиром подавляет боль и воспаление в суставе.
Мягкая шишка с наружной стороны стопы обычно свидетельствует о формировании выраженных отеков. После приема диуретиков косточка на пальце не опухает, не отекают стопы и лодыжки. Как лечить вальгус большого пальца, какие наружные препараты использовать, зависит от ведущих симптомов.
Ортопеды назначают пациентам такие средства в форме мазей:
- Троксевазин, Троксерутин, Лиотон для улучшения кровообращения, обеспечения поврежденного большого пальца биоактивными веществами;
- Шишка Стоп, Вальгусстоп, мази на основе маклюры, помогающие частично рассосаться новообразованию на стопе;
- Диклофенак, Нимесулид, Ортофен устраняют боли.
Избавление от инфекции подразумевает использование антибиотиков в виде мазей. Хорошо зарекомендовал себя в лечении Левомеколь с хлорамфениколом и стимулятором регенерации метилурацилом.
Ортопедические средства, чтобы косточка не росла
Несмотря на то, что без лечения косточки на ногах растут, делать операцию необязательно. На ранних стадиях заболевания поможет ношение ортопедической обуви. Ее задник изготовлен из плотного материала, а гибкая подошва отлично амортизирует при ходьбе.
В терапии вальгуса большого пальца используются и такие ортопедические приспособления:
- стельки, снабженные сбоку бортиками для предупреждения смещения стопы;
- межпальцевые разделители, вставляющиеся сверху для профилактики натирания кожи;
- силиконовые или гелевые вкладыши на косточку, ношение которых препятствует образованию натоптышей, сухих мозолей на большом пальце;
- мягкие бандажи, защищающие кожу стопы от раздражения и огрубения;
- полужесткие корректоры с твердыми вставками для отведения большого пальца в сторону.
Если сильно выпирает кость, то показано ношение вальгусной жесткой шины. Она необходима для ликвидации отклонения, постановки большого пальца в анатомическое положение.
Как уменьшить шишку массажем
Остановить рост уплотнения на ноге помогает массаж. Избавиться от некрасивой костяшки хотят и женщины, и мужчины. Регулярно выполняя массаж, они существенно улучшат состояние большого пальца.
На этапе подготовки принимают расслабляющую ножную ванночку. Затем вытирают стопы насухо и приступают к выполнению движений:
- поглаживания в течение 10 минут;
- хлопки, вибрации, шлепки на протяжении 15 минут;
- 10-минутное разминание кожи над шишкой.
Массируют всю стопу, а не только косточку, которая торчит сбоку ноги. Во время лечения используют косметические масла, детский крем, вазелин. Но наиболее эффективен массажный бальзам Дикуля с хондропротекторами.
Видео: Массаж и тейпирование косточки на большом пальце ноги.
Как бороться народными средствами
При подготовке к массажу шишки и в качестве народного лечения косточки большого пальца принимают расслабляющую ножную ванночку с травяными настоями чабреца, мелиссы, мяты, эфирными маслами туи, ели кипариса.
Приготовить ее просто:
- Столовую ложку сухого растительного сырья заливают стаканом кипятка, оставляют на час.
- Процеживают, добавляют в таз с 3-4 л теплой воды.
- Принимают ванночку полчаса, вытирают стопы насухо, смазывают питательным кремом.
Избавляются от отеков на косточках мазями. 50 г вазелина или жирного детского крема смешивают с 2 каплями эфирного масла можжевельника, ели, туи, сосны. При регулярном втирании средств в шишку кожа над ней перестает распухать и воспаляться.
Рекомендуемая диета
Диета – часть лечения. Ее соблюдение предупреждает укрупнение шишки, не дает вылезти на второй стопе. Из чего должен состоять рацион питания больного:
- сыры нежирных сортов, другие кисломолочные продукты;
- омлеты, овощные и творожные запеканки;
- галеты, несдобное печенье, карамель;
- салаты из свежих овощей.
Улучшить вкус блюд можно добавлением в них негустых томатных или сметанных соусов домашнего приготовления. Фрукты разрешено употреблять в свежем, запеченном виде.
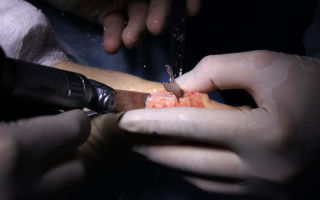
Как убрать выпирающую косточку хирургически
Операция на суставе большого пальца.
Когда шишка начинает расти очень быстро, а консервативное лечение неэффективно, требуется хирургическое вмешательство. Это единственная результативная методика терапии косточки у взрослых.
Оперативные способы лечения шишек на стопе:
- Мини-инвазивная операция. Под рентген-контролем кости плюснефалангового сустава подпиливают, проводят удаление нароста.
- Остеотомия. Проводится открытым способом с рассечением кожи на ноге и капсулы сустава.
На постоперационном этапе лечения образуется опухоль пальца из-за накопления экссудата, изредка возникают болезненные ощущения. Для устранения симптомов используются анальгетики, противоотечные мази. Подробнее об операциях и реабилитации после них рассказано в отдельной статье.
Исправление косточек ударно-волновой терапией
Шишка на ноге лечится и ударно-волновой терапией, или методом кратковременного воздействия на ткани акустическими импульсами амплитуды низкой частоты. Во время процедуры формируются пузырьки, при схлопывании разрушающие костный нарост. Курс состоит из 7-10 сеансов с обязательными 5-дневными перерывами между ними.
При крупной шишке потребуется неоднократное лечение УВТ. Ортопеды рекомендуют повторить процедуры через 3-6 месяцев. В перечень противопоказаний к терапии косточки включены опухолевые злокачественные процессы, нарушения свертываемости крови, острые инфекционные процессы.
Профилактика появления косточек у больших пальцев
Нарост (косточка) на ноге появляется в результате развития и прогрессирования тяжелых заболеваний – артрита, деформирующего артроза, подагры. Поэтому требуется их своевременное полноценное лечение.
К выпиранию косточки приводит и недостаточное поступление с продуктами питания кальция, необходимого для его усвоения витамина Д3.
Необходим дополнительный прием препаратов с этими биоактивными веществами, например, Кальций D3.
Профилактика косточки заключается в подборе обуви, сокращении периодов долгого нахождения на ногах. Человеку, имеющему предрасположенность к формированию шишки, деформации сустава, нужно использовать ортопедические стельки. Следует отказаться от обуви на высоком каблуке.
Загрузка…
Источник: https://prostarenie.ru/valgus/kostochka-shishka-na-bolshom-paltse-nogi.html