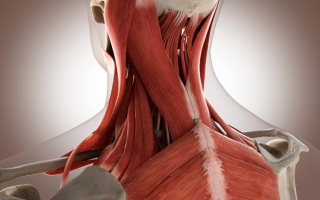
Боль в шее при повороте головы не зависит от возраста и встречается не только у взрослых, но и у детей. Причин, по которым это может происходить, достаточно много, и все они связаны с проблемами в позвоночнике, сосудах или мышцах. Даже самое безобидное движение (например, поворот головы) может вызвать острую боль в области шеи. При этом не всегда присутствуют другие симптомы — довольно часто в состоянии покоя болезненные ощущения отсутствуют.
- остеохондроз или грыжа, из-за которых происходят изменения в межпозвоночных дисках
- травмы: растяжение, смещение или подвывих позвонков
- дегенеративные процессы в позвоночнике, вследствие которых происходит защемление нерва
- спондилолистез, при котором любое неудачное движение причиняет сильную боль
- воспалительные процессы в мышцах, спровоцированные физическим перенапряжением или травмой
- заглоточный абсцесс, возникающий чаще всего по причине ослабленного иммунитета и вызывающий односторонние боли в шее при движении
- увеличение щитовидной железы, при котором боль в шее появляется во время наклона головы вперед
- воспаление мозговых оболочек — одна из самых опасных причин появления боли в шее, которая сопровождается сильной головной болью и ухудшением общего самочувствия
- отит, ангина, тонзиллит и воспаление лимфатических узлов также могут вызвать болезненные ощущения при повороте шеи.
Помимо перечисленных состояний боли в шее могут возникать из-за миозита, спровоцированного переохлаждением, системными патологиями или эндокринными заболеваниями. В таких случаях болезненные ощущения отмечаются не только в области шеи, но и в плечевом поясе или лопатках.
Как избавиться от боли в шее, вызванной поворотом головы?
- ограничить физические нагрузки
- обеспечить шее покой с помощью мягкого бандажа, предназначенного для легкой степени фиксации шейного отдела позвоночника.
Не рекомендуется без назначения врача прогревать больное место, особенно в тех случаях, когда боль сопровождается тошнотой или головокружением.
Показаниями для срочного обращения к врачу являются такие симптомы, как нарушение речи, повышение температуры, онемение верхних конечностей, снижение чувствительности кожных покровов.
Какие лекарства можно принимать при болях в шее?
Для устранения болей в шее, возникающих при повороте головы, можно обратиться к мануальному терапевту. Понимание механизма возникновения болевого синдрома в шее при поворотах головы, позволяет врачу воздействовать на причины и заметно облегчают состояние больного. Количество сеансов определяется специалистом индивидуально.
Боль в шее, симптомы защемления нервов в шее, радикулита, травмы шейного отдела позвоночника, причины, лечение в Москве
Согласно статистике, в последние годы боли в шее стали беспокоить людей чаще. Этому способствовало появление компьютеров и новых «сидячих» профессий.
Сегодня многие не занимаются физическими упражнениями, имеют избыточную массу тела, часто сталкиваются со стрессами — эти факторы также имеют значение в возникновении шейных болей.
Из-за чего конкретно возникает боль в шее и как с ней бороться?
Шейный радикулит («защемление нерва»)
Радикулит на уровне шейного отдела позвоночника чаще всего возникает при сдавлении корешков спинногомозговых нервов.
Обычно это происходит из-за спондилёза шейного отдела позвоночника или грыжи межпозвоночного диска, когда его внешняя часть (фиброзное кольцо) разрывается и студенистое ядро межпозвоночного диска выходит в спинномозговой канал. Иногда шейный радикулит возникает из-за инфекций (герпесвирусной инфекции, болезни Лайма).
Как он проявляется? Зачастую возникает боль в шее, отдающая в руку. Причём рука может неметь или слабеть. Обычно диагноз «шейный радикулит» можно поставить уже после неврологического осмотра. Однако в некоторых случаях бывает необходимо провести компьютерную томографию или электромиографию.
Диффузный гиперостоз скелета (болезнь Форестье)
Это заболевание развивается в основном у людей старше 50 лет. Установлено, что наиболее вероятная причина развития болезни Форестье — накопление солей кальция в связочном аппарате позвоночника.
Болезнь Форестье может никак не проявляться, но в ряде случаев у человека снижается подвижность шеи, возникает боль. Для подтверждения диагноза доктор назначит рентгенологическое обследование, в некоторых случаях потребуется ещё компьютерная или магнитно-резонансная томография. Специфического лечения для этого заболевания нет.
Дегенеративные заболевания
Дискогенный болевой синдром, возможно, самая популярная причина боли в шее. Синдром развивается из-за дегенеративных изменений в структуре межпозвоночных дисков.
В результате нагрузка распределяется неравномерно между дисками, дугоотростчатыми суставами и замыкательными пластинками.
При этом заболевании боль в шее возникает при повороте и наклоне головы, состояние ухудшается, если долго держать голову в одном положении. Эта боль может проводиться в руку или плечо.
Спондилёз шейного отдела позвоночника возникает из-за дегенеративных изменений в шейном отделе.
Постепенное стирание межпозвоночных дисков приводит к сокращению межпозвоночного пространства, деформации костей и их разрастанию (образованию остеофитов). В большинстве случаев эти возрастные изменения не приносят никаких неудобств.
Однако иногда они приводят к давлению на корешок спинномозгового нерва, что вызывает хроническую боль в шее, и в некоторых случаях — онемение или боль в плече или руке.
Спондилогенная цервикальная миелопатия. Дегенеративные изменения в шейном отделе позвоночника могут привести к сужению центрального канала спинного мозга, из-за чего сам спинной мозг может повредиться и начать работать неправильно.
Как следствие — боль в шее, её ограниченная подвижность, а также общая слабость, нарушение координации движений, неконтролируемое мочеиспускание и дефекация, проблемы в половой сфере.
Заболевание чаще всего развивается после 55 лет и нередко требует хирургического вмешательства.
Травмы шейного отдела позвоночника
Обычно травмы шеи люди получают в автомобильных авариях.
Из-за резкого движения головы вперёд-назад повреждаются мягкие ткани, нервные волокна, межпозвоночные диски, задняя продольная связка, дугоотростчатый сустав (фасет-синдром) и др.
После травмы возникает боль, происходит мышечный спазм, становится трудно двигать шеей. Со временем симптомы уходят сами, но иногда боль может перерасти в хроническую.
Мышечные боли
Спазмы мышц шеи и верхней части спины возникают из-за травм, физического перенапряжения в течение дня, в частности, неправильных поз, эмоционального стресса. Также мышцы могут спазмироваться из-за неудобной подушки.
Обычно это состояние проявляется болью, ограничением подвижности шеи. В течение 6 недель боли проходят.
Чтобы ускорить процесс, рекомендуется делать специальные упражнения, а также устранить причину перенапряжения мышц, если это возможно.
Миофасциальный болевой синдром
При миофасциальном болевом синдроме можно определить гиперчувствительные точки. Они могут появиться после травмы, перенапряжения или эмоционального стресса. Эти точки провоцируют напряжение и боль в мышцах, которая зачастую становится хронической.
Шейный остеохондроз?
Среди заболеваний, вызывающих боли в шее, мы не упомянули «шейный остеохондроз». Этот диагноз обычно ставится на территории стран бывшего Советского Союза. По сути на остеохондроз списывают все те заболевания, что перечислены выше.
Дегенеративные изменения в позвоночнике наблюдаются практически у всех людей старше 40 лет, и это совершенно не повод называть человека больным и начинать активное лечение. Боль в шее и другие симптомы должны указать на настоящий диагноз, после постановки которого назначается терапия.
Когда при боли в шее следует обратиться к врачу?
Основные причины, при которых необходима консультация невролога:
- сильная головная боль;
- травма шеи;
- потеря контроля над мочеиспусканием или дефекацией;
- онемение, покалывание, слабость в руках или ногах;
- боль не проходит неделю, и улучшений нет;
- когда обычные обезболивающие препараты не помогают.
Срочно обратитесь к врачу, если:
- У Вас жар, болит голова, а шея скована настолько, что Вы не можете дотянуться подбородком до груди. Это может быть менингит;
- Наблюдаются признаки инфаркта: боль в груди, учащённое дыхание, потливость, тошнота, рвота, а также боль в руке или челюсти.
Лечение боли в шее
Препараты, снимающие боль или напряжение. Обычно специфического лечения при состояниях, вызывающих боль в шее, нет. В простых ситуациях врач может рекомендовать нестероидные противовоспалительные средства (диклофенак), которые снимут боль.
Если есть выраженный спазм, то доктор может выписать миорелаксант (препарат, расслабляющий мышцы) для приёма на ночь. При хронической боли в шее врач может назначить трициклические антидепрессанты. Инъекции ботулина доказанно неэффективны.
Большинство растяжений мышц проходит через 2–3 недели при консервативном лечении.
Лёд и тепло. Для снятия боли в шее после травмы рекомендуется также прикладывать лёд, особенно в первые 48–72 часа. Если проблема в мышцах, можно использовать тепло (например, принимая душ, ванну, прикладывая влажное полотенце).
Упражнения на растяжку. Доказанную эффективность имеют упражнения на растяжку, в том числе цигун. Однако их следует делать осторожно, желательно только после консультации со специалистом.
Особенно полезными упражнения будут при хронической боли. Заниматься лучше утром и перед сном, предварительно разогрев шею. По поводу привычной физической активности (занятий бегом, футболом, йогой и др.
) обязательно следует посоветоваться с врачом.
Расслабляющие техники. Эмоциональный стресс может усиливать боль в шее и откладывать излечение. Расслабляющие техники (дыхательные упражнения, самогипноз, молитва, медитация) и психотерапия помогают снизить мышечное напряжение.
Изменение привычек. Чтобы снова и снова не провоцировать боль в шее, важно исправить положения, в которых человек проводит много времени.
Для этого нужно следить за своей осанкой, минимизировать напряжение (менять позы, раз в час разминать шею, поставить компьютер на уровне глаз). Сидеть нужно прямо, плечи должны быть отведены назад.
Во время сна шее необходима поддержка, а голова должна находиться на том же уровне, что и всё тело. Идеальная поза для сна — на спине, хуже всего для шеи, когда человек спит на животе.
Массаж облегчает мышечный спазм, причём полезно будет использовать вибромассажёр. Однако нужно учесть, что при хронической боли массаж скорее всего малоэффективен.
Мануальная терапия. Манипуляции не имеют доказанной эффективности и в некоторых случаях могут сопровождаться ухудшением состояния. Поэтому рекомендуется прибегать к «мягкой» мануальной терапии и только в сочетании с физическими упражнениями. Лучше не обращаться к мануальным терапевтам, если имеет место спондилотическая цервикальная миелопатия (сужение центрального канала спинного мозга).
Биологическая обратная связь (БОС). При методе под названием «биологическая обратная связь» человеку ставят задачу (снять напряжение мышц шеи) и с помощью датчиков контролируют её выполнение. Сам пациент видит на экране изображение, которое, например, может быть мутным, а по мере расслабления мышц становится чётким. Так человек учится контролировать напряжение мышц шеи.
Корсет для фиксации шейных позвонков хоть и снимает боль, но его не рекомендуется носить длительное время (1–3 часа в день, не больше 1–2 недель), так как мышцы в результате могут ослабнуть.
Существует ряд методов, эффективность и безопасность которых установить довольно сложно, так как проведено слишком мало исследований с достоверными результатами.
Например, по некоторым данным, акупунктура помогает при хронической боли в шее, а вытяжение не имеет эффекта. Электромагнитная терапия, низкочастотная лазеротерапия и электромиостимуляция, по всей видимости, работают.
Однако не рекомендуется применять все эти методы, игнорируя физические упражнения.
Операция при боли в шее. В большинстве случаев при боли в шее операцтивное вмешательство не требуется: сначала применяется консервативное лечение, и только потом, если оно не помогает, и если причина боли в давлении на корешок спинномозгового нерва («защемлении нерва») или сужении центрального канала спинного мозга, рекомендуется лечение у хирурга.
Причины появления боли в шее при повороте головы и методы лечения
Межпозвонковой грыжей называют распространённую патологию, связанную с опорно-двигательной системой. При этом заболевании происходит выпячивание либо выпадение фрагментов межпозвоночных дисков в полость позвоночника.
Опасность данного состояния заключается в практически бессимптомном протекании на раннем этапе развития. Однако если не приступить к лечению и не соблюдать осторожность, заболевание начинает быстро прогрессировать.
Записаться на лечение грыжи шейного отдела можно в АртроМедЦентре.
Откуда берется боль в шее
Возникновение болезненных проявлений в области шеи чаще всего отмечается на фоне:
- патологических изменений в позвоночном столбе – остеохондроза, остеоартроза, сколиоза, невралгии, межпозвонковой грыжи;
- травм, связанными с позвонками, дисками, суставами, связками и мышечной тканью;
- иммунных заболеваний хребта;
- инфицирования костно-связочной системы;
- новообразований доброкачественного и злокачественного характера;
- внутричерепных кровоизлияний, опухолей и абсцессов;
- физических нагрузок, переутомлений во время тренировок, поднятия тяжелых предметов.
Виды и причины дискогенной патологии в шейном отделе
Любые проблемы с целостностью в межпозвоночном диске с выведением содержимого за его границы считается заболеванием. Протрузия и грыжа образуется на фоне критического повышения механического давления на определённую зону диска. Как следствие, пульпозное ядро, расположенное внутри, выпячивается. Ядро оказывает давление на ткани фиброзного кольца, что может привести к их разрыву.
Врачи выделяют такие стадии заболевания:
- Небольшое выпячивание диска без повреждения фиброзного кольца со смещением максимум на 2-3 мм. Клиническая картина слабо выраженная.
- Развитие дисковой протрузии, которая сопровождается более выраженным выпячиванием пульпы до 3-5 мм. Больной начинает жаловаться на периодические боли. Чаще всего трудоспособность на данной стадии заболевания сохраняется.
- Формирование самой грыжи, которая еще носит наименование пролапс либо экструзия. На данном этапе происходит разрыв фиброзного кольца в межпозвоночном диске с выпадением пульпы за границы тканей диска, к примеру, в спинномозговой канал. Это обусловлено локализацией повреждённого участка.
- На последней стадии формирования патологии происходит отделение выпавшего фрагмента пульпозного ядра от дисковых тканей с возможным смещением под давлением. Отделившийся элемент может двигаться по позвоночному каналу. Это приводит к повреждению нервной структуры, серьёзным осложнениям в виде компрессии спинномозгового канала. Подобное состояние называется секвестрацией.
Естественно, при прогрессировании патологии не всегда наблюдается каждая из перечисленных стадий. Секвестр развивается достаточно редко, хотя механизм формирования патологии одинаковый. Производящим фактором в любом случае является повышенное давление, приводящее к разрушению дисков. Это чаще всего связано с травмами, падением в скользкую погоду с ударом головой.
Самой частой причиной развития грыжи межпозвонковых дисков шейного отдела позвоночника является случайный удар головой в низком дверном проёме. Здоровые диски не будут разрушаться сразу.
На это потребуется продолжительное воздействие негативных факторов либо резкое увеличение давления, например, при ударе головой.
Это может стать причиной тяжелого «взрывного» перелома элементов позвоночника в шее, повреждения спинномозгового канала, приводящего к инвалидности пациента.
Факторы риска обострения
Образование обострения при протрузии и грыже в шейном отделе чаще всего наблюдается на фоне:
- Нарушения осанки, сутулости, при плоскостопии либо хождении в неудобной обуви. Позвоночный столб обладает мощным компенсирующим механизмом, защищающим головной мозг от сотрясения во время ходьбы и бега. Однако любое некомпенсированное сотрясение передается вверх с усилением. Возникновение наибольшей амплитуды и травматического потенциала наблюдается на значительном расстоянии от того места, где локализуется вибрация. Как следствие, нарушенная осанка, дегидратация в межпозвоночных дисках с возможной деструкцией формируются в шейной области.
- Тонического напряжения в глубоких мышцах спинного и шейного отдела, что сопровождается мышечным спазмом с формированием защитной позы. Из-за повышенной нагрузки на голову и шейную мускулатуру, обусловленной ношением высокой прически у женщин, тяжелых зимних меховых шапок, происходит нарушение кровообращения в мышечной ткани шейной области. В результате ухудшается питание межпозвоночных дисков, их ткани обезвоживаются.
- С течением времени развивается и прогрессирует остеохондроз, появляются остеофиты на элементах позвоночника. Это является причиной ухудшения циркуляции крови и развития мышечного спазма с ограничением двигательной функции в шее.
В результате быстрое увеличение давления на позвоночные ткани приводит к его передаче на межпозвонковый диск. На фоне неравномерного, эксцентричного и нераспределенного давления начинается разрушительный процесс в диске. Это провоцирует формирование протрузии либо непосредственно грыжи.
Симптомы обострения грыжи
Неосложненные шейные грыжи зачастую сопровождаются такими признаками:
- Болью стреляющего типа в верхних конечностях, схожей с ударом электротока, нарастающей во время кашля, движения руками и чихания, иногда отдающей в область локтя, запястья или пальцев. Связано это с ущемлением определённых нервных окончаний, их отека и воспаления.
- Нарушением чувствительности в виде онемения либо гипестезии, формикации либо ощущения, будто ползают мурашки. Подобная симптоматика зачастую появляется на существенном расстоянии от межпозвоночного диска, к примеру, в области пальцев верхних конечностей.
- Постоянной болью в шейном отделе ноющего типа, связанной с мышечной реакцией. Подобное явление носит название вторичный миофасциальный синдром. Болевой синдром иногда иррадирует в район затылка, проявляется в виде цефалгического синдрома – настойчивой боли в голове.
- Вторичных симптомов грыжи в виде прогрессирующей слабости и мышечной гипертрофии в руках и плечевом поясе с той стороны, где локализуется повреждение. Может развиться периферический либо вялый паралич (парез).
Из-за близкого расположения крупной сосудисто-нервной сети, а также вегетативной нервной структуры возможно формирование так называемой нейроваскулярной симптоматики.
Возможные осложнения
Продолжительное прогрессирование шейной межпозвонковой грыжи способно стать причиной появления корешковой симптоматики, которую сопровождают чувствительные и двигательные нарушения.
Также это может стать причиной компрессии спинномозгового канала. Как следствие, может развиться компрессионная миелопатия, а иногда и некроз тканей в спинном мозге.
Это может привести к инвалидности пациента.
Есть информация, что развитие подобной патологии в некоторых случаях способствует сдавливанию вертебрального артериального сосуда с правой либо левой стороны. Это является вспомогательным источником, при котором может сформироваться ишемический инсульт, в особенности в молодом возрасте.
Нередко протрузия и грыжа в стадии обострения из-за резкого движения головой и шеей приводят к существенному сужению стенок позвоночного артериального сосуда. В результате развивается ишемический очаг в области головного мозга.
Вероятность формирования подобного состояния существенно повышается при наличии у больного врожденной анатомической особенности в строении виллизиева круга.
Это сопровождается его разомкнутостью и отсутствием задних соединительных артерий.
При замкнутом виллизиевом круге усиленный кровоток может быть быстро перераспределен из заднего вертебробазилярного русла в переднее (каротидное) либо в обратном направлении.
В случае, когда задние соединительные артерии отсутствуют вовсе либо они недоразвитые, перераспределить кровоток быстро не получится. Это нередко заканчивается трансформацией ишемического очага в некротический участок, как следствие, отмечается развитие инсульта.
К какому врачу обратиться
При появлении подозрений, что начала развиваться шейная грыжа, следует изначально проконсультироваться с терапевтом (семейным врачом). После проведения осмотра и прохождения соответствующей диагностики может быть назначена консультация ортопеда, травматолога или невролога.
При запущенном заболевании может потребоваться обратиться за помощью к сосудистому хирургу (при подозрениях на сдавливание позвоночной артерии).
Диагностика
Доктор проводит визуальный осмотр пациента для выявлений проблем с осанкой и недостаточной чувствительности в области, где защемлен нерв.
При пальпации позвоночника врач выявит уровень спазма и болезненности в мышцах и локализацию заболевания. Пациенту может понадобиться наклониться и выпрямиться для оценки ограниченности двигательной активности.
Далее оцениваются рефлексы коленного и ахиллового сухожилий.
Для точного определения размера и местоположения межпозвоночной грыжи шейного отдела позвоночника врач назначает прохождение КТ, МРТ и рентгенографического исследования в 2-х проекциях.
Методы терапии
Обычно пациенты, у которых выявлена шейная межпозвоночная грыжа, страдают от патологии не один год, причем регулярно наблюдаются обострения и ремиссии. Зачастую болезненные ощущения со временем ослабевают либо исчезают самостоятельно спустя пару недель после последующего обострения.
Консервативные методы терапии не помогут окончательно избавиться от проблемы, это помогает справиться с последствиями воздействия грыжи на мягкую ткань, мускулатуру и нервные окончания. Нередко в виде остаточного явления наблюдается наличие вегетативного рефлекторного влияния на тонус сосудистой ткани – нейроваскулярной симптоматики.
Комплексная терапия подразумевает приём таких фармацевтических средств:
- нестероидные противовоспалительные препараты (ингибиторы ЦОГ-2);
- миорелаксанты с центральным воздействием;
- в качестве вспомогательных методов назначается лекарственный электрофорез с использованием витаминов и эуфиллина.
Когда обострение затухает, показано использование физиотерапевтических процедур. Чтобы активизировать циркуляцию крови в мышечной ткани, рекомендовано выполнение лечебной физкультуры, массажа шейно-воротникового отдела (движения должны быть предельно осторожными).
Лечение шейной межпозвоночной грыжи относительно грубыми способами, такими как мануальная терапия, тракционное вытяжение, может стать причиной существенного усугубления состояния. Это приведет к развитию серьёзных негативных последствий.
В качестве неотложной помощи рекомендуется носить воротник Шанца при появлении болевых ощущений. Устройство используется для поддержания головы и помогает предотвратить резкие наклоны и повороты головой, способные привести к развитию компрессионной симптоматики, а иногда и обмороков.
После того как будет наложен воротник, лучше незамедлительно обратиться к неврологу и провести МРТ шеи, далее может потребоваться проконсультироваться с нейрохирургом. Это поможет оценить возможный риск при подобном местоположении патологии и определиться с выбором лечебной схемы.
MBST-терапия
Данная современная методика используется при суставных патологиях для восстановления хрящевой ткани и дисков. В основе механизма лечения используется высокоимпульсный магнитный резонанс на клеточном уровне.
Процедура способствует:
- увеличению объёма хрящевой ткани благодаря восстановлению клеток;
- увеличению плотности хрящей благодаря повышению уровня коллагена;
- снятию болевых ощущений.
Вылечить грыжу позвоночника шейного отдела в Москве можно в АртроМедЦентре. MBST-терапия поможет устранить боль и спазм, а также основные причины заболевания.
Профилактика
Чтобы не допустить формирования шейной грыжи у пациентов, входящих в группу риска, следует придерживаться таких простых правил:
- Избегайте вынужденного неудобного положения головы.
- По возможности часто выполняйте упражнения для шеи, в особенности если работа связана с продолжительным времяпровождением у компьютера.
- Ходите и сидите ровно, не горбитесь.
- Для отдыха используйте жесткий матрас и маленькую подушку средней жесткости.
- Не перегружайте позвоночный отдел вне зависимости от того, на какую область приходится нагрузка.
Грыжа шейного отдела — это довольно опасное заболевание, оно лечится сложно. Рассчитывать на положительный результат, используя только консервативные методы лечения, можно исключительно в том случае, когда пациент своевременно обратился за помощью к специалисту. Кроме того, надо учесть, что при шейной грыже размерами больше 6 мм требуется хирургическое вмешательство.
Что делать если заклинило шею и больно поворачивать?
Боль в шее, при которой трудно повернуть голову, часто возникает внезапно и доставляет сильный дискомфорт. Лечить такое состояние можно в домашних условиях, с помощью ряда лекарственных препаратов и дополнительных средств.
Общая характеристика болевого синдрома
Защемление шеи — патологическое состояние, при котором повороты и наклоны головы сопровождаются выраженной болью. Ощущения могут сохраняться длительное время, усугубляясь отраженными болями в спине, плечах и руках. Характер боли часто ассиметричный, интенсивно выраженный только с одной стороны. Болезненность усиливается при пальпации или повороте головы.
Характерным поведением при защемлении является поворот головы вместе с корпусом.
Боли в шейном отделе (цервикалгия) являются сигналом о негативном процессе, воздействующем на организм изнутри или извне. Болевой синдром развивается в ответ на ряд раздражителей, среди которых выделяют:
- физиологические факторы;
- некоторые воспалительные и дегенеративно-дистрофические заболевания.
Неприятные ощущения могут носить ноцицептивный и нейропатический характер. Тип боли определяется провоцирующими факторами.
Лечение физиологических болей
Самыми распространенными причинами защемления являются физиологические факторы. К ним относятся:
- Неудобное положение тела во время сна. Плохая подушка и неудобное спальное место держат шейные мышцы в напряженном состоянии даже во время сна.
- Длительное нахождение в положении сидя. Сидячая работа приводит к нарушению осанки, перераспределяя основное напряжение с мышц спины на шейный отдел.
- Физическое перенапряжение. Силовые упражнения и тяжелый физический труд держат мышцы в постоянном патологическом тонусе.
Мышечный гипертонус часто наблюдается после пробуждения. Симптомокомплекс может иметь острый или хронический характер.
Лечение физиологических мышечно-тонических нарушений заключается в купировании болевого синдрома и оптимизации нагрузок. В домашних условиях для облегчения состояния используют мази, компрессы, лекарственные препараты. Для облегчения состояния и профилактики ноцицептивной цервикалгии выполняют самомассаж.
Мази и компрессы
Поскольку источником боли при физиологических защемлениях является повышенный тонус мышц, главным аспектом лечения является расслабление напряженных мышечных волокон. В качестве местного средства рекомендуется использовать согревающие или охлаждающие мази и компрессы.
Купить такие средства можно в аптеке или изготовить самостоятельно.
Охлаждающие средства снижают активность ноцицептивных рецепторов, которые отвечают за возникновение боли.
Есть несколько гелей, кремов и мазей, которые можно использовать для домашнего лечения. К ним относятся:
- бальзам Звездочка;
- Капсикам;
- Финалгон;
- Апизартрон;
- Репарил-гель;
- Рефит;
- камфорная мазь.
Наружные мягкие средства способствуют восстановлению нормального кровотока, снижают отечность и избавляют от чувства скованности. Наносят их 2-3 раза в день, до улучшения состояния.
Особенности компрессов
Лечебное действие компрессов аналогично эффектам мазей. Отличием примочек является способ проникновения активных действующих веществ в кожные покровы. Компрессы делают на основе жидких средств, которые легче проникают сквозь эпителиальный слой. Прогревающим действием обладают составы, изготовленные на основе следующих компонентов:
- спиртосодержащие жидкости (медицинский и муравьиный спирт, водка);
- лекарственные травы (горчица, дудник, имбирь, шалфей, мята).
Компресс накладывают на шею в области, где боли выражены наиболее интенсивно. Для усиления эффекта примочку накрывают полиэтиленовой пленкой и фиксируют теплым шерстяным платком или шарфом.
Средство для компрессов и растираний Меновазин обладает комплексным действием. Сразу после нанесения раствор охлаждает кожу, оказывая легкий обезболивающий эффект. При полном впитывании лекарство начинает прогревать ткани. Тепло расслабляет мышцы, купируя болевые ощущения и восстанавливая нормальный тонус мышечных волокон.
Лекарственные препараты
Для снижения гипертонуса и купирования приступов цервикалгии можно применять медикаментозные препараты. Фармакологические средства при домашнем лечении и их назначение приведены в таблице.
| Группа препаратов | Название таблеток | Назначение |
| Спазмолитики | Дротаверин (Но-шпа) | Устранение мышечных спазмов, восстановление нормального кровотока |
| Спазмалгон | ||
| Галидор | ||
| Обезболивающие | Кетанов | Облегчение боли |
| Налгезин |
Употребление таблеток необходимо минимизировать. Принимать лекарства перорально рекомендуется только при отсутствии улучшений после использования наружных средств.
Массаж воротниковой зоны
Если шею заклинило после сна или физических нагрузок, восстановить нормальное состояние поможет самомассаж воротниковой шеи. Выполняют его сидя, с прямой спиной и ногами.
Если защемление отдается прострелом справа, массаж делают левой рукой, если боли локализованы слева, то используют правую руку.
При первых процедурах может быть очень больно, поэтому массаж проводят с максимальной осторожностью.
Методика самомассажа очень проста — открытой ладонью обхватывают противоположную боковую поверхность шеи и осторожно растирают ее. Движения должны идти от середины основания черепа к горлу.
На следующем этапе нужно положить ладони на верхние точки лопаток, согнув руки в локтях и подняв их вверх.
В исходном положении немного потягиваемся и разводим согнутые руки, прижимая локти к бокам (ладони окажутся на уровне плеч).
Особенности лечения при стрессе
Среди физиологических факторов, провоцирующих повышенный мышечный тонус, также выделяют стресс. Состояние повышенного напряжения возникает при активизации адаптационных механизмов организма к воздействию стрессовых ситуаций. В этом случае в комплекс лечения цервикалгии вводят дополнительные методы:
- медитация;
- занятия йогой;
- ароматерапия.
Такие способы позволяют минимизировать негативное действие факторов стресса и значительно облегчают общее состояние.
Мероприятия при миозите
Миозит — воспаление мышц шейного отдела, которое сопровождается простреливающими болями. Защемление при мышечном воспалении не дает поворачивать голову, а в ряде случаев затрудняет процесс глотания. Выраженные воспалительные процессы сопровождаются высокой температурой тела и отеком тканей.
Появляется патология в случае, если продуло в транспорте или под кондиционером, а также в результате инфекционных заболеваний верхних дыхательных путей, травматическом воздействии или токсической интоксикации.
Самостоятельное лечение мышечного защемления воспалительной этиологии направлено на:
- купирование основной симптоматики;
- восстановление нормального состояния мышц.
Препараты и методики домашнего лечения полностью совпадают с лечением физиологических болей в шейном отделе. Помимо фармакологических средств, для восстановления в домашних условиях применяют упражнения ЛФК и самомассаж.
Таблетки при гипертермии
При миозите часто возникает гипертермия, при которых оправдано использование комбинированных медикаментозных средств. Взрослым больным можно принять таблетки Некст или Паноксен, которые являются комбинированными жаропонижающими и противовоспалительными препаратами. Для лечения ребенка лучше подойдет Ибуклин, который быстро снимает жар и подходит для детей младшего возраста.
Симптоматика при патологиях позвоночника
Защемление в шее часто является сопутствующим симптомом заболеваний позвоночника. Постоянная боль и ограниченная подвижность возникают при дегенеративно-дистрофических и воспалительно-суставных патологиях, локализованных в шейно-плечевом отделе. Факторами, провоцирующими цервикалгию, являются:
- остеохондроз;
- остеоартроз;
- унковертебральный артроз;
- спондилоартроз;
- корешковый синдром.
Шейные прострелы возникают в результате компрессии нервных окончаний. Если при зажатии мышц сильно болит голова, то сдавливание нерва является следствием отечности воспаленных тканей или плотного контакта деформированных суставно-соединительных тканей. Для таких защемлений характерно усиление боли при резком повороте головы, кашле или смехе.
Лекарственные средства
Домашние методы восстановления при воспалительных и дегенеративно дистрофических заболеваниях позвоночника заключаются в следующих этапах:
- Подавление воспаления. Для снижения воспаления и отечности используют нестероидные средства для наружного применения Диклофенак, Вольтарен, индометациовую мазь.
- Восстановление мышечного тонуса. Для расслабления спазмированных мышц применяют мази Випратокс, Випросал В, Апизартрон и другие мягкие средства, которые подходят для физиологических защемлений.
Дополнительный терапевтический эффект обеспечивают компрессы с Меновазином и спиртовые компрессы на основе прогревающих трав.
Лекарства при прострелах
Если боли распространяются на прилегающие к шейному отделу ткани, принимают пероральные или внутримышечные спазмолитики, обезболивающие препараты и НПВП. В таблице приведены некоторые препараты, которые позволяют облегчить течение острой цервикалгии.
| Фармакологическая группа | Название | Назначение |
| Миорелаксанты | Сирдалуд | Снижение повышенного тонуса мышц, анальгетическое действие |
| Мидокалм | ||
| НПВП и НПВС (нестероидные противовоспалительные средства) | Ибупрофен | Подавление воспаления, снижение отечности, обезболивание |
| Ксефокам | ||
| Мовалис |
Миорелаксанты принимают только в случае неэффективности других средств. Ограничение на применение этих препаратов обусловлено их действием — лекарство может привести к потере подвижности и трудностям с дыханием.
Упражнения ЛФК
Расслабление зажатых мышц — основной элемент домашних восстановительных мероприятий. Релаксация наступает как при массаже, который можно сделать самостоятельно, так и при выполнении ряда физических упражнений. Выделяют несколько основных видов тренировок:
- повороты головы (подбородок параллельно плеча и горизонтально по отношении к полу) поочередно в обе стороны;
- наклоны головы к плечам;
- кольцевые вращения вытянутыми руками.
Комплекс лечебно-профилактических занятий (ЛФК) повышает эластичность мышечных волокон и способствует декомпрессии зажатых нервных окончаний.
Делать упражнения ЛФК необходимо в медленном темпе, чтобы не усилить защемление.
Комплекс динамических и статических упражнений нормализует повышенный мышечный и сосудистый тонус. Релаксирующе-мобилизующие нагрузки равномерно задействуют все группы мышц шейно-плечевого пояса, восстанавливая нейронную проводимость. Рекомендуемый план выполнения тренировок, если защемило нерв:
- в стадии интенсивной цервикалгии по 10-15 минут до 5 раз в день;
- нарастание и снижение нагрузки в процессе выполнения каждого упражнения (пиковая интенсивность в середине процедуры);
- повторение упражнения 4-6 раз.
После облегчения симптоматики длительность разминки доводят до 40 минут. ЛФК выполняют и после улучшения, в целях поддержания нормального тонуса и подвижности шеи.
Особенности лечения в домашних условиях
Шея часто затекает и болит от неправильного положения тела или при сквозняке.
При воспалительных заболеваниях наблюдается усиление боли при движении шеи и корпуса, распространение цервикалгии на плечи и другие прилегающие мышцы.
При длительном течении цервикалгии повышается вероятность развития миофасциального синдрома. Успешно лечить защемление можно в домашних условиях, применяя несколько терапевтических методов.
Эффективность домашнего лечения обусловлена спокойной обстановкой и возможностью регулировать нагрузки. При всех видах болей в шее, осложненных затрудненным поворотом головы, применяют следующие методики:
- растирание прогревающими и охлаждающими средствами;
- компрессы;
- медикаментозные препараты от боли, спазмов и воспаления.
Дополнительный эффект обеспечивает курс массажа (самомассаж) и регулярное выполнение ЛФК упражнений.