Бурсит — не очень опасное заболевание, но оно имеет неприятные симптомы и зачастую сказывается на трудоспособности. Название его происходит от латинского слова bursa, что переводится как «сумка», а суть состоит в том, что развивается воспаление в слизистых сумках, как правило, в области суставов. Слизистые сумки находятся рядом с мышцами, суставами, костями, под кожей. Они помогают уменьшить нагрузки на ткани, предотвращают их «износ».
Бурситы бывают острыми и хроническими. Их основные причины:
- Частые однообразные движения и давление на суставы.
- Травмы.
- Артриты, в том числе ревматоидный, подагрический.
- Инфекции.
Профессиональный бурсит — хроническое заболевание, к которому приводит первая группа причин из этого списка. Связаны они, как следует из названия патологии, с особенностями профессии.
У кого возникают профессиональные бурситы?
Человек оказывается в группе повышенного риска, если его суставы, в силу характера работы, испытывают повышенные нагрузки:
- Кожевенники, сапожники, чеканщики, полировщики, граверы, люди, которые работают с компьютером, выполняют какую-либо работу руками, сидя за столом (ювелиры, часовщики) часто опираются на локти. Как следствие, у них часто развивается локтевой бурсит.
- Слабое место плиточников, паркетчиков, шахтеров — колени. У этих людей часто диагностируют препателлярные бурситы.
- Обрубщики, формовщики и кузнецы находятся в группе повышенного риска по поддельтовидным бурситам, когда воспаляются сумки в области плечевого сустава.
- Профессиональное заболевание грузчиков — надключичный бурсит.
- Болезнь не щадит даже людей искусства, иначе балеринам не приходилось бы мучиться от ахиллобурсита — воспаления сумки в области ахиллова сухожилия, которое находится позади пяточной кости.
Риск заболеть повышается с возрастом, по мере «износа» сустава. Развитию бурситов нижних конечностей способствует избыточная масса тела.
Где возникает бурсит?
Чаще всего бурситы встречаются в области плечевого, тазобедренного, локтевого, коленного сустава, пятки, у основания большого пальца. Типичные места локализации воспаленных синовиальных сумок — суставы, в которых человек часто совершает однообразные движения. Поэтому зачастую бурсит — это профессиональное заболевание.
Им нередко страдают тяжелоатлеты, борцы. У бегунов и любителей паркура воспаляются синовиальные сумки в области голеностопного и коленного сустава. В группе повышенного риска находятся люди, которым приходится часто стоять на коленях. Игра в дартс может привести к локтевому бурситу.
Иногда заболевание развивается в результате острой травмы.
Бурсит может стать осложнением болезней суставов и соединительной ткани, таких как подагра, ревматоидный артрит, анкилозирующий спондилит, системная красная волчанка, системная склеродермия.
Иногда воспаление бывает вызвано неспецифической инфекцией, которая проникает в синовиальную сумку через порез, царапину.
Намного реже встречаются специфические бурситы, вызванные возбудителями гонореи, туберкулеза, бруцеллеза, сифилиса.
Что происходит с синовиальной сумкой при бурсите?
В норме синовиальная сумка находится в спавшемся состоянии, и полость внутри нее имеет вид щели. При бурсите развивается воспаление, внутри накапливается жидкость — экссудат.
Какими симптомами проявляется профессиональный бурсит?
Так как профессиональный бурсит — хроническое заболевание, то и симптомы его нарастают постепенно. Характерны два основных проявления:
- Боль в области сустава, которая усиливается во время движений, нажатий на сустав.
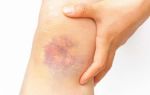
- Покраснение кожи и припухлость — со временем она может сильно увеличиваться.
Эти симптомы — уже повод посетить врача. Но могут возникнуть тревожные сигналы, при которых обратиться за медицинской помощью нужно немедленно: повышение температуры тела, сильная острая, стреляющая боль, быстрое нарастание покраснения на коже и припухлости, невозможность совершить движения в суставе.
Чем бывают опасны бурситы?
Сам бурсит не опасен, но внутрь воспаленной сумки может проникнуть инфекция — в этом случае бурса превращается в гнойник, это приводит к усилению симптомов и создает риск некоторых осложнений.
Бурсит диагностирует врач-хирург во время осмотра. Иногда проявления воспаления синовиальной сумки очень похожи на симптомы суставных заболеваний, таких как остеоартроз, артриты. В сомнительных случаях назначают УЗИ и рентгенографию пораженного сустава, пункцию, во время которой извлекают некоторое количество жидкости и отправляют на исследование в лабораторию.
Как диагностируют и лечат бурсит?
Обнаружить воспаленную слизистую сумку помогает ультразвуковое исследование. В сложных случаях врач может направить на МРТ. Для того чтобы разобраться в причине заболевания, доктор может назначить общий анализ крови, анализ содержимого сумки. Обычно установить правильный диагноз несложно.
Как лечат бурсит
Кое-что для лечения вы можете сделать самостоятельно. В первую очередь нужно исключить любые нагрузки на пораженный сустав.
В первые 48 часов с момента возникновения симптомов на больное место нужно прикладывать холод, затем сменить его на тепло.
С болью можно бороться с помощью безрецептурных обезболивающих препаратов из группы нестероидных противовоспалительных средств, например, ибупрофен.
Врач может выполнить пункцию воспаленной сумки — проколоть ее иглой от шприца и вывести лишнюю жидкость. После этого накладывают давящую повязку. При сильных болях местно вводят глюкокортикостероиды — препараты гормонов коры надпочечников, которые подавляют воспаление и боль.
Облегчить боль и укрепить мышцы в области воспаленной синовиальной сумки помогают физиопроцедуры. Назначают физиотерапию (УВЧ), когда симптомы стихают — лечебную гимнастику. Если бурсит возник на ноге, рекомендуется использовать трость, пока не утихнут симптомы. В редких случаях приходится прибегать к хирургическому лечению. Выполняют бурсэктомию — удаление воспаленной сумки.
От выполнения работы, из-за которой возникают симптомы бурсита, как минимум, на время придется отказаться. Рекомендуется соблюдение элементарных правил: не давать на сустав слишком большие и длительные нагрузки, использовать мягкие наколенники и налокотники. Своевременное обращение к врачу при возникновении первых симптомов помогает сохранить суставы в рабочем состоянии.
Можно ли предотвратить бурсит?
Если вы находитесь в группе повышенного риска, вам следует соблюдать некоторые рекомендации:
- Используйте наколенники, если ваша работа предполагает длительное стояние на коленях.
- Не поднимайте слишком тяжелые грузы. Когда это возможно, лучше воспользоваться тележкой или другим приспособлением.
- Поднимайте тяжести правильно: сначала нужно присесть, согнув ноги в коленях. В противном случае ваши тазобедренные суставы будут испытывать слишком большие нагрузки.
- Чаще делайте перерывы, если вам приходится выполнять однообразные движения.
- Поддерживайте здоровый вес.
- В начале спортивных тренировок всегда выполняйте разминку.
Бурсит — довольно легкое заболевание, которое успешно лечится. Но похожими симптомами могут проявляться некоторые более серьезные патологии. Посетите хирурга в клинике «ПрофМедЛаб»: наш специалист установит точный диагноз и порекомендует эффективное лечение.
В клинике «ПрофМедЛаб» можно получить консультацию опытного врача-специалиста, мы организуем профосмотры. Свяжитесь с нами, чтобы узнать подробности и воспользоваться нашими услугами: +7 (495) 120-08-07.
Бурсит коленного сустава — симптомы и лечение
На колено приходится достаточно большой уровень нагрузки даже во время самой обычной ходьбы. И совсем неудивительным является факт, что именно в этой части тела развиваются разного рода заболевания, появляются травмы. Практически половина взрослого населения в течение жизни сталкивается с регулярными болями в колене, а после 70 лет они становятся постоянными.
В некоторых случаях воспаляется сумка около сустава. В ней накапливается жидкость. Такой тип патологического состояния получил название бурсит коленного сустава. При его наличии сложно даже ходить из-за появления острых болей или дискомфорта.
Врачи клиники «Южный» прекрасно разбираются в том, как распознать такой недуг, как его диагностировать и лечить. Они помогут, несмотря на то, какой формой заболевания страдает пациент.
Для избавления от проблемы они подберут новейшие и действенные методы индивидуально для каждого.
Что такое бурсит сустава колена
Бурса или синовиальная сумка в организме человека находится в тех местах, где ткани больше всего подвергаются трению. Когда они функционируют нормально, оно уменьшается. В норме сумка состоит из двух оболочек. Внутренняя вырабатывает небольшое количество жидкости, которой вполне достаточно для нормального функционирования конечности. А если работа бурсы нарушена, сустав перестает двигаться в прежнем режиме, и пациенты чувствуют дискомфорт.
Причины возникновения
Бурсит колена чаще всего образуется из-за многочисленных факторов, наиболее распространенными из которых считаются следующие:
- Наличие в организме инфекций, которые провоцируют воспаление в связи с ослаблением иммунитета;
- Аллергические реакции и аутоиммунные заболевания;
- Проблема лишнего веса и нарушение осанки;
- Травмы колена, которые могут быть как серьезными, так и микро. Они появляются постепенно из-за периодических физических нагрузок на коленный сустав;
- Нарушения работы эндокринной системы.
Артриты и артрозы также вызывают заболевание. По этой причине следует тщательно выбирать клинику и специалистов для недопущения их развития и ухудшения ситуации.
Классификация
Существует на данный момент несколько разновидностей классификации болезни. Ее вид чаще всего зависит от локализации, причин появления, а также от того, какой характер боли наблюдается у больного. Самое простое деление заболевания на виды представлено местом образования воспаления.
И первой разновидностью, которая встречается сегодня часто, является супрапателлярный бурсит коленного сустава. При этом воспалительные состояния локализованы в передней чашечке колена. Причиной образования служит подагра, ревматизм и также постоянные нагрузки на эту область. Если во время работы человеку приходится постоянно опираться на колено, он может столкнуться с данным заболеванием.
Нередко у пациентов встречается и инфрапателлярный или подколенный бурсит. Болевые ощущения и воспаления появляются в области подколенных сумок. Она находится примерно в области большеберцовой кости и чуть выше.
Когда заболевание только начинает свое развитие, пациента практически ничто не беспокоит. Нет даже болевого проявления. Но постепенно появляется боль, и происходит ограничение движения.
Такой тип болезни характерен для людей, сталкивающихся с постоянными физическими нагрузками или страдающими лишним весом.
Киста Бейкера или гусиный бурсит коленного сустава-еще один тип заболевания, который характеризуется воспалительными процессами во внутренней его части. Во время движений при такой болезни у пациента отмечаются болевые проявления. Бурсит гусиной лапки коленного сустава не позволяет даже просто подниматься по лестнице. В большинстве случаев ему подвержены женщины и мужчины с ожирением.
По характеру течения недуг также подразделяется на несколько основных типов:
- Рецидивирующий, сопровождающийся периодическими обострениями состояния;
- Хронический, длительность которого может доставлять период до одного года;
- Острый. Такой тип болезни возникает в любое время без предпосылок и его длительность в среднем составляет срок до одного месяца;
- Подострый.
Есть также деление болезни на виды по причине ее возникновения. Тут выделяют всего два типа:
- Септический. Появление обусловлено действием на человеческий организм инфекций или бактерий. Такая форма повреждения проявляется при заболеваниях туберкулеза, сифилиса и прочих недугов, вызванных бактериальными возбудителями.
- Асептический. Патология не относится к числу инфекционных и образуется главным образом из-за травм или постоянных нагрузок на коленную область.
Перед составлением лечебного плана врач обязательно изучает, какой вид заболевания у пациента. Для этого применяются точные классификации. Только с их помощью на основе диагностических исследований ставится правильный диагноз и назначается эффективное лечение, которое дает отличные результаты.
Симптомы бурсита коленного сустава
У патологии есть специфические проявления, на которые стоит обратить внимание, чтобы своевременно обратиться к специалисту, не дожидаясь появления осложнений. Для бурсита коленного сустава симптомы характерны следующие:
- Болевые ощущения, которые сопровождают пациентов с самого утра. После пробуждения с каждой появляющейся нагрузкой они усиливаются. Это происходит при ходьбе, подъеме или спуске по лестнице и других движениях;
- Отек в области колена, сопровождающийся покраснением;
- Повышение температуры. Такое проявление недуга может быть локальным, когда происходит сильный нагрев в области колена или же по всему телу;
- Ограничение движения, которое может быть как небольшой скованностью, так и полным отсутствием сгибания конечности.
Некоторые больные сталкиваются с интоксикацией организма. Она проявляется слабостью или повышенной температурой тела. При появлении любого из симптомов рекомендуется незамедлительное обращение к специалисту для своевременной постановки диагноза и прохождения терапии.
Диагностика
Для постановки диагноза требуется посещение кабинета врача травматолога-ортопеда. Только он может назначить прохождение диагностических исследований. Он осматривает сустав, делает пальпацию и затем рекомендует ряд тестов.
Даже если проблема касается правого колена, то уделяется внимание и левому. В процессе осмотра специалист просит пошевелить ногой, дает оценку припухлости и отеку.
Все это ему помогает определить, где именно кроются болевые и прочие ощущения пациента.
Для диагностики заболевания используется несколько различных методов. Одни из них инструментальные, другие-лабораторные. К первым относится определение бурсита коленного сустава на УЗИ. Данный способ применяется для того, чтобы разглядеть, какое количество внутрисуставной жидкости выделилось, какими являются границы воспаления.
Также для постановки диагноза применяется и МРТ. С помощью специального оборудования врачу удается получить более точные сведения касательно состояния мягких тканей.
Для оценки состояния костных структур применяется самый обычный рентген. Он показывает их разрушение или дегенерацию. В некоторых случаях специалист назначает пункцию, чтобы сделать анализ жидкости.
В большинстве случаев она делается при подозрении на инфекционную природу развития патологии.
Также при данном заболевании доступна и лабораторная диагностика. Она включает такие методы, как:
- Анализы на наличие инфекций;
- Общий анализ крови;
- Исследование жидкости из сустава;
- Анализ крови на С-реактивный белок при аутоиммунном характере болезни.
Лечение бурсита коленного сустава
После всех исследовательских манипуляций врач ставит диагноз и определяет, как лечить бурсит колена в данном конкретном случае правильно и эффективно. Типы терапии зависят от характера недуга. Они могут быть консервативными или оперативными. Последние применяются лишь в тех случаях, когда первые не сработали и начал развиваться абсцесс.
Во время лечения при помощи операции пациенту делается местная или общая анестезия, и затем хирург вскрывает гнойник. Иногда делают иссечение бурсы. Такой метод применяется в крайних случаях, а в большинстве своем консервативных вполне достаточно.
Медикаментозное
Если болезнь объясняется не специфической или не аутоиммунной природой возникновения, тогда врач прописывает прием препаратов. Это могут быть нестероидные противовоспалительные средства. Они представлены, как таблетками, так и растворами для уколов.
Если организм человека не принимает такие медикаменты, ему назначается парацетамол и анальгин. Когда поражение более серьезное и данные лекарства не справляются, специалист прописывает трамадол.
Мази и гели
Когда пациенты обращаются за помощью при наличии данного заболевания, в несложных случаях врачом назначаются нестероидные мази и гели. Они могут быть обезболивающими или противовоспалительными. В некоторых видах присутствуют антибиотики.
Применятся такие средства местно в соответствии с рекомендациями специалиста. Практически всегда курс лечения длится 7 дней. Если он не дал должного эффекта, врач меняет прописанные мази и гели.
Физиотерапия
Когда при бурсите коленного сустава лечение назначается врачом, он может порекомендовать физиотерапевтические процедуры. Они включают такие эффективные для снятия воспаления и боли манипуляции, как:
- Лазерная;
- Магнитная;
- Ультразвуоквая;
- Электро-волновая;
- Ударно-волновая.
При помощи таких процедур обеспечивается хороший лимфодренаж, снимается воспаление, исчезают боли, сокращается отечность.
ЛФК
Когда речь идет о таком заболевании, специалисты клиники нередко назначают своим пациентам лечебную физкультуру. Во время занятий выполняется комплекс упражнений, направленный на оздоровление.
Самостоятельно искать его не стоит. Занятия проводятся по индивидуальному составленному плану. Желательно все упражнения выполнять под присмотром специалиста по ЛФК, чтобы быстрее добиться желаемого результата.
Народные средства
Когда люди сталкиваются с таким заболеванием, многие из них не торопятся обращаться за медицинской помощью, а стараются разобраться, как лечить бурсит коленного сустава в домашних условиях.
Когда появляются такие мысли, стоит помнить о том, что во время такого недуга не исключено появление осложнений, которые порой сопровождаются ампутацией конечности или даже летальным исходом. Лучше при появлении первых же признаков болезни обращаться к врачу.
А если по каким-либо причинам не удается попасть к нему на прием, можно воспользоваться несколькими народными методами для облегчения состояния:
- При наличии отека стоит приложить лед. Он поможет его уменьшить:
- Сделать компресс из сока растения Золотой ус;
- Сделать из хлопчатобумажной ткани мешок и насыпать туда семена льна. Затем нагреть его и приложить к колену;
- Приложить листья каланхоэ.
Эти методы в самостоятельном лечении применяются чаще всего. Но все же для того, чтобы эффект был и не появилось осложнений, нужно обращаться к врачу.
Профилактика
Для исключения причин появления такого серьезного заболевания не стоит забывать о профилактических мерах. И первой из них является удержание своего веса в норме и избегание чрезмерных постоянных физических нагрузок. Но полностью отказываться от последних нет необходимости. Это приведет к гиподинамии.
Также для профилактики патологии рекомендуется правильно питаться. Это позволит поддерживать организм в норме и наполнять его всеми нужными элементами, за счет чего не будет нарушений в обмене веществ. А при наличии хронических заболеваний стоит использовать адекватное лечение, чтобы это не отразилось на состоянии суставов.
Бурсит коленного сустава
Посмотреть статьи >> Посмотреть все услуги >>
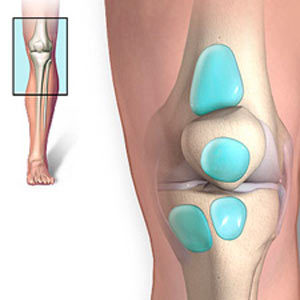
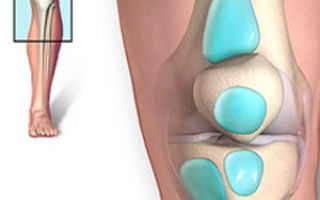
«Бурса» представляет собой «мешочек», заполненный жидкостью, который уменьшает трение между тканями тела. «Бурсы» — множественное число от «бурса». Главные бурсы расположены, примыкая к сухожилиям, возле крупных суставов, таких как плечевые, локтевые, тазобедренные и коленные. Когда бурсы воспаляются, это состояние называется «бурситом». Наиболее часто бурсит возникает при травме или растяжении, т.е. при отсутствии инфекции (асептический бурсит). В редких случаях, бурса может инфицироваться бактериями. Это состояние называется септическим бурситом.
Что такое бурсит коленного сустава?
Коленный сустав окружен тремя бурсами. На верхушке колена, над коленной чашечкой находится препателлярная бурса. Эта бурса может воспалиться (препателлярный бурсит) при прямой травме передней части колена, что часто возникает при продолжительном стоянии на коленях.
Это состояние называют как «колено домашней хозяйки», «колено кровельщика» и «колено человека, выстилающего паркет», основываясь на ассоциациях с профессиональными историями пациентов. Это может проявляться отеком, жаром, болезненностью и покраснением в области колена.
По сравнению с воспалением коленного сустава (артритом), при этом обычно отмечается слабая болезненность. Бурсит обычно ассоциируется со значительной болью при стоянии на коленях и может вызывать скованность и боль при ходьбе.
Также, по сравнению с другими заболеваниями коленного сустава, объем движений в суставе часто сохранен.
Препателлярный бурсит может возникнуть, когда бурса наполняется кровью после ушиба. Он также может наблюдаться при ревматоидном артрите и при отложениях кристаллов, как отмечается у пациентов с подагрическим артритом и при псевдоподагре. Препателлярная бурса также может инфицироваться бактериями (септический бурсит).
Когда это происходит, может повышаться температура тела. Это обычно возникает при трещинах кожи и точечных ранах. Бактерии, вызывающие развитие септического бурсита, обычно те, которые в норме обнаруживаются на коже (стафилококки). Редко хронически воспаленная бурса может инфицироваться бактериями, «путешествующими» в крови.
Вторая бурса колена расположена прямо под коленной чашечкой под большим сухожилием, которое прикрепляет мышцы впереди бедра и коленной чашечки к выступающей кости впереди голени.
Эта бурса называется инфрапателлярной бурсой и, когда она воспаляется, состояние называется инфрапателлярным бурситом.
Этот бурсит обычно наблюдается при воспалении примыкающего сухожилия в результате травмы при прыжке, в связи с чем, он получил название «колено прыгуна
Третья бурса колена называется гусиной бурсой. Она расположена на нижней внутренней стороне колена. Эта бурса наиболее часто воспаляется у женщин среднего возраста. Это состояние называется гусиным бурситом. Гусиный бурсит особенно распространен среди тех, кто страдает ожирением. Эти пациенты могут жаловаться на боль в колене при подъеме или спуске по ступенькам.
Лечение любого бурсита зависит от того, инфекционный он или нет. При асептическом препателлярном бурсите могут применяться противовоспалительные и обезболивающие препараты, режим покоя.
Иногда требуется аспирация жидкости из бурсы — процедура удаления жидкости иглой и шприцом в стерильных условиях. Она может быть проведена в амбулаторных условиях. Иногда жидкость направляется в лабораторию для дальнейшего анализа.
При неинфекционном коленном бурсите также могут применяться инъекции кортикостероидов в бурсу, иногда это делается одновременно с процедурой аспирации.
Септический бурсит требует, кроме того, дальнейшего наблюдения и лечения. Жидкость из бурсы может быть исследована в лаборатории на микробы, вызывающие инфекцию. Септический бурсит требует терапии антибиотиками, часто внутривенно. Могут потребоваться повторные аспирации, хирургический дренаж и удаление воспаленной бурсы (бурсэктомия).
После уменьшения боли и воспаления назначается современная физиотерапия, ударно- волновая терапия, восстановительное лечение.
Нет опубликованных отзывов
Подагра фото на ногах: фото, причины, симптомы, диагностика и лечение подагры в Москве
Чем лечить подагру на ногах знают врачи-ревматологи Юсуповской больницы. В борьбе с острыми воспалениями суставов врачи Юсуповской больницы применяют сразу несколько фармакологических групп:
- Нестероидные противовоспалительные средства (такие как Ибупрофен, Индометацин, Диклофенак);
- Урикозурические препараты (с целью снижения содержания мочевой кислоты) — Антуран, Бутадион, Кетазон;
- Кортикостероиды (Преднизолон, Дексаметазон, Триамцинолон).
Уколы при подагре на ногах используются для купирования болевого синдрома. Выбор препарата при этом зависит от состояния здоровья пациента и особенности болевого порога человека, который определяет непосредственно врач.
В качестве вспомогательной терапии подагры ревматологи рекомендуют ежедневно на ночь наносить йодную сетку на пораженные участки. Таким образом можно уменьшить очаги воспаления, ускорить процесс ремиссии и ослабить приступ боли. Для усиления эффекта необходимо в йод добавить аспирин, и готовым составом регулярно смазывать пораженные суставы.
В Юсуповской больнице активно применяются физиотерапевтические методы лечения, которые эффективно снимают воспаление, сокращают число атак, предотвращают застойные явления уратов натрия и восстанавливают пораженные ткани суставов. С этой целью в больнице имеется:
- Электрофорез;
- Фонофорез;
- Ультрафонофорез;
- Тепловые процедуры;
- Магнитотерапия;
- Амплипульс;
- Ультразвук.
Врачи Юсуповской больницы подберут индивидуальную программу правильного питания, которая будет исключать продукты, провоцирующие возникновение подагрического приступа. Ревматологи больницы распишут лечебную физкультуру с целью возобновления прежней подвижности суставов, нормализации кровообращения и обменных процессов в организме, а также укрепления мышечного аппарата пациента.
Если у Вас подагра большого пальца ноги и Вы нуждаетесь в лечении, обращайтесь за помощью к специалистам Юсуповской больницы. Врачи проведут полное обследование, которое будет включать в себя:
| Общий анализ крови | Общий анализ мочи |
| Анализ крови на мочевую кислоту | Исследование внутрисуставной жидкости (синовиальной) |
| Анализ крови на печеночные и почечные пробы, триглицериды, холестерин | Рентген-диагностика воспаленных суставов |
Ревматологи Юсуповской больницы на протяжении многих лет успешно занимаются лечением подагры на ногах у жителей России. В больнице имеется современное оборудование и вежливый медперсонал, который обеспечит комфортное пребывание в стационаре. Записаться на прием и консультацию можно по телефону.
Бурсит локтевого и коленного сустава. Симптомы и причины бурсита. Лечение бурсита: новые препараты
Бурсит суставов — воспаление околосуставной синовиальной сумки (бурсы), которая расположена в местах наибольшего трения мышц о кость.
Синовиальная сумка — небольшой заполненный жидкостью соединительнотканный мешок (карман), расположенный в местах наибольшего трения сухожилий или мышц о кость.
Синовиальные сумки могут также располагаться между кожей и выступающей костью, т.е. в участках, где создается значительное механическое давление.
Бурсит — одно из наиболее распространенных заболеваний суставов. У человека насчитывается в среднем 140 синовиальных сумок, и бурсит может развиться в любой из них. Однако чаще всего наблюдается бурсит локтевого сустава, реже — коленных суставов. Встречаются также бурсит плечевого и бедренного сустава и другие виды. Обычно бурситы сопровождают воспаление сухожилий (тендобурситы).
Бурситы особенно часто встречаются у спортсменов. Как правило, они проходят в течение 1-2 недель и не представляются серьёзной опасности для здоровья и жизни.
Травматический бурсит наиболее часто возникает у пациентов моложе 35 лет. Преобладающий пол — мужской.
Следует, однако, помнить, что повторные травмы могут привести к развитию хронического бурсита, который надолго затрудняет движения и вызывания боли.
Причины бурсита
Воспаление околосуставной сумки при бурсите может быть вызвано различными причинами. Среди них:
- перегрузки суставов — растяжение, повторяющееся физическое напряжение (чаще всего бывает у спортсменов, локализация бурсита в этом случае зависит от вида спорта);
- травмы околосуставной сумки или близлежащих сухожилий (ушиб, ссадина, мелкие раны) также могут привести к бурситу;
- артрит и подагра, которые вызывают воспаление суставов и сухожилий по всему телу, могут затрагивать и бурсы. При таком бурсите наблюдается снижение подвижности сустава, покраснение, отёк и изредка повышение температуры в области сустава;
- к инфекционному бурситу может привести вторичное инфицирование синовиальной сумки гноеродными микробами по лимфатическим путям из гнойных очагов, не исключается и инфицирование через кровь.
Бурсит также может быть вызван нарушением обмена веществ, аутоиммунными заболеваниями, интоксикацией, аллергической реакцией. Но нередко это заболевание развивается без всяких видимых оснований.
Виды и симптомы бурсита
Главный признак заболевания бурситом — опухоль вокруг сустава, которая может сопровождаться не только болезненными ощущениями, но и нарушением функции конечности. Если бурсит расположен поверхностно, его можно определить самостоятельно, обнаружив хорошо подвижные, горячие на ощупь опухоли. Бурсит плечевого сустава выявляется, если вам трудно завести руку за голову.
Различают бурсит острый (развивающийся внезапно и протекающий быстро) и хронический бурсит (рецидивирующий).
Острый бурсит начинается внезапно с сильной боли, усиливающейся при движениях. В зависимости от места воспаления сумки боль при остром бурсите провоцируется движением в определённом суставе. Так, при плечевом бурсите больному трудно завести руку за голову (при причесывании).
Над воспаленным суставом при остром бурсите имеется крайне болезненная точка; боль часто отдает в шею или вниз по поверхности руки. Над пораженной областью можно увидеть отёк, покраснение, возможно местное повышение температуры (из-за воспаления).
Диаметр припухлости может достигать 8 -10 см.
При хроническом бурсите боль слабее, но продолжается дольше. Хроническое заболевание бурситом выглядит как плотное образование, кожа над ним подвижна, не изменена, функция конечности не нарушена. При хроническом бурсите в области синовиальной сумки часто формируются кальциевые отложения.
Особенности некоторых видов бурситов разной локализации
Чаще всего бурсит поражает локтевой, плечевой и коленный суставы. Реже встречается бурсит тазобедренного сустава. Многим доводилось сталкиваться с бурситами стопы — например, ахиллобурситом. Каждый из этих видов бурсита имеет свои особенности.
| В области плечевого сустава бурситом наиболее часто поражаются сумки, не сообщающиеся с полостью сустава. Жалобы при этом виде бурсита сводятся к болям при отведении и вращении верхней конечности. При осмотре контуры плеча сглажены, отмечается кажущееся равномерное увеличение самой дельтовидной мышцы; при больших размерах сумки припухлость видна по наружной поверхности плеча. Пальпацией при плечевом бурсите обычно определяется болезненность при давлении на внутренний край большого бугра плечевой кости. | |
| Острый бурсит локтевых сумок чаще является результатом механического повреждения и инфицирования подкожной локтевой сумки при ее травме. Сумка резко увеличивается в размерах и приобретает полусферическую форму. Присоединение инфекции сопровождается появлением резкой болезненности, покраснением кожи в области локтевого отростка, повышением температуры. | |
| В области коленного сустава при бурсите чаще поражаются подкожная, подфасциальная и подсухожильная сумки, с коленным суставом они не сообщаются. В связи с более поверхностным расположением подкожная сумка поражается бурситом наиболее часто. Воспаление при бурсите коленного сустава сопровождается резким местным отеком, флюктуацией, повышением температуры, увеличением регионарных лимфатических узлов. Подколенный бурсит трудно диагностируется вследствие глубокого расположения сумки; при нем наблюдается некоторое ограничение движений и боли в коленном суставе. |
Бурсит голеностопного сустава (бурсит стопы, бурсит пятки, ахиллобурсит)
Частым видом бурсита в области стопы является воспаление крупной сумки, расположенной между пяточным бугром и пяточным сухожилием,- ахиллобурсит.
Причиной его служат травматизация синовиальной сумки обувью, гематогенное или лимфогенное инфицирование. Бурсит подкожной пяточной сумки представляет собой болезненную припухлость в области пяточного бугра.
В ряде случаев этот вид бурсит приходится дифференцировать от воспаления, вызванного травмой мягких тканей пяточной «шпорой».
Лечение бурсита
Лечение любого бурсита зависит от того, инфекционный он или нет. Септический бурсит требует терапии антибиотиками, часто внутривенно. Может потребоваться аспирация жидкости из бурсы — удаление жидкости иглой и шприцом в стерильных условиях.
Кроме того, септический бурсит требует дальнейшего наблюдения и лечения. Могут потребоваться повторные аспирации, хирургический дренаж и даже — в редких случаях — удаление воспаленной бурсы (бурсэктомия).
При хроническом бурсите подчас возникает необходимость в удалении кальциевых отложений, если они достаточно велики, вызывают постоянные неприятные ощущения или мешают движениям.
При неинфекционном бурсите также могут применяться инъекции кортикостероидов в бурсу, иногда это делается одновременно с процедурой аспирации.
Но чаще всего в этом случае рекомендуют режим покоя, противовоспалительные и обезболивающие препараты (при необходимости). При асептическом бурсите могут применяться компрессы изо льда.
Иногда вместо холода при бурсите лучше помогает тепло (грелка, согревающая мазь), либо чередование холодных и горячих компрессов.
Высокую эффективность в лечении бурсита — в первую очередь при неинфекционном бурсите — показал лечебный противовоспалительный обезболивающий пластырь НАНОПЛАСТ форте.
Бурсит: лечение лечебным пластырем НАНОПЛАСТ форте
При терапевтическом лечении бурсита применяются различные средства, такие как кортикостероидные гормоны, НПВС, внутрисуставные инъекции гиалуроната натрия . Все эти средства эффективны, но при длительном применении могут нанести вред организму.
Поэтому очень важно минимизировать побочные эффекты и повысить эффективность лечения бурсита. В этом может помочь препарат нового поколения — обезболивающий противовоспалительный лечебный пластырь НАНОПЛАСТ форте .
Подробнее >>>
При лечении бурсита лечебный пластырь НАНОПЛАСТ форте очень эффективен, он позволяет снять боль и воспаление, улучшить кровообращение в пораженном участке, позволяет снизить дозу обезболивающих и противовоспалительных средств.
При лечении бурсита лечебный противовоспалительный обезболивающий пластырь НАНОПЛАСТ форте накладывается на плечевой, локтевой или коленный сустав зависимости от локализации.
Рекомендуемая продолжительность курса при лечении бурсита лечебным пластырем НАНОПЛАСТ форте составляет 1 неделя. Обычно при бурсите рекомендуется использовать пластырь с утра на 12 часов, но возможно применять его и на ночь.
В зависимости от области применения применяется пластырь либо размером 7х9 см (например, локтевой сустав), либо размером 9х12 см (например, коленный сустав).
Высокая эффективность, уникальность состава, длительное (до 12 часов!) лечебное воздействие, удобство применения и доступная цена делают НАНОПЛАСТ форте средством выбора в лечении бурсита.
Что такое бурсит колена и как его лечить — Найз Гель
Инструкция Найз
- ИНСТРУКЦИЯ
- по применению лекарственного препарата для медицинского применения
- Найз®
- Регистрационный номер: П N012824/03
- Торговое название препарата: Найз®
- Международное непатентованное название препарата: нимесулид.
- Лекарственная форма: таблетки
- Состав
- Каждая таблетка содержит:
- Действующее вещество: нимесулид 100 мг.
- Вспомогательные вещества: кальция гидрофосфат, целлюлоза микрокристаллическая (тип 114), крахмал кукурузный, карбоксиметилкрахмал натрия, магния стеарат, кремния диоксид коллоидный, тальк.
- Описание
- Белые с желтоватым оттенком круглые двояковыпуклые таблетки с гладкой поверхностью.
- Фармакотерапевтическая группа: нестероидный противовоспалительный препарат (НПВП).
- Код АТХ: М01АХ17.
- Фармакологические свойства
- Фармакодинамика
- Нестероидный противовоспалительный препарат (НПВП) из класса сульфонанилидов. Является
селективным конкурентным ингибитором циклооксигеназы-2 (ЦОГ-2), тормозит синтез простагландинов в очаге воспаления. Угнетающее влияние на ЦОГ-1 менее выражено (реже вызывает побочные эффекты, связанные с угнетением синтеза простагландинов в здоровых тканях). Оказывает противовоспалительное, анальгезирующее и выраженное жаропонижающее
действие.
Фармакокинетика
Абсорбция при приеме внутрь – высокая (прием пищи снижает скорость абсорбции, не влияя на ее степень). Время достижения максимальной концентрации (TCmax) – 1,5-2,5 ч. Связь с белками плазмы – 95%, с эритроцитами – 2%, с липопротеинами – 1%, с кислыми альфа1-гликопротеидами – 1%. Изменение дозы не влияет на степень связывания.
Величина максимальной концентрации (Cmax) – 3,5-6,5 мг/л. Объем распределения – 0,19-0,35 л/кг. Проникает в ткани женских половых органов, где после однократного приема его концентрация составляет около 40% от концентрации в плазме. Хорошо проникает в кислую среду очага воспаления (40%), синовиальную жидкость (43%).
Легко проникает через гистогематические барьеры.
Метаболизируется в печени тканевыми монооксигеназами.
Основной метаболит – 4—гидроксинимесулид (25%), обладает сходной фармакологической активностью, но вследствие уменьшения размера молекул способен быстро диффундировать по гидрофобному каналу ЦОГ—2 к активному центру связывания метильной группы. 4—гидроксинимесулид является водорастворимым соединением, для выведения которого не требуются глутатион и реакции конъюгации II фазы метаболизма (сульфатирование, глюкуронирование и другие).
- Период полувыведения (T1/2) нимесулида – 1,56-4,95 ч, 4—гидроксинимесулида – 2,89-4,78 ч.
- 4—гидроксинимесулид выводится почками (65%) и с желчью (35%), подвергается энтерогепатической рециркуляции.
- У больных с почечной недостаточностью (клиренс креатинина 1,8-4,8 л/ч или 30-80 мл/мин), а также у детей и лиц пожилого возраста фармакокинетический профиль нимесулида существенно не меняется.
- Показания к применению
- ревматоидный артрит;
- суставной синдром при обострении подагры;
- псориатический артрит;
- анкилозирующий спондилоартрит;
- остеохондроз с корешковым синдромом;
- остеоартроз;
- миалгия ревматического и неревматического генеза;
- воспаление связок, сухожилий, бурситы, в том числе посттравматическое воспаление мягких тканей;
- болевой синдром различного генеза (в том числе в послеоперационном периоде, при травмах, альгодисменорея, зубная боль, головная боль, артралгия, люмбоишалгия).
- Препарат предназначен для симптоматической терапии, уменьшения боли и воспаления на момент использования, на прогрессирование заболевания не влияет.
- Противопоказания
Гиперчувствительность к активному веществу или вспомогательным компонентам; полное или неполное сочетание бронхиальной астмы, рецидивирующего полипоза носа или околоносовых пазух и непереносимости ацетилсалициловой кислоты и других НПВП (в том числе, в анамнезе); эрозивно-язвенные изменения слизистой оболочки желудка и двенадцатиперстной кишки (ДПК), активное желудочно-кишечное кровотечение, цереброваскулярное или иное кровотечение; воспалительные заболевания кишечника (болезнь Крона, неспецифический язвенный колит) в фазе обострения; гемофилия и другие нарушения свертываемости крови; декомпенсированная сердечная недостаточность; печеночная недостаточность или любое активное заболевание печени; анамнестические данные о развитии гепатотоксических реакций при использовании препаратов нимесулида; сопутствующее применение потенциально гепатотоксических веществ; алкоголизм, наркомания; выраженная почечная недостаточность (клиренс креатинина менее 30 мл/мин), прогрессирующие заболевания почек, подтвержденная гиперкалиемия; период после проведения аортокоронарного шунтирования; беременность, период лактации; детский возраст до 12 лет (для данной лекарственной формы см. раздел «Особые указания»).
С осторожностью
Ишемическая болезнь сердца, цереброваскулярные заболевания, застойная сердечная недостаточность, дислипидемия/гиперлипидемия, сахарный диабет, заболевания периферических артерий, курение, клиренс креатинина менее 60 мл/мин.
Анамнестические данные о развитии язвенного поражения ЖКТ, наличие инфекции Helicobacter pylori, пожилой возраст, длительное использование НПВП, частое употребление алкоголя, тяжелые соматические заболевания, сопутствующая терапия антикоагулянтами (например, варфарин), антиагрегантами (например, ацетилсалициловая кислота, клопидогрел), пероральными глюкокортикостероидами (например, преднизолон), селективными ингибиторами обратного захвата серотонина (например, циталопрам, флуоксетин, пароксетин, сертралин).
Способ применения и дозы
Следует использовать минимальную эффективную дозу минимально возможным коротким курсом. Таблетки принимают с достаточным количеством воды предпочтительно после еды.
Взрослым и детям старше 12 лет – внутрь по 1 таблетке 2 раза в сутки. При наличии заболеваний желудочно-кишечного тракта препарат желательно принимать в конце еды или после приема пищи. Максимальная суточная доза для взрослых – 200 мг.
- Пациентам с хронической почечной недостаточностью требуется снижение суточной дозы до 100 мг.
- Побочное действие
- Частота побочных эффектов классифицируется в зависимости от частоты встречаемости случая: часто (1-10%), иногда (0,1-1%), редко (0,01-0,1%), очень редко (менее 0,01%), включая отдельные сообщения.
- Аллергические реакции: редко – реакции гиперчувствительности; очень редко – анафилактоидные реакции.
- Со стороны центральной нервной системы: нечасто – головокружение; редко – ощущение страха, нервозность, кошмарные сновидения; очень редко – головная боль, сонливость, энцефалопатия (синдром Рейе).
- Со стороны кожных покровов: нечасто – зуд, сыпь, усиление потоотделения; редко: эритема, дерматит; очень редко: крапивница, ангионевротический отек, отечность лица, многоформная экссудативная эритема, в том числе синдром Стивенса-Джонсона, токсический эпидермальный некролиз (синдром Лайелла).
- Со стороны мочевыделительной системы: нечасто – отеки; редко – дизурия, гематурия, задержка мочи, гиперкалиемия; очень редко – почечная недостаточность, олигурия, интерстициальный нефрит.
- Со стороны желудочно-кишечного тракта: часто – диарея, тошнота, рвота; нечасто – запор, метеоризм, гастрит; очень редко – боли в животе, стоматит, дегтеобразный стул, желудочно-кишечное кровотечение, язва и/или перфорация желудка или двенадцатиперстной кишки.
- Со стороны печени и желчевыводящей системы: часто – повышение «печеночных» трансаминаз; очень редко – гепатит, молниеносный гепатит, желтуха, холестаз.
- Со стороны органов кроветворения: редко – анемия, эозинофилия; очень редко – тромбоцитопения, панцитопения, пурпура, удлинение времени кровотечения.
- Со стороны дыхательной системы: нечасто – одышка; очень редко – обострение бронхиальной астмы, бронхоспазм.
- Со стороны органов чувств: редко – нечеткость зрения.
- Со стороны сердечно-сосудистой системы: нечасто – артериальная гипертензия; редко – тахикардия, геморрагии, «приливы».
- Прочие: редко – общая слабость; очень редко – гипотермия.
- Передозировка
Симптомы: апатия, сонливость, тошнота, рвота. Может возникнуть желудочно-кишечное кровотечение, повышение артериального давления, острая почечная недостаточность, угнетение дыхания.
Лечение: требуется симптоматическое лечение пациента и поддерживающий уход за ним. Специфического антидота нет. В случае, если передозировка произошла в течение последних 4 часов, необходимо вызвать рвоту, обеспечить прием активированного угля (60–100 г на взрослого человека), осмотические слабительные. Форсированный диурез, гемодиализ неэффективны из-за высокой связи препарата с белками.
Взаимодействие с другими лекарственными средствами
Действие медикаментов, уменьшающих свертываемость крови, усиливается при их одновременном применении с нимесулидом.
Нимесулид может снижать действие фуросемида. Нимесулид может увеличивать возможность наступления побочных действий при одновременном приеме метотрексата.
- Уровень лития в плазме повышается при одновременном приеме препаратов лития и нимесулида.
- Нимесулид может усиливать действие циклоспорина на почки.
- Использование с глюкокортикостероидами, ингибиторами обратного захвата серотонина увеличивает риск развития желудочно-кишечных кровотечений.
- Особые указания
- Поскольку Найз® частично выводится почками, его дозу для пациентов с нарушениями функции почек следует уменьшать, в зависимости от показателей клиренса креатинина.
- Учитывая сообщения о нарушениях зрения у пациентов, принимавших другие НПВП, лечение должно быть немедленно прекращено, если появляется любое нарушение зрения, и пациента должен обследовать врач—окулист.
- Препарат может вызвать задержку жидкости в тканях, поэтому пациентам с высоким артериальным давлением и с нарушениями сердечной деятельности Найз® следует применять с особой осторожностью.
- Пациентам следует проходить регулярный врачебный контроль, если они наряду с нимесулидом принимают медикаменты, для которых характерно влияние на желудочно-кишечный тракт.
- При появлении признаков поражения печени (кожный зуд, пожелтение кожных покровов, тошнота, рвота, боли в животе, потемнение мочи, повышение уровня «печеночных» трансаминаз) следует прекратить прием препарата и обратиться к лечащему врачу.
- Не следует применять препарат одновременно с другими НПВП.
- Препарат может изменять свойства тромбоцитов, однако не заменяет профилактического действия ацетилсалициловой кислоты при сердечно—сосудистых заболеваниях.
- Применение препарата может отрицательно влиять на женскую фертильность и не рекомендуется женщинам, планирующим беременность.
- После 2—х недель применения препарата необходим контроль биохимических показателей функции печени.
- Данная лекарственная форма противопоказана для детей до 12 лет, но при необходимости применения нимесулида у детей старше 7 лет могут использоваться таблетки диспергируемые 50 мг и суспензия в строгом соответствии с прилагаемой к ним инструкцией по медицинскому применению.
- Так как препарат может вызывать сонливость, головокружение и нечеткость зрения, необходимо соблюдать осторожность при вождении автотранспорта и занятии другими потенциально опасными видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций.
- Форма выпуска
- Таблетки, 100 мг.
По 10 таблеток в ПВХ/алюминиевом блистере. По 1, 2, 3 или 10 блистеров вместе с инструкцией по применению в пачку картонную.
- Условия хранения
- В защищенном от света месте при температуре не выше 25 °С.
- Хранить в недоступном для детей месте!
- Срок годности
- 3 года.
- Не использовать после истечения срока годности, указанного на упаковке.
- Условия отпуска из аптек
- По рецепту.
- Производитель
- Д-р Редди’с Лабораторис Лтд., Индия
Dr. Reddy’s Laboratories Ltd., India
Наименования и адреса производственных площадок производителя лекарственного препарата
- Производственное подразделение-II, участки № 42, 45 и 46, Бачупалли Вилладж, Кутубуллапур Мандал, Ранга Редди Дистрикт, Телангана, Индия.
- Производственное подразделение – 6, Кхоль Вилладж, Налагарх Роуд, Бадди, Солан Дистрикт, Х.П., 173205, Индия.
Сведения о рекламациях и нежелательных лекарственных реакциях направлять по адресу:
Представительство фирмы «Д-р Редди’с Лабораторис Лтд.»:
115035, г. Москва, Овчинниковская наб., д. 20, стр.1
тел: +7 (495) 795-39-39
факс: +7 (495) 795-39-08