Двусторонний диспластический коксартроз тазобедренного сустава (M16.2) представляет собой тяжелое дегенеративное поражение опорно-двигательного аппарата, приводящее к разрушению суставных поверхностей сочленения тазовой впадины и бедренной кости. Синонимом данного заболевания является артроз тазобедренного сочленения.
Частота выявления дисплазийного коксартроза составляет 16-17 % среди заболеваний костной системы, более подвержены люди в молодом возрасте, женщины болеют в 4 раза чаще, чем мужчины.
Патология может поражать один сустав или оба, но даже при двусторонней деструкции первоначально разрушается одно сочленение, а через некоторое время второе. Заболевание характеризуется острым началом и быстрым прогрессированием.
В более половине случаев приводит к снижению подвижности, в 11-12% заканчивается инвалидностью.
Этиология заболевания
Диспластический коксартроз чаще диагностируется у пациентов в возрасте от 25 до 55 лет. К группе риска относятся люди с дисплазией тазобедренного сочленения или врождённым вывихом бедра. Исходя из причин развития патологии, выделяют вторичный и первичный артроз.
Вторичная форма возникает на фоне присутствующих либо перенесенных ранее травм, болезни соха vara, Легга-Калве-Пертеса, нарушения анатомического строения тазобедренных суставов. Основной причиной считается врожденное аномальное формирование структурных элементов сустава: гипоплазия, неполноценность сухожилий, связок, нервных волокон, сосудов, недостаточность хрящевой ткани.
Первичная форма характерна для диспластического коксартроза грудного и поясничного отдела, а также суставов коленей. Причины развития зачастую остаются неизвестными, даже если у пациента не было выявлено наличия способствующих факторов, имеется вероятность развития у него дисплазийного артроза.
Коксартроз также возникает вследствие следующих предрасполагающих факторов:
- беременность, роды (гормональная перестройка организма);
- снижение двигательной активности;
- ослабление тазобедренных мышц и связок;
- прекращение спортивных тренировок;
- травмы, чрезмерные нагрузки;
- наличие воспалительных, инфекционных заболеваний;
- наследственная предрасположенность;
- возраст более 35 лет.
Особого внимания заслуживает взаимосвязь двустороннего коксартроза в результате дисплазии с артрозом. Учет случаев его заболеваемости и принятие мер профилактики поможет избежать тяжелых осложнений и предотвратить прогрессирование заболевания.
Классификация диспластического коксартроза суставов
В зависимости от причин развития дисплазийный артроз тазобедренного сустава подразделяют на следующие типы:
- посттравматический;
- диспластический;
- неуточненного генеза.
В детской патологии, исходя от степени поражения суставных элементов, различают 3 вида заболевания:
- ацетабулярная дисплазия;
- недоразвитие проксимальной части бедра;
- ротационная дисплазия – ограничение амплитуды движения в тазобедренном сочленении.
Самой распространенной является классификация дисплазийных артрозов по Crowe, согласно которой выделяют 4 степени развития заболевания:
- I – смещение бедренной головки по отношению к тазовой впадине в расположенном ближе к центру направлении равно значению до 50%, отмечается незначительная деформация головки;
- II – смещение 50-70%, головка частично находится в истинной впадине, но уже формирует псевдосустав;
- III – уровень сдвига 75-100%, в вертлужной впадине остается незначительная часть головки;
- IV – более 100%, характеризуется полным вывихом головки, которая полностью выходит из впадины, сдвигается вверх и поворачивается кзади.
Из недостатков данной классификации можно отметить неполную оценку деформации вертлужной впадины, присущей для каждой степени прогрессирования патологии.
Наиболее простая классификация диспластического коксартроза по Hartofilakidis базируется на определении сдвига головки. Исходя из этого, выделяют 3 вида болезни:
- I – подвывих, вход во впадину увеличен;
- II — низкий вывих, головка контактирует с ложной впадиной, сохраняется взаимосвязь с истинной впадиной и псевдосуставом;
- III – полный вывих, при котором псевдосустав и истинная впадина отграничены друг от друга.
Типирование коксартроза по Eftekhar состоит из 4 разновидностей, оно является предпочтительным для предоперационного изучения или определения нюансов оперативного вмешательства по эндопротезированию:
- А — головка не выходит за границы впадины, вход в нее увеличен;
- В — средний подвывих: головка находится во впадине на 50%;
- С — высокий подвывих: контакт головки и впадины менее 50%;
- D — высокий вывих: образуется ложный сустав с подвздошной костью.
В данной классификации наиболее подробно оценивается степень дисплазии вертлужной поверхности, но недостаточно учтены особенности деформации бедра.
Степени развития и клинические проявления
Ранняя диагностика заболевания является залогом успеха его лечения. Но, как правило, если двусторонний коксартроз в результате дисплазии находится в начальной стадии развития, отчетливые клинические признаки отсутствуют. В зависимости от выраженности симптомов различают 3 стадии заболевания:
- I стадия характеризуется незначительным нарушением способности движения, временной болью и хрустом. На рентгеновских снимках малозаметное, слабовыраженное сужение щели сустава, присутствуют начальные остеофиты, отмечается склероз вертлужной впадины и головки. Длина нижних конечностей одинаковая.
- II стадия – подвижность сустава снижена, ощущается хруст во время движения, имеется атрофия мышц, но длина ног одинакова. Суставная щель сужена в 2-3 раза, хорошо заметны остеофиты, кисты на суставных поверхностях.
- III стадия – сустав деформируется, возможен некроз, полное ограничение подвижности, постоянное чувство боли, поврежденная конечность укорочена, невозможно опереться на больную ногу. Суставная щель отсутствует, остеофиты обширные, крупные субхондральные кисты.
Выявление заболевания и определение степени тяжести его развития необходимо для определения наиболее эффективных методов лечения.
Методы диагностики дисплазий
В медицинской практике для уточнения диагноза используют клинический и рентгенологический методы исследования. Клинический включает выяснение жалоб пациента, сбор анамнеза, осмотр. Выяснить стадию коксартроза помогает наличие определенных жалоб:
- чувство усталости в конечности, дискомфорт;
- нестабильность сустава, хромота;
- боль в области таза, пояснице;
- ограничение подвижности, контрактура;
- снижение трудоспособности, вплоть до инвалидности;
- спазм, атрофия мышц, укорочение ноги.
Тщательный сбор сведений и осмотр ортопеда при диспластическом двустороннем коксартрозе 1 степени позволяет выявить незначительные нарушения положения ног и таза. Чрезмерная амплитуда движений указывает на аплазию вертлужной впадины.
Рентгенологические способы диагностирования предполагают выполнение КТ, МРТ, рентген-исследования. При этом оценивают следующие признаки диспластического коксартроза:
- характеристики суставной впадины;
- соотношение головки со впадиной;
- состояние проксимальной части бедра.
В понятие характеристики рентгенологического обследования входят параметры угла Виберга и вертикального соответствия, величина покрытия головки, а также особенности линии Шентона.
Тактика лечения
Для определения методов терапии необходимо установить не только степень диспластических изменений, но и степень остеоартроза. Пациентов с дисплазией наблюдают в условиях диспансера, их должен ежегодно осматривать ортопед.
Лечение диспластического двухстороннего коксартроза 1 степени основано на снятии неприятных ощущений, восстановлении нормальной трофики сустава, улучшения общего состояния пациентов.
Хондропротекторы — препараты, помогающие восстановить хрящевую ткань
Применение методов консервативной терапии направлено на достижение следующих результатов:
- уменьшение болевого синдрома: спазмолитики, миорелаксанты;
- устранение симптомов воспаления: нестероидные и гормональные противовоспалительные средства;
- восстановление хрящевой ткани: хондропротекторы;
- улучшение кровообращения, регулирование метаболизма;
- предотвращение прогрессирования поражения структурных элементов сустава.
Замедлить развитие диспластического двустороннего коксартроза 1 степени и сохранить функциональность тазобедренных суставов помогают физиотерапевтические процедуры, массаж, лечебная гимнастика, коррекция рациона питания.
При неэффективности способов консервативного лечения прибегают к хирургической терапии. В зависимости от степени поражения возможно выполнение следующих операций:
- корригирующей и ротационной остеотомии;
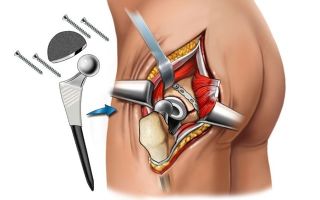
- артропластики тазобедренного сустава;
- эндопротезирования.
Клинические рекомендации по профилактике диспластического коксартроза предполагают правильную организацию занятий лечебной физкультурой, посещение бассейна, катание на велосипеде, ходьба на лыжах, а также избегание переохлаждений, травм и высоких нагрузок на сустав.
Прогноз
Диспластический коксартроз тазобедренного сустава характеризуется тяжелыми дегенеративными изменениями и неблагоприятным прогнозом. Методы консервативной медицины способны лишь на время замедлить прогрессирование патологии. Пациентам с установленным диагнозом показано оперативное вмешательство по восстановлению функциональности суставов.
Дисплазия тазобедренных суставов приводит к неправильному положению позвоночника. Молодые люди призывного возраста при выявлении у них ширины суставной щели до 4 мм подлежат отсрочке от прохождения службы в армии. Полностью освобождаются парни с выраженной дисплазией и шириной суставной щели 2 мм.
При наличии в анамнезе факторов, вызывающих диспластический коксартроз, следует каждый год проходить рентгенологическое исследование, наблюдаться у врача-ортопеда. Выявление заболевания на первых стадиях развития позволяет своевременно остановить дегенеративные изменения в суставе и помочь компенсаторным механизмам организма бороться с патологией.
Источник: https://NogoStop.ru/taz/displasticeskij-koksartroz.html
Диспластический коксартроз тазобедренного сустава
Симптомы на разных стадиях коксартроза Лечение медикаментами диспластического коксартроза Диспластический коксартроз – внешние проявления
Диспластический коксартроз тазобедренного сустава возникает на фоне врожденного нарушения формирования сочленения. Заболевание начинает проявляться у взрослых людей, сопровождается нарушением функции сустава и изменением его формы. По МКБ 10 обозначается кодом М16.9.
Диспластический коксартроз – внешние проявления
Причины
Причиной диспластического коксартроза является врожденная дисплазия тазобедренного сустава. Это состояние, возникающее из-за нарушения формирования соединительной ткани суставов во внутриутробном периоде. В результате тазобедренные суставы теряют анатомически правильную форму, нарушается их функция. Возникновению дисплазии способствуют следующие факторы:
- Многоплодная беременность;
- Тазовое предлежание плода;
- Заболевания женщины во время беременности;
- Неправильное питание беременной женщины;
- Наследственная предрасположенность.
Дисплазия в большинстве случаев излечивается в детском возрасте, однако последствия в виде коксартроза могут проявиться через много лет.
Интересно!
Если диспластическим коксартрозом болеет один из родителей, риск возникновения патологии у ребенка составляет 25%. Если болеют оба, патология у ребёнка проявится в 75% случаев.
Клинические проявления
В анатомически развитом тазобедренном суставе головка бедренной кости полностью помещается в вертлужной впадине тазовой кости. При дисплазии происходит смещение головки вплоть до того, что она полностью выходит из впадины.
Это приводит к ослаблению связок, нарушению формирования хрящевой прослойки.
Даже при своевременном лечении дисплазии остаются необратимые изменения хряща, связок, суставных поверхностей, которые впоследствии и приводят к развитию диспластического коксартроза.
Симптомы диспластического коксартроза тазобедренного сустава проявляются у взрослых, когда на организм начинают действовать предрасполагающие факторы.
Важно!
Болезнь чаще проявляется у женщин, причём провоцирующим фактором нередко становятся беременность и роды. Эти состояния приводят к ослаблению связок таза, что и вызывает изменения в строении тазобедренных суставов.
Диспластический коксартроз развивается постепенно. Поначалу человека беспокоит повышенная утомляемость конечностей, дискомфорт в области тазобедренных суставов. На этом этапе внешних изменений ещё нет.
Вторая стадия заболевания характеризуется появлением боли в тазобедренных суставах. Боль носит ноющий характер, поначалу умеренная, а по мере прогрессирования патологического процесса становится более интенсивной. Возникают болевые ощущения сначала при движениях, затем беспокоят человека даже в состоянии покоя. Внешне суставы выглядят отечными, припухшими.
Третья стадия болезни характеризуется развитием деформации сустава. При диспластическом коксартрозе тазобедренного сустава 3 степени боли беспокоят человека постоянно. Сустав настолько изменяет свою форму, что бедра приобретают неестественное положение. Нарушается походка человека, становится утиной – пациент ходит, переваливаясь с ноги на ногу.
Симптомы на разных стадиях развития болезни
Диагностика
Диагноз диспластического коксартроза требует тщательного подтверждения. Большое значение имеет факт перенесенной дисплазии тазобедренных суставов. Далее учитываются характерные симптомы. Окончательное подтверждение диагноза осуществляется с помощью рентгенологического обследования.
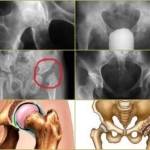
На снимке диспластический коксартроз тазобедренного сустава выглядит следующим образом:
- Сужение суставной щели;
- Изменение соотношения головки бедра и вертлужной впадины;
- Остеопороз костей;
- Деформация сустава.
Особенно отчётливо эти изменения видны по сравнению со здоровым суставом, поэтому снимок делают на обеих конечностях. Более точным методом диагностики является компьютерная томография, которая позволяет оценить состояние прилежащих мягких тканей.
Методы лечения
Для лечения диспластического коксартроза применяют различные методы. Консервативное лечение проводится при 1-2 стадии заболевания. Оно заключается в соблюдении диеты, применении медикаментозных средств, физиотерапевтических процедур, средств народной медицины.
Правильное питание назначается с целью избавления от лишнего веса, снабжения организма питательными веществами. Рекомендуется лёгкое питание с преобладанием молочно-растительных продуктов. Обязательно включение в рацион свежих фруктов и овощей.
Из рациона рекомендуется исключить высококалорийную пищу, жирные и жареные продукты, мясные и рыбные деликатесы, сладости. Основу рациона должны составлять мясо и рыба, крупы, фрукты и овощи, зелень.
Полезны при артрозе различные желе, холодец, морепродукты.
При диспластическом коксартрозе показаны нестероидные противовоспалительные средства:
- Диклофенак;
- Нимика;
- Мелоксикам.
Лечение проводится до прекращения боли и устранения симптомов воспаления. Эти же препараты назначают в виде мазей.
Лечение медикаментами диспластического коксартроза
Хондропротекторы. Эти препараты содержат основные компоненты хрящевой ткани — глюкозамин и хондроитин. Их назначают для курсового приема продолжительностью 3-6 месяцев.
Помимо медикаментов лечение диспластического коксартроза можно проводить средствами, приготовленной самостоятельно. Часто используется мазь с прополисом. В её состав входят следующие компоненты:
- Медвежий или барсучий жир;
- Прополис;
- Новокаин.
Жир с прополисом растапливают на водяной бане, затем добавляют туда чайную ложку новокаина. Тщательно перемешивают. Используют средство для смазывания больного сустава.
На пораженные суставы полезное влияние оказывают физиопроцедуры:
- Магнитотерапия;
- Парафиновые и озокеритовые аппликации;
- Диадинамические токи;
- Электрофорез лекарственных препаратов.
Физиопроцедуры проводятся 1-2 раза в год курсом из 10-15 сеансов.
Для максимально долгого сохранения двигательной функции пациентам с диспластическим коксартрозом необходимо постоянно заниматься лечебной гимнастикой. Гимнастические комплексы составляет индивидуально специалист по ЛФК в зависимости от тяжести заболевания.
Хирургическое лечение диспластического коксартроза тазобедренного сустава проводится при тяжёлой степени болезни с выраженной суставной деформацией. Проводится артропластика или эндопротезирование.
На заметку!
Женщины с диспластическим коксартрозом испытывают сложности при вынашивании малыша, а в последующем при родах. Чаще всего для родоразрешения им требуется кесарево сечение.
Прогноз
Диспластический коксартроз – хроническая прогрессирующая патология. Болезнь является неизлечимой. Проводимая терапия позволяет замедлить прогрессирование патологического процесса. Соблюдая лечебные рекомендации, человек может вести практически нормальный образ жизни.
Диспластический коксартроз приводит к значительному нарушению двигательной функции, сопровождается суставными болями. Исходом болезни становится стойкая деформация тазобедренных сочленений. Проводится консервативное, а при необходимости хирургическое лечение.
Источник: https://NogivNorme.ru/bolezni/artroz/lechenie-artrozov/displasticheskij-koksartroz.html
Диспластический коксартроз – заболевание, поражающее тазобедренный сустав, как опознать и вылечить его
Диспластический коксартроз тазобедренного сустава – это заболевание, связанное с деформацией суставных оконечностей, вызванной неправильным развитием и изменением формы частей бедра. Он может быть односторонним или двухсторонним.
Наиболее часто данной патологией (код по МКБ-10 – М16) страдает женская половина населения, в группу риска попадают люди от 30 до 55 лет. На раннем этапе развития коксартроз характеризуется отсутствием симптомов, из-за чего его трудно определить без проведения диагностических мероприятий.
Если болезнь перешла на вторую и последующую стадию, то лечение займет больше времени и средств.
Диспластический коксартроз
Клинические проявления
Симптомы коксартроза проявляются не сразу, первый этап развития болезни характеризуется небольшим ощущением дискомфорта, возникающим при ходьбе. Болевой синдром замечается в месте поражения, с одной или обеих сторон таза, также он может отдавать в колено. После небольшого пребывания в состоянии покоя симптомы исчезают, мышечный тонус и походка остаются в норме.
Двусторонний и односторонний коксартроз характеризуются такими общими признаками:
- болевым синдромом;
- потерей двигательной активности;
- скованностью в ногах;
- изменением походки;
- атрофией мягких тканей;
- хромотой.
Коксартроз начинает давать о себе знать при переходе на вторую стадию.
При этом чувство боли человек испытывает постоянно независимо от того, двигается он или находится в покое. Часто пациенты жалуются на боль в области бедра, отдающую в паховую зону.
Движения становятся ограниченными, человек постепенно теряет работоспособность, также возникает хромота, вызванная деструкцией сустава.
С течением времени головка бедренной кости теряет гладкость, образуются костные наросты.
Третья стадия развития мучает больного все больше, проявляясь бессонницей и заметной атрофией мышечной ткани. Изменениям также подвергаются голени, ягодицы и колени, нога становится короче.
Факторы, влияющие на развитие патологии
Дисплазия – нарушение в формировании тканей как в эмбриональном периоде, так и в процессе жизнедеятельности человека, которое является причиной развития коксартроза. Особенно заболеванию подвержены люди пожилого возраста, а также пациенты с ожирением и спортсмены. Способствовать развитию заболевания могут:
- Нарушение кровообращения, из-за которого костные ткани в недостаточной степени насыщаются питательными веществами, а продукты распада не выводятся, вызывая разрушение сустава.
- Усиленная нагрузка на ноги, которая может быть у спортсменов, людей с лишним весом, у которых также нарушен метаболизм и работа кровеносной системы, что в комплексе негативно влияет на сустав.
- Травмы, переломы и вывихи голени или бедра. То же самое касается проблем с позвоночником, различных инфекционных заболеваний, воспалительных реакций, происходящих в организме.
- Асептический некроз – заболевание, вызывающее нарушение кровоснабжения в костях.
- Возрастные изменения, малоподвижный образ жизни, вредные привычки, наследственность.
Причины коксартроза
Двусторонний и односторонний коксартроз – это коварное заболевание, медленно поглощающее тазобедренный сустав и конечность, которое в начале может не вызывать неудобств. Но в последствие оно приводит к нарушениям, которые не дают человеку спокойно существовать, постоянно напоминая о себе сильной болью.
Виды поражения и их проявления
В здоровом состоянии хрящевая прослойка между суставами имеет гладкую поверхность, что обеспечивает беспрепятственное легкое движение.
Такие свойства хрящевая ткань получает благодаря синовиальной жидкости, питающей ее, со временем ее выработка ухудшается и количество становится недостаточным для обеспечения клеток всем необходимым.
Из-за этого происходит истончение хряща и потеря суставом защиты и амортизирующего механизма. В результате появляется заболевание – диспластический деформирующий артроз тазобедренного сустава.
Коксартроз подразделяется на три типа, в зависимости от места локализации патологического процесса:
- Патология вызывает поражение верхней части головки бедренной кости. Это связано с тем, что именно она берет на себя наибольшую нагрузку. Заболевание проявляется болями при нагрузках и ходьбе, которые проходят во время отдыха.
- Заболевание, охватывающее нижнюю часть головки бедренной кости, развивается медленными темпами и диагностируется лишь при появлении разрушения тканей.
- Если поражение возникло в центре головки, то развитие коксартроза происходит быстрыми темпами. Выявить его можно на ранней стадии.
Каждый описанный вид коксартроза способен прогрессировать, а клиническая картина при этом проявляется более выраженными симптомами.
Дисплазия при коксартрозе
Диагностика
Первым важным этапом начала диагностики заболевания сустава является само посещение врача, который прежде всего проводит опрос и осмотр, производит сбор жалоб, а затем назначает необходимые обследования.
Для того чтобы определить дистрофический процесс в области тазобедренной кости, назначается рентгенография.
Снимок позволяет произвести оценку состояния сустава, установить степень развития коксартроза и тип патологии.
В большинстве случаев для постановки диагноза достаточно рентгена и УЗИ. Эти средства инструментальной диагностики позволяют визуализировать картину, происходящую в тканях сустава.
Они помогают определить смещение головки бедренной кости, наклон вертлужной впадины, ее искривление и уплотнение.
Обследование также позволяет определить изменение шеечно-диафизарного угла и степень развития коксартроза.
Также врач может назначить анализ крови, а для уточнения диагноза в некоторых случаях прибегают к помощи томографа.
Методы лечения
После посещения хирурга и ортопеда, установления диагноза «коксартороз» назначается лечение. Оно требует комплексного подхода, использование одних медикаментов малоэффективно и не способно привести к выздоровлению.
Для остановки дегенеративно-дистрофического процесса требуются:
- медикаментозное лечение;
- лечебная гимнастика;
- физиотерапия;
- массаж;
- соблюдение специальной диеты;
- в запущенных случаях приходится использовать хирургическое вмешательство и заменять сустав протезом.
В качестве медикаментозной помощи при коксартрозе используются различные виды хондропротекторов, обезболивающие средства, НПВП, глюкокортикоиды. Иногда требуется введение препарата прямо внутрь сустава, к месту поражения.
Основной группой препаратов при коксартрозе и других видах заболеваний ОДА являются хондропротекторы, они могут быть в виде наружных средств, таблеток и капсул, уколов для внутримышечного и внутрисуставного введения.
Также существуют лекарства с транспортной системой, которые проникают к месту разрушения через кожу. Наиболее известными считаются Дона, Терафлекс, Артра, Хондроксид, Хондроитин.
При выраженной боли и воспалении в области пораженного сутава применяются НПВС, они способны облегчить самочувствие пациента, уменьшить симптоматику.
Если же лечебный эффект при проведении консервативной терапии отсутствует, используют радикальные методы устранения болезни. Коксартроз 3 степени, лечение препаратами которого бесполезно, устраняют хирургическим путем с помощью таких процедур, как артропластика, подвешивание сустава, протезирование, остеотомия.
Эндопротезирование
Замена естественного сустава протезом – это дорогостоящая, но эффективная процедура, после проведения которой существует возможность вернуться к активному образу жизни без ограничений.
Прогноз
При коксартрозе отсутствует риск для жизни пациента, но заболевание способно привести к инвалидности. Возможность полностью восстановиться существует при условии, что лечение начато на начальной стадии, и соблюдении всех его частей. На поздних этапах забыть о болезни поможет операция. Поэтому прогноз при коксартрозе относительно благополучный.
Заметив какие-либо признаки заболевания суставов, следует незамедлительно обратиться к врачу и пройти обследование. Это необходимо для своевременного диагностирования и возможности полностью вылечиться и вернуть подвижность.
Источник: https://LechiSustavv.ru/degenerativnyie-porazheniya/artroz/3612-displasticheskiy-koksartroz-tazobedrennyiy-sustav.html
Диспластический коксартроз тазобедренного сустава симптомы и лечение
Главная » Новейшие методы
- Коксартроз 3 степени вызывает малоподвижный образ жизни. Люди, имеющие работу за компьютером, офисную сидячую работу с бумагами, имеют застой кровообращения в сосудах тазобедренного сустава.
- Заболевание вызывают большие нагрузки на сустав.
Происходят микротравмы, в дальнейшем станут причиной дегенеративных изменений. Грозит профессиональным спортсменам, не занимающимся профилактикой заболеваний костной, суставной ткани. Физические нагрузки во время лечения противопоказаны.
- Группа риска – люди, имеющие травму с детства.
Стоит периодически делать МРТ (магнитно-резонансную томографию), чтобы предотвратить разрастание хрящевой ткани. Старые травмы могут стать причиной возникновения заболевания.
Если не начать лечение вовремя, диспластический артроз приведёт к инвалидности, стоит позаботиться о себе, в случае болезненных ощущений обратиться к врачу, сделать рентген снимок.
Классификация и причины
В международном классификаторе болезней (МКБ 10) диспластическому коксартрозу присвоен код М16.9. В большинстве случаев заболевание начинает прогрессировать после 30 летнего возраста и часто поражает оба сустава.
При коксартрозе происходит высыхание хрящевой ткани. Ее поверхность становится шероховатой. Хрящ истончается, его частички отделяются и плавают в синовиальной жидкости. Кости сочленений начинают соприкасаться друг с другом, происходит их деформация и образование остеофитов – человек ощущает боль. Мышцы спазмируются, ухудшается кровоток, ускоряется процесс дегенерации сустава.
В медицинской практике существует определенная классификация заболевания. Патологию разделяют на правосторонний, левосторонний и двухсторонний коксартроз. В зависимости от локализации поражения различают повреждения:
- верхней части сустава;
- нижней;
- центральной.
Развитие заболевания могут спровоцировать следующие факторы:
- гормональный сбой;
- гиподинамия;
- травмы тазобедренного сустава;
- период беременности;
- тяжелые физические нагрузки.
Виды
В зависимости от локализации патологического процесса выделяют:
- Повреждение верхних отделов тазобедренного сустава — этот участок испытывает достаточно большие нагрузки и подвержен частому травмированию. Клинически проявляется в виде резких болей, которые возникают на ранних стадиях болезни;
- Повреждение нижних отделов тазобедренного сустава – болевой синдром не выражен, прогрессирует заболевание достаточно медленно и диагностируется, как правило, на поздних стадиях развития;
- Повреждение центральных отделов тазобедренного сустава – патологический процесс развивается быстро, клинические симптомы ярко выражены, диагностика обычно не вызывает трудностей.
Лечение
Лечение диспластического коксартроза тазобедренного сустава — это достаточно длительный и сложный процесс. При первой и второй степени развития заболевания больному показано консервативная терапия, при третьей степени – лечение хирургическое.
Цели консервативной терапии:
- Уменьшить болевые ощущения в тазобедренном суставе;
- Уменьшить активность воспалительного процесса;
- Остановить дегенеративные изменения суставных поверхнностей;
- Улучшить местное кровообращение и обмен веществ;
- Нормализовать функциональную подвижность сустава.
Консервативная терапия включает:
- Прием нестероидных противовоспалительных препаратов;
- Прием хондропротекторов;
- Прием миорелаксантов и спазмолитиков;
- Внутрисуставное введение гормональных препаратов (для 2-3 стадии заболевания);
- Физиотерапевтическое лечение;
- Массаж;
- Местное лечение;
- Народная медицина;
- Мануальная терапия;
- Оздоровительная гимнастика;
- Диетическое питание.
Необходимо помнить о том, что консервативное лечение диспластического коксартроза помогает замедлить процесс прогрессирования патологии, сохранить функциональность сустава и улучшить качество жизни пациента.
Терапия должна начинаться с создания максимально возможного покоя для поврежденной ноги. Схема лекарственных препаратов должна подбираться индивидуально с учетом стадии заболевания и возрастных особенностей пациента.
Для уменьшения болевых ощущений в области тазобедренного сустава назначаются ненаркотические анальгетики и нестероидные противовоспалительные препараты.
При диспластическом коксартрозе тазобедренного сустава назначаются:
- «Диклофенак»;
- «Бруфен»;
- «Пироксикам»;
- «Мовалис»;
- «Найз»;
- «Индометоцин»;
- «Кетопрофен».
При лечении диспластического коксартроза тазобедренного сустава 2 степени применяется внутрисуставное введение гормональных препаратов («Кеналог» или «Дексазон»), что значительно уменьшает боль и воспаление, и помогает человеку передвигаться. Хондропротекторы («Терафлекс» и «Афлутоп») способствуют тому, что хрящевая ткань начинает самостоятельно восстанавливаться.
Обязательно нужно сочетать лечебные процедуры с определенной диетой. Основной принцип которой заключается в том, чтобы человек отказался от жареной, соленой, копченой, маринованной пищи, снизил потребление жирного , мясного и сладкого. Однако не следует полностью исключать мясо из рациона, нужно ограничиться потреблением курицы или нежирной говядины
Важно есть овощи и фрукты, рыбу и черный хлеб
- Лазеротерапия;
- Электрофорез;
- Фонофорез;
- Криотерапия;
- Грязелечение;
- Магнитотерапия;
- Аэроионотерапия;
- Светолечение;
- Индуктотермия;
- Ультразвуковая терапия.
В период ремиссии врачи рекомендуют пациентам посещать бассейн, так как водные процедуры укрепляют мышечно-связочный аппарат сустава. Во время плавания суставы нижних конечностей практически не испытывают нагрузок.
Диагностические мероприятия
Установка диагноза диспластического коксартроза требует квалифицированного подхода с применением комплексного исследования. Ступенчатость прогрессии болезни определяет терапевтические методы. Если в анамнезе пациента выявлена врожденная дисплазия, то коксартроз имеет диспластический характер. Для диагностики заболевания используют такие методы:
- Рентген и ультразвуковое исследование показывают положение головной кости бедренного соединения и состояние ответной поверхности чаши, степень развития заболевания.
- Биохимия анализа крови подтверждает диспластический артроз.
- КТ и МРТ применяют при развитии тяжелой степени поражения суставов.
Лечение
На 1–2 стадии лечение диспластического коксартроза осуществляется консервативными методами, при их недостаточной эффективности может быть показано хирургическое вмешательство. На 3 стадии единственный эффективный метод лечения – эндопротезирование. Методы консервативной терапии:
- прием хондропротекторов, при болях – НПВС, при мышечных спазмах – спазмолитиков;
- внутрисуставные инъекции гиалуроновой кислоты;
- при интенсивном воспалительном процессе – инъекции глюкокортикоидов;
- нанесение мазей, наложение компрессов на сустав;
- физиотерапевтические процедуры;
- вне обострения – массаж, мануальная, тракционная терапия;
- регулярное выполнение упражнений для укрепления мышц и повышения эластичности связок.
Хирургическое вмешательство на ранней стадии диспластического коксартроза тазобедренного сустава направлено, в основном, на профилактику его быстрого прогрессирования, коррекцию дисплазии, временное устранение болевого синдрома. На 3 стадии требуется более радикальное вмешательство – артропластика или эндопротезирование. Возможны такие операции:
- остеотомия (таза, межвертельная). В ходе операции кости рассекаются на фрагменты, которые затем складывают, удаляют лишние или вставляют аутотрансплантаты. Суставному элементу придают форму, максимально приближенную к нормальной;
- подвешивание сустава по Фоссу – малый вертел с крепящейся к нему мышцей удаляют, приводящие мышцы бедра рассекают. Тем самым устраняется мышечная контрактура и избыточное давление на суставные компоненты;
- иссечение комплекса сухожилий и фасций в области большого вертела для уменьшения давления на головку бедра;
- артродез (выполняется только при одностороннем коксартрозе) – формирование искусственного анкилоза для устранения болей. Операция считается устаревшей, выполняется в редких случаях;
- артропластика – моделирование суставных поверхностей, удаление деформированных, дефектных участков, вживление трансплантатов или имплантатов;
- эндопротезирование – наиболее масштабная разновидность артропластик, замена одного или обоих суставных компонентов протезами.
Дисплазия тазобедренных суставов – самая распространенная причина коксартроза. Предрасположенность к заболеванию передается по наследству.
Диспластический коксартроз протекает остро, быстро прогрессирует, приводит к инвалидности. Особенно неблагоприятный прогноз при двустороннем поражении суставов.
Консервативное лечение на время облегчает состояние пациента, но спасти от инвалидности может только операция эндопротезирования.
Диспластический коксартроз проще предупредить, чем вылечить. К мерам его профилактики относятся ранняя коррекция врожденных дисплазий, диспансерное наблюдение пациентов с дисплазией у ортопеда, соблюдение ортопедического режима
Важно укреплять мышцы бедра, ягодиц, спины, брюшного пресса, но при этом не подвергать сустав нагрузкам и не травмировать его
httpv://www.youtube.com/watch?v=embed/BR4Wz3GvYnQ
Источник: https://revmatolog.net/newest/displasticeskij-koksartroz
Диспластические коксартрозы. Клинические рекомендации
- Дисплазия тазобедренного сустава
- Диспластический коксартроз
- Врожденный вывих бедра
- Периацетабулярная остеотомия
- Укорачивающая остеотомия бедра
- Эндопротезирование тазобедренного сустава
- Взрослые
- ТБС – тазобедренный сустав
- ЭП — эндопротезирование
- VAS – визуально-аналоговая шкала.
д.м.н. – доктор медицинских наук
к.м.н. – кандидат медицинских наук
- КТ — компьютерная томография
- МЗ РФ – Министерство здравоохранения Российской Федерации
- МРТ — магнитно-резонансная томография
- НИИ– Научно-исследовательский институт
- РИД – радиоизотопная диагностика
- РКИ – рандомизированное контролируемое исследование
- РФ – Российская Федерация
- УЗИ — ультразвуковое исследование
Термины и определения
- Эндопротезирование тазобедренного сустава – высокотехнологичная операция, заключающаяся в замене тазобедренного сустава на искусственный
- Операция по T.Paavilainen – вариант укорачивающей остеотомии бедра, применяющейся при врожденном вывихе
- Корригирующие остеотомии – операции, направленные на репозиционирование суставных поверхностей
- Краниальное смещение – положение центра ротации головки эндопротеза выше истинного
- Аутотрансплантат – фрагмент собственной кости пациента, забираемый в донорском месте для пересадки и восполнения дефицита костной ткани (костного дефекта)
- Аллотрансплантат – фрагмент костной ткани другого человека (донора), как правило – трупный, прошедший процедуру консервации
- Контрактура – ограничение амплитуды движений в суставе
- Импинджмент – патологический контакт сочленяющихся костей в суставе, сопровождающийся болью, дискомфортом и рентгенологической картиной структурных изменений сочленяющихся костей в месте патологического контакта.
1. Краткая информация
1.1 Определение
Диспластический коксартроз — это дегенеративно-дистрофическое заболевание вследствие врожденного недоразвития тазобедренного сустава (дисплазии тазобедренного сустава), при котором деформация суставных концов костей проявляется в изменении формы и глубины вертлужной впадины, изменении шеечно-диафизарного угла и проксимального отдела бедренной кости [1,2].
1.2 Этиология и патогенез
Остаточные дефекты развития тазобедренного сустава после консервативного и оперативного лечения являются основной причиной развития диспластического коксартроза в 10–60% случаев [3,4].
Изучение этиопатогенеза этого заболевания позволило установить, что основными факторами, способствующими его развитию, являются врожденный прогрессирующий биомеханический дисбаланс и локальные перегрузки хондральных и субхондральных структур сустава.
Чем выше степень механических перегрузок, связанных с недоразвитием взаимно опорных зон головки бедренной кости и крыши вертлужной впадины, тем быстрее происходит срыв резистентных возможностей сустава [5].
М.М.
Камоско (2005) рассматривает диспластический коксартроз как ответную реакцию тканевых структур на дисбаланс между нагрузкой и устойчивостью к ней сначала суставного хряща, а затем и всех структур сустава в результате анатомо-функциональных несоответствий. Причем выраженность дегенеративно-дистрофического процесса обусловлена локализацией участков гиперпрессии, изменением размеров несущей поверхности сустава, длительностью хронической перегрузки.
Пусковым механизмом развития коксартроза являются изменения параметров и морфологии гиалинового хряща.
В результате многочисленных исследований было установлено, что дегенерация хряща увеличивается по мере прогрессирования стадии заболевания, причем дегенерация хряща впадины способствует развитию аналогичного процесса в головке бедренной кости [6,7,8].
Гиалиновый хрящ поражается намного чаще в вертлужной впадине, чем в головке: 72,2% и 16,7% соответственно. Страдает в основном передневерхняя порция вертлужной впадины [9]
А.В. Калашников (2013) на основе собственных комплексных исследований 158 больных с диспластическим коксартрозом IV стадии по J.H. Kellgren и J.S.
Lawrence определил, что на развитие и прогрессирование диспластического коксартроза непосредственно влияет наличие дисплазии соединительной ткани.
Чем выше степень дисплазии соединительной ткани, тем быстрее протекает патологический процесс.
S. Jacobsen, S.
Sonn-Holm (2004) выполнили перекрестное обследование 2232 женщин и 1336 мужчин в возрасте от 20 до 91 года с целью выявления индивидуальных факторов риска развития коксартроза и выяcнили, что только возраст и наличие в анамнезе дисплазии сустава имеют четкую корреляцию с возникновением этого заболевания [10]. Аналогичное исследование с участием 835 пациентов провели M. Reijman с соавторами (2005). Им удалось определить, что в возрасте 65±6,5 лет 9,3% людей имеют рентгенологические признаки коксартроза, причем у пациентов с ацетабулярной дисплазией они определяются в 4,3 раза чаще, чем без нее. На очевидность корреляции врожденной дисплазии тазобедренного сустава с развитием в дальнейшем коксартроза обращают внимание большинство авторов, занимающихся этой проблемой [11].
И.А. Норкин с соавторами (2006) для оценки значения дисплазии вертлужной впадины в генезе коксартроза создали экспериментальную модель данной патологии на собаках.
Результаты исследования показали, что имитация характерного для дисплазии тазобедренного сустава недоразвития передневерхнего края крыши вертлужной впадины уже через 6 месяцев приводит к развитию дегенеративно-дистрофического процесса, по своим проявлениям сходного с диспластическим коксартрозом II–III стадий. [5]
Однако существует и другая точка зрения, согласно которой дисплазия тазобедренного сустава не оказывает значимого влияния на развитие коксартроза, особенно у людей старше 50–60 лет. К такому выводу пришли в основном авторы, изучавшие распространенность этой патологии среди различных этнических групп [12,13].
На развитие коксартроза оказывают влияние многочисленные и разнообразные аномалии развития костей таза, позвоночника и нижних конечностей: уменьшение вертлужной впадины, врожденные вывихи и подвывихи, сколиоз позвоночника, асимметричность роста, различная длина нижних конечностей. Заболевание развивается на почве болезни Пертеса, поражения одной конечности полиомиелитом, перелома шейки бедра, травмы головки бедренной кости. Наиболее часто диспластическим коксартрозом страдают люди молодого, трудоспособного возраста, в основном женщины. Для этого заболевания характерно не только раннее проявление, но и прогрессирующее течение. Это приводит к утрате трудоспособности и инвалидности, изменению всего жизненного уклада человека, что делает проблему лечения этой патологии не только медицинской, но и социальной [14].
Среди факторов возникновения коксартроза дисплазия тазобедренного сустава составляет от 10 до 76% [14]. А по данным О.Н. Гудушаури с соавторами (1990), диспластическим коксартрозом страдают 86,3% больных с патологией тазобедренного сустава старше 15 лет. [14]
1.3 Эпидемиология
Врожденная дисплазия тазобедренного сустава относится к числу наиболее распространенных заболеваний: частота данной патологии в различных популяциях варьирует от 0,1 до 20% [15]. Причем врожденный вывих бедра наблюдается у 0,1–0,4% новорожденных, а подвывих – в 10 раз чаще.
Развитию дисплазии способствуют ягодичное предлежание, женский пол плода, статус первенца, семейная предрасположенность, гормональные факторы, раса. Так, в 80% случаев дисплазия выявляется у девочек, что можно объяснить действием дополнительных эстрогенов, продуцируемых плодом женского пола, что усиливает расслабление связочного аппарата.
Левое бедро поражается в три раза чаще, чем правое, а двусторонняя дисплазия наблюдается в 20–25% случаев [16,17].
Особый интерес представляет географическая распространенность дисплазии тазобедренного сустава. В Европе эта патология встречается в 13 раз чаще, чем в США, причем в основном у германских и славянских народов. У населения Юго-Восточной Азии развитие врожденного вывиха бедра происходит крайне редко.
Это можно объяснить распространенным в этих странных обычаях носить детей на спине с разведенными ножками, что способствует нормальному развитию тазобедренного сустава. Высокая частота развития врожденного вывиха бедра у детей коренных народов Северной Америки обусловлена традицией тугого пеленания [18].
В России и СНГ такая же тенденция наблюдается в Ненецком автономном округе (8,7–10,9%) и у населения Северного Кавказа (3,4%).
1.4 Кодирование по МКБ 10
M16.2 Коксартроз в результате дисплазии двусторонний
M16.3 Другие диспластические коксартрозы
1.5 Классификация
- По степени изменения анатомических взаимоотношений в суставе
Наиболее часто [19] в современной литературе и клинической практике диспластический коксартроз классифицируют по Crowe [20] (рис.1), Hartofilakidis [21], Eftekhar [22.].
Рис.1 Схема классификации по Crowe (1979 г.) по Tozun et al.
Классификация по Crowe
Основана на оценке уровня краниального смещения головки бедренной кости и включает 4 типа. Нижняя граница фигуры слезы и место перехода головки бедренной кости в шейку находятся на одном уровне, а высота головки составляет 20% высоты таза. [19]
При I типе по Crowe проксимальное смещение головки составляет до 50% высоты головки или до 10% высоты таза, при II — 50–75% высоты головки или 10–15% высоты таза, при III — 75–100% или 15–20% соответственно. При IV по Crowe проксимальное смещение составляет более 100% высоты головки или больше 20% высоты таза. [19]
Классификация по Hartofilakidis
Основана на оценке краниального смещения головки бедренной кости и взаимоотношения головки с истинной вертлужной впадиной. (рис. 2).
Выделяют 3 типа коксартроза:
I тип (А): дисплазия вертлужной впадины проявляется увеличением входа во впадину, головка стремится в подвывих.
II тип (В): подвывих, или низкий вывих. Головка смещена выше, имеются истинная впадина и неоартроз, между которыми сохраняется связь, так что вместе они образуют фигуру, похожую на восьмерку. Головка контактирует с ложной впадиной.
III тип (С) (высокий, или полный, вывих) имеются отграниченные друг от друга истинная и ложная впадины. Головка бедренной кости контактирует с ложной впадиной. [19].
Рис. 2. Схема классификации Hartofilakidis G.
- Классификация по Eftekhar
- Выделяют 4 типа изменений диспластичного тазобедренного сустава [22,23,24]
- Тип А —головка расположена в пределах истинной впадины, вход во впадину увеличен.
- Тип В — средневысокий подвывих: головка покрыта впадиной до 50%.
- Тип С — высокий подвывих, при котором головка мигрирует кверху и площадь ее контакта с вертлужной впадиной составляет менее 50%.
- Тип D — высокий вывих, при котором головка образует псевдоартроз с телом подвздошной кости
- Классификация Crowe наиболее часто используется для сравнения результатов хирургического лечения.
- Недостатки: не полностью учитывает изменение вертлужной впадины в зависимости от степени дисплазии, а этот фактор чрезвычайно важен при планировании и проведении тотального эндопротезирования тазобедренного сустава.
- Классификация Hartofilakidis проста в применении, поэтому ее также часто используют.
- Недостатки: не учитывает изменения проксимального отдела бедренной кости, которые могут повлиять на ход хирургического вмешательства.
- Классификация Eftekhar наиболее полно описывает анатомические изменения диспластической вертлужной впадины, что делает ее пригодной для предоперационной оценки и планирования операции эндопротезирования впадины
- Недостатки: не учитывает изменения бедренной кости. [19]
- По степени изменения состояния суставного хряща (степень выраженности артроза)
Наиболее распространенными считаются классификации по Н.С. Косинской (1961) [25] и по Tonnis. Встречается еще 4-х стадийная классификация Kellgren и Lawrence [26] (Таб. 1)
Классификации по Н.С. Косинской (1961), Tonnis, Kellgren и Lawrence Таблица 1
| Классификация по Н.С. Косинской (1961) | Классификация по Tonnis | Классификация Kellgren и Lawrence |
| I стадия– незначительное ограничение движений, небольшое, неотчетливое, неравномерное сужение суставной щели, легкое заострение краев суставных поверхностей (начальные остеофиты); | I стадия- увеличивается склероз головки и вертлужной впадины, небольшое сужение суставной щели, и небольшие заострения краев суставной щели | 1 стадия (сомнительный) – сомнительные рентгенологические признаки |
| IIстадия– ограничение подвижности в суставе, грубый хруст при движениях, умеренная амиотрофия, выраженное сужение суставной щели в 2-3 раза по сравнению с нормой, значительные остеофиты, субхондральный остеосклероз и кистовидные просветления в эпифизах | II стадия — небольшие кисты в головке или вертлужной впадине, умеренное сужение суставной щели, и умеренная потеря сферичности головки бедренной кости | 2 стадия (мягкий) -единичные остеофиты, небольшое сужение суставной щели 3 стадия (умеренный) -выраженные остеофиты, умеренное сужение суставной щели, субхондральный склероз, деформация поверхностей |
| IIIстадия– деформация сустава, ограничении ее тугоподвижности, полное отсутствие суставной щели, деформация и уплотнение суставных поверхностей эпифизов, обширные остеофиты, суставные «мыши», субхондральные кисты. | III стадия — крупные кисты в головке или вертлужной впадине, суставная щель отсутствует или значительно ссужена, тяжелая деформация головки бедренной кости, или признаки некроза | 4 стадия (тяжелый)- грубые остеофиты, субхондральный склероз, выраженное сужение суставной щели, выраженная деформация поверхностей |
2. Диагностика
Исторически диагностика деформирующего артроза основывается на результатах клинического и рентгенологического исследований [27].
2.1 Жалобы и анамнез
- При обследовании пациента с подозрением на диспластический коксартроз рекомендован тщательный сбор анамнеза и проведение клинического осмотра [6,14,27,29,34,40].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 2+)
Источник: https://medi.ru/klinicheskie-rekomendatsii/displasticheskie-koksartrozy_13924/
 Симптомы на разных стадиях коксартроза
Симптомы на разных стадиях коксартроза  Лечение медикаментами диспластического коксартроза
Лечение медикаментами диспластического коксартроза  Диспластический коксартроз – внешние проявления
Диспластический коксартроз – внешние проявления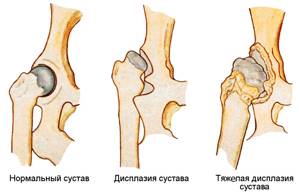 Дисплазия при коксартрозе
Дисплазия при коксартрозе