Нервно-мышечные заболевания (НМЗ) – одна из самых многочисленных групп наследственных заболеваний, характеризующаяся нарушением функций произвольной мускулатуры, снижением или утратой контроля за движениями. Возникновение этих заболеваний обусловлено дефектом эмбрионального развития или генетически детерминированной патологией.
Характерным проявлением наследственных нервно-мышечных заболеваний является атаксия – расстройство координации движений, нарушение моторики. При статической атаксии нарушается равновесие в состоянии стоя, при динамической – координация во время движения.
Для нервно-мышечных заболеваний характерны следующие симптомы: слабость, атрофия мышц, самопроизвольные мышечные подёргивания, спазмы, онемение и т.п.
При нарушении нервно-мышечных соединений у больных может наблюдаться опущение век, двоение в глазах, и ещё ряд проявлений ослабевания мышц, которые в течение дня только усиливаются.
В отдельных случаях возможны нарушение глотательной функции и дыхания.
Классификация нервно-мышечных заболеваний
Нервно-мышечные заболевания можно отнести к четырем основным группам в зависимости от места локации:
- мышц;
- нервно-мышечных окончаний;
- периферических нервов;
- двигательного нейрона.
По виду и типу нарушений их разделяют на следующие основные группы:
- первичные прогрессирующие мышечные дистрофии (миопатии);
- вторичные прогрессирующие мышечные дистрофии;
- врожденные не прогрессирующие миопатии;
- миотонии;
- наследственные пароксизмальные миоплегии.
Миопатия
Термин миопатия (миодистрофия) объединяет достаточно большую группу заболеваний, которые объединены общим признаком: первичным поражением мышечной ткани. Развитие миопатии могут спровоцировать различные факторы: наследственность, вирусное поражение, нарушение обмена веществ и ряд других.
К воспалительным миопатиям (миозитам) относятся заболевания, вызванные воспалительным процессом. Они развиваются в результате аутоиммунных нарушений и могут сопровождаться другими заболеваниями аналогичной природы. Это дерамтомизит, полимиозит, миозит с различными включениями.
Митохондриальные миопатии. Причиной возникновения заболевания являются структурные или биохимические митохондрии. К этому типу заболеваний относятся:
- синдром Кернса-Сайре;
- митохондриальная энцефаломиопатия;
- миоклонус эпилепсия с «разорванными красными волокнами».
Помимо этих заболеваний, существует ещё ряд редко встречающихся видов миопатий, поражающих центральный стержень, эндокринную систему и т.д.
При активном течении миопатия может привести к инвалидности и дальнейшему обездвиживанию больного.
Вторичные прогрессирующие мышечные дистрофии
Заболевание связано с нарушением работы периферических нервов, нарушением снабжения органов и тканей нервными клетками. В результате происходит дистрофия мышц.
Различают три вида вторичной прогрессирующей мышечной дистрофии: врождённую, раннюю детскую и позднюю. В каждом случае болезнь протекает с большей или меньшей степенью агрессии. Для людей с таким диагнозом средняя продолжительность жизни составляет от 9 до 30 лет.
Врождённые не прогрессирующие миопатии
К ним относятся наследственные не прогрессирующие или слабо прогрессирующие заболевания мышц, диагностированные во внутриутробный период или сразу поле рождения младенца. Основной признак – гипотония мышц с явно выраженной слабостью. Это заболевание иначе называют «синдром вялого ребёнка», что точно характеризует его состояние.
В большинстве случаев поражается область нижних конечностей, реже – верхних, в исключительных случаях встречается поражение краниальной мускулатуры – нарушение мимики, движения глаз.
В процессе развития и роста ребёнка отмечаются проблемы с моторикой, дети часто падают, поздно начинают сидеть и ходить, не могут бегать и прыгать. При этом нет нарушений интеллекта. К сожалению, этот тип миопатий неизлечим.
Симптомы
При всех видах миопатий основным симптомом является слабость мышц. Чаще всего поражениям подвержены мышцы плечевого пояса, бедер, области таза, плечи.
Для каждого типа характерно поражение конкретной группы мышц, что важно учитывать при диагностике.
Поражение происходит симметрично, поэтому он способен производить действия поэтапно, постепенно включая в работу различные участки.
При миопатии реже всего встречаются случаи поражения мышц лица. Это птоз (опущение верхнего века), опускается верхняя губа. Возникают проблемы с речью, вызванные нарушением артикуляции, возможно нарушение глотательной функции.
Большинство миопатий протекают с практически одинаковыми признаками. С течением времени происходит атрофия мышечной ткани, на фоне которой активно разрастается соединительная.
Визуально это выглядит как натренированные мышцы – т.н. псевдогипертрофия. В самих суставах происходит формирование контрактуры, стягивается мышечно-сухожильное волокно.
В результате появляются болевые ощущения и происходит ограничение подвижности сустава.
Миоплегия
Как и миопатии, это наследственные нервно-мышечные заболевания, для которых характерны приступы мышечной слабости или паралича конечностей. Различают следующие разновидности миоплегий:
- гипокалиемическую;
- гиперкалиемическую;
- нормокалиемическую.
Приступ миоплегии вызывается перераспределением калия в организме – происходит его резкое уменьшение в межклеточной жидкости и плазме, и увеличение (переизбыток) в клетках.
В мышечных клетках происходит нарушение поляризации мембран, происходит изменение электролитических свойств мышц.
Во время приступа у больного возникает резкая слабость конечностей или туловища, возможны проявления в глотке, гортани, воздействие на дыхательные пути. Это может привести к летальному исходу.
Миастения
Заболеванию чаще всего подвержены женщины (2/3 от общего количества больных). Миастения имеет две формы – врождённую и приобретённую. При этом заболевании происходит нарушение передачи нервных импульсов, в результате чего возникает слабость в поперечнополосатых мышцах.
Заболевание связано с изменением функций нервно-мышечной системы. Слабеющие мышцы воздействуют на нормальную работу органов:у больного могут быть постоянно полузакрыты веки, происходит нарушение мочеиспускания, возникают трудности при жевании, ходьбе. В результате болезнь может привести к инвалидности и даже смерти.
Болезни двигательного нейрона (БДН)
Для болезней двигательного нейрона характерно поражение двигательных нейронов головного и спинного мозга. Постепенное отмирание клеток влияет на функцию мышц: они постепенно ослабевают, а зона поражения увеличивается.
В зависимости от выраженности повреждения нейронов и их локализации выделяют несколько видов БНД. Во многом проявления заболеваний одинаковы, но по мере прогрессирования болезни разница становится всё существеннее.
Выделяют несколько различных видов БНД:
Боковой амиотрофический склероз
Это один из четырёх основных видов болезни двигательного нейрона. Она встречается у 85% пациентов, у которых диагностировано заболевание двигательного нейрона. Областью поражения могут быть как нейроны головного мозга, так и спинного. В результате происходит атрофия мышц и их спастичность.
При БАС отмечается слабость и нарастающая усталость в конечностях. У некоторых людей отмечается слабость в ногах во время ходьбы и слабость в руках, при которой невозможно удержать в руках вещи.
В большинстве случаев заболевание диагностируется в возрасте до 40 лет, при этом заболевание абсолютно не затрагивает интеллект. Прогноз для больного, которому поставлен диагноз БАС не самый благоприятный – от 2 до 5 лет. Но встречаются и исключения: наиболее известный из всех человек, который прожил с этим диагнозом более 50 лет – профессор Стивен Хокинг.
Прогрессирующий бульбарный паралич
Связан с нарушением речи и глотания. Прогноз с момента постановки диагноза составляет до трёх лет с момента постановки диагноза;
Первичный литеральный склероз
Затрагивает только нейроны головного мозга и поражает нижние конечности. В редких случаях сопровождается нарушениями движений рук или проблемами с речью. В более поздних стадиях может перейти в БАС.
Прогрессирующая мышечная атрофия
Возникает при поражении двигательных нейронов спинного мозга. Первые проявления выражаются в слабости рук. Прогноз по этому заболеванию составляет от 5 до 10 лет.
Диагностика
Для установления точного диагноза важно провести следующие исследования:
- биохимические. Определение мышечных ферментов, прежде всего креатинфосфокиназа (КФК). Определяется уровень миоглобина и альдолазы;
- электрофизиологические. Электромиография (ЭМГ) и электронейромиография (ЭНМГ) помогают в дифференцировании первичной и вторичной миопатией. Они также помогают выявить, что страдает первично – спинной мозг или периферический нерв;
- паталогоморфологические. Заключаются в проведении мышечной биопсии. Изучение материала также помогает дифференцировать первичную или вторичную миопатию. Определение уровня содержания дистрофина даёт возможность отличить миопатию Дюшена от миодистрофии Беккера, что важно для назначения правильного лечения;
- ДНК-диагностика.Исследование ДНК-лейкоцита позволяет выявить наследственные заболевания у 70 % больных.
Лечение нервно-мышечных заболеваний
При постановке одного из диагнозов, относящихся к нервно-мышечным заболеваниям, в каждом конкретном случае лечение подбирается индивидуально, с учётом всех полученных анализов. Пациент и его близкие изначально должны понимать, что это длительный и очень сложный процесс, требующий больших финансовых затрат.
Трудности назначения лечения связаны ещё и с тем, что не всегда возможно точно определить первичный дефект метаболизма.
При этом заболевание постоянно прогрессирует, а значит, лечение в первую очередь должно быть направлено на замедление развития болезни.
Это поможет сохранить возможность больного к самообслуживанию и повлиять на качество его жизни.
Методы лечения нервно-мышечных заболеваний
- Коррекция метаболизма скелетной мускулатуры. Назначаются препараты, стимулирующие метаболизм, препараты калия, комплексы витаминов, анболические стероиды;
- Стимуляция сигментарного аппарата. Нейростимуляция, миостимуляция, рефлексотерапия, бальнеотерапия, занятие лечебной физкультуры (упражнения и нагрузка подбираются индивидуально);
- Коррекция кровотока. Различные виды массажа, тепловые процедуры на определённые участки, оксигенобаротерапия;
- Соблюдение диеты и парентеральное питание для обеспечения организма всеми необходимыми питательными веществами – белком, солями калия, витаминами нужной группы;
- Корректирующие занятия у ортопеда. Коррекция контрактур, деформаций грудной клетки и позвоночника и т.п.
На сегодня не придумано лекарство, от приёма которого любой человек в один миг станет абсолютно здоровым. При всей сложности ситуации, для пациента с нервно-мышечным заболеванием важно продолжать максимально качественную жизнь. Пример Хокинга, который более 50 лет был прикован к инвалидному креслу, но продолжал проводить исследования, говорит о том, что болезнь не повод сдаваться.
Источник: https://onevrologii.ru/nervno-myshechnye-patologii/nervno-myshechnye-zabolevaniya
Мышечная гипотония у новорожденных детей и взрослых: причины синдрома гипотонуса мышц, признаки у грудничка и лечение
- Кардиолог высшей категории Светлана Владиславова
- 49102
- Дата обновления: Ноябрь 2019
Мышечная гипотония – это заболевание, характеризующееся ослаблением мышечных волокон.
Это приводит к нарушению проводимости нервных импульсов. В подавляющем большинстве случаев, гипотонус мышц является следствием других патологий, в том числе и врожденных.
Заболевание диагностируется в детском возрасте, однако по ряду причин существует риск развития мышечной гипотонии и у взрослых людей.
Что представляет собой мышечная гипотония?
Гипотонус мышц – это не самостоятельное заболевание, а патология, проявляющаяся на фоне других болезней. Нарушение обусловлено снижением мышечного тонуса, что приводит к нарушению нервной регуляции мышечных волокон.
Тем не менее синдром мышечной гипотонии часто описывается как самостоятельное заболевание, но всегда пересекается с другими нарушениями.
Выделение нарушения в отдельное заболевание обусловлено целым комплексом симптомов, которые требуют отдельной терапии.
Также выделение нарушения в отдельный диагноз обусловлено тем, что синдром нарушения мышечного тонуса является симптомом огромного количества различных заболеваний. На сегодняшний день выявлено более сотни патологий, которые сопровождаются гипотонусом мышц.
Мышечная гипотония может быть следствием врожденных патологий и аномалий. Также нарушение может быть симптомом приобретенных заболеваний, например, сепсиса или менингита у взрослых пациентов.
Болезнь чаще всего диагностируется у детей
Классификация и виды
Гипотонус мышц классифицируют по причине развития, локализации поражения и форме протекания.
По локализации различают синдром диффузной мышечной гипотонии и локальную мышечную гипотонию. При диффузной мышечной гипотонии у детей и взрослых диагностируется общее нарушение во всех мышечных волокнах. Локальная форма заболевания – это поражение небольшой группы мышц.
По причине развития различают врожденную и приобретенную формы заболевания. Врожденный гипотонус у грудничка – это следствие аномалий развития. Нарушение развивается еще во внутриутробном периоде роста ребенка.
Приобретенный гипотонус у ребенка и взрослого – это следствие тяжелых заболеваний. В большинстве случаев приобретенную мышечную гипотонию связывают с поражением центральной нервной системы, неврологическими расстройствами или аутоиммунными процессами. Также мышечная гипотония может развиваться вследствие инфекционных заболеваний.
По характеру начала патологического процесса гипотония мышц бывает острой и постепенно развивающейся. В первом случае симптомы ослабления мышц возникают резко, во втором случае слабость в мышцах нарастает постепенно.
Сначала отмечается незначительное поражение одной группы мышц, которое прогрессирует.
При диффузной форме заболевания наблюдается постоянное ухудшение симптомов, вплоть до полной потери способности двигать пораженными мышцами.
По характеру протекания, болезнь делится на 4 вида:
- эпизодическая, проявляющаяся однократно;
- интермиттирующая гипотония, при которой периоды ухудшения симптомов сменяются периодами их ослабления;
- рецидивирующая, при которой возможно повторное появление гипотонуса;
- прогрессирующая мышечная гипотония, при которой нарушение затрагивает новые группы мышц, либо симптомы быстро ухудшаются.
Лечение и дальнейший прогноз зависит от вида поражения мышц. Тяжелее всего лечению поддается диффузная форма заболевания.
Причины развития гипотонуса
Как уже упоминалось, причины развития синдрома мышечной гипотонии у ребенка великое множество. Только среди врожденных и генетически обусловленных нарушений врачи выделяют более 40 видов различных патологий. Наиболее распространенные причины развития синдрома мышечной гипотонии у новорожденного:
- синдром Дауна;
- синдром Робинова;
- синдром Патау;
- болезнь Нимана-Пика;
- ахондроплазия;
- спинальная мышечная атрофия.
Синдром Дауна – наиболее частая причина мышечной гипотонии
Развитие гипотонуса мышц у детей первого месяца жизни чаще всего является следствием внутриутробных пороков развития, но не генетических нарушений. Среди возможных причин:
- мозжечковая атаксия;
- гипотиреоз;
- детский церебральный паралич;
- внутриутробная тяжелая гипоксия.
Также развитие мышечной гипотонии у грудничка в первые дни жизни может быть связана со внутриутробной интоксикацией препаратами, которые женщина принимала во время беременности. Нередко мышечную гипоксию плода вызывают психоактивные препараты, назначаемые для лечения эпилепсии и тревожных расстройств.
Развитие мышечной гипотонии у взрослых – это следствие тяжелых заболеваний и хронических нарушений, которые впервые проявились во взрослом возрасте. К возможным причинам относят:
- менингит;
- энцефалит;
- миастению;
- сепсис;
- отравление ртутью и тяжелыми металлами;
- гипервитаминоз.
Гипотонус мышц у детей дошкольного возраста может быть спровоцирован полиомиелитом, неадекватной реакцией на вакцинацию, рахитом. Признаки гипотонуса также могут появляться на фоне различных аутоиммунных патологий.
Симптомы у новорожденных и детей
В своем физическом развитии дети с таким диагнозом отстают от сверстников
Гипотонус мышц у младенцев характеризуется нарушением двигательной активности, рефлекторной деятельности и задержкой физического развития. Заподозрить мышечную гипотонию у новорожденных можно по следующим симптомам:
- слабые рефлексы;
- повышенное слюноотделение;
- нарушение хватательного рефлекса;
- общая дряблость и слабость мышц.
При гипотонии у младенцев нарушенный мышечный тонус не позволяет малышу нормально держать головку. Наблюдается слабость шейных мышц.
Ребенку сложно самостоятельно перевернуться на живот, хватательный рефлекс очень слабый, в связи с чем малыш не может долго удерживать что-либо в руках. Обычно младенцы с гипотонусом мышц не могут нормально опираться на конечности.
При попытке приподнять верхнюю половину тела малыш будет опираться не на ладони, а на локтевые суставы.
В более старшем возрасте, когда дети начинают делать первые попытки встать на ноги, малышам с гипотонией мышц приходится очень тяжело. Ребенок не может долго удерживать тело в вертикальном положении, ему сложно хвататься руками за опору. Даже ползанье на четвереньках сопровождается нарушением координации движений из-за ослабления мышц.
Мышечное гипотоническое расстройство у детей всегда сопровождается задержкой в развитии. Такие дети медленнее растут, хуже запоминают новую информацию, позже других начинают говорить. При появлении мышечной гипотонии в возрасте от двух лет возникают проблемы с социализацией ребенка.
Симптомы заболевания у взрослых
Если у младенцев гипотонус проявляется нарушением координации движений и ослабление рефлексов, симптомы у взрослых выражены не так явно. Чаще всего гипотонус у взрослых людей выявляется случайно, а слабость в мышцах и общую разбитость человек принимает за симптомы хронической усталости.
Характерные признаки приобретенной мышечной гипотонии у взрослых людей:
- появление слабости во всем теле без видимых причин;
- сильные головные боли;
- эпизодическая тахикардия;
- дискомфорт в области сердца;
- проблемы со сном;
- изменение амплитуды движения конечностей в суставе;
- онемение руки и ног;
- обильное потоотделение.
Характерный симптом гипотонуса у взрослых – это изменение амплитуды движения конечностей. По сравнению со здоровым человеком, она значительно увеличивается. Движения в суставах становятся размашистыми.
Нередко гипотония мышц у взрослых сопровождается симптомами сердечно-сосудистых нарушений – болью в области сердца, одышкой, тахикардией.
Сильные приступообразные головные боли не поддаются медикаментозной терапии. Какие бы обезболивающие препараты пациент не принимал, головная боль не уменьшается.
Часто на фоне гипотонии мышц появляются проблемы со сном. При этом человек может мучиться от бессонницы, либо постоянно ощущать потребность поспать. Некоторые пациенты начинают спать по 10 часов в сутки, однако длительный отдых не приносит облегчения и постоянная усталость продолжает беспокоить больного.
Кроме усталости и головной боли, симптомы могут отсутствовать. Человек не обращается к врачу, списывая недомогание на усталость. Это осложняет диагностику и усугубляет течение заболевания, так как со временем гипотония мышц начинает прогрессировать. В особо тяжелых случаях развиваются кратковременные парезы в конечностях.
Важно помнить, что мышечная гипотония – это серьезное заболевание, которое необходимо лечить. Чем раньше пациент обратиться к специалисту, тем благоприятнее дальнейший прогноз.
У взрослых проявления патологии могут ограничиваться непреходящим чувством усталости
Диагностика
При появлении недомогания необходимо обратиться к терапевту или неврологу. Младенца необходимо срочно показать педиатру и детскому неврологу.
Сначала врач проводит опрос и анализирует жалобы пациента. Обязательно учитывается семейный анамнез и все недавно перенесенные заболевания. Необходимые обследования для подтверждения диагноза:
- обследование мышц;
- проверка рефлексов;
- компьютерная и магнитно-резонансная томография;
- исследование состава спинномозговой жидкости;
- электромиография.
Иногда дополнительно назначается генетический анализ, так как мышечная гипотония может быть обусловлена генетическими нарушениями. Дополнительно врач назначает общий и биохимический анализ крови.
Чем опасна гипотония мышц?
Гипотонус требует своевременного лечения, в противном случае могут появиться осложнения. У детей гипотонус становится причиной нарушения глотательного рефлекса, неправильной постановки речи, проблем с осанкой.
В старшем возрасте гипотонус может привести к искривлению позвоночника, нарушению обмена веществ. Одним из распространенных осложнений этого нарушения становится ожирение.
Принцип лечения
Регулярный массаж улучшает тонус мышц у малыша
Диффузная мышечная гипотония у детей сложно поддается корректировке, поэтому при первых симптомах необходимо посещение врача, обычно лечение дополняется лечебной гимнастикой.
При гипотонусе у ребенка малышам назначают:
- физиотерапию;
- массаж;
- ЛФК (детям старшего возраста);
- медикаментозное лечение.
Новорожденным необходим массаж для нормализации мышечного тонуса. Детям старшего возраста назначают физиотерапию, направленную на улучшение проводимости нервных импульсов в мышцы. Для улучшения осанки и нормализации мозгового кровообращения детям назначают лечебную физкультуру, направленную на укрепление мышц.
При нарушении речи необходимо курс занятий с логопедом. Детям также назначаются специальные занятия по развитию мелкой моторики.
Лечить гипотонус у детей необходимо комплексно, лечение также дополняется специальными препаратами. Проводится витаминотерапия, детям назначают средства для повышения мышечного тонуса.
Лечение гипотонии мышц у взрослых проводится медикаментозно. Препараты назначают в зависимости от причины развития нарушения. Обычно пациентам показан прием лекарств из группы ноотропов для нормализации мозгового кровообращения и улучшения когнитивных функций мозга. Как правило, это помогает избавиться от головной боли.
Дополнительно могут быть назначены:
- средства для нормализации сосудистого тонуса;
- нейрометаболические лекарства;
- витаминные комплексы;
- антибиотики.
Антибактериальная терапия проводится в том случае, если гипотония мышц обусловлена недавно перенесенными тяжелыми бактериальными инфекциями. Такое лечение также применяют при выявлении болезнетворных агентов в организме. Взрослым также показана физиотерапия, включая иглорефлексотерапию.
Профилактические меры
Специфической профилактики развития мышечной гипотонии не существует, так как предвидеть развитие это патологии не представляется возможным. Профилактика сводится к соблюдению общих рекомендаций по креплению здоровья:
- отсутствие вредных привычек;
- сбалансированный рацион;
- регулярная физическая активность;
- своевременное лечение любых заболеваний.
При появлении симптомов гипотонии мышц у младенца или взрослого необходимо как можно скорее обратиться за помощью к специалистам.
Источник: https://gipertoniya.guru/gipotoniya/myshechnaya-gipotoniya/
Мышечная гипотония: симптомы, причины и лечение мышечного гипотонуса
Мышечная гипотония (гипотонус) – явление, характеризующееся выраженным ослаблением мышечных волокон, что в дальнейшем приводит к нарушению их реакции. Патология может возникнуть в любом возрасте, но чаще всего ее диагностируют у детей.
Общее описание явления
Мышечная гипотония – выраженное снижение тонуса мышц, нередко сочетающееся со снижением мышечной силы. Патология может быть симптомом большого количества заболеваний (около ста).
При мышечной гипотонии уменьшается тонус отдельных групп мышц. Обычно явление указывает на наличие заболеваний, которые характеризуются поражением мотонейронов.
При нормальных условиях мышцы быстро реагируют на малейшие изменения со стороны мышечных волокон или фасций. Если же имеет место гипотонус, то мышцы прекращают реагировать на любые раздражения со стороны нервной системы.
- Чаще всего указанную патологию диагностируют у детей в возрасте от 3 до 7 лет.
- При тяжелых стадиях развития заболевания отмечаются недостаток глотательной и жевательной функций.
- Чаще всего мышечный гипотонус диагностируют у детей, которые страдают от патологий головного мозга, тяжелых нарушений обмена веществ, заболеваний периферических нервных отростков.
Классификация
Мышечный гипотонус классифицируют, исходя из нескольких критериев.
В зависимости от происхождения, выделяют следующие формы отклонения:
- врожденная гипотония: патология в данном случае связана с нарушениями на генном уровне;
- приобретенная форма: гипотонус мышц обусловлен перенесенными инфекционными заболеваниями, действием на организм токсических веществ, аутоиммунными патологическими процессами.
В зависимости от уровня, выделяют такие виды мышечной гипотонии:
- патология центрального уровня (церебрального и спинального);
- патология периферического уровня: гипотония в этом случае возникает при заболеваниях периферического нейрона, врожденных структурных, а также воспалительных и метаболических миопатиях.
По степени поражения различают генерализованную (диффузную) и локальную формы мышечной гипотонии:
- при локальной форме патологии проявляется слабость и снижается тонус мышц только одной конечности, либо и верхней, и нижней конечности только с одной стороны тела;
- диффузная гипотония мышц распространяется на все их группы, у новорожденных такую форму патологии подозревают, если его поза напоминает позу распластавшейся лягушки.
Мышечный гипотонус у детей может возникнуть в результате многочисленных факторов. К ним следует отнести такие заболевания и отклонения, как:
- синдром Дауна (геномная патология, связанная с наличием лишней копии хромосомы);
- синдром Марфана (заболевание соединительной ткани, обусловленное наследственным фактором, которое характеризуется патологическим поражением сердечно-сосудистой системы, органов зрения, а также гипермобильностью суставов);
- болезнь Менкеса, сопровождающаяся медленным ростом тела, развитием патологий нервной системы;
- болезнь Ниманна-Пика, серьезное патологическое отклонение, выражающееся в нарушении липидного метаболизма;
- синдром Айкарди, который является редко встречающейся генетической патологией, сопровождающейся эпилептическими приступами и умственной отсталостью человека;
- рахит, вызванный дефицитом кальция и витамина Д в организме;
- синдром Вильямса – патология, связанная с перестройкой хромосом, заболевание отличается тем, что у ребенка наблюдается общая задержка умственного развития, при этом некоторые области интеллекта оказываются достаточно развитыми;
- синдром Лея, выражающийся в поражении центральной нервной системы;
- синдром Мартина-Белл, связанный с хромосомными мутациями, в этом случае происходит нарушение развития нервной системы, наблюдается умственная отсталость;
- спинальная мышечная атрофия: в данном случае речь идет о поражении поперечнополосатой мускулатуры нижних конечностей, а также области головы и шеи;
- ахондроплазия: патология проявляется во врожденных аномалиях – недоразвитии длинных костей, стенозе позвоночного канала;
- врожденный гипотиреоз;
- различные проявления миастении (нервно-мышечное расстройство, связанное с нарушениями функций иммунной системы);
- переизбыток витамина Д в организме;
- внутриутробная интоксикация химическими соединениями;
- кислородное голодание плода, произошедшее в процессе родов;
- перенесенные инфекционные заболевания (сепсис, ботулизм);
- черепно-мозговая травма плода, полученная в процессе родоразрешения.
У взрослых мышечная патология также может развиваться в силу следующих причин:
- введение сыворотки для профилактики определенных заболеваний, которое спровоцировало особую реакцию организма;
- гипервитаминоз;
- отравление ртутью;
- менингит;
- энцефалит;
- полиомиелит;
- спинальная мышечная атрофия;
- грыжа пищевода.
На развитие мышечной гипотонии у взрослых влияют заболевания, которые они перенесли в течение жизни.
Патологический процесс у детей проявляется в таких симптомах:
- слабость в мышцах;
- замедленное сокращение мышц;
- отставание в моторном развитии;
- неспособность младенца держать спинку;
- частые вывихи в раннем возрасте;
- отсутствие базовых рефлексов: хватания, опоры на нижние конечности, ползания;
- недостаточность дыхания;
- невозможность принимать позы, характерные для ребенка;
- отсутствие выраженных реакций;
- мягкость и дряблость мышц при их прощупывании;
- переразгибание в локтевых, коленных, лучезапястных суставах;
- судороги;
- провисание нижней челюсти;
- слабость лицевой мускулатуры;
- выпадение языка;
- поверхностность и прерывистость дыхания;
- нарушения чувствительности.
У взрослых мышечная гипотония выражается в следующих симптомах:
- слабость во всем теле, не связанная с физическими нагрузками;
- повышенное потоотделение;
- резко возникающие интенсивные головные боли;
- периодическая волнообразная тахикардия;
- боли щемящего характера в загрудинной области;
- онемение конечностей;
- повышение амплитуды движений в суставах.
Выраженность симптомов мышечного гипотонуса зависит от таких факторов, как тяжесть патологического процесса, возраст больного, локализация поражения.
По мере развития и роста у больного ребенка отмечаются эмоциональная бедность в общении, быстрое физическое и моральное истощение, отсутствие оживления при виде игрушек.
Диагностика
Мышечную гипотонию выявляют с помощью следующих способов диагностики:
- сбор семейного анамнеза;
- оценка выраженности рефлексов больного;
- КТ и МРТ головного и спинного мозга;
- биопсия мышечных тканей пораженного нервного волокна;
- электромиография;
- ЭЭГ;
- УЗИ внутренних органов;
- инфекционный скрининг;
- нейросонография;
- исследование функций щитовидной железы;
- допплерографическое исследование кровотока в сосудах головного мозга;
- генетические исследования;
- забор и исследование спинномозговой жидкости;
- общий и биохимический анализы крови.
Также при подозрении на мышечную гипотонию проводятся мероприятия по исследованию конкретного места патологического процесса. Для этого обследуют область мозжечка, периферический нерв, периферический мотонейрон в спинном мозгу.
Существуют специальные тесты, или пробы, на выявление мышечного гипотонуса. Это:
- Проба Поемного. Необходимо попросить человека постараться достать пяткой до бедренной кости. При нормальном мышечном тонусе сделать это невозможно.
- Пробы Опенгейма. Вначале больной из положения сидя должен тянуться нижней челюстью к большому пальцу стопы. Затем пациент должен попытаться закинуть нижнюю конечность за голову. Подобные манипуляции может выполнить только человек, у которого имеется нарушение тонуса мышц.
Лечение мышечной гипотонии
Лечение пациента с мышечным гипотонусом осуществляется под контролем нескольких специалистов: терапевта, кардиолога, ортопеда, физиотерапевта, генетика, невропатолога.
Основа лечения патологии у детей – специальный массаж. Он должен быть щадящим, расслабляющим. Массаж должен выполнять специалист. Сеанс включает растирания, нажатия, пощипывания, постукивания. В процессе выполнения массажа специалист стимулирует все рефлекторные точки.
Массаж можно выполнять в теплой воде: при таких условиях снижается тонус мышц. Полезны теплые валериановые или хвойные ванночки. Также они помогут успокоить ребенка перед сном.
Обычно требуется 3-4 цикла массажа по 10 сеансов.
В домашних условиях можно заниматься с ребенком специальными упражнениями. Необходимо аккуратно:
- подтягивать его за ручки;
- выполнять ножками упражнение «Велосипед»;
- разводить и сводить верхние и нижние конечности врозь и вместе;
- боксировать руками ребенка.
В домашних условиях можно выполнять следующие упражнения:
- с использованием фитбола: нужно класть ребенка на спину на поверхность большого мяча, поддерживать его за живот и выполнять отпрыгивающие движения вниз и вверх;
- положить игрушки ребенка дальше от него, чтобы он сам тянулся к ним руками;
- сажать ребенка на большой резиновый мяч и пружинить, чтобы он немного подпрыгивал;
- укладывать ребенка на мяч животом, чтобы руки и ноги были вытянуты, мяч нужно перекатывать вперед и назад;
Также полезно регулярно поглаживать руки и ноги ребенка, массировать пятки.
Полезны для ребенка, страдающего от мышечного гипотонуса, плавание, занятия в бассейне. В процессе плавания задействуются все группы мышц.
Для развития мелкой моторики ребенка полезны:
- лепка из пластилина;
- собирание мозаики;
- игры с задействованием пальцев.
Физиотерапевтические процедуры также входят в состав комплексной терапии. При мышечной гипотонии необходимы:
- бальнеотерапия (прием ванн с добавлением солей, минералов);
- процедуры, основанные на воздействии синусоидальным моделированным током;
- магнитотерапия;
- парафиновые обертывания;
- иглоукалывание;
- электрофорез.
При мышечной гипотонии показаны следующие лекарственные препараты:
- миорелаксанты;
- нейропротекторы;
- антиоксиданты;
- антихолинэстеразные средства;
- иммуноглобулины.
Источник: https://serdce.biz/simptomy/myshechnaya-gipotoniya.html
Гипотония
Гипотония (гипотоническая болезнь, артериальная гипотензия) – это состояние организма, характеризующееся снижением тонуса артерий.
Для гипотонии характерно снижение артериального систолического давления ниже 100 мм рт. ст., а диастолического – ниже 60 мм рт. ст. Цифры верхней и нижней границ артериального давления для людей старше тридцати лет составляют 105/65 мм рт. ст.
Причины гипотонии (гипотонической болезни, артериальной гипотензии)
- Физиологическая гипотония наблюдается у здоровых людей как конституционная особенность организма, у спортсменов и в период адаптации при переезде в горные районы, в тропики и субтропики.
- Первичная патологическая гипотония рассматривается как проявление вегетативной сосудистой дистонии и вызывается нарушениями деятельности вегетативных нервных центров.
- Вторичная патологическая гипотония возникает при некоторых заболеваниях щитовидной железы, при язвенной болезни желудка, анемии, опухолях или приеме определенных лекарственных препаратов.
Факторы риска гипотонии (гипотонической болезни, артериальной гипотензии)
Предрасположенность к гипотонии передается по наследству от родителей. Чаще гипотония наблюдается у женщин. Как правило, гипотония наблюдается с детства, такие дети вялы, малоподвижны, быстро устают в играх со своими сверстниками.
Многие гипотоники в детском возрасте перенесли тяжелые инфекции. У подростков организм подвергается мощной гормональной перестройке, гипотония служит показателем несовершенной адаптации вегетативной нервной системы при бурном росте организма.
Для взрослых гипотоников характерна астеническая конституция – высокий рост при небольшом весе. В основном гипотонией страдают люди, которые подвергались сильному и длительному стрессу.
Производственные вредности – высокий уровень шума, вибрация, перегревание – могут привести к нарушению в работе сосудодвигательных центров. Патологически низкое давление часто регистрируют у людей, подвергавшихся ионизирующему облучению.
Симптомы гипотонии (гипотонической болезни, артериальной гипотензии)
Большинство симптомов при гипотонии связаны с нарушением кровообращения в сосудах мозга. Больными ощущается пульсирующая боль в висках, реже боль в области затылка, ее описывают как чувство тяжести.
Появление боли может быть спровоцировано натуживанием, горизонтальным положением тела, низко опущенной головой.
Встречаются мигренеподобные боли, когда боль локализуется в одной половине головы, сопровождается тошнотой и рвотой.
Нередко больных беспокоят головокружения, потемнение в глазах, особенно при резком вставании с постели. У гипотоников наблюдается слабость и быстрая утомляемость. К концу рабочего дня снижается работоспособность, появляется рассеянность, снижение памяти, падает жизненный тонус.
Осложнения гипотонии (гипотонической болезни, артериальной гипотензии)
Возможно развитие гипотонического криза. Криз провоцируется нервно-психическим перенапряжением, значительной физической нагрузкой.
Он длится от 10 мин и более, может сопровождаться болями или чувством замирания в области сердца, ощущением нехватки воздуха, головокружением. Кожа бледная и влажная, артериальное давление понижено, частота пульса может также уменьшаться.
После окончания криза и нормализации давления некоторое время сохраняются выраженная слабость, заторможенность, сонливость.
Острое понижение давления опасно развитием шока — это состояние, когда пониженное давление и нарушение кровообращения в тканях приводят к развитию серьезных нарушений в работе клеток.
Проявляется бледностью кожных покровов и слизистых оболочек. Кожа становится холодной, влажной. Больной ощущает головокружение, потемнение в глазах, жажду, сухость во рту, нарастающую слабость, беспокойство, иногда страх.
Состояние резкого понижения давления требует неотложной медицинской помощи.
При гипотонии могут развиться:
- церебральный гипотонический криз;
- кардиальный гипотонический криз;
- церебральный инсульт;
- инфаркт миокарда;
- тромбофлебит;
- тромбоз сосудов.
Прогноз гипотонии (гипотонической болезни, артериальной гипотензии)
Прогноз жизни при артериальной гипотонии благоприятный.
Диагностика гипотонии (гипотонической болезни, артериальной гипотензии)
С симптомами гипотонии следует обратиться к врачу-терапевту, который будет наблюдать больного – направит на необходимые исследования, назначит лечение, проведет профилактические мероприятия.
Анализы и обследования
Лечение и реабилитация при гипотонии (гипотонической болезни, артериальной гипотензии)
Больному необходимо:
- ночной сон не менее 8 ч в сутки;
- физические упражнения – гимнастика (ссылка: бодрое утро: зарядка для гипотоника), плавание, прогулки.
Из лекарств в основном используют препараты с успокаивающим действием, так как пациенты часто раздражены, плаксивы, испытывают чувство тревоги, страха. Кроме этого применяются тонизирующие средства (родиола розовая, эхинацея, левзея, пантокрин, женьшень, аралия в виде настоек и экстрактов). Положительный результат дает сочетание тонизирующих и успокаивающих веществ.
Физиотерапевтические методы широко применяются в комплексном лечении гипотонической болезни. Это различные виды водолечения – подводный душ-массаж, лечебный душ (веерный, дождевой, циркулярный, контрастный), ванны (хлоридно-натриевые, радоновые, азотные, йодобромные).
Хороший эффект наблюдается при курсах лечебного ручного массажа шеи и верхней части спины. Из аппаратных методов очень полезны электросон, аэроионотерапия (вдыхание воздуха, обогащенного озоном), гальванический воротник, дарсонвализация шеи и волосистой части головы, а также области сердца.
Nota Bene!
Свежезаваренный черный или зеленый чай, содержащий природные тонизирующие вещества, – прекрасный напиток для людей, предрасположенных к гипотензивным реакциям.
Профилактика гипотонии
Здоровый образ жизни – лучший способ профилактики гипотонии. Это рациональное питание, физические нагрузки, полноценный отдых и процедуры, укрепляющие сосуды (массаж, контрастный душ, гидромассаж, плавание).
Следует избегать стрессов. Важно получать удовольствие от работы, чувствовать себя нужным и незаменимым и на работе, и в семье. Отрицательные эмоции для гипотоника часто становятся решающим фактором, провоцирующим резкое и сильное снижение артериального давления.
Белки, витамин С и витамины группы В полезны при лечении и профилактике гипотонии. Особое место отводится витамину В3 и продуктам с его высоким содержанием (дрожжи, печень, яичный желток, зеленые части растений, молоко, морковь).
Одно из эффективных домашних средств – сок сырой свеклы. Больной должен выпивать хотя бы 100 мл этого сока дважды в день. Значительное улучшение наступает уже в течение недели. Рекомендуется употреблять соленую пищу и ежедневно выпивать стакан воды с половиной чайной ложки соли.
Это интересно
Чай нормализует артериальное давление, убирая некоторые связанные с этим недугом неприятные симптомы (головные боли типа мигреней). При вегетоневрозе и гипотонии (пониженном давлении) рекомендуют черный чай обычной или несколько повышенной крепости. Некрепкий зеленый чай рекомендуется при гипертонической болезни (повышенном давлении).
Эксперт: Баргер С. И., кандидат медицинских наук, кардиолог
Подготовлено по материалам:
- Сударушкина И. Исцеление сосудов. Гипертония, гипотония, головные боли. – СПб.: Питер, 2000.
Источник: https://www.medweb.ru/encyclopedias/spravochnik-po-zabolevaniyam-i-sostoyaniyam/article/gipotoniya
Артериальная гипотензия (гипотония)
Артериальная гипотензия характеризуется стойким понижением артериального давления.
Для многих людей низкое кровяное давление, является весьма желанной целью. Однако так думают только страдающие гипертонией. Гипотоникам же хорошо известно, что понижение давления сопровождается весьма неприятными ощущениями.
Некоторые случаи предусматривают заболевание артериальной гипотензией в виде физиологического состояния (присуще, например, хорошо тренированным спортсменам), а в прочих случаях пониженное артериальное давления – признак болезни (патологического снижения артериального давления).
Классически, под артериальной гипотензией понимают снижение систолического (верхнее, измеряется во время сокращения сердца) давления до 90 мм рт. ст. и ниже или падение диастолического (нижнее, измеряется во время расслабления сердца) до 60 мм рт. ст. и менее.
Причины
Следующие процессы способны оказать влияние на развитие гипотензии:
- уменьшение объёма циркулирующей кровяной жидкости: при обезвоживании, потери крови;
- ухудшение работы сердечной мышцы: при сердечной недостаточности, пороках сердца, болезнях перикарда;
- снижение тонуса артерий: при вегетативных нарушениях, отравлениях, аллергических реакциях;
- понижение АД, связанное с приемом лекарств: при больших дозах гипотензивных медицинских препаратов.
Падение давления может наблюдаться у абсолютно здоровой беременной женщины. Во время беременности быстро набирается вес — организм не успевает к этому адаптироваться. После родов обычно всё нормализуется самостоятельно. Следует следить за качеством питания. Проверьте нет ли у вас анемии.
Факторы риска
Следующие факторы могут оказывать влияние на вероятность возникновения гипотензии:
- Возраст. Очень относительный фактор. У многих девушек в молодом возрасте наблюдается низкое артериальное давление. Впрочем, тоже самое возникает у некоторых бабушек.
- Нарушения в работе центральной нервной системы вызывает недопонимание между деятельностью организма и работой сердца. Сюда относятся всевозможные вегето-сосудистые дистонии.
Некоторые заболевания сами по себе или лекарства от них также способны оказывать влияние на артериальное давление.
Симптомы
Падение артериального давления сопровождается не только необычными цифрами на дисплее тонометра. Могут возникнуть следующие симптомы:
- Головокружение (наиболее частый признак падения АД).
- Обморок.
- Побледнение, охлаждение кожи.
- Тошнота.
- Слабость, усталость.
- Учащенное, поверхностное дыхание.
- Помутнение в глазах.
Понижение кровяного давления часто сигнализирует о наличии какого-то другого основного заболевания.
Когда обращаться к врачу
Обратиться стоит в любом случае. Если вас беспокоит лишь низкое давление, без дополнительных симптомов, то при первичном осмотре, скорее всего, не обнаружится ничего серьёзного. Тогда вам просто назначат следить за своим давлением и три раза в день записывать его показания.
Таким образом, если у вас нет никаких серьезных заболеваний, то вас не будут долго мучить, а лишь назначат диету и режим дня. Если обнаружатся серьёзные патологии, то считайте вам повезло обнаружить их на таком раннем этапе — лечение будет своевременным, значит можно ожидать полного выздоровления.
Классификация
В зависимости от времени развития различается острая и хроническая гипотензия.
Подразделяют артериальную гипотензию следующим образом, выделяя:
- Острую.
- Хроническую.
- Первичную хроническую гипотензию.
- Вторичную хроническую гипотензию.
Развитие острой артериальной гипотензии происходит на протяжении нескольких секунд, нескольких минут или часов, и имеет характер выраженных нарушений кровоснабжения во внутренние органы, признаки кислородного голодания головного мозга и другие симптомы.
Острую артериальную гипотензию могут фиксировать при острых потерях крови, при серьезных травмах, в случае отравлений, в случаях резкого нарушения работоспособности сердца, при срабатываниях гипотензивных рефлексов, в случае анафилактического шока и др.
Хроническую артериальную гипотензию характеризуют длительным протеканием, а также отсутствием явно выраженной симптоматики расстройства кровяного обращения. Хроническая артериальная гипотензия дает возможность организму приспособиться к понижению давления.
Диагностика
Диагноз артериальная гипотензия легко установить, измеряя артериальное давление. Провести диагностирование заболевания помогут и описанные симптомы болезни.
Чтобы исключить вторичную артериальную гипотензию необходимо проведение комплексного обследования, которое включает диагностику состояния сердечно-сосудистой, нервной, и эндокринной систем.
Лечение
При наличии одного только низкого кровяного давления, не вызывающего опасных симптомов, лечение обычно не требуется.
Появление дополнительных симптомов может говорить о том, что сама гипотензия может быть лишь признаком какого-то основного заболевания.
Это может быть сердечная недостаточность, сахарный диабет, обезвоживание.
Также понижение артериального давления возможно при приёме лекарств (следствие передозировки или побочный эффект) — следует уменьшить дозировку, либо заменить препарат на другой с похожим действием.
Если не удалось точно установить причину понижения кровяного давления, то лечение будет направлено на повышение артериального давления до нормальных границ (выше 90/60 мм рт. ст.) и устранение сопутствующих симптомов.
Рекомендации для повышения артериального давления:
- Норма потребления соли для человека около 10 грамм в день. Для людей, проживающих в жарких странах, теряющих много соли через потоотделение норма увеличивается до 25 грамм. Возможно, вы потребляете мало соли — попробуйте есть больше, в пределах указанных норм. Соль повышает артериальное давление.
- Спите не менее восьми часов, а день встречайте зарядкой и контрастным душем или обливанием.
- Пейте больше воды — это принесёт пользу всем, даже здоровым людям. Гипотоникам можно смело рекомендовать 2 литра зимой и 3-4 литра в жару.
- Завтракайте с зелёным чаем с сыром.
- Ешьте небольшими порциями. После обильного застолья давление может резко упасть — ешьте небольшими порциям, но чаще.
- Откажитесь от алкоголя, он вызывает обезвоживание и может вызывать гипотензию даже если вы пьете умеренно.
- Очень полезны массаж, растирания тела.
Существуют специальные лекарственные препараты способные повысить артериальное давление. Прибегают к ним не часто и исключительно по назначению врача.
Осложнения
Острая артериальной гипотензия угрожает выраженным нарушением снабжения кровью внутренних органов. Головной мозг сильнее всех остальных органов чувствителен к падению давления в артериях, поэтому симптоматика болезни острая артериальная гипотензия может характеризоваться головокружением, обмороком, кратковременным нарушением зрения.
Очень важно контролировать положение своего тела при резком падении давления, ведь всегда можно упасть в обморок и удариться.
Прогноз
Даже само по себе низкое АД уже может негативно сказываться на деятельности организма, и является поводом для визита к врачу. Однако при отсутствии других заболеваний прогноз всегда благоприятный и такое пониженное артериальное давление может быть даже вариантом нормы.
Источник: https://zdse.ru/arterialnaya-gipotenziya/gipotoniya
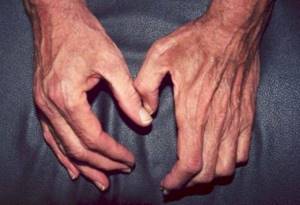 При БАС отмечается слабость и нарастающая усталость в конечностях. У некоторых людей отмечается слабость в ногах во время ходьбы и слабость в руках, при которой невозможно удержать в руках вещи.
При БАС отмечается слабость и нарастающая усталость в конечностях. У некоторых людей отмечается слабость в ногах во время ходьбы и слабость в руках, при которой невозможно удержать в руках вещи.