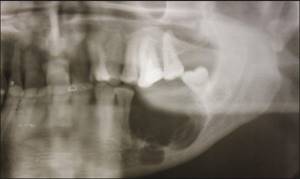
Инфекционно-воспалительное поражение костной ткани не всегда имеет острое течение. Часто при неправильном лечении заболевание переходит в хроническую стадию. При этом симптомы стихают, но процесс разрушения кости продолжается.
Хронический остеомиелит характеризуется чередованием рецидивов и ремиссий, образованием секвестров и деформацией кости. Несмотря на улучшение состояния пациента, переход в хроническую форму заболевания имеет серьезные последствия.
Его сложнее вылечить, так как часто процесс разрушения костной ткани становится необратимым.
Хроническое течение заболевания сильно подрывает здоровье пациента. Оно может продолжаться от 3 месяцев до нескольких лет. Из-за постоянного гнойного процесса начинается нарушение функций печени и почек, снижение работоспособности.
Хотя хронический остеомиелит имеет много особенностей, основные симптомы и способы лечения его почти такие же, как при острой форме. Поэтому по международной классификации болезней они относятся к одной группе. Код МКБ 10 разные виды хронического остеомиелита имеет от 86.3 до 86.6.
Особенности хронического остеомиелита
О переходе острой формы заболевания в хроническую можно говорить тогда, когда в течение 1-1,5 месяцев эффект лечения отсутствует. Состояние больного может улучшиться, но рентгенологические признаки указывают на продолжающийся процесс разрушения кости.
У детей чаще всего хроническая форма развивается после гематогенного остеомиелита, а также инфицирования костей челюсти. Взрослые в основном страдают от посттравматической формы на фоне тяжелых переломов, огнестрельных ранений или оперативных вмешательств.
Такое течение воспалительного процесса одинаково для разных видов заболевания. Хронический остеомиелит характеризуется наличием гнойных свищей, костных секвестров, а также чередованием фаз обострения и ремиссии.
Если воспаление развилось после травмы или операции, обычно гнойные свищи и другие признаки локализуются в области повреждения. Гематогенный остеомиелит вызывает распространение гноя и поражение кости на всем ее протяжении.
Часто воспаление затрагивает также мягкие ткани и суставы.
Особенностью хронического течения заболевания является чередование периодов ремиссии, когда пациент чувствует себя хорошо, и обострений. Такая смена фаз воспалительного процесса может продолжаться много раз.
Рецидивы заболевания
Часто рецидивирующее течение болезни длится многие годы. Обострение может произойти в любой момент на фоне относительного благополучия. Его провоцируют переохлаждения, вирусные заболевания, снижение иммунитета, вредные привычки, травмы и повышенные физические нагрузки на пораженные конечности. Происходит закрытие свища и накопление гноя в полости кости.
Рецидив начинается остро: поднимается температура, нарастают симптомы интоксикации, больной ощущает слабость, головную боль, озноб. Пораженное место отекает и краснеет из-за накопления гноя, появляется сильная боль. Стихает обострение только тогда, когда гнойное содержимое свищей выходит.
Из-за несвоевременного лечения может произойти серьезная деформация конечности
Осложнения
А еще советуем прочитать:Перелом тазобедренного сустава
В результате постоянного присутствия инфекции происходит отравление продуктами обмена микроорганизмов. Это часто вызывает перерождение печени и почек, нарушение работы сердца и эндокринной системы. Воспалительный процесс привлекает к очагу инфекции большое количество лейкоцитов и фагоцитов. Они вырабатывают ферменты для уничтожения бактерий. Но это приводит и к разрушению кости. Образуются секвестры, состоящие из отмерших кусочков костной ткани, гнойные свищи.
Пораженная кость сильно деформируется, нарушается движение в близлежащих суставах, может образоваться ложный сустав или мышечные контрактуры.
Гнойный процесс приводит к развитию инфекционного артрита, также велика вероятность появления сепсиса. Из-за разрушения кости при хроническом остеомиелите часто случаются патологические переломы.
В некоторых случаях даже возникает необходимость в ампутации конечности.
Причины возникновения
Чаще всего хронический остеомиелит развивается после острой стадии. Причины этого просты: ослабленный иммунитет больного и неправильное лечение заболевания. Возникает он обычно через 3-6 недель после начала воспалительного процесса. Состояние больного улучшается, но инфекция в кости остается. Это происходит по таким причинам:
- поздно начатое лечение;
- неправильно выбранные антибиотики;
- несоблюдение пациентом всех предписаний врача;
- ошибки при проведении операции;
- недостаточная очистка гнойного очага.
Чаще всего остеомиелит переходит в хроническую стадию у детей, пожилых пациентов, людей, ослабленных другими заболеваниями. Это примерно 20-30% больных. В остальных случаях даже при образовании секвестров и некроза кости поврежденные участки постепенно заменяются здоровой тканью.
Даже при внешнем улучшении состояния гнойный процесс в кости продолжается
Симптомы хронической формы заболевания
Обычно вторичный хронический остеомиелит характеризуется особым течением. Его можно разделить на три стадии. Сначала выделяют подострую форму, когда симптомы заболевания постепенно стихают. Температура снижается, проходит интоксикация. Где-то через 2-3 месяца после инфицирования наступает ремиссия.
В это время состояние больного улучшается, боли полностью исчезают, пациент может вести обычный образ жизни. Такое состояние продолжается несколько месяцев. В кости проходят процессы секвестрации, а гноя из свищей выделяется очень мало. Внешне заметно лишь небольшое увеличение объема пораженной области.
Во время рецидива симптомы остеомиелита напоминают острое течение заболевания, но температура не такая высокая, боли не очень сильные, а интоксикации организма может вообще не быть.
Иногда на этой стадии свищевой ход закрывается, и гной скапливается в остеомиелитической полости. Это может вызвать такие осложнения, как развитие флегмоны или абсцесса мягких тканей.
В этом случае возникают сильные боли, поднимается температура и нарастают симптомы интоксикации. Такое продолжается, пока гнойный очаг не прорвется, и гной не выйдет наружу.
На начальной стадии первичного хронического остеомиелита наблюдаются незначительные боли, которые можно принять за симптомы других заболеваний
В отличие от вторичного, первично-хронический остеомиелит начинается сразу после инфицирования. Симптомы его смазаны, может быть небольшая боль неопределенной локализации, незначительное повышение температуры. Пациент обычно обращается к врачу, когда уже развивается свищевая форма и выделяется гной.
Характерным симптомом хронического течения заболевания является сильная деформация кости. Изменяется ее объем и внешний вид. Кость истончается, может искривляться. Из-за этого пораженная конечность укорачивается, на ней заметны впадины или утолщения. Если такое состояние наблюдается у детей, у них нарушается рост костей и формирование скелета.
Виды хронического остеомиелита
Классификация заболевания происходит в зависимости от тяжести течения воспалительного процесса, причин его перехода в хроническую стадию и особенностей. Чаще всего различают вторично-хронический остеомиелит и его первичную форму. По тяжести и особенностям течения бывает токсическая форма, септико-пиемическая и патологическая.
Первично-хроническая форма
Такое течение заболевания возникает довольно редко, в основном у пациентов с крепким иммунитетом – чаще всего у детей и здоровых молодых людей, а также у тех, кто часто нерационально использует антибиотики. Из-за этого инфекционно-воспалительный процесс протекает вяло, симптомы слабо выражены, гной не распространяется. Это затрудняет своевременную постановку правильного диагноза.
Первичный хронический остеомиелит чаще всего локализован в одном месте, обычно в длинной трубчатой кости ноги. При рентгенодиагностике виден одиночный очаг разрушения с четкими краями. В таких случаях развиваются атипичные формы остеомиелита.
- Абсцесс Броди локализуется в губчатом веществе длинных костей, чаще всего большеберцовой или бедренной. Вызывается воспаление золотистым стафилококком, но гнойный процесс развивается очень вяло. Заболевание может длиться многие годы и характеризуется легким течением с редкими обострениями после физической нагрузки или переохлаждения.
- Альбуминозный остеомиелит Олье развивается в бедренной кости. Это очень редкое заболевание, поражающее детей и подростков. При этом пораженное место утолщается, конечность увеличивается в размерах.
- Антибиотический остеомиелит часто возникает у детей и ослабленных пациентов. У них развивается бактериальная флора, нечувствительная к антибиотикам. Такое случается при неправильном применении таких препаратов.
- Склерозирующий остеомиелит Гарре поражает чаще всего одну кость бедра или голени. При этом наблюдается ее утолщение и деформация. Признаки этой формы остеомиелита выявляются только при проведении МРТ.
Иногда наличие гнойного процесса никак внешне не проявляется
Вторичный хронический остеомиелит
Если через 3-4 недели после начала воспалительного процесса не удалось справиться с инфекцией, острый остеомиелит переходит в хроническую стадию. Таким может стать гематогенный, посттравматический, контактный и другие формы заболевания.
При этом пациенты сначала ощущают значительное улучшение состояния. Потом могут появиться неопределенные боли в конечности, небольшая температура, снижение работоспособности.
Заболевание протекает с длительными периодами ремиссии, чередующимися с обострениями.
Посттравматический остеомиелит
Этот вид болезни стал в последнее время проблемой в травматологии. Обычно поражает он людей среднего возраста. Развивается хронический остеомиелит чаще всего после перелома, особенно костей стопы и голени.
Это происходит из-за ослабления иммунитета, после тяжелых травм или из-за ошибок в лечении. После открытых переломов риск развития хронического остеомиелита составляет почти 25%.
Возникает он и после закрытых переломов, но реже, в основном из-за некачественного проведения операции по совмещению костей.
У детей часто развивается хронический одонтогенный остеомиелит
При такой форме заболевания свищи образуются чаще всего вокруг раны. Может наблюдаться укорочение или нарушение подвижности конечности, воспалительные процессы в ближайших суставах.
Чтобы предотвратить посттравматический остеомиелит, необходимо своевременно обращаться за медицинской помощью в случае травмы.
Очень важно не допустить проникновение в рану инфекции, для этого на нее накладывается стерильная повязка.
При переломах также необходима своевременная хирургическая обработка с удалением костных отломков и посторонних предметов, а также правильная иммобилизация конечности.
Одонтогенный остеомиелит
Инфекционно-воспалительное поражение челюстных костей очень часто поражает детей во время роста зубов. В гнойный процесс вовлекаются зачатки коренных зубов, поддерживая и усиливая воспаление.
У детей часто наблюдается диффузный характер воспалительного процесса, распространяющийся на разные участки челюсти. Разрушение может затронуть даже подбородок или нижний край глазницы.
Такой процесс может продолжаться годами, приводя к значительной деформации лица.
Хронический одонтогенный остеомиелит развивается чаще всего при несвоевременном или неправильном лечении острой стадии. При этом поражаются большие участки кости, происходит разрушение зубов. Образуются одиночные или множественные свищи, часто в полости рта.
У детей может наблюдаться нарушение формирования челюстей, сильная их деформация. В возрасте до 7 лет иногда случаются патологические переломы мыщелкового отростка. Но чаще всего при своевременном лечении течение заболевания благоприятно.
У детей и молодых людей восстановление костей после уничтожения инфекции происходит быстро.
Своевременная диагностика помогает предотвратить осложнения и быстрее вылечить заболевание
Диагностика заболевания
Для правильного лечения хронического остеомиелита очень важно вовремя выявить переход воспаления в эту стадию. При улучшении состояния больного терапия не прекращается, проводится аппаратная диагностика.
Наиболее информативными способами правильно поставить диагноз являются магнитно-резонансная или компьютерная томография. Они позволяют выявить нарушения не только в костях, но и в мягких тканях.
Делают также сцинтографию, ультразвуковое исследование, термографию, биопсию тканей.
Но чаще всего при этом заболевании проводится рентгенография. Она помогает выявить количество и расположение секвестров, степень разрушения костной ткани. При наличии свищевых ходов проводится фистулография.
При этом в его полость вводят контрастное вещество и делают рентген. На снимках можно определить протяженность свищевых ходов. Это очень важное исследование перед проведением операции.
На основании собранных сведений о состоянии пациента и протекании воспалительного процесса назначается лечение остеомиелита.
Особенности лечения хронического остеомиелита
Сложность терапии такого состояния в том, что воспаление протекает почти без внешних признаков, но процесс разрушения кости приводит со временем к тяжелым осложнениям. Поэтому лечение хронического остеомиелита должно быть комплексным. Прежде всего это медикаментозная терапия, потом дренирование раны, хирургическая операция и физиотерапевтические методы.
Обязательно назначаются антибиотики. Наиболее чувствительны микроорганизмы, вызывающие остеомиелит, к Ципрофлоксацину, Гентамицину, Амикацину, Цефтриаксону, Линкомицину, Метронидазолу.
Антибиотикотерапия проводится в период обострения, причем лекарства назначаются не только внутрь или в виде инъекций, но и обязательно для промывания гнойных полостей.
При рецидиве нужны также нестероидные противовоспалительные и обезболивающие средства, иногда требуются кортикостероидные гормоны.
Кроме местного лечения, очень важна поддерживающая терапия для укрепления иммунитета и улучшения состояния больного
В терапии хронического остеомиелита очень важно поддержать иммунитет пациента. Для этого назначаются метаболические и иммуномодулирующие средства, витамины и биологически активные добавки.
На начальных стадиях эффективно введение иммуноглобулина, аутовакцины или стафилококкового анатоксина. Помогают также стимуляторы защитных сил организма – Левамизол, Пентоксил или Метилурацил.
При генерализованной форме воспалительного процесса проводится ультрафиолетовое или лазерное очищение крови, детоксикация с помощью физраствора.
Но даже при правильном назначении всех терапевтических методов в лечении хронического остеомиелита не обойтись без хирургического вмешательства, которое проводится после стихания обострения.
Обязательно нужно аспирационно-промывное дренирование гнойного очага, удаление некротизированных участков кости и секвестров. Секвестрэктомия заключается в полном очищении остеомиелитических полостей.
При выраженной деформации конечности с утратой ее функций проводится костная пластика с замещением утраченной костной ткани трансплантатами. Иногда может понадобиться остеотомия, резекция кости или использование аппарата Илизарова.
Хирургическое лечение особенно важно при наличии большого количества секвестров и гнойных свищей, частых обострениях с сильными болями, нарушении подвижности конечности. Регулярное промывание очагов инфекции антисептическими растворами, например, Фурацилином, Диоксидином или Хлоргексидином, значительно повышает возможность благоприятного исхода заболевания.
После оперативного лечения необходима терапия, направленная на подавление остаточной микрофлоры и восстановления подвижности конечности. Кроме антибиотиков, применяются лекарственный электрофорез, ультразвуковая или УВЧ-терапия, грязевые или парафиновые аппликации.
Хронический остеомиелит – очень тяжелое заболевание, приводящее к поражению всех органов пациента. Поэтому очень важно таким больным выполнять все предписания врача и ответственно относиться к лечению. Чтобы не допустить перехода заболевания в хроническую стадию, необходимо грамотное назначение антибиотиков и своевременное удаление гноя из полости кости.
Источник: https://dialogpress.ru/bolezni/hronicheskiy-osteomielit-kostey
Симптоматика и лечение хронического остеомиелита
Физиотерапевтические методики лечения Разновидности хронического остеомиелита Хронический остеомиелит у человека, проявления Диагностика при контрактуре колена
Хронический остеомиелит – результат неправильного лечения острой формы заболевания или его отсутствия. У детей хроническая патология иногда возникает на фоне других гематогенных болезней. Рассмотрим симптомы болезни, правила ее диагностики и лечения.
Причины появления патологии
Хронический остеомиелит появляется после острой формы заболевания при отсутствии лечения или его не эффективности. Позднее начало терапии, неправильный подбор препаратов, ошибки при операционном вмешательстве могут спровоцировать появление очага воспаления в кости.
Причиной возникновения хронического остеомиелита у детей обычно является попадание возбудителя болезни с током крови от гнойных ран, поражений на коже и воспалений внутренних органов.
Хронический остеомиелит у человека, проявления
У взрослых болезнь переходит в хроническую форму после травм, открытых и огнестрельных переломов. Гораздо реже встречается остеомиелит, вызванный распространившейся инфекцией (флегмоной, абсцессом).
Интересно!
Обычно возбудителем хронического остеомиелита становится золотистый стафилококк. В редких случаях провоцирующим фактором могут оказаться синегнойная или кишечная палочка, грибок или протей. Возможно присоединение инфекции после заражения инфекционными заболеваниями сифилисом, бруцеллезе и туберкулезе (хронический туберкулезный свищевой остеомиелит).
Классификация остеомиелита
Существует несколько разновидностей хронического остеомиелита. Существует несколько критериев их классификации.
По условиям развития:
- Гематогенный остеомиелит. Чаще встречается у малышей, причиной являются микробы из гнойных поражений в организме. Характеризуется резким повышением температуры, основными симптомами интоксикации. В течение 2 суток развивается отек в пораженной конечности, сопровождаемый сильнейшим болевым синдромом;
- Посттравматический, или вторичный остеомиелит развивается после операций на костях, при открытых переломах или огнестрельном ранении. Основными причинами появления является неправильная подготовка хирургических инструментов, присутствие гематом или инородных предметов, провоцирующих рост и размножение бактерий.
Также различают острый и хронический остеомиелит. Если острую форму не лечить, то заболевание переходит в постоянно рецидивирующий вид патологии.
В последние годы участился диагноз первично хронический остеомиелит. Он появляется из-за экологически неблагоприятной обстановки, снижения качества продуктов питания, ослабление иммунитета, неправильный прием антибиотиков. Заболевание протекает бессимптомно, из-за чего возникают проблемы с постановкой диагноза.
Различают несколько разновидностей первично хронического остеомиелита:
- Абсцесс Броди не отличается явной симптоматикой. Очаг заболевания локализуется внутри кости, возбудитель сохраняется там продолжительное время. Болезненность появляется при нажатии на пораженную область, на рентгене выявляется полость внутри кости. Чаще страдает большеберцовая и бедренная кость;
- Антибиотический остеомиелит появляется из-за неправильного приема антибиотиков. При постоянном небольшом содержании лекарства в крови инфекция, попадая в кость, не умирает, а медленно размножается;
- Альбуминозный остеомиелит проявляется отечностью и скоплением в пораженном участке серозной жидкости, обычно возникает в бедренной кости;
- Склерозирующая форма патологии утолщает и деформирует одну голень или бедро.
На заметку!
В зависимости от разновидности хронического остеомиелита код по МКБ 10 может быть от 86.3 до 86.6.
Рентгенологические снимки патологии
Симптомы патологии
Клиническая картина хронического остеомиелита зависит от обширности воспалительного процесса, его локализации и характера протекания.
Часто во время обострения у пациента заметно ухудшается самочувствие: появляются признаки интоксикации и боли при пальпации пораженных частей тела. Гнойные свищи, абсцессы и флегмоны сопровождают патологическое состояние.
Хронический остеомиелит часто определяется по следующим признакам:
- Бледность кожи;
- Ухудшение аппетита;
- Проблемы со сном;
- Вялость, слабость и апатия.
Важно!
При появлении подозрений на хронический остеомиелит, следует незамедлительно обратиться к врачу. Этой патологией занимаются хирурги, травматологи и ортопеды.
Патогенез болезни
Развитие заболевания обычно происходит следующим образом:
- Переход недуга из острой формы в хроническую;
- Период ремиссии;
- Обострение, или рецидив.
При переходе остеомиелита из острой в хроническую форму симптомы патологии постепенно отступают, значительно улучшается состояние пациента, боль и дискомфорт исчезает. Вероятность возникновения хронического остеомиелита зависит от состояния иммунной системы, особенностей костного строения и кровообращения пациента.
Около месяца требуется на то, чтобы патология приобрела постоянный характер. За это время появляются секвестры (омертвевшие ткани внутри кости), свищи (ранки, соединяющие две полости или выводящие очаг воспалении на поверхность тела).
Во время ремиссии воспалительный процесс прекращается, пациент может чувствовать себя здоровым до следующего приступа остеомиелита. Частота и тяжесть рецидивов зависит от состояния иммунитета.
Способы диагностики
При появлении первых подозрений на хронический остеомиелит необходимо обратиться к врачу для уточнения диагноза. После визуального осмотра и опроса о состоянии пациента специалист может назначить следующие методы обследования:
- Биохимический и общий анализ крови помогут выявить наличие инфекции;
- Цитология костного мозга пораженной области;
- Ультразвуковое исследование укажет на скопление жидкости;
- Ангиография выявляет затруднения кровообращения;
- Рентген покажет изменения структуры костной ткани;
- МРТ и КТ дают наиболее обширную информацию о том, как выглядят патологические изменения – локализация, размеры поврежденной ткани;
- Радионуклидное исследование расскажет о сложности протекающего процесса, воспалении, при проведении на ранних стадиях помогает выявить болезнь.
Внимание!
Чаще всего для диагностики остеомиелита используется рентгенография. На снимке видна степень разрушения тканей, количество и местоположение секвестров, свищей.
Диагностика хронического остеомиелита у человека
Способы лечения заболевания
Эта болезнь требует скорейших мер по устранению. Лечение хронического остеомиелита проводится в хирургическом стационаре, включает в себя комплексную терапию, состоящую из приема медикаментов, физиотерапевтических процедур и оперативного вмешательства.
Медикаментозная терапия
При остеомиелите обязательно принимать антибиотики. Они необходимы, чтобы уничтожить патологическую микрофлору. Особенно это актуально в период обострения.
Чаще всего выписывают Ципрофлоксацин, Амикацин, Метронидазол, Цефтриаксон. Принимать их можно в виде таблеток или инъекций, а также обязательно промывать гнойные поражения на коже.
Для снятия симптомов болезни врачи могут назначить нестероидные противовоспалительные препараты или, в запущенных случаях – кортикостероиды.
Физиотерапия
Для снятия боли и воспалений, регенерации тканей и улучшения иммунитета используют физиотерапевтические процедуры. В зависимости от состояния пациента применяют разные способы терапии.
На заметку!
Физиотерапия противопоказана при интоксикации организма и повышенной температуре, абсцессах без выхода гнойного содержимого и септикопиемии (вид сепсиса, провоцирующий появление абсцессов в тканях и органах тела).
Устранить воспалительный процесс проходит в сочетании с приемом антибиотиков. Применяются следующие процедуры:
- СВЧ-терапия;
- УВЧ-терапия;
- Инфракрасная лазерная терапия;
- Субэритемное ультрафиолетовое облучение.
Хорошо восстанавливают поврежденные ткани такие манипуляции:
- Электрофорез в сочетании со средствами, стимулирующими обмен веществ;
- Магнитотерапия высокими частотами;
- Ультразвуковое воздействие;
- Грязевые аппликации;
- Компрессы озокерита и парафина.
Стимуляция обменных процессов происходит под воздействием:
- Ультразвука;
- Минеральных, сероводородных ванночек;
- Стимуляции поврежденного участка кожи электрическим током.
Повышение иммунитета достигается не только приемом иммуностимулирующих препаратов, но и следующими процедурами:
- Прием солнечных ванн;
- Электрофорез с препаратами, усиливающими работу иммунной системы;
- Облучение крови лазером;
- Магнитотерапия высоких частот.
Физиотерапевтические методики лечения
Хирургическое вмешательство
Когда затихают воспалительные процессы можно провести операцию, чтобы удалить очаги некроза. Выполняется секвестрэктомия – удаление пораженных участков кости, иссечение свищевых каналов. Когда рана будет чистой после промывания антисептическими растворами, трансплантируется костная ткань.
В запущенных случаях лечение может затянуться. Если у пациента выявляется выраженная деформация, то проводят остеотомию, удаление участка кости. Неправильное положение сустава и кости помогает устранить аппарат Илизарова.
Последствия и осложнения заболевания
- Хроническая форма остеомиелита – опасное заболевание, которое при отсутствии лечения может существенно навредить пациенту и даже привести к летальному исходу.
- Патология может спровоцировать появление фиброзной дисплазии, последствиями которой являются опухоли, в том числе и злокачественные.
- Если костную ткань заменит рубцовая, то скопившийся гной распространится по организму и станет причиной сепсиса и заражения крови.
- Остеомиелит влияет на весь организм, поэтому страдают не только кости, но и печень, почки и эндокринная система.
Лечение патологии следует начинать незамедлительно. От своевременности и адекватности терапии зависит быстрота улучшения состояния.
Хроническая форма болезни не исчезает полностью, а только переходит в стадию ремиссии, проявляясь в период снижения иммунитета.
Источник: https://NogivNorme.ru/bolezni/zabolevaniya-kostej-i-sustavov/osteomielit/hronicheskij-osteomielit.html
Хронический Остеомиелит Челюсти-Особенности Диагностики И Лечения
Остеомиелит челюсти — это инфекционный гнойно-некротический процесс, развивающийся в кости и костном мозге челюсти, а также в окружающих их мягких тканях на фоне предварительной сенсибилизации организма. В прошлой статье речь шла о различных формах острого остеомиелита челюсти, потому теперь рассмотрим хронический остеомиелит челюсти, особенности диагностики и лечения.
Хронический остеомиелит челюсти
Хронический остеомиелит челюсти развивается из невылеченной острой формы заболевания. Такой остеомиелит называется вторично-хроническим. Если же воспалительный процесс изначально протекал вяло и не был так сильно выражен клинически, как острый, — то это первично-хронический остеомиелит.
Хронический остеомиелит, как и острый, может быть инфекционного и неинфекционного происхождения. Первый, в свою очередь, делится на одонтогенный и неодонтогенный.
В соответствии с преобладанием процессов построения или гибели костного вещества выделяют 3 клинико-рентгенологические формы хронического одонтогенного остеомиелита челюстей: продуктивную (без образования секвестров), деструктивную (с образованием секвестров) и деструктивно-продуктивную. Продуктивная форма встречается реже остальных, в основном в молодом возрасте.
Хронический одонтогенный остеомиелит челюсти
Хронический одонтогенный остеомиелит челюсти чаще является вторично-хроническим, рассматривается как осложнение острого одонтогенного остеомиелита. Переход острой стадии заболевания в хроническую в среднем приходится на 4-5 неделю заболевания.
К этому времени проявления острого воспаления проходят: спадает отёк окружающих челюсть мягких тканей, количество выделяемого гноя из раны уменьшается, сам гной становится более густым, в ране образуется грануляционная ткань.
Общее состояние пациента также нормализуется: температура тела приходит в норму, пациент не жалуется на боль в области поражения, восстанавливается сон и аппетит, анализы крови приближаются к нормальным показателям.
Рисунок 1. Формирование свищевого хода.
Первым клиническим признаком того, что острая стадия не была вылечена, является появление свищей с гноем в области раны. Иногда свищи могут открываться на коже челюстно-лицевой области.
Далее наблюдается образование секвестров, которые в зависимости от размеров либо сами выходят через свищевые ходы (маленькие), либо подлежат удалению челюстно-лицевым хирургом (большие).
Рисунок 2. Образование и отторжение секвестра.
При нарушении оттока гноя и удаления малых секвестров через свищевые ходы хронический процесс обостряется, клиническая картина становится такой же, как и при остром остеомиелите.
Описанная выше картина характерна для деструктивной или деструктивно-продуктивной форм остеомиелита. Для продуктивной формы характерно отсутствие секвестров и увеличение костной ткани в зоне воспаления, встречается только при остеомиелите нижней челюсти.
Диагностика хронического одонтогенного остеомиелита
Диагностика хронического одонтогенного остеомиелита заключается в сборе анамнеза заболевания, осмотре пациента и проведении рентгенографии.
Из анамнеза мы узнаем, что пациент либо болел острым остеомиелитом и не обращался за помощью, либо помощь ему была оказана, но острая форма процесса перешла в хроническую. В обоих случаях проводится дальнейшее обследование пациента.
Клиническая картина очень разнообразна, потому точно охарактеризовать все признаки заболевания тяжело.
Открывание рта либо в норме, либо выполняется не в полном объёме, что вызвано воспалительной контрактурой жевательных мышц.
Лимфоузлы в норме или могут быть слегка увеличены и болезненны при пальпации.
При осмотре полости рта определяется воспалительный инфильтрат, гиперемированная слизистая, причинный зуб или лунка удалённого зуба. На слизистой оболочке полости рта или на коже обнаруживаются свищи, через которые зондируются сформированные секвестры. Подвижные при остром остеомиелите зубы менее подвижны в хронической форме заболевания.
Далее проводится рентген-диагностика, предпочтительно ортопантомограмма или рентгенография в двух проекциях (прямой и боковой).
При острой форме одонтогенного остеомиелита наблюдается только очаг инфекции – разрежение костной ткани в области верхушки корня причинного зуба. Если заболевание перешло в хроническую форму, на снимке видны секвестры.
Но первые проявления заболевания на снимке появляются только к концу 2ой, а иногда и 3ей недели. Выше описана ситуация при деструктивной форме остеомиелита.
Если говорить о продуктивной форме, то секвестрация кости не отмечается. Зато увеличивается количество минерализованной ткани из-за реакции надкостницы. Лицо пациента становится асимметричным, кость в объёме увеличивается.
Хронический одонтогенный остеомиелит нижней челюсти
Хронический одонтогенный остеомиелит нижней челюсти чаще затрагивает только альвеолярную часть кости, реже – тело или ветвь челюсти. Из-за особенностей строения, заболевание протекает тяжело с образованием малых и больших секвестров. Нередко деструкция костной ткани приводит к патологическому перелому (кость ломается при слабом «ударе» по челюсти).
Хронический одонтогенный остеомиелит верхней челюсти
Хронический одонтогенный остеомиелит верхней челюсти развивается быстрее и протекает легче, чем на нижней челюсти. Секвестры образуются за 3-4 недели, в то время как на нижней челюсти – за 6-8 недель. При разлитом характере заболевания возможна деструкция передней стенки гайморовой пазухи или даже нижнего края глазницы.
Лечение хронического одонтогенного остеомиелита челюсти
Лечение хронического одонтогенного остеомиелита челюсти комплексное, включает в себя хирургическое вмешательство и медикаментозное лечение.
I. При обострении хронического остеомиелита сначала снимаются симптомы острого воспаления. Если причинный зуб ранее не был удалён, то он подлежит удалению на этот раз.
Рядом стоящие подвижные зубы трепанируются и шинируются, если не удаляются по показаниям (после оценки их жизнеспособности и рентгеновского исследования).
Обязательно проводится санация полости рта, удаляются все хронические источники инфекции для предупреждения осложнений во время последующих мероприятий.
Для облегчения оттока гноя расширяются свищи или раны, проводится первичная хирургическая обработка подкостничных и околочелюстных гнойных очагов.
Важная часть хирургического этапа лечения – секвестрэктомия. После оценки рентгенограммы проводят удаление сформированных секвестров. Удаление проводится через внутри- или внеротовой разрез.
Большие секвестры в области тела и ветви нижней челюсти, а также в области подглазничного края и скуловой кости удаляются внеротовым способом. Иногда крупные некротизированные участки кости разламывают на несколько частей для удобства их удаления.
Разрезы проводятся по естественным складкам лица для лучшей эстетики.
После удаления секвестров уделяют внимание грануляциям и секвестральной капсуле. Кюретажной ложкой или даже фрезой удаляются патологические ткани до признаков здоровой кости: луночковое кровотечение, белый цвет кости, твёрдая костная ткань.
Свободное пространство заполняется биосинтетическим остеотропным препаратом: колапол, колапан, и др. Рану наглухо зашивают, оставляют дренаж. Швы снимают через 7-10 дней.
II. Далее перейдём к медикаментозному лечению. Как и при других гнойных заболеваниях, проводится этиотропное, патогенетическое и симптоматическое лечение.
Для устранения причины заболевания хирург удаляет причинные зубы. Но инфекция остаётся в крови, потому пациенту выписывают антибактериальные препараты: макролиды, цефалоспорины. Также стоит назначить пациенту противогрибковые средства (дефлюкан по 150мг 1 раз в неделю).
Так как иммунитет пациента снижен, рекомендовано назначение иммунных препаратов, таких как тималин, Т-активин, левомизол, стафилококковый анатоксин.
При обширных повреждениях костной ткани пациенту рекомендована щадящая диета для предотвращения патологического перелома челюсти.
Для снижения симптомов воспаления проводится дезинтоксикационная, противовоспалительная терапия. Пациенту индивидуально подбираются упражнения ЛФК и физиотерапия для восстановления функций.
Хронический остеомиелит челюсти. Исходы и осложнения
Исходы:
- Благоприятный — при своевременном обращении пациента к челюстно-лицевому хирургу и адекватном лечении возможно полное выздоровление пациента.
- Неблагоприятный – при недостаточном лечении и позднем обращении пациента к врачу может произойти:
- Обострение заболевания,
- Деформация челюсти,
- Перелом челюсти — происходит при незначительном физическом воздействии, от которого здоровая челюсть не пострадала бы,
- Осложнения остеомиелита:
- Абсцессы и флегмоны мягких тканей лица,
- Тромбоз лицевых сосудов и кавернозного синуса,
- Медиастинит,
- Летальный исход.
Профилактика остеомиелита челюсти
Профилактика остеомиелита челюсти заключается в лечении кариеса и его осложнений как источников инфекции, своевременном обращении к врачу-стоматологу, периодическом посещении стоматолога с целью профосмотра, укреплении общего здоровья пациента.
Статью написал Кульба В. специально для сайта OHI-S.COM. Пожалуйста, при копировании материала не забывайте указывать ссылку на текущую страницу.
Источник: https://ohi-s.com/uchebnik-stomatologa/hronicheskij-osteomielit-chelyusti/
Хронический остеомиелит у детей и взрослых: лечение, классификация, профилактика и этиология
Причины
Этиология остеомиелитического поражения заключается в длительном влиянии инфекции на ткани организма. Хроническая стадия заболевания формируется на фоне следующих провоцирующих факторов:
- В результате гематогенного остеомиелита.
- Нередко является посттравматическим осложнением (открытые или огнестрельные переломы, обширные гнойные раны).
- Зафиксированы случаи развития заболевания после хирургических операций.
- В редких случаях причиной заболевания становится контактное распространение возбудителя инфекции. Это может произойти, если рядом с костью длительное время не заживает флегмона, абсцесс, гнойная рана.
Хроническая форма всегда развивается из-за несвоевременного или некорректного лечения острой стадии заболевания.
Виды
Классификация хронического остеомиелита позволяет более правильно подходить к лечению заболевания, учитывая его этиологию, степень тяжести и форму.
Исходя из этиологических данных, патологию делят на 2 вида:
- специфическая (развивается на фоне туберкулеза, бруцеллеза, сифилиса, лепроза);
- неспецифический тип (провоцируется микробами гноеродной группы).
Классификация заболевания, исходя из путей проникновения инфекции:
- гематогенный вид (провоцируется занесением микробов через кровь);
- негематогенный остеомиелит также называют вторичным типом;
- посттравматический;
- огнестрельный (отдельная разновидность травматического вида).
Хроническую стадию разделили на следующие группы:
- первично-хронический остеомиелит;
- заболевание, вытекшее из острой формы.
В свою очередь, первично-хронический остеомиелит разделили на абсцесс Броди, склерозирующий тип Гарре, альбуминозный вид Оллье.
Симптомы
В момент ремиссии пациент симптоматику практически не ощущает. В некоторых случаях беспокоят боли ноющего характера. В периоды обострения человек жалуется на следующие признаки:
- В пораженной области ткани краснеют, отекают.
- Температуры тела повышается.
- Если поражена конечность, то ее функциональность нарушается.
- Открываются свищи, через которые выделяется гной.
- Интоксикация (тошнота, слабость, головокружение, рвота).
Гнойный очаг в организме со временем провоцирует дистрофические изменения во внутренних органах. Страдают почки, печень и сердечная мышца.
Диагностика
Заподозрить рассматриваемое заболевание доктор способен уже на этапе первичного осмотра и изучения анамнеза, жалоб пациента. Для подтверждения диагноза назначают дополнительное обследование:
- Общий анализ крови.
- УЗИ.
- Рентгенографическое исследование (позволяет увидеть изменения в тканях уже после 2-х недель протекания заболевания).
- Радиотермометрия.
- Фистулография с введением контраста помогает изучить ход свищей.
- Радиоизотопное сканирование.
В дополнение ко всему делают биопсию костного мозга.
Лечение
Лечебная тактика планируется, исходя из клинических проявлений, распространенности патологии и тяжести протекания. Берут во внимание и сопутствующие заболевания.
Антибиотики
Лечение хронического остеомиелита осуществляется путем приема антибиотиков в моменты обострения и хирургического вмешательства.
Перед назначением препарата проводится тест на чувствительность возбудителя к активному веществу. Чаще всего хорошие показатели после применения Оксациллина, Бензиллпенициллина, Нафциллина.
Для подавления активности возбудителя применяют курс антибиотиков внутривенно. Затем в течение 2-х месяцев этот препарат принимают внутрь перорально.
В лечении хронического остеомиелита негематогенного типа используют антибиотики широкого спектра действия (Ципрофлоксацин, Офлоксацин). Действующие вещества быстро проникают в костные ткани и уничтожают большинство возбудителей инфекции.
Если патологию спровоцировали бактериями Bacteroides spp, эффективным препаратом считают только Метронидазол или Клиндамицин.
При тяжелом протекании заболевания доктор подбирает сочетание нескольких антибактериальных медикаментов. Продолжительность курса и дозировку определяют в индивидуальном порядке.
Хирургический способ
Планируют оперативное вмешательство, если у пациента появились ложные суставы, язвы, свищи, секвестры. При этом заболевание протекает с частыми рецидивами, сопровождающимися интенсивными болями и интоксикацией:
- Секвестрэктомия или некрэктомия – эта операция проводится для иссечения свищевых ходов, удаления полостей вместе с эпителием. Затем обрабатываемый участок промывают антисептическими растворами. В рану вставляют дренаж для обеспечения оттока жидкости. Санация завершается пластикой костной ткани.
- Остеотомия предполагает удаление пораженной части кости вместе с прилегающими здоровыми тканями. Проводится хирургическое вмешательство при ложных суставах, значительных деформациях.
В некоторых случаях после всех мероприятий пациенту накладывают аппарат Елизарова.
Последствия
Инфекционный очаг в бедренной кости нередко приводит перелому конечности. После этого пациенту предстоит длительное восстановление.
Наличие инфекции вызывает интоксикацию. Очаг воспаления содержит множество фагоцитов и лейкоцитов. Они продуцируют вещества, уничтожающие бактерии. Но попутно эти ферменты разрушают костную ткань.
Распад провоцирует развитие артрита. Также увеличивается вероятность проникновения инфекции в кровь, что нередко приводит к летальному исходу.
Особенности заболевания в детском возрасте
Хронический остеомиелит у детей протекает по-разному, в зависимости от их возраста. Этот факт затрудняет диагностику патологии.
В связи с особенностями строения структуры скелета, у новорожденных малышей часто вовлекается в патологический процесс эпифизарная часть кости. Хрящевые ткани в области суставов также поражаются.
Дети постарше чаще всего подвержены гематогенному типу заболевания. Ситуация усугубляется затруднением в диагностике. Патологический процесс прогрессирует, пока ребенка лечат от другого заболевания.
Нередко в детском возрасте диагностируется одонтогенный остеомиелит в период замены молочного ряда зубов на постоянные моляры. Несвоевременно вылеченные болезни зубов приводят к тому, что поражается кость челюсти.
Профилактика
Профилактика хронического остеомиелита заключается в своевременном и правильном лечении заболевания, протекающего в острой форме. Важно ответственно подходить к своему здоровью. Адекватное лечение инфекционных заболеваний снижает вероятность развития патологии.
Здоровый образ жизни и сбалансированное питание не позволит иммунной системе ослабнуть. В этом случае у организма будет больше шансов справиться с инфекцией при получении травм, ранения, хирургического вмешательства.
Татьяна Гросова, медсестра,
специально для Ortopediya.pro
Источник: https://ortopediya.pro/kosti/osteomielit/hronicheskij.html
Остеомиелит – этиология, классификация, клиника, лечение
Остеомиелит — гнойно-некротический процесс, развивающийся в кости и костном мозге, а также в окружающих их мягких тканях, вызываемый пиогенными (производящими гной) бактериями или микобактериями.
Этиология: Гематогенный остеомиелит вызывается гноеродными микроба-ми: стафилококком в 60-80 %, стрептококком в 5-30 %, грамотрицательными бактериями (протей, синегнойная палочка и др.), неклостридиальными анаэробами, смешанной флорой в 10-15 %.
- Классификация остеомиелита:
- По этиологическому признаку: неспецифический (вызывается гноеродными микробами); специфический (туберкулезный, сифилитический, лепрозный, бруцеллезный).
- В зависимости от путей проникновения инфекции: гематогенный; негематогенный (вторичный); травматический; огнестрельный (разновидность травматического); остеомиелит, возникающий при переходе воспаления на кость с прилегающих тканей или органов.
- По клиническому течению: острый; хронический.
Формы острого остеомиелита по Т. Н. Краснобаеву (1939): токсическая; септикопиемическая;
- местная.
- Хронический остеомиелит: хронический остеомиелит как исход острого; первично-хронический остеомиелит.
- Первично-хронический остеомиелит: склерозирующий остеомиелит Гарре; альбуминозный остеомиелит Оллье; абсцесс Броди.
- Клиника:
Заболевание или возникает внезапно, или ему предшествует продромальный период, который проявляется легким недомоганием и обычно просматривается. Продромальный период длится от 1 до 4 суток.
При токсической форме остеомиелита температура тела у больного сразу же поднимается до очень высоких цифр (39-40°С) и в отличие от других форм остается на этом уровне до исхода заболевания.
Большинство таких больных погибают в первые 2-3 дня. Ребенок вскоре впадает в бессознательное состояние, временами бредит.
Бурных ознобов у таких больных не наблюдается, лицо ребенка гиперемировано, он весь в поту, на коже токсическая экзантема (exanthema — греч. exanthēma высыпание, сыпь). Больной обычно лежит без движений, временами возникают судороги.
При самом внимательном об-следовании больного выявить участок болезненности на конечности, как правило, не удается.
Септикопиемическая (тяжелая) форма наблюдается у 40 % больных. В начале заболевания преобладают общие явления, свидетельствующие о тяжелом септическом состоянии больного. Заболевание начинается внезапно резким ознобом с повышением температуры до 39° и выше.
Наблюдается общая слабость, разбитость, головная боль, рвота, сонливость, но сознание ребенок не теряет.
Аппетит исчезает, язык обложен, сухой, лицо становится бледным, губы и слизистые оболочки цианотичны, артериальное давление снижено, тоны сердца глухие, пульс частый слабого наполнения и соответствует температуре, дыхание учащено, поверхностное. Печень и селезенка увеличены, болезненны при пальпации.
Мочи мало. В моче белок и цилиндры. Температура в первые дни держится на уровне 39-40°С по мере развития нагноения принимает ремитирующий характер с большими колебаниями на протяжении суток.
В анализе крови изменения значительно больше, чем при молниеносно-токсической форме. Наблюдается выраженный лейкоцитоз, резкий сдвиг формулы влево и появление юных форм лейкоцитов. Быстро развивается анемия.
Характерны жалобы уже в первый день заболевания на острые боли в пораженной конечности. Вследствие рефлекторного сокращения мышц конечность принимает полусогнутое положение.
Последующие 1-2 суток изменения выявляются в виде болезненной припухлости мягких тканей, умеренной красноты кожи, отечности, местного повышении температуры. К исходу второго дня заболевания в области поражения формируется субпериостальный абсцесс.
В дальнейшем гной перфорирует надкостницу и из глубины достигает подкожной клетчатки. К этому моменту (5-7 сутки) появляется флюктуация. При развитии межмышечной флегмоны состояние больного несколько улучшается.
- Лечение: Общее лечение: антибиотикотерапия (внутривенно цефалоспорин, линкомицин и др.) — начинают как можно раньше;
- мощная дезинтоксикация — с первых дней заболевания (переливание плазмы и дезинтоксикационных кровезаменителей); иммуностимуляторы и витаминотерпия; гемосорбция.
- ГБО — гипербарическая оксигенация.
- Эмпирическая антибактериальная терапия остеомиелита:
- Острый гематогенный остеомиелит у детей до 6 лет: средства первого ряда — цефуроксим, амоксициллин/клавуланат; альтернативные средства — ампициллин/сульбактам, цефалоспорины III поколения (цефотаксим или цефтриаксон) + оксациллин;
- Острый гематогенный остеомиелит у детей старше 6 лет и взрослых: средства первого ряда — оксациллин + гентамицин (нетилмицин), амоксициллин/клавуланат; альтернативные средства — цефуроксим, цефазолин + гентамицин (нетилмицин), линкомицин + гентамицин (нетилмицин), клиндамицин + гентамицин (нетилмицин), фторхинолон (у взрослых) + рифампицин;
- Послеоперационный или посттравматический: средства первого ряда — офлоксацин или ципрофлоксацин + линкомицин (или клиндамицин); альтернативные средства — цефепим, ванкомицин + цефалоспорины III—IV поколения или фторхинолон, имипенем, линезолид + цефалоспорины III—IV поколения;
- Остеомиелит позвоночника: средства первого ряда — оксациллин или цефалоспорин + аминогликозиды или фторхинолон; альтернативные средства — ципрофлоксацин + рифампицин;
- Пациенты, находящиеся на гемодиализе, и наркоманы: средства первого ряда — оксациллин или цефазолин + ципрофлоксацин, либо ванкомицин + ципрофлоксацин;
- Пациенты с серповидно-клеточной анемией: средства первого ряда — ципрофлоксацин; альтернативные средства — цефалоспорины III поколения(цефтриаксон или цефотаксим, или цефтазидим, или цефоперазон), цефепим, имипенем.
- Местное лечение: покой, иммобилизация конечности гипсовой лангеткой;
- хирургическое лечение — на ранних стадиях, когда процесс не вышел за пределы кости, производят их трепанацию (образование отверстий в кости, через которые проводят проточный дренаж), в запущенных случаях, когда образовалась ещё и флегмона мягких тканей вокруг кости, производят, кроме того, и вскрытие гнойника, открытую промывку, вплоть до удаления очага и свищей; физиотерапия (УВЧ, УФО, электрофорез).
- Методы диагностики опухолей
- МОРФОЛОГИЧЕСКИЕ МЕТОДЫ
- Морфологическая диагностика является наиболее достоверным и решающим методом верификации опухолей на тканевом и клеточном уровне, от точности которых зависит последующее лечение и жизнь больного.
Биопсия — микроскопическое исследование прижизненно удаленных кусочков тканей и клеточных элементов. В лечебную практику все шире внедряются срочные биопсии (экспресс-биопсии) — исследование материала во время операции.
ЭНДОСКОПИЧЕСКИЕ МЕТОДЫ
Благодаря волоконной оптике эндоскопическая техника в конце этого столетия получила широкое применение. Преимуществом последних методов является возможность осмотра как непосредственного, так и посредством видеозаписи, взятия материала для морфологического исследования, а также выполнения операций, проведения целенаправленных терапевтических и других воздействий.
РЕНТГЕНОЛОГИЧЕСКИЕ МЕТОДЫ
Рентгенологические методы до настоящего времени в диагностике опухолевых заболеваний сохраняют одно из ведущих мест. Мало того, методы комплексного рентгенологического обследования определенных контингентов населения, больных с опухолями или с подозрением на опухоль различных органов и систем получили дальнейшее развитие.
КОМПЬЮТЕРНАЯ ТОМОГРАФИЯ
Компьютерная томография (КТ) основывается, с одной стороны, на различном поглощении рентгеновских лучей в разных тканях тела, а с другой, — на количественной оценке степени этого поглощения.
Рентгеновское излучение после прохождения тела регистрируется не на пленке, а сцинтиляционным детектором. Сигналы от детектора в цифровой форме накапливаются и обрабатываются в памяти компьютера по специальной программе.
Самые совершенные аппараты имеют до 2000 детекторов, зафиксированных в одном положении по кругу тоннеля. экспозиция составляет 1-3 сек. Полученные данные выводятся на экран в виде изображения.
По сравнению с обычной рентгенограммой, отображающей только продольное сечение, компьютерная томограмма показывает и поперечное сечение. В процессе обследования больной автоматически перемещается по тоннелю.
ЯДЕРНЫЙ МАГНИТНЫЙ РЕЗОНАНС
Ядерный магнитный резонанс (ЯМР) — новейший, неинвазивный метод получения изображения. Метод основан на магнетизме и свойствах ядер атомов водорода в специальном поле менять хаотичную ориентацию на полюсную и проявляться. Различная концентрация ионов водорода в ядрах клеток опухолей и нормальных тканей позволяет их идентифицировать.
ЯМР по сравнению с компьютерной томографией дает возможность получения не только поперечных срезов, но и в других плоскостях. Наибольшие преимущества получены при обследовании мозга. Несмотря на отсутствие радиационного влияния, еще нет достаточных данных об отсутствии у ЯМР вредных отдаленных последствий.
Вероятно, и технология ЯМР требует дальнейшего совершенствования.
- РАДИОНУКЛИДНАЯ ДИАГНОСТИКА
- Радионуклидная диагностика основана на избирательном накоплении и выведении органами и тканями радиофармпрепаратов (РФП) в сравнении с их опухолевыми поражениями.
- Принципы лечения опухолей.
Для доброкачественных опухолей наиболее распространенный метод лечения — хирургический, а также патогенетическая терапия. Известно, что циркулярная блокада папиллом КРС, особенно в области вымени, а также внутривенное или внутриаортальное введение новокаина оказывают неплохой эффект даже без применения хирургического вмешательства.
При этом опухоль в последующем не рецидивирует, в то время как после хирургического вмешательства возможны рецидивы. Показания для операции: нарушение функции пораженного органа (обструкция просвета полого органа, сдавливание сосудисто-нервного пучка и т.д.
), наличие вызванного опухолью косметического дефекта, угроза малигнизации доброкачественного очага, предопухолевый характер очага поражения.
Удаляют доброкачественную опухоль в пределах здоровых тканей с таким расчетом, чтобы не допустить распространение злокачественной опухоли в случае малигнизации очага, с обязательным соблюдением правил абластики. После операции проводят обязательное гистологическое исследование.
Злокачественное новообразование требует к себе более сложные методы лечения. Хирургическое лечение здесь направлено не только на удаление самого опухолевого очага, но и на удаление зоны регионарного метастазирования опухоли. Кроме того необходимо сочетать несколько способов лечения для достижения наилучшего эффекта.
- Комбинированный — это такой метод лечения, в который входят помимо радикального хирургического другие методы воздействия на опухолевый очаг в местно-регионарной зоне поражения.
- Сочетанный метод — предусматривает 2 и более однотипных действия на опухолевый очаг.
- Комплексное лечение — это такой вид терапии, в который входят 2 и более разнородных воздействий на опухолевый очаг, при этом обязательным является один из методов, уничтожающий опухолевые клетки в кровяном русле или осевшие в тканях за пределами местно-регионарной зоны.
- Предраковые заболевания.
Предрак — врождённые или приобретённые изменения тканей, способствующие возникновению злокачественных новообразований. Для многих опухолей такие состояния не определены, что создаёт определённые трудности в организации профилактических мероприятий.
- Виды: Предраковые заболевания кожи, щитовидной железы, молочной железы, матки, яичников, желудка, печени, поджелудочной железы, кишечника, костей, почек, мочевого пузыря, предстательной железы.
- Выделяют четыре последовательные фазы развития рака:
- I — факультативные предраковые заболевания;
- II — облигатные предраковые заболевания;
- III — прединвазивный рак или carcinoma in situ;
- IV — ранний инвазивный рак.
Источник: https://studopedia.net/6_48018_osteomielit—etiologiya-klassifikatsiya-klinika-lechenie.html
 Из-за несвоевременного лечения может произойти серьезная деформация конечности
Из-за несвоевременного лечения может произойти серьезная деформация конечности  Перелом тазобедренного сустава
Перелом тазобедренного сустава 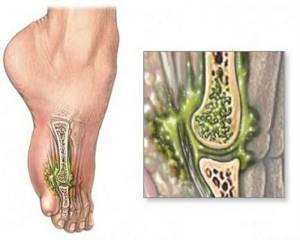 Даже при внешнем улучшении состояния гнойный процесс в кости продолжается
Даже при внешнем улучшении состояния гнойный процесс в кости продолжается 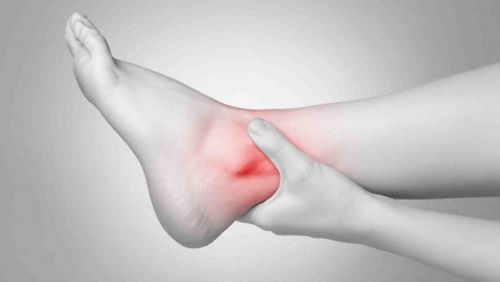 На начальной стадии первичного хронического остеомиелита наблюдаются незначительные боли, которые можно принять за симптомы других заболеваний
На начальной стадии первичного хронического остеомиелита наблюдаются незначительные боли, которые можно принять за симптомы других заболеваний 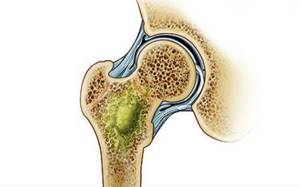 Иногда наличие гнойного процесса никак внешне не проявляется
Иногда наличие гнойного процесса никак внешне не проявляется  У детей часто развивается хронический одонтогенный остеомиелит
У детей часто развивается хронический одонтогенный остеомиелит  Своевременная диагностика помогает предотвратить осложнения и быстрее вылечить заболевание
Своевременная диагностика помогает предотвратить осложнения и быстрее вылечить заболевание  Кроме местного лечения, очень важна поддерживающая терапия для укрепления иммунитета и улучшения состояния больного
Кроме местного лечения, очень важна поддерживающая терапия для укрепления иммунитета и улучшения состояния больного  Физиотерапевтические методики лечения
Физиотерапевтические методики лечения  Разновидности хронического остеомиелита
Разновидности хронического остеомиелита 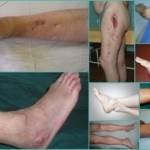 Хронический остеомиелит у человека, проявления
Хронический остеомиелит у человека, проявления 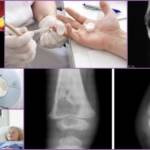 Диагностика при контрактуре колена
Диагностика при контрактуре колена