Записаться на прием
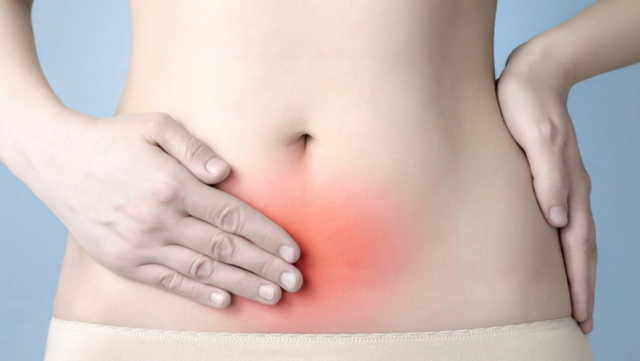
Цервицит – воспалительный процесс, охватывающий ткани шейки матки. Болезнь прогрессирует на фоне активности бактериальной, грибковой или вирусной флоры. Протекает в острой и хронической формах. Основные симптомы характерны для воспалительных гинекологических патологий; зуд, болезненное мочеиспускание, гнойное выделение. Установить возбудителя помогают мазки. Диагностику и лечение цервицита у женщин обеспечивает гинеколог.
Общие сведения о болезни
Воспалительный процесс с локализацией на шейке матки часто выявляют у женщин в возрасте от 19 до 45 лет, ведущих активную половую жизнью.
Патология редко протекает изолировано, воспаление стремительно распространяется на гинекологические органы, провоцирует развитие вульвита и вагинита.
Патологию выявляют у 70% женщин репродуктивного возраста, но точная распространенность не установлена из-за возможного скрытого течения.
На начальном этапе симптомы цервицита не беспокоят женщину, появляется лишь небольшой дискомфорт внизу живота. Часто болезнь выявляют в ходе осмотра на гинекологическом кресле. По мере патологического прогресса состояние усугубляется, присоединяются следующие признаки:
- зуд и жжение в области паха;
- увеличение объема выделений, изменение их оттенка и консистенции;
- присоединение неприятного запаха;
- болезненность при половом акте (иногда кровотечения);
- учащение позывов к мочеиспусканию;
- боль в животе, схожая по проявлению с предменструальной.
При помощи методов лабораторной и инструментальной диагностики устанавливают тип поражения и локализацию. Различают хронический цервицит и острый. По характеру течения он может быть:
- гнойным;
- вирусным;
- бактериальным;
- кандидозным;
- неспецифическим;
- атрофическим;
- очаговым.
У здоровых женщин слизь из цервикального канала выполняет защитную функцию, она предотвращает попадание патогенной флоры в шейку матки и саму матку. Если концентрация палочек Дедерлейна снижается, повышается вероятность размножения условно-патогенной микрофлоры.
Причины цервицита у женщин:
- венерические заболевания, ИППП (к их развитию приводит отказ от использования барьерных контрацептивов);
- вирус папилломы человека;
- генитальный герпес;
- аллергия на латекс или компоненты интимных смазок;
- несоблюдение гигиены;
- использование вагинальных тампоном при менструации (несоблюдение рекомендаций по частоте их смены);
- нарушение гормонального фона;
- серьезные травмы шейки матки, полученные при родах, абортах или половом акте;
- постоянная смена партнеров.
Профилактика развития цервицита сводится к предупреждению заражения инфекциями, передающимися половым путем. Женщине стоит воздерживаться от случайных половых контактов, всегда использовать презерватив.
При длительном течении воспалительный процесс приводит к изменению структуры эпителиальных тканей, снижению защитных свойств, образованию кровоподтеков, ухудшению микроциркуляции тканей.
При продолжительном воспалительном процессе не исключено развитие бесплодия, повышается вероятность самопроизвольного прерывания беременностей на ранних сроках.
При длительном игнорировании признаков хронического цервицита, инфекция проникает в маточную полость, затрагивает фаллопиевы трубы, яичники.
У вас появились симптомы цервицита? Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60
Информация о лечении
Незапущенный цервицит успешно лечится медикаментозно. Использование деструктивных методов оправдано, если инфекционно-воспалительный процесс сочетается с другими фоновыми заболеваниями.
На начальной стадии воспаление шейки матки у женщин не проявляет себя клиническими признаками, это и осложняет раннюю диагностику.
Первый симптом – боль, схожая с предменструальной, появляющаяся вне зависимости от фазы цикла часто игнорируется женщинами. Болезнь выявляют в ходе плановых и профилактических осмотров.
Именно из-за возможности скрытого течения гинекологических заболеваний, врачи настаивают на необходимости регулярных обследований со сдачей мазков минимум 1 раз в полгода.
- микроскопическое, бактериологическое, цитологическое исследование;
- рН-метрия содержимого влагалища;
- ПЦР исследование;
- иммуноферментный анализ;
- расширенная кольпоскопия (позволяет установить эффективность терапии в перспективе).
Продолжительность лечения при остром цервиците составляет около 2 недель. Спустя это время женщина повторно посещает гинеколога, чтобы подтвердить результат лабораторными тестами. Длительность терапии при хронических процессах – больше, достигает нескольких месяцев. Прогноз на выздоровление при использовании медикаментов, назначенных врачом и соблюдении всех рекомендаций – благоприятный.
Для того чтобы терапия была успешной нужно выявить возбудителя болезни. После установления характера процесса, врач назначит препараты определенных групп. Основная цель – остановить воспалительный процесс, убрать его полностью, а затем восстановить естественную микрофлору влагалища.
Лечение цервицита у женщин обеспечивается медикаментами из следующих лекарственных групп:
- антисептики;
- иммуномодуляторы;
- витаминные добавки;
- гормональные средства.
Во время лечения показан полный половой покой. При выявлении грибковой, вирусной или бактериальной флоры у женщины лечение показано и ее постоянному партнеру. Такой подход позволяет исключить вторичное инфицирование.
Ответы на распространенные вопросы
В зависимости от характера течения патологии и типа возбудителя, определяют максимально эффективный способ терапии. Если цервицит появился на фоне активности грибков, рекомендуют использование средств с антимикозной активностью, если возбудитель – бактерия, необходим прием антибиотиков.
Если хронический цервицит протекает продолжительно, он опасен. Не исключено появление изменений злокачественного характера. Толчком для их развития становится нарушение естественного процесса регенерации слизистой шейки матки. Риск рака возрастает, если признаки хронического цервицита присутствуют в течение года и более.
Передается ли болезнь половым путем?
Сам цервицит не передается половым путем, а вирусы, грибки и бактерии могут проникнуть в организм женщины при незащищенном половом акте. Именно из-за этого гинекологи рекомендуют своим пациенткам использовать средства барьерной контрацепции, они предотвращают не только внеплановую беременность, но и проблемы, связанные с инфицированием.
Можно ли забеременеть при цервиците?
Беременность при цервиците может наступить, но гинекологи не дают благоприятного прогноза на вынашивание. Не исключен выкидыш на раннем сроке. Перед планированием беременности женщина должна пройти полноценный осмотр и удостовериться в состоянии своего здоровья. Если цервицит при беременности обнаружен у женщины, его лечение начинают незамедлительно.
Цервицит: как вылечить, чтобы болезнь не стала хронической
Цервицит является воспалительным процессом, который распространяется на эпителий шейки матки. Заболевание начинает прогрессировать при бактериальных, грибковых или вирусных микроорганизмах в микрофлоре.
Гинекологи выделяют острый цервицит и хронический цервицит. Проявляется патологический процесс зудом, болезненностью во время мочеиспускания, гнойными выделениями из влагалища. Чтобы определить возбудителя, берут мазок.
Далее врач определяет, как лечить цервицит, в зависимости от полученных результатов обследования.
Виды
Выраженный цервицит характеризуется воспалением шейки матки. Провоцирующий фактор патологического процесса – проникновение болезнетворных микроорганизмов, механическое либо химическое воздействие.
Цервицит шейки матки бывает таких форм:
- По характеру – острая и хроническая форма.
- По расположению воспалительного процесса – внутренний и наружный. При наружном виде воспалительный процесс охватывает влагалищный отдел шейки матки. При внутреннем виде патологический процесс распространяется на внутренний канал шейки матки и на цервикальный канал.
- По распространенности выделяют очаговую и диффузную форму.
- По типу возбудителя цервицит бывает специфическим и неспецифическим. Причиной специфического являются возбудители половых инфекций – микоплазма, хламидия, гонококк. Причиной неспецифического является условно-патогенная микрофлора и ее возбудители – гарднереллы, стрептококки, энтерококки, кишечные палочки, синегнойные палочки, грибковые микроорганизмы. Также иногда встречается вирусная форма цервицита, причиной которой является вирус генитального герпеса либо папилломы человека.
Симптомы
Главной причиной данного патологического процесса является инфекция, которая развивается при активности патогенной микрофлоры. При воздействии бактериальных, вирусных, грибковых или паразитарных микроорганизмов нарушается микрофлоры.
В норме шейка матки является защищенной от болезнетворных микроорганизмов, которые могут проникать извне. Если нарушается барьерная защита, снижается общий и местный иммунитет, микробы проникают в ткани матки.
Спровоцировать развитие цервицита могут такие причины:
- Различного рода травмы и механическое вмешательство – интенсивный половой контакт, применение маточных колец, частая процедура спринцевания, неграмотное пользование тампонами во время менструации.
- Родовая деятельность, аборты, механические прерывания беременности. Такие действия всегда травмируют поверхностные слои эндометрия. В результате инфекция легко проникает в ткани.
- Естественные резистентные функции снижаются при наличии острых или хронических инфекционных заболеваний.
- Отсутствие полноценной личной гигиены.
- Менструация, при которой вымывается слизистая пробка, в результате эпителий становится уязвимым к проникновению патогенных микроорганизмов.
- Заболевания, передающиеся половым путем.
- Вирусы – папилломы человека, герпеса.
- Аллергические реакции на интимные смазки или латекс.
- Сбои в гормональной сфере.
- Частая смена половых партнеров.
- Инфекционные процессы, которые попадают на ткани шейки матки через ток крови и лимфы.
Во многих случаях признаки цервицита появляются параллельно с прочими хроническими воспалениями – кольпит, бартолинит, вульвовагинит. Атрофический цервицит иногда является спутником менопаузы, поскольку слизистая оболочка истончается, защитная барьерная функция снижается.
На начальных этапах симптомы цервицита зачастую отсутствуют. Женщина не чувствует никакого дискомфорта или болей. Нередко заболевание обнаруживается гинекологом в процессе профилактического осмотра. Когда патологический процесс начинает усугубляться, могут появляться такие признаки:
- чувство зуда, жжения в паху;
- появляются неприятные густые выделения;
- возникает неприятный запах;
- во время интимной близости бывают кровотечения либо болезненные ощущения;
- частые позывы к опорожнению мочевого пузыря;
- боль внизу живота, она бывает тянущей, ноющей либо пульсирующей;
- половые губы увеличиваются в объеме, появляется покраснение и воспаление наружных половых органов.
Если своевременное лечение отсутствует, заболевание становится хроническим, часто сопровождается прочими воспалительными патологиями – эндометритом, аднекситом, оофоритом.
Осложнения
Продолжительное течение воспалительного процесса может вызывать изменения в структуре эпителия. Ухудшаются естественные защитные функции, возникают кровоподтеки, ухудшается микроциркуляция крови и лимфы. Длительный патологический процесс может вызывать следующие осложнения:
- Эрозию шейки матки. На воспаленных участках эпителия возникают утолщения, изъязвления.
- Эктопию шейки матки. Эта патология характеризуется смещением внутришеечного канала шейки матки.
- Кисты, полипы.
- Эндометрит — патологический процесс распространяется на эндометрий.
- Сальпингоофорит — воспаление охватывает яичники и маточные трубы.
- Трудности с зачатием, частые самопроизвольные прерывания беременности, невозможность выносить ребенка.
- Различные осложнения в период вынашивания ребенка – невынашивание, перинатальное инфицирование плода, отсталость в развитии плода, преждевременные роды.
Диагностика
Диагноз цервицит ставится гинекологом после предварительного осмотра на кресле и взятия мазка. Мазок передается в лабораторию, чтобы определить тип возбудителя заболевания. Задачей врача после обнаружения цервицита является установление причин патологического процесса. Для этого пациентке назначают такие виды обследований:
- УЗИ органов малого таза;
- лабораторное исследование мазков;
- исследование мазка на цитологию;
- лабораторные исследования крови и мочи;
- кольпоскопия.
Врач обязательно собирает анамнез, уделяя внимание механическим повреждениям и травмам – абортам, выскабливаниям, различным хирургическим манипуляциям.
Лечение
В каждом конкретном случае терапия подбирается индивидуально. Гинеколог обязательно принимает во внимание тип патогенных микроорганизмов, которые стали причиной заболевание. Есть две главные задачи терапии:
- борьба с инфекционным процессом, избавление от неприятных признаков, облегчение общего состояния;
- повышение резистентных функций всего организма и эпителиального слоя, приведение в норму микрофлоры половых органов.
Нельзя заниматься самостоятельно лечением, подбирать медикаментозные средства должен только врач. Консервативная терапия предполагает использование антибактериальных средств.
Их подбирают на основе полученных результатов анализов и обнаруженного возбудителя. Также нужно принимать противовирусные препараты, лекарства для избавления от воспалительного процесса. Если обнаруживаются кандиды, назначаются противогрибковые средства.
Чаще всего применяются препараты в форме вагинальных суппозиториев или таблеток.
При острой форме цервицита применяют антибиотики, противовирусные и противогрибковые лекарственные средства. Лечение хронической формы цервицита дополняется гормональными мазями и гормональными вагинальными суппозиториями, которые активизируют процесс восстановления эпителия и нормальной микрофлоры.
При обнаружении инфекционного возбудителя цервицита, важно проводить параллельное лечение обоих половых партнеров. Общий курс лечения длится около 20 дней. В течение этого времени запрещается жить половой жизнью, также нужно ограничить физические нагрузки. По окончанию курса лечения нужно пройти повторное обследование.
Если воспалительный процесс слишком запущен, если имеется эрозия шейки матки либо прочие серьезные последствия, могут использоваться малоинвазивные или хирургические методы лечения:
- лазерная терапия – позволяет избавиться от рубцовых изменений, эрозий, кист и полипоза эндометрия;
- криотерапия – во время этой процедуры происходит замораживание поврежденных участков тканей жидким азотом;
- термокоагуляция, при которой используются высокочастотные световые импульсы.
Профилактика
После хирургического вмешательства нужно тщательно соблюдать личную гигиену, исключить на месяц половые контакты, принимать поливитаминные комплексы. При необходимости врач назначает гормональные препараты и иммуностимулирующие средства.
При своевременном лечении цервицита удается избежать негативных последствий для репродуктивной сферы женского организма. Важно раз в полгода посещать гинеколога для профилактического осмотра, придерживаться всех правил личной гигиены.
Воспалительная болезнь шейки матки (N72)
В данную подрубрику включены: 1. Цервицит. 2. Эндоцервицит. 3. Экзоцервицит. Цервицит — воспаление шейки матки. Экзоцервицит — воспаление влагалищной части шейки матки. Эндоцервицит — воспаление слизистой оболочки цервикального канала шейки матки. Исключены:
— N86 Эрозия и эктропион шейки матки.
- Различают:
- острый неспецифический цервицит;
- хронический неспецифический цервицит.
Неспецифический цервицит обусловлен действием условнопатогенных микроорганизмов (Е. coli, стрептококки, стафилококки, эпидермальный стафилококк, бактероиды, коринебактерии и др.). У здоровых женщин анаэробная микрофлора превалирует над аэробной в соотношении 10:1. Нормальная бактериальная микрофлора препятствует инвазии патогенных микроорганизмов, приводящей к возникновению воспалительного процесса во влагалище и шейке матки. Экзо и эндоцервицит могут быть вызваны ИППП (хламидии, мико и уреаплазмы, трихомонады и др.). При некоторых возрастных изменениях дефицит эстрогенов ведёт к развитию атрофического кольпита и неспецифического цервицита.
Известно, что шейка матки — один из биологических барьеров, защищающих половую систему от внедрения возбудителя.
Совокупность анатомических и физиологических особенностей шейки матки (узкий цервикальный канал; наличие в нём слизистой пробки, содержащей секреторный IgA, лизоцим и другие вещества, обладающие бактерицидными свойствами) защищает от внедрения возбудителей. Защитные механизмы нарушаются при травмах шейки после родов, абортов (эктропион), инвазивных диагностических процедур, при которых инфекция свободно проникает в половые пути, и воспалительный процесс возникает прежде всего в экзо и эндоцервиксах.
Основная функция экзоцервикса — защитная, при этом механическую его прочность обеспечивают глыбы кератина, а гранулы гликогена создают местный иммунитет влагалищного биотопа.
Основная функция эндоцервикса — секреторная. Цервикальный канал выстлан цилиндрическим эпителием, щели и углубления в нём носят название цервикальных желёз. Они вырабатывают секрет, характер которого меняется в зависимости от фазы менструального цикла. В зависимости от характера возбудителя и места его внедрения воспалительный процесс развивается в экзо и/или эндоцервиксе.
В основе патогенеза экзо и эндоцервицита лежат три стадии воспаления: альтерация, экссудация и пролиферация.
На стадии альтерации происходит повреждение и десквамация эпителия экзо и эндоцервикса, обнажение базальной мембраны. При этом железы выделяют слизистый секрет, что является результатом инвазии возбудителя.
Процесс экссудации ведёт к разрыхлению тканей, активации макрофагов, выделению гистиоцитов, плазматических клеток, лимфоцитов, фибробластов.
Пролиферация (образование клеток и их органоидов) способствует регенерации тканей. Регенеративный процесс может быть замедленным.
Он может сопровождаться образованием наботовых кист (результат перекрытия отверстий цервикальных желёз).
В связи с тем, что влагалище и шейка матки представляют единую анатомофизиологическую и биологическую систему, воспалительные процессы, как правило, бывают общими в виде воспаления влагалища — вагиниты, экзо и эндоцервициты.
- Пол: Женский
- Возраст: преимущественно
- Признак распространенности: Распространено
В связи с тенденцией к увеличению частоты воспалительных заболеваний женских половых органов инфекционные процессы в шейке матки встречаются довольно часто. Экзо и эндоцервициты выявляют у 70% женщин, обращающихся в поликлинические отделения.
— травмы шейки матки при родах, абортах, выскабливаниях; — заболевания других отделов половой системы (кольпит, эндометрит, сальпингоофорит и т.д.);
— беспорядочные половые связи.
тупые боли внизу живота, слизистые выделения из половых путей, гноевидные выделения из половых путей, зуд во влагалище. Острые неспецифические цервицит и вагинит характеризуются обильными слизистыми или гноевидными выделениями, зудом во влагалище, иногда тупыми болями внизу живота. При осмотре в зеркалах во влагалище и на шейке матки визуализируются петехиальные кровоизлияния, гиперемия слизистой, отёк. При тяжёлом течении могут быть изъязвления. При хроническом цервиците и вагините выделения незначительные, но шейка матки отёчная. 1. Анамнез. У женщин менопаузального периода нередко заболевание определяется наличием атрофического кольпита. 2. Физикальное исследование.
При осмотре шейки матки при помощи зеркал выявляется гиперемия вокруг наружного отверстия цервикального канала (незначительное выпячивание гиперемированной, отечной слизистой), обильные слизисто-гнойные или гнойные выделения, иногда эрозированная поверхность. В хронической стадии процесса выделения бывают мутно-слизистыми (примесь лейкоцитов) или слизисто-гноевидными, часто наблюдается псевдоэрозия.
3. Инструментальные исследования.
3.1. Кольпоскопия. При кольпоскопии определяется диффузная гиперемия, наличие сосудистых петель, иногда с очаговым их расположением, отечность слизистой оболочки, особенно вокруг цервикального канала. Кольпоскопия позволяет изучить характер сопутствующих патологических процессов (эрозия, псевдоэрозия и др.).
3.2. УЗИ необходимо для подтверждения наличия или отсутствия сочетанного онкологического процесса. ОАК. Умеренный лейкоцитоз. ОАМ. Без изменений. Биохимия. Без изменений. ПЦР. Применяется для верификации инфекции. Цитологическое исследование мазков с шейки матки обнаруживает клетки цилиндрического и многослойного плоского эпителия без признаков атипии, воспалительную лейкоцитарную реакцию. — эктопия шейки матки; — рак шейки матки;
— специфический цервицит (гонорея, сифилис, туберкулез).
— эрозия шейки матки; — эндометрит; — сальпингит; — оофорит; — бартолинит;
— рак шейки матки.
Цели лечения:
— Купирование воспалительного процесса этиотропным лечением.
— Ликвидация предрасполагающих факторов (нейроэндокринные и другие функциональные нарушения).
— Лечение сопутствующих заболеваний.
1. Медикаментозное лечение.
Включает применение антибактериальных, противотрихомонадных, противогрибковых, противохламидийных и других препаратов.
На первом этапе проводится этиотропная терапия.
1.1. При кандидозном цервиците и вагините применяют препарат флуконазол в дозе 150 мг внутрь.
— Интравагинально применяют эконазол по 1 свече на ночь, в течение 3–4 дней, или изоконазол по 1 свече во влагалище.
— Натамицин назначают по 1 таблетке 4 раза в день в сочетании со свечами — во влагалище на ночь.
1.2. При хламидийном цервиците наряду с антибиотиками тетрациклинового ряда (тетрациклин, доксициклин, метациклин), макролидами (джозамицин), хинолами (офлоксацин) применяют препарат азитромицин. Его комбинируют с местным лечением: обработкой шейки матки растворами хлорофиллипта или диметилсульфоксида.
1.3. При атрофических цервицитах и вагинитах местно используют препарат, содержащий натуральный женский гормон — эстриол.
1.4. При неспецифическом цервиците используют местные комбинированные препараты: тержинан, в состав которого входят тернидазол (воздействует на анаэробную флору), нистатин (подавляет рост дрожжевых грибов), неомицин (действие направлено на грамположительные и грамотрицательные бактерии), преднизолон в острой стадии (быстро купирует боль, зуд) и т.д.
На втором этапе цель лечения — восстановление нормального микробиоценоза влагалища. Используют эубиотики: ацилакт стимулирует рост собственной лактофлоры влагалища, способствует снижению частоты рецидивов; назначают по 1 свече во влагалище в течение 10 дней.
2. Хирургическое лечение.
Можно применять только при сочетании экзо и эндоцервицитов с другими заболеваниями шейки матки (дисплазия, РШМ, элонгация, рубцовая деформация и др.). У молодых пациенток, по возможности, проводят конизацию шейки матки. У пожилых больных или при невозможности провести конизацию шейки матки проводят экстирпацию матки.
При своевременном и адекватном лечении благоприятный. При наличии вульвовагинита, снижении иммунитета возможен рецидив заболевания.
Лечение амбулаторное. Госпитализация необходима при наличии сопутствующей патологии.
Необходимо обследовать женщин на наличие скрытых инфекций при при планировании семьи, во время беременности, при диспансеризации на производствах. При наличии экзо и эндоцервицитов, вагинитов необходимо цитологическое исследование мазка с поверхности шейки матки для раннего выявления онкологических заболеваний шейки матки.
ИСТОЧНИКИ И ЛИТЕРАТУРА I Гинекология: Национальное руководство/ Под ред. В.И. Кулакова, Г.М. Савельевой, И.Б. Манухина. — М.: ГЭОТАР-МЕД, 2009. II Гинекология: Учебник / Под ред. Г.М. Савельевой, В.Г. Бреусенко. — М.: ГЭОТАР-МЕД, 2007. III Гинекология: Учебник/ Под ред. В.И. Кулакова, В.Н. Серова, А.С. Гаспарова. — М.: ООО «Медицинское информационное агентство», 2005. IV Воспалительные заболевания женских половых органов: Брошюра практического гинеколога/ А.Л. Тихомиров, С.И. Сарсания. — М. 2007.
V Гинекология: Учебник/ Под.ред. Л.Н. Василевской, В.И. Грищенко. — Ростов н/Д.: Феникс, 2002.
Мобильное приложение «MedElement»
- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»
- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro», «Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro», «Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.
Цервицит — чем опасен, причины возникновения, лечение воспаления цервикального канала
Цервицит – это воспалительный процесс, протекающий в шейке матки. Может быть поражена как влагалищная часть шейки матки (экзоцервикс) так и слизистая оболочка цервикального канала (эндоцервикс). В зависимости от этого, диагностируются экзоцервицит или эндоцервицит.
Причины цервицита
Цервицит – распространенное заболевание, с которым сталкивается примерно каждая третья женщина. Эта патология может являться причиной бесплодия и развития целого ряда серьезных осложнений во время беременности.
- Инфекционные заболевания, передающиеся половым путем (хламидиоз, гонорея, трихомониаз, микоплазмоз). Патогенные микроорганизмы, проникая в половые пути, через влагалище поднимаются вверх, и при отсутствии своевременного лечения поражают шейку матки. Возможно и дальнейшее инфицирование фаллопиевых труб (сальпингит) и яичников (оофорит);
- Инфекционные заболевания, вызванные условно-патогенными микроорганизмами (стафилококк, стрептококк, кишечная палочка);
- Грибковые заболевания (кандидоз). Активное размножение грибов рода Candida обусловливает щелочную среду, что провоцирует снижение местного иммунитета. Поражение слизистых оболочек является причиной развития вагинита, вульвита, вульвовагинита и цервицита;
- Бактериальный вагиноз (дисбактериоз) – воспалительный процесс слизистой оболочки влагалища, обусловленный изменением микрофлоры. Имеет место резкое снижение количества лактобактерий и выявление большого количества полимикробной анаэробной флоры (клебсиелы, гарднереллы, бактероиды и др.);
- Повреждения и травмы шейки матки (оперативное вмешательство, роды, искусственное прерывание беременности);
- Заболевания мочеполовой системы (пиелонефрит, цистит);
- Снижение иммунитета.
Симптомы цервицита
Существует ряд признаков, позволяющих заподозрить цервицит. К ним относятся:
- Выделения из половых путей, имеющие слизистый или гнойный характер. Особенности выделений обусловлены причиной цервицита. Так, если заболевание вызвано гонококками, выделения приобретают желтоватый цвет, если трихомонадами – становятся пенистыми.
- Периодические боли в нижней части живота, которые могут иметь как тупой, тянущий, так и острый, режущий характер
- Болезненные ощущения и кровянистые выделения после полового акта
- Боль при мочеиспускании
- Жжение и рези в области наружных половых органов
Однако в ряде случаев имеет место стертая клиническая картина, и женщина, как правило, не обращается к врачу. Это очень опасно, т.к. при отсутствии лечения воспалительный процесс начинает распространяться на окружающие ткани.
В ходе осмотра выявляются патологические изменения шейки матки, которые также варьируются в зависимости от возбудителя инфекции. Так, трихомонадный цервицит характеризуется наличием мелких кровоизлияний, гонорейный – рыхлостью и гиперемией шейки матки с участками изъязвлений, кандидозный цервицит — перемежением участков, имеющих шероховатую и очень гладкую (лакированную) поверхность.
Острый цервицит
Может протекать по-разному, в зависимости от типа возбудителя. Могут присутствовать перечисленные выше симптомы. Также возможно повышение температуры тела.
Хронический цервицит
Хронический цервицит может не проявлять себя ярко. При этом наблюдается отечность шейки матки, наличие небольшого количества выделений. Во время обострения наблюдаются признаки, характерные для острого цервицита.
Атрофический цервицит
Помимо инфицирования различными видами микроорганизмов и травмирования шейки матки, атрофический цервицит может быть обусловлен опущением влагалища и шейки матки, снижением уровня эстрогенов в периоде менопаузы, применением некоторых контрацептивов, к которым, например, относятся химические спермициды. Как правило, атрофический цервицит развивается вследствие длительного (хронического) течения патологического процесса. Происходит истончение слизистой оболочки шейки матки, на ней образуются язвы.
Диагностика цервицита
Диагностика цервицита предполагает:
- осмотр пациентки врачом акушером-гинекологом в зеркалах, что позволяет выявить патологические изменения видимой части шейки матки
- проведение расширенной кольпоскопии – исследования шейки матки под значительным увеличением, позволяющим детально рассмотреть пораженные участки, определив характер изменений, в том числе с помощью проведения специальных проб
- УЗИ органов малого таза
- получение результатов лабораторных исследований, позволяющих выявить тип возбудителя, подобрать максимально эффективный препарат для лечения, выявить изменения на клеточном уровне.
Лечение цервицита
Лечение цервицита зависит от причин, которые его вызвали и от длительности воспалительного процесса. Может быть показан прием антибактериальных, противовирусных, противогрибковых препаратов. Помимо этого, могут быть назначены иммуностимуляторы, витаминные комплексы.
Дисбактериоз влагалища требует восстановления нормальной микрофлоры. Если в основе цервицита лежит гормональный дисбаланс врач может рекомендовать заместительную терапию. Хронический цервицит поддается терапии значительно хуже.
В некоторых случаях может применяться хирургическое лечение (лазеротерапия, диатермокоагуляция и т.д.).
Цервицит и бесплодие
При отсутствии лечения инфекция восходящим путем может поразить матку, фаллопиевы трубы, яичники. Таким образом, развиваются сальпингит, хронический оофорит, воспаление придатков (аднексит) – заболевания, которые являются частой причиной снижения репродуктивной функции. Цервицит может стать причиной замершей беременности.
Цервицит и беременность
Безусловно, лучше всего пройти курс лечения цервицита еще на этапе подготовки к беременности. Дело в том, что цервицит, диагностированный уже в гестационном периоде, представляет опасность для здоровья и жизни будущего ребенка.
Возбудитель может восходящим путем проникнуть в околоплодные воды и вызвать инфицирование плода. На ранних сроках, когда происходит формирование органов и систем организма, инфицирование может стать причиной пороков развития.
При заражении плода на более поздних сроках возможна задержка развития.
Цервицит может стать причиной истмико-цервикальной недостаточности (ИЦН), что грозит прерыванием беременности во 2 и 3 триместре. Также при цервиците повышен риск преждевременных родов, рождения ребенка с пониженной массой тела.
У женщин с диагнозом «цервицит» чаще развиваются осложнения в послеродовом периоде. Лечение цервицита во время беременности назначает врач акушер-гинеколог на основании результатов обследования с учетом сопутствующих патологий. Наблюдение за состоянием будущей мамы и малыша должно осуществляться квалифицированным акушером-гинекологом, имеющим большой опыт ведения осложненной беременности.
Если у Вас возникли какие-либо вопросы, связанные с цервицитом, вы можете задать их врачам Нова Клиник. Записаться на прием к гинекологу-репродуктологу или акушеру-гинекологу можно по телефону, указанному на сайте, или воспользовавшись кнопкой записи.
Воспаление шейки матки * Клиника Диана в Санкт-Петербурге
Цервицит — воспаление шейки матки — распространенное заболевание, с которым женщины обращаются к гинекологу в самом расцвете сил.
Причиной воспаления шейки матки могут быть влагалищные трихомонады, вирус папилломы, хламидиоз.
Симптомы цервицита включают постоянный зуд в интимной зоне, включая вульву, выделения из влагалища, покраснение, жжение и боль. Также приводят к цервициту гинекологические процедуры.
Что такое цервицит?
Воспаление шейки матки (цервицит) является одним из наиболее распространенных, доброкачественных гинекологических заболеваний. Чаще всего состояние сопровождается вагинитом, так как этиология этих патологий схожа. Воспаление иногда бывает совершенно бессимптомным, но обычно связано с неприятными ощущениями и выделениями.
Поэтому в случае появления каких-либо симптомов и при подозрении на цервицит необходимо быстро обратиться к гинекологу. Поставить диагноз позволяет обычный осмотр шейки матки в гинекологическом зеркале. Быстро начатое лечение заканчивается успехом и освобождает пациентку от неприятных осложнений.
Разновидности цервицита
Причины цервицита
Вызвать цервицит могут ряд причин и воспаление может обнаруживаться в разных зонах. По воспаленному эпителию можно предположить причину.
В гинекологии различают плоский и железистый эпителий. Клетки плоского эпителия расположены вне цервикального канала, со стороны влагалища. Железистые клетки находятся в шеечном канале. Место перехода одного эпителия в другой называется линией Z.
Именно здесь обычно развиваются раковые поражения. Расположение линии Z варьируется в зависимости от возраста женщины. В период, когда преобладают интимные инфекции, т. е.
в детородном возрасте, линия Z обычно располагается на шейном диске, немного за пределами канала.
Наблюдается, что плоский эпителий может быть воспален теми же факторами, которые вызывают вагинит. К ним относятся инфекции влагалищных трихомонад (Trichomonas vaginalis), дрожжевые инфекции или вирус герпеса (ВПГ 2). Железистый эпителий, в свою очередь, поражает хламидиоз и гонококки, которые вызывают гонорею.
Кто подвержен цервициту?
Наиболее распространенные причины цервицита включают хронические вагинальные инфекции — бактериальные, вирусные и грибковые.
Основные факторы риска заражения:
- частая смена половых партнеров;
- наличие партнера — венерического носителя;
- рискованное сексуальное поведение.
Другие вероятные факторы включают:
- ранний возраст начала половой жизни;
- отсутствие надлежащей интимной гигиены;
- использование чужих полотенец, общественных туалетов и т. д.
Кроме того, ослабляют местный иммунитет и готовят почву для быстрого размножения патогенов:
- Перенесенные заболевания интимной сферы и венерические инфекции;
- Отсутствии надлежащего защитного барьера, из-за повреждения вагинального эпителия, ссадин, атрофических изменений, вызванных гормональными нарушениями, например, в менопаузе;
- Повреждение эпителия шейки матки часто происходит также во время физиологических родов, когда ребенок проходит через родовой канал. Отсюда частый цервицит у женщин во время родов.
Воспалению шейки матки также способствуют вагинальные гинекологические процедуры, при которых может быть повреждена шейка матки, например:
- выскабливание полости матки;
- лечение шейки матки разными методами;
- трансвагинальная гистерэктомия (удаление матки через влагалище),
- диагностическая или терапевтическая (хирургическая) гистероскопия.
Симптомы и диагностика цервицита
Воспаление иногда бывает совершенно бессимптомным; и обнаруживается, например, при плановом гинекологическом осмотре.
Тем не менее, цервицит часто сопровождается:
- частыми выделениями из цервикального канала — желтыми или зелеными, обычно с примесью гноя;
- жжением интимных зон;
- зудом вульвы и половых губ;
- покраснением интимных мест;
- болью во время полового акта.
Окончательный диагноз может поставить только гинеколог. Для подтверждения или исключения инфекции необходимо выполнить гинекологическое обследование мазков с определением бактериальных культур.
Культура поможет определить специфический патоген, вызвавший воспаление.
Это ключ к началу правильного лечения и определению, нужен ли в этом случае антибиотик или, например, требуется противогрибковое лекарство.
Часто во время осмотра воспаленная шейка кровоточит после прикосновения к ней шпателем или ватным тампоном. Поэтому какое-то время после приема могут идти кровянистые выделения.
Цервицит и бактериальный вагиноз
Цервицит часто сосуществует с бактериальным вагинозом. Это неспецифическая инфекция, вызванная Gardnerella vaginalis. Патология сопровождается серыми выделениями из влагалища, с рыбным запахом и высоким pH — выше 4,5.
Для диагностики вагиноза используется тест с KOH (гидроксид калия). Это так называемый тест на запах: добавление KOH усиливает запах рыбы за счет образования ароматических аминов.
Препарат, наблюдаемый под микроскопом, показывает лейкоциты, покрытые многочисленными бактериями Gardnerella. Их называют клетками — подсказками.
Рыбный запах
Подтвержденный вагиноз следует лечить одновременно с цервицитом. В противном случае это может привести к рецидиву цервицита и переходу воспаления в хроническое.
Препаратом выбора для лечения комплексной инфекции является антибиотик метронидазол, применяемый в течение 7 дней в дозе 500 мг или клиндамицин.
Оба эти препарата борются с анаэробными бактериями, которые включают возбудитель, вызывающий вагиноз.
Осложнения после цервицита
Без лечения цервицит может вызвать хроническое воспаление, которое труднее контролировать.
Цервицит особенно опасен у беременных. Это риск заражения и преждевременного разрыва амниотических оболочек, внутриутробной инфекции и даже выкидыша.
Хроническое воспаление может вызывать фиброз шейки матки. Также патология предрасполагает к развитию раковых поражений органа.
Нередко воспаление распространяется на другие органы малого таза — матку, маточные трубы и яичники.
Впоследствии это может вызвать проблемы с беременностью, которая сдерживается спайками в области таза, сопровождающими воспаление. Особенно часто вызывают спайки хламидийные инфекции, тем самым снижая фертильность женщины.
Лечение цервицита
Лечение воспаления шейки матки зависит от этиологии. Оно отличается при бактериальной, грибковой и вирусной инфекции, так как это разные виды болезни, требующие абсолютно разной терапии. Грибковую инфекцию невозможно вылечить антибиотиками, напротив, антибиотики усугубят микоз. А вирусы не лечатся антимикозными и антибактериальными средствами.
В подавляющем большинстве случаев лечение должно проводиться и у партнера пациентки. Половые инфекции не оставляют иммунитета в организме, поэтому носитель инфекции заражает женщину повторно.
Но на этот раз лечение не будет таким легким, так как вирусы, бактерии и грибы очень быстро приобретают лекарственную устойчивость.
В этом случае придется проводить длительные многократные тесты на чувствительность к препаратам, подбирая новое лекарство.
Профилактические антибиотики
Пациенткам перед гинекологическими процедурами часто назначают профилактические антибиотики, что значительно снижает количество послеоперационных инфекций и цервицита.
Хотя многие гинекологи против профилактической антибиотикотерапии, активно влияющей на местный иммунитет.
Гораздо правильнее, если позволяет время, вылечить все заболевания до манипуляции, и во время и после нее предпринять максимальные меры предосторожности, соблюдая стерильность.
В дополнение к лекарствам, важным компонентом терапии является гигиена. Рекомендуется использовать жидкости для ухода за интимными участками, имеющие pH, ниже, чем у традиционных мыл. Если врач посчитает нужным, не повредит профилактическое применение вагинальных шариков с лактобациллами. Они помогают восстановить правильную среду влагалища и поддерживать надлежащий рН влагалища.
ОНЛАЙН-ЗАПИСЬ в клинику ДИАНАВы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.