Остеогенная саркома, или остеосаркома – это опухоль из костной ткани, состоящей из остеокластов с остеобластами. Активное деление клеток происходит при злокачественном протекании процессов в организме.
Часто возникает как первичный очаг, но известны примеры развития на фоне остеомиелита в хроническом течении. Протекает в быстром развитии и возникновении ранних метастазов. Развивается в длинной трубчатой кости и области метафиза.
Рекомендуется раннее лечение, имеющее шанс на выздоровление.
Описание патологии
Остеогенная саркома – это злокачественная опухоль. Формируется новообразование на участке кости, распространяясь на ближайшие ткани органов и кости. Метастазы распространяются по организму с кровотоком. Новообразование может встречаться в сухожилиях, жировых и соединительных тканях, мышцах.
Злокачественное образование в одном варианте может содержать хондробластический клеточный компонент, в ином – фибробластический.
У детей патология развивается в момент активного роста – риск присутствует у высоких подростков в период полового созревания. Мальчики болеют чаще – у девочек патология диагностируется редко.
Трубчатые кости больше подвержены развитию злокачественного новообразования. В плоских и коротких костях остеосаркома фиксируется в единичных случаях. В костях ноги опухоль встречается чаще, чем в области руки. В области коленного сустава процесс ракового образования фиксируется в 80% заболеваний.
Также больше подвержены болезни части большой берцовой кости, тазобедренного сустава, бедра. Область малоберцовой, локтевой и плечевой кости, а также плечевой пояс опухоль поражаются редко. Рядом с лучевой костью может возникать клеточная опухоль, но остеогенная саркома развивается редко.
Довольно редко развивается рак области колена.
Ребёнок порой страдает поражением черепа. У взрослых и пожилых людей на фоне остеосаркомы возникает осложнение в виде обезображивающей остеодистрофии. Раковая клетка у взрослых локализуется в области метаэпифизарного конца длинной трубчатой кости. В детском и подростковом возрасте рак развивается рядом с эпифизарной пластинкой трубчатой кости, поражая костный синостоз.
Код по МКБ-10 у болезни С40 «Злокачественное новообразование костей и суставных хрящей», С41 «Злокачественное новообразование костей и суставных хрящей других и неуточнённых локализаций (остеосаркома, рак остеогенный)».
Причины развития патологии
Новообразование чаще поражает скелет в участках быстрого роста. Потому врачи пришли к выводу, что причиной патологии становится активный рост костей. Выделяют дополнительный ряд факторов, вызывающих опухоль.
Причины возникновения болезни:
- Воздействие на организм ионного излучения в однократном варианте;
- Травмирование костного скелета – примерно 2% всех случаев;
- Доброкачественное образование, мутирующее в раковое;
- Присутствие ретинобластомы в повторном рецидиве.
Разновидности остеогенной саркомы
Заболевание носит агрессивный характер протекания с ранним возникновением метастазов. По форме новообразования выделяют – остеопластическую, остеолитическую и смешанную.
Остеолитическая форма саркомы выглядит как неправильное и размытое единичное образование. Онкологический процесс протекает быстро – за короткий период разрушаются ткани. Опухоль двигается в кости вдоль и в ширину, поражая мягкие ткани по кровотоку.
Остеопластическая форма характеризуется возникновением опухоли при разрушении ткани костей. Новообразование может доминировать над ростом костей. Раковая ткань трансформируется, заполняя пустые полости губчатого костного вещества. Поражённые участки тела видоизменяются внутренне и внешне.
Смешанная форма возникает при протекании нескольких процессов в костной структуре. Подобная форма встречается чаще у детей, подростков и в возрасте от 14 до 30 лет.
Остеогенная саркома плечевой кости
Классификация по структурному составу
Классификация, согласно гистологическому исследованию остеосаркомы, подразделяется на 12 видов. Некоторые входят в состав классификации ВОЗ. Также опухоли подразделяются на несколько видов согласно макроскопическому и микроскопическому многообразию. При остеогенной саркоме узел может развиваться без стадии образования хряща.
Гистологическая классификация выделяет перечисленные виды новообразований: типичная саркома и патология на фоне болезни Педжета, высокодифференцированная внутрикостная, периостальная с мелкоклеточной остеосаркомой, интракортикальная и мультицентрическая, постлучевая остеосаркома, телеангиоэктатическая, паростальная (юкстакортикальная), челюстная и мелкоклеточная остеосаркома.
При данной классификации применяют градацию в два уровня. Низкая злокачественность узла соответствует 1 и 2 (1g и 2g) стадии развития рака, высокая – 3 и 4 стадиям (3g и 4g).
Классификация ВОЗ
Предложенная классификация выделяет свыше 20 новообразований кости:
- Патология хрящевой ткани – все виды хондросаркомы (центральная с первичной или вторичной, экстраскелетная с периферической и др.).
- Новообразования в области кости – остеосаркома обыкновенная, мелкоклеточная, периостальная, остеобластическая, телеаниоэктатическая, паростальная, центральная низкой степени злокачественности, конвенциональная саркома, поверхностная высокой степени злокачественности и вторичная.
- Фибросаркома.
- Узлы фиброгистиоцитарного типа – злокачественная фиброзная гистиоцитома и саркома Юинга.
- Образования в области кровеносной системы – миелома (плазмоцитома и злокачественная лимфома).
- Гигантоклеточные образования.
- Злокачественные узелки хорды.
- Лейомиосаркома – новообразование гладкомышечной ткани.
- Липосаркома – новообразование в области жировой ткани.
По расположению первичного очага выделяют:
Остеогенная саркома черепа
- Поражения костей черепа и челюсти;
- Образования в области длинных костей верхней и нижней конечностей;
- Злокачественные узелки в части крестца, бедра и позвоночника;
- Опухоль подвздошной кости.
Стадии развития остеосаркомы
Рентгенологическая картина обследования выделяет следующие стадии развития костной патологии:
- Начальный этап формирования опухоли протекает в два этапа – на первом (1А) не выходит за границы органа, на втором (1В) этапе выходит за пределы органа, но без наличия метастазов.
- Злокачественные клетки проникают на соседние ткани, но без наличия метастазов – протекает в два этапа (2А и 2В).
- На последней третьей стадии появляются вторичные очаги поражения с присутствием метастазирования.
Признаки патологии
Признаки заболевания проявляются постепенно – на ранней стадии развития практически незаметны. Жидкость в тканях ещё отсутствует, что не выявляет выраженные симптомы. Проявление болезни начинается при распространении патогенов в соседние ткани:
- Ширина кости превышает нормальный размер;
- В области мягких тканей наблюдается признак отёчности;
- На кожных покровах заметен рисунок мелкососудистой сетки;
- Больная нога или рука теряет подвижность и выполнение функций;
- Опухоль ног сопровождается заметной хромотой;
- Присутствуют постоянные болевые ощущения, особенно в месте поражения – купировать при использовании анальгетиков не удаётся.
Диагностика заболевания
Болезнь может поражать любой участок кости – часть бедренной кости, рёбер, щиколотку ноги, в лобной части черепа, таза и прочие. Поэтому требуется провести тщательное исследование организма на выявление опухоли и метастазных поражений.
Диагностика включает следующие процедуры:
- Врач проводит физикальный осмотр пациента и собирает анамнез.
- Назначается рентген, выявляется локализация больного участка.
- Проводится гистология биологического материала.
- Перед хирургическим вмешательством биологический образец исследуется на биопсию – проводят открытую, толстоигольную или тонкоигольную.
- Вторичные очаги злокачественной болезни выявляют при помощи остеосцинтиграфии.
- Компьютерная (КТ) и магнитно-резонансная томография (МРТ) позволяют обнаружить более точно и детально новообразование с метастазными ростками.
- Исследование сосудов на присутствие злокачественного поражения проводят с использованием ангиографии.
- Изучение костного мозга требуется для исключения патологии внутри клеток позвоночника – трепанобиопсия.
Лечение заболевания
Лечение остеосаркомы проводят с применением химиотерапии перед хирургическим вмешательством. При воздействии противоопухолевых препаратов на больной участок может происходить уменьшение размеров опухоли и блокирования роста метастазов. Применяются следующие лекарственные препараты – Ифосфамид, Цисплатин, Карбоплатин, Этопозид, Метотрексат, Адрибластин.
После химиотерапии проводится иссечение злокачественного узла. На черепе и позвоночнике с тазобедренным суставом удаление возможно только в 50% или 80%. Иногда приходится удалять конечность.
Часто применяется радикальная резекция – этот вид считается органосохраняющим.
После проведения резекции требуется протезировать суставы с сосудами и проводить пластику нервных стволовых отделений, костей и пр.
Удаление проводится с захватом здоровых тканей, выделяя необходимый участок. После этого нужно устранить дефект. Для этого применяют аутодермопластику – пересаживают здоровые лоскуты кожи и мышц при помощи микроваскулярной анастомозы. Прогноз рецидива держится на уровне 14-20%.
По результатам инструментального исследования врач принимает решение о частичной ампутации кости или полной. Зависит от степени поражения опухолью кости и ближайших сосудов. После таких операций часто требуется протезирование ампутированного участка. Здесь используется ауто- или аллопластика – микрохирургическая аппаратура. Пациент начинает ходить уже через три месяца или полгода.
Раковые очаги в тканях лёгких и лимфатических узлов требуют полного удаления. Но нужно учитывать размер участка.
У ребёнка подобные вмешательства проводят в следующих случаях:
- Внекостная концентрация раковых клеток меньше 13%.
- Первичный очаг уменьшен в размерах.
- Проводилась неоадъювантная химиотерапия для восстановления патологического перелома.
- Болезнь диагностируется на второй стадии и состояние больного удовлетворительное.
- Отсутствуют метастазы в лёгком.
- Родители настаивают на сохранении конечности.
Сложности в хирургическом вмешательстве находятся при лечении органов тазобедренной области из-за сильной кровопотери. Для этого применяют межподвздошно-брюшную ампутацию с экзартикуляцией.
После успешно проведённой операции назначаются повторные курсы химиотерапии для устранения оставшихся раковых клеток. В последнее время все чаще используется таргетная терапия – вводятся моноклональные антитела для блокировки роста онкологических патогенов. Для восстановления иммунитета назначается иммунный препарат Цитокин.
Облучение гамма-лучами в лечении остеосаркомы не применяют. Связано это с тем, что раковый очаг не реагирует на облучение. В редких случаях используют наружное воздействие гамма-лучей на больной участок. Проводится процедура при частичном удалении узла, для купирования сильных болей и при рецидиве.
В настоящее время указанный вид рака успешно лечится в Израиле с применением новейшего оборудования. Онкология в этой стране изучается углубленно, применяются новейшие разработки учёных всего мира.
Продолжительность жизни
Выживаемость при остеогенной саркоме у больных индивидуальна. На жизнь влияют физические данные больного, процесс перенесённой терапии лекарственными препаратами и операция. Нужно выполнять клинические рекомендации врача, что также позволит продлить жизнь. Выздоровление наступает в 80% случаев.
Чувствительность раковых клеток к курсам химиотерапии повышает шанс выживаемости до 90%. Летальный исход может наступить при массе узла свыше 150 мл и на последней стадии развития рака. Раковое образование в массе свыше 200 мл у половины пациентов вызывает вторичные метастазы.
Источник: https://onko.guru/zlo/osteosarkoma.html
Проявление симптомов остеосаркомы у детей
Главная › Злокачественная опухоль
Возникновение первых симптомов остеосаркомы у детей наблюдается уже на поздних стадиях развития, когда заболевание поражает окружающие ткани. Встречается патология достаточно часто, отличается быстрым прогрессированием и высокой степенью агрессивности.
Понятие и причины
Остеогенная саркома у детей представляет собой новообразование, протекающее в злокачественной форме и поражающее костные ткани. Формироваться очаг поражения может в разных частях тела, но чаще всего страдают руки, ноги, челюсти. Остальные зоны организма затрагиваются редко.
- Бесконтрольное деление клеток опухоли происходит по неизвестным причинам, механизм развития патологии еще не изучен.
- Провоцирующие факторы следующие:
- Наследственность.
- Вредные привычки.
- Влияние на организм радиации, ядов, химикатов.
- Нерациональное питание.
- Заболевания костей.
Доброкачественные костные образования также могут перерасти в злокачественные формы.
Симптоматика
В начале развития остеосаркомы симптомы себя никак не проявляют. Только при наличии опухоли большого размера начинают возникать выраженные клинические признаки.
В первую очередь к ним относится болевой синдром. Его интенсивность увеличивается с каждой стадией, усиливается в ночное время суток. Болезненность трудно снимается простыми анальгетиками.
Помимо болезненных ощущений наблюдаются следующие симптомы остеосаркомы у детей:
- Ограничение подвижности сустава.
- Снижение прочности костей, что приводит к переломам.
- Хромота.
- Отечность мягких тканей, расположенных рядом с очагом.
- Покраснение кожного покрова в области поражения.
- Общая слабость.
- Ухудшение аппетита.
- Повышение температуры тела.
- Плаксивость, капризность.
Если поражены кости черепа, то возникают приступы головокружения, головная боль, тошнота, рвота.
Обследование
Для диагностики остеосаркомы применяют следующие методы:
- Лабораторное исследование крови.
- Рентгенография.
- Компьютерная томография.
- Магнитно-резонансная томография.
- Сцинтиграфия.
Также проводится биопсия с последующей гистологией. Именно этот метод помогает поставить окончательный диагноз, выявить злокачественные клетки в обнаруженной опухоли.
Лечебные мероприятия
Основные методы лечения остеосаркомы – оперативное вмешательство и химиотерапия. Облучение применяется в редких случаях. Как правило, сначала проводят химическое лечение, затем операцию по удалению опухоли, а после нее снова назначают химические препараты, чтобы уничтожить остаточные атипичные клетки.
Если терапия прошло успешно, пациенту после проведения оперативного лечения и химиотерапии требуется регулярно обследоваться у врача.
Прогноз
Прогноз излечения зависит от множества факторов. К ним относится следующее:
- Стадия развития патологии.
- Наличие сопутствующих заболеваний.
- Разновидность саркомы.
- Размер очага, его агрессивность.
- Состояние иммунной системы.
Исход болезни хороший при ранних стадиях заболевания, особенно если оно локализуется в области нижних и верхних конечностей. При выявлении опухоли в костях черепа, грудной клетки прогноз менее утешительный. При обнаружении патологии на поздних стадиях шанс на выздоровление очень низкий.
Проявление симптомов остеосаркомы у детей Ссылка на основную публикацию
Источник: https://opake.ru/zlokachestvennaya-opuhol/simptomy-osteosarkomy-u-detej/
Остеосаркома
Остеосаркома – это злокачественная опухоль, происходящая из костной ткани. Отличается склонностью к бурному течению и раннему метастазированию. На начальных стадиях проявляется локальной болью, похожей на боли при ревматизме. В дальнейшем появляется припухлость, ограничение движений в расположенном поблизости суставе. Боли становятся резкими, невыносимыми. Возникают метастазы. Патология диагностируется на основании анамнеза, результатов осмотра, рентгенографии, КТ, МРТ и других исследований. Лечение включает в себя операцию по удалению опухоли в сочетании с предоперационной и послеоперационной химиотерапией.
Остеосаркома (от лат. osteon кость, греч. sarkos мясо, плоть + oma опухоль) – злокачественное новообразование, возникающее из элементов кости. Для этой опухоли характерно ранее метастазирование и бурное течение. Ранее прогноз при этом заболевании был очень неблагоприятным.
Пятилетняя выживаемость наблюдалась менее чем в 10% случаев. В настоящее время, в связи с появлением новых методов лечения, шансы пациентов существенно увеличились.
Сегодня 5 лет после постановки диагноза переживает более 70% пациентов с локализованной остеосаркомой и 80-90% с чувствительной к химиотерапии опухолью.
По данным специалистов в сфере клинической онкологии, остеосаркома чаще наблюдается у молодых пациентов. Более двух третей всех случаев заболевания приходится на возраст 10-40 лет. При этом мужчины страдают вдвое чаще женщин. Пик заболеваемости приходится на период быстрого роста: 10-14 лет у девочек и 15-19 лет у мальчиков. После 50 лет такая опухоль встречается крайне редко.
Остеосаркома
Причины развития заболевания пока не выяснены. Однако существует ряд обстоятельств, при которых риск ее возникновения увеличивается. К их числу относится лучевая терапия и химиотерапия, проводимая ранее по поводу другого онкологического заболевания.
Сама по себе травма (ушиб или перелом) никак не влияет на вероятность возникновения опухоли.
Тем не менее, в ряде случаев именно достаточно серьезное травматическое повреждение (патологический перелом) или необычные, сохраняющиеся в течение длительного времени после ушиба боли в пораженной области становятся причиной обращения к врачу-травматологу и последующего обнаружения остеосаркомы. В отдельных случаях остеосаркома развивается на фоне хронического остеомиелита. Риск образования опухоли также увеличивается при болезни Педжета (деформирующем остеите).
Обычно заболевание поражает длинные трубчатые кости. Доля коротких и плоских костей составляет не более 20% от общего числа всех остеосарком. Нижние конечности поражаются в 5-6 раз чаще верхних.
При этом около 80% от всего количества остеогенных сарком развивается в области дистального конца бедренной кости. Далее в порядке убывания по частоте располагаются большеберцовые, плечевые, тазовые и малоберцовые кости. Затем – кости плечевого пояса и локтевая кость.
Кости черепа страдают редко, в основном – у детей или у пожилых людей.
Типичной локализацией остеосаркомы является область метафиза (часть кости, расположенная между суставным концом и диафизом). Тем не менее, около 10% от общего числа остеосарком бедра обнаруживаются в его диафизарной части, а метафиз при этом остается нетронутым.
Кроме того у остеосаркомы существуют «излюбленные» места расположения в каждой отдельной кости. Так, у бедра обычно поражается дистальный конец, у большеберцовой кости – внутренний мыщелок, у плечевой – область, где расположена шероховатость дельтовидной мышцы.
При постановке диагноза остеосаркома проводится стадирование – оценка распространенности процесса. С учетом распространенности все остеосаркомы делятся на две большие группы:
- Локализованные саркомы. Клетки опухоли есть только в месте ее первоначальной локализации или окружающих тканях.
- Метастатические саркомы. Выявляется метастатическое поражение других органов.
Предполагается, что у 80% больных существуют микрометастазы, которые настолько малы, что не обнаруживаются при проведении дополнительных исследований. Кроме того, выделяют мультифокальную саркому, при которой опухоли одновременно возникают в нескольких (двух или более) костях.
Остеосаркома, как и другие злокачественные опухоли, в ряде случаев возвращается после лечения. Новая опухоль может возникнуть как в месте локализации предыдущей, так и в другой части тела (в области метастазов).
Такое состояние называется рецидивом. Рецидив при остеосаркоме чаще всего развивается через 2-3 года после лечения и обнаруживается в легких. В дальнейшем рецидивы тоже возможны, но вероятность их развития уменьшается.
Болезнь начинается исподволь, постепенно. Вначале пациента беспокоят тупые неясные боли, возникающие вблизи сустава. По своему характеру они могут напоминать болевой синдром при ревматических миалгиях, артралгиях, миозитах или периартритах. При этом выпот (жидкость) в суставе отсутствует.
Опухоль постепенно растет, в процесс вовлекаются расположенные рядом ткани, и боли усиливаются. Пораженный отдел кости увеличивается в объеме, мягкие ткани над ним становятся припухшими, на коже возникают флебэктазии (сеть мелких расширенных вен). Формируется контрактура в расположенном рядом суставе.
При локализации остеосаркомы на костях нижней конечности развивается хромота. Пальпация пораженной области резко болезненна.
Через некоторое время боли становятся нестерпимыми, лишающими сна. Они появляются как при нагрузке, так и в покое и не снимаются обычными анальгетиками.
Остеосаркома продолжает стремительно расти, распространяясь на соседние ткани, прорастая мышцы и заполняя костномозговой канал.
Клетки опухоли разносятся с током крови, «оседая» в различных органах и образуя метастазы. При этом чаще всего поражается головной мозг и легкие.
Диагноз остеосаркома выставляется на основании клинических данных, результатов инструментальных и лабораторных исследований. Врач-онколог расспрашивает пациента, обращая внимание на постепенное начало и неясные боли вблизи сустава, а также на усиление этих болей с течением времени.
Припухлость в области поражения на начальных стадиях определяется всего у 25% пациентов. Флебэктазии возникают на поздних стадиях и также наблюдаются не у всех больных. Поэтому отсутствие данных симптомов не может являться поводом для исключения злокачественного новообразования.
Окончательный диагноз устанавливается на основании результатов дополнительных исследований: рентгенографии, сканировании кости и биопсии ткани, взятой из пораженного участка. Для выявления метастазов в других органах выполняется компьютерная томография и рентгенография.
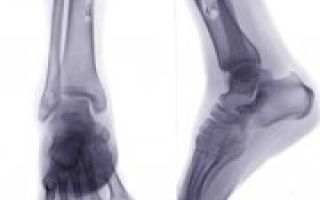
В начальной стадии на рентгенограммах определяется остеопороз и смазанность контуров опухоли. В последующем выявляется дефект костной ткани. Нередко наблюдается характерная картина отслоения надкостницы с образованием «козырька».
У детей часто обнаруживается игольчатый периостит – тонкие костные образования (спикулы), расположенные перпендикулярно по отношению к кости. На рентгеновском снимке такие образования создают типичную картину «солнечных лучей».
При исследовании биоптата выявляются клетки сарокоматозной соединительной ткани, часть которых образует остеоидные и атипичные костные клетки. Обнаруживаются серьезные нарушения структуры кости.
Во многих случаях остеогенез (образование кости) слабо выражен и наблюдается только на периферии остеосаркомы.
Остеосаркому дифференцируют с остеобластокластомой, хрящевыми экзостозами, эозинофильной гранулемой и хондросаркомой.
Тактика лечения выбирается с учетом места расположения остеосаркомы, стадии заболевания, возраста пациента, его общего состояния, наличия рецидивов и т. д. Лечение остеосаркомы проводится в отделении онкологии и включает в себя три этапа:
- Предоперационную химиотерапию для уменьшения первичной опухоли и подавления мелких метастазов. Используется ифосфамид, метотрексат, этопозид, а также препараты платины (цисплатин, карбоплатин).
- Хирургическое лечение для удаления опухоли. В прошлом при остеосаркомах выполняли ампутации и экзартикуляции. В настоящее время в большинстве случаев проводят щадящую органосохраняющую операцию – сегментарную резекцию пораженного участка с его заменой имплантатом из металла, пластика, собственной кости пациента или трупной кости. Ампутация необходима только при большом размере остеосаркомы, патологическом переломе, прорастании мягких тканей или сосудисто-нервного пучка. Хирургическим путем может удаляться не только первичная опухоль, но и крупные метастазы в легких. При поражении лимфатических узлов также выполняется их оперативное удаление (лимфоаденэктомия).
- Послеоперационную химиотерапию для окончательного подавления злокачественных клеток, которые могли остаться в области метастазов или месте расположения первичной опухоли.
Лучевая терапия при остеосаркоме малоэффективна и проводится только при наличии абсолютных противопоказаний к операции.
Прогноз при остеосаркоме зависит от определенных факторов как до, так и после лечения. Факторы, влияющие на прогноз до начала лечения остеосаркомы:
- Размер и место расположения опухоли.
- Стадия остеосаркомы (локализованная опухоль, наличие метастазов в других органах).
- Возраст и общее состояние здоровья пациента.
После лечения прогноз определяется эффективностью химиотерапии и результатом операции. Более оптимистичный прогноз – при значительном уменьшении местастазов и первичного очага после химиотерапии, а также при полном удалении опухоли.
В прошлом остеосаркома относилась к числу злокачественных опухолей с наиболее неблагоприятным прогнозом. Даже при том, что в ходе лечения проводились тяжелые калечащие операции – ампутации и экзартикуляции конечностей, пятилетняя выживаемость не превышала 5-10%.
В настоящее время, в связи появлением новых методов лечения и применением эффективных органосохраняющих операций, шансы пациентов на благополучный исход существенно увеличились даже при наличии метастазов в легких.
Пятилетняя выживаемость при локализованной остеосаркоме в наши дни составляет более 70%, а в группе с остеогенными саркомами, чувствительными к химиотерапии, этот показатель еще выше – 80-90%.
Источник: https://www.KrasotaiMedicina.ru/diseases/traumatology/osteosarcoma
Остеосаркома: симптомы у взрослых, признаки саркомы кости, как выглядит остеогенная саркома, лечение
Остеосаркома (или остеогенная саркома), которую еще иногда не совсем правильно называют раком кости, — самая распространенная злокачественная опухоль костной системы.
Некоторые цифры и факты:
- В большинстве случаев остеосаркому диагностируют в молодом возрасте — от 10 до 30 лет.
- Наиболее высока распространенность заболевания среди подростков, но это не означает, что не могут заболеть люди другого возраста.
- Каждый десятый случай остеогенной саркомы встречается у людей старше 60 лет.
- Среди прочих онкологических заболеваний остеосаркома встречается редко. У детей она составляет 2% от всех видов рака, у взрослых — еще меньше.
Чаще всего остеосаркома встречается там, где находятся зоны роста — ближе к концам длинных трубчатых костей.
Излюбленные места локализации опухоли: область колена (нижний конец бедренной и верхний конец большеберцовой кости), верхняя часть плечевой кости.
Намного реже встречаются поражения других костей: таза, челюстей и др. Редкие локализации в большинстве случаев обнаруживают у людей старшего возраста.
Почему возникает остеосаркома?
Точные причины возникновения опухоли не известны. Но существуют некоторые факторы риска:
- Возраст. В группе максимально высокого риска подростки и молодые люди, у которых кости интенсивно растут.
- Рост. Обычно люди, у которых возникает саркома, имеют рост выше среднего.
- Облучение костей. Риски повышены у людей, которые перенесли курс лучевой терапии высокими дозами, особенно если это было в детстве. Влияние рентгенографии и компьютерной томографии не доказано.
- Некоторые заболевания костей: болезнь Педжета, множественная наследственная остеохондрома.
- Некоторые наследственные патологии: наследственная ретинобластома, синдром Ли-Фраумени, синдром Ротмунда-Томсона, синдром Блума, синдром Вернера.
Среди факторов риска для многих онкозаболеваний большое значение имеют особенности образа жизни: масса тела, вредные привычки, характер питания, физическая активность.
Можно сказать, что остеосаркома — в данном случае исключение.
Для того чтобы образ жизни внёс свою лепту в возникновение злокачественной опухоли, должны пройти десятилетия, а рак костей, как мы уже знаем, наиболее распространен среди молодых людей.
Симптомы остеосаркомы
Чаще всего встречается остеогенная саркома бедренной и большой берцовой кости — в области коленного сустава. Типичный симптом заболевания — упорные боли в суставе, кости.
Иногда они постоянные, а иногда то стихают, то нарастают. Болевые ощущения могут усиливаться по ночам, во время физической активности (при ходьбе, беге, занятиях спортом).
Если поражена нога, человек начинает хромать.
В области опухоли можно обнаружить отек или нащупать «шишку», уплотнение. Несмотря на то что опухолевая ткань ослабляет кость, переломы случаются не так часто.
Дети, особенно маленькие, физически активны, они часто падают, ударяются, поэтому у них первые симптомы остеосаркомы легко спутать с травмой. У взрослого человека, особенно если он не занимается спортом и тяжелым физическим трудом, подобные проявления сразу должны насторожить и стать причиной для визита к врачу.
Остеосаркома челюсти чаще всего встречается в возрасте 20–40 лет, то есть в среднем на 10 лет позже, чем «обычные» остеосаркомы. Проявляется в виде болей, припухлости, деформации зубов. Иногда опухоль затрудняет глотание, дыхание.
Какие выделяют стадии остеосаркомы?
Существуют разные классификации, чаще всего врачи определяют стадию остеосаркомы в соответствии с системой MSTS. Учитывают три показателя:
- G — степень озлокачествления. Может быть низкой (G1), когда ткань опухоли похожа на нормальную, и более агрессивной высокой (G2), в которой клетки практически полностью утратили первоначальные черты.
- T — степень распространения опухоли. Она может находиться в пределах кости (T1) или прорастать в соседние ткани (T2).
- M — наличие метастазов. M0 — метастазов нет, M1 — есть.
Другая классификация — AJCC, она учитывает распространение первичной опухоли (T), метастазы в ближайших лимфатических узлах (N), метастазы в других частях тела (M) и степень озлокачествления (G).
Методы диагностики
По симптомам можно только заподозрить рак кости или другое заболевание. Для того чтобы получить точный диагноз, врач назначит обследование, которое может включать:
- Рентгенографию. Быстрый и простой метод диагностики, в некоторых случаях помогает сразу констатировать опухоль. Если есть подозрение на метастазы в легких, проводят рентген грудной клетки.
- Магнитно-резонансная томография (МРТ) и компьютерная томография (КТ) помогают более детально рассмотреть опухоль, обнаружить прорастание в соседние ткани.
- Позитронно-эмиссионная томография. В организм вводят слабое радиоактивное вещество в безопасных дозах, которое сильнее всего накапливается в опухолевых клетках. Затем делают снимки. Это позволяет не только рассмотреть основную опухоль, но и обнаружить метастазы в разных частях тела.
- Общий и биохимический анализы крови. Применяют как дополнительный метод диагностики, чтобы оценить общее состояние человека. Также они могут косвенно указывать на степень агрессивности опухоли.
- Биопсия. Самый точный метод диагностики. Её применяют всегда, даже если другие исследования уже убедительно показывают, что у пациента есть рак кости. Биопсия помогает установить окончательный диагноз, отличить остеосаркому от других опухолей, определить степень озлокачествления. Врач может взять образец ткани при помощи иглы или через разрез.
Как проводят лечение остеосаркомы?
Лечение остеосаркомы состоит из трех этапов.
Начинают с курса предоперационной, или неоадъювантной, химиотерапии. В среднем он продолжается 10 недель. Назначают комбинацию нескольких препаратов — это помогает усилить эффект.
Задачи неоадъювантной химиотерапии: уменьшить размер остеосаркомы и уничтожить метастазы.
Благодаря предоперационной химиотерапии и современным химиопрепаратам, выживаемость при остеосаркоме в последние годы значительно улучшилась.
Затем следует хирургическое лечение. В прошлом единственным выходом была ампутация пораженной руки или ноги. Современные хирурги чаще всего могут обойтись удалением части кости или сустава. Их можно заменить на специальный протез и практически полностью восстановить функцию конечности. Операции при остеосаркоме стали более щадящими.
Послеоперационный курс химиотерапии (адъювантная) нужен для того, чтобы удалить раковые клетки, которые могли остаться в организме после хирургического вмешательства.
В среднем он продолжается 18 недель, иногда дольше.
Как лечить рецидив остеогенной саркомы? В целом схема лечения примерно та же — операция, курс химиотерапии.
После рецидива прогноз намного хуже, но все еще есть шанс на выздоровление.
Прогноз при остеосаркоме
Прогнозы для онкобольных выстраивают на основе особого показателя — пятилетней выживаемости. Он обозначает процент пациентов, которые остались живы в течение пяти лет с момента установления диагноза. Конечно, многие живут и дольше. Пять лет — условный рубеж, после которого можно с достаточно высокой вероятностью предполагать, что человек выздоровел.
Цены на лечение рака кости
- Биопсия кости игольная — 18 200 руб.
- Краевая резекция, экскохлеация бедренной кости с ксенопластикой — 230 100 руб.
- Краевая резекция, экскохлеация плоской кости с ксенопластикой — 230 100 руб.
- Открытая биопсия костного опухолевого очага — 97 000 руб.
- Радиочастотная аблация новообразований костей и мягких тканей — 149 000 руб.
- Экскохлеация трубчатой кости с замещением дефекта биокомпозитным материалом — 139 900 руб.
Наиболее благоприятен прогноз в случаях, когда опухоль локализованная — то есть не успела распространиться по организму и может быть полностью удалена во время операции.
Пятилетняя выживаемость составляет 60–80%, а если опухоль чувствительна к современным таргетным препаратам — до 90%.
Если есть метастазы остеосаркомы, прогноз сильно ухудшается. Пятилетняя выживаемость падает до 15–30%. Но она может быть выше, в пределах 40%, если:
- рак успел распространиться только в легкие;
- все метастазы можно обнаружить и удалить.
Метастазы остеосаркомы чаще всего обнаруживают в легких, реже в костях, головном мозге и других местах.
Зачастую прогноз ухудшается из-за того, что человек не обратил внимания на первые симптомы и не посетил вовремя врача. Если есть хотя бы малейшее подозрение на рак, если возникли любые необычные симптомы — лучше сразу перестраховаться и пройти обследование. Иногда от этого зависит жизнь. Запишитесь на прием к врачу-онкологу, звоните:
Запись
на консультацию
круглосуточно
Источник: https://www.euroonco.ru/oncology/opukholi-kosti/rak-kosti
33. Остеогенная саркома. Виды. Клиника. Диагностика. Лечение
Остеогенная
саркома — саркома,
злокачественные клетки которой происходят
из костной ткани и продуцируют эту
ткань. В некоторых из этих опухолей
доминируют хондробластические или
фибробластические компоненты.
- Виды:рентгенологически
подразделяется на: - -остеолитическую,
- -остеопластическую
(склеротическую) - -смешанную
формы. - Кроме
того выделяют:
1)Телеангиэктатическая
остеосаркома.
При рентгенологическом
ее рассмотрении данная форма саркомы
имеет сходство с гигантоклеточной
опухолью и с аневризмальной костной
кистой, особенности ее заключаются в
формировании литических очагов, в
которых отмечается слабо выраженная
форма склерозирования. В целом же отличия
от традиционного течения остеосаркомы
в данном случае не наблюдается, равно,
как и практически отсутствуют отличия
по части ответа на производимое лечение
(химиотерапия).
2)Параоссальная
(юкстакортикальная) остеосаркома.
Произрастает со стороны коркового
костного слоя, ткань опухолевого
образования может окружать кость по
всем ее сторонам. В большинстве случаев
не происходит произрастания данного
процесса к костномозговому каналу.
Мягкотканного компонента в этом случае
нет, из-за чего существует возможность
неверного дифференцирования опухолевого
образования от такого образования как
остеоид (под остеоидом понимается такая
стадия формирования костной ткани,
которая предшествует стадии минерализации
за счет межклеточного ее вещества).
Во
многих случаях такая опухоль характеризуется
низкой степенью собственной
злокачественности, скорость течения
патологического процесса незначительная,
метастазов практически нет.
Следует
учитывать, что при неадекватной терапии
опухоль склонна к рецидивированию, то
есть к повторному росту и развитию, что
допускается даже в таком случае, если
хирургическое удаление опухолевого
образованиябыло произведено неадекватным
образом или с остатком одной/нескольких
его клеток.
Более того, в таком случае
не только допускается рецидивирование,
но и усиление злокачественности характера
вновь образованного опухолевого
образования, что, соответственно,
ухудшает общую картину течения заболевания
и прогноз по нему.
3)Периостальнаяостеосаркома.
Аналогично предыдущему варианту,
расположение опухолевого образования
сосредотачивается вдоль костной
поверхности, собственно и течение
заболевание характеризуется сходством
с вышеописанной формой процесса.
Опухолевое образование располагает
мягкотканным компонентом, проникновения
к костномозговому каналу не происходит.
4)Интраоссальнаяостеосаркома.
Данная форма опухолевого образования
характеризуется низкой степенью
собственной злокачественности и
минимальной степенью атипичных процессов
на клеточном уровне.
По этой причине
подобные опухолевые образования могут
быть определены в качестве доброкачественных
опухолей при диагностике.
Между тем,
здесь, как и в одном из рассмотренных
выше вариантов, существует риск
рецидивирования процесса, при котором
опухолевое образование может перейти
к более злокачественной форме
прогрессирования.
5)Мультифокальная
остеосаркома. Такого типа опухоль
проявляется в качестве множественного
типа очагов, формирующихся в костях,
очаги эти схожи друг с другом. Прогноз
по саркоме в данном случае рассматривается
как фатальный для больных.
6)Экстраскелетнаяостеосаркома.
Данного типа опухоль диагностируется
достаточно редко. Ее особенность
заключается в продуцировании остеоида
либо костной ткани, в некоторых случаях
в сочетании с хрящевой тканью, происходит
это в мягких тканях, преимущественно в
области нижних конечностей.
Между тем,
допускаются и другие варианты поражений,
например, почек, кишечника, гортани,
пищевода, сердца, мочевого пузыря, печени
и пр. Для заболевания прогноз определяется
плохой, проведение химиотерапии не
сопровождается достаточной степенью
чувствительности.
Установление диагноза
по данной форме саркомы может быть
произведено лишь после того, как будет
исключено наличие костных очагов
опухолевого образования.
7)Мелкоклеточная
остеосаркома. В данном случае речь идет
о высокозлокачественной форме течения
патологического процесса.
Особенности
морфологического строения отличают
опухоль от остальных вариантов, в связи
с чем и выделено именно такое ее
определение.
Чаще всего локализация
опухолевого образования сосредотачивается
со стороны бедренной кости, в обязательном
порядке течение процесса сопровождается
продуцированием остеоида.
8)Остеосаркома
таза. Характерной особенностью опухолевого
образования является стремительность
его развития и общая широта его
распространения по тканям и по областям,
его окружающим. Объясняется это
особенностями анатомического строения
тазовой области, что, в свою очередь,
обуславливает отсутствие анатомических
и фасциальных барьеров для такого распространения.
Возникая
непосредственно из элементов кости,
она характеризуется бурным течением и
склонностью рано давать метастазы.
Остеогенная саркома наблюдается в любом
возрасте, но около 65 % всех случаев
падает на период от 10 до 30 лет, и чаще
всего развитие саркомы отмечается в
конце полового созревания.Мужчиныпоражаются
в два раза чаще, чемженщины.
Излюбленной локализацией являются
длинныетрубчатые
кости; на долюплоскихикороткихкостейпадает
не больше одной пятой части всех
остеогенных сарком. Костинижних
конечностейв 5-6 раз чаще поражаются,
чем костиверхних
конечностей, и 80 % всех опухолей
нижних конечностей гнездятся в области
коленного сустава.
Первое место по
частоте занимаетбедро,
на долю которого падает половина всех
остеогенных сарком, затем следует
большеберцовая кость, плечевая, тазовые
кости, малоберцовая, плечевой пояс,
локтевая кость. Лучевая кость, где так
часто наблюдаетсягигантоклеточная
опухоль, исключительно редко дает
рост остеогенной саркомы. Почти никогда
остеогенная саркома не исходит из
надколенника.
Поражение черепа имеет
место главным образом в детском возрасте,
а также в старости в качестве осложнения
обезображивающей остеодистрофии.
Типичной локализацией остеогенной
саркомы в длинных трубчатых костях
является мета-эпифизарный конец, а у
детей и юношей, до наступления
синостоза, —метафизкости.
В бедренной кости поражается обыкновенно
дистальный конец, но около 10 %
остеогенных сарком бедра гнездятся
вдиафизеи
оставляют метафизы нетронутыми. В
большеберцовой кости остеогенная
саркома только в одном случае из десяти
располагается в дистальном конце —
типичным местом служит проксимальный
медиальныймыщелок.
Таким же типичным местом для плечевой
кости является область
шероховатостидельтовидной мышцы.Начало
заболевания
не всегда удается точно определить.
Неясные тупые боли появляются вблизи
сустава, так как первично опухоль
локализуется чаще всего вблизи
метафизарного отдела трубчатой кости.
Возникает боль в суставе без объективных
признаков выпота в нём, часто после
травмы в прошлом.
По мере расширения
границ опухоли и вовлечения в процесс
соседних тканей боли усиливаются.
Появляются отчётливое утолщение
метадиафизарного отдела кости, выраженная
пастозность тканей, венозная сеть кожи
ясно определяется. К этому времени
возникает контрактура в
суставе, увеличивается хромота. При
пальпации — резкая боль.
Сильные
ночные боли, не снимаемые анальгетиками
и не связанные с функцией конечности и
не утихающие даже при фиксации в гипсе.
Опухоль стремительно распространяется
по соседним тканям, быстро заполняет
костномозговой канал, прорастает мышцы,
очень рано дает обширные гематогенные
метастазы, особенно в лёгкие, головной
мозг; метастазы в кости крайне редки.
Диагностика:
1.Рентгенодиагностика остеогенных
сарком несложна. Для начальных стадий
характерен остеопороз кости,
контуры опухоли смазаны, за пределы
метафиза она не распространяется. Вскоре
намечается дефект костной ткани. В
некоторых опухолях отмечаются
пролиферативные, остеобластические
процессы.
В этих случаях
отслоенная надкостница веретенообразно
вздута, иногда, прерываясь, дает картину
«козырька» или «треугольника Кодмена».
Характерен, особенно у детей, игольчатый
периостит, когда остеобласты продуцируют
костную ткань по ходу кровеносных
сосудов, то есть перпендикулярно
кортикальному слою, образуя так называемые
спикулы.
2.Морфологическое исследование опухоли.
Одной
из частых причин невозможности проведения
органосохраняющей операции является
неудачно проведенная биопсия с местным
обсеменением опухолевыми клетками,
развитием патологического перелома.
Поэтому биопсия должна проводиться
хирургом и предпочтительнее проводить
трепанобиопсию, нежели ножевую биопсия
(для максимальной защиты прилежащих к
опухоли тканей от контакта с биоптатом).
3.
Остеосцинтиграфия (ОСГ) с Te-99 —
позволяет выявить другие очаги в костях,
хотя повышение накопления изотопа не
является специфическим.
При проведении
ОСГ в динамике по изменению процента
накопления изотопа в очаге до- и после
химиотерапии, можно достаточно точно
судить об эффективности химиотерапии.
Значительное снижение процента накопления
изотопа в очаге достаточно точно
коррелирует с хорошим гистологическим
ответом опухоли на химиотерапию.
4.
Компьютерная томография (КТ) очага —
позволяет выявить точную локализацию
опухоли, ее размеры, отношение опухоли
к окружающим тканям, распространение
ее на сустав. КТ легких позволяет выявить
микрометастазы, не выявляемые
рентгенологически.
5. Магниторезонансная томография (МРТ).
Наиболее
точный метод контрастирования опухоли,
выявляющий ее отношение к окружающим
тканям, сосудисто-нервному пучку, а
также позволяющий определить динамику
процесса при проведении химиотерапии,
ее эффективность и, соответственно,
планировать объем операции.
В настоящее
время МРТ проводится с контрастом,
содержащим гадолиниум, который
накапливается
по периферии опухоли, четко отграничивая ее.
В
крупнейших онкологических клиниках
мира используется усовершенствованный
метод — DEMRI — динамический захват
контрастного вещества, определяемый
при МРТ.
С помощью компьютера производится
количественное определение (в%) опухолевых
клеток, накапливающих контраст до- и
после химиотерапии, тем самым определяя
гистологический ответ опухоли на
лечение еще в предоперационный период.
6.Ангиография —
проводится перед операцией. Этим методом
выявляют свободны или нет сосуды от
опухоли, что определяет объем операции.
При наличии в сосудах опухолевых эмболов,
проведение органосохраняющей операции
невозможно.
Дифференциальный
диагноз
остеогенной саркомы проводят между
хондросаркомой, эозинофильной гранулемой,
хрящевыми экзостозами, остеобластокластомой.
Лечение
остеогенной саркомы включает в себя
следующие стадии:
1.
Предоперационная химиотерапия для
подавления микрометастазов в легких,
уменьшения размеров первичного очага
опухолеобразования и оценки гистологического
ответа опухоли на химиотерапию, что
определяет дальнейшую методику лечения.
Для лечения остеогенной саркомы в
настоящее используются следующие
препараты: высокодозный метотрексат,
адрибластин, ифосфамид, препараты
платины, (карбоплатин, цисплатин),
этопозид. 2.
Обязательная операция.
Если ранее
прибегали к обширной операция, зачастую
включающую в себя ампутацию всей
конечности, то в настоящее время
ограничиваются щадящей операцией. При
этом удаляют лишь части кости с заменой
её на имплантат из пластика, металла
или трупной кости.
От органосохраняющей
операции отказываются в тех случаях,
когда опухоль прорастает сосудисто-нервный
пучок, если произошел патологический
перелом, а также при больших размерах
опухоли и её прорастании мягких тканей.
Наличие метастазов не является
противопоказанием к органосохраняющей
операции. Крупные метастазы в легких
также удаляются хирургически. 3.
Послеоперационная химиотерапия с учетом
результатов предоперационной
химиотерапии.
Лучевая
терапия для лечения малоэффективна в
силу того, что клетки остеогенной саркомы
малочувствительны к ионизирующему
излучению. Лучевую терапию проводят в
том случае, если по какой-либо причине
операция невозможна.
Источник: https://studfile.net/preview/6199745/page:21/