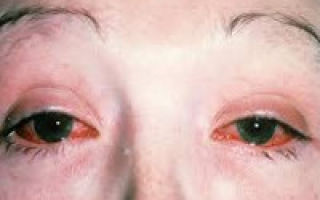
Болезнь Рейтера проявляется в результате перенесенного инфекционного заболевания — энтерита. Заболевание характеризуется сочетанными поражениями: конъюнктивитом, реактивным артритом и уретритом.
Что представляет собой болезнь Рейтера?
Причины болезни кроются в заражении хламидиями и гонококками. Если симптомы этих заболеваний проявляются одновременно, то врач сразу ставит правильный диагноз. К сожалению, так происходит не всегда, и это часто приводит к диагностическим ошибкам. К более редким проявлениям болезни относятся:
- миокардит;
- неврит;
- перикардит;
- кератоз кожи, который проявляется на стопах.
Синдром Рейтера при хламидиозе проявляется следующим образом. Поражается мочеполовая система. Болезнь может появиться как у мужчин, так и женщин. Ее могут вызвать сальмонеллы, шигеллы, иерсинии. У многих пациентов болезнь Рейтера начинается с поражения мочеиспускательного канала. Обычно после постановки диагноза хламидийный уретрит позже проявляются другие симптомы.
Есть и другие признаки болезни, связанные с поражением мочеиспускательного канала. К ним относятся:
- кольпит;
- эпидидимит;
- аднексит и пр.
Уретрит может проявиться в виде пиурии (изменений мочи).
Как проявляются симптомы заболевания?
Достаточно выраженным является заболевание суставов, которое указывает на синдром Рейтера. Воспалительный процесс в суставах возникает через 7-4 дней после начала развития патологии в мочевыводящей системе. Возможно и более позднее проявление суставных болей.
Болезнь вызывает артриты почти всех суставов: крупных и мелких. Моноартриты встречаются редко, только у 5% больных. Почти у 70% пациентов первоначально изменения начинают происходить в коленном суставе. Затем боли переходят в голеностоп и мелкие суставы стоп. При болезни Рейтера суставные боли появляются в плечевом суставе, лучезапястном, тазобедренном и локтевом.
Боль в суставе начинается сразу и остро. Она сопровождается повышенной температурой болезненного участка. Местный приток крови увеличивается, возможно покраснение кожи. Сустав постепенно начинает отекать и припухать, что связано со скоплением лишней жидкости в синовиальной оболочке. На фоне воспалительного процесса происходит постепенная деформация сустава, что сопровождается очень сильными болями.
На фоне патологических изменений в суставах могут появиться мышечные боли во всем теле, приводящие к атрофии мышц. Общее состояние больных сильно ухудшается. Снижается качество жизни. Возможно повышение температуры тела. Рентгеновские снимки указывают на обычный или ревматоидный артрит.
Поражение глаз начинается с конъюнктивита — покраснения слизистой оболочки глазного яблока, рези и боли. Обычно такое состояние проходит без особого лечения через 2 недели. Очень редко, но с конъюнктивитом могут проявиться такие осложнения, как:
- иридоциклиты;
- кератиты;
- увеиты;
- эписклериты.
Синдром поражает и внутренние органы. У 10% больных патология затрагивает сердечно-сосудистую систему. В самых редких случаях возможно возникновение воспаления легких, расстройства кишечника, воспаления периферических нервов и энцефалита.
Как лечить болезнь Рейтера?
Лечение болезни Рейтера начинается с ликвидации вируса хламидии. Для этого назначаются антибиотики широкого спектра действия. Чем раньше будет начато лечение, тем быстрее и эффективнее произойдет выздоровление.
Болезнь предполагает 2 стадии лечения. Первая — это ранняя, когда заражение не превышает срока 3 месяцев, и вторая — поздняя, сроком более 3 месяцев, когда бывает затронута иммунная система. Вторая стадия является следствием невылеченного заболевания.
- Лечение причины болезни.
- Местное лечение.
- Нестероидные препараты.
- Применение гормональных лекарств.
- Базисные препараты.
- Физиотерапевтическое лечение.
- Лечебная физкультура.
- Санаторное лечение.
Медикаментозная терапия
Терапия начинается с препаратов тетрациклинового ряда, так как именно они способны ликвидировать все виды возбудителей. Вначале лечение проводится в инъекционной форме, а затем переходят на таблетки. Курс лечения уколами должен проводиться не менее 7–10 дней. Антибиотики назначаются лечащим врачом по определенной схеме.
Продолжительность лечения должна составлять не меньше месяца. При тяжелом течении болезни этот срок может увеличиться. Если больной не переносит Тетрациклин, то лечить надо другим антибиотиком. Например, для борьбы с хламидиями возможна замена медикамента Эритромицином, Левомицетином, Олеандомицином, Эрициклином или Сумамедом.
- При наличии иерсинии используют Левомицетин, Гентамицин.
- При обнаружении сальмонеллы и шигеллы — только Левомицетин.
- Эффективными препаратами для лечения являются фторхинолоны, к которым относятся:
- Максаквин;
- Ципробай;
- Абактал.
Длительность лечения антибиотиками составляет от 1 до 4 месяцев. Для контроля проводимой терапии должны сдаваться соответствующие анализы.
Наряду с антибактериальной терапией должно проводиться противогрибковое лечение и поддержка организма поливитаминными препаратами.
Очень важна диагностика кишечника на наличие дисбактериоза после окончания курса лечения антибиотиками.
Параллельно с антибиотиками должно проводиться местное лечение очага воспаления, т. е. мочеполовой системы. Схема лечения назначается врачом-гинекологом или урологом.
У мужчин лечение простаты осуществляется массажем предстательной железы, который длится не более 2 минут. Мочевой пузырь при этом должен быть наполнен. После процедуры пациент должен помочиться, чтобы удалить выделения, попавшие в уретру. Курс массажа составляет 2 недели. После окончания терапии результаты подтверждаются сдачей соответствующих анализов.
В предстательной железе во время болезни выделяемый секрет воспален. Пациентам назначаются такие препараты, как Но-шпа и Баралгин. Очень помогают ректальные свечи с ихтиолом или беладонной, микроклизмы, сидячие ванночки с горячей водой. Ректальные свечи вводятся 1–2 раза в день.
Чтобы купировать боль от артрита, назначают нестероидные препараты:
- Индометацин;
- Пирабутол;
- Реопирин;
- Вольтарен (Диклофенак).
Такие препараты, как Аспирин, Напроксен и Ибупрофен — менее эффективны.
Гормоносодержащие средства используют только в случаях сильной суставной боли. Это может быть Гидрокортизон или Кеналог. Их вводят непосредственно в больной сустав.
Если болезнь достаточно затяжная, то принимают Делагил или Плаквенил. Если противовоспалительные средства и гормоны не помогают, то больному назначают иммунодепрессанты (Хлорбутин). При кожном высыпании — Метотрексат.
Физиотерапия и лечебная физкультура
Чтобы повысить общую активность организма и убрать патологический процесс, назначаются физиопроцедуры:
- фонофорез Гидрокортизоном;
- микроволновая терапия;
- электрофорез;
- обертывания озокеритом, парафином или лечебной грязью.
Лечебная физкультура подразумевает выполнение статических упражнений. Также назначают общий массаж мышц.
Дополнительные способы
Больным рекомендуется санаторно-курортное лечение. Выбираются курорты, в которых больной сможет пройти одновременно лечение суставов и урологических болезней.
В домашних условиях можно проводить часть лечебной терапии, но во избежание серьезных осложнений болезни за пациентом должен все время наблюдать врач.
Лечение народными средствами можно использовать как вспомогательный метод к основной терапии. Можно к больным суставам прикладывать разогревающие компрессы, а внутрь принимать успокаивающие чаи из лечебных трав.
Источник: https://OrtoCure.ru/kosti-i-sustavy/drugoe/bolezn-rejtera.html
Причины возникновения артрита аутоиммунного генеза, симптоматика, методы диагностики, лечения, профилактики и потенциальные осложнения
Ревматоидный артрит (РА) – хроническое воспалительное заболевание внутренней оболочки суставов, сухожилий и бурсы. РА поражает всю скелетно-мышечную систему.
РА
Внимание! В международной классификации болезней 10-го пересмотра (МКБ-10) серопозитивный аутоиммунный артрит обозначается кодом M05, а серонегативный – M06.0.
Причины ревматоидного аутоиммунного артрита
РА – это аутоиммунное заболевание, при котором иммунные клетки атакуют собственную ткань тела – суставы. При РА иммунитет разрушает и повреждает суставные ткани.
Болезнь прогрессирует и проводит к необратимым изменениям. В результате аутоиммунной реакции иммунные клетки разрушают собственные фибробласты организма – специальные хрящевые клетки во внутренних оболочках суставов.
Результатом является хроническое воспаление пораженных суставов.
Хроническое воспаление приводит к удержанию воды в суставе и, следовательно, к отеку. В то же время кожа внутреннего сустава сильно повреждается. В случае пролиферации кожа расширяется, вытесняет кости и хрящ, а также приводит к деформации пораженного сустава.
Иногда отдельные клетки или целые куски хряща или синовиальной мембраны разрушаются из-за аутоиммунной реакции. Иммунные клетки дополнительно увеличивают секрецию воспалительных медиаторов – ФНО-α и ИЛ-1.
Фактор некроза опухоли (ФНО)
По сравнению с другими воспалительными аутоиммунными заболеваниями, причины РА не до конца изучены. Поэтому не так ясно, что является причиной аутоиммунного процесса и воспаления суставов.
Однако, существуют методы лечения, которые уменьшают симптомы, снимают боль и воспаление. В дополнение к наследственности, факторы образа жизни играют важную роль в развитии болезни.
Семейная предрасположенность также играет роль в раннем появлении РА. Это связано с тем, что он часто встречается в некоторых семействах, и поэтому конкретный генотип, по-видимому, чаще затрагивается болезнью. Однако, генетические факторы не оказывают такого сильного влияния, как, например, при диабете 1 типа.
В случае гомозиготных близнецов, второй близнец также затрагивается только с вероятностью 15-20%, если первый уже имеет заболевание.
Основной фактор риска – генотип HLA-DRB1, который отвечает за синтез HLA (или комплекса MHC) лейкоцитов. HLA очень важен для распознавания посторонних веществ. Главный комплекс гистосовместимости играет важное значение в дифференциации чужеродных и эндогенных клеток.
У курильщиков чаще развивается РА, чем у некурящих. Причиной может быть отложение токсинов от сигаретного дыма в суставах. Почему токсины осаждаются в суставах, неизвестно. Однако они, по-видимому, связывают и модифицируют определенные клеточные структуры или белки в синовии. Иммунитет распознает эту измененную структуру и пытается уничтожить.
Аутоиммунные расстройства также могут возникать из-за инфекционных заболеваний различной этиологии. Причиной этого является так называемая «молекулярная мимикрия».
Некоторые белки на поверхности патогена сходны по структуре с эндогенными белками организма. Если этот патоген заражает человеческое тело, иммунитет распознает его как патоген.
В результате теряется способность различать собственные клетки от чужеродных, поэтому иммунитет начинает атаковать как собственные, так и чужеродные клетки.
РА был связан с двумя бактериальными штаммами Prevotella и Borrelia (боррелиоз) и Parovirus B19 25 (краснуха). Если возникает подозрение на РА, рекомендуется провести анализ на специальные антитела.
Боррелиоз
Некоторые питательные вещества нужны для правильного функционирования иммунитета. Витамин D является одним из этих основных питательных веществ. Поэтому устранение гиповитаминоза D является также важным моментом в лечении пациента от аутоиммунного ревматоидного артрита.
Согласно последним исследованиям, избыточный вес увеличивает риск ревматических заболеваний. Ожирение вес не только приводит к хроническому воспалению в организме, но и изменяет баланс иммунных клеток.
В настоящее время около 16 миллионов человек в России страдают от ревматизма. Ревматоидный артрит является наиболее распространенной ревматической болезнью: около 1 600 000 человек страдает от РА.
Теоретически РА также может возникать в детском возрасте (ювенильный РА). Заболеваемость среди населения в целом составляет около 1%. У женщин болезнь развивается в три раза чаще, чем у мужчин. Первые проявления заболевания возникают в среднем у мужчин и женщин в возрасте 55-65 лет.
Как проявляется болезнь
Заболевание может появиться внезапно на любом этапе жизни человека.
Начальная (ранняя) фаза расстройства сопровождается следующими симптомами:
- набуханием суставов с задержкой жидкости и болью;
- симметричными симптомами на суставах;
- анорексией;
- потерей в весе;
- тендинитом;
- легкой лихорадкой;
- ночным гипергидрозом;
- миалгией (мышечной слабостью);
- скованностью суставов в утреннее время суток.
Тендинит
При фазе артрита (прогрессировании заболевания) наблюдаются следующие проявления:
- пальцы деформируются к внешней стороне руки;
- сильный изгиб пальцев;
- ревматические узелки под кожей в больших суставах;
- уменьшение силы хвата руки;
- вовлечение других органов в воспалительный процесс: кровеносных сосудов, глаз, легких, роговицы, конъюнктивы;
- периферический артрит, то есть даже небольшие суставы поражаются болезнью;
- синдром запястного канала, или туннельный синдром;
- кисты пекаря.
В некоторых случаях болезнь поражает не только костно-мышечную систему, но и другие части тела и внутренние органы. Если сердце поражается, полиартрит вызывает перикардит в большинстве случаев. Плеврит может развиться в результате полиартрита в легких.
На коже РА характеризуется такими симптомами, как типичные ревматоидные узелки, а также небольшие воспалительные состояния, которые могут вызывать серьезные дефекты кожи.
Если глаза поражены, часто возникает воспаление различных слоев глазных стенок – склерит или эписклерит. В редких случаях аномальный рост ткани, вызванный этим заболеванием, также может привести к перфорации глазного яблока.
Хроническое воспаление слезных желез, которое приводит к постоянной сухости глаз, часто встречается как сопутствующий симптом полиартрита.
Склерит
На поздней стадии заболевания четко видны симптомы болезни. На разгибательных сторонах разрушенных суставов, особенно на предплечьях, обычно развиваются спайки, которые видны как узелки.
Методы диагностики
Американский колледж ревматологии определил семь критериев, по которым можно поставить диагноз «ревматоидный артрит»:
- утренняя скованность сочленений продолжительностью не менее 60 минут;
- суставной выпот или отек, которые возникает по меньшей мере в 3 областях тела (коленном суставе или других);
- артрит пальцев рук или ног;
- симметричное воспаление;
- наличие ревматоидных узелков в колене или иных частях тела;
- АЦЦП и ревматоидный фактор в крови;
- суставной остеопороз или эрозии, которые можно выявить на рентгеновском снимке.
РА ставится в том случае, если у пациента присутствуют 4 из 7 критериев. Первые 4 критерия должны существовать в течение не менее 4-6 недель.
Способы лечения
Своевременная терапия помогает замедлить или полностью остановить прогрессирование болезни. Терапия должна быть начата немедленно и с высокими дозами лекарств.
Медикаментозная терапия
В начале необходимо уменьшить воспаление суставов и всего тела. С этой целью назначают болеутоляющие средства (например, Ацетаминофен, Аспирин), чтобы улучшить качество жизни пациента.
Потом назначают глюкокортикоидные средства, чтобы полностью остановить воспаление в организме. Эта фаза лечения длится около 4-16 недель, потому что не каждый организм быстро реагирует на лекарства.
Полный эффект развивается в течение нескольких недель после начал терапии.
Ацетаминофен
Важно! Чем раньше начинается лечение, тем выше шансы выйти в ремиссию. Лекарства могут влиять только на симптомы, но не на причину болезни. Несвоевременное лечение может привести к тяжелой инвалидности. Обо всех симптомах нужно сообщать доктору, чтобы избежать долгосрочных последствий.
Если терапия не оказывает необходимого эффекта, врачи назначают базовые лекарства. На этом этапе анальгетики сочетаются с биопрепаратами и специальными противоревматическими препаратами.
Биофармацевтические препараты представляют собой сложные лекарственные средства, которые либо ингибируют определенный прововоспалительный белок, либо имитируют противовоспалительный эндогенный белок. При терапии РА используются следующие биопрепараты:
- ФНО антитела;
- ИЛ-1 антитела;
- Ритуксимаб (CD20-антитело);
- Абатацепт (ингибитор активации Т-клеток).
Противоревматическую препараты играют ключевую роль на этом этапе терапии:
- Метотрексат;
- Гидроксихлорохин;
- Циклоспорин А;
- Сульфасалазин.
Если заболевание достигло серьезной стадии или препараты не оказывают нужного эффекта, можно провести хирургическое вмешательство.
Хирургические методы лечения
Операция необходима, поскольку в более позднем течении заболевания вовлеченные суставы частично или полностью разрушаются, деформируются и больше не выполняют своей функции.
Следующие оперативные методы лечения используют на практике:
- эндопротезирование;
- удаление внутренней оболочки сустава;
- синоэктомия;
- коррекция суставной поверхности.
При терапии РА назначают сразу несколько лекарственных препаратов. Такие препараты проверялись в течение многих лет и надежно уменьшают воспаление в организме. В большинстве случаев прогрессирование заболевания прекращается или, по крайней мере, значительно уменьшается. Поэтому очень важно начать терапию как можно скорее.
Помимо здорового питания, лекарств и изменения образа жизни, можно назначить следующие виды лечения:
- физиотерапию;
- крио- и термотерапию;
- массаж;
- ходунки;
- ортопедическую обувь или стельки.
Эти варианты очень хорошо дополняют традиционную терапию. Также необходимо обратить внимание на диету и образ жизни.
Массаж
Профилактика
Если не лечить болезнь, она продолжает прогрессировать, полностью разрушая кость и хрящ. В результате подвижность пациентов ограничивается, что в выраженных случаях может привести к полной нетрудоспособности или, по крайней мере, частичной инвалидности пациента. Основной метод профилактики расстройства – своевременно начатое лечение.
Совет! При артритных заболеваниях не рекомендуется лечиться народными средствами или альтернативами лечебными методами.
Если возникает выраженная симптоматика во время беременности или у ребёнка, требуется обратиться к врачу и пройти все необходимые обследования. Определять лечение и диагноза может только врач.
Если возникают более опасные признаки (сильная боль в мышцах, лихорадка, сепсис), больному нужно срочно обратиться к врачу, чтобы предотвратить возможные последствия.
Врач назначит симптоматическое лечение и программу упражнений.
Источник: https://LechiSustavv.ru/vospalitelnyie-i-infektsionnyie-zabolevaniya/artrit/10525-artrita-autoimmunnogo.html
Синдром (болезнь) Рейтера
Синдром (болезнь) Рейтера – ревматическое заболевание, характеризующееся сочетанным поражением урогенитального тракта (уретритом и простатитом), суставов (моно- или полиартритом) и слизистой глаз (конъюнктивитом), развивающимися последовательно или одновременно. В основе синдрома Рейтера лежит аутоиммунный процесс, вызванный кишечной или мочеполовой инфекцией. Диагностическими критериями являются связь с перенесенной инфекцией, лабораторное выявление возбудителя и характерных изменений крови, клинический симптомокомплекс. Лечение включает антибиотикотерапию инфекции и противовоспалительную терапию артрита. Синдром Рейтера имеет тенденцию к рецидивам и хронизации процесса.
В 80% случаев болезнь Рейтера атакует молодых мужчин от 20 до 40 лет, реже — женщин и исключительно редко – детей. Ведущим этиологическим агентом синдрома Рейтера служит хламидия – микроорганизм, способный к длительному паразитированию в клетках хозяина в виде цитоплазматических включений.
Кроме того, синдром Рейтера может развиваться после перенесенного колита, вызванного шигеллой, иерсинией, сальмонеллой, а также провоцироваться уреаплазменной инфекцией.
Предполагается, что перечисленные возбудители благодаря своей антигенной структуре вызывают определенные иммунологические реакции у генетически склонных лиц.
В течении синдрома Рейтера выделяют две стадии: инфекционную, характеризующуюся нахождением возбудителя в мочеполовом или кишечном тракте, и иммунопатологическую, сопровождающуюся иммунокомплексной реакцией с поражением конъюнктивы и синовиальной мембраны суставов.
Синдром (болезнь) Рейтера
С учетом этиофактора различаются спорадическая и эпидемическая (постэнтероколитическая) формы заболевания. Спорадическая форма, или болезнь Рейтера, развивается после перенесенной мочеполовой инфекции; эпидемическая – синдром Рейтера – после энтероколитов различной этиологической природы (дизентерийных, иерсиниозных, сальмонеллезных, недифференцированных).
Течение болезни или синдрома Рейтера может быть острым (до 6 месяцев), затяжным (до года) или хроническим (длительнее 1 года).
Для болезни (синдрома) Рейтера специфическими являются поражение урогенитального тракта, глаз, суставных тканей, слизистых и кожи. При болезни Рейтера первым манифестирует уретрит, сопровождающийся дизурическими расстройствами, скудным слизистым отделяемым, ощущениями дискомфорта и гиперемией в области наружной уретры.
При бессимптомной клинике наличие воспаления определяется на основании увеличения числа лейкоцитов в мазке. Вслед за уретритом при синдроме Рейтера развивается глазная симптоматика, чаще имеющая форму конъюнктивита, реже — ирита, увеита, иридоциклита, ретинита, кератита, ретробульбарного неврита.
Явления конъюнктивита могут быть мало продолжительными и слабо выраженными, незаметными для пациента.
Определяющим признаком синдрома Рейтера является реактивный артрит, который дебютирует спустя 1-1,5 месяца после урогенитальной инфекции. Для синдрома Рейтера типично асимметричное вовлечение суставов ног – межфаланговых, плюснефаланговых, голеностопных, коленных. Артралгии более выражены утром и по ночам, кожа в области суставов гиперемирована, в полости суставов образуется выпот.
Синдром Рейтера отличается последовательным лестничным (от проксимальных к дистальным) вовлечением суставов в течение нескольких дней.
При урогенном артрите развиваются отеки, сосискообразные дефигурации пальцев; кожа над ними приобретает окраску синюшно-багрового цвета.
При болезни Рейтера может развиваться тендинит, пяточный бурсит, пяточные шпоры, поражение крестцово-подвздошных суставов — сакроилеит.
Слизистые оболочки и кожные покровы при синдроме Рейтера поражаются у 30-50% пациентов. Характерны язвенные изменения слизистой рта (глоссит, стоматит) и полового члена (баланит, баланопостит).
На коже появляются красные папулы, эритематозные пятна, очаги кератодермии – участки гиперемии кожи с гиперкератозом, шелушением и трещинами преимущественно на ладонях и стопах.
При синдроме Рейтера возможно развитие лимфаденопатии, миокардита, миокардиодистрофии, очаговой пневмонии, плеврита, полиневритов, нефрита и амилоидоза почек.
При осложненной форме синдрома Рейтера развиваются дисфункции суставов, расстройства зрения, эректильные нарушения, бесплодие. В поздней фазе болезни Рейтера могут поражаться почки, аорта, сердце.
В ходе диагностики пациент с подозрением на синдром Рейтера может быть направлен на консультацию ревматолога, венеролога, уролога, офтальмолога, гинеколога. Общеклинические анализы при синдроме Рейтера выявляют гипохромную анемию, рост СОЭ и лейкоцитоз крови.
В пробах мочи (трехстаканной, по Аддису-Каковскому и Нечипоренко) определяется лейкоцитурия. Микроскопия простатического секрета показывает увеличение лейкоцитов (>10) в поле зрения и снижение числа лецитиновых телец.
Изменения биохимии крови при синдроме Рейтера характеризуются повышением α2- и β-глобулинов, фибрина, сиаловых кислот, серомукоида; наличием С-реактивного протеина, отрицательной пробой на РФ.
Цитологические исследования соскобов уретры, шейки матки, конъюнктивы, синовиального экссудата, спермы, секрета простаты с окрашиванием по Романовскому-Гимзе обнаруживает хламидии в виде внутриклеточных цитоплазматических включений.
В диагностике синдрома Рейтера широко используется метод обнаружения ДНК возбудителя в биоматериале (ПЦР). В крови хламидийные и др. антитела выявляются с помощью серологических реакций – ИФА, РСК, РНГА.
Специфическим признаком синдрома Рейтера является носительство антигена HLA 27.
В анализе синовиальной жидкости, взятой путем пункции сустава, определяются воспалительные изменения – рыхлость муцинового сгустка, лейкоцитоз (10-50×109/л), нейтрофилез свыше 70%, наличие цитофагоцитирующих макрофагов, хламидийных антител и антигенов, повышенная активность комплемента, РФ не выявляется. При рентгенографическом исследовании суставов выявляются признаки несимметричного параартикулярного остеопороза, уменьшения размеров суставных щелей, эрозивной деструкции костей стоп, наличия пяточных шпор и шпор пястных костей, тел позвонков, у трети пациентов — односторонний сакроилеит.
При диагностике синдрома Рейтера принимаются во внимание анамнестические сведения (связь заболевания с урогенитальной или кишечной инфекцией); наличие симптомов конъюнктивита, реактивного артрита, кожных проявлений; лабораторное подтверждение возбудителя в эпителиальных соскобах.
Тактика лечения синдрома Рейтера предусматривает проведение антибиотикотерапии (для обоих половых партнеров), иммунокоррекции, противовоспалительного курса и симптоматической терапии.
Антибиотикотерапия включает 2-3 последовательных курса (по 2-3 недели) препаратами из различных фармакологических групп: тетрациклинами (доксициклин), фторхинолонами (ломефлоксацин, офлоксацин, ципрофлоксацин) и макролидами (кларитромицин, азитромицин, эритромицин и др.). При хламидийной инфекции предпочтение отдается доксициклину.
Одновременно с антибиотикотерапией назначается противогрибковые препараты, поливитамины, гепатопротекторы, протеолитические ферменты (панкреатин, трипсин, химотрипсин).
Иммунокоррегирующая терапия при синдроме Рейтера включает использование иммуномодуляторов (препаратов тимуса), адаптогенов, индукторов интерферона ( оксодигидроакридинилацетата натрия, акридонуксусная кислота в комбинации с N-метилглюкамином), а также УФОК, надвенной и внутривенной квантовой терапии. При тяжелых артралгических атаках и высокой активности воспаления проводится дезинтоксикационная и антигистаминная терапия. В целях дезинтоксикации при болезни Рейтера показана экстракорпоральная гемокоррекция – проведение плазмафереза, каскадной фильтрации плазмы и криоафереза.
Для подавления внутрисуставного воспаления при синдроме Рейтера используются НПВС (рофекоксиб, целекоксиб, нимесулид, мелоксикам), глюкокортикостероиды (бетаметазон, преднизолон), базисные препараты (сульфасалазин, метотрексат).
При наличии внутрисуставного экссудата проводится лечебная пункция сустава с введением пролонгированных глюкокортикоидов (бетаметазона, метилпреднизолона).
Местно накладываются компрессы с раствором диметилсульфоксида, обезболивающими и противовоспалительными мазями.
Стихание явлений острого артрита при синдроме Рейтера позволяет подключить физиотерапевтические сеансы фонофореза с протеолитическими ферментами, глюкокортикоидами, хондропротекторами; УВЧ, диатермию, магнитотерапию, лазеротерапию, массаж, грязелечение, сероводородные и радоновые ванны. В комплексе с терапией собственно синдрома Рейтера проводится лечение других экстрагенитальных очагов воспаления.
Динамика течения синдрома Рейтера преимущественно благоприятная.
У большей части пациентов через полгода заболевание переходит в стойкую ремиссию, что, однако, не исключает обострения болезни Рейтера много лет спустя.
У четверти пациентов артрит переходит в хроническую фазу, приводя к дисфункции суставов, атрофии мышц, развитию плоскостопия. Исходом синдрома Рейтера может служить амилоидоз и другие висцеропатии.
Профилактика синдрома (болезни) Рейтера включает предупреждение кишечных и урогенитальных инфекций, проведение своевременной этиотропной терапии уретритов и энтероколитов.
Источник: https://www.KrasotaiMedicina.ru/diseases/rheumatology/reiter-syndrome
Синдром Рейтера
Синдром Рейтера — сочетанное поражение мочеполовых органов (обычно в форме неспецифического уретропростатита), суставов (реактивный олиго- или моноартрит) и глаз (конъюнктивит), развивающееся одновременно или последовательно.
Болезнь Рейтера (синдром рейтера) возникает при наличии хламидийной инфекции у людей с генетической предрасположенностью. Большую роль в развитии болезни Рейтера играют нарушения в иммунной системе, возникшие в связи с формированием очага хронического хламидийного воспаления.
Мужчины болеют в 20 раз чаще, чем женщины.
При половом заражении в мочеполовых органах (уретра, простата, цервикальный канал матки) развивается очаг воспаления, откуда хламидии распространяются в различные ткани, в том числе и суставные. Затем развивается аутоаллергия, от выраженности которой зависит характер течения болезни. Выделяют 2 стадии заболевания: первая — инфекционная, характеризуется наличием хламидии в уретре; вторая — иммунопатологическая, сопровождающаяся развитием иммунокомплексной патологии с поражением синовии суставов и конъюнктивы. Уретро-окуло-синовиальный синдром могут вызвать и другие микроорганизмы — иерсиния, сальмонелла, шигелла. Предлагается выделять две формы заболевания: спорадическую (болезнь Рейтера) (клиническим проявлениям предшествует венерическое заражение, а этиологический фактор выявляется у 65-70% больных) и эпидемическую, или постэнтероколитическую (артриту, уретриту, конъюнктивиту предшествует энтероколит различной природы — дизентерийной, иерсиниозной, сальмонеллезной, недифференцированной). Постэнтероколитическую форму некоторые авторы называют синдромом Рейтера. Предполагается, что хламидии, шигеллы, сальмонеллы, иерсинии, уреаплазмы имеют определенные антигенные структуры, вызывающие своеобразный иммунный ответ организма в виде уретро-окуло-синовиального синдрома у генетически предрасположенных лиц.
При длительности болезни до 6 мес ее определяют как острое течение, до 1 года — затяжное, более 1 года – хроническое.
Заболевают преимущественно молодые мужчины в возрасте 20-40 лет (80% случаев), реже — женщины, чрезвычайно редко — дети. Начало заболевания чаще всего проявляется поражением мочеполовых органов (уретрит, цистит, простатит) через несколько дней (иногда месяц) после полового заражения или перенесенного энтероколита. Уретрит проявляется неприятными ощущениями при мочеиспускании, жжением, зудом, гиперемией вокруг наружного отверстия мочеиспускательного канала, скудными выделениями из уретры и влагалища. Выделения обычно имеют слизистый характер. Следует отметить, что уретрит не бывает чрезвычайно выраженным, как, например, при гонорее и может проявиться только небольшими слизисто-гнойными выделениями из уретры или только дизурией по утрам. Возможно даже отсутствие дизурических явлений. У 30% мужчин урогенитальный хламидиоз протекает бессимптомно. У таких больных часто имеется лишь инициальная лейкоцитурия или увеличение количества лейкоцитов в окрашенном по Граму мазке, взятом с тампона, введенного на глубину 1-2 см в переднюю часть уретры. Поражение глаз наступает вскоре после уретрита, чаще проявляется конъюнктивитом, реже иритом, иридоциклитом, увеитом, ретинитом, ретробульбарным невритом, кератитом. Следует отметить, что конъюнктивит может быть слабовыраженным, продолжаться 1-2 дня и остаться незамеченным. Ведущим признаком болезни является поражение суставов, которое развивается через 1-1.5 мес. после острой мочеполовой инфекции или ее обострения. Наиболее характерен асимметричный артрит с вовлечением суставов нижних конечностей — коленных, голеностопных, плюснефаланговых, межфаланговых. Боли в суставах усиливаются ночью и утром, кожа над ними гиперемирована, появляется выпот. Характерно «лестничное» (снизу вверх) последовательное вовлечение суставов через несколько дней. Именно для урогенного артрита (болезни Рейтера) патогномоничны периартикулярный отек всего пальца и сосискообразная дефигурация пальцев с синюшно-багровой окраской кожи, а также псевдоподагрическая симптоматика при вовлечении суставов большого пальца стопы. Достаточно часто наблюдаются воспаление ахиллова сухожилия, бурситы в области пяток, что проявляется сильными пяточными болями. Возможно быстрое развитие пяточных шпор. У некоторых больных могут появиться боли в позвоночнике и развиться саркоилеит. Более чем у 50% больных отмечается полное исчезновение суставной симптоматики, у 30% — рецидивы артрита, у 20% артрит приобретает хроническое течение с ограничением функции суставов и атрофией прилежащих мышц. У некоторых больных развивается плоскостопие как исход поражения суставов предплюсны. Суставы верхних конечностей поражаются редко. У 30-50% больных поражаются слизистые оболочки и кожа. На слизистой оболочке полости рта и в области головки полового члена появляются болезненные язвы, развивается баланит или баланопостит. Характерны стоматит, глоссит. Поражение кожи характеризуется появлением небольших красных папул, иногда эритематозных пятен. Чрезвычайно характерна кератодермия — сливные очачи гиперкератоза на фоне гиперемии кожи с трещинами и шелушением преимущественно в области стоп и ладоней. Очаги гиперкератоза могут наблюдаться на коже лба, туловища.
Возможны безболезненное увеличение лимфоузлов, особенно паховых; у 10-30% больных признаки поражения сердца (миокардиодистрофия, миокардит), поражение легких (очаговая пневмония, плеврит), нервной системы (полиневриты), почек (нефрит, амилоидоз почек), длительная субфебрильная температура тела.
Диагностические критерии болезни Рейтера. 1. Наличие хронологической связи между мочеполовой или кишечной инфекцией и развитием симптомов артрита и/или конъюнктивита, а также поражений кожи и слизистых оболочек. 2. Молодой возраст заболевших. 3. Острый асимметричный артрит преимущественно суставов нижних конечностей (особенно суставов пальцев ног) с энтезопатиями и пяточными бурситами. 4. Симптомы воспалительного процесса в мочеполовом тракте и обнаружение хламидий (в 80-90% случаев) в соскобах эпителия мочеиспускательного канала или канала шейки матки. При отсутствии хламидий в соскобах эпителия мочеиспускательного канала шейки матки серонегативный артрит можно расценивать как хламидийный, если имеются признаки воспаления урогенитальной сферы, и в сыворотке крови обнаруживаются хламидийные антитела в титре 1:32 и более. Лабораторные данные при болезни Рейтера. 1. Общий анализ крови: признаки небольшой гипохромной анемии, умеренный лейкоцитоз, повышение СОЭ. 2. Анализ мочи. Лейкоцитурия в пробах по Нечипоренко, Аддису-Каковскому, в трехстаканной пробе лейкоциты преимущественно в первой порции мочи. 3. Исследование секрета простаты — более 10 лейкоцитов в поле зрения, уменьшение количества лецитиновых зерен. 4. Биохимический анализ крови: повышение уровня альфа2- и бета-глобулинов, сиаловых кислот, фибрина, серомукоида, появление СРП. РФ отрицательный. 5. Обнаружение хламидийной инфекции. Производится цитологическое исследование соскобов слизистой оболочки уретры, цервикального канала, конъюнктивы, а также спермы и сока предстательной железы. Соскоб производиться ложечкой Фолькмана или специальными стерильными щеточками. Хламидии имеют тропность к цилиндрическому эпителию мочеполовых путей, поэтому соскоб должен быть сделан так, чтобы в нем присутствовали эти клетки. Содержимое соскоба распределяется на предметном стекле, фиксируется метанолом и окрашивается по Романовскому-Гимзе, хламидии обнаруживаются в виде внутриклеточных включений. Для приготовления препаратов из синовиальной жидкости ее центрифугируют 10 минут и осадок промывают раствором Хенкса. Суспензию помещают на стекло и окрашивают по Романовскому-Гимзе. Эта окраска имеет небольшую достоверность (5-15%). Более перспективна люминесцентная бактериоскопия хламидии при окраске препарата моноклональными антителами, мечеными флюрохромом, т.е. метод флюоресцирующих антител. Чувствительность метода 95%. Хламидийные антитела в крови можно обнаружить с помощью реакции связывания комплемента, реакции непрямой гемагглютинации и иммунофлюоресцентного анализа. Серологические тесты являются вспомогательными, так как у 50% больных из-за низкой иммуногенности антитела не обнаруживаются. Лучшим методом диагностики хламидийной инфекции является ДНК-диагностика с помощью полимеразноцепной реакции. Тест имеет видовую специфичность, сравнимую с методом культуры клеток и имеет чувствительность 10 молекул ДНК любого вида хламидии. При подозрении на энтероколитическую форму болезни Рейтера с помощью бактериологических и серологических методов следует исключить сальмонеллезную, шигеллезную, иерсиниозную инфекции. 6. Исследование синовиальной жидкости — изменения воспалительного типа: муциновый сгусток рыхлый, количество лейкоцитов 10-50×109/л, нейтрофилы составляют более 70%, обнаруживаются цитофагоцитирующие макрофаги, хламидийные антигены и антитела, высокий уровень комплемента, ревматоидный фактор не определяется. 7. Выявляется носительство HLA B27 Инструментальные исследования.
Рентгенологическое исследование суставов выявляет несимметричный околосуставный остеопороз, асимметричное сужение суставных щелей, при длительном течении — эрозивно-деструктивные изменения, вследствие периостита — пяточные шпоры и изолированные шпоры на теле одного-двух позвонков; патогномоничными являются шпоры пястных костей и их эрозии периоститы пяточных костей и фаланг пальцев стоп, асимметричные эрозии плюснефаланговых суставов, у 30-50% больных — признаки сакроилеита, чаще одностороннего.
При лечении синдрома Рейтера обязательно проводится санация очагов воспаления в мочеполовой сфере. При нервных расстройствах могут быть назначены препараты седативного действия и легкие транквилизаторы (Персен, настойка валерианы, пустырника). На ранних стадиях синдрома Рейдера показано использование средств лечебной физкультуры. Нагрузку следует постепенно увеличивать по мере стихания воспалительного процесса. Синдром Рейтера фото 6В стадии ремиссии синдрома Рейтера показано санаторно-курортное лечение (грязевые, радоновые, сероводородные ванны). При выраженном коньюктивите необходима консультация у офтальмолога. Как правило, назначаются аппликации антибактериальных средств – использование эритромициновой или тетрациклиновой мази.
Для лечения кожных высыпаний применяется наружное лечение – кератолитические мази, ГКС средства в форме кремов. При поражении слизистых рта назначаются полоскания антисептическими растворами, при баланите – ванночки.
Источник: https://meddex.ru/disease/1834
Лечение болезни Рейтера
- Болезнь Рейтера — заболевание, характеризующееся сочетанием поражения мочеполовых органов обычно в форме негонококкового (неспецифического) уретрита, простатита у мужчин (цервицита, аднексита, уретрита у женщин), поражением глаз (наиболее часто конъюнктивит) и суставов по типу асимметричного реактивного артрита, которое, как правило, возникает вследствие полового инфицирования у лиц с генетически детерминированным предрасположением, большей частью у носителей антигена HLA В27.
- В зависимости от этиологии различают две формы болезни Рейтера: спорадическую и эпидемическую (постэнтероколитическую).
- Спорадической называется форма, при которой клиническим проявлениям предшествует венерическое заражение, а этиологическим фактором является хламидия, выявляющаяся у 65-70% больных.
К энтероколитическим формам относятся те случаи болезни, когда артриту, уретриту и конъюнктивиту предшествует энтероколит различной природы (дизентерийной, сальмонеллезной, иерсиниозной, недифференцированной). В связи с тем, что энтероколитическая форма нередко встречается во время вспышек кишечных инфекций в больших коллективах (стройотрядах, туристических лагерях и т.д.), она получила еще и другое название — эпидемическая форма.
Постэнтероколитическая форма иногда называется синдромом Рейтера.
Лечебная программа при болезни Рейтера.
- Этиологическое лечение.
- Местное лечение воспалительного очага в мочеполовой системе.
- Применение НПВС.
- Лечение глюкокортикоидами.
- Лечение базисными препаратами.
- Физиотерапевтическое лечение.
- Лечебная физкультура.
- Лечение в поликлинике.
- Санаторно-курортное лечение.
- Диспансеризация.
1. Этиологическое лечение
Основой лечения болезни Рейтера являются антибиотики широкого спектра действия, причем назначение их должно быть как можно более ранним.
Ю. Н. Ковалевым и И. И. Ильиным (1974) разработана концепция двухстадийного течения болезни Рейтера (первая, ранняя, инфекционная стадия продолжительностью до 3 месяцев, и вторая, поздняя стадия иммунного воспаления, возникающая после 3 месяцев с момента заболевания).
Лечение заболевания в ранней, инфекционной стадии антибиотиками, ингибирующими хламидии, быстро приводит к регрессу всех симптомов болезни и выздоровлению.
Если лечение в инфекционной стадии не проводится, болезнь Рейтера переходит в стадию иммунного воспаления, а хламидии, выполнив роль “пускового механизма”, уже не влияют на дальнейший характер клинических проявлений, поэтому антибиотики, вызывающие их гибель, как в клинической практике, так и в эксперименте мало меняют характер течения патологического процесса (Ю. Н. Ковалев, 1990).
- Учитывая вышеизложенное, следует рано, еще в 1-й фазе болезни Рейтера, назначать лечение антибиотиками.
- Наиболее предпочтительны антибиотики тетрациклинового ряда, потому что они влияют почти на все виды возбудителей, вызывающих развитие болезни Рейтера, в том числе, на хламидии.
- Назначают антибиотики в следующих дозах:
- тетрациклин — 1.2-2 г в сутки (распределив на 5-6 приемов);
- метациклина гидрохлорид (рондомицин) — по 0.3 г 2-4 раза в сутки;
- доксициклина гидрохлорид (вибрамицин) — по 0.1 г 1-2 раза в сутки.
Длительность курса лечения — не менее 4 недель. При тяжелом торпидном течении продолжительность приема тетрациклина и других препаратов этой группы увеличивают до 1.5-2 месяцев.
При непереносимости тетрациклина подбирают другие антибактериальные средства, конечно, желательна этиологическая диагностика.
При хламидийной инфекции можно использовать макролиды эритромицин по 0.25-0.5 г 4 раза в день за 1-1.5 ч до еды; левомицетин по 0.5 г 4 раза в день внутрь; олеандомицин по 0.25-0.5 г 4 раза в день; эрициклин (сочетание эритромицина и окситетрациклина в соотношении 1:1) по 0.25-0.5 г в капсулах 4 раза в день за 1-1.5 ч до еды; сумамед по 1-2 г 2 раза в день.
При иерсиниозной инфекции назначаются левомицетин, гентамицин по 0.08 г (2 мл 4% раствора) 3 раза в день внутримышечно; при сальмонеллезе и шигеллезе — левомицетин.
Наиболее эффективными при болезни Рейтера являются препараты фторхинолонов (максаквин по 400-800 мг 1-2 раза в день); ципробай — внутрь по 500 мг 2 раза вздень или внутривенно капельно по 200 мг 2 раза в день; абактал — внутрь по 400 мг 2 раза в день или внутривенно капельно по 400 мг 2 раза в день.
Продолжительность антибактериального лечения при болезни Рейтера составляет 1.5-4 месяца (А. П. Мешков, 1994). Эффективность антибактериальной терапии должна контролироваться цитологическими, бактериологическими и серологическими методами. Лечение антибиотиками необходимо проводить с одновременным приемом противокандидамикозных средств, а также поливитаминных препаратов.
В ходе лечения болезни Рейтера антибиотиками и по окончании курса антибиотикотерапии целесообразно провести исследование на дисбактериоз и при его обнаружении провести соответствующее лечение (см, гл. “Лечение дисбактериоза кишечника”).
2. Местное лечение воспалительного очага в мочеполовой системе
Одновременно с курсом антибиотикотерапии проводится местное лечение воспалительного очага в мочеполовой системе. Это лечение проводит уролог или гинеколог.
Основным методом лечения хронического простатита и везикулита является лечебный массаж предстательной железы, который проводится при наполненном мочевом пузыре в течение 1-2 мин. После массажа больной мочится, удаляя из уретры попавший в нее патологический секрет.
Курс лечения состоит из 12-15 массажей через день.
Показателями эффективности терапии являются уменьшение или исчезновение субъективных ощущений, стойкое снижение числа лейкоцитов в секрете ниже 6-10 в поле зрения, повышение числа липоидных зерен, нормализация феномена кристаллизации простатического секрета.
Во 2-й стадии болезни Рейтера массаж предстательной железы должен проводиться осторожно, так как даже легкий массаж иногда приводит к обострению инфекции и усилению воспалительного процесса в суставах, появлению новых синовитов, фебрилитету, обострению увеита, диссеминации кожных высыпаний. Обострение симптомов болезни Рейтера объясняется повышенным иммунным ответом на поступающие в кровь при массаже предстательной железы патологически измененный секрет, а также микроорганизмы, персистирующие в этом органе.
Для улучшения оттока воспалительного секрета из предстательной железы проводится длительная спазмолитическая терапия (но-шпа, баралгин), а также применяются ректальные свечи с экстрактом белладонны и ихтиолом, микроклизмы с ромашкой, антипирином, горячие сидячие ванны. В некоторых случаях для уси ления действия лекарственных веществ в свечи добавляется 1 г димексида. Свечи вводятся 1 или 2 раза в день в течение 1-1.5 месяца.
При хроническом простатите широко применяются сантиметровые волны с помощью аппарата “Луч-2” с ректальным излучателем (12-15 процедур через день, чередуя с массажем предстательной железы), индуктотермия промежности (10-15 процедур по 20-30 мин ежедневно), диадинамические токи, обусловливающие активный электромассаж простаты с выделением ее секрета наружу; диадинамофорез ихтиола, трипсина. Из других видов лечения при хроническом простатите используют электрофорез новокаина, дарсонвализацию, различные виды ультразвуковой терапии, рефлексотерапию (иглоукалывание, лазерную акупунктуру).
Больным с длительно текущим хроническим простатитом в период неполной ремиссии рекомендуются грязелечение в виде ректальных тампонов и “трусов”, аппликации парафина или озокерита.
При недостаточном эффекте обычного консервативного лечения, что, как правило, отмечается при 2-й стадии болезни Рейтера в связи с преобладанием явлений аутосенсибилизации, или при невозможности местной терапии из-за активации симптомов болезни Рейтера в предстательную железу трансперитонеально вводятся глюкокортикоиды. Инъекции проводятся на фоне этиологического лечения.
Для лечения уретрита применяются инстилляции 0.5% раствора нитрата серебра или 2% раствора протаргола (5-7 инстилляций через 1-2 дня), промывание уретры раствором калия перманганата, хлоргексидина.
Лечение аднексита и других воспалительных заболеваний женских половых органов проводится гинекологом.
3. Применение НПВС
НПВС применяются в комплексном лечении болезни Рейтера для купирования артрита. Назначают индометацин (метиндол) — 100-150 мг в сутки.
При выраженном болевом синдроме целесообразно назначение пиразолоновых производных — пирабутола или реопирина по 3-5 мл внутримышечно в течение 5-7 дней с последующей заменой другими НПВС (метиндол, метиндол-ретард, пироксикам и др.). Очень эффективен вольтарен (ортофен, диклофенак-натрий) по 100-150 мг в день.
Аспирин, ибупрофен, напросин менее эффективны.
О механизме действия, побочных явлениях и противопоказаниях к НПВС см. в гл. “Лечение ревматоидного артрита”.
В случае выраженного болевого синдрома лечение НПВС можно сочетать с рефлексотерапией. В китайской медицине при лечении суставных поражений используют точки 1.9, II.3, 111.43, IV.3, V.7, VI.3, VII.65, VIII.5, IX.7, Х.З, XI.43, XII.3. Лечение артритов необходимо начинать с восстановления энергетического равновесия — “каналов почек и мочевого пузыря”.
4. Лечение глюкокортикоидами
Показаниями к назначению глюкокортикоидов являются тяжелое, торпидное течение суставного синдрома и высокая активность болезни Рейтера при отсутствии эффекта от лечения НПВС.
В этом случае лучше воспользоваться внутрисуставным введением гидрокортизона: в коленные суставы — 125 мг; в голеностопные, локтевые, лучезапястные — по 50 мг; в межфаланговые — по 15 мг.
Для внутрисуставного введения можно использовать кеналог-40 по 10-40 мг. Гидрокортизон вводят с интервалом 5-7 дней, кеналог — 1 раз в 2 недели.
Количество внутрисуставных введений регулируется эффектом терапии, но обычно не превышает 4-5 инъекций в каждый сустав.
При недостаточной эффективности внутрисуставного введения глюкокортикоидов назначают преднизолон внутрь в малых и средних дозах — 5-20 мг в сутки. При этом обязательным условием применения глюкокортикоидов является использование больших доз антибиотиков.
Следует еще раз подчеркнуть, что к систематическому приему глюкокортикоидов необходимо прибегать лишь в случае выраженных общих и местных признаков воспаления, не поддающихся лечению НПВС, а также при висцеральных проявлениях заболевания.
О механизме действия глюкокортикоидов, побочных явлениях и противопоказаниях к ним см. в гл. “Лечение ревматоидного артрита”.
5. Лечение базисными препаратами
При затяжном и хроническом течении болезни Рейтера показано применение аминохинолиновых препаратов: делагила — по 0.25 г или плаквенила — по 0.2-0.4 г в сутки в течение года под контролем крови и глазного дна.
При тяжелом течении, длительно сохраняющейся высокой активности патологического процесса и неэффективности НПВС и глюкокортикоидов отдельным больным назначают иммунодепрессанты. Обычно используют хлорбутин по 8-10 мг в сутки на протяжении 3-4 месяцев с последующим постепенным снижением дозы в течение 2-3 месяцев.
При распространенных кожных высыпаниях можно назначать метотрексат по 5 мг в день в течение 5 дней с последующим 5-дневным перерывом (всего 3-4 курса).
Лечение иммунодепрессантами проводится обязательно на фоне антибиотиков, при строгом контроле за лейкоцитами и тромбоцитами крови (анализ крови — 1 раз в 5-6 дней).
О механизме действия базисных средств, побочных действиях и противопоказаниях к ним см. в гл. “Лечение ревматоидного артрита”.
При хронической болезни Рейтера с торпидным течением, артритом умеренной активности и при безуспешном длительном использовании хинолиновых препаратов назначают препараты золота — кризанол по 17 мг в неделю (в 1 мл 5% раствора содержится 17 мг металлического золота). Препарат вводится внутримышечно 1 раз в неделю, на курс лечения рекомендуется 1 г металлического золота. При наличии кожных поражений применять кризанол не следует.
При постэнтероколитических формах болезни Рейтера хорошие результаты дает лечение сульфасалазином или салазопиридазином в дозе 1.5-2 г в сутки.
6. Физиотерапевтическое лечение
Физиопроцедуры на суставы и позвоночник назначают при снижении общей активности патологического процесса:
- микроволновая терапия;
- фонофорез гидрокортизона;
- при наличии контрактур, преобладании пролиферативных явлений в суставах — электрофорез лидазы, аппликации озокерита, парафина, лечебной грязи.
7. Лечебная физкультура
Начинать ЛФК рекомендуется рано: при уменьшении боли и снижении общей активности назначают статические упражнения для периартикулярной мускулатуры в положении лежа. При дальнейшем уменьшении активности процесса и снижении лабораторных признаков воспаления ЛФК проводится в полном объеме. Одновременно назначается массаж мышц, спины и конечностей.
8. Лечение в поликлинике
В поликлинике больные продолжают получать базисные препараты (если они были назначены в стационаре) — хинолиновые или (в редких случаях) кризанол, а также НПВС (метиндол, вольтарен и др.).
- При мышечной атрофии, похудании назначаются анаболические средства — метандростенолон по 5 мг 2-3 раза в день в течение 4 недель или ретаболил по 1 мл 1 раз в неделю, курс лечения — 4 инъекции.
- Физиотерапевтическое лечение суставов в поликлинике ограничивается назначением компрессов из 50% раствора димексида с анальгином, гидрокортизоном; продолжительность процедуры — 30-40 мин.
- Повторное электролечение, микроволновая терапия назначаются не ранее чем через 3 месяца после выполнения их в стационаре.
- В поликлинике обязательно продолжается лечение хронического очага мочеполовой инфекции урологом или гинекологом.
9. Санаторно-курортное лечение
Санаторно-курортное лечение показано больным болезнью Рейтера при полной ликвидации активности патологического процесса, а при хроническом течении заболевания — при отсутствии активности или активности не выше I степени.
Показаны преимущественно бальнеокурорты и курорты с грязелечением: Бердянск, Железноводск, Пятигорск, Евпатория, Сочи. В Беларуси — бальнеогрязевые курорты “Ждановичи” и “Нарочь” (Минская область), “Приднепровский” (Гомельская область), “Полесье” (Брестская область). Должны широко использоваться также местные пригородные санатории.
Целесообразно рекомендовать такие курорты, на которых одновременно можно проводить лечение артрита и хронического урологического воспалительного очага.
10. Диспансеризация
Диспансерное наблюдение за больными болезнью Рейтера осуществляют ревматолог, терапевт, уролог, окулист.
При клиническом выздоровлении ревматолог и уролог осматривают больного 1 раз в 6 месяцев, при хроническом течении заболевания — 1 раз в 3 месяца. По мере необходимости больные осматриваются также окулистом, дерматологом, при поражении внутренних органов — терапевтом.
При посещении больным врача производится общий анализ крови, мочи, оцениваются биохимические критерии воспаления. Рентгенография суставов производится 1 раз в год (при хроническом течении заболевания).
При диспансерном осмотре оцениваются выраженность болевого синдрома, активность воспалительного процесса, рецидивы артрита, состояние мочеполовой системы и глаз.
Источник: https://auno.kz/lechenie-boleznej-vnutrennix-organov-tom-2/293-lechenie-bolezni-rejtera.html