Проникшие в легкие человека воздушно-капельным путем, бактерии и вирусы приводят к воспалению легких. Попав в благоприятные для себя условия микроорганизмы начинают размножаться в носоглотке, а затем достигают альвеол легкого. Когда объем вдыхаемой инфекции становится значительным или иммунная защита человека ослаблена, происходит заражение легких. Стремительный иммунный ответ человека повреждает легочную ткань, что приведет к затруднению транспорта кислорода.
Какие бывают пневмонии?
Если человек заболел пневмонией вне больницы, то пневмония называется внебольничной.
Внутрибольничная пневмония, напротив развивается в условиях больниц, домов престарелых. К ней относят и пневмонию, связанную с ИВЛ.
Разделение болезни по ее происхождению помогает выбрать необходимые антибиотики в первые часы болезни.
Чем больше участков легких будет охвачено воспалением, тем драматичнее развитие пневмонии. В зависимости от расположения зон воспаления различают односторонние, двусторонние, полисегментарные, долевые.
«Атипичная» и «типичная» пневмонии
Типичная пневмония вызывается «классическими» возбудителями. К ним относятся Streptococcus pneumonia (пневмококк), а также Haemophilus influenza(гемофильная палочка) .
Неклассические микроорганизмы вызывают атипичную пневмонию. Например, Legionella, Mycoplasma pneumoniae, Chlamydia pneumoniae, Chlamydia psittaci, Coxiella burnetiid.
Пневмонии, вызванные респираторными вирусами группируются обособленно — Грипп A, Грипп B, Риновирусы, Парагрипп, Аденовирус, Респираторно синцитиальный вирус, Метапневмовирус, Коронавирусы (SARS Cov- 1, SARS Cov-2, MERS).
Различия между «атипичной» и «типичной» условное. Если сделать рентген легких, то возможно предположить атипичный возбудитель по особенностям полученной рентгенограммы.
От чего зависит тяжесть пневмонии?
- Пневмония может ограничиться лихорадкой, кашлем с мокротой без нарушения дыхания. Это описание легкой формы.
- Тяжелое течение проявляется дыхательными расстройствами, полиорганной недостаточностью, сепсисом.
- Иммунный ответ человека определяет степень повреждений легких. Чем массивней ответ, тем тяжелее болезнь.
- Ожирение, хронические болезни сердца и легких, диабет ухудшают прогноз болезни.
Кто чаще болеет пневмониями?
- Чем старше человек, тем выше риск болезни.
- Пациенты, страдающие ХОБЛ, бронхоэктазами, астмой, хроническими болезнями сердца (сердечная недостаточность), инсультом, сахарным диабетом.
- Перенесенная вирусная инфекция (ОРВИ) провоцирует бактериальную или грибковую пневмонию.
- Курение и чрезмерное употребление алкоголя способствует заболеванию
- Другие факторы образа жизни – например, тюрьмы, приюты для бездомных, воздействие экологических токсинов (например, растворителей, красок или бензина)
Симптомы и признаки пневмонии
Анализы крови помогут в диагностике болезни: лейкоцитоз или лейкопения являются результатами воспалительного ответа организма. Воспалительные маркеры, такие как СОЭ, C-реактивный белок и прокальцитонин могут нарастать, хотя последний в значительной степени специфичен для бактериальных инфекций.
Обязательным исследованием для диагностики пневмонии считают рентгенографию легких.
Пневмония при инфекции КОВИД 19
Течение болезни не выходит за рамки общих представлений о пневмонии. Классические симптомы присутствуют: лихорадка, озноб, боли в мышцах, кашель.
80 % болеют пневмонией без нарушения дыхания и в домашних условиях.
У 20% тяжелые проявления болезни: затруднено дыхание, человек начинает дышать часто, возникает потребность использовать дополнительно кислород. При ухудшении может возникнуть отказ важных органов- сердца, почек. Чем дольше пациент находится в больнице, тем больше вероятности присоединения больничной инфекции и грибов.
Обязательно необходима госпитализация при пневмонии COVID 19?
Нет, госпитальное лечение требуется не всегда.
Амбулаторный режим возможен для пациентов с легкой пневмонией. Пациенты, которые исходно здоровы, с нормальным дыханием, без сопутствующих заболеваний лечатся в домашних условиях.
Госпитализация необходима для пациентов, у которых насыщение кислородом менее 94% , они часто дышат.
Мне кажется, что мне тяжело дышать. У меня дыхательная недостаточность?
Самый простой способ понять, что у вас развивается дыхательная недостаточность – подсчитать «вдох-выдох» за минуту. Если более 21, то следует вызвать врача. Другой способ — это измерить кислород в крови. Пульсоксиметр уже есть у многих дома. Этим прибором можно следить за сатурацией — если она ниже 94%, то расценить эту ситуацию как ухудшение и обратиться за помощью к врачам.
Применение КТ в диагностике вирусных пневмоний
- преимущество метода — в выявлении изменений в лёгких даже у людей, инфицированных COVID-19, но у которых отсутствуют симптомы инфекции.
- Несмотря на высокую чувствительность, КТ не может дать точного ответа о причинах пневмонии (бактерии, вирусы, грибы).
Что такое «матовое стекло» в заключении КТ?
Уплотнения лёгочной ткани “матовое стекло” — это начальная фаза воспаления легких. Возникает при постепенном заполнении альвеол жидкостью.
Когда бронхи и альвеолы заполнятся жидкостью, возникнут участки уплотнения, которые называются консолидацией. Консолидация лёгочной ткани возникает при длительном воспалительном процессе.
У меня COVID 19 и КТ-2 Что это означает?
Важно понять сколько легочной ткани поражено. Чем больше вовлечено легочной ткани в воспаление, тем более затруднено получение кислорода из вдыхаемого воздуха. Без кислорода человек быстро погибает.
Например, при пневмонии, вызванной COVID 19, ухудшение в легких занимает несколько часов. Чем раньше будет принято решение о госпитализации, кислородотерапии и лечении, тем больше шансов вылечиться.
Для оценки изменений подсчитывается сколько процентов легких повреждено пневмонией. Измерение проводится «на глаз». Полученный результат сопоставляется с шкалой распространённости изменений:
- КТ-0 – нет признаков пневмонии
- КТ-1 – до 25%
- КТ-2 – от 25 до 50%
- КТ-3 – от 50 до 75%
- КТ-4 – свыше 75%
Процентная оценка сортирует пациентов, кому срочно требуется госпитальное лечение и тех, кто может лечиться в домашних условиях.
Если у вас КТ 2, это соответствует легкой пневмонии. Такие изменения не сопровождаются затрудненным дыханием, не требуют госпитализации. Но КТ 2 может при неправильном лечении перейти в КТ 3 и 4. Поэтому наблюдение со стороны врача обязательно!
Если врач не слышит хрипы в легких при прослушивании, значит у меня нет пневмонии?
Это неверно. Постановка диагноза требует демонстрации изменений в легочной ткани при рентгенографии (КТ) и клинических проявлений (например, лихорадка, одышка, кашель и образование мокроты), изменений в анализах крови.
Лечение пневмонии
Для лечения пневмонии необходимо знать название инфекции. У пациентов название возбудителя в самом начале болезни неизвестно, поэтому применяется эмпирическая терапия антибиотиками – лечение, направленное на вероятного возбудители. Для всех пациентов с ВП разработаны схемы лечения, нацеленные на уничтожение S.pneumoniae и атипичных возбудителей.
Для большинства больных используют комбинированную терапию с бета-лактамными антибиотиками либо макролидами. Альтернативные схемы включают монотерапию фторхинолоном.
Лечение SARS CoV-2
- Принципы лечение пневмонии общие. Назначение противовирусной и антибактериальной терапии.
- В тяжелых случаях, в условиях больницы назначение высокопоточной кислородотерапии, моноклональных антител, антикоагулянтов, легочной вентиляции.
- Антибиотики на вирус COVID 19 не действуют.
Реабилитация после пневмонии
Помимо лекарственной терапии, направленной на бактерии, вирус и воспаление, необходимо восстановление функции легких до исходного здорового уровня..
После перенесенной болезни в легких формируются изменения. Это и «матовое стекло» и фиброз легочной ткани, пневмофиброз. В этих участках затруднен газообмен, нарушено питание альвеол и бронхов, защита бронхов снижается.
Инфекция и пневмония действуют на человека одновременно лишая сил, уверенности, снижается качество жизни Необходимо приложить усилия и предотвратить фиброзные изменения в легких.
Решает задачу реабилитационная программа, состоящая из комплекса лечебных процедур, ингаляций, дыхательных тренажеров, упражнений ЛФК.
Подробнее о реабилитации
Наши специалисты
Чикина Светлана Юрьевна
Кандидат медицинских наук, врач-пульмонолог высшей категории. Официальный врач эксперт конгрессов РФ по пульмонологии.
более 30 лет
- Кулешов Андрей Владимирович
- Главный врач, кандидат медицинских наук, врач-пульмонолог, сомнолог, член European Respiratory Society (ERS).
- Опыт работы 26 лет
Мещерякова Наталья Николаевна
Кандидат медицинских наук, врач-пульмонолог высшей категории, доцент кафедры пульмонологии им. Н.И. Пирогова.
Опыт работы 26 лет
Никитина Наталия Владимировна
Зам. главного врача, пульмонолог аллерголог высшей категории. Действительный член Европейской академии аллергологии и иммунологии.
Опыт работы 15 лет
Стоимость услуг
| Первичная консультация пульмонолога | 3500 |
| Повторная консультация пульмонолога | 3000 |
| Первичная консультация главного врача, пульмонолога Кулешова А.В. | 5000 |
| Повторная консультация главного врача, пульмонолога Кулешова А.В. | 3500 |
Лечение пневмонии (воспаления легких) — Как и чем лечить пневмонию?
Пневмония — воспаление легких, вызванное бактериальной или вирусной инфекцией. В ходе пневмонии происходит поражение легочных альвеол. Они заполняются гноем или жидкостью, нарушается газообмен. Пневмонию часто сопровождает кашель, одышка, а также жар и озноб.
Пневмония может угрожать жизни. Риск особенно высок для маленьких детей, пожилых людей, для тех, у кого ослаблен иммунитет.
По данным Росстата, в России в 2019 году от пневмонии умерло 23,9 тыс. чел. По данным ВОЗ, пневмония в 15% наблюдений является причиной смертности у детей в возрасте до 5 лет во всем мире.
Причины пневмонии
Воспаление легких почти всегда вызывают вирусы или бактерии (рис. 1). Риск заболеть увеличивается при снижении иммунитета, если человек дышит загрязненным воздухом или курит, если у него есть хронические болезни сердца, эндокринные или другие заболевания.
Пневмония чаще всего бывает внебольничной. Это значит, что человек заболевает ею за пределами медицинских учреждений из-за заражения бактериальной или вирусной инфекцией.
Главными возбудителями бактериальных пневмоний являются:
- Streptococcus pneumoniae — выявляют в 38% случаев;
- Chlamydophila pneumoniae — 21% случаев;
- Haemophilus influenzae — 13% случаев;
- Mycoplasma pneumoniae — 8%.
До 2020 года респираторные вирусы вызывали только 17% от общего числа пневмоний, лечение которых проводилось амбулаторно. После начала распространения новой коронавирусной инфекции доля вирусных пневмоний увеличилась.
Рисунок 1. Причины пневмонии. Источник: МедПортал
Внебольничную пневмонию также могут вызывать бактериоподобные организмы, грибки. Внутрибольничная пневмония развивается, если человек заболевает во время госпитализации из-за другой болезни или медицинского вмешательства.
Кто в группе риска?
Риск заболеть воспалением легких или столкнуться с его тяжелыми осложнениями выше для следующих групп:
- Дети в возрасте до 5 лет и взрослые старше 65 лет.
- Люди, страдающие от хронической обструктивной болезни легких, бронхиальной астмы, других болезней органов дыхания.
- Курильщики.
- Люди со сниженным иммунитетом (зараженные ВИЧ или проходящие химиотерапию);
- Люди, имеющие тяжелые хронические болезни (включая сердечно-сосудистые заболевания и сахарный диабет), а также те, кто долго соблюдает постельный режим.
После переохлаждения, при переутомлении или стрессе, тяжелом течении респираторных заболеваний вероятность развития пневмонии увеличивается.
Когда обратиться к врачу?
При появлении симптомов пневмонии нужно обращаться к терапевту. Среди признаков воспаления легких могут быть (рис. 2):
- кашель с мокротой;
- боль в груди при кашле или дыхании;
- затруднения дыхания и одышка даже в покое или при небольших нагрузках;
- быстрая утомляемость, слабость;
- температура тела выше 38.5°C (у пожилых людей и у людей с ослабленным иммунитетом возможно понижение температуры).
Рисунок 2. Признаки воспаления легких. Источник: МедПортал
Если состояние быстро ухудшается, температура долго остается повышенной или пониженной, а одышка, кашель и другие признаки воспаления легких нарастают, нужно вызывать скорую медицинскую помощь.
Диагностика
Врач начнет диагностику с опроса и осмотра. Нужно рассказать ему об имеющихся симптомах, а также об общем состоянии здоровья.
При осмотре он измерит температуру тела и артериальное давление, обследует грудную клетку, прослушает легкие, чтобы выявить шумы, хрипы, особенности дыхания. За диагностикой нужно обращаться к терапевту.
Он может направить пациента на консультацию к узкому специалисту — пульмонологу.
Для диагностики нужен клинический анализ крови, чтобы получить информацию об общих показателях здоровья. При тяжелой пневмонии дополнительно назначают биохимический анализ крови.
Отклонения в его результатах могут указывать на нарушения в работе некоторых органов, на развитие осложнений.
Результаты биохимического анализа учитывают при определении возможной причины пневмонии (прежде всего — вирусная или бактериальная), выборе лекарственных средств и определении их дозировок.
При осложнениях может проводиться исследование плевральной жидкости, анализ газов артериальной крови, коагулограмма. Чтобы установить возбудителя болезни, может проводиться микробиологическая диагностика (исследование мокроты или крови, ПЦР-диагностика, экспресс-тесты).
dusanpetkovic / freepik.com
При пневмонии может использоваться несколько методов инструментальной диагностики.
- Флюорография или рентгенография органов грудной клетки. Выявляет признаки воспаления в легких, позволяет оценить его локализацию, распространение, наличие осложнений.
- КТ органов грудной клетки. Компьютерная томография позволяет уточнять диагноз, оценивать объем поражения легких при воспалении, видеть изменение тканей. Проводится, если рентгенография или флюорография выявляет изменения, не типичные для пневмонии, если воспаление легких является рецидивирующим или плохо поддается лечению, если при симптомах пневмонии рентгенография не выявляет изменения в легких.
- Если болезнь протекает тяжело, может понадобиться ЭКГ для оценки состояния сердца и трансторакальное УЗИ грудной клетки, если есть подозрение на появление плеврального выпота (скопление жидкости в плевральной полости).
Как и чем лечить пневмонию?
Лечение пневмонии должен назначать терапевт. Оно будет зависеть от причин воспаления легких, от его тяжести, наличия хронических заболеваний, общего состояния здоровья.
При пневмонии лечат инфекцию, которая ее вызвала, проводят симптоматическую и поддерживающую терапию, предупреждают появление осложнений. Тем, кто находится в группе риска или тяжело переносит воспаление легких, может требоваться госпитализация.
Если развивается дыхательная недостаточность, нужна респираторная поддержка.
Антибактериальная терапия
Назначается только при бактериальной пневмонии и в случаях, когда вирусная пневмония осложняется бактериальной инфекцией. Если воспаление легких вызвано вирусом и протекает без осложнений, антибактериальные препараты не используются, их применение может быть опасным.
Для лечения бактериальной пневмонии могут использоваться антибиотики нескольких видов: макролиды, цефалоспорины, фторхинолоны, аминопенициллины. Чтобы правильно подобрать препарат, врач должен определить возбудителя инфекции — то, какие именно бактерии вызвали воспаление легких.
Противовирусная терапия
Противовирусная терапия применяется, если пневмония вызвана вирусом гриппа, парагриппа, аденовирусом и другими. При развитии вирусной пневмонии на фоне заражения вирусом гриппа могут назначаться ингибиторы нейраминидазы (осельтамивир и занамивир). Антибиотики применяются только в случае присоединения бактериальной инфекции.
Поддерживающее и симптоматическое лечение
Чтобы снизить повышенную температуру и снять боль, терапевт может назначить парацетамол, ибупрофен или другие нестероидные противовоспалительные средства. Возможно назначение муколитических препаратов, которые разжижают мокроту и стимулируют ее выведение: амброксола, ацетилцистеина и др. В период лечения рекомендуют соблюдать постельный режим и пить больше жидкости.
При развитии острой дыхательной недостаточности нужна респираторная поддержка. Способ такой поддержки выбирают по тяжести состояния:
- Кислородотерапия. Предполагает вдыхание чистого кислорода через лицевую маску, помогает увеличить поступление кислорода в кровь.
- Неинвазивная или инвазивная вентиляция легких. Применяется, если кислородотерапия не обеспечивает достаточного поступления кислорода в кровь, если дыхательная недостаточность сопровождается остановками дыхания, нарушением сознания, резким снижением артериального давления (систолическое ниже 70 мм рт. ст.) и частоты сердечных сокращений.
- ЭКМО (рис. 3). Технология насыщения крови кислородом с помощью специального аппарата. Он «забирает» кровь из венозного русла, очищает, насыщает кислородом и направляет ее в венозное или артериальное русло (зависит от способа подключения аппарата). ЭКМО применяется при острой дыхательной недостаточности, если другие способы респираторной поддержки не дают необходимых результатов.
Рисунок 3. ЭКМО — Экстракорпоральная мембранная оксигенация. Источник: МедПортал по consultqd.clevelandclinic.org
Можно ли вылечить пневмонию дома?
Лечение пневмонии почти всегда является амбулаторным — то есть проводится в домашних условиях, без госпитализации. При амбулаторном лечении важно, чтобы оно проходило под контролем медика. Нужно прийти на прием к врачу общей практики, терапевту или пульмонологу, чтобы он назначил лечение.
Воспаление легких можно лечить дома, если симптоматическое лечение (прием жаропонижающих, обезболивающих, муколитических препаратов) дает хороший эффект. Еще одно условие — у человека нет дыхательной недостаточности.
Можно проверить, достаточно ли кислорода поступает с дыханием, с помощью пульсоксиметра, специального датчика. Также можно оценить частоту дыхания. Если человек делает 20 или больше вдохов в минуту в состоянии покоя, это тревожный признак.
При острой дыхательной недостаточности человек делает больше 24 вдохов в минуту.
Важно! Если терапевт разрешает лечиться амбулаторно, нужно строго выполнять его рекомендации и назначения: вовремя принимать лекарства, следить за самочувствием, пить больше жидкости, соблюдать постельный режим.
Лечить пневмонию дома нежелательно людям, находящимся в группе риска. Госпитализация рекомендована:
- пожилым людям,
- маленьким детям,
- беременным женщинам,
- людям с хроническими заболеваниями.
Осложнения
macniak / freepik.com
Риск осложнений при воспалении легких зависит и от эффективности лечения, и от общего состояния здоровья. Он выше, если у человека есть хронические заболевания органов дыхания или сердечно-сосудистой системы, эндокринные болезни, если человек курит. Осложнения могут быть легочными (затрагивают органы дыхания) и внелегочными (затрагивают другие органы). К легочным осложнениям пневмонии относят:
- одышку, развитие острой дыхательной недостаточности, гипоксии (кислородного голодания организма);
- плеврит — воспаление из-за скопления жидкости в плевральной полости;
- абсцесс легкого — образование гноя;
- ателектаз — резкое уменьшение объема легкого из-за спадания его тканей.
К внелегочным осложнениям относят:
- Заболевания сердца — миокардит (воспаление тканей сердечной мышцы), перикардит (воспаление с фиброзными изменениями), эндокардит (воспаление эндокарда).
- Вторичный менингит — развивается, если инфекция поражает ткани головного или спинного мозга.
- Инфекционно-токсический шок — развивается как реакция на токсины, если бактерии попадают в кровоток, сопровождается полиорганной недостаточностью.
- ДВС-синдром — образование тромбов и массивное кровотечение из-за нарушений работы противосвертывающей и свертывающей систем крови.
Лечение пневмонии должно предполагать оценку риска осложнений и их профилактику. Для этого может использоваться расширенная антибактериальная терапия, кардиопротекторные, противотромбозные и другие препараты.
Профилактика пневмонии
Есть несколько способов снизить риск воспаления легких:
- Вакцинация. Защититься от воспаления легких помогают прививки от пневмококковой инфекции и гриппа, новой коронавирусной инфекции.
- Меры безопасности и гигиена. Они особенно важны в периоды сезонных эпидемий. Нужно мыть руки чаще, стараться меньше контактировать с заболевшими людьми, при необходимости использовать средства защиты (медицинские маски, перчатки).
- Правильное лечение. Пневмония часто становится осложнением острых респираторных вирусных инфекций. Для ее профилактики необходимо эффективное лечение ОРВИ: нужно вовремя обращаться к терапевту и выполнять его рекомендации.
- Укрепление здоровья. Важно отказаться от вредных привычек: не курить, уменьшить употребление алкоголя. Укрепление иммунитета, физическая активность, правильное питание помогут снизить риск воспаления легких.
Заключение
Лечение пневмонии может проводиться амбулаторно, дома, но важно, чтобы его назначал и контролировал терапевт. Если воспаление легких протекает в тяжелой форме, с осложнениями или если риск осложнений повышен, понадобится госпитализация. Пневмония может быть опасной, и поэтому при ее лечении необходимо соблюдать все рекомендации врачей.
Внебольничная пневмония: причины, симптомы и диагностика. Лечение внебольничной пневмонии в Москве
Внебольничная пневмония – инфекционное заболевание, которое характеризуется воспалительным процессом в лёгких. Заболевание чаще всего развивается во время эпидемий гриппа и острых респираторно-вирусных инфекций. Пациентов с легким течением воспаления легких можно лечить амбулаторно. При средней и тяжелой степени пневмонии их госпитализируют в клинику терапии.
Причины внебольничной пневмонии
Внебольничные пневмонии условно разделяют на 3 группы:
- воспаление лёгких, не требующее госпитализации;
- пневмонии, требующие госпитализации больных в стационар;
- пневмонии, требующие госпитализации пациентов в отделения интенсивной терапии.
В зависимости от особенностей инфицирования различают следующие формы воспаления легких:
- Внебольничная пневмония (развивается вне лечебного учреждения);
- Внутригоспитальная пневмония (возникает спустя 48 часов после поступления в стационар при отсутствии инфекционного заболевания в инкубационном периоде на момент госпитализации);
- Аспирационная пневмония (развивается у лиц с тяжелыми нарушениями иммунитета).
Виды внебольничных пневмоний
В зависимости от типа возбудителя, вызвавшего патологический процесс, различают следующие виды внебольничной пневмонии:
- Бактериальную – воспаление дыхательных путей вызывает пневмококк (бактерия пневмонии), стафилококки, гемофильная палочка, хламидии, микоплазмы;
- Вирусную – возникает под воздействием вируса гриппа, парагриппа, аденовирусов, риновирусов, респираторно-синцитиальные вирусов, возбудителей кори, коклюша, краснухи, вируса эпштейна-барр, цитомегаловирусной инфекции;
- Грибковую – вызывают грибки рода кандида, аспергилл;
- Пневмонию, вызванную простейшими микроорганизмами.
- Смешанная пневмония является одним из сложных видов воспаления лёгких. Её вызывают ассоциации различных микроорганизмов.
- Внегоспитальная пневмония появляется и развивается в домашних условиях. О госпитальной пневмонии говорят в том случае, когда воспаление лёгких развилось у пациента, который пребывает в стационаре не менее 48 часов.
По локализации бактериальная пневмония может быть правосторонней, левосторонней, или двухсторонней. При очаговом воспалении поражается небольшой участок легкого. Сливная бактериальная пневмония характеризуется объединением нескольких мелких очагов в крупные.
Долевая пневмония характеризуется бактериальным воспалением одной доли легкого, при сегментарной пневмонии воспалительный процесс находится в пределах одного или нескольких сегментов. Воспалительный процесс может локализоваться в сегменте или доле легкого.
Очаговая пневмония часто развивается на фоне болезней дыхательных путей.
При сегментарной пневмонии происходит воспаление бронхолегочного сегмента. Этот вид пневмонии начинается выраженными клиническими проявлениями: высокой температурой тела, сильной лихорадкой, кашлем, выраженной интоксикацией организма, болью в области грудной клетки и живота.
Долевая пневмония может быть верхнедолевой, центральной и нижнедолевой. Наиболее тяжелое течение заболевания при верхнедолевой пневмонии. Долевая пневмония характеризуется острым началом заболевания, сильным ознобом, высокой температурой, лихорадкой, головной болью, потливостью, одышкой, сильным кашлем, болью в области груди со стороны пораженного органа дыхания.
Кашель в начальной стадии заболевания сухой, с развитием воспалительного процесса усиливается выделение мокроты, которая приобретает вязкую слизистую консистенцию, может иметь примесь крови. При тяжелом течении заболевания развивается острая дыхательная недостаточность, интоксикация организма, цианоз носогубного треугольника.
Симптомы и диагностика внебольничной пневмонии
Воспаление лёгких (внебольничная пневмония) проявляется такими клиническими симптомами, как слабость, утомляемость, тошнота, отсутствие аппетита, нарушение сознания. Пациентов беспокоит кашель с выделением мокроты, боль в грудной клетке.
- Внебольничная пневмония проявляется следующими основными симптомами:
- Кашлевыми позывами и расслаблением дыхательных путей;
- Повышением температуры тела;
- Выделением мокроты различной интенсивности;
- Болезненными ощущениями в области грудины;
- Общей слабостью;
- Повышением потоотделения, преимущественно в ночные часы.
Внебольничная полисегментарная пневмония отличается более острым течением, чем очаговая, продолжительным инкубационным периодом. Данная форма заболевания требует незамедлительного лечения, так как осложняется развитием дыхательной недостаточности.
При осмотре пациента врач может выявить цианоз, отставание одной половины грудной клетки во время дыхания. Во время перкуссии определяется укорочение звука над очагом поражения. При аускультации выслушивается ослабленное или бронхиальное дыхание, крепитация, сухие или влажные хрипы.
Диагноз пневмонии считается установленным, если у пациента на фоне выявления на рентгенограмме инфильтрата в легочной ткани имеется не менее двух клинических признаков:
- острое начало заболевания с высокой температурой тела;
- кашель с отделением мокроты;
- физикальные признаки уплотнения легочной ткани;
- лейкоцитоз.
Особенности клинического течения
Симптомы и лечение бактериальной пневмонии находятся в прямой зависимости от возбудителя воспаления лёгких. Клиническая картина пневмококковой пневмонии складывается из следующих синдромов:
- Интоксикационного;
- Общевоспалительного;
- Бронхолегочного;
- Плеврального.
Воспаление лёгких, обусловленное пневмококковой инфекцией, обычно протекает в виде крупозной и очаговой пневмонии.
Крупозная бактериальная пневмония начинается остро, с внезапного повышения температуры тела до 38-40°С, потрясающего озноба, лихорадочного румянца на щеках.
Выражены признаки интоксикации: слабость, боль в мышцах, головная боль, потеря аппетита. Учащается сердцебиение, появляется одышка.
Пациенты отмечают боль в груди на стороне поражения при кашле и дыхании. Кашель сначала сухой, а затем становится влажным, с отделением коричневой мокроты. Крупозная пневмония характеризуется тяжелым течением. Часто встречаются следующие осложнения:
- Острая дыхательная недостаточность;
- Плеврит;
- Абсцесс лёгкого;
- Эмпиема плевры.
- Реже развиваются внелегочные и генерализованные осложнения: эндокардит, менингит, нефрит, сепсис.
Началу очаговой пневмококковой пневмонии предшествует острое респираторное вирусное заболевание. Сохраняется высокая утомляемость, общая слабость, сильная потливость.
Симптоматика выражена слабее, чем при крупозном воспалении легких. Лихорадка не высокая и менее продолжительная, кашель умеренный и не столь болезненный.
Течение очаговой бактериальной пневмонии обычно среднетяжелое, редко возникают осложнения.
Для стафилококковой пневмонии характерны деструктивные поражения легких с образованием отдельных полостей. Различают следующие формы стафилококкового воспаления лёгких:
- Первичное (бронхогенное);
- Лёгочно-плевральное;
- Абсцедирующее;
- Инфильтративно-буллезное;
- Метастатическую деструкцию легких.
Заболевание начинается остро, с повышения температуры тела до высоких цифр. Пациентов беспокоит озноб, кашель с выделением гнойной или кровянистой мокроты, боль в грудной клетке. Появляется цианоз и одышка.
В зависимости от возраста пациента причиной воспаления легких могут быть различные возбудители:
- У малышей до полугода наиболее частой причиной развития пневмонии становится заражение пневмококком, реже смешанные инфекции – пневмококки и гемофильная палочка. Очень редко развиваются атипичные пневмонии, вызываемые нетипичным возбудителем и отличающиеся течением заболевания;
- У детей школьного возраста наиболее часто развивается атипичная пневмония, вызванная хламидиями, микоплазмами. Реже встречается пневмония пневмококковая. Вирусная пневмония на фоне гриппа чаще диагностируется у детей;
- У взрослых пациентов заболевание вызывается различными бактериальными возбудителями, реже встречается вирусная пневмония.
- Предрасположенностью к заболеванию страдают люди с ослабленным иммунитетом, часто переутомляющиеся, подвергаемые стрессу, находящиеся в состоянии депрессии, болезненные, плохо питающиеся.
Клиническая картина пневмонии зависит от уровня поражения легкого и распространенности патологического процесса. Наиболее часто врачи сталкиваются с очаговыми пневмониями. Они начинаются постепенно, в течение 3-5 дней. Вначале появляются следующие симптомы:
- Малопродуктивный кашель;
- Выраженная общая слабость;
- Головная боль;
- Повышение температуры до субфебрильных цифр;
- Потливость;
- Разбитость в теле;
- Боли в грудной клетке, связанные с дыханием.
Принципы лечения внебольничных пневмоний у взрослых
Краткое изложение рекомендаций без анализа и комментариев.
Диагностика
Диагноз внебольничной пневмонии является определенным при наличии у больного рентгенологически подтвержденной очаговой инфильтрации легочной ткани и, по крайней мере, двух клинических признаков из числа следующих: а) остролихорадочное начало заболевания (Т > 38, 0°С) ; б) кашель с мокротой; в) физические признаки (фокус крепитации и/или мелкопузырчатых хрипов, жесткого/бронхиального дыхания, укорочения перкуторного звука) ; г) лейкоцитоз (>10·109/л) и/или палочкоядерный сдвиг (>10%). При этом необходимо учитывать и возможность известных синдромосходных заболеваний/патологических состояний.
- Окраска по Граму и посев мокроты
- Рутинный посев мокроты и окраска по Граму не рекомендованы для взрослых амбулаторных больных с внебольничной пневмонией.
- У госпитализированных пациентов предварительная окраска по Граму и посев секрета дыхательных путей рекомендуются для взрослых с ВП, которая считается тяжелой (особенно у интубированных пациентов) или если ВП удовлетворяет одному из следующих условий:
- в настоящее время пациент проходит эмпирическое лечение метициллин-резистентного золотистого стафилококка (MRSA) или Pseudomonas aeruginosa.
- ранее имела место инфекция MRSA или P. aeruginosa , особенно инфекция дыхательных путей.
- пациент был госпитализирован в течение предшествующих 90 дней и по любой причине получал парентеральные антибиотики.
- Культура крови
- Посев крови не рекомендуется проводить у взрослых амбулаторных больных с ВП.
- Рутинные посевы крови не рекомендуются для госпитализированных взрослых пациентов с ВП.
- Посевы крови перед лечением рекомендуются проводить для госпитализированных взрослых пациентов с ВП, которая классифицируется как тяжелая, или которая отвечают одному из следующих условий:
- В настоящее время проходит эмпирическое лечение MRSA или P aeruginosa
- Ранее была инфекция MRSA или P aeruginosa , особенно дыхательных путей
- Был госпитализирован в течение предшествующих 90 дней и по любой причине получал парентеральные антибиотики.
- Анализ на антиген Legionellа и пневмококкового антигена в моче
- Рутинное исследование мочи на наличие пневмококкового антигена не рекомендуется у взрослых с ВП, кроме случаев, когда ВП является тяжелой.
- Рутинное тестирование мочи на наличие антигена Legionella не рекомендуется у взрослых с ВП, за исключением случаев, когда ВП является тяжелой или есть указание на предрасполагающие эпидемиологические факторы (например, вспышка Legionella или недавние путешествия).
- Тестирование на Legionella должно состоять из оценки мочевого антигена и сбора секреции нижних дыхательных путей для культивирования на селективных средах или амплификации нуклеиновых кислот (ПЦР-диагностика).
- Тестирование на грипп
- Если в обществе циркулирует вирус гриппа, рекомендуется проводить тестирование на грипп у взрослых пациентов с ВП.
- Определение прокальцитонина
- Эмпирическая антибиотикотерапия рекомендуется взрослым пациентам с клинической картиной ВП и рентгенологически подтвержденным диагнозом ВП независимо от исходного уровня прокальцитонина в сыворотке крови пациента.
- Лечение
- Решение о госпитализации
- Решение о госпитализации у взрослых с ВП должно базироваться прежде всего на оценке степени тяжести заболевания (предпочтительно использовать шкалу PSI (Community-Acquired Pneumonia Severity Index (PSI) for Adults).
- Прямое поступление в отделение реанимации рекомендуется для пациентов с ВП, у которых есть гипотония, требующая вазопрессорной поддержки или дыхательная недостаточность, требующая искусственной вентиляции легких.
- Амбулаторные схемы лечения антибиотиками
- Антибиотики, рекомендованные для взрослых пациентов с ВП, которые в остальном здоровы:
- Амоксициллин 1 г три раза в день ИЛИ
- Доксициклин 100 мг два раза в день ИЛИ
- В областях с пневмококковой устойчивостью к макролидам 30, 0·109/л; SaO2 < 92% (по данным пульсоксиметрии), РаО2 < 60 мм рт. ст. и/или РаСО2 > 50 мм рт. ст. при дыхании комнатным воздухом; креатинин сыворотки крови > 176, 7 мкмоль/л или азот мочевины > 7, 0 ммоль/л (азот мочевины = мочевина, ммоль/л / 2, 14) ; пневмоническая инфильтрация, локализующаяся более чем в одной доле; наличие полости (полостей) распада; плевральный выпот; быстрое прогрессирование очагово-инфильтративных изменений в легких (увеличение размеров инфильтрации > 50% в течение ближайших 2-х суток) ; гематокрит < 30% или гемоглобин < 90 г/л; внелегочные очаги инфекции (менингит, септический артрит и др. ) ; сепсис или полиорганная недостаточность, проявляющаяся метаболическим ацидозом (рН < 7, 35), коагулопатией.
- Невозможность адекватного ухода и выполнения всех врачебных предписаний в домашних условиях.
- Предпочтения пациента и/или членов его семьи.
21 января 2020 г.Источник: Metlay JP, Waterer GW, Long AC, Anzueto A, Brozek J, Crothers K, et al. Diagnosis and Treatment of Adults with Community-acquired Pneumonia. An Official Clinical Practice Guideline of the American Thoracic Society and Infectious Diseases Society of America. Am J Respir Crit Care Med. 2019 Oct 1. 200 (7):e45-e67. http://www.iacmac.ru/rus/all/metod/pneumonia/08.shtml http://www.iacmac.ru/rus/all/metod/pneumonia/09.shtml
Пневмония у взрослых: симптомы, причины и лечение в домашних условиях
Что такое пневмония (воспаление легких) и как распознать ее симптомы. Причины воспаления легких: вирусная, грибковая и бактериальная инфекции. Меры лечения и профилактики в домашних условиях.
Пневмония (или воспаление легких) — воспалительное заболевание с поражением легких. Тяжелая пневмония является наиболее распространенным диагнозом тяжелой формы COVID-19.
Существует несколько разновидностей пневмонии:
- Бактериальная пневмония — причиной чаще всего являются бактерии стрептококка;
- Вирусная пневмония, спровоцированная вирусной инфекцией, короновирусом, например, или вирусом гриппа;
- Аспирационная пневмония — связанная с попаданием инородного тела в легкие, например кусочка пищи, который приводит к воспалению;
- Грибковая пневмония, вызванная поражением легких грибком, например Coccidioides.
Вне зависимости от типа симптомы имеют схожий характер.
Первые симптомы пневмонии
- — Кашель.
- — Жесткое дыхание, одышка.
- — Мокрота зеленого или ржавого цвета.
- — Боль в груди при вдохе (плеврит).
- — Недостаток кислорода, учащенное дыхание.
- — Учащенное сердцебиение.
- — Озноб.
- — Усталость.
- — Боль в мышцах.
- — Потливость.
- — Тошнота.
- — Диарея.
Первые симптомы пневмонии напоминают признаки гриппа, с высокой температурой и выделением мокроты при кашле
Пневмония, как правило, является следствием вирусного заболевания, такого как грипп или ковид.
Высокая температура и озноб, характерен для обоих заболеваний. Симптомы воспаления связаны с поражением легких, когда организм получает недостаточно кислорода.
Постоянное недополучение кислорода может повредить различные органы, вызывая почечную недостаточность, сердечную недостаточность и другие опасные для жизни состояния.
Воспаление легких (пневмонию) отличает боль в легких, хрипы при вдохе, более затрудненное дыхание.
Эффективные лекарства от пневмонии
Эффективное лекарство от пневмонии подбирается в зависимости от причины инфекции.
Вирусная пневмонияВакцинация в некоторой степени может снизить вероятность заболевания от вирусной инфекции и облегчить ход болезни, в случае заражения.
В некоторых случаях при вирусной пневмонии врач может назначить противовирусные препараты для снижения вирусной активности.
Это лечение, как правило, наиболее эффективно, когда вирус находится на ранней стадии заражения организма.
Бактериальная пневмонияАнтибиотики являются основным способом борьбы с разновидностью пневмонии вызываемой бактериями Streptococcus pneumoniae. Этот тип пневмонии обычно протекает более тяжело, чем вирусная пневмония.
Грибковая пневмонияГрибковые виды пневмонии лечат противогрибковыми препаратами. Эта разновидность воспаления легких встречается реже всего.
Здоровые привычки и крепкое здоровье — основа легко перенесенного заболевания. При должном уходе пневмонию можно вылечить в домашних условиях.
Группы повышенного риска
Следует с большой осторожностью относиться к заболеванию лицам входящим в группу повышенного риска.
По данным ВОЗ к группе повышенного риска относятся:
- Люди в возрасте старше 65 лет;
- Дети в возрасте до 5 лет;
- Лица с хроническими нарушениями здоровья (такими как хронические болезни сердца, легких и почек, нарушения метаболизма, нарушения неврологического развития, болезни печени и крови);
- Люди с ослабленным иммунитетом (в результате ВИЧ/СПИДа, химиотерапии или лечения стероидами, а также в связи со злокачественными новообразованиями).
Меры по профилактике
Профилактические меры — верный способ по предотвращению заболевания.
Советы по предотвращению инфекции включают в себя:
- Соблюдайте социальную дистанцию;
- Соблюдайте правила гигиены: мойте руки с мылом;
- Поддерживайте иммунную систему сильной, соблюдая сбалансированное питание;
- Откажитесь от алкоголя и курения — они провоцируют осложнения, обуславливают тяжелое течение болезни.
Диагностика
Диагностировать пневмонию должен врач, основываясь на симптомах, и данных медицинского осмотра. Жесткое дыхание, хрипы при прослушивании грудной клетки через стетоскоп являются наиболее часто встречающимися отличительными признаками.
Характер и тип заболевания, а также способ лечения, помогают определить дополнительные анализы и мероприятия:
- Пульсоксиметр — прибор, надеваемый на палец, позволяет быстро, в режиме реального времени определить насыщенность крови кислородом — сатурацию. Низкие значения — повод для более детального исследования.
- Ренген грудной клетки — исследует легкие на наличие пораженных областей.
- КТ — компьютерная томография — более точное рентгеновское исследование легких.
- Анализ крови — с анализом структуры позволяет определить природу инфекции: вирусную, грибковую или бактериальную.
- Анализ мокроты — помогает определить какой организм вызывает пневмонию.
- Бронхоскопия — осмотр легких под наркозом проводится специальной трубкой, бронхоскопом, опускаемой в легкие для детального исследования.
Лечение пневмонии в домашних условиях
Врачи обычно назначают безрецептурные лекарства, чтобы помочь справиться с симптомами пневмонии. Они включают в себя симптоматические жаропонижающие препараты от температуры, нестероидные противовоспалительные препараты для уменьшения боли, а также средства от кашля, когда он ведет к истощению.
Для отхождения мокроты важно получать достаточно теплого питья. При первых симптомах заболевания необходимо уменьшить нагрузки на организм и больше отдыхать.
При нормальном уходе пневмония вылечивается за 1-3 недели. Госпитализация может потребоваться при ослабленной иммунной системе, когда организм не справляется с заболеванием и наблюдается прогрессирование симптомов. Людям с затрудненным дыханием может потребоваться искусственная вентиляция легких или кислородная терапия.
Некоторые виды пневмонии имеют нехарактерное течение заболевания и лечения, поэтому называются атипичной пневмонией.
Получить платную консультацию врача клиники можно в удобное вам время, записавшись на прием в регистратуре.
| Часы работы | Адрес | Телефон |
| Ежедневно 8:00 — 21:00 | Москва, ул. Кржижановского 15к.7 Схема проезда | +7 (499) 120-6116 |



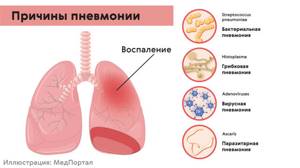 Рисунок 1. Причины пневмонии. Источник: МедПортал
Рисунок 1. Причины пневмонии. Источник: МедПортал