Болезнь Форестье, или фиксирующий (оссифицирующий) лигаментоз (гиперостоз) заключается в атипичном разрастании костной ткани, приводящей к утрате подвижности из-за окостенения разрастаний.
Чаще патология затрагивает область позвоночника, образовывая клиновидные отростки на позвонках. В запущенной стадии заболевание переходит на весь позвоночный столб.
О том, какими методами диагностируют болезнь, какие приемы применяют для лечения и профилактики — об этом в статье.
Механизм развития и причины
Первопричины возникновения патологии точно не установлены. Сам автор описания — невролог Форестье — характеризует болезнь как старческие изменения позвоночных сегментов, носящие анкилозирующий характер.
Это означает, что патология развивается медленно, без выраженного воспаления, прогрессируя во второй половине жизни атипичным разрастанием костной ткани (гиперостозом), в связи с которым выявляют сращивание (анкилозы), ограничивающие подвижность суставов и связок. По этой причине врачи придерживаются второго названия болезни — фиксирующий гиперостоз.
Термин “фиксирующий лигаментоз” признается не всеми ортопедами, поскольку лигаментоз подразумевает дистрофические изменения в структуре кости, что не характерно для болезни Форестье.
Изначально болезнь относили к разрастаниям костной ткани в зоне позвоночника, но дальнейшие исследования подтвердили, что оссифицирующий лигаментоз затрагивает опорно-двигательный аппарат полностью. При этом соединительная ткань перерождается в хрящевую, а затем — в костную.
Изменения начинаются в грудном отделе позвоночника: костные наросты образовываются в передней продольной связке в области межпозвоночных дисков, разрастаясь в разные стороны, нередко смыкаясь и сращиваясь с поверхностью позвонков и между собой.
В итоге позвоночный столб оказывается в своеобразной “броне”, мешающей движению суставов и связок вплоть до полной потери подвижности.
Болезнь Форестье диагностируют после 50-и лет, причем у женщин в 2 раза реже, чем у мужчин.
Среди прочих патологий опорно-двигательной системы болезнь рассматривают как редкую. В силу этого врачи затрудняются с четким выделением причин заболевания. Среди выявленных — такие:
- дегенеративные изменения в структуре костной ткани, вызванные старением;
- последствия отравления организма вследствие перенесенных инфекционных болезней (туберкулез, гнойные воспаления уха, горла, носа);
- патологии обменных процессов и замедленный метаболизм, ведущие к лишнему весу;
- гипертония;
- сахарный диабет;
Как показывает практика, заболевание редко наблюдают у тонкокостных субтильного сложения мужчин и женщин.
Симптоматика
Синдром Форестье не характеризуется ярко-выраженной клинической картиной: зачастую больной не подозревает о патологии, списывая неприятные ощущения и дискомфорт на бытовые причины. Болезнь выявляют случайно, при плановом или ситуативном рентгене. Болезнь Форестье, симптомы которой носят обобщенный характер, определяют по совокупности таких проявлений:
- жалобы на ощущение скованности в области разрастания костной ткани (грудной, поясничный, тазовый, локтевой, коленный, плечевой отделы);
- невозможность совершать наклоны, повороты туловища без ощущения помехи в зоне патологии;
- дискомфорт редко сопровождается болевым синдромом;
- уменьшение подвижности наблюдают с утра (после периода неподвижности позвоночного столба во время сна), вечером (после напряженного дня) и после физической нагрузки;
- локализация патологии в области шейных позвонков затрудняет прием пищи, а в грудной зоне — болезненность при прохождении пищеводом твердых компонентов;
- врачебный осмотр выявляет пальпацией разрастания костной ткани в позвонках, уплотнения в связках и сухожилиях, с болезненными ощущениями при контакте в пораженной зоной;
Установить причину дискомфорта визуальным осмотром — сложно, поскольку только поздняя стадия позволяет прощупать разрастающиеся костные образования и изменения в структуре связок.
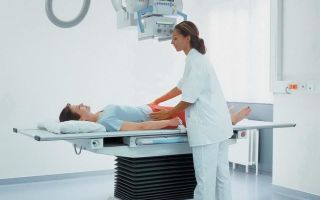
Заподозрить болезнь Форестье при наличии перечисленных выше симптомов помогает простой тест: больному предлагают выполнить наклоны вперед-назад, повороты корпуса. При этом если врач отмечает, что действия выполнены с ограничением движения (неполное исполнение), выписывают направление на дополнительную аппаратную диагностику для подтверждения или опровержения диагноза.
Диагностика
Точная постановка диагноза затруднена тем, что симптоматика болезни Форестье во многом схожа с спондилезом, остеохондрозом и болезнью Бехтерева. Для проведения диагностики применяют рентген позвоночного столба. При этом первичные признаки патологии не заметны даже при рентгенографии и только спустя 8-10 лет от начала процесса проступают явные особенности болезни Форестье.
Первую стадию болезни ошибочно принимают за развивающийся спондилез. Чтобы точнее диагностировать заболевание, выполняют рентген не только области, вызывающей дискомфорт, а всего позвоночника. Отличительная черта синдрома Форестье — заметные участки гиперостоза по всей протяженности позвоночного столба.
Дополнительные подтверждения дают снимки позвоночника в боковой проекции. Они помогают отличить спондилезные изменения позвоночного столба (охватывающие межпозвоночное пространство) от синдрома Форестье, при котором окостенение касается и самих позвонков.
Проведение рентгенографических исследований во время назначенного лечения подтверждает или опровергает диагноз: так, спондилезное окостенение редко распространяется дальше зоны первичной локализации и при правильной терапии идет на спад.
В то же время болезнь Форестье характеризуется дальнейшим расширением очага поражения и увеличением костных наростов на передней продольной связке.
Патология на поздних стадиях позволяет диагностировать костные утолщения, достигающие 1,5-2 см. Грудная зона поражена больше с правой стороны, шейная — фрагментарно, поясничная — по всей протяженности позвонков.
Дополнительно проводятся исследования крови, для выявления очагов воспаления в зоне дискомфорта.
Методы лечения
Несмотря на то, что о заболевании заговорили в 70-ых годах 20 века, специальная терапия, устраняющая клинические проявления, отсутствует и на сегодня рассматривается как область, подлежащая дальнейшему изучению. Лечение болезни Форестье состоит в применении назначений, помогающих снять дискомфорт и симптоматику.
Назначения сводят к следующим:
- Применение препаратов, снимающих болевой синдром.
- Устранение очагов воспаления.
- Использование ортопедических приспособлений.
- Физиотерапевтические процедуры.
Обезболивающая терапия и блокады
Болевой синдром при болезни Форестье выражен не явно, для устранения достаточно применения таблеток или мазей, снимающих боль. К действенным назначением относят:
- комплексные нестероидные назначения, помогающие уменьшить болевой синдром и воспаление (Кетанов, Кеторолак, Диклофенак, Ибупрофен, Нимесулид, Ортофен);
- наружные кремы и мази, действующие локально (Долгит, Долобене, Фастум Гель, Финалгон, Димексид);
При сильной боли результативными считают блокады в область локализации патологии. В основе блокады лежит препарат, демонстрирующий мощный обезбаливающий эффект, к которому по необходимости добавляют дополнительные включения согласно симптоматике. Чаще всего как основу блокады применяют новокаин и лидокаин. В виде дополнительных средств рассматривают:
- глюкокортикоиды (Гидрокортизон, Дексаметазон, Кеналог) — оказывают противовоспалительный, антитоксический эффект;
- витамины группы В, помогающие восстановить обмен веществ в зоне поражения, поднять иммунитет;
- антигистаминные назначения (Димедрол, Супрастин), борющиеся с гиперемией и аллергическими проявлениями;
- сосудорасширяющие лекарства (Но-шпа, Папаверин)
Постановка блокады при синдроме Форестье помогает устранить боль через 3-5 минут после ведения.
Купирование воспалительных процессов
Лечение болезни Форестье часто сопряжено с устранением последствий воспалений в зоне патологии.
Для этого применяют нестероидные противовоспалительные средства (НПВС), которые способствуют уменьшению боли и снятию отека.
К числу главных минусов НПВС первого поколения относят обширный перечень побочных проявлений, проступающих на фоне терапии. По этой причине их назначение регламентируется врачом и не допускает самолечения.
На сегодня разработана линейка НПВС нового поколения, характеризующаяся больше восприимчивостью и меньшим отторжением со стороны организма. К ним относят такие препараты:
- Мовалис (инъекционная форма на основе мелоксикама, устраняющая симптоматику без негативного воздействия на желудочно-кишечный тракт);
- Ксефокам (таблетированная форма на основе лорноксикама, сильнодействующий обезболивающий препарат без эффекта привыкания);
- Теноктил (для подавления воспаления и боли достаточно одной таблетки в сутки);
К назначениям первого поколения относятся Фенилбутазон, Диклофенак, Индометацин, Ибупрофен. Как указывалось выше, в сравнении с препаратами нового поколения лекарства проигрывают с позиции негативных проявлений, но более доступны по цене.
Использование ортопедических приспособлений
В виде вспомогательной меры при синдроме Форестье врачи назначают ношение поддерживающего корсета. Приспособление помогает зафиксировать пораженную зону, восстанавливая кровообращение и снижая болевой импульс. В зависимости от тяжести патологии ортопеды предлагают 4 типа корсетов:
- жесткий, целесообразный при сильных поражениях позвоночного столба;
- полужесткий, помогающий при сильной боли в спине, сопряженной с утратой подвижности;
- мягкий, не ограничивающий движения, но формирующий правильную осанку;
- эластичный, применяемый ситуационно для уменьшения воздействия на область патологии при поднятии тяжестей или физической нагрузке.
Прежде, чем приобрести ортопедическое приспособление, обязательно проконсультируйтесь с врачом относительно правильного типа и размера: корсет, подобранный неправильно, не устранит дискомфорт, а спровоцирует осложнения. Немаловажно убедиться, что вы знакомы с правилами ношения поддерживающего бандажа:
- одевать и снимать корсет в положении лежа;
- не применять во время ночного сна;
- контролировать плотность прилегания изделия (излишнее затягивание помешает дыханию и приведет к обмороку, а слабый обхват не принесет результата);
- носить корсет не больше 4-6 часов в сутки.
Дополнительно врачи рекомендуют лечебный массаж и физкультуру, улучшающие кровообращение в области патологии и снимающие напряжение в связках и мышцах. Физиопроцедуры (прогревание, электрофорез, УВ-терапия, бальнеотерапия) помогают устранению болевого синдрома и уменьшению воспаления.
Прогноз
При несвоевременном выявлении и отсутствии адекватной терапии диагностируют крайнюю стадию заболевания — полное обездвиживание позвоночного столба в зоне поражения из-за прогрессирующего гиперостоза. Указанный процесс рассматривают как необратимый, поскольку механизм самовосстановления суставов не существует.
Терапия, проведенная вовремя, исключает хирургическое вмешательство при условии не вовлечения в патологию задней продольной связки позвоночного столба. Пациенты регулярно проходят курсы восстановительной терапии или санаторного лечения с применением блокады в случае сильной боли.
Профилактика
Поскольку болезнь развивается на фоне возрастных изменений в скелете, профилактические мероприятия призваны облегчить симптоматику, уберечь от дискомфорта и боли, предотвратить износ позвонков и межпозвоночных дисков.
К результативным профилактическим советам относят:
- ношение ортопедических корсетов для поддержания позвоночника;
- ограничение физических нагрузок или чередование режима активности и покоя;
- выполнение посильных упражнений, предотвращающих ожирение и замедление метаболизма;
- формирование навыков правильной осанки;
- сбалансированное питание, богатое витаминами и микроэлементами;
- организация рабочего места с позиции правильного расположения позвоночника.
Устранить болезнь Форестье невозможно, поскольку ее развитие обусловлено старением организма. Но правильное питание, физические упражнения и здоровый образ жизни в молодом возрасте помогает избежать негативного влияния на позвоночник и свести к минимуму риск возникновения патологии в старости.
(3
Источник: https://orto-cure.ru/bolezn-foreste/
Болезнь Форестье
Болезнь Форестье — это редкое невоспалительное заболевание опорно-двигательного аппарата, связанное с образованием костной ткани в связках и сухожилиях, что постепенно приводит к их окостенению и полной обездвиженности (анкилозу). Наиболее часто отмечается поражение передней продольной связки позвоночника в различных его отделах. Проявляется дискомфортом, тугоподвижностью и болями в грудном, а затем поясничном и шейном отделах позвоночника; локальной болезненностью различных участков периферического отдела костно-мышечной системы. Диагностируется по данным, полученным в результате рентгенологического исследования всех отделов позвоночника. Лечение проводится консервативными симптоматическими методами.
M48.1 Анкилозирующий гиперостоз Форестье
Болезнь Форестье известна с 1950 года и носит имя впервые описавшего ее французского невролога. В основе заболевания лежит гиперостоз — патологическое избыточное образование костной ткани, которое приводит к формированию анкилозов — сращений, блокирующих движения в суставе.
По этой причине в отношении болезни Форестье в травматологии и ортопедии зачастую применяется второе название — анкилозирующий (фиксирующий) гиперостоз. В медицинской литературе встречается также третье название болезни Форестье — фиксирующий лигаментоз.
Однако целый ряд авторов считает его не совсем верным, поскольку лигаментоз подразумевает наличие дистрофических изменений в связочном аппарате, которые при болезни Форестье не наблюдаются.
Болезнь Форестье отмечается преимущественно у лиц старше 50 лет, у мужчин практически в 2 раза чаще, чем у женщин. Зачастую у заболевших имеются такие фоновые заболевания, как ожирение, артериальная гипертензия, гипертоническая болезнь, сахарный диабет.
Болезнь Форестье
Болезнь Форестье до сих пор остается одним из тех заболеваний, этиология которых не известна. Пожилой возраст заболевших служит основанием предполагать, что болезнь Форестье развивается в результате происходящих в соединительной ткани процессов старения.
Другие авторы считают, что болезнь Форестье может быть спровоцирована хронической интоксикацией, развивающейся при наличии в организме хронического инфекционного заболевания (туберкулеза, хронического тонзиллита, синусита, гнойного отита и т. п.). Редкая встречаемость заболевания затрудняет изучение его причинных факторов.
Собранные врачами наблюдения говорят о том, что болезни Форестье наиболее подвержены мускулистые и «ширококостные» люди, особенно имеющие избыточный вес.
Наиболее часто болезнь Форестье протекает с поражением позвоночного столба. Патологические изменения локализуются в передней продольной связке, которая примыкает к передней поверхности тел позвонков и выполняет для них функцию надкостницы.
При определенных условиях она начинает продуцировать костную ткань. Происходит замена соединительной ткани связки на хрящевую, а затем костную. Обычно процесс костеобразования начинается на уровне межпозвоночных дисков и протекает сразу в нескольких отделах позвоночника.
Образующиеся при этом костные разрастания срастаются с передней поверхностью позвонков. Они дают идущие от тел позвонков клювообразные выросты, которые огибая межпозвоночный диск, растут навстречу друг другу и срастаются.
В результате подвижность позвонков прогрессивно уменьшается, доходя до полной обездвиженности.
Более глубокое изучение случаев болезни Форестье привели к тому, что представления о ней как о заболевании позвоночника в 70-х годах сменились представлениями о генерализованном характере гиперостоза, захватывающем также связки и сухожилия периферического скелета.
Кроме продольной связки позвоночника болезнь Форестье может сопровождаться костеобразованием в собственной связке надколенника, подвздошном апоневрозе, в связках, крепящихся к подвздошным костям, редко в задней продольной связке позвоночного столба.
Происходящие при этом процессы аналогичны поражению передней продольной связки.
В большинстве случаев патология манифестирует с поражения грудного отдела позвоночного столба, чаще захватывая его центральную часть. Затем эктопическое образование костной ткани начинается в поясничном и шейном отделе.
Преобладают жалобы на дискомфортные ощущения в пораженной части позвоночника и скованность движений в нем. Болевой синдром отмечается реже и, как правило, не обладает большой интенсивностью.
Наряду с изменениями в позвоночнике болезнь Форестье может сопровождаться болями в локтевых и плечевых суставах, пяточных костях и костях таза. Обычно боли имеют кратковременный характер, но могут становиться постоянными.
Сопровождающая болезнь Форестье скованность в пораженном отделе позвоночника проявляется в виде затруднения поворотов или наклонов. Такая тугоподвижность может иметь периодический характер и обычно наиболее выражена утром и к концу дня.
Утренняя скованность объясняется длительной обездвиженности позвоночника во время сна, а вечерняя — его утомляемостью. Усиление тугоподвижности в позвоночнике также наблюдается после физической нагрузки или длительного нахождения в одной позе. По мере прогрессирования гиперостоза нарастает и скованность позвоночника.
С течением времени болезнь Форестье приводит к полной обездвиженности в пораженных отделах позвоночника.
Если болезнь Форестье затрагивает шейный отдел, то развитие неоартрозов с интенсивными разрастаниями костной ткани в виде шипов может приводить к затруднениям при проглатывании пищи.
Тот же процесс в грудном отделе может стать причиной сдавления пищевода с затруднением прохождения по нему твердой пищи и образованием дивертикулов. Зачастую именно эти изменения и вынуждают пациента обращаться к врачам.
В редких случаях, когда болезнь Форестье протекает с вовлечением задней продольной связки, в результате сдавления спинного мозга развиваются неврологические нарушения, идентичные симптомам миелопатии.
При осмотре пациента, имеющего болезнь Форестье, отмечается небольшое усиление кифоза грудного отдела позвоночника, болезненность при пальпации остистых отростков в этом отделе и ограничение подвижности в нем.
На периферии могут наблюдаться участки локальной болезненности тканей в области прикрепления связок к костям. При наличие значительных костных разрастаний в области локтей и пяток возможно их пальпаторное выявление.
Болезнь Форестье диагностируется травматологом-ортопедом на основании данных рентгенографии позвоночника. Характерно, что количество рентгенологически выявляемых участков окостенения больше, чем число клинически выявляемых областей поражения. Однако характерные для болезни Форестье рентгенологические изменения могут возникнуть лишь спустя более 10 лет от начала заболевания.
В своем начальном периоде болезнь Форестье рентгенологически практически не отличается от банального спондилеза. Чтобы их дифференцировать необходимо провести рентгенологическое обследование всего позвоночника.
Выявление патологических очагов сразу в нескольких отделах позвоночного столба говорит в пользу болезни Форестье. Более информативной является рентгенография позвоночника в боковой проекции.
Она выявляет, что гиперостоз происходит не только на уровне межпозвоночных дисков, как при спондилезе или остеохондрозе, но в первую очередь на уровне тел позвонков. Большое значение имеет проведение рентгенологических исследований в динамике.
При спондилезе процесс костеобразования сохраняет свой локальный характер и быстро прекращается. Болезнь Форестье отличается длительным течением с постоянным увеличением костных разрастаний. Необходимо также дифференцировать болезнь Форестье от болезни Бехтерева.
В более позднем периоде болезнь Форестье рентгенологически характеризуется массивными костными напластованиями, толщина которых может достигать 1,5 см и сохраняется примерно одинаковой в переделах одного отдела позвоночника.
В грудном отделе обычно такие напластования больше выражены справа. В шейном отделе они не образуют сплошную полосу, а располагаются фрагментарно.
Поясничный отдел поражается полностью, но изначально костеобразование более выражено в околодисковых областях и слева.
Лабораторную диагностику при болезни Форестье проводят с целью исключения воспалительного характера обнаруженных патологических изменений. При этом клинический анализ крови обычно в пределах нормы, ревматоидный фактор и С-реактивный белок не обнаруживаются. Однако достаточно часто отмечается повышение сахара крови (гипергликемия).
Поскольку четкие представления о факторах, вызывающих патологию, пока отсутствуют, ее специфическое лечение является предметом поисков и исследований. Чтобы облегчить состояние пациентов применяется симптоматическая терапия. Она включает назначение противовоспалительных препаратов группы НПВС (индометацина, ибупрофена, диклофенака и др.
), магнитотерапию, лазеротерапию, водолечение (сероводородные и родоновые общие лечебные ванны), массаж, рефлексотерпию.
Боли при поражении периферических отделов скелета купируют локальным введением глюкокортикостероидов и анестетиков, лечебными пункциями суставов, аппликациями противовоспалительных средств (мази, димексид), назначением ультрафонофореза гидрокортизоновой мази.
Источник: https://www.KrasotaiMedicina.ru/diseases/traumatology/forestier-disease
5 составляющих лечения болезни (синдрома) Форестье — симптомы и диагностика
По этиологии и механизму развития болезни позвоночника могут быть воспалительными, дистрофическими, дегенеративными, связанными с травмами, опухолями или инфекциями. Список внушительный – это остеохондроз, сколиоз, дорсопатия, остеоартрит, миозит, спондилез, анкилозирующий спондилоартрит и многие другие недуги.
Последние два заболевания схожи по проявлениям с болезнью Форестье (фиксирующим гиперостозом), об особенностях, симптомах и лечении которой рассказано далее.
Что представляет собой недуг: общие сведения
Болезнь Форестье – это не связанная с воспалением патология позвоночника, впервые обнаруженная в 1950 г. и описанная тогда как анкилозирующий старческий гиперостоз.
Позже недуг также стали называть фиксирующим лигаментозом, с чем несогласны многие современные врачи. При лигаментозе связки претерпевают дистрофические изменения, в то время как при болезни Форестье их нет.
Заболевание может поражать:
- переднюю продольную позвоночную связку, реже заднюю,
- область подошвенного апоневроза (фасцию, соединяющую головки плюсневых костей с пяточным бугром),
- места крепления мышечных сухожилий к подвздошным костях (тазобедренная область).
Также встречается гиперостоз собственной связки надколенника, ахилловых сухожилий. Поражение не локализовано в каком-то одном месте, а чаще захватывает связочный аппарат и позвоночника, и костей на периферии.
Механизм развития болезни
Продольная передняя связка со стороны прилегания к позвоночнику снабжена камбиальным слоем. При болезни спондилез из-за повреждений, разрывов в области прикрепления к кости и при гиперостозе она начинает вырабатывать костную ткань. В последнем случае это происходит на уровне сразу нескольких межпозвонковых дисков.
Продольная связка постепенно отодвигается от позвоночного столба из-за разрастания, утолщения костной прослойки между ними. В большинстве случаев первым поражается грудной отдел справа, вслед за ним поясничный с левой стороны или шейный.
Возможные осложнения
В чем опасность болезни Форестье?
При локализации в шейном отделе нарушается глотательная функция из-за сдавления пищевода, может возникать синдром апноэ (остановка дыхания во время сна).
Внимание! Разрастание костной ткани под продольной связкой позвоночника или в периферических отделах (колено, стопа, голеностоп и др.) в конечном счете приводит к полному обездвиживанию суставов.
Ущемление нервов остеофитами вызывает дисфункцию конечностей и тех или иных внутренних органов в зависимости от локализации болезни Форестье:
Источник: https://spravki1.ru/pozvonochnik/bolezni/3-vozmozhnyh-oslozhneniya-bolezni-foreste-kak-lechit
Развитие и особенности болезни Форестье
С возрастом наш позвоночник подвергается все большим заболеваниям, вызванным дегенеративными нарушениями. Сложность лечения болезней позвоночника в том, что их невозможно излечить полностью. Если врачам удается стабилизировать состояние и добиться замедления патологических процессов, это уже большое достижение в лечении. У заболеваний позвоночника обычно нет возраста. С такими проблема мучаются порой даже совсем юные пациенты. Но есть и исключения, когда заболевание развивается только у пожилых больных.
Болезнь Форестье поражает весь позвоночник, начиная обычно с грудного отдела. При развитии заболевания в продольных связках начинается активное отложение кальция. Такие очаги отложений могут быть по всему позвоночнику.
Со временем они костенеют, позвонки оказываются “спаянными” намертво. Может образоваться подобие каркаса, которое вызовет тугоподвижность.
Позвонки срастаются образованными разрастаниями, обычно остеофиты значительны по размерам.
Причины заболевания
Болезнь Forestie редкая и малоизученная, нет точных данных касательно этиологии. Специалисты делают выводы на основании каждого клинического случая. Из сложившейся практики выведен алгоритм симптомов, которые подтверждают болезнь.
Единственной причиной специалисты считают неизбежные старческие изменения, которые происходят с возрастом. По мере старения нарушаются и меняются обменные процессы, кальций перестает усваиваться правильно.
В результате образуются разрастания остеофитов в тканях.
Симптомы заболевания
Болезнь Форестье вызывает три разновидности синдромов и каждый из них добавляет свои индивидуальные симптомы:
- компрессионный;
- вертебральный;
- экстравертебральный.
Компрессионный синдром возникает на фоне изменений, которые появились в позвоночнике под влиянием компрессии нервных окончаний. При таком синдроме происходит защемление корешков, проходящих через межпозвонковые отверстия. Клинически проявляется в виде сильных болей в позвоночнике, больше страдает от боли та часть, где локализовано само защемление.
Читайте так же: Что такое кокцигодиния, ее симптомы и варианты лечения
Вертебральный синдром проявляется в виде потери привычной подвижности позвоночника. Человек не может завершать определенные движения, наблюдаются нарушения в изгибах спины. Болезнь Форестье при таком синдроме может провоцировать кифозы и искривления в оси позвоночного столба.
Экстравертебральный синдром связан с изменением работы внутренних органов. Диапазон таких смещений и изменений широк, может быть вовлечен в патологический процесс любой внутренний орган. Симптоматика будет зависеть от того, какой именно орган пострадал. Могут быть нарушения давления, отказ нижних конечностей, бесконтрольное опорожнение кишечника/мочевого пузыря.
Болезнь Форестье может вместить в себя все три синдрома, а может демонстрировать какой-то один. По этой причине наблюдается похожесть с таким заболеванием как болезнь Бехтерева. Ни один из симптомов не является обязательным условием.
Диагностика болезни Форестье
Для того, чтобы правильно идентифицировать эту болезнь, необходимо полное обследование всего позвоночного столба. Проблема в том, что на начальном этапе снимки никак не отражают истинной картины и больше напоминают обычный спондилез. Поэтому рентгенография только одного отдела не может давать точной картины. Только после полного исследования, при котором остеофиты обнаружены в нескольких областях столба, можно говорить о вероятности такого заболевания как болезнь Форестье.
Формирование остеофитов и сращивание позвонков требуют времени. Клинически болезнь можно обнаружить безошибочно не ранее, чем через 10-15 лет от начала. Помощь могут оказать только снимки в боковых проекциях.
На таких снимках отчетливо можно увидеть, что гиперостоз идет не на уровне межпозвоночных дисков, как положено при спондилезе и других заболеваниях позвоночника.
Он протекает на уровне самих позвонков, что позволяет сразу исключить остеохондроз и его осложнения.
Когда болезнь набирает стаж, на снимках уже заметно сформированные, довольно плотные напластования. В ширину они могут доходить до 2 см и внешне напоминать гигантский нарост под кожей. В отличии от спондилеза и остеохондроза, при которых остеофиты быстро прекращают рост, при Форестье разрастания постоянно прогрессируют.
Признаки болезни при рентгенографии
При прогрессирующей болезни на снимках заметно, что межпозвоночный диски словно вздуваются, вклиниваясь в пластинки на позвонках. Такое давление создает серьезные повреждения, вызывая кровоизлияния и лишая нормального питания. Со временем ткани в этих местах отмирают из-за некроза, а пустоту заполняет соединительная ткань. Но такая ткань только внешне восполняет нехватку, она является своеобразным материалом для “заплаток”. Соединительная ткань “мертвая”, она лишена функциональности и не может заменить полноценную.
Иногда разрастания образуются на месте поврежденных или разрушенных дисков. Остеофиты разрастаются и заполняют свободное место, формируется оссификация и позвоночник навсегда теряет свою прежнюю подвижность.
На снимках надо обращать внимание на наличие “шипов” вдоль оси позвоночника. Болезнь Форестье не затрагивает межпозвоночные суставы, как это происходит при других поражениях позвоночника.
Сами позвонки деформируются под действием межпозвоночных дисков.
Для определения и точной диагностики болезни необходимо тщательное исследование полученных снимков. Иногда и такого исследования бывает недостаточно, чтобы верно определить заболевание. Особенно, если пациент не предъявляет характерных жалоб, кроме одной: ограничение подвижности.
Лечение заболевания
Болезнь Форестье не имеет признанных фактор для своего развития. Именно поэтому нет однозначной схемы лечения. Специалисты обычно прибегают к традиционному алгоритму лечения позвоночника:
- обезболивающая терапия и блокады;
- купирование воспалительных процессов;
- использование ортопедических приспособлений;
- стабилизация естественного кровообращения.
При возможности проводят пункцию суставов, выкачивая патологическую жидкость. Дополнительно назначают плавание, лечебные ванны и аппликации. Обязательно назначаются компрессы с использованием Димексида для снижения припухлостей и отеков. Излечить или остановить данное заболевание невозможно потому, что это естественный процесс, вызванный возрастными изменениями в организме. Такое заболевание легче предотвращать при помощи необходимой профилактики в более молодом возрасте.
Источник: https://spinous.ru/diseases/bolezn-foreste.html
Лечебные блокады
- Преимущества лечебных блокад
- Показания к проведению лечебной блокады
- Виды лечебно-диагностических блокад
- Препараты, которые применяют при лечебных блокадах
- Возможные осложнения и меры их профилактики
Лечебная блокада – медикаментозный метод купирования болевого синдрома, а также другой неврологической симптоматики. Такая техника обезболивания применяется более века, за который доказала высокую эффективность. Медикаментозная блокада позволяет избавиться от боли в очень короткий срок и существенно улучшить качество жизни и самочувствие.
Каноны современной медицины диктуют как можно более быстрое купирование боли. Иначе ухудшается психологическое состояние пациента.
Это накладывается на имеющуюся симптоматику, многократно ухудшая клиническую картину. Иногда хроническая боль приводит к суициду. Поэтому лечебная блокада получила очень широкое распространение.
Она устраняет причину боли с минимальными побочными эффектами и без интоксикации организма.
Медикаментозная блокада имеет непродолжительное обезболивающее действие. Однако, благодаря снятию мышечного спазма и иных симптомов, общее самочувствие улучшается на более долгий срок. Блокады проводят курсами от 2 до 15 уколов, перерыв – 3-4 дня.
Лечебная блокада – это инъекция (укол) лекарственного препарата в очаг боли, в том числе эпидурально.
Медикаментозная блокада обеспечивает трехфазное избавление от боли. Сначала из-за раздражения болевых рецепторов иглой боль усиливается. Затем она стихает до минимального уровня. На третьей фазе достигается терапевтический эффект – боль уходит. Когда препарат перестает действовать, боль возвращается. Однако ее интенсивность снижается вплоть до 50%.
После лечебно-медикаментозной или диагностической блокады рекомендуется снизить двигательную активность области воздействия. Иногда нужна иммобилизация, например, шейным корсетом. В некоторых случаях показан постельный режим.
Преимущества лечебных блокад
- Качественный и быстрый обезболивающий эффект. Препарат действует направленно, именно на очаг боли.
- Низкий риск побочных эффектов. Лекарство попадает в кровоток только после прохождения источника болевого синдрома.
- Хороший терапевтический эффект.
- Возможность снять сосудистый и мышечный спазм, воспаление в очаге.
- Делать инъекции можно многократно – при каждой вспышке боли.
- Восстановление трофики ткани и снятие отека.
Показания к проведению лечебной блокады
- боли в шее, спине;
- остеохондроз;
- невралгия, неврит;
- болевой синдром в позвоночнике по причине межпозвонковой грыжи;
- ревматизм;
- остеоартроз;
- боли в послеоперационном периоде;
- фантомные боли;
- синдром Миньера;
- нейропатия;
- спастика;
- ампутационные боли;
- болезненность и спастика после инсульта;
- радикулит;
- мигрень;
- ишиас;
- туннельный синдром.
Виды лечебно-диагностических блокад
Локальные
Инъекция делается в зону поражения, под очаг или вокруг него, в область измененных тканевых реакций, в воспаление и др. Разделяются на периартикулярные (в ткани около суставов) и периневральные (в нервные каналы).
Сегментарные
Уколы в различные сегменты, к ним относятся паравертебральные блокады, которые делаются в проекцию сегментов позвоночника.
Каждому спинномозговому нерву и сегменту позвоночника соответствует дерматом (участок кожного покрова, соединительной ткани), склеротом (область костной системы), миотом (часть мышечной системы).
Вводя препарат внутрикожно в какой-либо дерматом, можно влиять на соответствующий участок позвоночника и/или внутренний орган. Самое частое показание – миотонические реакции паравертебральных мускулов при остеохондрозе.
Вертебральные
Такая лечебная блокада объединяет в неврологии несколько техник. Применяется при боли в спине. Анестетик может вводиться внутрикожно, между остистыми позвонковыми отростками на глубину 2-4 см, в зону тела позвонка. В последнем случае от линии остистых отростков отступают на 3-4 см вбок. Иглу направляют под углом 35° и вводят на 8-10 см в глубину.
Блокады позвоночника
Сильная боль в позвоночнике связана с ущемлением спинномозговых нервов. Блокада действует направленно и нормализует самочувствие. Это не простая процедура, поэтому проводится в крайнем случае.
При блокаде на время отключается нервная проводимость определенных волокон. Для этого используют местные анестетики, которые блокируют клеточное проведение путем ингибирования потенциалзависимых натриевых ходов.
Процедуры показаны при протрузии диска, остеохондрозе, невралгии, межпозвонковой грыже, миозите, спондилоартрозе.
Блокады позвоночника бывают шейными, грудными, торако-люмбальными, сакро-люмбальными, копчиковыми, паравертебральными.
Последние разделяются на внутрикожные и подкожные (обезболивают кожу около позвоночника), внутримышечные (снимают спазм и воспаление мышц), периневральные («выключают» пораженный нерв).
Эффект наступает за несколько минут. Параллельно снижается сосудистый спазм, ускоряется восстановление тканей, нормализуется обмен веществ, проходит отек от воспаления.
Блокады пяточной шпоры
Применяются для снятия воспаления пяточной фасции. Инъекция делается в пяточный шип, в самый центр. Используются лекарственные средства на основе гормонов. Эффект мгновенный. Трудность заключается в костно-солевой структуре шипа, что затрудняет процесс.
Врач должен обладать высокой квалификацией и опытом. Стероиды не только снимают воспаление, но и «разгоняют» метаболизм. За счет последнего происходит рассасывание костного нароста. Чаще всего используется один из трех глюкокортикостероидов: «Гидрокортизон», «Дипроспан» или «Кеналог».
Эффективность метода на 90% зависит от правильности инъекции. Поэтому процедура проводится под контролем УЗИ. Она крайне болезненна, поэтому предварительно обеспечивается местная анестезия «Ультракаином», «Новокаином» или другим аналогичным лекарством. После укола 30-60 минут нельзя наступать на пятку.
Далее, чтобы снизить давление на пяточные фасции, используют специальные стельки.
Блокады суставов
Применяются для мелких и крупных суставов, когда болевой синдром является следствием дегенеративного процесса или воспаления. Анестетик вводится в суставную капсулу. После этого боль устраняется полностью. Если же случай запущенный, то она значительно снижается.
Основные показания – это бурсит, остеоартроз суставов, периартрит, артрит неинфекционной природы, тендовагинит. Процедура не требует подготовки, проводится под местной анестезией. Длительность – 20 минут. Эффект наступает через несколько минут. Сразу после введения препарата можно двигаться.
Длительность эффекта зависит от степени поражения сустава. Она составляет в среднем 21 день. Затем делают повторные блокады. Иногда инъекции делают не в сустав, а в мышцу. Это нужно, чтобы снизить спазм, вызывающий боль. Также к этой группе относятся паравертебральные блокады.
По такой технологии лечат следующие суставы: голеностопный, тазобедренный, лучезапястный, коленный, плечевой, локтевой.
Блокады нерва
Анестетик вводится в область, по которой идет периферический нерв. Таким образом устраняются боль, сосудистый спазм, мышечное напряжение, воспаление и отек.
Показания: неврит, невралгия, онкология, суставные патологии, мышечно-тонический и туннельный синдромы. Процедура может проходить под ультразвуковым контролем. Длительность – до 10 минут. Обезболивающий эффект наступает через несколько минут и сохраняется до 21 дня.
Могут проводиться повторные процедуры, кроме случаев, когда эффект не наступает после 1-2 введений.
Препараты, которые применяют при лечебных блокадах
Сначала рассмотрим наиболее часто применяемые местные анестетики.
«Новокаин»
Может вводиться в нервы и ткани, обезболивает, снимает спазм. В патологическом очаге проходит сильное раздражение, отключается периферическая иннервация. Препарат улучшает трофику тканей, а также:
- снижает проницаемость сосудистых стенок;
- выступает как антисептик и бактериостатик;
- увеличивает устойчивость к аллергенам;
- выравнивает сосудистый тонус;
- улучшает трофику нервов.
Считается наиболее безопасным средством подавления боли, характеризуется минимумом побочных эффектов. Имеет определенную степень токсичности.
«Лидокаин»
Местный анестетик, обеспечивающий более интенсивный и длительный эффект, по сравнению с «Новокаином». Применяется в форме гидрохлорида.
Блокирует потенциалзависимые натриевые каналы, что прекращает генерацию импульсов в нервных окончаниях и блокирует проведение импульсов по нервам. Блокирует не только болевые импульсы, но и другие. Расширяет сосуды, не имеет местнораздражающего эффекта.
Через несколько минут после введения «Лидокаина» пропадает боль, расслабляются мышцы. Токсичность ниже, чем у «Новокаина».
«Бупивакаин»
Препарат амидного ряда. Эффект от него развивается медленно, но сохраняется длительно. Это препарат, примерно в 16 раз более мощный, чем «Новокаин». Вся группа амидных анестетиков более стабильна, по сравнению со сложноэфирными (тот же «Новокаин»).
Их длительный эффект объясняется тем, что они имеют более долгий период полувыведения. Это связано с тем, что препараты перерабатываются не плазмой, а печенью. «Бупивакаин» предотвращает распространение болевого импульса по нервам, блокируя натриевые каналы мембраны нейронов.
Блокада – последовательная, в зависимости от размера нервных волокон (мелкие более чувствительны, по сравнению с крупными), степени активации (большая частота импульсов открывает больше каналов для блокировки), степени миелинизации (волокна с миелиновой оболочкой блокируются лучше).
Эффект от процедуры наступает через 5-10 минут.
Теперь перейдем к самым популярным глюкокортикостероидам. Препараты этой группы призваны усилить эффективность блокады, снять воспаление, аллергическую реакцию. Могут применяться также самостоятельно.
«Гидрокортизон»
Относится к группе препаратов с короткой продолжительностью действия. Содержит искусственные гормоны, которые аналогичны вырабатываемым надпочечниками. Применяется для лечения пяточной шпоры курсом из 3-5 инъекций. Активное вещество препарата накапливается в тканях, снимая воспаление. Основное преимущество – низкая цена. Однако он проигрывает «Дипроспану» по эффективности.
При введении в суставы совместно с «Лидокаином» эффект развивается в течение суток и длится до нескольких недель. Способен повышать артериальное давление, одновременно снижая концентрацию лимфоцитов.
Благодаря первому, увеличивается объем кровообращения, а второму – снижается интенсивность иммунного ответа. Препарат подходит для неврологических блокад.
При около- или внутрисуставных блокадах обязательно смешивание микрокристаллической суспензии с местным анестетиком, чтобы предупредить некроз.
«Дексаметазон»
Глюкокортикостероид длительного действия. Один из самых мощных препаратов. Имеет выраженный противовоспалительный, противоаллергический, иммунодепрессивный и десенсибилизирующий эффект.
Особенно хорошо проявляет себя при совместном применении с анестетиком при дегенеративно-дистрофических патологиях. Снижает неадекватную реакцию на анестезирующий препарат. Действует быстро, подходит для блокад мягких тканей и суставов.
По сравнению с «Гидрокортизоном», «Дексаметазон» в 25-30 раз активнее. Случаи некроза при его применении не известны, на обмен электролитов влияет мало.
«Депо-медрол»
Метилпреднизолона ацетат – форма метилпреднизолона, обладающая пролонгированным воздействием. Это объясняется худшей растворимостью и меньшей активностью метаболизации. Используется для блокад мягких тканей и суставов. Для эпидуральных блокад – с осторожностью, потому что может спровоцировать воспаление паутинной спинномозговой оболочки.
Используется для лечения всех суставов, за исключением труднодоступных и не имеющих синовиальной полости. При введении в тазобедренный сустав необходимо исключить попадание в крупные сосуды. Инъекции в окружающие сустав ткани могут быть мало- или неэффективными. Если с первого укола не наступает положительного эффекта, процедуру не повторяют.
«Дипроспан»
Препарат на основе бетаметазона. Применяется для лечения пяточной шпоры. Обеспечивает быстрый обезболивающий и противовоспалительный эффект. Снимает аллергическую реакцию. Обычно позволяет вылечить шпору за 1-2 сеанса. Существенный недостаток – разрушительное влияние на надпочечники и гипофиз.
Однако вероятность осложнений в этом препарате резко снижена, по сравнению с аналогами. От других подобных лекарственных средств отличается микрокристаллической структурой. Может применяться для эпидуральных блокад, а также блокад спинномозговых нервов, мускулатуры и др.
Эффективен при деструктивно-дистрофических заболеваниях позвоночника, в частности поясничного отдела.
Возможные осложнения и меры их профилактики
Лечебные блокады отличаются крайне низким процентом осложнений – 0,5%. Это могут быть реакции на препараты, симптомы интоксикации (рвота, головокружение, сердцебиение), повреждения сосудов в местах инъекций.
Чтобы профилактировать осложнения, вводят дополнительные препараты, а после процедуры пациенту рекомендуется 1-2 часа полежать. Не рекомендовано сразу сильно нагружать себя физически, что часто бывает, потому что люди избавляются от боли.
Если не проявлять осторожность в плане двигательной активности, симптоматика вернется и будет более сильной.
При блокадах позвоночника возможны кровотечения, инфицирование прокола, повреждение внутренних оболочек, мягких тканей. Последнее обычно связано с неопытностью врача. Также может развиться анафилактический шок. Поэтому процедуру проводят только в медицинском учреждении. Для предупреждения осложнений делают пробную инъекцию.
При блокаде пяточной шпоры у 15-20% людей бывают осложнения. Чаще всего они случаются из-за неправильного введения глюкокортикостероидов и индивидуальной реакции на них. Это может быть отмирание мягких тканей, нагноение, разрыв пяточной фасции.
Нужно каждый день после процедуры самостоятельно осматривать пятку, чтобы вовремя заметить негативную реакцию. Ее первые признаки – это боль, почернение и/или покраснение кожи, онемение. Осложнения могут быть отсроченными и возникать даже через несколько недель после процедуры.
Это объясняется пролонгированным действием глюкокортикостероидов.
Источник: https://www.gruzdevclinic.ru/o-klinike/stati/lechebnye-blokady