Остеохондрозом с корешковым синдромом называют изменения в позвоночнике дегенеративно-дистрофического характера, при которых патология локализуется в корешках спинномозговых нервов. По каким причинам развивается, основные проявления, способы обнаружения и лечение более подробно рассмотрим далее.
Причины заболевания
Боль в позвоночнике — проблема, с которой сталкиваются многие
Формирование остеохондроза позвоночника с корешковым синдромом достаточно длительный процесс, который протекает годами:
- Начиная с 20-летнего возраста начинают происходить физиологические изменения (сужение) в артериях, которые с кровью доставляют питательные вещества к межпозвоночным дискам. В результате нарушаются обменные процессы в позвоночнике.
- Через некоторое время диск становится более плоским, жёстким, вокруг диска образуется фиброзное кольцо.
- Если происходит разрыв фиброзного кольца, появляется межпозвоночная грыжа. Она приводит к сдавливанию нервных корешков спинного мозга.
- Иммунная система, в свою очередь, запускает аутоиммунный процесс. Организм воспринимает свои клетки хрящевой ткани как чужеродные и начинает их уничтожать.
- В это же время костная ткань разрастается, образуются остеофиты в связи с возрастными изменениями.
Заболевание развивается достаточно длительный период
Причинами такого патологического процесса являются следующие факторы:
- Лишний вес (значительно увеличивает нагрузку на позвоночный столб).
- Чрезмерные физические нагрузки (подъём тяжестей).
- Переохлаждение и частые инфекционные заболевания организма.
- Малоподвижность.
- Травмы и онкологические заболевания позвоночника в анамнезе.
- Неправильное питание.
- Врождённые патологические изменения в строении позвоночника.
Симптомы
При корешковом остеохондрозе проявления и их интенсивность напрямую зависят от расположения и фазы патологического процесса. Основные симптомы — это сильная, нестерпимая боль по направлению защемлённого нерва, парестезии. Всегда остеохондроз сопровождается нарушением питания в близлежащих тканях, это приводит к снижению всех видов чувствительности.
Корешковый остеохондроз бывает трёх видов:
- шейный;
- грудной;
- пояснично-крестцовый.
Корешковый остеохондроз бывает трех видов
Диагноз зависит от уровня расположения патологического процесса.
Шейный корешковый остеохондроз
Симптомы шейного хондроза с корешковым синдромом не так часто встречаются в медицинской деятельности неврологов. Это связано с анатомо-физиологическими свойствами шейных позвонков. Они отличаются достаточной эластичностью связок и особой подвижностью. Заболевание развивается при повышенном давлении на корешковую артерию. Вследствие чего возникают следующие симптомы:
- онемение затылочной и воротниковой зоны, нарушение чувствительности;
- боль, которая практически всегда отдаёт в верхнюю часть груди, руки, плечо, лопатки, затылок;
- проявление симптома Нери (боль при попытке наклонить голову к груди, лёжа на спине);
- проявление симптома Дежерина (боль увеличивается при кашле, напряжении, громком смехе);
При шейном корешковом остеохондрозе появляются боли в затылке
Грудной корешковый остеохондроз
В случае грудного остеохондроза с корешковым синдромом симптомы носят ярко выраженный характер. Жалобы пациента схожи с жалобами при межрёберной невралгии и заключаются в следующем:
- неожиданные боли в грудной клетке и области спины, чаще опоясывающего характера, похожие на приступ стенокардии;
- наблюдается онемение зоны лопаток.
Онемение зоны лопаток — один из симптомов грудного корешкового остеохондроза
Пояснично-крестцовый корешковый остеохондроз
Чаще всего при интенсивных болях в спине специалист ставит диагноз поясничного остеохондроза с корешковым синдромом. Поясничная область позвоночника более всего подвержена образованию межпозвоночных грыж, в связи с недостаточной силой мышц спины и самой большой нагрузкой. Симптомы могут возникать как молниеносно (остро), так и нарастать постепенно, и проявляться в следующем:
- болезненные ощущения в пояснице, которые отдают в ноги или пах;
- проявление симптома Ласега (при попытке поднять ногу не сгибая вверх, в положении лёжа на спине, у пациента возникает боль);
- проявление симптома Вассермана (пациента просят лёжа на животе согнуть ногу в колене, попытка выполнить задание приводит к возникновению интенсивной боли);
- возможно развитие пареза и полного обездвиживания нижних конечностей.
Пояснично-крестцовый корешковый остеохондроз характеризуется болями в пояснице, отдающими в ногу
Диагностика
Остеохондроз поясничного отдела позвоночника с корешковым синдромом важно вовремя диагностировать и дифференцировать от других патологий. Это первый и важный шаг на пути к выздоровлению. При первых же признаках заболевания стоит немедленно обратиться к врачу-неврологу, который проведёт осмотр, с учётом предъявленных жалоб.
Очень часто, при остеохондрозе характер боли очень схож с проявлениями таких патологий, как: печёночная и почечная колики, сердечные приступы, заболевания желудочно-кишечного тракта. Поэтому важно провести комплексное обследование, которое включает:
- консультацию у специалистов разного профиля (невролог, кардиолог, терапевт, хирург);
- инструментальные методы (рентген, МРТ, КТ позвоночника);
- лабораторные методы диагностики (развёрнутые клинические анализы крови).
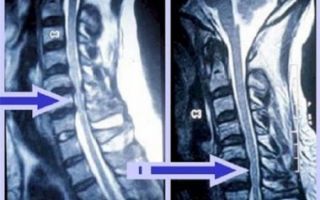
МРТ — один из методов диагностики патологии
При первом же осмотре неврологом у пациента выявляется очаг боли, факторы риска, интенсивность и характер болей, наличие сухожильных рефлексов, степень ограничения подвижности, наличие особых специфических признаков.
На рентгенологическом снимке возможно выявить признаки остеохондроза — смещение позвонков, наличие межпозвоночных грыж, костных разрастаний. Рентген помогает дифференцировать боль, вызванную опухолями либо травмами от болей, связанных с остеохондрозом.
Наиболее информативным в данном случае будет проведение компьютерной и магнитно-резонансной томографии. С их помощью возможно исследовать все слои позвоночника, определить положение грыжи при её наличии, а также отёка нервных корешков спинного мозга.
Если вышеперечисленных методов будет недостаточно для постановки диагноза, специалист использует дополнительные методы такие как:
- ультразвуковая диагностика;
- общие исследования крови и мочи, биохимические показатели крови;
- миелография.
Точный диагноз необходим для начала проведения эффективного лечения.
Лечение
Схемы и способы лечения остеохондроза с корешковым синдромом назначается индивидуально каждому пациенту, с учётом степени и интенсивности симптомов. Существуют общие принципы, используемые в лечении, медикаментозная терапия, физиотерапия и профилактические мероприятия.
Медикаментозное лечение врач каждому пациенту подбирает индивидуально
Медикаментозное
Комплексное медикаментозное лечение заключается в использовании следующих медицинских средств:
- для купирования болевого синдрома используются анальгетики в виде таблеток, инъекций или мазей («Кеторол», «Ортофен», «Финалгон»);
- для уменьшения воспаления нервного корешка — нестероидные противовоспалительные средства («Ибупрофен», «Баралгин»);
- для устранения спазма в мышцах – спазмолитики («Но-шпа», «Тизанидин»);
- для ускорения восстановления хрящевой ткани — хондопротекторы («Терафлекс», «Хонда»);
- при необходимости нормализовать фон настроения – антидепрессанты («Афобазол»);
- комплексы витаминов группы В.
Хирургическое
В медицине, до сих пор, существуют споры по поводу целесообразности хирургического вмешательства. В тех случаях, когда длительное консервативное лечение не приводит к улучшению и не возвращает человека к полноценной жизни, операция, бесспорно, необходима.
Основные показатели к операции, следующие:
- тазовые расстройства, вызванные корешковым синдромом;
- наличие параличей и парезов в конечностях;
- нестерпимые боли, которые невозможно купировать даже наркотическими обезболивающими.
Хирургическое лечение проводят в тому случае, если консервативная терапия не принесла результатов
Операция проводится в стационаре, под наркозом. Хирург иссекает участки межпозвоночного диска, сдавившие нервный корешок.
К сожалению, после операции нет никакой гарантии в том, что патология не появится снова на другом уровне позвоночника.
ЛФК
Занятия лечебной физкультурой важная и довольно эффективная составляющая в лечении остеохондроза, при соблюдении следующих условий:
- занятия проводятся в хорошо проветриваемых помещениях;
- одежда не должна стеснять движения;
- движения плавные, с постепенным увеличением нагрузки;
- если при физкультуре возникает боль, необходимо остановить занятие;
- каждое занятие необходимо начинать с измерения показателей давления и частоты сердечных сокращений;
- систематичность занятий;
- комплекс упражнений должен быть согласован со специалистом;
- занятия должны проводиться только в период ремиссии болезни.
Лечебная физкультура должна проводиться в период ремиссии
Виды упражнений подбираются врачом в зависимости от отдела позвоночника, в котором развились патологические изменения и от индивидуальных особенностей пациента.
В комплексе упражнений для шейного отдела позвоночника важно подобрать такие упражнения, которые не перегрузят мышцы шеи. Начинаются занятия с разминки, затем выполняются упражнения непосредственно для шеи, и заключительная часть, в которой мышцы расслабляют.
Диагноз корешковый остеохондроз грудного отдела довольно редко встречается, благодаря мышцам и рёбрам, защищающим позвоночник. Занятия ЛФК в данном случае должны быть направлены на укрепление мышечного корсета, мышц плечевого пояса и формирование правильной осанки. Очень важно использовать дыхательную гимнастику, для устранения страха глубокого вдоха у пациента.
Лечебная физкультура при поясничном корешковом остеохондрозе помогает расслабить и растянуть спазмированные мышцы спины, улучшить кровообращение в этой области.
Физиопроцедуры
С целью уменьшения воспалительного процесса, устранения спазмов, улучшения регенерации тканей, устранения нервных защемлений назначают физиолечение.
Благодаря ему лекарство проникает непосредственно в очаг воспаления. При шейном остеохондрозе с корешковым синдромом физиопроцедурами воздействуют на область плеч и шеи, при повреждениях в пояснице – на поясницу и ягодицы.
Физиотерапевтические процедуры оказывают положительное влияние на организм
Используют:
- Электрофорез.
- Магнитотерапию.
- Массаж.
- Иглотерапию.
- Мануальную терапию.
Питание
Сбалансированное питание – часть комплексной терапии при корешковом остеохондрозе, без которой сложно прийти к выздоровлению. Особенно, при избыточной массе тела диета должна быть низкокалорийной, богатой витаминами и клетчаткой. Исключить жирное, солёное, острое, копчёное, мучное, сладкое, алкоголь, кофе — содержащие продукты. Обогатить пищу витаминами и минералами.
Питание должно быть правильным и сбалансированным
Народное лечение
Способы народной медицины при правильном применении могут быть достаточно эффективны в лечении остеохондроза с корешковым синдромом. Наиболее популярными считаются разогревающие мази, приготовленные самостоятельно из трав, спирта, соли и др.
Примерами эффективных народных средств являются:
- согревающие компрессы, приготовленные из настоя чабреца и ромашки;
- спиртовой настой золотого уса используют для растирания позвоночника;
- мёд, разведённый в спирте, также эффективен при растираниях;
- крупная соль прогретая, для местных аппликаций.
Важно помнить, что самолечение чревато развитием всевозможных осложнений. При первых признаках заболевания необходимо обратиться за помощью в медицинское учреждение.
Источник: https://revmatolog.net/osteohondroz/s-koreshkovym-sindromom
Что такое корешковый синдром: особенности течения и лечения заболевания
Остеохондроз с корешковым синдромом — это проявление тяжелых дегенеративно-дистрофических изменений в тканях позвоночника. Поражение наблюдается при тяжелом течении заболевания, отражается на состоянии всего организма.
Что такое корешковый синдром при остеохондрозе
Заболевание получило в МКБ-10 код М.42.1. При прогрессировании патологии, поражение корешков происходит чаще в результате сдавления и отека.
Передние и задние корешки объединяются в один спинномозговой нерв, который выполняет смешанную функцию. Он содержит аксоны нейронов из двигательных, чувствительных и вегетативных ядер. При компрессии существует опасность развития нарушения движений и чувствительности, работы внутренних органов.
Для синдрома остеохондроза характерно:
- боль, анестезия, парестезии – ощущение покалывания, распирания, шевеления под кожей и частях тела;
- парез мышц – частичная потеря возможности выполнять движения произвольно;
- нарушение мышечного тонуса;
- трофические и вегетативные расстройства.
Клинические проявления зависят от уровня поражения. Отмечается иррадиация боли по нервам, чьи корешки повреждены.
Виды заболевания
Остеохондроз – патология, обладающая прогрессивным течением, поражающая хрящевой диск, вызывающая реактивные изменения в телах смежных позвонков. Заболевание протекает с рефлекторным и компрессионным корешковым синдромом. В зависимости от места поражения выделяют виды болезни в соответствии с отделами позвоночника.
Шейный остеохондроз
В шейном отделе наибольшим дегенеративно-дистрофическим процессам при остеохондрозе подвергаются 6-й и 7-й позвонки, что обусловлено высокой подвижностью.
Деформация позвоночника шеи при корешковом синдроме может проявляться:
- цервикалгией – неприятными ощущениями в шее;
- цервикокраниалгией – шейной и головной болью;
- шейной радикулопатией.
Грудной
Грыжевые выпячивания в грудном отделе при корешковом остеохондрозе встречаются крайне редко в связи с низкой подвижностью из-за ребер.
Для начальной стадии заболевания характерно развитие торакалгии выраженной болью в грудной клетке с периодическими эпизодами усиления. Может иметь опоясывающий характер по ходу реберной дуги.
Усиливается при быстрых движениях, кашле, на высоте вдоха. Может отмечаться нарушение работы сердца, кишечника, печени, почек.
Поясничный остеохондроз с корешковым синдромом
Максимально подвержены дегенеративным процессам 4, 5 поясничные позвонки. Может захватываться первый крестцовый позвонок. Подобная закономерность связана с высокой нагрузкой на отдел.
Для остеохондроза поясницы характерны синдромы:
- люмбаго – острая, простреливающая, кратковременная боль;
- люмбалгия – дискомфорт постоянного характера;
- люмбоишиалгия – боль по ходу седалищного нерва – от середины ягодицы до стопы;
- корешковый – сбой функций по ходу нервных отростков позвонка;
- корешково-сосудистый синдром – симптомы с нарушением кровообращения;
- компрессионно-спинальный – грубая дисфункция спинного мозга.
Причины развития корешкового синдрома и симптомы
Радикулит при остеохондрозе развивается из-за давления выступающего межпозвоночного диска или остеофитов. Остеофиты—костные разрастания по краю позвонка, возникающие вследствие действия нагрузки. Процесс особенно выражен в шейном отделе, где плотная задняя продольная связка позвоночника и формирование грыжи маловероятно.
Корешковый вид появляется из-за дегенеративных процессов в диске при смещении пульпозного ядра, за счет разрушения фиброзного кольца межпозвонкового диска. Волокна кольца со временем выпячиваются в позвоночный канал, сдавливая структуры, расположенный в нем. Характерно для нижних поясничных позвонков.
Шейный остеохондроз позвоночника с корешковым синдромом характеризуется следующими симптомами:
- любое движение головой – провоцирующий фактор простреливающей боли;
- иррадиация боли в шею, руку, над лопатками, плечо и плечо;
- вынужденное положение, облегчающее неприятные ощущения – больной наклоняет голову к пораженной стороне;
- снижение тонуса мышц плечевого пояса и верхних конечностей;
- гипестезия или анестезия верхней конечности;
- снижение рефлексов.
Остеохондроз шейных и грудных сегментов спинного мозга приводят к появлению псевдокардиальных болей. Отмечается дискомфорт в зоне плечевого пояса, между лопатками с дальнейшим перемещением в область сердца.
Проявления синдрома заболевания нервных корешков путают со стенокардией. Движения мускулатуры грудной клетки скованы из-за боли, дыхание поверхностное, учащенное.
Редко отмечается дисфагия – нарушение глотания, поперхивание.
Для корешкового синдрома в грудном отделе характерно:
- постоянная боль, которая распространяется на области иннервации каждого пораженного спинномозгового нерва;
- снижение чувствительности или полная ее утрата.
Грудные спинномозговые нервы иннервируют кожу груди, частично живота, спины. Соответственно боль или нарушения чувствительности могут иметь опоясывающий характер из-за обширной зоны иннервации.
Локализация зависит от уровня поражения, который определяет врач.
Остеохондроз грудного отдела позвоночника с корешковым синдромом может проявляться рефлекторным спазмом сосудов в ответ на постоянную боль. К клиническим симптомам относят: онемение кистей, шелушение и бледность кожи, повышенную ломкость ногтей.
Среди других проявлений патологии в грудном отделе характерна гастралгия – боль в подложечной области. Возможно появление дискомфорта в правом, левом подреберье, животе. Проявления радикулопатии во время диагностики принимают за колит, язвенную болезнь, холецистит. Развивается дисфункция органов ЖКТ, для которой характерны признаки:
- вздутие живота;
- тошнота;
- запор или диарея.
Симптомы остеохондроза корешкового синдрома поясничного отдела представлены болью, вегетативно-сосудистыми нарушениями.
Боль может иррадиировать по-разному, зависит от уровня поражения:
- на верхние отделы ягодичной области, вниз по внешней стороне бедра, передней поверхности голени, стопы в большой палец – поражены корешки 5 поясничного сегмента;
- по передней поверхности бедра, внутренней поверхности голени – 3-4 сегмента;
- в поясничную, крестцовую область, по задней поверхности всей ноги до стопы – 5 поясничного и 1 крестцового;
- отмечается болезненность в точках Валле, которые расположены паравертебрально, в области остистых отростков 4 и 5 поясничного, 1 крестцового позвонка.
При корешковом синдроме, связанном с остеохондрозом отмечается гипотрофия, снижение тонуса мышц: разгибающей большой палец стопы, четырехглавой мышцы бедра, ягодичных, голени, сгибателей большого пальца и стопы.
Распространение боли по ходу нерва – важный диагностический признак при постановке диагноза.
Во время физической нагрузки, изменения позы, чихания, кашля, наклонов боль резко усиливается, заставляет пациента искать вынужденное положение, в котором ему станет легче.
Среди нарушений чувствительности при корешковом остеохондрозе отмечается ощущение онемения, плохое определение изменений температуры, силы прикосновения. Может наблюдаться уплощение или усиление поясничного лордоза.
При поражении сегментов поясничного-крестцового отдела наблюдаются вегетативные расстройства:
- потливость;
- цианоз – синюшность кожных покровов;
- шелушение кожи;
- дисфункция мочевого пузыря, проявляющаяся задержкой мочеиспускания;
- холецистопатия – нарушение функций желчного пузыря;
- нарушение моторной функции прямой кишки – запор или диарея.
Чем опасен корешковый синдром при остеохондрозе
Корешковый синдром опасен следующим:
- развитие пареза мышц – частичная утрата волевых движений;
- гипотрофия мышечных групп, иннервируемых поврежденным нервом;
- утрата тактильной, болевой чувствительности;
- длительная мышечная контрактура из-за болевого синдрома остеохондроза;
- формирование анталгической позы – перенесение тяжести на здоровую сторону, что способствует деформации позвоночного столба;
- ограничение двигательной активности – больные часто вынуждены использовать дополнительную опору при движении;
- нарушения работы внутренних органов.
Методы лечения заболевания
Лечение остеохондроза с корешковым синдромом проводится после обследования у специалиста. Главной целью первой помощи является снятие боли. Консервативное лечение эффективно только на начальных стадиях при точном соблюдении инструкций врача.
Народные методы малоэффективны, могут усугубить состояние.
Терапия включает в себя:
- постельный режим на ровной твердой поверхности;
- применение медикаментов;
- физиопроцедуры;
- фиксация пораженного отдела позвоночника;
- лечебная физкультура.
Медикаментозная терапия корешкового остеохондроза предполагает использование:
- обезболивающих лекарственных средств;
- мочегонных средств для снятия синдрома отека корешка, окружающих его тканей;
- противоаллергических препаратов;
- НПВС местно в виде мазей, в уколах;
- витамины группы В в больших дозах;
- вазоактивных препаратов – влияющих на тонус и диаметр сосудов;
- новокаиновые блокады.
Среди физиотерапевтических методов лечения остеохондроза данного синдрома используют:
- разгрузочные корсеты;
- вытяжение;
- иглорефлексотерапия;
- электрофорез.
Лечебная гимнастика является неотъемлемой частью реабилитации при корешковом остеохондрозе.
Фиксация осуществляется при помощи корсетов и воротников Шанца в период регрессии заболевания. Купить приспособления можно в аптеке.
Оперативное лечение синдрома применяется на последних стадиях остеохондроза и при неэффективности консервативной терапии.
Статья проверена редакцией
Источник: https://pozvonochnikpro.ru/osteohondroz/simptomy-prichiny/s-koreshkovym-sindromom.html
Остеохондроз позвоночника с корешковым синдромом: симптомы, причины, диагностика и лечение
Остеохондроз любого отдела позвоночного столба через несколько лет после своего дебюта может осложниться таким проявлением как корешковый синдром. Какие изменения происходят при возникновении корешкового синдрома можно понять, только разобравшись в том, из-за чего развивается данная патология, и какие структуры при этом физиологически меняются.
Остеохондроз с корешковым синдромом – что это такое
Заболевание остеохондроз развивается при обменных нарушениях в тканях дисков, расположенных между позвонками. Длительное протекание патологии и отсутствие грамотной терапии приводят к тому, что подвергающиеся дегенеративным изменениям диски постепенно изменяют свою природную структуру.
Фиброзное кольцо, окружающее внутреннее ядро диска, изменяется, в нем возникают и расширяются трещины, через которое выпячивается желеобразное вещество. Вышедшее из своего анатомического, нормального положения ядро начинает сдавливать спинномозговые нервы, а точнее их корешки, вызывая всю симптоматику корешкового синдрома.
Необратимость частого возникновения корешкового синдрома у пациентов с остеохондрозами объясняется тем, что из-за изменений в дисках и всех прилегающих к ним костно-хрящевых структурах уменьшается отверстие, в котором проходят основные сосуды и нервы.
Причины развития
Но есть ряд и других болезней, которые могут привести к ущемлению нервов, поэтому полная диагностика всегда необходима для точного выставления диагноза.
Выделяют несколько предпосылок, способствующих сдавлению в корешках некоторых спинномозговых нервов. К ним относят:
- Сдавление в результате протрузии, то есть выхода центра диска за пределы фиброзного ограничительного кольца.
- Защемление спинномозговых корешков, вызванное смещением рядом находящихся позвонков.
- Остеохондроз протекает и с воспалительной реакцией, а это влияет на отечность тканей, в том числе и на отек нервных окончаний.
- Длительно протекающие дистрофические изменения приводят к тому, что корешки затронутых патологией нервов теряют миелиновую оболочку, это повышает их чувствительность.
- Некоторые признаки корешкового синдрома объясняются и происходящими в нервах ишемическими процессами.
Согласно статистическим данным остеохондроз выявляется почти у половины населения, перешагнувшего сорокалетний рубеж жизни.
В 70 лет изменению в позвонках разной степени выраженности подвергаются почти все жители планеты. Но не всегда при этом возникает корешковый синдром.
Защемление корешков у нервов преимущественно наблюдается, если на позвоночник или на весь организм человека воздействуют еще несколько провоцирующих факторов:
- Избыточная, постоянная перегрузка позвоночника. Подобное воздействие наблюдается при ожирении, на последнем триместре вынашивания малыша, при ношении туфель на неудобных и высоких каблуках.
- Деформация позвоночника – кифоз или лордоз. Изгибам позвоночника способствует также асимметрия костей ног и выраженное плоскостопие.
- Инфекционные процессы и сильные переохлаждения. Эти состояния способствуют усилению воспалительных реакций в позвоночнике.
- Отсутствие динамических нагрузок, то есть малоподвижный образ жизни.
- Травмирование позвонков и избыточная нагрузка на определенную часть позвоночного столба.
- К быстрому патологическому изменению тканей диска и самих позвонков приводят и неправильные принципы питания. Это переизбыток соли, небольшое количество витаминов в рационе, недостаточное употребление жидкости, переедание.
- Остеохондроз грудного отдела позвоночника: симптомы, диагностика и лечение.
- Признаки поясничного остеохондроза: как заметить недуг вовремя.
- О том, как правильно лечить сколиоз позвоночника у взрослых, читайте здесь.
Клиническая характеристика симптомов
Общие признаки развития корешкового синдрома зависят от степени воздействия эффекта сдавления корешков и от того, какая часть позвоночного столба подвергается изменениям.
Клинические особенности протекающего заболевания зависят от того в какой области происходит защемление корешков.
Признаки болезни при шейном остеохондрозе
Нарушение в корешках шейного отдела отмечаются реже по сравнению с грудным и поясничным отделом.
На фото изображена локация боли при развитии корешкового синдрома в шейном отделе позвоночника
Боль значительно усиливается при движениях, кашле, поэтому человек старается обеспечить шейному отделу в момент приступа покой. В шейном отделе позвоночника имеется восемь пар корешков спинномозговых нервов, опытный невролог по жалобам пациента может определить, между какими позвонками наиболее выпажен патологический процесс.
- Если затронут первый корешок шейного отдела, то пациент предъявляет жалобы на боль преимущественно в теменной области, беспокоит и чувство онемения затылочной области и темечка.
- При поражении второго корешка характер проявлений болезни идентичен с поражением первого корешка. Но кроме этого можно выявить дряблость мышц и кожного покрова под подбородком, что объясняется гипотрофией и пониженным тонусом.
- При поражении третьей пары корешков появляется выраженная боль, онемение кожного покрова, отечность языка. Все эти признаки проявляются с той стороны, где возникает сдавливание корешка. Кроме этого у пациента выявляется незначительное нарушение речи при разговоре.
- Если сдавливается 4-й корешок, то боли сильно беспокоят в области лопатки, надплечья, ключицы. У части больных прострел фиксируется в области сердца и печени. Пациент предъявляет жалобы на онемение в этих же участках тела, при осмотре определяется слабость мышц.
- При поражении 5-го корешка боль появляется в области шеи, по наружной части плеча со стороны поражения. Выражено онемение и слабость в движениях руки. Все изменения затрагивают ту сторону, где происходит сдавливание корешка.
- Если поражается 6-й корешок, то боли и выраженное онемение от шеи переходят на лопатку, затем на всю верхнюю конечность вплоть до большого пальца кисти.
- Сдавление 7-го корешка вызывает распространение болей по шее, области лопатки, наружной и задней поверхности верхней конечности. Все изменения выражены и затрагивают область второго и третьего пальца кисти.
- Поражение 8-го корешка приводит к распространению болевого приступа и онемения до мизинца на стороне сдавления. При движении рукой отмечается сильная слабость.
Все боли при развитии корешкового синдрома в шейном отделе начинаются остро, значительно усиливаются, если совершать движения шеей.
При грудном
- При патологическом сдавлении 1-го корешка грудного отдела возникает ноющая боль и некоторое снижение чувствительности кожи в области лопаток. Подобные признаки определяются и на внутренней стороне верхней конечности, начиная от подмышечной области и заканчивая локтевым суставом.
- Если поражаются корешки, начиная от 2-го и заканчивая шестым, то пациента беспокоит боль опоясывающего характера. Захватывает эта боль область лопаток, подмышки и низ грудной клетки. Может наблюдаться выраженный дискомфорт пищевода и глотки.
- При поражении 7-го и 8-го корешков характер боли соответствует выше описанному, но дискомфорт распространяется несколько ниже. Также наблюдается некоторая болезненность в области желудка и сердца.
- При сдавлении 9 и 10-го позвонков пациент предъявляет жалобы на острые боли с опоясывающей локализацией, спереди они захватывают область от низа груди и вплоть до пупка. Сзади наблюдаются симметрично.
- При поражении 11- 12-го позвонков боли, онемение и дискомфорт от пупка доходят до области паха.
Выраженное усиление болевого приступа происходит в момент кашля или резкого вдоха. По этим же признакам корешковый синдром можно отличить от проявляющегося подобной же симптоматикой приступа стенокардии.
Симптоматика синдрома в поясничном отделе позвоночника
Так как на поясничный отдел позвоночного столба приходится самая большая, постоянная нагрузка, то и корешковый синдром в этом отделе возникает чаще всего. Его проявления также зависят от того, какой из корешков поврежден.
- При сдавливании с 1 по 3-й корешок боль острого или ноющего характера наблюдается в паховой области и районе бедра. Эти же части тела подвергаются выраженному онемению.
- Сдавление 4-го корешка приводит к развитию ноющей, тупой боли. Начинается она в поясничном отделе и переходит в голень и область колена.
- Поражение 5-го корешка вызывает возникновение острых болей в области бедра, голени. Боль доходит до стопы и затрагивает большой палец.
Боль значительно уменьшается в покое, особенно, если человек лежит на здоровом боку.
Диагностика
Так как боль и остальные проявления ухудшения самочувствия могут быть вызваны не только остеохондрозом и соответственно корешковым синдромом, то важно провести тщательное обследование человека. Для уточнения предполагаемого диагноза остеохондроза с корешковым синдромом назначают:
- Рентгенографию позвоночного столба сразу в нескольких проекциях. На снимках определяют наличие костных разрастаний тел позвонков, снижение нормального расстояния между позвонками.
- МРТ позволяет отчетливо разглядеть все ткани диска, корешки и происходящие в них изменения.
Дифференциальная диагностика иногда необходимо с сердечными патологиями, болезнями органов пищеварения.
Радикулит пояснично-крестцовый – симптомы и лечение медикаментозное.
Лечение
- Обезболивающие медикаменты в инъекциях, в случае отсутствия эффекта лекарственные блокады.
- Пациенту назначается строгий постельный режим. Лежать рекомендуется на твердой, горизонтальной поверхности.
- Снимают боль и воспаление нестероидные противовоспалительные средства и миорелаксанты.
- Из медикаментозных препаратов также необходимы витамины, лекарства, улучшающие кровообращение. Это позволяет нормализовать обменные реакции.
Источник: https://osteohondroza.net/vidy/osteohondroz-s-koreshkovym-sindromom.html
Остеохондроз с корешковым синдромом: что это такое, симптомы, лечение
В последнее время остеохондроз с корешковым синдромом встречается довольно часто. Что это такое, знакомо многим, кого сковывали внезапные боли в груди, шее, лопатке, пояснице. Чаще всего они являются симптомами этого заболевания, в результате которого поражаются корешки спинномозговых нервных окончаний.
Так как они отвечают за работу диафрагмы, мускулатуры, внутренних органов, нервных кожных окончаний, то при их повреждении могут наблюдаться симптомы:
- Частичное нарушение подвижности;
- Снижение мышечного тонуса;
- Бледность (синюшность) кожи.
Но все это может свидетельствовать и о наличии других заболеваний, поэтому ставить себе диагноз остеохондроза самостоятельно нельзя. Лучше обратиться к специалисту, который сможет точно определить болезнь, подобрать необходимое лечение.
Причины
Остеохондроз развивается постепенно и незаметно для больного. Приблизительно с 25 лет происходят различные физиологические изменения артерий, питающих межпозвоночные диски. Они начинают запустевать, нарушается питание и обменные процессы замедляются, что приводит к дегенеративным изменениям межпозвоночных дисков.
Чем старше становится человек, тем больше вероятность у него окостенения хрящей и межпозвоночных тканей, появления костных наростов, возрастная подвижность позвонков. Это увеличивает шанс возникновения остеохондроза именно с корешковым синдромом.
Кроме того, к факторам, провоцирующих болезнь, можно отнести:
- Ожирение, в результате лишнего веса на позвоночник возрастают дополнительные нагрузки;
- Неравномерная нагрузка при постоянном хождении на каблуках;
- Врожденные (приобретенные) деформации позвоночника;
- Травмы позвоночника;
- Чрезмерные нагрузки;
- Неправильное питание, употребление в пищу большого количества соленой, копченной, жареной еды;
- Частые инфекции.
Корешковый остеохондроз может проявляться в любом отделе позвоночника у людей различного возраста. Наиболее часто он диагностируется у больных после 40 лет, а у пожилых пациентов (старше 70) встречается в 80% случаев.
Виды заболевания
В зависимости от локализации очага поражения нервных окончаний корешков остеохондроз позвоночника с корешковым синдромом может быть трех видов.
- Поясничный (крестцовый);
- Шейный;
- Грудной.
Для всех их характерный признак — болевые синдромы, которые проявляются с различной интенсивностью в зависимости от степени дегенеративных изменений в межпозвоночных дисках и болевого порога человека.
- Советуем прочитать: виды остеохондроза, степени и симптомы.
Пояснично-крестцовый корешковый остеохондроз
Наиболее часто встречаемым видом является остеохондроз поясничного отдела. На позвоночник в области поясницы действуют наибольшие нагрузки, а мышцы обычно слабые и поэтому поясница страдает больше всего.
От того, какие корешки пострадали, поясничный остеохондроз с корешковым синдромом может иметь следующие симптомы:
- Острая боль в паху или бедре. При этом может наблюдаться онемение кожи —1, 2, 3 корешок;
- Тупая боль в крестце или пояснице, отдающаяся в колено, голень —4 ;
- Интенсивные боли, отдающие в бедро, голень, стопу, онемение большого пальца ноги —5.
При этом виде остеохондроза поясничного отдела позвоночника болевые ощущения наблюдаются с одной стороны, и обычно постепенно стихают, если больной лежит неподвижно. Для облегчения состояния рекомендуется ношение специального бандажа.
Шейный корешковый остеохондроз
Шейный остеохондроз с корешковым синдромом встречается довольно редко. Обычно он диагностируется у людей с защемлением артерии спинно-мозговых корешков.
В результате недостаточного поступления кислорода происходит их кислородное голодание, что становится причиной возникновения шейно-корешкового синдрома.
Интенсивность, характер боли и симптомов зависит в какой из восьми шейных корешков поражен.
Если больной страдает шейно-корешковым синдромом первого и второго корешка, то чаще всего он испытывает сильные головные боли, которые носят постоянный характер, и сопровождаются онемением затылочной и теменной части головы.
При этом при запущенном поражении второго корешка, может наблюдаться снижение тонуса мышц подбородка, провисание кожи.
У пациентов с пораженным третьем корешком боли в правой или левой части шеи сопровождаются онемением кожных покровов. Больные шейно-корешковым остеохондрозом испытывают чувства отечности языка с одной стороны, при этом он может испытывать затруднения при разговоре и глотании.
При шейно-корешковом синдроме четвертого корешка человек испытывает одностороннюю умеренную боль в плече, ключице, лопатке. Если страдает пятый, то боли в плече становятся интенсивнее и затрагивают шею. Плечо может онеметь, а в руке чувствоваться сильная слабость.
При остеохондрозе корешков с шестого по восьмой наблюдаются наиболее сильные болевые ощущения. Которые могут привести к снижению тонуса мышц и неподвижности руки. Стоит отметить, что шейно-корешковый остеохондроз не пройдет самостоятельно без лечения, и начинать его надо как можно раньше.
Грудной корешковый остеохондроз
Остеохондроз грудного отдела позвоночника занимает второе место после поясничного. Характерной чертой его является ярко выраженное течение. Обычно болевые приступы начинаются неожиданно при кашле, резком движении, неудобной позы.
- Советуем почитать: болит в области лопаток при кашле
Боль может локализоваться в грудной клетке, в области лопаток или носить опоясывающий характер. В зависимости от места поражения симптомы могут носить следующий характер:
- При синдроме первого ноющие боли и онемение кожи в лопаточной области, переходящие на внутреннюю сторону руки;
- При нарушении со второго по десятый боль имеет опоясывающий характер от груди до лопаток;
- При корешковом синдроме одиннадцатого и двенадцатого — онемения и резкие боли от грудной клетки до паховой области.
Из-за характера болей и симптомов грудной остеохондроз с корешковым синдромом часто путаю с сердечными приступами. Но в отличие от последних, синдром не может привести к смерти больного.
Обычно боли при корешковом синдроме не утихают после приема сердечных препаратов и усиливаются при движении, сильном кашле.
Но рисковать все же не стоит и при появлении болевых симптомов лучше сделать кардиограмму.
Обязательно прочтите: кашель при остеохондрозе грудного отдела позвоночника.
Как лечить
Изменения в нервных корешках носят необратимый характер, но, благодаря здоровому образу жизни, занятиям ЛФК можно значительно снизить последствия заболевания. Лечение обычно проводится медикаментозным способом и направлено на устранение болевых проявлений. В острый период болезни пациентам назначается не только лечение препаратами, но и полный покой.
Существует и много нетрадиционных методов, применяемых при лечении этого остеохондроза. Это и: иглоукалывание, различные виды массажа, специальные гимнастики. Но любое лечение следует предварительно согласовать с лечащим врачом.
| Пожалуйста, оцените статью |
СОВЕТУЮ ПОЧИТАТЬ ЕЩЁ СТАТЬИ ПО ТЕМЕ
Источник: https://pozvonochnik.guru/osteohondroz/s-koreshkovym-sindromom.html
Симптомы и лечение остеохондроза с корешковым синдромом
Остеохондроз с корешковым синдромом, к счастью многих, является редко встречающимся заболеванием. Подобный недуг способен принести определенные неприятности и дискомфорт.
При остеохондрозе корешковый синдром требует точного диагностирования, а также назначения индивидуальной схемы лечения.
При малейших же подозрениях на остеохондроз обязательно обратитесь к квалифицированному специалисту.
Что это?
Для начала следует разобраться, что это такое. Что такое корешковый синдром? Данное название обусловлено расположением патологических дегенеративных процессов. Нарушения происходят непосредственно в корешках спинномозговых нервных окончаний.
Спинномозговые нервы осуществляют чувствительную и двигательную иннервацию кожи, движение скелетных мышц, диафрагмы и внутренних органов. При поражении нервных корешков возникают определенные симптомы.
Наиболее распространенный признак — это резкая интенсивная стреляющая боль в области спины, груди или шеи.
При этом болевые ощущения могут распространяться и отдавать в ягодичные мышцы, живот и даже внутренние органы.
Помимо боли, когда нарушает свою работу корешок, остеохондроз с корешковым синдромом может иметь следующие проявления:
- нарушается чувствительность;
- частично утрачивается способность к произвольным движениям;
- выпадают волосы;
- кожные покровы бледнеют;
- кожа становится синюшной;
- наблюдается гипертрофия мышечных тканей;
- меняются сухожильные рефлексы и пр.
Причины заболевания
Корешковый остеохондроз нуждается в грамотном лечении. Поскольку остеохондроз позвоночника с корешковым синдромом встречается достаточно редко, следует точно знать обо всех особенностях данного заболевания.
Существует несколько основных провоцирующих факторов:
- переохлаждение;
- постоянные повышенные нагрузки на позвоночник и позвонки;
- спинномозговая грыжа;
- радикулярный остеохондроз;
- врожденные дефекты позвоночника;
- пассивный образ жизни с дефицитом активности;
- травмы и опухоли;
- изменения гормонального фона и пр.
Как показывает практика, остеохондроз с корешковым синдромом, возникающий в грудном или поясничном отделе, возникает не сразу, как только на них начинают воздействовать негативные провоцирующие факторы. Предшественником заболевания выступают патологические изменения, затрагивающие межпозвоночные диски. Именно из-за них начинается процесс образования межпозвоночной грыжи.
Когда грыжа смещается, она сдавливает спинномозговые корешки. Это влечет за собой нарушение оттока венозной крови от корешка. Как результат, мы имеем дело с воспалительными процессами, которые характеризуются неинфекционной природой происхождения. Их окружают нервы и ткани, образуя тем самым спайки.
Симптоматика
При остеохондрозе с корешковым синдромом симптомы напрямую зависят от того, где именно локализовался патологический процесс. Болевые ощущения возникают постепенно и по нарастающей. Чем сильнее прогрессирует воспалительный очаг и активнее происходят изменения в позвоночнике, тем сильнее человек чувствует боль.
Стоит отметить, что симптомы грудного, шейного, а также поясничного корешкового остеохондроза не являются специфическими. То есть при них нарушается чувствительность, возникает сильная боль, и происходят изменения двигательной функции. Насколько выраженными окажутся признаки, зависит напрямую от фазы патологических изменений.
- При шейном корешковом остеохондрозе боль возникает в области предплечья, лопатки и грудной клетки. Также наблюдается скованность и болезненность в шее. Кожа рук теряет свою чувствительность, немеет и возникает ощущение мурашек. Со стороны пораженного участка позвоночника не удается полноценно поднять руку;
- В случае грудного корешкового остеохондроза симптоматика во многом напоминает межреберную невралгию. Иногда болевые ощущения похожи на боли в сердце, потому подобный вид корешкового остеохондроза часто путают с кардиологическими нарушениями. Так что здесь без точной диагностики не обойтись. Обратившись к врачу, пациенту назначают электрокардиограмму, что помогает идентифицировать остеохондроз;
- Что касается поясничного корешкового остеохондроза, то есть боль отдает в область ноги со стороны поражения. Нарушается двигательная функция ног, из-за чего возникают серьезные трудности при передвижениях пациента. Также корешковый синдром при поражении крестцово-поясничного отдела сопровождается частыми или затрудненными процессами мочеиспускания. Боль характеризуется нарастающим принципом. Причем при корешковом остеохондрозе нарастание боли непосредственно зависит от подъема тяжелых предметов и движений. В этом случае не рекомендуется поднимать ничего тяжелого, а также минимизировать физическую активность до точного постановления диагноза и разработки индивидуальной схемы лечения. Пациент с корешковым остеохондрозом области поясницы ночью может испытывать особенно сильные боли, совершая непроизвольные резкие движения. Сопровождается боль повышенным потоотделением, отеками кожи и покраснением кожных покровов.
Диагностирование
Чтобы выявить корешковый синдром при остеохондрозе, пациенту потребуется пройти процедуры диагностики. Врачу необходимо знать, что именно привело к защемлению спинномозговых нервов. Также проводится тщательно обследования нарушений двигательной функции и чувствительности.
Основная первостепенная задача при подозрениях на корешковые синдромы остеохондроза, выявить область поражения — шейная, поясничная или грудная.
В некоторых случаях остеохондроз корешкового типа может сопровождаться инфекционными поражениями. Если заболевание нервов было спровоцировано именно инфекцией, тогда сопутствовать остеохондрозу будет повышенная температура в области поражения и лихорадка. Патологические опухоли вызывают активное снижение веса за короткий временной промежуток без видимых на то причин.
Основная первостепенная задача при подозрениях на корешковые синдромы остеохондроза, выявить область поражения — шейная, поясничная или грудная.
В основном при диагностировании корешкового синдрома используют метод рентгена позвоночника. Для этих целей применяют косую и прямую проекцию.
Однако практика показывает, что наиболее информативным методом диагностики проблем позвоночника и выявления корешкового синдрома при остеохондрозе является именно магниторезонансная томография, то есть МРТ.
С помощью МРТ заболевание можно выявить в том случае, если другие, более финансово доступные методы не сумели определить точные причины защемления корешков.
При выявлении любых изменений позвоночника крайне важно поставить максимально точный диагноз.
Только в случае грамотного диагностирования корешкового синдрома можно назначить соответствующее эффективное лечение, а также предотвратить дальнейшее развитие патологических процессов или осложнений.
Наиболее эффективным лечение остеохондроза будет непосредственно в случае раннего выявления патологии.
Особенности лечения
Важно заметить, что лечение остеохондроза с корешковым синдромом назначается обязательно в индивидуальном порядке. После проведенного обследования врач получает полную картину относительно заболевания остеохондрозом. На основе полученной информации разрабатывается оптимальная схема терапии.
В основном лечение включает в себя консервативные методы, основанные на сочетании нескольких основных рекомендаций:
- постоянный постельный режим, который соблюдается в течение всего периода лечения;
- медикаментозное воздействие;
- массаж и сеансы физиотерапии;
- мануальная терапия;
- лечебная физкультура.
В качестве медикаментов при лечении данного заболевания позвоночника могут использовать:
- препараты для устранения боли;
- противовоспалительные лекарственные средства;
- релаксанты и успокоительные;
- витамины В для восстановления и нормализации обменных процессов;
- препараты для восстановления хрящевых тканей позвоночника.
Сопровождается лечение позвоночника выполнением определенных физических упражнений. Их следует согласовать с лечащим врачом, поскольку определенные нагрузки могут пойти только во вред. Не забывайте параллельно правильно питаться, стараясь максимально исключить из рациона соль.
Если же консервативная терапия не помогает, тогда проблемы позвоночника приходится решать путем хирургического вмешательства.
В настоящее время ходит достаточно много споров касательно необходимости и оправданности операции при корешковом синдроме.
Однако современные методы микрохирургии открывают широкие возможности перед пациентами, которые хотят навсегда избавиться от проблем с позвоночником. Но такое решение нужно принимать только после согласования со специалистом.
Источник: https://hondrozz.ru/o-zabolevanii/osteohondroz-s-koreshkovym-sindromom.html