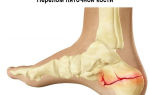
Чаще болезнь носит врожденный характер, и у взрослых встречается нечасто
Дисплазия суставов диагностируется обычно в младенческом возрасте. У взрослых это заболевание выявляется достаточно редко. В этой статье мы рассмотрим, что представляют собой симптомы и лечение дисплазии тазобедренного сустава у взрослых.
Основные провоцирующие факторы
Дисплазия у взрослых развивается на фоне:
- патологического развития позвоночника;
- травмирования бедренной кости;
- патологического развития спинного мозга;
- травмы тазовой кости;
- наследственной предрасположенности к суставным патологиям;
- недоразвития суставной впадины;
- слабости суставного связочного аппарата;
- некорректного лечения этого заболевания в детском возрасте.
Обратите внимание! У женщин эта болезнь диагностируется в 2 раза чаще, нежели у мужчин.
Как проявляется патология
Боль, измененная походка и другие последствия дисплазии могут появляться не сразу
Врачи выделяют следующие симптомы дисплазии ТБС у взрослых:
- асимметричное расположение складок кожного покрова;
- неполное отведение ног;
- щелчок во время движения сустава;
- различие в длине ног;
- ощущение затекания в бедре;
- избыточная бедренная ротация;
- утомляемость при ходьбе;
- затруднение движений.
Хромота может быть как ярко выраженной, так и практически незаметной.
Нередко симптоматика появляется тогда, когда болезнь прогрессирует к 3-4 стадии. Иногда благодаря повышенной эластичности связочного аппарата человек может достичь великолепных результатов в спорте. Характерных жалоб у него не возникает.
Серьезную опасность представляет собой хронический вывих бедра. Это приводит к пережиму кровеносных сосудов. На этом фоне развивается воспаление. Его осложнением может быть некроз кости или мягких тканей.
Как можно помочь
Обнаружив специфические симптомы, нужно обратиться за медицинской помощью.
Врач обязуется:
- собрать анамнез;
- оценить клиническое состояние больного;
- провести рентген-обследование;
- провести УЗИ.
Если специалист затрудняется с диагностикой, он направляет пациента на МРТ или КТ. Это очень информативные методы исследования. Единственным их недостатком является цена. Стоимость МРТ варьируется от 3,8 до 5,2 тыс.руб. Стоимость КТ колеблется от 2,4 до 3,2 тыс.руб.
Основные терапевтические способы
Врач назначает пациенту:
- массаж;
- парафиновые аппликации;
- лфк и гимнастика.
Если развиваются осложнения, назначаются медикаменты. В наиболее сложных ситуациях специалист прибегает к оперативному вмешательству.
Массажные манипуляции
Массаж не предполагает жесткого воздействия на пораженный участок
В зависимости от яркости клинической картины, больному может быть назначен как специальный лечебный, так и общеукрепляющий массаж. Он выполняется при помощи техники поглаживания и растирания. Жесткие воздействия нежелательны.
Обратите внимание! Выполнять массажные манипуляции можно, не снимая ортопедические конструкции.
Средняя длительность курса — 10 дней.
Парафиновые аппликации
Дисплазия суставов у взрослых «боится» тепла. Парафиновые аппликации способствуют разогреванию суставов и мышц. Эта процедура проводится перед сеансом массажа или электрофореза.
В табличке описаны основные способы накладывания аппликаций.
Таблица 1. Как накладывать парафиновые аппликации:
| Способ | Как накладывать |
| Растопить на паровой бане все компоненты, перелить состав в глубокую тару с ровным днищем, дождаться загустения. Осторожно приподнять, наложить на пораженный участок. |
|
| «Вооружиться» широкой кистью, слой за слоем наложить массу на пораженный сустав. | |
| Растопить в глубокой таре равные части парафина и озокерита. Сложить в несколько раз чистую марлю, пропитать в растворе, приложить к пораженному участку, немного подсушить. Процедура повторяется 3-4 раза. Каждый раз нужно использовать новый кусок марли. |
Лечебная физкультура
ЛФК при дисплазии тазобедренного сустава у взрослых предполагает выполнение упражнений для мышц нижних конечностей и брюшного пресса.
Это способствует быстрому восстановлению сустава. Комплекс упражнений разрабатывается в индивидуальном порядке. Одновременно с ЛФК пациенту может быть показана аквааэробика или плавание в бассейне.
Медикаментозная терапия
Больному назначается применение:
- нестероидных противовоспалительных препаратов;
- миорелаксантов;
- сосудистых препаратов;
- стероидных гормонов с противовоспалительным эффектом;
- хондропротекторов.
Обратите внимание! Медикаментозная терапия не является основным способом лечения.
Назначенные лекарства помогают купировать симптомы при осложнениях.
Применение НПВС
Назначаются для снятие отека, купирования воспалительного процесса и обезболивания пораженного участка. В табличке указаны основные препараты этой группы.
Таблица 2. Основные НПВС:
| Препарат | Описание |
| Обладает жаропонижающим, противовоспалительным и болеутоляющим эффектом. | |
| Как гласит инструкция, это лекарство снижает число простагландинов в воспалительном очаге. | |
| Способствует купированию боли, снижению утренней скованности и припухлости сустава. Также сопутствует увеличению объема движений. | |
| Снижает боль, купирует воспалительный процесс. |
Применение миорелаксантов
Назначаются с целью купирования мышечных спазм. Способствуют улучшению кровообращения. Лучшими лекарствами этой группы являются Мидокалм и Сирдалуд.
Препараты могут вызвать побочные эффекты. Поэтому они назначаются с осторожностью.
Применение гормонов
Эти препараты вводятся больному в мышцу или сустав. Основные лекарства перечислены в табличке.
Таблица 3. Лучшие гормональные препараты:
| Препарат | Описание |
| Комплексный нерастворимый кортикостероид. | |
| Купирует воспаление, боль, снимает отечность. | |
| Снимает покраснение, купирует болевой синдром. |
Применение сосудорасширяющих препаратов
Назначаются с целью снятия спазмов. Также препараты этой группы способствуют улучшению кровообращения. Лучшими лекарствами считаются Пентоксифиллин, Цинарезин. Иногда больному назначается ксантинола никотинат.
Применение хондропротекторов
С целью восстановления хрящевой структуры пациенту назначаются хондропротекторы. Препараты этой группы перечислены в табличке.
Таблица 4. Основные хондропротекторы:
| Препарат | Описание |
| Регулирует обмен веществ в хрящевой ткани. | |
| Восстанавливает клетки хрящевой ткани и суставной сумки. | |
| Способствует восполнению нехватки глюкозамина. |
Оперативное вмешательство
На фото показана остеотомия
Операция назначается тогда, когда консервативная терапия не приносит результата. Еще одним показанием является ярко выраженная деформация тазобедренного сустава.
Обратите внимание! Операция проводится до достижения больным тридцатилетнего возраста.
К основным хирургическим методам следует отнести:
- «открытое» вправление вывиха;
- остеотомию;
- паллиативное вмешательство;
- эндопротезирование.
«Открытое» вправление вывиха корректирует поверхности вертлужной впадины. После операции накладывается гипс.
Остеотомия предполагает проведение операции на головке бедренной кости. При эндопротезировании головка пораженного сустава заменяется имплантатом.
Заключение
Если лечение было своевременным, прогноз благоприятен. Подробнее о лечении дисплазии тазобедренного сустава расскажет видео в этой статье.
Источник: https://vash-ortoped.com/sustavi/displazii/displaziya-tazobedrennogo-sustava-u-vzroslyh-107
Дисплазия тазобедренного сустава у новорожденных: симптомы, лечение, причины
Врожденная дисплазия тазобедренного сустава диагностируется у трех новорожденных из тысячи обследованных детей. На патологию указывают ограничение отведения бедра, асимметричное положение бедренных и ягодичных складок. Лечение дисплазии у новорожденных преимущественно консервативное с использованием ортопедических приспособлений, проведение физиотерапевтических и массажных процедур.
Что такое дисплазия тазобедренных суставов
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует…» Читать далее…
Дисплазией тазобедренного сустава (ТБС) называется врожденная патология, провоцирующая частые вывихи или подвывихи. При рождении ТБС младенца еще окончательно не сформирован. Вертлужная впадина уплощена, расположена почти вертикально, а головку бедренной кости удерживают только эластичная круглая связка, вертлужная губа и суставная капсула.
На определенном этапе эмбриогенеза происходит сбой — нарушается развитие связок, хрящевых и костных структур или мышечных тканей.
Головка бедра уже не удерживается в вертлужной впадине, а периодически смещается или полностью выскальзывает из нее. Дисплазии разнятся степенью недоразвития ТБС.
У новорожденных диагностируются как грубые нарушения, так и повышенная подвижность на фоне слабого связочного аппарата.
Классификация
В основе классификации дисплазии лежит нарушение развития определенного отдела тазобедренного сустава.
При ацетабулярной патологии неправильно формируется вертлужная впадина — ее размер уменьшен, а хрящевой ободок недоразвит.
Для дисплазии бедренной кости характерно нарушение угла сочленения шейки бедра с его телом. А ротационная патология проявляется изменением геометрии костей в горизонтальной плоскости.
Также детские ортопеды классифицируют дисплазии новорожденных в зависимости от тяжести недоразвития ТБС. Степень патологии всегда становится определяющим фактором при выборе методов лечения.
| Степень тяжести дисплазии ТБС | Характерные особенности патологии |
| Первая (предвывих) | Костно-хрящевые элементы недоразвиты, мышцы и связки патологически не изменены, головка бедренной кости не отклонена |
| Вторая (подвывих) | Недоразвитие костных и хрящевых структур ТБС стало причиной смещения (дислокации) бедренной головки кверху и кнаружи |
| Третья (вывих) | Суставные поверхности не контактируют друг с другом, что приводит к выскальзыванию головки бедренной кости из вертлужной впадины |
Почему возникает заболевание
Дисплазия ТБС является мультифакторной патологией. Считается доказанной теория наследственной предрасположенности. Недоразвитие тазобедренного сустава в 10 раз чаще наблюдается у новорожденных, родители которых страдали нарушением внутриутробного формирования ТБС.
Существуют и другие теории, объясняющие происхождение дисплазии:
- повышенный уровень прогестеронов на поздних сроках вынашивания беременности, вырабатывающихся в организме для расслабления мышц, связок, подготовки родовых путей;
- воздействие токсичных веществ, прием матерью в период беременности определенных препаратов (глюкокортикостероиды, цитостатики), негативно влияющих на кости, хрящи, связочно-сухожильный аппарат.
Дисплазия тазобедренного сустава также может быть спровоцирована ягодичным предлежанием плода, нехваткой в организме женщины витаминов, микроэлементов, ограничением подвижности плода в матке, в том числе и из-за его крупных размеров.
Симптоматика патологии
Характерные симптомы дисплазии ТБС являются и основными диагностическими критериями. Патология может быть обнаружена детским ортопедом при осмотре ребенка в роддоме. Врач оценивает состояние тазобедренных суставов по положению и размерам ног, взаимному соответствию кожных складок в области бедер, мышечному тонусу, объему активных, пассивных движений.
У новорожденных
Наиболее информативен у новорожденных симптом укорочения бедра. Врач укладывает ребенка на спину, сгибает его тазобедренные и коленные суставы. На диспластические изменения указывает расположение одного колена ниже другого.
Обязательно проводится выявление симптома Маркса-Ортолани в положении ребенка лежа на спине с согнутыми ногами. О дисплазии свидетельствует характерный щелчок, отчетливо слышимый при равномерном и постепенном отведении бедер в стороны.
У грудничков до года
У детей до 12 месяцев, помимо вышеперечисленных симптомов,диагностировать патологию позволяет обнаружение и других специфических признаков недоразвития ТБС.
Асимметричное расположение паховых, подколенных, ягодичных кожных складок информативно только после 2-3 месяцев. У детей младшего возраста подобное состояние вполне физиологично, является вариантом нормы.
О дисплазии свидетельствует также ограничение движений при отведении ног до 50-60 градусов.
У малышей после года
К концу первого года жизни ребенок делает первые шаги. Если по каким-либо причинам дисплазия не была обнаружена ранее, то теперь на нее могут указывать особенности походки ребенка.
При вывихе он прихрамывает, как бы «переваливается» из стороны в сторону, пытаясь стабилизировать положение тела при движении.
К косвенным признакам патологии относятся ходьба «на цыпочках», подворачивание стопы внутрь.
Как проводят диагностику
Первичный диагноз выставляется на основании внешнего осмотра новорожденного, проведения ряда функциональных тестов для оценки мышечной силы, чувствительности, объема движений. Но даже при обнаружении характерных признаков дисплазии ТБС требуется проведение дополнительных диагностических мероприятий.
Инструментальная
Диагноз уточняется с помощью рентгенографии и (или) ультразвукового исследования ТБС. УЗИ информативно при обнаружении недоразвития сустава у детей с первых дней жизни. Рентгенография проводится только по достижению ими 2-3 месяцев, так как на полученных изображениях неокостеневшие хрящевые структуры не визуализируются.
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
Дифференциальная
Под симптомы дисплазии ТБС могут маскироваться другие заболевания опорно-двигательного аппарата. Рентгенографическое и ультразвуковое исследования проводятся и в качестве дифференциальной диагностики для исключения патологического и паралитического вывиха бедра, метафизарного перелома, артрогрипоза, рахита, эпифизарных остеодисплазий.
Методы лечения
Терапия направлена на правильное дальнейшее формирование тазобедренного сустава у новорожденных. Применяется только комплексный подход с использованием всех консервативных методов лечения дисплазии. Они дополняют друг друга, усиливают и пролонгируют терапевтическое воздействие.
Гипсование
При обнаружении дисплазии высокой степени тяжести лечение проводится одномоментным вправлением вывиха с дальнейшей иммобилизацией конечности гипсованием. Подобную манипуляцию ортопеды выполняют только по достижению ребенком 2 лет. Лечение также может быть дополнено скелетным вытяжением.
Ортопедические устройства
Ортопедическая коррекция — наиболее эффективный метод терапии недоразвития ТБС любой степени тяжести. Длительное, часто постоянное использование приспособлений способствует правильному формированию тазобедренного сустава, постепенному повышению объема движений, восстановлению всех его функций.
Стремена Павлика
Стременами Павлика называется первая мягкая ортопедическая конструкция, которую стали использовать в лечении патологии. Она востребована до сих пор, так как излишне не ограничивает свободу движений в тазобедренных суставах.
Стремена Павлика состоят из грудного бандажа, крепящегося на теле с помощью лямок, небольших мягких накладок на колени и штрипок, соединяющих все части изделия в одно целое.
В зависимости от тяжести патологии приспособление надевают на срок от 2 до 12 часов в день.
Подушка Фрейка
Подушка Фрейка — мягкое ортопедическое изделие, фиксирующее и удерживающее согнутые в коленях детские ножки в разведенном положении.
В ее конструкции присутствует плотный валик для отведения коленок, ремешки и фиксаторы для надежного крепления приспособления на теле ребенка. Подушка Фрейка может использоваться в терапии дисплазии с 1 месяца.
Обычно ее надевают в дневные часы и снимают перед сном. Но при врожденном вывихе нередко показано круглосуточное ношение.
Шина Виленского
Шина Виленского — ортопедическое приспособление в виде распорки для ног, оснащенное фиксирующими ремнями и шнуровкой. В конструкции также предусмотрен регулятор, с помощью которого врач корректирует угол отведения бедер. Шина Виленского чаще используется в терапии выраженного недоразвития ТБС. Приспособление предназначено для круглосуточного ношения на протяжении 3-6 месяцев.
Шина Тюбингера
Шиной Тюбингера называется отводящий ортопедический механизм для терапии дисплазии у младенцев от рождения до 1 года. Основные составляющие приспособления — мягкие наплечники, набедренные упоры, регулировочная распорка, застежки белого и красного цвета, нити с бусинами. Шина Тюбингера используется для постоянного ношения с непродолжительными перерывами на гигиенические процедуры.
Шина Волкова
Шина Волкова — ортопедическое изделие из полиэтилена, состоящее из кроватки для спины, верхней части, укладывающейся на живот и боковых элементов, фиксирующих голени и бедра.
Режим ношения определяется индивидуально в зависимости от тяжести патологии и возраста ребенка.
Шина Волкова в последнее время почти не используется из-за отсутствия регулирующего механизма в конструкции и сильного ограничения движений.
Гимнастические и массажные приемы
Лечебная гимнастика применяется с первых дней терапии. Регулярные занятия способствуют укреплению мышц, связочно-сухожильного аппарата, удержанию бедренной головки в вертлужной впадине.
При выборе упражнений врач учитывает возраст ребенка, общее состояние его здоровья, а также текущий этап терапии — разведение ног, стабилизация ТБС или реабилитация.
Обязательно выписывается направление к профессиональному массажисту, специализирующемуся на лечении дисплазии для обработки ягодичных мышц.
Физиопроцедуры
На протяжении всего лечения дисплазии у новорожденных проводятся физиотерапевтические процедуры — магнитотерапия, лазеротерапия, гипербарическая оксигенация, амплипульстерапия, ультразвуковая терапия. Под воздействием физических улучшается кровоснабжение тканей питательными веществами, необходимыми для правильного формирования костных и хрящевых структур ТБС.
Оперативное вмешательство
При неэффективности консервативной терапии, выраженной деформации элементов ТБС показано хирургическое лечение.
Чаще проводится открытое вправление вывиха — рассечение суставной капсулы с последующей установкой головки бедренной кости в вертлужной впадине.
К хирургическим методам лечения дисплазии также относится остеотомия, осуществляемая для придания проксимальному концу бедренной кости правильной конфигурации.
Прогнозы и осложнения
При своевременном лечении прогноз благоприятный. Если по каким-либо причинам терапия была проведена поздно, то существует вероятность развития у взрослых коксартроза — артроза тазобедренного сустава. Опасны и невправленные вывихи бедер. С течением времени образуется «ложный» сустав в сочетании с укорочением ноги, патологическими изменениями мышц.
Как предупредить развитие дисплазии у новорожденного
Основная профилактика недоразвития тазобедренных суставов у новорожденных заключается в регулярном посещении ортопеда для внешнего осмотра и проведения УЗИ. Врачи также рекомендуют родителям детей, предрасположенных к диспластическим изменениям ТБС, ежедневно заниматься с ребенком лечебной физкультурой, расслабляющим и общеукрепляющим массажем, исключить тугое пеленание.
Источник: https://sustavlive.ru/drugie-bolezni/displaziya-tazobedrennogo-sustava-u-novorozhdennyh.html
Дисплазия тазобедренного сустава
Дисплазия тазобедренного сустава (от др.-греч. δυσ – «нарушение» и πλάθω – «образую») – патология, вызванная нарушением формирования элементов самого сустава и его вспомогательного аппарата во внутриутробном периоде.
Стадии дисплазии сустава
Тазобедренный сустав является самым крупным и наиболее нагруженным подвижным сочленением в организме. Его суставные поверхности выполнены вертлужной впадиной тазовой кости и головкой бедренной кости, фиксация которой (предотвращение смещения вверх) обеспечивается вертлужной губой (другое название – «лимбус») – хрящевым элементом, ограничивающим впадину.
Анатомически и физиологически полноценное взаиморасположение сочленяющихся поверхностей обеспечивают суставная капсула и связочный аппарат. Корректное строение вспомогательных структур предохраняет сустав от подвывихов и вывихов (смещения суставных поверхностей относительно друг друга) в условиях повышенной нагрузки.
В период новорожденности тазобедренный сустав даже у здоровых детей представляет достаточно нестабильную в биомеханическом отношении структуру, что обусловлено рядом возрастных особенностей:
- уплощенная, неглубокая вертлужная впадина;
- больший размер головки бедренной кости по отношению к размеру впадины;
- слабо развитый мышечный каркас в ягодичной области;
- недостаточное уплотнение суставной капсулы.
Доразвитие сустава происходит в течение первого года жизни, практически завершаясь к возрасту, когда ребенок начинает самостоятельно передвигаться.
При дисплазии анатомических структур, формирующих сустав и его вспомогательный аппарат, велика вероятность неправильного развития тазобедренного сочленения в первые месяцы жизни; как следствие, повышается риск травматизации, возможны появление труднокорригируемых дефектов походки, осанки, последующая инвалидизация.
Частота встречаемости патологии в разных странах – от 2 до 10%.
Девочки более подвержены заболеванию (8 из 10 случаев), левый тазобедренный сустав вовлекается в процесс наиболее часто – более половины всех выявленных дисплазий, патологии правого сустава и сочетанная (с поражением обоих суставов) встречаются в равной степени, приблизительно у 20% пациентов. В случае диагностирования тазового предлежания плода риск дисплазии повышается в 10 раз.
Причины и факторы риска
Основная причина патологического состояния – дисплазия соединительной ткани, проявляющаяся повышенной растяжимостью соединительнотканных структур, снижением их прочности.
Перенесенные в первом триместре грипп, ОРВИ, краснуха могут приводить к формированию дисплазии тазобедренного сустава у плода
Заболевание может носить как наследственный характер, передаваясь от родителя к ребенку аутосомно-доминантным способом, так и приобретенный, из-за воздействия на плод ряда следующих патологических факторов:
- ионизирующее излучение;
- неблагоприятная экологическая обстановка;
- профессиональные вредности;
- прием некоторых медикаментозных препаратов во время беременности;
- перенесенные в I триместре беременности острые вирусные инфекции (краснуха, ОРВИ, грипп);
- хронические инфекционные заболевания мочеполовой сферы матери;
- токсикоз, гестоз.
При своевременной диагностике и комплексном лечении прогноз дисплазии тазобедренных суставов благоприятный в 100% случаев.
Формы заболевания
В зависимости от локализации патологического процесса выделяют несколько форм заболевания:
- дисплазия вертлужной впадины (ацетабулярная). Проявляется плоской формой, аномально малой глубиной, малым размером анатомического образования, возможна деформация вертлужной губы;
- дисплазия бедренной кости (головки, шейки). Выражается в увеличении или уменьшении шеечно-диафизарного угла;
- дисплазия ротационная – изменение формирования сустава в горизонтальной плоскости.
В зависимости от степени тяжести:
- предвывих тазобедренного сустава – соотношение капсульно-связочного аппарата и сочлененных поверхностей сохраняется, тем не менее ввиду несостоятельности соединительнотканных структур возможен выход головки бедренной кости за пределы вертлужной впадины с последующим легким вправлением;
- подвывих – смещение головки бедренной кости вверх без выхода ее за пределы вертлужной впадины, может быть первичным или остаточным;
- вывих – проявляется перерастяжением капсулы сустава и связочного аппарата с расхождением суставных поверхностей и выходом головки кости за пределы вертлужной впадины (боковой или переднебоковой, надацетабулярный, высокий подвздошный).
Нормы ацетабулярных углов у детей
Симптомы
Симптомы заболевания обусловлены нарушением структуры и, как следствие, функций суставного аппарата. При данной патологии суставная сумка перерастянута, вертлужная губа зачастую деформирована, впадина скошена, глубина ее уменьшена, связочный аппарат не способен поддерживать анатомичное взаиморасположение суставных поверхностей.
Основные проявления дисплазии тазобедренного сустава:
- укорочение бедра на больной стороне, обусловленное выходом головки бедренной кости за пределы вертлужной впадины;
- асимметричность ягодичных, паховых, подколенных кожных складок бедер, при сравнении здоровой конечности и конечности с предполагаемой дисплазией отмечается их несоответствие по форме и количеству (для стороны поражения характерны более выраженные, глубокие и многочисленные кожные складки);
- положительный симптом соскальзывания, или щелчка (Маркса – Ортолани), выявляющийся при объективном обследовании ортопедом;
- затруднение отведения вовлеченного бедра, проявляющееся неполным разведением конечностей, согнутых в тазобедренных и коленных суставах. В норме у детей до 3 месяцев в этом случае наружная поверхность бедра должна касаться поверхности, на которой лежит ребенок;
- наружная ротация пораженной конечности.
Для дисплазии тазобедренных суставов характерна асимметричность ягодичных, паховых, подколенных складок бедер
Помимо дисплазии тазобедренного сустава, асимметрия кожных складок и ограничение отведения нижних конечностей могут выявляться при некоторых неврологических патологиях, сопровождающихся нарушением (дистонией, гипертонусом, гипотонусом) мышечного тонуса. Данные пробы максимально информативны в первые 2-3 месяца жизни, в дальнейшем указанные методики не демонстрируют объективных результатов.
Частота встречаемости дисплазии тазобедренного сустава в разных странах – от 2 до 10%. Девочки более подвержены заболеванию (8 из 10 случаев).
После достижения 1 года свидетельствовать о патологии могут следующие признаки:
- характерное нарушение походки с припаданием на вывихнутую ногу и отклонением туловища в пораженную сторону (симптом Дюшена при одностороннем вывихе);
- наклон таза в сторону поражения;
- характерная «утиная» походка при двустороннем поражении;
- симптом Тренделенбурга, определяемый при стоянии на конечности с пораженным суставом и проявляющийся опущением ягодичной складки на противоположной стороне.
- 8 продуктов, сохраняющих здоровье суставов
- 5 упражнений для укрепления голеностопа
- 8 основных ошибок начинающего посетителя спортзала
Диагностика
Диагностика дисплазии тазобедренного сустава возможна только на основании комплексной оценки данных, полученных при объективном обследовании пациента и проведении таких инструментальных методов исследования:
- УЗ-исследование суставов (обязательный скрининг новорожденного в 1 месяц);
- рентгенография.
Дисплазия тазобедренного сустава на рентгенографии
Лечение
Терапия дисплазии тазобедренного сустава основывается на придании нижним конечностям вынужденного положения полного отведения в соответствующих суставах с их сгибанием до угла 90º с сохранением активных движений.
С коррекционной целью используются специальные приспособления: профилактические штанишки, широкое пеленание, стремена, отводящие шины, прокладки и подушки типа Фрейка. Использование подобных средств возможно только при условии отсутствия смещения суставных поверхностей относительно друг друга (подвывиха, вывиха); в противном случае отмечается усугубление патологического состояния.
Виды фиксации при дисплазии тазобедренных суставов
Сроки ношения фиксаторов при легкой степени дисплазии составляют 3-4 месяца, хотя в некоторых случаях могут достигать и 8-10.
После снятия отводящих приспособлений необходимо проведение комплекса реабилитационных мероприятий (ЛФК, массаж, плавание, магнитотерапия, электростимуляция и т. п.), затем (через 2-4 месяца) разрешается ходьба, в первые месяцы – исключительно в отводящей ортопедической шине.
При неэффективности терапевтических способов коррекции и в тяжелых случаях показано хирургическое лечение.
В случае диагностирования тазового предлежания плода риск дисплазии повышается в 10 раз.
Возможные осложнения и последствия
Осложнениями дисплазии тазобедренного сустава могут стать:
- нарушение подвижности сустава;
- хромота;
- диспластический коксартроз;
- формирование неоартроза;
- патологический вывих бедра;
- нарушение осанки.
Прогноз
При своевременной диагностике и комплексном лечении прогноз благоприятный в 100% случаев. Раннее начало лечения физиотерапевтическими методами в первые недели жизни, как правило, обеспечивает полное выздоровление ребенка.
- После окончания коррекционного курса необходимо наблюдение ортопеда до достижения 15-17 лет.
- Видео с YouTube по теме статьи:
Источник: https://www.neboleem.net/displazija-tazobedrennogo-sustava.php
Дисплазия тазобедренного сустава у взрослых: лечение, последствия и симптомы
Дисплазия тазобедренного сустава у взрослых может дать знать о себе внезапно. Не имея никаких болей и проблем с опорно-двигательным аппаратом, человек может ощутить неприятные ощущения во время хождения, начать прихрамывать. После установления диагноза возникают вопросы о причинах врожденной патологии и способах ее лечения.
Что такое дисплазия?
За диагнозом скрывается нарушение в развитии хрящевой тканей, в основном оно развивается во время внутриутробного формирования плода. Другое наименование дисплазии – врожденный вывих бедра. Фактически это изменение нормального сустава, которые подразумевает деформирование головки бедренной кости вместе с суставной поверхностью тазовой кости – вертлужной впадиной.
Данное заболевание чаще всего выявляется еще при рождении либо в период младенчества, однако, случается, что дисплазия обнаруживается и во взрослом возрасте. У женского пола нарушение выявляется в 2 раза чаще, чем у мужчин. Также повышена вероятность того, что у матери, страдающей данным недугом, родится ребенок с аналогичной патологией.
Причины развития дисплазии
Точной причины врожденной аномалии не выявлено. Она связана с развитием суставов на 5-6 неделе внутриутробного формирования ребенка, и зачастую выявляется, когда ребенок начинает ходить. Что касается взрослых, редко, но случается: дисплазия сустава может образоваться вследствие травмы.
Наибольшая возможность развития негативных вариантов при следующих проблемах:
- Слаборазвитые ткани мышц, хрящей и связок.
- Повреждение тазобедренного сустава в родах.
- Тазовое, ягодичное предлежание.
- Увеличенное содержание у матери гормона прогестерона и релаксина во время беременности, как результат – ослабление мышечной ткани и крестцово-бедренных суставов.
- Неправильно или не до конца развитая вертлужная впадина.
- Большой размер плода при рождении.
- Малоразвитая двигательная функция ребенка.
Основная причина болезни у взрослых – неправильное или недостаточное лечение в детстве. Возможно, что в младенчестве патология вовсе не была выявлена, тогда лечение осложняется.
Основные симптомы
Скорость лечения заболевания во многом зависит от того, насколько быстро оно будет обнаружено. Вовремя поставить диагноз можно, опираясь на симптоматику заболевания. По статистике, в большинстве случаев дисплазия тазобедренного сустава поражает левую ногу.
Основная симптоматика, говорящая о возможной дисплазии тазобедренного сустава, проявляется в младенчестве:
- острые болевые ощущения даже в спокойном состоянии;
- при повороте ноги слышен характерный щелчок или хруст;
- укорочение больной конечности;
- неустойчивость в статичном положении;
- хромота.
При появлении данных симптомов проводится диагностика, чтобы точно установить диагноз.
Диагностирование заболевания и его стадии
После озвучивания пациентом жалоб и подтверждения симптомов назначается рентгенографическое обследование. На снимках отчетливо видны нарушения, и можно установить не только наличие заболевания, но и стадию развития.
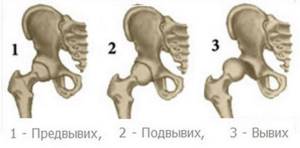
Различают три стадии болезни:
- Предвывих – когда тазобедренный сустав недоразвит, при этом нет смещения головки кости от вертлужной впадины.
- Подвывих – кроме деформации сустава, головка бедренной кости смещается на небольшое расстояние от впадины.
- Вывих – это последняя стадия развития нарушения. Головка сильно смещена по отношению к вертлужной впадине.
От запущенности болезни зависит возможность появления негативных последствий и скорость выздоровления. У взрослых пациентов течение лечения затруднено.
Способы лечения
В основном, терапию проводят еще в раннем детстве, но лечение патологии возможно и в более взрослом возрасте, хотя добиться полного выздоровления пациентов старшего возраста намного сложнее.
Методы лечения разделяются на хирургические и консервативные. Консервативное лечение возможно, только если заболевание не перешло в самую последнею стадию, и деформация сустава не имеет крайне запущенного вида.
В нехирургические методы лечения входят:
- Снятие боли при помощи медикаментозных препаратов. Пероральные лекарства также способны снимать воспаление.
- Внутривенные инъекции для улучшения кровообращения в суставе, используются, если повреждены сосуды, а также для повышения питания тканей.
- Физиотерапия для прогревания и снятия отека в очаге заболевания.
- Лечебный массаж и физкультура.
- Ношение ортопедических приспособлений.
- Закрытое вправление.
Комплекс гимнастических упражнений при дисплазии может намного улучшить состояние пациента. Подбирать гимнастику, помогающую лечить заболевание, необходимо с опытным специалистом, основываясь на индивидуальных показателях.
В основном в комплекс входят такие упражнения:
- сгибание и разгибание попеременно обеих ног с одинаковой нагрузкой;
- корректировка постановки стопы во время ходьбы;
- массаж.
Все упражнения при дисплазии необходимо делать, внимательно прислушиваясь к собственным ощущениям, и при малейших болевых ощущениях делать паузу или упрощать и уменьшать нагрузку. Очень важна регулярность проводимых занятий.
Если такие методы лечения не показывают эффективных результатов продолжительное время, назначается операция.
Хирургия в лечении дисплазии
Существует несколько видов операций для лечения заболевания. Для каждой ситуации подходит определенный способ. Поэтому врач перед назначением лечения должен убедиться, что более щадящие методы не помогают, необходимо точно определить стадию болезни и дать конкретные рекомендации. Виды оперативного вмешательства:
- Самым используемым методом считается открытое вправление вывиха. Врач пробивается к тазобедренному суставу пациента, находящегося под наркозом, вправляет головку так, чтобы она приняла правильное положение. Иногда для этого необходимо углубление вертлужной впадины. После такой операции пациенту накладывают повязку из гипса.
- Остетомия – это вид операции, нацеленный на то, чтобы изменить форму костей. Хирургическое вмешательство используется как возможность скорректировать у пациента головку бедра либо вертлужную впадину.
- Еще один метод хирургического вмешательства – это создание на кости таза некой «крыши», которая не будет позволять головке смещаться еще больше.
Если другие методы невозможны, применяется частичная или полная замена сустава искусственным протезом. Такое решение принимается, когда болезнь имеет серьезные осложнения, восстановление сустава невозможно.
Последствия и осложнения заболевания
Даже при правильном лечении и заметных улучшениях в работе опорно-двигательных органов пациента полное восстановление после такой травмы невозможно. Но, помимо прямых негативных последствий, могут развиться и осложнения, особенно при дисплазии тазобедренного сустава у взрослых, так как болезнь обнаружена достаточно поздно.
Самыми распространенными являются следующие последствия патологии:
- сколиоз;
- лордоз;
- остеохондроз;
- плоскостопие;
- кифоз;
- уменьшение устойчивости к длительным нагрузкам физического плана.
При дисплазии тазобедренных суставов может произойти развитие достаточно серьезных заболеваний, требующих лечения.
Одним из последствий заболевания может стать неоартроз. Болезнь заключается в том, что в области вертлужной впадины или на головке бедра вырастает новый сустав, не способный выполнять все функции настоящего сустава. Бесполезное и мешающее образование удаляется хирургическим путем.
Если повреждаются кровеносные сосуды, этот процесс способствует проявлению некроза головки кости бедра из-за нарушения поступления в нее питательных веществ, крови, а с ней и кислорода. Головка разрушается и естественному восстановлению не подлежит. Исправить это можно лишь при помощи протезирования.
Коксартроз развивается долгое время, он является более частым осложнением дисплазии тазобедренного сустава, проявляющемся у взрослых. По сути коксартроз – это артроз, при котором идет разрушение хрящей и суставных костей. Если коксартроз запустить, произойдет полное разрушение без возможности восстановления.
Дисплазия тазобедренных суставов у взрослых – серьезное, трудно поддающееся терапии заболевание. Даже после эффективного лечения и возвращения к нормальной жизнедеятельности пациент должен проходить ежегодный профилактический осмотр у специалистов.
Конечно, лучше всего выявить данную патологию в детском возрасте, для этого необходимо тщательно проводить осмотры у младенцев, а родителям подмечать все возможные нарушения, чтобы вовремя определить врожденный вывих бедра.
Источник: https://LechimSustavy.ru/bolezni/displaziya/tazobedrennogo-sustava-u-vzroslyih.html
Дисплазия тазобедренных суставов
Дисплазия тазобедренного сустава – это врожденное нарушение процесса формирования сустава, которое может стать причиной вывиха или подвывиха головки бедра. Наблюдается либо недоразвитие сустава, либо его повышенная подвижность в комбинации с недостаточностью соединительной ткани. В раннем возрасте проявляется асимметрией кожных складок, укорочением и ограничением отведения бедра. В последующем возможны боли, хромота, повышенная утомляемость конечности. Патология диагностируется на основании характерных признаков, данных УЗИ и рентгенологического исследования. Лечение осуществляется с использованием специальных средств фиксации и упражнения для развития мышц.
Дисплазия тазобедренного сустава (от греч. dys — нарушение, plaseo — образую) – врожденная патология, которая может становиться причиной подвывиха или вывиха бедра.
Степень недоразвития сустава может сильно различаться – от грубых нарушений до повышенной подвижности в сочетании со слабостью связочного аппарата.
Для предотвращения возможных негативных последствий дисплазию тазобедренного сустава необходимо выявлять и лечить в ранние сроки – в первые месяцы и годы жизни малыша.
Дисплазия тазобедренного сустава относится к числу широко распространенных врожденных патологий.
По данным специалистов в сфере травматологии и ортопедии, средняя частота составляет 2-3% на тысячу новорожденных.
Отмечается зависимость от расы: у афроамериканцев она наблюдается реже, чем у европейцев, а у американских индейцев – чаще, чем у остальных рас. Девочки болеют чаще мальчиков (примерно 80% от всех случаев).
Дисплазия тазобедренных суставов
Возникновение дисплазии обусловлено целым рядом факторов. Отмечается четкая наследственная предрасположенность – данная патология в 10 раз чаще наблюдается у пациентов, родители которых страдали врожденным нарушением развития тазобедренного сустава.
Вероятность развития дисплазии в 10 раз увеличивается при тазовом предлежании плода.
Кроме того, вероятность возникновения этой патологии увеличивается при токсикозе, медикаментозной коррекции беременности, крупном плоде, маловодии и некоторых гинекологических заболеваниях у матери.
Исследователи также отмечают связь между частотой заболеваемости и неблагоприятной экологической обстановкой. В экологически неблагополучных регионах дисплазия наблюдается в 5-6 раз чаще.
На развитие дисплазии влияют и национальные традиции пеленания младенцев.
В странах, где новорожденных не пеленают, и ножки ребенка значительную часть времени находятся в положении отведения и сгибания, дисплазия встречается реже, чем в государствах с традициями тугого пеленания.
Тазобедренный сустав образован головкой бедра и вертлужной впадиной. В верхней части к вертлужной впадине крепится хрящевая пластинка – вертлужная губа, которая увеличивает площадь соприкосновения суставных поверхностей и глубину вертлужной впадины.
Тазобедренный сустав новорожденного младенца даже в норме отличается от сустава взрослого: вертлужная впадина более плоская, расположена не наклонно, а почти вертикально; связки гораздо эластичнее.
Головка бедра удерживается во впадине благодаря круглой связке, суставной капсуле и вертлужной губе.
Выделяют три формы дисплазии тазобедренного сустава: ацетабулярную (нарушение развития вертлужной впадины), дисплазию верхних отделов бедренной кости и ротационные дисплазии, при которых нарушается геометрия костей в горизонтальной плоскости.
При нарушении развития какого-то из отделов тазобедренного сустава вертлужная губа, суставная капсула и связки не могут удерживать головку бедра на положенном месте. В результате она смещается кнаружи и вверх.
При этом вертлужная губа также смещается, окончательно теряя способность фиксировать головку бедренной кости.
Если суставная поверхность головки частично выходит за пределы впадины, возникает состояние, называемое в травматологии подвывихом.
Если процесс продолжается, головка бедра сдвигается еще выше и полностью утрачивает контакт с суставной впадиной. Вертлужная губа оказывается ниже головки и заворачивается внутрь сустава. Возникает вывих. При отсутствии лечения вертлужная впадина постепенно заполняется соединительной и жировой тканью из-за чего вправление становится затруднительным.
Подозрение на дисплазию тазобедренного сустава возникает при наличии укорочения бедра, асимметрии кожных складок, ограничении отведения бедра и симптоме соскальзывания Маркса-Ортолани. Асимметрия паховых, подколенных и ягодичных кожных складок обычно лучше выявляется у детей старше 2-3 месяцев. Во время осмотра обращают на разницу в уровне расположения, формы и глубины складок.
Следует учитывать, что наличия или отсутствия данного признака недостаточно для постановки диагноза. При двухсторонней дисплазии складки могут быть симметричными. Кроме того, симптом отсутствует у половины детей с односторонней патологией. Асимметрия паховых складок у детей от рождения до 2 месяцев малоинформативна, поскольку иногда встречается даже у здоровых младенцев.
Более надежен в диагностическом плане симптом укорочения бедра. Ребенка укладывают на спинку с ногами, согнутыми в тазобедренных и коленных суставах. Расположение одного колена ниже другого свидетельствует о самой тяжелой форме дисплазии – врожденном вывихе бедра.
Но самым важным признаком, свидетельствующим о врожденном вывихе бедра, является симптом «щелчка» или Маркса-Ортолани. Малыш лежит на спине. Врач сгибает его ноги и обхватывает бедра ладонями так, чтобы II-V пальцы располагались по наружной поверхности, а большие пальцы – по внутренней.
Затем врач равномерно и постепенно отводит бедра в стороны. При дисплазии на больной стороне чувствуется характерный толчок – момент, когда головка бедренной кости из положения вывиха вправляется в вертлужную впадину. Следует учитывать, что симптом Маркса-Ортолани неинформативен у детей первых недель жизни.
Он наблюдается у 40% новорожденных, и в последующем часто бесследно исчезает.
Еще один симптом, свидетельствующий о патологии сустава – ограничение движений.
У здоровых новорожденных ножки отводятся до положения 80-90° и свободно укладываются на горизонтальную поверхность стола.
При ограничении отведения до 50-60° есть основания заподозрить врожденную патологию. У здорового ребенка 7-8 месяцев каждая ножка отводится на 60-70°, у малыша с врожденным вывихом – на 40-50°.
При незначительных изменениях и отсутствии лечения какие-либо болезненные симптомы в молодом возрасте могут отсутствовать. В последующем, в возрасте 25-55 лет возможно развитие диспластического коксартроза (артроза тазобедренного сустава). Как правило, первые симптомы заболевания появляются на фоне уменьшения двигательной активности или гормональной перестройки во время беременности.
Характерными особенностями диспластического коксартроза являются острое начало и быстрое прогрессирование. Заболевание проявляется неприятными ощущениями, болями и ограничением движений в суставе.
На поздних стадиях формируется порочная установка бедра (нога развернута кнаружи, согнута и приведена). Движения в суставе резко ограничены. В начальном периоде болезни наибольший эффект обеспечивается за счет правильно подобранной физической нагрузки.
При выраженном болевом синдроме и порочной установке бедра выполняется эндопротезирование.
При невправленном врожденном вывихе бедра со временем образуется новый неполноценный сустав, сочетающийся с укорочением конечности и нарушением функции мышц. В настоящее время данная патология встречается редко.
Предварительный диагноз дисплазия тазобедренного сустава может быть выставлен еще в роддоме. В этом случае нужно в течение 3-х недель обратиться к детскому ортопеду, который проведет необходимое обследование и составит схему лечения. Кроме того, для исключения данной патологии всех детей осматривают в возрасте 1, 3, 6 и 12 месяцев.
Особое внимание обращают на детей, которые входят в группу риска. К данной группе относят всех пациентов, в анамнезе у которых наблюдался токсикоз матери во время беременности, крупный плод, тазовое предлежание, а также тех, чьи родители тоже страдают дисплазией. При выявлении признаков патологии ребенка направляют на дополнительные исследования.
Клинический осмотр малыша проводят после кормления, в теплом помещении, в спокойной тихой обстановке. Для уточнения диагноза применяют такие методики, как рентгенография и ультрасонография.
У детей раннего возраста значительная часть сустава образована хрящами, которые не отображаются на рентгенограммах, поэтому до достижения 2-3-месячного возраста этот метод не используется, а в последующем при чтении снимков применяются специальные схемы.
Ультразвуковая диагностика является хорошей альтернативой рентгенологического исследования у детей первых месяцев жизни. Эта методика практически безопасна и достаточно информативна.
Следует учитывать, что одних только результатов дополнительных исследований недостаточно для постановки диагноза дисплазия тазобедренного сустава. Диагноз выставляется только при выявлении как клинических признаков, так и характерных изменений на рентгенограммах и/или ультрасонографии.
Лечение должно начинаться в самые ранние сроки. Используются различные средства для удержания ножек ребенка в положении сгибания и отведения: аппараты, шины, стремена, штанишки и специальные подушки.
При лечении детей первых месяцев жизни применяются только мягкие эластичные конструкции, не препятствующие движениям конечностей.
Широкое пеленанием применяется при невозможности провести полноценное лечение, а также в ходе терапии малышей из группы риска и пациентов с признаками незрелого сустава, выявленными в ходе ультрасонографии.
Одним из наиболее эффективных способов лечения детей младшего возраста являются стремена Павлика – изделие из мягкой ткани, представляющее собой грудной бандаж, к которому крепится система специальных штрипок, удерживающих ноги ребенка отведенными в стороны и согнутыми в коленных и тазобедренных суставах. Эта мягкая конструкция фиксирует ножки малыша в нужном положении и, одновременно, обеспечивает ребенку достаточную свободу движений.
Большую роль в восстановлении объема движений и стабилизации тазобедренного сустава играют специальные упражнения для укрепления мышц. При этом для каждого этапа (разведение ножек, удержание суставов в правильном положении и реабилитация) составляется отдельный комплекс упражнений. Кроме того, в ходе лечения ребенку назначают массаж ягодичных мышц.
В тяжелых случаях проводят одномоментное закрытое вправление вывиха с последующей иммобилизацией гипсовой повязкой. Данная манипуляция выполняется у детей от 2 до 5-6 лет. По достижении ребенком возраста 5-6 лет вправление становится невозможным.
В отдельных случаях при высоких вывихах у пациентов в возрасте 1,5-8 лет используется скелетное вытяжение.
При неэффективности консервативной терапии выполняются корригирующие операции: открытое вправление вывиха, хирургические вмешательства на вертлужной впадине и верхней части бедренной кости.
При раннем начале лечения и своевременном устранении патологических изменений прогноз благоприятный.
В отсутствие лечения или при недостаточной эффективности терапии исход зависит от степени дисплазии тазобедренного сустава, существует высокая вероятность раннего развития тяжелого деформирующего артроза.
Профилактика включает осмотры всех детей раннего возраста, своевременное лечение выявленной патологии.
Источник: https://www.KrasotaiMedicina.ru/diseases/traumatology/hip-dysplasia



 Почему возникает заболевание
Почему возникает заболевание